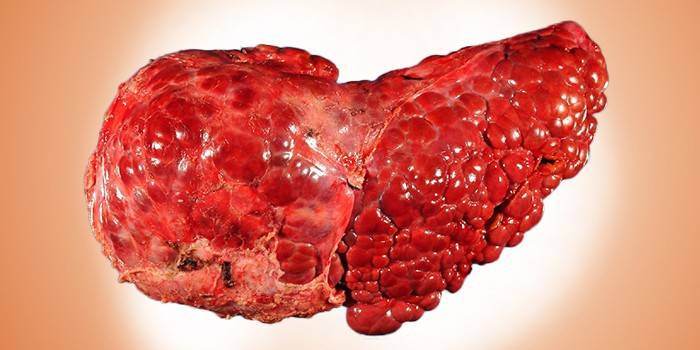
Этанол оказывает разрушающее действие на весь организм. Это химическое вещество нарушает обмен веществ, повреждает слизистую оболочку желудка и нервную систему. При длительном воздействии этанола проявляются симптомы болезни печени у алкоголика: кожа лица выглядит желтушной в сравнении со здоровым эпителием, мышечный тонус снижается. Остановить разрушение органа можно, отказавшись от алкоголя и соблюдая рекомендации врачей.
Пьющие люди подвергают организм постоянному воздействию этанола. Это вещество провоцирует гибель здоровых клеток печени. Наблюдается воспаление органа, сопровождаемое изменением его размеров. Синтез печеночных ферментов нарушается, что приводит к проблемам в работе всех органических систем. Ацетальдегид и другие продукты распада алкоголя не выводятся своевременно из организма. На фоне нарушения жирового обмена клетки печени заполняются холестерином. Это состояние приводит к формированию среды, благоприятной для развития болезней.
Состояние органа зависит от степени его поражения этанолом и болезни, которой он подвергся. Печень и алкоголь плохо совместимы друг с другом. Даже при употреблении легких спиртных напитков разрушается небольшое количество гепатоцитов. На первой стадии болезни у алкоголика печень увеличивается, а количество вырабатываемых ферментов уменьшается. Гепатоциты перестают нормально работать, поэтому кровь не фильтруется. Она вместе со всеми вредными веществами разносится по всем органам.
При гепатите, который является вторым этапом алкогольного поражения, большая часть печени заменяется на жировую ткань. Окраска органа меняется с насыщенного темно-красного цвета на бледно-розовый и желтоватый цвета. На поверхности образуется жировая пленка. При циррозе большая часть печени заменяется рубцовой ткань. Поверхность органа становится рыхлой, при аппаратном обследовании заметны тромбы и язвы.
Жировая дистрофия, возникающая у 90% больных при злоупотреблении алкоголем, протекает бессимптомно. Пьющие люди изредка жалуются на снижение аппетита, тошноту и боли в правом подреберье. У пациентов со слабым здоровьем развивается желтуха. Чем больше разрушается печень алкоголика, тем сильнее проявляются признаки болезни. При гепатите и циррозе у пациентов наблюдаются следующие симптомы:
- болевой синдром;
- расстройство пищеварения;
- слабость;
- резкое похудение;
- тяжесть в теле;
- увеличение ушных раковин;
- изменение размера молочных желез и яичек у мужчин.
Алкоголики страдают от повреждений печени разной этиологии на втором этапе зависимости, когда потребляемая доза спиртного превышает нормальную в 10-12 раз. Тяжелее справляются с алкоголизмом женщины, т.к. активность алкогольдегидрогеназы у них ниже в 5 раз. Помимо половой принадлежности, на скорость прогрессирования заболевания влияет генетическая предрасположенность. У некоторых больных активность ферментов, разрушающих алкоголь, понижена, поэтому основная нагрузка ложится на железы внешней секреции. Способствуют развитию заболевания:
- ожирение;
- метаболический синдром;
- перенесенные заболевания печени;
- вредные привычки (курение, злоупотребление жирной пищей и т.д.);
- расстройства эндокринной системы.
Риск и степень повреждения органа зависят от того, какое количество спиртного употребляет человек каждый день. Печень при алкоголизме работает на износ, поэтому на первом этапе болезни у зависимых развивается стеатоз. На снимках, полученных во время ультразвукового обследования, недуг выглядит как скопление жиров вокруг гепатоцитов. Стеатоз всегда сопровождается увеличением печени. Дальнейшим прием спиртного вызывает следующие повреждения органа:
- хронический гепатит;
- алкогольный цирроз.
Лица, страдающие от алкогольной зависимости, входят в группу риска развития рака печени. Токсические вещества, накапливающиеся в организме из-за снижения функциональной активности, откладываются во всех тканях. Часто этот процесс приводит к развитию хронического нарушения мозгового кровообращения (энцефалопатии). При отсутствии лечения у алкоголика могут проявиться следующие заболевания:
- язвенная болезнь, сопровождающаяся регулярными желудочно-кишечными кровотечениями;
- дистрофия почек;
- острая почечная недостаточность;
- усложнение течения хронических пиелонефритов и гломерулонефритов.
Заподозрить проблемы с печенью терапевт может на основании оценки внешнего вида алкоголика. Кожа у больных приобретает неестественный красноватый оттенок. У пациентов со второй стадией цирроза ясно просматривается «голова медузы» (расширение вен вокруг пупа). При лабораторном исследовании крови у 80% алкоголиков выявляют макроцитоз. У некоторых больных наблюдается железодефицитная анемия. Постановка диагноза осуществляется после получения результатов одного из методов инструментальной диагностики:
- ультразвукового исследования органов брюшной полости;
- допплерографии;
- компьютерной или магнитно-резонансной томографии;
- радионуклеинового исследования;
- биопсии печени.
На первых стадиях болезнь является полностью обратимой. При отказе от алкоголя ожирение печени пройдет самостоятельно. Пациент должен нормализовать режим питания, отказавшись полностью от жиров, и принимать нормализующие обмен веществ лекарственные средства. Если у алкоголика развивается цирроз или гепатит, то потребуется медикаментозное лечение. Абсолютно все больные, страдающие от алкогольной болезни, должны пройти дезинтоксикационную терапия. Она состоит из следующих этапов:
- 200-300 мл раствора глюкозы вводится внутривенно вместе с Эссенциале или раствором липоевой кислоты.
- Внутривенно вводят раствор Пиридоксина.
- В виде раствора пациентам дают Тиамин и Пирацетам.
- Внутривенно вводят Гемодез по 200 мл.
Курс дезинтоксикационной терапии продолжается 4-5 дней. Для ускоренного восстановления печени больному назначают эссенциальные фосфолипиды. Если на фоне отказа от спиртного у пациента фиброз развивается, то ему дают урсодезоксихолевую кислоту и другие гепатопротекторы. Они способствуют оттоку желчи и улучшает обмен веществ. На терминальной стадии фиброза, сопровождаемой некрозом и разрастанием соединительной ткани, пациентам требуется трансплантация печени.
Алкогольное поражение печени устранить лекарственными средствами в домашних условиях не получится. Под воздействием спирта происходят значительные изменения в метаболизме, поэтому дезинтоксикационную терапию должен проводить врач. После выписки из стационара пациенту могут назначить следующие группы препаратов для нормализации работы желез внешней секреции и уменьшения тяги к алкоголю:
- Адеметионин;
- Глицирризиновая кислота;
- Эссенциале;
- Метипред.
Адеметионин – незаменимый препарат при лечении холестаза и алкогольной зависимости. Он оказывает антиоксидантное, гепатопротективное, нейропротективное и антидепрессивное действие на организм. Препарат нормализует деятельность гепатоцитов, способствует передаче желчи в желчевыводящую систему. В стационаре лекарственное средство дают в виде раствора по 0,8 г/сутки. Дома пациент должен принимать по 2-4 таблетки/день. У многих пациентов длительный прием Адеметионина вызывает боль в области эпигастрия, т.к. он повышает кислотность желудка.
Глицирризиновая кислота дается алкоголикам вместе с фосфолипидами. Она восстанавливает биологическую целостность мембран гепатоцитов, предотвращают потерю ферментов. В редких случаях вызывает аллергию. При циррозе глицирризиновая кислота препятствует образованию печеночной соединительной ткани. Приобрести ее можно в виде раствора или таблеток. Фосфоглив, Эссенциглив содержат большую дозу этого вещества. Стандартно при нетяжелых поражениях железы алкоголикам назначают 2-3 таблетки глицирризиновой кислоты 3-4 раза/день.
Эссенциале помогает при гепатитах, цирозах и некрозах печеночных клеток. В стационаре алкоголикам лекарство вводят внутривенно по 10 мл. Стандартный курс составляет 17 инъекций. Одновременно больной должен принимать по 2 капсулы препарата 3 раза/сутки. После выписки дозировку лекарства изменяют. На протяжении 3 месяцев алкоголик должен принимать по 3 таблетки 4 раза/сутки. Редко при передозировке у пациентов наблюдается понос.
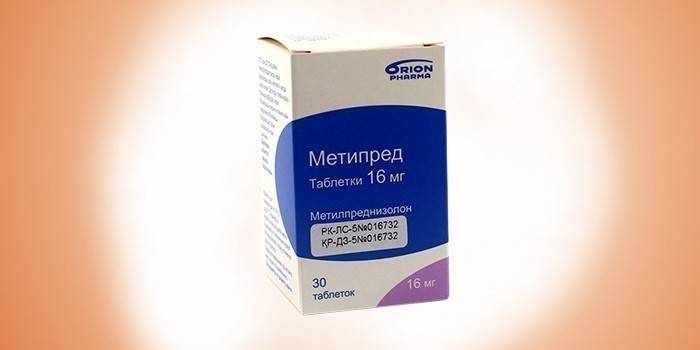
Некоторые пациенты поступают в больницу с тяжелой формой острого алкогольного гепатита. Метипред назначают, чтобы облегчить течение заболевания. При этом пациентов предварительно проверяют на отсутствие инфекций и желудочно-кишечных кровотечений. Кортикостероид принимают 1 или 2 раза в день. Общая суточная доза не должна превышать 32 мг. Лекарство снимает воспаление и устраняет аллергическую реакцию. У пациентов при длительном приеме Метипреда развивается аритмия и гипотония. У алкоголиков препарат вызывает частые перемены настроения и дезориентацию.
Печень пьющего человека подвергается воздействию химических веществ высокой токсичности. Врачи рекомендуют для нормализации ее работы не только отказаться от спиртного, но и пересмотреть план питания. При лечении хронического или токсического гепатита доктора назначают пациентам высокобелковую диету. Отказ от спиртного является обязательным на время терапии. Если алкоголик продолжает употреблять водку, пиво или другие высокоградусные напитки, то коррекция питания не поможет. При алкогольном фиброзе, гепатите, стеатозе больным разрешено есть следующие продукты:
- телятину, крольчатину и другие нежирные сорта мяса;
- творог, кефир, сметану низкой жирности;
- отварной картофель, брокколи, кабачки;
- сырые огурцы, морковь, капусту, томаты;
- сухофрукты.
Самым простым способом предотвращения развития заболевания является отказ от спиртных напитков. Больные для восстановления функций печени должны соблюдать диету и все предписания врача. Суточная доза спиртного составляет 80 мл, данная норма потребления алкогольных напитков установлена врачами для здоровых людей. К мерам профилактики дальнейшего прогрессирования алкогольного поражения печени относят:
- соблюдение специальной диеты;
- прохождение лечения для избавления от абстиненции (патологической тяги к спиртным напиткам);
- занятия лечебной физкультурой.
источник
Употребление спиртных напитков – это часть человеческой культуры. Люди пьют их по любому поводу, нанося тем самым вред здоровью. Особенно страдает от алкоголя печень. Если регулярно и долго употреблять спиртное, может развиться цирроз – необратимое тяжелое заболевание, практически не поддающееся лечению и приводящее к смерти.
Алкоголизм – одна из основных причин развития хронических патологий органа. Их объединяют под общим названием «алкогольная болезнь печени» и выделяют три формы, которые, по сути, являются стадиями АБП:
- Стеатоз – жировая дистрофия (жировой гепатоз) – накопление жира в гепатоцитах – (клетки печени).
- Стеатогепатит – воспаление печени при ее жировом перерождении.
- Цирроз – хронический необратимый процесс замещения паренхиматозной ткани стромой – фиброзной соединительной тканью.
Человек подвергается риску развития АБП, если ежедневно употребляет 30 г этанола.
За окисление этанола в печени отвечают ферменты: алкогольдегидрагеназы и цитохромы. Первые активируются при поступлении в организм небольших доз алкоголя, вторые вступают в процесс при употреблении большого количества спиртного. Эти ферменты превращают этанол в токсичный ацетальдегид, алкогольдегидрагеназы превращают ацетальдегид в ацетат. Благодаря печени, эти вредные соединения быстро удаляются из организма. При употреблении спиртного ее способность выводить токсичный метаболит этанола нарушается, и он накапливается в тканях органа и в крови, вызывая тахикардию и покраснение лица у алкоголиков.
Вредное влияние алкоголя на печень связано именно с действием ацетальдегида. У здоровых людей он удаляется быстро, а у алкоголиков его вывод замедлен. Когда концентрация ацетальдегида становится высокой, он преобразуется в субстрат альдегид оксидазы и ксантин оксидазы, что приводит к образованию свободных радикалов. Кроме этого, в митохондриях нарушается окисление жирных кислот, образуются побочные ацетальдегид-белковые продукты. При вступлении ацетальдегида в реакцию с белками нарушаются процессы транспорта в клетках печени и синтез белков. Результат этих процессов – развитие алкогольной болезни печени.
Начало развития АБП обусловлено несколькими факторами, среди которых:
- Непосредственное токсическое воздействие этанола и продуктов его обмена на ткань печени. Ацетальдегид – один из самых активных токсичных метаболитов – играет решающую роль в ее разрушении.
- Повреждение гепатоцитов цитокинами и оксидантами, которые вырабатываются печеночными макрофагами (клетками Купфера). В норме Купферовские клетки выполняют защитную функцию, но злоупотребление алкоголем приводит к их патологической активности.
- Аутоиммунное поражение ткани печени вследствие образования антигенов, включающих продукты метаболизма этанола.
- Нарушение питания при злоупотреблении алкоголем и связанный с этим дефицит витаминов, в первую очередь фолиевой кислоты и группы В, имеет большое значение в развитии и прогрессировании алкогольной болезни печени. Дефицит питания, который наблюдается у всех людей с АБП, и особенно с гепатитом, значительно снижает возможность организма восстанавливать ткани.
Тяжелые поражения печени (стеатогепатит и цирроз), по статистике, развиваются примерно у 12% страдающих алкоголизмом. Вероятно, это происходит у людей, восприимчивых к алкоголю, при одновременном влиянии внутренних и внешних причин. Доза этанола, которая может привести к тяжелым поражениям, будет отличаться у пациентов с разной восприимчивостью.
Риск развития АБП возрастает при употреблении алкогольных напитков на голодный желудок.
Считается, что более опасен прием больших доз алкоголя один раз в неделю, чем употребление того же количества спиртного в течение нескольких дней.
Какой алкоголь менее вреден для печени? При одинаковой дозе этанола печень чаще поражается от виски, водки и пива, чем от вина. Вероятно, это связано с находящимися в вине флавоноидами. Вредно ли безалкогольное пиво? По мнению медиков, его нельзя считать безвредным напитком: оно насыщено ароматизаторами, консервантами, пенообразователями, вкусовыми добавками. Кроме этого, в нем есть алкоголь, хотя его намного меньше, чем в обычном пиве (от 0,2 до 1,5 %).
Женщинам для развития тяжелых поражений печени требуются меньшие дозы спиртного и более короткие сроки его употребления в связи с большей восприимчивостью. Это объясняется тем, что женские половые гормоны увеличивают проницаемость кишечника и всасывание кишечных эндотоксинов в кровь. Эндотоксины активируют печеночные макрофаги, которые выделяют повреждающие печень цитокины.
Существенно повышают риск развития алкогольной болезни печени сопутствующие патологии, такие как гемохроматоз, ожирение, гепатит С.
Таким образом, к факторам риска развития алкогольного поражения печени можно отнести:
- дозу этанола;
- длительность злоупотребления спиртными напитками;
- наследственность;
- женский пол;
- сопутствующие болезни;
- этническую принадлежность;
- тип алкогольных напитков;
- режим употребления.
Выделяют три последовательные стадии алкогольной болезни печени (жировую болезнь, стеатогепатит и цирроз). Кроме этого, выделяют острый гепатит, вызванный употреблением больших доз спиртных напитков.
Стеатоз, или жировая инфильтрация печени, – самая ранняя стадия алкогольного поражения органа с обратимыми изменениями.
Накопление капель жира в гепатоцитах отмечается у 60–100% злоупотребляющих спиртными напитками. Некоторые больные жалуются на тяжесть и боли под ребрами справа, но чаще всего симптомов нет. При пальпации обнаруживают увеличение печени, во время проведения УЗИ – повышение эхогенности паренхимы, что говорит об отложении жира в тканях органа. Может наблюдаться незначительная активность печеночных ферментов.
Если люди с наследственной предрасположенностью к АБП продолжают злоупотреблять алкоголем на этой стадии, у них развивается стеатогепатит.
Эта патология развивается у 20–30 % больных стеатозом. Жировая дистрофия (как правило, крупнокапельная) сочетается с водяночной дегенерацией и инфильтрацией нейтрофилами с воспалительным процессом.
Больные жалуются на диспепсические проявления (тошноту, понос, боли в правом боку под ребрами), быструю утомляемость, общую слабость.
Лабораторные анализы показывают увеличение активности печеночного фермента и аминотрансфераз.
Алкогольный цирроз развивается у 10 % людей, страдающих алкоголизмом. Он представляет собой некроз паренхимы и фиброзные изменения печеночной ткани. Процесс его развития происходит медленно. Считается, что прогноз алкогольного цирроза более благоприятен, чем цирроза, обусловленного другими причинами.
У всех пациентов наблюдается патологическое увеличение печени, у четверти больных – увеличение селезенки.
Симптомы цирроза декомпенсированного:
Цирроз у страдающего алкоголем можно определить по следующим признакам:
- сгибательная контрактура пальцев (они согнуты в сторону ладони и полное их разгибание невозможно);
- увеличение молочных желез у мужчин (гинекомастия);
- расширенные сосуды склер и носа;
- увеличение желез около ушей.
Вследствие поражения сразу нескольких органов могут развиться такие патологии:
- энцефалопатия;
- полинейропатия;
- панкреатит;
- миокардиодистрофия;
- нефропатия и др.
При компенсированном циррозе больной может жаловаться на общую слабость, утомляемость, тошноту.
При компенсированной форме пятилетняя выживаемость при полном отказе от алкоголя составляет до 89%, при употреблении спиртного снижается до 68%.
Рак печени развивается у 10 % алкоголиков на фоне цирроза.
Он возникает на любой стадии АБП. Обычно это происходит после больших доз спиртного. Различают две основные формы острого алкогольного гепатита: холестатическую и желтушную.
Чаще встречается желтушная, признаки которой следующие:
- тошнота и рвота;
- понос;
- анорексия;
- абдоминальные боли;
- отеки и асцит;
- лихорадка;
- желтуха;
- повышенные значения СОЭ.
При осмотре у пациентов наблюдается тремор рук, увеличение печени, варикоз пищевода, кардиомиопатия, панкреатит, полиневрит, нефропатия.
Холестатическая форма встречается реже желтушной и составляет примерно 13 % от всех острых алкогольных гепатитов. Она отличается высокой смертностью – до 60%. Ее признаки:
- лихорадка;
- снижение веса;
- боли;
- желтуха;
- сильный кожный зуд;
- значительное повышение прямого билирубина;
- жировые отложения в кале.
Многие люди, длительное время злоупотреблявшие спиртным и заработавшие проблемы с печенью, хотят ее восстановить.
Этот орган обладает высокой способностью к восстановлению. Самое главное, что нужно сделать, чтобы помочь печени, – полностью отказаться от спиртного и никотина. В начальной стадии заболевания этого будет достаточно, чтобы защитить ее от дальнейшего прогрессирования АБП. Через сколько времени после отказа от горячительных напитков орган очищается? Сроки индивидуальны, как правило, при незапущенных случаях – от нескольких месяцев до года.
Чтобы поддержать печень, нужно придерживаться здорового питания, включающего нежирные сорта мяса, нежирные кисломолочные продукты, свежие овощи и фрукты, достаточное количество питьевой воды (2 л в день). Рекомендуется отказаться от жирного, острого, копченого, соленого, жареного. Пищу можно отваривать, запекать, готовить на пару или тушить. С осторожностью нужно относиться к чесноку, хрену, редьке, редису.
Многие хотят быстро очистить печень народными средствами или аптечными препаратами. Врачи предупреждают, что этот орган, как и другие, ни в каких чистках не нуждается. Все, что нужно, – это здоровые привычки.
При развитии тяжелых алкогольных патологий не обойтись без медикаментов, которые будут назначены лечащим врачом.
Терапия зависит от активности печеночного процесса и стадии поражения.
При стеатогепатите, кроме отказа от алкоголя, требуется прием таблеток (иммуносупрессоров, антицитокинов, антиоксидантов) и сбалансированное питание с достаточным количеством витаминов, микроэлементов и белков.
Самый важный шаг в лечении алкогольного поражения печени – это полный отказ от спиртных напитков. Абстиненция улучшает прогноз даже при циррозе.
Важная часть терапии – поступление в организм питательных веществ. Энергетическая ценность суточного рациона должна составлять 2000 килокалорий.
Мнения о целесообразности применения стероидных гормонов при лечении АБП разделились. Исследования показывают повышение выживаемости пациентов с алкогольным поражением печени. Они показаны при тяжелом остром алкогольном гепатите с печеночной энцефалопатией. Эффективная доза – 32 мг метипреда или 40 мг преднизолона в сутки. Курс лечения длится месяц. Критерий эффективности – понижение уровня билирубина в течение 1-ой недели приема.
Препарат этой группы, применяемый при АБП, – Эссливер форте. В его составе есть витамины В и Е. Лекарство положительно влияет на синтез фосфолипидов, восстанавливает мембраны печеночных клеток, помогает регенерации гепатоцитов, улучшает свойства желчи.
Снижает вязкость крови, нормализует циркуляцию в почках. Уменьшает воспаление, препятствует развитию почечно-печеночной недостаточности, чем повышает выживаемость.
Это натуральное вещество, которое образуется в организме и находится в некоторых тканях. Оно участвует в обменных процессах, положительно влияет на гепатоциты. Прием этого лекарственного препарата увеличивает выживаемость людей с АБП.
Назначается при тяжелой печеночной недостаточности. Перед проведением операции пациент не должен употреблять алкоголь минимум полгода.
Спиртные напитки наносят огромный вред печени. Каждый принимающий в день от 30 мл чистого спирта, рискует через 10 лет прийти к необратимому процессу – циррозу или раку.
источник

По статистике у 20-30% людей, злоупотребляющих спиртным, развивается цирроз, а еще приблизительно у 15% людей развивается гепатоцеллюлярная карцинома (в просторечии рак печени). Кроме того, прием спиртного, поражая клетки печени, увеличивает риск возникновения жировой болезни, гепатита и множества других патологий.
Но вот что именно происходит после того, как человек выпьет спиртное – знают не многие. И из-за этого возникла масса разных мифов, касающихся пользы и вреда от алкоголя.
Например, многие считают, что ежедневно выпитая рюмка белого сухого вина наоборот укрепляет организм, особенно сердечно-сосудистую систему. Другие же утверждают, что даже пара капель спиртного, входящие в состав лекарственных настоек, ухудшают работу печени, поэтому и от таких препаратов следует отказываться.
Что происходит конкретно с печенью при употреблении спиртосодержащих напитков? Как на нее влияет алкоголь и существует ли «безопасная» доза? Все ответы в этой статье.
Первым делом стоит разобраться с тем, какие реакции в организме запускает алкоголь, как он трансформируется, сколько держится и когда выводится. Происходит это в такой последовательности:
- Итак, в любом алкогольном напитке имеется этиловый спирт. Он представляет собой легковоспламеняющийся растворитель, в среде которого не могут обитать бактерии, вирусы (большая их часть, но не все).
- При попадании в желудок любой спиртной напиток контактирует со слизистой, частично её растворяя. В этот же момент молекулы этилового спирта проникают в кровь, впитываясь через стенки желудка.
- Далее алкоголь, разбавленный желудочным соком и пищей, поступает в тонкий и толстый кишечник, откуда уже быстрее начинают попадать в кровеносную систему.
- Однако спирт проникает не только в сосуды. Существует ещё понятие «общей диффузии». То есть, алкоголь попадает и в лимфу, и даже в подкожную клетчатку. Во все те системы организма, где имеется вода (составляющая основу жидкости, из 70% которой и состоит человек).
- Таким образом, спирт разносится кровеносной системы практически во все органы. При попадании спирта в головной мозг – возникает то самое опьянение, обусловленное нейротоксическим действием молекул этилового спирта. В этот же момент печень начинает активную нейтрализацию алкоголя – именно с её помощью кровь «очищается».
- Затем этанол трансформируется до уксусного альдегида, позже – до уксусной кислоты. И только после этого кислота разносится по всему организму и в тканях синтезируется до углекислого газа и воды.
И этанол, и уксусный альдегид, являются сильнейшими токсинами. Они стимулируют окисление клеток, провоцируют спайку эритроцитов. Если печень своевременно не избавится от этих ядов, то это неминуемо приведет к летальному исходу.
Сколько по времени занимает нейтрализация печенью этанола? В среднем – 20 часов. Конечная цифра зависит от количества выпитого, а также водно-солевого баланса, так как в процессе вывода токсинов организм активно использует воду и калиевые соединения. Соответственно, чем человек больше пьет жидкости – тем быстрее его организм справится с алкоголем.
Что происходит непосредственно во время употреблении спиртного? Печень временно накапливает токсины, являющихся производными от этанола (тот же уксусный альдегид), возникает воспаление, увеличение размера печени – все это необходимо для стимуляции притока крови и ускорения вывода конечных продуктов спирта.
И именно из-за этого печень может болеть при злоупотреблении спиртным. Естественно, клетки самого органа также повреждаются от действия токсинов, окисляются и разрушаются. И это происходит даже в том случае, если выпить буквально 50 грамм некрепкого вина – все равно запускается вышеописанная цепочка биохимических реакций, печень контактирует с токсинами.
Регулярное употребление алкоголя оказывает следующее влияние на печень:
- Разрушение гепатоцитов. Они являются основными клетками паренхимы органа, где и происходит целый спектр биохимических процессов с нейтрализацией токсинов. Уменьшение количества активных гепатоцитов снижает эффективность работы органа, в том числе и замедляет вывод производных этилового спирта. Когда их остается совсем мало – развивается цирроз, так как печень попросту не успевает выводить все токсины и те постепенно уничтожают орган.
- Замедляется выработка желчи. Многие желчные протоки при этом вовсе разрушаются. Все это негативно сказывается в будущем на работе желудочно-кишечного тракта, ведь организм теряет способность нормально переваривать и усваивать пищу.
- Разрушенные ткани печени замещаются на соединительную и жировую ткань. Это также снижает эффективность работы органа, увеличивает риск нарушения печеночного кровотока, так как формирующиеся опухоли могут попросту пережимать кровеносные сосуды.
- Орган увеличивается в объеме (в медицине это зовется как «гепатомегалия»). При незначительных отклонениях от нормы никаких негативных последствий этот эффект не имеет. Но в будущем есть риск смещения органов брюшной полости. Смена положения также может спровоцировать сдавливание кровеносных сосудов.
- Снижается естественная защита печени от инфекций. У тех, кто часто употребляет алкоголь, риск заражения гепатитом – намного выше. У других же контакт с вирусом не всегда заканчивается переходом болезни в острую стадию.
- В желчных протоках формируются камни. Регулярное употребление алкоголя приводит к дестабилизации водно-солевого баланса в организме, при котором в крови наблюдается повышенная концентрация натрия. А именно натриевые соединения стимулируют процесс формирование желчных камней (конкрементов).
Сколько можно употребить этилового спирта без необратимого вреда? Врачи условно выделяют «безопасную дозу» алкоголя, которую принято называть «дринк». Такую классификацию ввели британские ученые, но сейчас ею пользуются практически во всем мире. Один такой «дринк» — это условно безопасная порция алкоголя, с нейтрализацией которой организм справится без каких-либо негативных последствий.

- 330 миллилитров пива;
- 150 мл вина средней крепости;
- 45 миллилитров любого крепкого алкоголя (свыше 40% содержания спирта).
Считается, что двукратное употребление «дринка» на протяжении недели – это безопасно для организма и, в частности, не вредит печени. Но это актуально для среднестатистического здорового мужчины, не имеющего хронических заболеваний печени и сердечно-сосудистой системы. Для женщин эта порция – на 30% ниже.
А вот чтобы минимизировать вред и защитить печень при приеме более высоких доз алкоголя, рекомендуется следовать следующим советам:
- Принимать активированный уголь. 10 – 15 таблеток для профилактики перед запланированным застольем на 50 – 60% снизят нагрузку на печень.
- Не следует запивать алкоголь. Особенно «вредны» в этом плане газированные напитки. Запивая спиртное – увеличивается объем спиртосодержащей смеси в желудке, соответственно, для её «переработки» организму потребуется больше времени.
- Не пить на «голодный желудок». Ещё лучше – предварительно плотно поесть. Находящийся в пище жир в буквальном смысле будет обволакивать слизистую желудка, кишечника, тем самым снижая количество алкоголя, который попадет в кровь.
- Предварительно выпить небольшое количество алкоголя. То есть, принять 20 – 30 мл спиртного за пару часов до запланированного застолья. Это не скажется негативно на печени, но подготовит её к прогонке желчи. Соответственно, вывод токсинов будет выполнен несколько быстрее.
- Из крепких напитков лучше принимать водку. Она считается самым «безопасным» спиртным с высоким содержанием этилового спирта. Объясняется это небольшим объемом и отсутствием сторонних примесей, которые замедляют и усложняют нейтрализацию токсинов.
- Соблюдать перерыв между повторным приемом алкоголя. Рекомендуется выдерживать промежуток хотя бы в 40 минут – за это время печень существенный объем ранее выпитого алкоголя уже успеет нейтрализовать.
- Пить только качественный алкоголь. При соблюдении правильной технологии производства из спиртных напитков удаляют огромный список токсических веществ, образовывающихся в процессе брожения (спирт до нынешних пор добывают таким методом). В спиртных напитках, изготавливаемых в «подпольных условиях», никто такой фильтрации не проводит. Более того, в их составе нередко обнаруживают примеси тяжелых металлов — это указывает не низкокачественную первичную основу, используемую для изготовления спирта. Поэтому и отравиться ими более вероятно.
И ещё один совет – временно отказаться от никотина (в тот момент, когда в организме имеется алкоголь). Не следует курить за несколько часов до планируемого приема спиртного, а также до полного его вывода из организма (то есть, в течение суток). Смесь этанола с чадным газом приводит к ускоренной спайке эритроцитов – они тоже впоследствии выводятся и нейтрализуются через печень. Но если их будет в кровеносной системе слишком много – это может спровоцировать тромбоз питающих сосудов.
Многие интересуются, что вреднее: пиво, водка или вино с коньяком. По степени «тяжести» для печени алкогольные напитки расположены в следующем порядке, от менее вредных к более:
- Водка. Считается самым «безопасным» спиртным напитком, так как в составе нет каких-либо сторонних примесей, помимо этанола, которые организмом воспринимаются также как токсины. К тому же, современные методы производства данного напитка подразумевают практически полное удаление из него сивушных масел, которые ещё более вредны для печени, нежели этиловый спирт.
- Красное сухое вино. Считается самым чистым «винным» алкоголем с минимальным содержанием примесей. К тому же, в нем содержится фруктоза, которая также ускоряет вывод алкоголя из организма. Вся эта информация актуальна только для качественного красного сухого вина, а вот популярное «пакетированное», как правило, ничего общего с настоящим вином не имеет.
- Джин. По своему составу – очень похож на водку. Но напиток – очень крепкий, поэтому в организм сразу попадает довольно большое количество этанола. Рекомендуется пить очень малыми дозами, буквально по 30 миллилитров, не запивая.
- Коньяк. Это аналог водки, но уже с основой в виде солода или растительного экстракта. Но есть и такие вариации коньяка, которые печень воспринимает очень плохо – состав у разных производителей кардинально различается.
- Виски. Сюда же можно добавить ром (они по составу очень похожи). В них – большое количество добавок, масел, которые негативно влияют на печень. Самое худшее решение – смешивать эти напитки с чем-нибудь менее крепким. Увеличение объема выпитого спиртного крайне негативно «воспринимается» печенью, на утро похмельный синдром – обеспечен.
- Пиво. Главный недостаток этого напитка – это наличие в составе углекислого газа, из-за которого этанол быстрее попадает в кровь. Вместе с этим в пиве есть хмельной солод – из-за него активируется процесс брожения, при котором также выделяются несколько групп токсинов. Подробнее о воздействии пива на печень тут →
- Абсент. В его составе, помимо этанола, сивушных масел, нередко встречаются красители и растительные токсины (из той же полыни, например). Для печени это получается своего рода «двойной удар». Если уж и пить абсент, то очень маленькими порциями и не чаще 2 раз в месяц.
- Шампанское. Главный минус этого напитка – высокая степень газирования, что способствует очень быстрому попаданию этанола в кровь (порядка 98% из того, что был выпит, попадает в течение 30 минут в кровеносную систему). Злоупотреблять шампанским явно не стоит.
- Контрафактный алкоголь, домашний самогон и пр. В них – высокое содержание сивушных масел. Даже небольшая их порция может привести к летальному исходу. Именно поэтому самогон и прочие напитки, которые изготавливают в домашних условиях, лучше вовсе не употреблять.
Может ли спиртное вообще быть безопасным? Если следовать рекомендации по «дринкам», то опасность для печени от употребления спиртных напитков все равно будет, но незначительной. То есть, та самая «безвредная доза» рассчитана таким образом, чтобы вероятность каких-либо осложнений при употреблении алкоголя была минимальной.
Стоит упомянуть и о «поджигании» алкоголя – сейчас распространена такая практика употребления спиртного. Рекомендуется от этого отказаться, так как разогретый спирт попадает в кровь также быстрее, нежели охлажденный. Помимо этого, при подобном употреблении спиртного можно банально обжечь носоглотку, пищевод. Такие случаи медикам хорошо известны.
Даже некоторые группы ученых утверждают, что в небольших количествах красное сухое вино оказывает больше полезного действия на организм, нежели негативного. Однако российские ученые с такими заявлениями не согласны. Реальные доводы в подтверждение своих заявлений есть у каждой из сторон. Если учитывать оба мнения, то можно утверждать:
- Красное сухое вино действительно улучшает работу сердечно-сосудистой системы, незначительно разжижает кровь и расширяет сосуды. Но только если употреблять напиток в ограниченном количестве (не более 70 миллилитров в сутки, не чаще 2-х раз в неделю).
- Спирт, содержащийся в красном сухом вине, разрушает клетки печени. Опять же – этиловый спирт не бывает разным, для организма – это одно и то же вещество, которое является мощнейшим токсином.
Но вот Калифорнийские ученые недавно провели дополнительное исследование. Согласно нему, все те, кто хотя бы изредка употребляет красное сухое вино в умеренных количество, болеют стеатогепатитом в 2 раза реже, нежели остальные. Однако данный феномен ученым объяснить так и не удалось. Считается, что обусловлен такой эффект наличием в составе красного вина особых эфирных сочетаний. Но все это – только предрасположения, никаких точных фактов ученые назвать не смогли.
Соответственно, доказать, что виноградное вино для печени полезно ещё никому не удалось. Поэтому заявление, что оно полезно, следует расценивать именно как миф, не имеющий ничего общего с реальностью. Но исследования в данном направлении продолжаются, не исключено, что в будущем ученые сделают новые открытия.
А сейчас предлагаем вам ознакомиться с видео:
Итого, алкоголь даже в небольших количествах вредит печени, так как при его нейтрализации образуются токсины, при контакте с которыми активируется процесс разрушения органики (из-за окисления). И такое действие сохраняется даже в том случае, если выпить буквально 25 – 30 миллилитров водки.
источник
Здравствуйте, мой читатель! Извините, что долго не писала в блог, но на то есть очень уважительная причина. Моему 54-летнему мужу две недели назад выставлен страшный диагноз «Рак головки поджелудочной железы с метастазами в печень». «Случай фатальный», — так сказал профессор. И муж, и я боремся с болезнью, как можем. Но об этом позже. Пока очень тяжело.
Сегодня мы с вами поговорим о том, как чрезмерное увлечение алкогольными напитками отражается на состоянии печени, являющейся главной очистительной системой организма, ежедневно фильтрующей от ядов более 2 000 литров крови. 90% алкоголя перерабатывает наша печень!
Токсическое поражение печени алкоголем — процесс длительный и многоэтапный. Изменения в организме происходят незаметно, а между первыми нарушениями в работе органа до его обширного поражения, приводящего к тяжелой инвалидности и летальному исходу, может пройти несколько десятилетий.
Печень — орган чрезвычайно живучий и самовосстанавливающийся. Поэтому систематическое самоотравление спиртными напитками заставляет ее включить свои резервные возможности, максимально адаптироваться к новым условиям существования, чтобы нейтрализовать большое количество ядовитых веществ, поступающих в организм. В результате постоянных нагрузок клетки органа растут, вместе с тем наблюдается увеличение его размеров. В медицине это явление называется адаптивной гепатомегалией.
Но печень не в силах справиться с огромным количеством ядовитых элементов, находящихся в крови алкоголика, и постоянно работать «на износ». Орган постепенно утрачивает свои функции, начинаются сбои и «поломки» в организме. Не переработанные вредные вещества накапливаются и разрушают печень. Ткани, находясь под постоянным воздействием ядов, перерождаются, что часто становится причиной развития рака.
- большое количество и плохое качество спиртных напитков, а также многолетнее пристрастие к алкоголю;
- низкая активность ферментов, участвующих в переработке этанола;
- перенесенные ранее заболевания печени например, гепатит А (или болезнь Боткина) в детстве;
- наследственность;
- нарушение обменных процессов в организме и неправильный рацион;
- расстройства эндокринной системы.
Влияет на темпы развития токсического гепатита доза этанола, попадающая в кровь, и периодичность употребления спиртных напитков.
Токсическое поражение печени (или гепатоз) формируется у людей, ежедневно потребляющих 50 — 80 г чистого этанола на протяжении 6-10 лет, или более 100 г вещества в течение 3 — 5 лет. К слову, для женщин и подростков доза снижается до 30 г в день.
Для развития заболевания представителям сильного пола достаточно каждый день на протяжении определенного периода времени выпивать 150 мл 40%-й водки, 500 — 600 мл сухого вина или 2 бутылки пива крепостью от 4%.
Чувствительность к алкоголю у подростков и женщин намного выше, чем у мужчин, поэтому и алкогольная болезнь развивается у них быстрее.
Важно знать, что в печени нет болевых рецепторов! Она не болит! Именно поэтому лечение начинается часто слишком поздно.
Алкоголики долгое время могут не подозревать, что их печень не справляется с переработкой спиртных напитков. При развитии токсического поражения печени человек теряет аппетит, худеет, начинает ощущать слабость во всем теле и повышенную утомляемость. Алкоголика начинают беспокоить боль в правом подреберье, чувство тяжести в желудке, тошнота, рвота, вкус горечи во рту. Через некоторое время кожа приобретает желтоватый оттенок, может наблюдаться сильный зуд и покраснение кожных покровов.
Многие люди считают, что печень при этом разрастается до невероятных размеров. Но это не так. При начальной стадии токсичного поражения печени алкоголем орган увеличивается незначительно.
Болезнь проявляется следующим образом:
- Жировой гепатоз или ожирение клеток печени.
- Алкогольный токсический гепатит — хроническое воспаление печени, вызванное систематическим употреблением спиртных напитков.
- Цирроз печени — конечный этап хронических гепатитов, являющийся, по сути, обширным поражением органа, в результате которого полностью утрачивается его работоспособность.
Этиловый спирт, поступая в организм, преобразуется печенью вначале в токсичное вещество — ацетальдегид, затем в уксусную кислоту. При гепатозе, вызванном большим содержанием этанола в крови, клетки не справляются со своими функциями. Ядовитые вещества, с переработкой которых печень перестала справляться, постепенно накапливаются, отравляют и разрушают организм человека.
Печень способна функционировать даже при наличии небольшого количества здоровых клеток. Но алкоголь, употребляемый в больших дозах, может в течение нескольких лет полностью разрушить орган без возможности восстановления.
Токсический алкогольный гепатит — это хроническое заболевание, появляющееся у алкоголиков «со стажем», тяжесть которого зависит от масштабов поражения печени. Специалисты определяют несколько форм заболевания:
- персистирующий гепатит;
- прогрессирующий;
- хронический;
- цирроз.
Первая стадия сопровождается жировой дистрофией печени и наблюдается у алкоголиков с десятилетним и более стажем. Персистирующий гепатит не имеет ярко выраженной симптоматики и протекает без явных ухудшений самочувствия человека. Поэтому больные длительное время не подозревают о наличии заболевания.
Выявить персистирующий гепатит можно только после тщательного обследования пациента. При данной форме заболевания развивается фиброз тканей печени, наблюдается появление тел Меллори и дистрофия клеток.
Специальная диета, отказ от употребления спиртных напитков способствуют улучшению состояния больного. Положительный результат заметен уже через месяц. Но полное выздоровление возможно только по истечении 4 — 8, а иногда и 10 лет.
При отсутствии лечения персистирующая форма постепенно перетекает в прогрессирующий гепатит. Это опасная форма токсического поражения печени, имеющая два сценария развития: бессимптомный и тяжелый.
Вторая форма течения болезни опасна молниеносным ухудшением состояния больного, вплоть до смертельного исхода.
Симптомы острого алкогольного гепатита:
- изменения стула (диарея);
- тошнота и рвота;
- резкая потеря веса;
- повышение температуры тела, озноб;
- кожный покров и роговицы глаз приобретают желтоватый оттенок;
- ощущение тяжести и острая боль в правом боку;
- печеночная недостаточность.
У больного в крови (большой печеночный анализ) наблюдается высокий уровень билирубина и увеличение ферментов АЛТ и АСТ. Вторая стадия заболевания характеризуется небольшим поражением печени.
Третья стадия характеризуется продолжительными обострениями и ремиссиями. Пациенты жалуются на постоянную умеренную боль в правом подреберье, диспепсические расстройства, повышенную утомляемость, желтуху (в некоторых случаях). Если продолжать игнорировать тревожные сигналы, подаваемые организмом, то в скором времени можно ожидать появление первых симптомов цирроза.
Цирроз характеризуется появлением сосудистых звездочек на лице и теле, вздутием вен в районе пупка, покраснением ладоней. Мужчины могут заметить увеличение молочных желез и уменьшение размеров яичек.
На ладони образуется плотный соединительный узелок, достаточно болезненный при пальпации. Уплотнение, называющееся контрактурой Дюпюитрена, со временем разрастается, больной начинает жаловаться на трудности при сгибании безымянного пальца и мизинца или их полное обездвиживание.
Цирроз печени во многих странах является одной из шести основных причин смерти больных. Ежегодно болезнь уносит более 300 000 человек. В 12% случаев заболевание протекает бессимптомно.
Отсутствие лечения приводит к ряду осложнений.
- Токсическое поражение печени алкоголем часто является причиной внутренних кровотечений, открывающихся в желудке или кишечнике.
- Снижение работоспособности почек.
- Развитие печеночной энцефалопатии: не переработанные печенью яды скапливаются в организме, повреждая ткани головного мозга.
- У больных, страдающих алкогольной зависимостью, намного выше риск развития рака печени, чем у непьющих людей.
При первых признаках проблем с печенью, человек должен немедленно обратиться за консультацией к специалисту. Своевременное лечение может предотвратить развитие осложнений заболевания, перехода его в хроническую и тяжелую форму.
Если симптомы указывают на токсичное поражение печение, врач выясняет у больного регулярность употребления спиртных напитков, количество ежедневно выпиваемого алкоголя и его качество.
В крови алкоголика отмечается высокий уровень лейкоцитов, билирубина, ускорение СОЭ, низкий показатель гемоглобина и эритроцитов. Часто гепатит характеризуется снижением количества тромбоцитов, что говорит об угнетении функций костного мозга и является одним из симптомов цирроза.
Хотите узнать, в каком состоянии ваша печень?
Запоминайте! Вам нужно натощак сдать кровь (из вены) под названием «большой печеночный анализ». Основные показатели, на которые следует обратить внимание:
- общий билирубин;
- АЛТ (аланинаминотрансфераза);
- АСТ (аспартатаминотрансфераза).
В целях исключения развития онкологических заболеваний кровь пациента исследуется на содержание альфа — фетопротеина.
Также больному необходимо пройти ряд инструментальных обследований, таких как УЗИ, МРТ, КТ и прочее.
Своевременное выявление токсического поражения печени алкоголем позволяет исключить развитие осложнений и полностью восстановить работу органа.
Запущенные формы заболевания не поддаются лечению.Поэтому врачи, назначая определенные процедуры и лекарственные препараты, стараются лишь максимально смягчить симптомы и предотвратить ухудшение состояния больного.
Избежать осложнений помогут следующие меры:
- полный отказ от употребления алкоголя способен заметно улучшить состояние пациента, а на ранней стадии заболевания привести к полному восстановлению функций печени;
- соблюдение диеты, включающей продукты, обладающие достаточной калорийностью и определенным содержанием белка;
- лекарственная терапия помогает организму бороться с развитием болезни, предотвращает возникновение осложнений.
Врач назначает больному витамины группы В и растворы глюкозы для снятия симптомов интоксикации.
Ткани печени восстанавливаются с помощью эссенциальных фосфолипидов, способных вернуть органу анатомически правильную структуру, функциональность и усилить защитные свойства клеток.
Больной принимает на протяжении длительного времени желчегонные препараты и лекарства, регулирующие жировой обмен в тканях.
Как вы знаете, алкоголизм является хроническим психическим заболеванием. Алкоголик не только физически, но и психически зависит от этилового спирта. Пьющему человеку очень сложно самостоятельно отказаться от его употребления даже при угрозе летального исхода. Помогает больному справиться с зависимостью гепатопротектор «Гептрал», корректирующий психологическое состояние человека. Таблетки пьют утром и днем, так как вечерний прием «Гептрала» может стать причиной бессоницы.
Для лечения контрактуры Дюпюитрена применяется физиотерапия. При запущенной форме необходимо оперативное вмешательство в виде хирургической коррекции уплотнений.
Кортикостероидные препараты назначаются при остром алкогольном гепатите, когда пациенту грозит летальный исход.
Конечная стадия заболевания предполагает только смягчение симптомов. Часто врачи рекомендуют пересадку донорской печени. Проведение операции возможно только после полугодичного воздержания от употребления алкоголя.
Прогнозы врачей относительно восстановления функций печени и выздоровления больного напрямую зависят от тяжести токсического поражения печени алкоголем.
Огромное влияние на эффективность лечения оказывает отказ от алкогольных напитков, соблюдение диеты и рекомендаций специалиста.
- Обращение к врачу на начальной стадии заболевания и своевременное терапевтическое лечение способно нормализовать работу печени уже в течение первого месяца.
- Осложнения грозят неблагоприятным исходом. Алкогольный гепатит неизлечим: врачи могут только приостановить развитие болезни и уменьшить симптоматику.
- Цирроз печени — это медленная смерть. Половина пациентов, страдающих этим заболеванием, не живет и 5 лет после постановки диагноза. Также цирроз грозит развитием рака печени.

А что делать, если токсическое поражение печени алкоголем все-же случилось, как и где лечиться, мы обязательно поговорим в следующий раз. Берегите здоровье, друзья!
источник
Вредное воздействие алкоголя на организм человека известно давно.
У большинства пьющих, так же как и у всех хронических алкоголиков, бывает поражена печень — это общеизвестный факт. Связь между злоупотреблением алкоголем и заболеваниями печени отмечалась еще врачами Древней Греции, кроме того, была описана и в древнеиндийских рукописях.
Лишь небольшая часть алкоголя поступает в кровь и печень из желудка. Основная его масса проникает в кровь из кишечника.
На сегодняшний день можно назвать три основных заболевания печени, связанных с алкоголизмом. Это уже описанные выше жировой гепатоз (ожирение печени) и цирроз печени, а также алкогольный гепатит.
О том, что злоупотребление алкоголем приводит к поражению печени, знали уже древние греки. На количество алкоголя, потребляемое надушу населения, и на смертность от алкогольного поражения печени влияют доступность спиртных напитков, законы о торговле ими, а также экономические, культурные и климатические условия. Алкоголизм — заболевание отчасти наследственное, и на злоупотребление алкоголем влияют генетические факторы. К факторам риска алкогольного поражения печени относятся наследственная предрасположенность, истощение, женский пол, гепатиты В, С и D.
У 90—95% людей, постоянно злоупотребляющих алкоголем, развивается жировая дистрофия печени. Это состояние почти всегда обратимо — при условии, что больной бросит пить. У 10—30% больных жировая дистрофия печени прогрессирует до перивенулярного фиброза (отложение коллагена в стенках центральных вен и вокруг них). У 10—35% алкоголиков развивается острый алкогольный гепатит, который может рецидивировать или стать хроническим. Часть этих больных выздоравливают, но у 8—20% формируется перисинусоидальный, перивенулярный и перицентральный фиброз и цирроз печени.
На вероятность развития цирроза печени влияют количество потребляемого алкоголя и длительность его употребления. Для мужчин, потребляющих 40—60 г алкоголя в сутки, относительный риск цирроза печени возрастает в 6 раз по сравнению с теми, кто потребляет менее 20 г алкоголя в сутки; для тех, кто потребляет 60—80 г алкоголя в сутки, он возрастает в 14 раз.
В исследовании «случай—контроль» относительный риск цирроза печени для мужчин, потреблявших 40—60 г алкоголя в сутки, по сравнению с мужчинами, потреблявшими менее 40 г алкоголя в сутки, составил 1,83. При потреблении более 80 г алкоголя в сутки этот показатель возрастал до 100. Для женщин пороговые и средние дозы алкоголя, приводящие к циррозу, ниже. При запоях риск алкогольного поражения печени выше, чем при употреблении алкоголя во время еды, а при употреблении пива и крепких спиртных напитков — выше, чем при употреблении вина.
Всасывание, распределение и выведение. Из организма здорового человека за час выводится примерно 100 мг этанола на килограмм веса. При потреблении большого количества алкоголя в течение многих лет скорость выведения этанола может возрастать вдвое. Этанол всасывается в ЖКТ, особенно в двенадцатиперстной и тощей кишке (70—80%). За счет небольшого размера молекул и низкой растворимости в жирах его всасывание происходит путем простой диффузии. При замедленной эвакуации содержимого желудка и наличии содержимого в кишечнике всасывание уменьшается Пища замедляет всасывание этанола в желудке; после еды концентрация этанола в крови нарастает медленнее, а максимальное ее значение ниже, чем на голодный желудок. Алкоголь очень быстро поступает в системный кровоток. В органах с богатым кровоснабжением (головной мозг, легкие, печень) быстро достигается та же концентрация алкоголя, что и в крови. Алкоголь плохо растворим в жирах: при комнатной температуре липиды тканей поглощают лишь 4% от количества алкоголя, которое растворяется в таком же объеме воды. Поэтому одно и то же количество алкоголя на единицу веса даст у полного человека более высокую концентрацию этанола в крови, чем у худощавого. У женщин средний объем распределения этанола меньше, чем у мужчин, поэтому максимальная концентрация этанола в крови у них выше, а средняя площадь под кривой сывороточной концентрации больше.
У человека менее 1 % алкоголя выделяется с мочой, 1—3% — через легкие и 90—95% — в виде углекислого газа после окисления в печени.
Алкогольдегидрогеназа. Большая часть этанола окисляется в печени, но в небольшой степени этот процесс происходит и в других органах и тканях, в том числе в желудке, кишечнике, почках и костном мозге. В слизистой желудка, тощей и подвздошной кишки присутствует алкогольдегидрогеназа, и достаточно большая доля этанола окисляется еще до первого прохождения через печень. У женщин активность алкогольдегидрогеназы желудка ниже, чем у мужчин, а при алкоголизме еще больше снижается.
В печени основной путь метаболизма этанола — окисление до ацетальдегида под действием алкогольдегидрогеназы. Есть также другие внутриклеточные пути окисления. Алкогольдегидрогеназа существует в нескольких формах; описано по крайней мере три класса алкогольдегидрогеназ, отличающихся по своей структуре и функциям. Разные формы алкогольдегидрогеназы неодинаково распространены у людей различной этнической принадлежности. Этот полиморфизм может отчасти объяснять различия в скорости образования ацетальдегида и выведения этанола из организма. Метаболизм этанола в печени состоит из трех основных этапов. Вначале этанол в цитозоле гепатоцитов окисляется до ацетальдегида. Затем ацетальдегид окисляется до уксусной кислоты, главным образом под действием митохондриальной альдегиддегидрогеназы. На третьем этапе уксусная кислота поступает в кровь и окисляется в тканях до углекислого газа и воды.
Окисление алкогольдегидрогеназой этанола до ацетальдегида требует участия НАД в качестве кофактора. В ходе реакции НАД восстанавливается до НАДН, что повышает соотношение НАДН/НАД в печени, а это, в свою очередь, оказывает заметное воздействие на протекающие в ней метаболические процессы: подавляет глюконеогенез, нарушает окисление жирных кислот, подавляет активность в цикле Кребса, усиливает превращение пирувата в молочную кислоту, приводя к лактацидозу (см. ниже).
Микросомальная система окисления этанола локализована в эндоплазматическом ретикулуме гепатоцитов и представляет собой один из изоферментов цитохрома Р450, требующий для своей деятельности НАДФН в качестве кофактора и наличия кислорода. Хроническое злоупотребление алкоголем ведет к гипертрофии эндоплазматического ретикулума, в результате чего активность микросомальной системы окисления этанола возрастает. Однако единого мнения о ее количественном вкладе в общий метаболизм этанола пока нет. Кроме этанола эта система окисляет и другие спирты, а также четыреххлористый углерод и парацетамол.
Под действием альдегиддегидрогеназы ацетальдегид быстро превращается в уксусную кислоту. Есть несколько форм альдегиддегидрогеназы. В печени человека содержатся два изо-фермента альдегиддегидрогеназы — I и II. У 50% японцев ми-тохондриальная альдегиддегидрогеназа (изофермент I) в печени отсутствует. Недостаток альдегиддегидрогеназы I у азиатов имеет ряд метаболических и клинических последствий.
Нарушения восстановительных реакций в печени. Окисление алкогольдегидрогеназой этанола до ацетальдегида в цитозоле гепатоцитов требует участия НАД в качестве кофактора. НАД при этом восстанавливается до НАДН. Для окисления в митохондриях ацетальдегида до уксусной кислоты под действием альдегиддегидрогеназы также требуется НАД, который восстанавливается до НАДН. Таким образом, и в цитозоле, и в митохондриях повышается соотношение между НАДН и НАД, при этом как в печени, так и в крови повышается соотношение лактат/пируват и β-гидроксимасляная кислота/ацетоуксусная кислота. Это ведет к подавлению глюконеогенеза, окисления жирных кислот, деятельности цикла Кребса, что проявляется жировой дистрофией печени, гипогликемией и лактацидозом.
Изменения в метаболизме этанола, ацетальдегида и уксусной кислоты при хроническом злоупотреблении алкоголем. Выведение этанола усиливается, если нет клинически значимого поражения печени или сильного недоедания. Это обусловлено повышением активности алкогольдегидрогеназы и микросомальной системы окисления этанола, увеличением основного обмена в печени и, возможно, усилением повторного окисления НАДН в митохондриях — лимитирующей стадии метаболизма этанола. Ускорение выведения этанола на фоне приема глюкокортикоидов объясняется тем, что последние стимулируют глюконеогенез, что, в свою очередь, усиливает превращение НАДН в НАД.
У здоровых людей почти весь ацетальдегид, образовавшийся при окислении этанола, подвергается дальнейшему окислению в печени. Однако при алкоголизме, а также у азиатов, у которых употребление алкоголя вызывает покраснение лица, в крови обнаруживается некоторое количество ацетальдегида. Еще более высока концентрация ацетальдегида в крови при алкоголизме на фоне тяжелой интоксикации — предположительно, это вызвано усиленным окислением этанола алкогольдегидрогеназой при сниженной активности альдегиддегидрогеназы вследствие поражения печени и постоянного злоупотребления алкоголем.
Повреждение гепатоцитов. Алкогольное поражение печени обусловлено сразу несколькими факторами. Этанол меняет физические свойства биологических мембран, меняя их липидный состав, что делает мембраны более текучими. В них увеличивается содержание эфиров холестерина и снижается активность ферментов, например сукцинат-дегидрогеназы, цитохромов а и b, а также общая дыхательная способность митохондрий.
Помимо метаболических изменений, вызванных нарушением восстановительных реакций и подавлением окисления жирных кислот при окислении этанола, прием больших доз этанола способствует поступлению жира из жировой ткани в печень. Употребление алкоголя с жирной пищей повышает риск жировой дистрофии печени. При хроническом злоупотреблении алкоголем этот эффект затухает.
Ацетальдегид, по-видимому, служит основным патогенетическим фактором при алкогольном поражении печени. Показано, что он может ковалентно связываться с белками гепатоцитов. Образовавшиеся соединения подавляют секрецию белков печенью, нарушают функции белков, реагируют с макромолекулами клеток, что приводит к тяжелому повреждению тканей. Ацетальдегид может также стимулировать перекисное окисление липидов за счет образования свободных радикалов. В норме свободные радикалы нейтрализуются глутатионом, но поскольку ацетальдегид может связываться с глутатионом (или с цистеином, что подавляет синтез глутатиона), количество глутатиона в печени уменьшается, что и наблюдается у больных алкоголизмом. Связывание с глутатионом может также стимулировать перекисное окисление липидов.
Роль в поражении печени может играть также гуморальный иммунный ответ — выработка антител к продуктам связывания ацетальдегида с белками, белкам микротрубочек и другим белкам. По неюторым данным, в повреждении гепатоцитов могут быть задействованы и цитотоксические реакции, опосредованные лимфоцитами.
При хроническом злоупотреблении алкоголем наблюдается индукция микросомальной системы окисления этанола, что еще сильнее увеличивает выработку ацетальдегида. Но кроме того, индукция микросомальной системы увеличивает потребление кислорода, способствуя гипоксии, особенно в центре печеночной дольки, так как именно здесь в основном локализован цитохром. Его индукция повышает гепатотоксичность таких веществ, как четыреххлористый углерод и парацетамол, что также может усиливать повреждение гепатоцитов, особенно в перивенулярной области.
Помимо накопления жира при хроническом злоупотреблении алкоголем в гепатоцитах и вокруг них накапливаются белки, в том числе белки микрафубочек (тельца Меллори) и белки, остающиеся в печени из-за нарушения их синтеза и транспорта. В результате площадь синусоидов и кровоснабжение гепатоцитов еще больше сокращаются.
Фиброз печени. Вызванные алкоголем воспаление и некроз гепатоцитов способствуют развитию фиброза и циррозу печени. Кроме того, на обмен коллагена и его отложение в печени большое влияние оказывают сам этанол и его метаболиты.
Хроническое злоупотребление алкоголем ведет к активации и пролиферации клеток Ито в перисинусоидальном и перивену-лярном пространстве, а также миофибробластов, которые начинают вырабатывать больше ламинина и коллагена I, III, IV типов. Миофибробласты обладают сократительной способностью и могут вносить вклад в стягивание рубцов и развитие портальной гипертензии при циррозе. Отростки клеток Ито и миофибробластов проникают в пространства Диссе, окружающие гепатоциты; чем больше таких клеток, тем больше коллагена откладывается в пространствах Диссе. Усиливается и синтез фибронектина, который может служить основой для отложения коллагена. Заполнение пространств Диссе коллагеном в конце концов может привести к изоляции гепатоцита от кровоснабжения. Кроме того, при этом возрастает сопротивление кровотоку, что вносит вклад в развитие портальной гипертензии. Перивенулярный и перисинусоидальный фиброз служит прогностическим признаком развития алкогольного цирроза печени. Наличие алкогольного гепатита и жировой дистрофии печени также повышает вероятность цирроза.
Различные цитокины, в том числе ФНО, ИЛ-2, ИЛ-6, трансформирующие факторы роста альфа и бета, тромбоцитарный фактор роста способствуют активации клеток Ито, усиливая тем самым повреждение печени.
Характер питания и алкогольное поражение печени. Истощение, характерное для больных алкоголизмом, может быть, по крайней мере отчасти, вторичным — обусловленным метаболическими нарушениями, вызванными этанолом, и уже имеющимся поражением печени. Есть данные, что диета с высоким содержанием белков и лецитин из бобов сои при алкогольном циррозе оказывают защитное действие на печень.
Алкогольный гепатит. Симптомы заболевания во многом сходны с симптомами вирусного гепатита. При легкой форме болезни отмечаются утомляемость, ухудшение аппетита и снижение веса. Однако каждый новый глоток спиртного способствует медленному прогрессированию процесса. Возникает тяжелейшее состояние: полностью исчезает аппетит, отмечаются слабость и раздражительность, повышается температура тела, появляется желтуха, боли в верхней части живота, озноб и типичный симптом печеночной недостаточности — сонливость.
При тяжелой форме возникают рвота и понос, часто к ним присоединяется пневмония и инфекции мочевыводящих путей. Печеночная недостаточность может привести к помрачению сознания, потере ориентации или коме. Поэтому очень важно обнаружить признаки алкогольного поражения печени как можно раньше, чтобы прекратить употребление алкоголя и начать лечение.
Алкогольный гепатит — это острое или хроническое заболевание печени, которое развивается при алкоголизме и характеризуется обширным некрозом гепатоцитов, воспалением и рубцеванием ткани печени. При симптоматическом течении самые частые жалобы — отсутствие аппетита, тошнота, рвота и боль в животе, особенно в правом подреберье. Из-за потери аппетита и тошноты большинство больных худеют. У четверти больных повышается температура. При тяжелом гепатите лихорадка может возникать и без инфекции, но поскольку иммунитет у таких больных ослаблен, при обследовании необходимо исключить инфекции. Желтуха, если она есть, обычно небольшая, но при симптомах холестаза (у 20—35% больных) может быть сильной. Понос и симптомы портальной гипертензии встречаются реже. У большинства больных печень болезненна при пальпации и увеличена.
Диагностические исследования
- Наиболее характерный лабораторный признак острого алкогольного гепатита — повышение активности аминотрансфераз и уровня билирубина. Активность АсАТ обычно превышает норму в2—10 раз, но редко поднимается выше 500 МЕ/л. Активность АлАТ тоже повышена, но в меньшей степени, чем АсАТ. Более низкая активность АлАТ при алкогольном гепатите может быть связана с повреждением митохондрий.
- Активность ЩФ по крайней мере у половины больных умеренно повышена. При холестазе повышение может быть значительным. Активность гамма-ГТ при алкоголизме также часто повышена. Изменение активности этого фермента — очень чувствительный показатель алкогольного поражения печени.
- Уровень глобулинов сыворотки также часто повышен, причем уровень IgA повышается значительно сильнее, чем уровни других иммуноглобулинов. Уровень альбумина при компенсированном циррозе и нормальном питании больных вначале может быть нормальным, но обычно снижен.
- Так как в печени синтезируется большинство факторов свертывания, удлинение ПВ более чем на 7—10 с при тяжелом состоянии больных является неблагоприятным прогностическим признаком.
- При алкогольном гепатите обычно отмечаются изменения в общем анализе крови. Число тромбоцитов менее 100 000 мкл -1 обычно указывает на цирроз печени. Помимо того что алкоголь сам по себе токсичен для костного мозга, острый или хронический алкогольный гепатит может приводить к гиперспленизму, ДВС-синдрому и угнетению кроветворения.
- Необходимо исключить другие причины поражения печени. Для этого проводят серологические исследования и тщательно собирают лекарственный анамнез. Парацетамол при алкоголизме может быть токсичен даже в терапевтических дозах. При подозрении на передозировку парацетамола или аспирина определяют их уровень в крови.
УЗИ. Несмотря на то что в большинстве случаев диагноз алкогольного гепатита легко поставить исходя из анамнеза, анализа крови, иногда, особенно при симптомах холестаза, проводят УЗИ брюшной полости, чтобы исключить заболевания желчного пузыря и желчных путей, асцит и печеночноклеточный рак. Отдельным больным проводят также КТ живота и эндоскопическую ретроградную холангиопанкреатографию.
Биопсию печени следует провести как можно раньше для подтверждения диагноза и для оценки тяжести поражения печени. В дальнейшем из-за ухудшения функции печени (значительное удлинение ПВ, асцит) провести биопсию может быть невозможно.
Гистологическое исследование образца позволяет определить вид алкогольного поражения печени.
- Некроз в основном центролобулярный, но он может захватывать и всю печеночную дольку. Обычно видны гепатоциты на разных стадиях дегенерации; характерны их отечность, баллонная дистрофия, вакуолизация, наличие внутри фибрилл или телец Меллори.
- Воспалительный экссудат состоит главным образом из нейтрофилов с небольшим количеством лимфоцитов. Нейтрофилы обнаруживаются в портальных трактах и синусоидах, обычно образуя скопления в местах некроза гепатоцитов с тельцами Меллори или без них. В 50—75% случаев нейтрофилы образуют розетки, расположенные вокруг разрушающихся гепатоцитов с тельцами Меллори внутри.
- Фиброз обычно сильно выражен уже на ранних стадиях заболевания. Часто зона фиброза окружает центральную вену и распространяется по пространствам Диссе. Центролобулярный фиброз может сохраняться и после того, как воспаление стихнет, приводя к мелкоузловому циррозу.
- Жировая дистрофия печени часто встречается при алкогольном гепатите. Ее выраженность зависит от того, давно ли больной употреблял алкоголь, от содержания жиров в пище, а также наличия ожирения и сахарного диабета.
- Выраженный холестаз отмечается у трети больных. Помимо некроза и фиброза вокруг центральных вен характерны выраженный перипортальный некроз, воспаление и разрушение мелких желчных протоков.
- У некоторых больных отмечается гемосидероз.
Сигналом тревоги при алкогольном гепатите могут быть все перечисленные выше признаки, а также результаты анализов крови, которые показывают высокий уровень трансаминаз сыворотки, низкий показатель альбумина и факторов свертывающей системы крови.
При благоприятном течении болезни за 3-4 недели лечения острый процесс затухает, но в случаях, когда печеночная недостаточность принимает необратимый характер, человек может умереть.
Если алкогольное поражение печени ограничено только жировой дистрофией, отказ от алкоголя может привести к восстановлению функции печени. Однако при наличии перивенулярного фиброза, распространяющегося по синусоидам, отказ от алкоголя предотвратит дальнейшее повреждение печени, но рубцевание останется.
Алкогольный гепатит. Тяжесть алкогольного гепатита может быть различной. Смертность составляет 10—15%. Выздоровление происходит медленно, в большинстве случаев требуется от 2 до 8 мес после прекращения употребления алкоголя. В первые несколько дней после отказа от алкоголя состояние больного обычно ухудшается, вне зависимости от того, каким оно было вначале. В этот период возможны энцефалопатия и другие осложнения, в частности гастрит или язвенная болезнь, коагулопатии или ДВС-синдром, инфекции (в особенности мочевых путей и легких), первичный перитонит и гепаторенальный синдром. Сочетание тяжелых осложнений часто приводит к гибели больного. У многих больных алкоголизмом приступы острого алкогольного гепатита накладываются на уже имеющийся цирроз печени. Повторные приступы гепатита, некроз и фиброз приводят к выраженному рубцеванию и алкогольному циррозу.
Главное условие успешного лечения при алкогольном поражении печени — строжайший запрет на употребление алкоголя. Во многих странах алкогольное поражение печени встречается все чаще, в то время как распространенность других заболеваний печени не меняется или даже снижается.
Симптоматическое лечение. Лечение в основе своей симптоматическое. Большинству больных необходим постельный режим; тяжелобольных помещают в отделение интенсивной терапии. Осложнения портальной гипертензии, если они есть, необходимо лечить в первую очередь. Важно также исключить инфекции и сопутствующий панкреатит, а при их обнаружении — назначить соответствующее лечение.
Диета. Употребление алкоголя категорически запрещается. Назначают тиамин, фолиевую кислоту и поливитамины. Важно следить за уровнями электролитов, кальция, магния, фосфатов, глюкозы и при необходимости корректировать их. У большинства больных наблюдается белково-энергетическая недостаточность. Энергозатраты и катаболизм белков увеличены, часто наблюдается инсулинорезистентность, вследствие чего как источник энергии в первую очередь используются жиры, а не углеводы. Снизить инсулинорезистентность и улучшить азотистый баланс позволяет частый прием пищи с низким содержанием жиров, богатой углеводами и клетчаткой. Если больной не может есть сам, показано зондовое питание стандартными смесями. В тех случаях, когда энцефалопатия сохраняется несмотря на проводимое стандартное лечение, переходят на специализированные смеси (например, Hepatic-Aid). Калорийность рациона должна в 1,2—1,4 раза превышать величину основного обмена. На жиры должно приходиться 30—35% калорийности рациона, остальное — на углеводы. В отсутствие энцефалопатии нет необходимости ограничивать количество белков в рационе ниже 1 мг/кг.
Если зондовое питание невозможно, как можно скорее начинают парентеральное питание, состав которого рассчитывают так же, как в случае зондового питания. Мнения о том, использовать ли растворы с высоким содержанием разветвленных аминокислот, противоречивы, но необходимость в них есть лишь в случае печеночной энцефалопатии и комы.
В начале лечения возможен абстинентный синдром. Для предотвращения алкогольного делирия и судорожных припадков нужно внимательно следить за состоянием обменных процессов у больного и, при необходимости, с осторожностью назначать бензодиазепины. Так как при поражении печени выведение этих препаратов нарушается и легко может развиться энцефалопатия, дозы диазепама и хлордиазепоксида должны быть ниже обычных.
Методы лечения, эффективность которых не доказана. Описанные ниже методы лечения алкогольного гепатита вызывают споры. Их следует применять лишь у отдельных, тщательно отобранных больных под пристальным врачебным наблюдением.
Глюкокортикоиды. В нескольких исследованиях преднизон или преднизолон в дозе 40 мг в течение 4—6 нед снижал смертность при тяжелом алкогольном гепатите и печеночной энцефалопатии. При более легком течении заболевания улучшений не отмечено.
Антагонисты медиаторов воспаления. При алкогольном гепатите повышены уровни ФИО, ИЛ-1, ИЛ-6 и ИЛ-8, что коррелирует с ростом смертности.
- Пентоксифиллин. Показано, что пентоксифиллин уменьшает выработку ФНОа, ИЛ-5, ИЛ-10 и ИЛ-12.
- Ивфликсимаб (моноклональные IgG к ФНО). Преимущество инфликсимаба показано в двух небольших предварительных исследованиях без контрольной группы.
- Этанерцепт представляет собой внеклеточный домен растворимого рецептора р75 ФНОа, соединенный с Fc-фрагментом человеческого IgG 1. Препарат связывает растворимый ФНОа, препятствуя его взаимодействию с рецептором. В небольшом исследовании с участием 13 больных тяжелым алкогольным гепатитом назначение этанерцепта на протяжении 2 нед повысило месячную выживаемость на 92%. Однако у 23% участников лечение пришлось прервать из-за инфекций, желудочно-кишечных кровотечений и печеночной недостаточности.
- Витамин Е сам по себе или в сочетании с другими антиоксидантами улучшает Исход при алкогольном гепатите.
- S-аденозилметионин — предшественник цистеина, одной из аминокислот, входящих в состав глутатиона, — синтезируется в организме метионинаденозилтрансферазой из метионина и АТФ. При циррозе печени классов А и В по Чайлду (компенсированный и декомпенсирован-ный цирроз) S-аденозилметионин снижал смертность за 2 года с 29 до 12%.
Силибинин — действующее вещество расторопши пятнистой — предположительно оказывает защитное действие в отношении печени, выступая как иммуномодулятор и нейтрализуя свободные радикалы.
Анаболические стероиды при алкогольном поражении печени могут оказывать положительное действие. Эффективность этих препаратов изучалась в ряде клинических исследований, но на сегодня их ценность при алкогольном поражении печени так и не установлена. Более того, длительное применение анаболических стероидов может способствовать развитию пелиоза печени и печеночноклеточного рака.
Пропилтиоурацил в течение 45 сут применялся при легком и умеренном алкогольном гепатите. Пропилтиоурацил, снижая скорость потребления кислорода, может за счет этого устранять относительную гипоксию в центре печеночной дольки. В нескольких исследованиях больные, получавшие пропилтиоурацил, поправлялись быстрее, чем в контрольной группе. При тяжелом алкогольном гепатите эффективность пропилтиоурацила пока не изучена.
Колхицин предложен для лечения алкогольного поражения печени, поскольку он обладает противовоспалительным действием, препятствует развитию фиброза и сборке микротрубочек. Однако пока его эффективность не установлена.
Новые препараты. Согласно предварительным исследованиям, как антагонисты медиаторов воспаления могут выступать талидомид, мизопростол, адипонектин и средства, нормализующие кишечную микрофлору. Изучается также применение лейкафереза и других экстракорпоральных методов удаления цитокинов из организма, а также препаратов, подавляющих апоптоз.
Трансплантация печени. Соответствие больных при алкогольном поражении печени критериям трансплантации печени обсуждается с тех пор, как появились программы трансплантации. Четких руководств до сих пор не существует. Отказ от алкоголя у большинства больных приводит к улучшению функции печени и повышает выживаемость. Однако в некоторых случаях все равно развивается прогрессирующая печеночная недостаточность. Так как лечение декомпенсированного алкогольного цирроза печени не разработано, больным с терминальной стадией печеночной недостаточности показана трансплантация печени. К сожалению, потребность в донорской печени на сегодня превышает возможности по обеспечению ею всех, кто нуждается в трансплантации. У больных, получивших направление на трансплантацию печени, важно исключить другие заболевания, вызванные злоупотреблением алкоголем, в частности кардиомиопатию, панкреатит, нейропатию, истощение, которые могут ухудшать общий прогноз. Важно также, чтобы после операции больной соблюдал режим лечения, продолжал воздерживаться от употребления алкоголя и получал поддержку членов семьи или социальных служб. Результаты трансплантации при алкогольном циррозе печени достаточно благоприятны и почти не отличаются от результатов при циррозе, вызванном другими причинами.
Для большинства людей доза алкоголя, которая может нанести вред печени, превышает 80 мл в день. Важно и то, как долго человек употребляет алкоголь, регулярное ежедневное обращение к которому в небольших количествах опаснее, чем случающиеся время от времени «загулы», так как в последнем случае печень получает своего рода передышку до следующей «алкогольной атаки».
Американские ученые считают, что мужчинам не стоит выпивать более 4 стандартных порций в день, а женщинам — более 2 (стандартная порция составляет 10 мл алкоголя). Кроме того, они советуют воздерживаться от алкоголя хотя бы дважды в неделю, чтобы печень успела восстановиться. При этом риск повреждения печени определяется только содержанием алкоголя в напитке, то есть «градусами». Ароматические добавки и другие компоненты, входящие в состав различных алкогольных напитков, не оказывают заметного токсического действия на печень.
источник