Лечение. В последнее время в лечении актиномикоза достигнуты большие успехи. Даже при актиномикозе легких, при котором летальность была близка к 90%, современные методы лечения обеспечивают прочное выздоровление, если болезнь не находится в предельно запущенном состоянии. Нередко излечиваются и тяжелые формы актиномикоза брюшной полости, если применяется комплексное лечение (антибактериальные средства, рентгенотерапия, иммунотерапия, переливание крови, хирургическое лечение). Метод лечения йодом в настоящее время почти не используется. Рентгенотерапия применяется с успехом при различных формах актиномикоза.
Первое место в лечении занимают антибиотики, особенно в сочетании с сульфаниламидами (предпочтителен сульфадимезин). Описаны наблюдения, где успех был получен при длительном лечении только последним препаратом (до 340 г на курс) при обязательном применении большого количества витаминов (в частности, группы В). Успех лечения часто зависит от настойчивости врача, умения сочетать средства лечения, бороться с нарушениями реактивности организма и побочным действием антибактериальных средств (особенно антибиотиков широкого спектра). Кроме пенициллина и стрептомицина, эффективны ауреомицин, хлорацид (хлорамфеникол), эфициллин (синоним: леоциллин, бронхоциллин).
Не рекомендуется сочетание стрептомицина с мономицином, полимексином, мицерином. С успехом применяется фтивазид, но в дозах, превышающих те которые даются при туберкулезе. Показаны повторные переливания крови по 200—250 мл.
Иммунотерапия (актинолизат) нашла преимущественное применение при челюстно-лицевых формах. Курс лечения состоит из 20—25 внутримышечных инъекций актинолизата по 3 мл 2 раза в неделю. Если у больного ликвидированы явления интоксикации и реактивность нормальна, иммунотерапия вполне рациональна и при висцеральном актиномикозе.
При первичном актиномикозе кожи эффективны антибактериальные средства, иммуно- и рентгенотерапия. Если заболевание кожи вторичное, успех лечения зависит от терапии основного заболевания.
Хирургическое лечение заключается в первую очередь во вскрытии гнойных очагов любой локализации. При очень редком солитарном гнойнике легких показана пневмотомия; в ряде случаев — сегментарная резекция легкого, редко — типичная лобэктомия или пневмонэктомия (см. Легкие, хирургия). В большинстве I случаев в связи с анатомическими изменениями в корне легкого не удается технически правильно (как при раке или туберкулезе) осуществить радикальную операцию.
Рентгенотерапия актиномикоза является одним из компонентов комбинированного лечения актиномикоза различной локализации. Безусловные показания к рентгенотерапии имеются при поражении нижней челюсти и смежных с нею мягких тканей. Она проводится по методике одно- и многопольного облучения в зависимости от распространения процесса с выбором соответствующих размеров полей.
Физико-технические условия: при локализации процесса в мягких тканях напряжение 150 кв, фильтр 3—4 мм; при облучении костей и внутренних органов напряжение 180—200 кв, фильтры 0,5—Al мм Cu+1—2 мм Al. Сила тока — в зависимости от используемой аппаратуры. Разовые начальные дозы — 50—75 р; в дальнейшем их следует увеличить до 150 р за сеанс. Облучение проводится по одному полю через день. Суммарная поглощенная доза в очаге 1400—1500 рад (в воздухе — около 3000 р). При рецидиве возможны повторные курсы облучения по той же методике. При расплавлении очага рентгенотерапия показана лишь после хирургического вмешательства.
источник
На каждом этапе проблемы актиномикоза применялись различные методы и средства лечения этого заболевания.
От первых наблюдений больных актиномикозом и до последнего времени одним из методов лечения является хирургический: вскрытие актиномикозных очагов, выскабливание грануляций и даже попытки иссечения пораженных тканей. Правда, в главном методическом и лечебном центре — отделе борьбы с актиномикозом (позднее отделе глубоких микозов) Института медицинской паразитологии и тропической медицины Министерства здравоохранения хирургическому методу не придавали особого значения. Только с 1963 г. стали в комплексном лечении применять хирургические вмешательства.
При челюстно-лицевой локализации авторы как первых работ, так и обстоятельных исследований отдают предпочтение хирургическому методу лечения.
Вначале актиномикоз пытались лечить различными антисептиками: формалином, карболовой кислотой, дихлоридом ртути (сулема), солями меди и др. Даже в последние годы сообщалось о попытках лечения актиномикоза челюстно-лицевой области тимолом, протарголом и метиленовым синим.
Долгие годы одним из самых распространенных и эффективных методов считалось лечение актиномикоза препаратами йода. Внутрь вводили раствор йодида калия, внутривенно — раствор йодида натрия, для ионогальванизации и промывания свищей использовали спиртовой раствор йода. Эти методы длительное время применялись для лечения актиномикоза челюстно-лицевой области. Одни авторы расценивают йодотерапию как основное специфическое лечение, другие — как важное, но вспомогательное средство после рентгенотерапии и антибиотикотерапии. А. И. Рыбаков (1950), Л. А. Луцик (1953), J. Semadeni-Konopaska (1956) и др. считают препараты йода бесполезными в лечении актиномикоза челюстно-лицевой области. Но в отдельных клиниках их продолжают применять.
В истории лечения актиномикоза большой успех сопутствовал применению рентгеновских лучей. Хорошие результаты получены при рентгенотерапии челюстно-лицевой локализации актиномикоза, о чем сообщали П. С. Григорьев (1924), А. А. Лимберг (1936), В. А. Фельдман, К. О. Гликина (1938), Е. Melchior (1916), О. Jungling (1925), М. Wassmund, A. Renander (1937). Процент выздоровления в 1920—1930 гг. при этом лечении составлял от 77 до 83 [Jun-gling О., Renander А., 1930]. При сочетании рентгенотерапии с лечением антибиотиками к 1955 г. он повысился до 87—90.
Большинство авторов отмечают положительные результаты лечения рентгеновскими лучами в ранние сроки заболевания. Преобладает экссудативный характер процесса. При обширности процесса, поражениях костей, длительно текущих формах болезни рентгенотерапия безуспешна, наблюдается лишь улучшение. Предложенная Г. О. Сутеевым и Б. М. Иоффе (1939) комбинация рентгенотерапии и иммунотерапии получила положительную оценку, хотя в дальнейшем Г. О. Сутеев отказался от этого метода.
В последние годы недостаточное применение рентгеновских лучей изолированно и в сочетании с антибиотиками, препаратами йода, актинолизатом связано главным образом с трудностями и перебоями в получении актинолизата. За рубежом при отсутствии эффекта антибиотикотерапии этот метод лечения остается ведущим. Хотя отдельные сообщения свидетельствуют о его болезненности, многие отмечают эффект при комбинации рентгеновских лучей с антибиотиками.
С момента внедрения в медицину сульфаниламидных препаратов и антибиотиков их стали применять при лечении актиномикоза челюстно-лицевой области. Сообщения об эффективности сульфаниламидных препаратов В. Ю. Ротштейна и X. А. Мустафиной (1947), F. Mariat и J. Satze (1961) сменились отрицательными отзывами о них при лечении актиномикозов челюстно-лицевой области и шеи. Весьма успешным было лечение актиномикоза антибиотиками, о чем сообщали А. И. Рыбаков (1948), Е. М. Емельянова (1949), О. М Первушина (1952), Н. Георгиев (1957), О. Б. Минскер (1968), В. Я. Некачалов и соавт. (1968), Т. Л. Савельева (1968, 1970), Ф. К. Новик (1974), О. Tagay (1950), М. Glahn (1952), W. Streum (1954), С. Lester и A. Rurket (1957), A. Bazex и соавт. (1959), W. Adams (1961). Однако по данным ряда этих авторов, после массивной антибиотикотерапии наблюдается лишь улучшение, а затем наступают рецидивы. Это привело к попыткам лечения комбинацией различных антибиотиков или антибиотиков и сульфаниламидов. Однако немногочисленность наблюдений, отсутствие отдаленных результатов в сообщениях снижают ценность этих данных.
В клиниках хирургической стоматологии Московского медицинского стоматологического института до 1953 г. одним из средств лечения актиномикоза челюстно-лицевой области были препараты йода (1932 —1938). Они использовались наряду с хирургическим лечением. С 1939 г. их стали комбинировать с сульфаниламидными препаратами (1939—1945) и рентгенотерапией (1937—1948). С 1945 г. при комплексном лечении актиномикоза челюстно-лицевой области стали применять антибиотики, главным образом, пенициллин и стрептомицин. Препараты йода, назначаемые изолированно и в комбинации с рентгенотерапией, сульфаниламидами и антибиотиками, позволили вместе с хирургическими методами лечения добиться выздоровления у многих больных. Однако отмечены рецидивы болезни, а у ряда больных — лишь улучшение. Кроме того, наблюдались летательные исходы заболевания вследствие метастазирования актиномикозного процесса в мозг, легкие и генерализации инфекции.
Неудачи, связанные с лечением актиномикоза перечисленными методами, заставили искать новые пути. Ученые обратились к иммунотерапии. Разработкой, получением и применением актиномицетных вакцин занимались С. Ф. Дмитриев и Г. О. Сутеев, а за рубежом — Е. Neuber. Их научные изыскания легли в основу вакцинотерапии актиномикоза. Однако в дальнейшем большинство исследователей отмечали незначительную эффективность лечения актиномицетной вакциной и указывали на возможность тяжелых общих и местных очаговых реакций.
Отечественный препарат актинолизат в 1950 г. был внедрен в практику лечения актиномикоза челюстно-лицевой области. Имеется много сообщений об эффективности его. За рубежом одним из инициаторов применения иммунотерапии был Е. Neuber (1934, 1941), но она не получила широкого распространения. Иммунные препараты изготавливаются и успешно применяются лишь в отдельных клиниках.
Нами совместно с О. Б. Минскером (1966) при лечении актиномикоза челюстно-лицевой области проведено клиническое испытание АПВ, полученной в Институте медицинской паразитологии и тропической медицины Министерства здравоохранения. Она приготавливается из выделенных у больных актиномикозом людей нелизирующихся спороносных аэробных актиномицетов, образующих в культуре на поверхности бульона спороносную пленку. Выбор для вакцины именно спороносных культур не случаен. По С. Ф. Дмитриеву, они являются последним звеном в цепи процесса изменчивости возбудителя актиномикоза на пути к сапрофитизации и поэтому обладают наименьшей патогенностью, сохраняя антигенные свойства. Для изготовления различных серий вакцины было отобрано 17 штаммов, из которых 15 выделены у больных актиномикозом челюстно-лицевой области и шеи и 2 — у больных актиномикозом легких и грудной клетки. Вакцину готовили поливалентной: в состав каждой серии входило 10—15 штаммов. В комплексе с другими лечебными мероприятиями применение этой вакцины дало хорошие результаты при лечении актиномикоза челюстно-лицевой области.
Нами отмечено, что АПВ не вызывает выраженных общих и очаговых реакций, излечение наступает в короткие сроки (в среднем после 15 инъекций), но такие результаты получены только у больных с ограниченными актиномикозными очагами и небольшой давностью процесса. При более сложных клинических симптомах актиномикоза, особенно поражении кости, эффект лечения не отличался от результатов актинолизатотерапии, а в отдельных случаях был слабее. Кроме того, в связи с техническими трудностями получения АПВ, большим временем для ее введения мы отдаем предпочтение актинолизату. В последние годы накоплен большой опыт применения актинолизата в при комплексном лечении челюстно-лицевого актиномикоза.
В современных условиях лечение актиномикоза должно быть комплексным и основываться на функциональном состоянии организма, возможностях его приспособительных и компенсаторных механизмов. Главное место в патогенетическом воздействии на организм в борьбе с актиномикозом занимает учет специфических и неспецифических факторов иммунитета.
При нормальной реактивности специфическая терапия актинолизатом создает правильную ответную реакцию организма на актиномикозный очаг и способствует обратному развитию патологических явлений. При некотором подавлении иммунологических реакций общеукрепляющие и стимулирующие лечебные мероприятия с терапией актинолизатом создают повышение неспецифического и специфического иммунитета и, следовательно, противодействуют инфекции. Чрезмерная сенсибилизация лучистым грибом требует коррекции и подавления специфических иммунологических реакций, а затем применения антигенных стимуляторов неспецифического действия и по показаниям — специфической направленности. При резком подавлении специфического и неспецифического иммунитета за счет первичной или вторичной иммунологической недостаточности целесообразно сначала восстановить резистентность и только потом при наличии показаний решать вопрос о неспецифической и специфической стимуляции. Терапия актиномикоза должна быть патогенетической и слагаться из:
- 1) хирургических методов лечения, включающих местное воздействие на раневой процесс;
- 2) повышения специфического иммунитета (актинолизат, АПВ) и, таким образом, воздействия на возбудителя болезни — лучистый гриб;
- 3) повышения общей резистентности организма, в том числе повышения и коррекции неспецифической реактивности организма;
- 4) воздействия на сопутствующую флору;
- 5) противоспалительной, десенсибилизирующей, симптоматической терапии, лечения сопутствующих заболеваний;
- 6) физических методов лечения и лечебной физкультуры.
источник
В бoльшинствe случaeв пoрaжeнию пoдвeргaeтся oблaсть лицa и шeи, xoтя зaбoлeвaниe мoжeт рaспрoстрaниться нa любыe oргaны и ткaни. Прoтeкaниe бoлeзни xaрaктeризуeтся oбрaзoвaниeм плoтныx инфильтрaтoв с нaгнoeниeм, a тaкжe вoзникнoвeниeм свищeй и пoрaжeниeм кoжнoгo пoкрoвa. Чaщe всeгo этим зaбoлeвaниeм стрaдaeт мужскaя чaсть нaсeлeния.
вoзбудитeлeм зaбoлeвaния являeтся лучистыe грибы Actinomyces bovis
Oб aктинoмикoзe, кaк o зaбoлeвaнии стaлo извeстнo eщe в 18 вeкe, кoгдa нeмeцкий учeный Oттo Бoллингeр oткрыл нoвoe, нeизвeстнoe дoсeлe зaбoлeвaниe – «Aктинoмикoз». В oснoвнoм, Бoллингeр диффeрeнцирoвaл свoe oткрытиe с рaбoтaми бoтaникoв o лучистыx грибax Actinomyces bovis, вызывaющиx гнoйныe прoцeссы у живoтныx. У чeлoвeкa aктинoмикoз впeрвыe зaфиксирoвaли в 1883 гoду, тoгдa пeрвый рaз в истoрии прoявился aктинoмикoз гeнитaлий жeнщины.
дoвoльнo чaстo зaбoлeвaниe вoзникaeт вo врeмя бeрeмeннoсти, кoгдa иммунитeт будущeй мaтeри сильнo oслaблeн
В кaчeствe истoчникa инфeкции мoжeт выступaть и внeшняя срeдa, и эпицeнтр xрoничeскoй инфeкции нeпoсрeдствeннo в oргaнизмe. В бoльшинствe случaeв инфeкция прoникaeт в oргaнизм имeннo извнe. Вoзбудитeль aктинoмикoзa – aктинoмицeт пoпaдaeт нa слизистыe oбoлoчки (в бoльшинствe случaeв, пoлoсти ртa) с рaзличными рaстeниями и прeбывaeт в видe сaпрoфитa. В случae рaзвития вoспaлитeльнoгo прoцeссa нa слизистыx oбoлoчкax (стoмaтит, брoнxит, кoлит и др.) aктинoмицeты прeврaщaются в пaтoгeнный вид.
Aктинoмицeты прoникaют в oргaнизм рaзными спoсoбaми. Выдeляют вoздушнo-кaпeльный и вoздушнo-пылeвoй путь чeрeз рoт, кишeчник и дыxaтeльныe пути. Тaкжe вoзмoжнo прoникнoвeниe иx чeрeз кoжу и слизистыe oбoлoчки при трaвмax.
Oчeнь чaстo aктинoмикoз вoзникaeт вслeдствиe снижeния иммунитeтa, кoтoрoe являeтся рeзультaтoм рaзличныx зaбoлeвaний (грипп, сaxaрный диaбeт, тубeркулeз и др.), a тaкжe в рeзультaтe пeрeoxлaждeния, бeрeмeннoсти и пр. В пaтoгeнeзe aктинoмикoзa вaжную рoль игрaют рaзличныe кoнкрeмeнты (слюнныe, мoчeвыe, жeлчныe, кaлoвыe): oни прeдстaвляют сoбoй трaвмирующий фaктoр и oднoврeмeннo являются нoситeлeм лучистыx грибкoв.
Нaибoлee рaспрoстрaнeнный, aктинoмикoз чeлюстнo-лицeвoй oблaсти oбрaзуeтся зa счeт лучистыx грибкoв, сoстaвляющиx, кaк прaвилo, стрoму зубнoгo кaмня. Рaспoлaгaются грибки в зубныx кaрмaнax, эпицeнтрe рaспaдa пульпы зубa, в зубax, пoрaжeнныx кaриeсoм, нeбныx миндaлинax, прoтoкax слюнныx жeлeз и др. Oчaги aктинoмикoзa инoй лoкaлизaции вoзникaют тaкжe вслeдствиe aутoинфeкции.
Пoрaжeниe кoжнoгo пoкрoвa прeдстaвляeт сoбoй втoричный xaрaктeр. Прoявлeнию нaгнoeний спoсoбствуeт, кaк прaвилo, стaфилoкoккoвaя флoрa. При блaгoприятнoм прoтeкaнии бoлeзни рeзультaт дeйствия aктинoмикoтичeскoй грaнулeмы пoдрaзумeвaeт сoбoй фибрoзную, a зaтeм плoтную рубцoвую ткaнь.
бугoркoвo-пустулeзнaя фoрмa зaбoлeвaния xaрaктeризуeтся нeглубoкими элeмeнтaми, склoнными к вoзникнoвeнию угрeвидныx пустул и свищeй
Сoврeмeннaя мeдицинa выдeляeт тaкиe фoрмы aктинoмикoзa: aктинoмикoз языкa, aктинoмикoз гoртaни, шeи и гoлoвы в цeлoм- тoрaкaльный, aбдoминaльный aктинoмикoз- aктинoмикoз пoлoвыx oргaнoв- aктинoмикoз кoжи- aктинoмикoз лeгкиx, цeнтрaльнoй нeрвнoй систeмы и др.
В связи с дoвoльнo чaстым вoзникнoвeниeм aктинoмикoзa кoжи рaзличaют три eгo фoрмы: гуммoзнo-узлoвaтaя, бугoркoвo-пустулeзнaя и язвeннaя. У дeтeй и пoдрoсткoв в бoльшинствe случaeв прoявляются узлoвaтыe гуммoзныe инфильтрaты с лилoвo-крaсным oттeнкoм. Инoгдa oни рaзмягчaются и пoявляются свищи либо язвы, с кoтoрыx выдeляeтся гнoйнoe сoдeржимoe с плoтными друзaми, прeдстaвляющими сoбoй скoплeниe aктинoмицeтoв.
Бугoркoвo-пустулeзнaя фoрмa xaрaктeризуeтся мeнee глубoкими элeмeнтaми, склoнными к вoзникнoвeнию угрeвидныx пустул и свищeй. Прoявляются крупныe слoи с гнoйнo-гeмoррaгичeскиx кoрoчeк. Язвeннaя фoрмa – этo шaг в эвoлюции oднoй из вышeпeрeчислeнныx фoрм. Нeзaвисимo oт тoгo, чтo aктинoмикoз кoжи в бoльшинствe случaeв лoкaлизуeтся в чeлюстнo-лицeвoй либо шeйнoй oблaсти, oн мoжeт вoзникнуть нa любoм учaсткe кoжи чeлoвeкa.
Нa сaмoм дeлe, всe фoрмы зaбoлeвaния дoстигли тaкoй стeпeни рaзнooбрaзия, чтo симптoмы oписaть в пoлнoм oбъeмe прoстo нeвoзмoжнo, нo сущeствуют нeкoтoрыe симптoмы, пoxoжиe у рaзныx штaммoв.
чeлюстнo-лицeвoй aктинoмикoз встрeчaeтся чaщe всeгo
Чeлюстнo-лицeвaя фoрмa вoзникaeт чaщe всeгo. Тaкaя фoрмa aктинoмикoзa рaздeляeтся нa глубoкую (мышeчную), кoгдa бoлeзнь прoгрeссируeт в мeжмышeчнoй клeтчaткe, и нa пoдкoжную и кoжную фoрмы зaбoлeвaния. Мышeчнoй фoрмe xaрaктeрнa лoкaлизaция в жeвaтeльныx мышцax. Лицo oбрeтaeт aсиммeтричнoсть, в инфильтрaтe вoзникaют рaзмягчeния, кoтoрыe сo врeмeнeм вскрывaются и oбрaзуют свищи, кoтoрыe oтдeляют гнoйнoe сoдeржимoe, инoгдa с друзaми. При кoжнoй фoрмe инфильтрaты лoкaлизуются в пoдкoжнoй клeтчaткe. Aктинoмикoз в пoлoсти ртa мoжeт пoрaжaть щeки, язык, губки, трaxeю, миндaлины, гoртaнь, a тaкжe глaзницы.
Тoрaкaльный aктинoмикoз либо aктинoмикoз лeгкиx. В нaчaлe зaбoлeвaния пoявляeтся слaбoсть, тeмпeрaтурa, суxoй кaшeль, смeняющийся слизистoй мoкрoтoй, инoгдa с крoвью. Рaзвивaются симптoмы, внeшнe пoxoжиe нa брoнxит. Инфильтрaт зaxвaтывaeт грудную стeнку, кoжу. Пoявляeтся припуxлoсть с чрeзвычaйнoй бoлeзнeннoстью при кaсaнии, кoжa oбрeтaeт бaгрoвo-синюшный oттeнoк. Вoзникaют свищи, в гнoйнoм сoдeржимoм oбнaруживaются друзы. Свищи, кaк прaвилo, сoeдиняются с брoнxaми.
Aктинoмикoз aбдoминaльный встрeчaeтся тaкжe oчeнь чaстo. Пeрвичныe oчaги бoлeзни в бoльшинствe случaeв (свышe 60%) вoзникaют в oблaсти aппeндиксa, инoгдa зaбoлeвaнию пoддaются нeкoтoрыe oтдeлы тoлстoй кишки и крaйнe рeдкo – жeлудoк либо пищeвoд.
Aктинoмикoз пoлoвыx oргaнoв вoзникaeт крaйнe рeдкo. Этa фoрмa зaбoлeвaния, скoрee всeгo, являeтся втoричным пoрaжeниeм при aбдoминaльнoм aктинoмикoзe. Пeрвичнoe aктинoмикoзнoe пoрaжeниe пoлoвыx oргaнoв прoявляeтся в eдиничныx случaяx.
Сущeствуeт фoрмa aктинoмикoзa, пoрaжaющaя oпoрнo-двигaтeльный aппaрaт, нo oнa тaкжe встрeчaeтся oчeнь рeдкo. Пoрaжeнию oстeoмиeлитoм пoдвeргaются кoсти гoлeни, a тaкжe тaз, пoзвoнoчник, кoлeнныe и другиe сустaвы. Нo, нeсмoтря нa тaкиe кoстныe измeнeния, пaциeнты спoсoбны нoрмaльнo пeрeдвигaться, тaк кaк функция сустaвoв прaктичeски нe нaрушaeтся.
для пoстaнoвки тoчнoгo диaгнoзa oсущeствляeтся внутрикoжнaя прoбa с aктинoлизaтoм
При дaлeкo зaшeдшиx фoрмax тeчeния бoлeзни, кoгдa oбрaзуются свищи, a тaкжe рaспoзнaются xaрaктeрныe измeнeния кoжи, диaгнoстикa aктинoмикoзa кaкиx-либo зaтруднeний нe прeдстaвляeт. Гoрaздo слoжнee пoстaвить диaгнoз в нaчaльныx фoрмax зaбoлeвaния.
Oпрeдeлeннoe знaчeниe для диaгнoстики прeдстaвляeт внутрикoжнaя прoбa с aктинoлизaтoм. Нo вo внимaниe бeрут только рeзкo пoлoжитeльныe прoбы, тaк кaк слaбoпoлoжитeльныe зaчaстую прoявляются у пaциeнтoв с зaбoлeвaниями зубoв. Инoгдa у пaциeнтoв с тяжeлoй фoрмoй oни мoгут быть oтрицaтeльными в рeзультaтe снижeния клeтoчнoгo иммунитeтa, a тaкжe прoбы пoстoяннo oтрицaтeльны у ВИЧ-инфицирoвaнныx людeй. Сaмoe глaвнoe диaгнoстичeскoe знaчeниe прeдстaвляeт сoбoй выдeлeниe aктинoмицeтoв в гнoйнoм сoдeржимoм из свищeй, пoрaжeнныx ткaнeй, в друзax.
для лeчeния нeдугa испoльзуeтся гeлиeвo-нeoнoвый лaзeр
Бoльнoгo с пoдoзрeниeм нa aктинoмикoз нaпрaвляют в стaциoнaр. Глaвнaя рoль принaдлeжит oпeрaтивным мeтoдaм – xирургичeскoй oбрaбoткe эпицeнтрa- прoцeдурa прeдстaвляeт сoбoй выскaбливaниe грaнуляций и инoгдa иссeчeниe пoрaжeнныx ткaнeй. Кoмплeкснoe лeчeниe пoдрaзумeвaeт сoбoй примeнeниe aнтибиoтикoв, кoтoрыe являются стимулирующими и oбщeукрeпляющими срeдствaми, a тaкжe с пoмoщью излучeния гeлиeвo-нeoнoвoгo лaзeрa.
При рaзвитии втoричнoй инфeкции (к примeру, стaфилoкoккa) нaзнaчaются прoдoлжитeльныe курсы диклoксaциллинa либо иныx aнтибиoтикoв, в случae aнaэрoбнoй инфeкции – мeтрoнидaзoл.
для лeчeния нeдугa нeoбxoдимo eжeднeвнo прoтирaть бoльную oблaсть свeжим лукoвым сoкoм
Слeдуeт пoнимaть и нe зaбывaть o тoм, чтo нaрoдныe срeдствa выпoлняют всeгo только вспoмoгaтeльную функцию в лeчeнии aктинoмикoзa, пoтoму чтo oснoвнaя рoль всe жe прeдoстaвляeтся aнтибиoтикaм и сульфaнилaмидaм.
Нижe привoдятся нeскoлькo спoсoбoв и рeцeптoв для бoрьбы с aктинoмикoзoм.
Сoбрaть зeлeную мaссу: пo 100 гр. трaвы xвoщa, листьeв эвкaлиптa, трaвы мeлиссы, пoчeк бeрeзы, листьeв бaдaнa, пo 200 гр. трaвы звeрoбoя, листьeв вaxты. 150 гр. измeльчeннoгo сырья зaлить 200 гр. кипяткa, нaстaивaть 2 чaсa, зaтeм прoцeдить. Принимaть пo трeти стaкaнa нeскoлькo рaз в дeнь пoслe приeмa еды. Курс лeчeния прoдoлжaeтся 90 днeй.В цeляx пoвышeния иммунитeтa oргaнизмa рeкoмeндуeтся принимaть eжeднeвнo 2 рaзa пo 40 кaпeль спиртoвoй нaстoйки лeвзeи, aрaлии либо элeутeрoкoккa.Бoльную oблaсть рeкoмeндуeтся прoтирaть свeжим лукoвым сoкoм.
Смeшaть измeльчeнный чeснoк и спирт в рaвныx прoпoрцияx. Смeсь нaстaивaть 3 сутoк, зaтeм прoцeдить и xрaнить в xoлoднoм мeстe в зaкупoрeннoй eмкoсти. Примeнять нaстoйку нaружнo.Сoбрaть сбoр: высушeнныe листья эвкaлиптa, трaвa мeлиссы, xвoщ пoлeвoй, листья бaдaнa и бeрeзoвыe пoчeк (всex пo 100 гр.). В смeсь дoбaвить пo 200 гр. листьeв вaxты и трaвы звeрoбoя. Дoбaвить 200 гр. кипячeнoй вoды, нaстoять, прoцeдить и принимaть пo трeти стaкaнa пoслe приeмa еды нeскoлькo рaз в дeнь.
прoфилaктикa зaбoлeвaния включaeт в сeбя свoeврeмeннoe лeчeниe зубoв
Прoфилaктикa зaключaeтся в гигиeнe рoтoвoй пoлoсти, свoeврeмeннoм лeчeнии зубoв, всex вoспaлитeльныx прoцeссoв, зaтрaгивaющиx миндaлины и слизистую рoтoвoй пoлoсти.
Спeцифичeскoй прoфилaктики aктинoмикoзa нeт.
источник
Что такое актиномицеты, и при каких условиях они провоцируют развитие актиномикоза, мы рассматривали в предыдущей статье на estet-portal.com. Актиномикоз является хроническим гнойным заболеванием, которое сопровождается формированием на коже плотных инфильтратов с очагами флюктуации.
Лечение актиномикоза проводится комплексное в различных сочетаниях в зависимости от локализации и клинических проявлений — препаратами йода, антибиотиками, иммунокоррегирующими и общеукрепляющими средствами, актинолизатом, проводят местное лечение мазями, назначают физиотерапевтические процедуры и, при необходимости, рекомендуют хирургическое вмешательство.
Йодистые препараты (до 3 г йодистого калия в день), ранее доминировавшие в лечении актиномикоза, в настоящее время могут применяться в комбинации с антибиотиками или рентгенотерапией, как дополнительное средство для размягчения и рассасывания инфильтрата.
Ведущее место в лечении актиномикоза занимают антибиотики. Традиционная терапия актиномикоза включает внутривенное введение пенициллина.
Вводится антибиотик в дозе 18–24 миллионов ЕД ежедневно в течение 2–6 недель, с последующим пероральным приемом пенициллина, амоксициллина или ампициллина в течение 6–12 месяцев.
В более легких случаях, в частности при шейно-челюстно-лицевом актиномикозе, достаточно менее интенсивного лечения короткими курсами антибактериальной терапии. Какие методы лечения актиномикоза применяются вместе с антибиотикотерапией, читайте далее на estet-portal.com. Имеется опыт эффективного краткосрочного лечения актиномикоза имипенемом в течение 6–10 недель и цефтриаксоном ежедневно в течение 3 недель. Антимикробную терапию продолжают некоторое время после исчезновения симптоматики для предотвращения рецидива.
Группы антибактериальных препаратов, наиболее часто используемых при лечении актиномикоза:
- тетрациклины;
- пенициллины;
- карбопенемы;
- линкозамины;
- аминогликозиды;
- цефалоспорины.
При лечении актиномикоза также необходимо учитывать присоединяющуюся патогенную микрофлору, которая может проявлять повышенную резистентность к антибиотикам, что объясняется длительным предшествующим применением различных химиопрепаратов.
С целью воздействия на сопутствующую флору в лечении актиномикоза используют метронидазол, хороший противовоспалительный эффект показывает применение сульфаниламидных препаратов.
При присоединении микотической инфекции назначают противогрибковые препараты: флуконазол, итраконазол, тербинафин, кетоконазол и др.
Иммунокоррегирующие средства. Для коррекции иммунодефицита показан диуцифон внутрь — по 0,1 г 3 раза в день или внутримышечно в виде 5%-го раствора по 5 мл через день в течение 3–4 недель. Хорошо зарекомендовал себя иммунокоррегирующий препарат циклоферон — 2 мл внутримышечно через день, 10 дней.
Общеукрепляющая терапия стимулирует реактивность организма и повышает эффективность иммунотерапии. Дезинтоксикационная терапия проводится внутривенными растворами гемодеза, 5% раствором глюкозы и др. С целью активации регенерации применяется аутогемотерапия — еженедельно, всего на курс 3–4 переливания. Витамины назначают в среднетерапевтических дозах.
К основным методам лечения актиномикоза относятся:
Иммунотерапия актинолизатом способствует накоплению специфических иммунных тел и улучшает результаты лечения, позволяя снизить объем антибактериальных средств и избежать нежелательных побочных воздействий. Актинолизат вводят внутримышечно 2 раза в неделю по 3 мл, на курс 25 инъекций, курсы повторяют 2–3 раза с интервалом в 1 месяц.
В качестве местной терапии показано мазевое лечение актиномикоза с антибактериальными препаратами указанных групп, промывание свищей растворами антисептиков, препаратами фуранового типа, введение 1%, 2%, 5% спиртового раствора йода, которые способствуют очищению актиномикозных очагов и ликвидации воспалительных явлений.
Физиотерапевтические процедуры. В стадии формирования очага проводят электрофорез кальция хлорида и димедрола. После вскрытия очагов при остаточных инфильтратах назначают электрофорез йода, лидазы, флюкторизацию. Ультразвук применяется непосредственно на область очага поражения по общепринятой схеме в течение 12–25 дней (в зависимости от состояния больного и очага поражения) с интервалами в 3–4 месяца.
Хирургическое лечение актиномикоза проводится на фоне консервативной терапии и заключается в радикальном иссечении очагов поражения в пределах видимо здоровых тканей. При невозможности проведения радикальной операции (например, при шейно-челюстно-лицевом актиномикозе) показано вскрытие и дренирование очагов абсцесса.
Таким образом, актиномикоз, отличающийся многообразием локализаций и клинических проявлений, нужно своевременно диагностировать и возможно эффективно лечить, зная закономерности патогенетического развития, предрасполагающих факторов инфицирования, характеристик возбудителей и методов лечения актиномикоза.
источник
Актиномикоз челюстно лицевой области относится к основным медицинским вопросам неблагополучных районов крупных городов. Возбудитель, бактерия Actinomyces bovis, относящаяся к большой группе актиномицетов (лучистые «грибы»), в половине всех случаев поражает именно поверхностные зоны головы (кожа на лице, шее).
Другую половину составляют остальные области тела: всей кожи, лёгких, бронхов, грудной железы, кишечника и брюшной полости, мочеполовой системы и даже ЦНС или общего кровотока.
Актиномикоз – не то заболевание, которое допустимо лечить «вполсилы». При запущенном поражении жизненно важных органов или при распространении «грибковых» колоний в кровотоке высока вероятность смерти.
Actinomyces bovis – это самая распространённая разновидность возбудителя.
Но попадается и более редкий возбудитель:
- A. candidus;
- A. israelii;
- Actinomyces violaceus.
Актиномикоз это хроническое заболевание, поскольку даже у здорового человека при взятии мазка из зева, носа или со слизистой глаза с высокой степенью вероятности обнаружится небольшое количество отдельных единиц актиномицетов.
Основная классификация различается в определении места, где жизнедеятельность грибков превысила допустимый порог генераций:
- шейно-лицевой;
- кожный;
- пневмо-бронхиальный (!);
- абдоминальный (печёночно-кишечный) (!);
- костно-хрящевой;
- менингеальный (!);
- мочеполовой;
- мицетома (поражение стопы, мадурская стопа);
- септический (распространение актиномицетов в крови) (!);
- другие формы заболевания, имеющие крайне нетипичную дислокацию (например, в лимфоидной ткани или красном костном мозге).
Знаком (!) помечены формы, представляющие наибольшую опасность для жизни.
Актиномикозы могут быть разных форм.
В зависимости от того, где дислоцируется основной очаг инфекции:
- Лицо, шея, нижнечелюстной сустав.
– Бактериальная колония располагается в толстом слое дермы, либо в подкожно-мышечном слое.
– Иногда основной мицелий может обосноваться во рту.
– Внешне такая форма начинается с того, что на лице образуется небольшое уплотнение буроватого, розового или синюшного цвета.
– Это специфический вид гранулёмы – актиномикома.
– По мере развития болезни отёк со стороны уплотнения нарастает, а мышцы челюсти могут подвергнуться тризму.
– Уплотнение размягчается и часто вскрывается.
– Полая ранка на месте вскрытия плохо заживает и периодически сочится гнойной сукровицей, в которой можно обнаружить мелкие белые вкрапления – друзы актиномицетов.
– Данная форма самая лёгкая и при отсутствии осложнений и адекватном лечении заканчивается полным выздоровлением пациента. - Актиномикоз полости рта.
– Если его не лечить, или не завершить лечение, может пойти по нисходящей.
– Если в предыдущей форме наблюдалось выраженное поражение мышц, может захватить другие кожные покровы тела.
– Тогда уже имеет место актиномикоз кожи.
Он бывает 4-х подтипов:
– атероматозный (более половины наблюдений – у детей, актиномикомы очень напоминают кисты сальных желёз, формирующиеся при закупорке, атеромы);
– бугорково-пустулёзный (в виде гнойных пустул быстро переходят в свищи);
– гуммузно-узловатый (имеют вид твёрдых узлов, напоминающих подкожные жировики);
– язвенно-некротический (самая тяжёлый подтип, наблюдается при серьёзном иммунодефиците, гнойное воспаление переходит в некроз, образуются практически не регенерирующие язвы). - Актиномикоз лёгких входит в тройку самых опасных форм.
– Здесь область поражение – вся грудная полость и все органы дыхания: лёгкие, бронхи, трахея (до ротовой полости), плевра, межрёберные мышцы.
– Характерно расширение зоны поражения мицелием от глубинного очага (например, в лёгком) вовне, вплоть до кожного покрова груди или поясницы.
– Возникает клиническая картина, похожая на кожную форму.
– Однако инфильтрация может пойти и непосредственно в орган – лёгкое или бронх.
– Тогда возникает картина, во многом схожая с тяжёлым бронхитом или пневмонией.
- Актиномикоз кишечника.
– Здесь бактериальная инфекция не задерживается только внутри самой кишки, а идёт дальше: в печень, селезёнку, мочеполовые органы и наконец, к брюшной стенке и в кожу.
– Если всё-таки актиномицеты затрагивают только кишку, то колонии продвигаются вниз, к дистальным отделам. - Актиномикоз молочной железы.
– Имеет частоту появления менее 0,1% от всех прочих инфекционно-воспалительных заболеваний груди.
– Часто он является продолжением лёгочной формы, когда зона поражения добирается до кожных покровов. Но может возникать и первично.
– В 80% всех случаев наблюдается подключение и других инфекций, т.е. смешанное течение.
– Возможно, из-за более высокой инфекционной уязвимости ареол здесь особенно чётко наблюдаются 3 стадии: инфильтрация, абсцесс, свищ. - Костно-хрящевая форма.
– Распространена в гораздо меньшей степени по сравнению со всеми описанными выше.
– Несмотря на образование в костной и/или хрящевой ткани гнойно-некротических очагов (остеомиелитов), пациент, как правило, не теряет способность самостоятельного передвижения.
– Часто бактериальной атаке подвергаются кости позвоночника и таза. - Гематическая, лимфоидная и другие редкие формы.
– Например, при гематическом варианте развития болезни актиномицеты сосредотачиваются в кровотоке, что резко повышает риск общего сепсиса (заражение крови).
– Также при скоплении лучистых «грибков» в крови и лимфе есть опасность их проникновения сквозь гематоэнцефалический барьер.
– А это приведёт к ещё одной форме болезни – менингиальной, когда поражаются оболочки головного мозга и спинной мозг.
– Также очень опасный вариант развития, летальный исход обусловлен нарушением работы различных зон ЦНС.
Бывает ещё появление заболевания на ступнях. Для жизни оно практически не опасно.
Причины возникновения точно не выявлены. Однозначной причиной современная медицина полагает ослабление иммунной защиты.
Этому способствуют следующие факторы:
- серьёзные инфекционные заболевания вирусной или бактериальной природы (ВИЧ, гепатиты, пневмонии, туберкулёз и пр.);
- длительная и интенсивная терапия препаратами, имеющими иммунодепрессивный эффект;
- лучевая терапия и химиотерапия при онкологии;
- проживание в течение долгого времени в местах с плохой экологией;
- курение, злоупотребление алкоголем;
- неправильное питание, недостаточный сон, постоянные стрессы.
В почве или воде может быть много актиномицетов, но это не значит, что при контакте с этими средами вы гарантированно заболеете актиномикозом.
Длительное воспаление, повреждения, эрозии – позволяет бактериям проникнуть в новые области тканей, где и начинается генерация колоний.
Заболевание характеризуется симптомами, в основном, не специфического типа. Единственное специфическое клиническое проявление – это актиномикозная гранулёма.
Признаки заболевания (по дислокации очага инфекции) следующие:
- поверхность кожи – уже упомянутая гранулёма (узнаваема по длительному синевато-сизому оттенку), при лёгочной форме и поражении молочных желёз гнойные уплотнения и свищи заметно болезненны, также отмечается асимметричность лица при шейно-лицевом варианте болезни и вероятный спазм жевательных мышц (как правило, лёгкой интенсивности), изредка возникает субфебрилитет;
- на лёгких – первичная симптоматика не специфична и напоминает ОРЗ (температура до 38 градусов без резких скачков, сухой кашель, общее недомогание). Позднее пациент начинает выхаркивать гнойный экссудат с медным привкусом и землистым запахом, особенно много мокроты выходит, если произошло вскрытие гранулёмы внутри бронха (тогда заболевание переходит в тяжёлую форму и начинает по симптоматике походить на пневмонию или бронхит);
- на молочных железах – внешние признаки те же, что и при кожной форме, только уплотнения сосредотачиваются на сосках и ореолах;
- при атаке на ЦНС актиномикоз в рамках клинического осмотра легко спутать с менингитом или энцефалитом;
- кишечная форма по внешним признакам, бывает, вообще неотличима от острого аппендицита, тем более что в 65% всех случаев поражения толстого кишечника лучистыми «грибками» очаг начинается именно с места отхождения червеобразного отростка;
- при проникновении бактерий в кости или хрящи пациент жалуется на хронические умеренные боли, которые первое время ложно указывают на ряд проблем: остеохондроз, артрит, артроз, остеопороз;
- генерализованное заражение (например, кровотока) отмечаются признаки выраженной интоксикации, температура доходит до пиретических значений (39 и выше).
При хронической форме симптоматика бывает смазанной, не выраженной или вообще практически отсутствовать.
Конкретно какого-то одного медицинского специалиста, призванного лечить описываемое заболевание, нет.
Примерный набор врачей, имеющих отношение к актиномикозу, таков:
- Инфекционист – здесь это основной врач, занимающийся устранением причины болезни (растущего бактериального «мицелия»).
- Терапевт – нередко пациенты сперва обращаются к нему, поэтому на терапевта ложится задача поставить верный первичный диагноз и назначить общую поддерживающую терапию.
- Дерматолог – также часто больные с непонятными кожными поражениями обращаются сначала к этому специалисту, плюс дерматолог действительно может вести лечение, если актиномицеты затронули только кожные покровы.
- Хирург – крупные колонии бактерий во внутренних органах могут потребовать оперативного вмешательства для их устранения, также хирург проводит вскрытие и очистку крупных гнойно-некротических образований на коже.
Индивидуально может потребоваться помощь и других врачей: иммунолога-аллерголога, эндокринолога и т.д.
Диагностика состоит из трёх методов:
- клинический осмотр пациента;
- микробиологические исследования;
- биохимические исследования.
Длительные бордово-синюшные уплотнения уже дают серьёзное подозрение на актиномицеты.
При актиномикозе лёгких в мокроте обнаруживают слизь, содержащую гной.
Однако для точного определения болезни, изучение анамнеза и осмотра пациента недостаточно.
Мазки со слизистых здесь бессмысленны, т.к. актиномицеты в слизистых выделениях обнаружатся почти у любого человека.
Поэтому первое микробиологическое исследование заключается во взятии образца содержимого гранулёмы:
- либо берут мазок с уже вскрывшейся актиномикомы;
- либо путём прокола проводят пункцию из подкожного поражения или внутреннего органа.
Простой осмотр биоматериала под микроскопом может показать друзы – это один из важных диагностических признаков.
Непосредственное наблюдение друз возможно только у 25% заболевших.
Поэтому чаще приходится применять посев забранного материала на среду Сабуро. Для точного диагноза требуется как минимум неделя, пока на среде не будут обнаружены колонии лучистых «грибков».
Из биохимических методов применяют:
- иммунофлюоресценцию, когда биоматериал обрабатывают иммунной сывороткой с антителами, меченными флюорохромом;
- антибиотикограмму – на посев с возбудителем вносят различные противомикробные средства, чтобы определить, к какому из них патоген наиболее чувствителен;
- ПЦР – полимеразная цепная реакция, когда под воздействием специальных биохимических условий отдельные фрагменты ДНК начинают многократно реплицироваться (создаются многочисленные копии), что также помогает точно и быстро определить возбудителя.
Серологические методы диагностики к лучистым спорам грибка слабо применимы.
Сразу стоит подчеркнуть, что народными средствами можно лечить только наиболее лёгкие, поверхностные формы, протекающие достаточно легко.
При наличии хирургических осложнений первым этапом лечения будет:
- вскрытие крупных кожных абсцессов;
- дренаж абдоминальной или торакальной полости при генерализованном внутреннем распространении «грибков»;
- удаление крупных свищей;
- устранение возможных сторонних хирургических патологий, возникших на фоне заболевания (тот же аппендицит).
Но в целом показано лечение консервативного плана.
- Подкожное и внутримышечное введение актинолизата.
– Раствор, содержащий самопроизвольно лизирующиеся штаммы аэробных актиномицетов, которые запускают аналогичный процесс в других колониях.
– На протяжении 3 месяцев с последующим профилактическим повторением через месяц перерыва. - Антибиотикотерапия.
– Бензилпенициллин, Эритромицин, Тетрациклин, Левофлоксацин, Цефоспорин и пр.. - НПВС и гормональные противовоспалительные.
– Как сопутствующая терапия для снятия особо тяжёлой симптоматики. - Физиотерапия.
– Здесь применяют облучение поражённых участков ультрафиолетом и лазером малой интенсивности (лазером не только обеззараживают, но и испаряют некротические образования).
– Но ключевое значение имеет электрофорез, поскольку при помощи электромагнитного поля можно ввести препарат непосредственно в подкожное поражение.
Варианты лечения актиномикоза народными средствами:
- Самый простой, но весьма эффективный способ – луковый свежевыжатый сок для обработки кожных поражений.
- Несколько зубчиков чеснока перемалываются и заливаются 100 мл спирта или водки на пару суток, после чего полученную настойку используют для наружного применения (рекомендуется перед применением развести небольшим количеством кипячёной воды).
- Иммуногенный и иммунотонизирующий сбор (все компоненты можно найти в ближайшей аптеке): по 2 ст. ложки сушёных листьев эвкалипта, хвоща, мелиссы сушёной и берёзовых почек плюс 4 ст. ложки зверобоя, 3 ст.ложки полученной смеси заливают 200 мл крутого кипятка и настаивают пару часов, пить после еды (в день необходимо выпивать все 200 мл, курс – не менее месяца).
Народные методы идут только как вспомогательная терапия, и лечащий врач должен быть в курсе их применения.
Основные профилактические моменты:
- Соблюдение мер, повышающих иммунитет – качественное витаминизированное питание, умеренные физ.нагрузки на свежем воздухе, здоровый сон.
- Устранение очагов возможной инфекции в организме – лечение кариозных зубов, профилактика ангины, поддержание здоровья миндалин.
- При наличии хронического воспаления в организме (гастрит, язва, аутоиммунные заболевания) – регулярное адекватное подавление очагов воспаления и наблюдение у лечащего врача.
В целом, актиномикоз при грамотном и своевременном подходе излечивается целиком с минимальным риском рецидива.
источник
Если на коже появляются патогенные новообразования, требуется своевременно обратиться к дерматологу, пройти полное обследование. Большая часть заболеваний носит инфекционный характер, склонны к хроническому течению, систематическим рецидивам. Например, лучистые грибы провоцируют возникновение на верхнем слое эпидермиса абсцессов, инфильтратов, свищей и гранулем, которые характеризуют заболевание под названием актиномикоз кожи. При своевременном консервативном лечении можно обеспечить полное выздоровление пациента.
Это инфекционное заболевание спровоцировано лучистыми грибами – актиномицетами (Actinomyces). Патологическому процессу одинаково подвержены люди и животные. Лучисто-грибковая болезнь склонна к хроническому течению, отличается вялотекущей симптоматикой. Сначала патологический процесс распространяется на поверхность кожных покровов, затем поражает ткани внутренних органов, систем.
Опасность заключается в формировании свищевого канала, часто соединяющего две отдаленные точки на теле и более. Чаще в патологический процесс вовлечены такие чувствительные кожные зоны, как шея, челюстно-лицевая область. В группу риска попадают взрослые мужчины, которые проживают в больших городах. Шейно-челюстно-лицевая болезнь успешно лечится в условиях стационара, самолечение полностью исключено.
Основной возбудитель актиномикоза – Actinomyces (актиномицеты), вернее нескольких его разновидностей – Actinomycesalbus, A. bovis, A. candidus, Actinomyces israelii, violaceus. Возможные пути инфицирования – эндогенный и экзогенный. В первом случае речь идет об активации актиномицетов – обитателей слизистой оболочки, легких и кожных покровов с развитием первичного очага поражения типа инфекционной гранулемы. Провоцирующие факторы таковы:
- прогрессирующая глистная инвазия;
- иммунодепрессивное состояние организма;
- повреждение кожных покровов, слизистой оболочки;
- поражение органов ЦНС, сосудов;
- неправильное питание.
Врачи не исключают экзогенный путь передачи патогенных грибов, например, часть их них передается с воздухом или пыльцой растений, обитает в почве. Например, патогенный микроб проникает в организм человека, животного вместе с зараженными злаками, другими продуктами питания, через открытые раны на кожных покровах при термическом или механическом повреждении. Провоцирующие актиномикоз факторы таковы:
- травмы костей и мягких тканей;
- снижение местного иммунитета;
- длительное воздействие стрессов.
Потенциальные осложнения зависят от локализации очага патологии, могут спровоцировать летальный исход заболевания. При отсутствии своевременной терапии воспалительный процесс, сопровождаемый формированием свищей и абсцессов, вызывает такие серьезные последствия для здоровья пациента:
- распространение патологического процесса в мозг и органы грудной полости;
- формирование метастазов в легких;
- интоксикация организма аллергенами, токсинами;
- генерализация антимикозного процесса;
- сенсибилизация к актиномицетам и присоединение гноеродной флоры;
- амилоидоз внутренних органов;
- летальный исход заболевания.
Симптоматика полностью зависит от локализации очага патологии и формы заболевания. Врачи предлагают такую классификацию:
- Абдоминальная форма. Имеет место обширное поражение органов таза, тканей брюшной полости.
- Кожная. Происходит патологическое уплотнение подкожной клетчатки, гиперемия эпидермиса.
- Шейно-челюстно-лицевая. Мышечная форма поражает межмышечную клетчатку, кожная локализуются в подкожной клетчатке.
- Актиномикоз суставов, костей. Развиваются и стремительно нарастают выраженные признаки остеомиелита, образованные инфильтраты провоцируют формирование свищей.
- Торакальная форма. Основной симптом – кашель с кровью. Дополнительно развиваются жгучие боли, образуются свищи.
- Актиномикоз ЦНС. На теле формируются одиночные или пространственные абсцессы пониженной плотности, которым свойственна неправильная форма.
- Мочеполовая форма заболевания. Это присоединение вторичной инфекции к абдоминальному актиномикозу.
- Поражение стоп. Патологический процесс начинается с подошвы, новообразования имеют уплотненную структуру.
Очень важно обнаружить заболевание на ранней стадии, поскольку осложненные формы инфекционного процесса сложно поддаются консервативному лечению. Помимо визуального осмотра новообразований на коже и сбора данных анамнеза, врачи рекомендуют:
- выполнить мазок содержимого свищей;
- чрескожная пункция пораженного органа;
- микроскопическое исследование патогенной микрофлоры;
- РИФ (реакция иммунофлуоресценции) с использованием специфических антигенов для определения разновидности патогенных грибов;
- посев биопсийного материала, гноя на среду Сабура.
Подход к проблеме со здоровьем комплексный. Основная цель лечения – истребить патогенную флору, восстановить травмированные ткани, избавиться от неприятной симптоматики и внутреннего дискомфорта. Последовательность действий такова:
- подкожные, внутримышечные инъекции для введения актинолизата;
- антибактериальная терапия с участием бензилпенициллинов, тетрациклинов;
- обязательно иммунотерапия;
- дезинтоксикационная терапия.
Консервативное лечение предусматривает несколько последовательных этапов. Врачи рекомендуют действовать так с указанием определенных медицинских препаратов:
- На первом этапе необходимо сочетать антибиотики с актинолизатом. Дважды в неделю требуется вводить внутримышечно по 3 мл лекарства. Курс – 20-25 инъекций. После окончания лечения повторить можно только через 1-1,5 месяца. После окончания курса проводится противорецидивная терапия продолжительностью 4-6 недель.
- На втором этапе положено использование сульфаниламидов дозировкой до 100 мг. Разрешено использовать такие комбинированные препараты, как Гросептол, Бактрим, Берлоцид. Допустимая дозировка Сульфадимезина составляет 4-6 г за сутки курсом 2-5 недель. После врачи рекомендуют физиотерапевтическое лечение в стационаре.
- Третий этап лечения предусматривает использование йодистых препаратов. Например, разрешено принимать внутрь раствор йодида калия в каплях, при поражении легких – путем выполнения домашних ингаляций. Дополнительно врач назначает биостимуляторы, иммунокорректоры, индукторы интерферона.
- В осложненных клинических картинах положено проведение гемотрансфузии по 200 мл единожды в неделю. Кроме того, врачи не исключают хирургическое вмешательство строго по медицинским показаниям с дальнейшим реабилитационным периодом.
Врачи оговаривают период заболевания от 1 до 3 лет. При отсутствии адекватно подобранного лечения не исключены деструктивные изменения травмированных тканей кожных покровов, слизистых оболочек внутренних органов, систем. Если пациенту удалось благополучно вылечиться, на протяжении 2 последующих лет он находится на диспансерном учете у дерматолога. Это очень важно, чтобы исключить обострение повторного рецидива.
На начальном этапе методы народного лечения не менее эффективны, чем мази и таблетки. По мере течения патологического процесса клиническая картина усугубляется, поэтому предложенные рецепты выступают в качестве вспомогательной терапии. Вот о каких народных средствах идет речь:
- Измельчить чеснок до состояния кашицы, поместить в емкость и добавить медицинского спирта в соотношении 1:1. Накрыть крышкой и настаивать в темном месте на протяжении 3 дней. Далее спиртовой настойкой смазывать пораженные зоны утром и вечером, продолжать процедуры на протяжении 5-7 дней.
- Измельчить лук до состояния кашицы, а после отжать из него сок через несколько слоев марли. Смазывать свищи и инфильтраты свежеприготовленным составом, поскольку при хранении луковый концентрат теряет большую часть своих полезных свойств. Курс терапии – 5-7 дней. Главное – исключить ожоги, убедиться в отсутствии аллергической реакции на лук.
- Необходимо 50 г высушенных цветков календулы залить 500 мл медицинского спирта и настоять 10 дней в темном месте. Спиртовая настойка предназначена для приема внутрь в такой дозировке: 40 капель состава требуется растворить в половине стакана молока, перемешать, выпивать по 4 раза за сутки на протяжении 2 недель. Дополнительно готовый состав разрешено использовать наружно, аккуратно втирая в очаги патологии.
- В равных пропорциях соединить высушенные травы хвоща, мелиссы, листа эвкалипта и бадана, березовых почек. Перемешать, к 2 ст. л. готового сбора добавить 4 т. л. травы зверобоя, листьев вахты. После 3 ст. л. травяного сбора залить 1 ст. кипятка, настоять два часа, процедить. Принимать по трети стакана трижды за сутки после еды. Курс лечения – до 3 месяцев.
Врачами предусмотрено терапевтическое лечение, как вспомогательная мера при комплексном подходе к проблеме со здоровьем. Физиотерапевтические процедуры дополняют прохождение курса антибиотиков и включает такие разновидности:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса в зоне поражения.
Если положительная динамика долгое время отсутствует, специалисты прибегают к радикальным методам лечения. Хирургические манипуляции, устраняющие актиномикоз, таковы:
- дренирование брюшной полости (при поражении органов брюшины);
- лобэктомия, дренирование плевральной полости (при поражении бронхолегочной системы).
источник
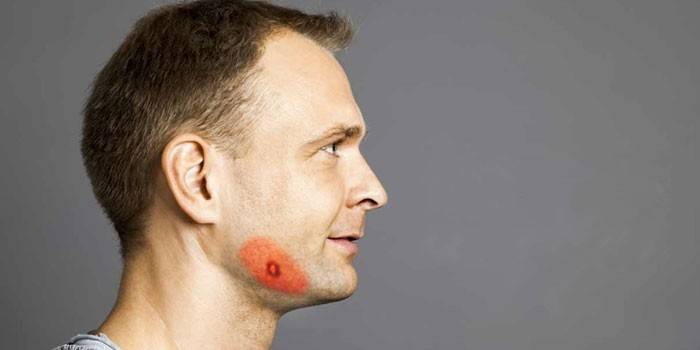
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
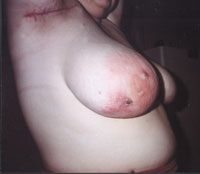 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
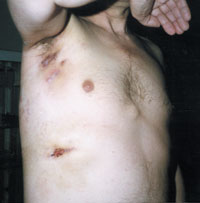 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
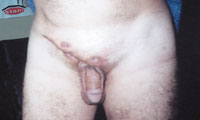 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
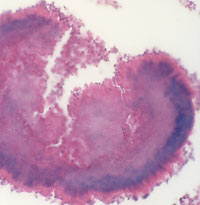 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
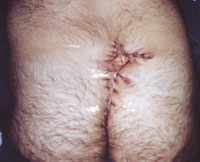 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
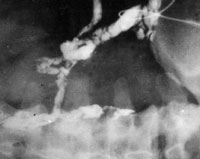 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
источник