Вопросы, которые чаще всего слышит врач: что такое актиномикоз, каковы симптомы болезни, насколько опасно заболевание, как его лечить и что делать, чтобы ребёнок им не заразился?
Хроническое заболевание актиномикоз возникает в организме ребенка после попадания в него возбудителя – лучистого грибка. Средой обитания возбудителя этой болезни считаются в основном растения, относящиеся к семейству злаковых. Живучие, активно размножающиеся грибки долго сохраняются на поверхности сена или соломы. Патогенные свойства грибок проявляет в благоприятных для него условиях, а именно в условиях воспаления или травмы. Способствует болезни и снижение иммунитета. Статистика утверждает, что в 15 % случаев встречается актиномикоз легких, 20 % – кишечника и в 50 % поражаются лицо и шея.
Место, пораженное актиномикозом, изменяется по внешнему виду – кожа становится темно-фиолетового или сине-багрового цвета. Это говорит об образовании инфильтрата – он деревянистый, плотный на ощупь. В очагах размягчения появляются гнойные свищи; гной, который из них выходит – светло-желтого цвета.
В мягких тканях лица процесс бывает трех видов: кожный, подкожный и подкожно-мышечный. У детей при актиномикозе мягких тканей типичной клинической картиной считается специфическая актиномикотическая гранулёма, которая при этом развивается.
Костный актиномикоз у детей сложно диагностируется, что объясняется особенностями протекания и реакцией растущего организма. Аактиномикоз бывает первичным или вторичным – форма заболевания зависит от того, куда и когда конкретно попала инфекция.
В первом случае воротами для инфекции служат нездоровые зубы – это кариес, патология десен с образованием карманов. Вторичный актиномикоз наступает как продолжение процесса, начавшегося в мягких тканях.
Первичный актиномикоз костей челюсти у детей – явление довольно-таки частое. Считается, что 30 % хронических остеомилитов, которыми страдают дети, – результат этой болезни. Воротами для попадания лучистого грибка в кость служат зубы, пораженные кариесом. После воспаления челюсти начинает развиваться первичное хроническое продуктивное воспаление.
Костное вещество в основном имеет периостальный путь построения, костные структуры расположены при этом иррегулярно. Когда пластические процессы начинают протекать активно, кость реагирует резким увеличением объема.
Кости ребенка в большинстве случаев слабо подвержены некробиотическому (разрушительному) процессу, но заболевание, особенно при активном течении, может достаточно сильно его усилить – этому сопутствует скопление гнойного экссудата. В результате воспаления происходит рассасывание кости, в ней образуются полости и свищи.
Характерно то, что в большинстве случаев расплавлению губчатого вещества не сопутствует образование свищей, оно заключается только в перестройке самого костного вещества. Если процесс носит первичный характер, то секвестров (омертвений участка кости) у детей не наблюдается.
Костный актиномикоз делят на несколько форм. В одном случае происходят выраженные гиперпластические изменения, а в другом идет преобладание некротических процессов, протекающих как костный абсцесс.
У детей в период, когда идет активная перестройка организма и формирование скелета, для костного актиномикоза характерны гиперпаластические формы. Однако микроскопическое диагностирование костного актиномикоза в первичной стадии усложнено – в картине хронического воспаления нет специфических признаков, элементов лучистого грибка также в кости не обнаруживают.
Для того чтобы не заразиться этой неприятной болезнью, в первую очередь нужно следить за состоянием зубов ребёнка и при первом же подозрении на кариес обращаться к детскому стоматологу.
Если всё же признаки заболевания появились, но лечение актиномикоза у ребенка начато вовремя, то новообразования рассасываются и костные структуры восстанавливаются.
Лечение проводят курсами, с перерывами в один-два месяца, терапия носит комплексный характер. После полного выздоровления с профилактической целью рекомендуется провести еще курс актинолизита – 10 и более инъекций.
источник
Актиномикоз – инфекционное заболевание, возбудителем которого являются актиномицеты (лучистые грибы). Протекает в острой и хронической форме, проявляется как плотные гранулемы, свищи и абсцессы, поражает кожу и внутренние органы. Для диагностики используется посев на питательные среды, он позволяет обнаружить характерный мицелий в отделяемом и рост специфических колоний. Для лечения используются иммуностимуляторы и антибиотики, назначается облучение кожи ультрафиолетом и электрофорез. В тяжёлых случаях требуется хирургическое вмешательство – лечение свищей, вскрытие абсцессов, дренирование поражённых полостей.
Возбудители актиномикоза – лучистые грибы Actinomyces albus, Actinomyces bovis, Actinomyces israelu, Actinomyces violaceus. При наличии питательной среды они активно размножаются и образуют колонии различной формы с выступами, похожими на лучи. Этот вид патогенных микроорганизмов встречается не только у людей, но и у животных. Чаще всего – в виде желтоватых комочков (друз) диаметром 1-2 мм. При рассмотрении через микроскоп в центре комочков видны скопления нитей мицелия, по краям – вздутия в форме колб. Встречаются друзы без лучевидных выступов. Лучистые грибы погибают при воздействии бензилпенициллина, левомицетина, стрептомицина, тетрациклина, эритромицина. Инкубационный период может длиться от нескольких дней до нескольких лет. Поэтому длительное время самочувствие при актиномикозе не ухудшается, а болезнь никак не проявляется.
- Шейно-лицевая (челюстно-лицевая).
- Кожная.
- Костно-суставная.
- Торакальная.
- Абдоминальная.
- Мочеполовая.
- Нервная (актиномикоз ЦНС).
- Мицетома (мадурская стопа или актиномикоз стопы).
- Другие, более редкие формы.
Актиномикоз распространён повсеместно, им болеют люди и сельскохозяйственные животные. Возбудитель заболевания присутствует в окружающей среде, в микрофлоре человека – во рту, на миндалинах, слизистой ЖКТ. Существуют внутренние и внешние способы заражения. Как выглядят различные формы актиномикоза, можно увидеть на представленных ниже фото.
С момента попадания лучистых грибов в организм до появления первых симптомов может пройти несколько недель и даже лет. На начальном этапе образуются багровые или синюшные инфильтраты шаровидной формы (уплотнения, напоминающие атеромы). Они вызывают эстетический дискомфорт, но не ухудшают самочувствия. Через некоторые время уплотнения размягчаются, а потом вскрываются. Внутри инфильтратов образуются свищи, из них выделяется кровянистый гной. Иногда внутри свищей обнаруживаются крупинки жёлтого цвета – это и есть скопления болезнетворных грибов. Со временем развивается некроз, на месте свищей образуются язвы. К характерным симптомам можно отнести и кашель. Сначала он сухой, потом переходит во влажный с выделением мокроты, запах которой похож на запах земли. При переходе в хроническую форму уплотнения и свищи появляются на груди, пояснице и бёдрах. Если появились симптомы актиномикоза, нужно немедленно обратиться к врачу и получить квалифицированное лечение.
Название возбудителей болезни говорит о том, что они образуют колонии в виде скопления нитей с колбовидными отростками. При окрашивании гематоксилин-эозином скопления становятся синими, а лучи – розовыми. Благодаря этому под микроскопом колонии приобретают весьма необычный вид. Болезнетворные грибы (актиномицеты) присутствуют в нормальной микрофлоре человека, но в спокойном состоянии они не представляют опасности. Их можно обнаружить в ротовой полости, на зубном налёте при кариесе, на миндалинах, бронхах, в желудке, прямой кишке и анусе. В природе лучевидные грибы присутствуют в почве, воде, сухой траве. Поэтому заражение может иметь как экзогенный (размножение грибов на поверхности кожи), так и эндогенный характер – развитие болезни изнутри организма. Самое эффективное средство борьбы с лучистыми грибами – антибактериальные препараты. Во многих случаях источник инфицирования выявить невозможно. Иногда – это контакт с носителем актиномикоза, иногда – инфекция из окружающей среды.
- Контактный (бытовой).
- Воздушно-капельный.
- Аэрогенный (при вдыхании заражённой пыли).
- Попадание в организм с продуктами питания, водой.
При отсутствии благоприятных для актиномицетов условий некоторое время они остаются в состоянии покоя, (сапрофитное существование). При патогенном влиянии они активно размножаются, вызывают местное воспаление, происходит гематогенное или лимфогенное распространение инфекции по всему организму.
У мужчин актиномикоз диагностируется в два раза чаще, чем у женщин, в группу риска входят мужчины и женщины в возрасте от 21 года до 40 лет. Эффективность и результаты лечения зависят от иммунной системы, частота заболеваний увеличивается в холодное время года.
Согласно статистике актиномикоз у детей в 15% случаев поражает лёгкие, в 20% – кишечник, в 50% – лицо и шею. Поражённая область становится синюшной, плотной на ощупь. В очагах поражения возникают свищи с гноем светло-жёлтого цвета. В большинстве случаев это челюстно-лицевой или костный актиномикоз. Его разделяют на кожный, подкожный и кожно-мышечный, первичный и вторичный. Провоцирующий фактор при первичном – больные зубы, при вторичном – поражение мягких тканей. Типичной клинической картиной актиномикоза у детей считается актиномикотическая гранулема.
Что касается костной ткани, то у детей она устойчива к некротическому процессу. Однако при активном течении болезни накапливается большое количества гноя, что приводит к рассасыванию костей, образованию в них полостей и свищей. Костный актиномикоз имеет две формы. Для первой характерны ярко выраженные пластические изменения, для второй – незаметные на первый взгляд некротические процессы в костной ткани (костный абсцесс). На начальном этапе заболевание не имеет характерных признаков, поэтому выявить его очень сложно.
Чтобы снизить риск заболевания, нужно, в первую очередь, следить за состоянием зубов ребёнка. При своевременном диагностировании и лечении кожа и кости восстанавливаются. Чтобы излечить ребёнка, требуется длительная комплексная терапия с перерывами на 1-2 месяца.
Диагностировать заболевание может только врач. Имеют значение травмы, хронические инфекции, хирургические операции. На начальной стадии актиномикоз выявить сложно, поэтому подтвердить диагноз можно только при характерном поражении кожи. Для этого назначаются лабораторно-инструментальные исследования:
- Выделяется культура актиномицетов в гнойном содержимом свищей.
- Изучаются посевы на среду Сабуро.
- Проводится микроскопический анализ выращенных колоний.
Предварительный результат можно получить через 3 дня, окончательный – через 12 дней.
Помимо этого, может потребоваться выделение культуры актиномицетов. Макроскопически обнаруживают гранулемы, гнойные преобразования и распад тканей. Микроскопически выявляют распад клеток и некроз, фиброз и волокнистые структуры вокруг очагов поражения.
Различают 2 стадии актиномикоза – начальную (деструктивную) и вторичную (деструктивно-продуктивную). В первом случае наблюдается образование грануляционной ткани, склонность к нагноениям и распаду клеток, во втором – присоединение плазматических, лимфоидных, ксантомных, эпителиоидных клеток, коллагеновых волокон, друз.
- РИФ (реакция иммунофлуоресценции для определения видов актиномицетов).
- РСК с актинолизатом (реакция связывания комплемента).
- Рентген (при подозрении на поражение внутренних органов).
- УЗИ (при абдоминальной форме заболевания).
- Клинический анализ крови, анализ мочи, биохимический анализ крови (вспомогательные методы).
Лечение актиномикоза – комплекс мер, направленных на снятие симптомов и устранение причин. Максимальный эффект обеспечивает сочетание антибиотиков и иммунных препаратов. Схема лечения зависит от формы и степени заболевания.
- При шейно-лицевой (челюстно-лицевой) форме – феноксиметилпенициллин (по 2 г в сутки в течение 6 недель), тетрациклин (по 0,75 г 4 раза в сутки в течение 4 недель или по 3 г в сутки первые 10 дней, потом 0,5 г 4 раза в сутки ещё 3 недели), эритромицин (по 0,3 г 4 раза в сутки в течение 6 недель).
- При абдоминальной форме и актиномикозе лёгких – бензилпенициллин внутривенно (10000000 единиц в сутки и более в течение 1-1,5 месяцев), потом – феноксиметилпенициллин (2-5 г в сутки в течение 2-5 месяцев).
- При развитии вторичной стафилококковой инфекции – диклоксациллин или антибиотики тетрациклиновой группы, анаэробной – метронидазол.
- При нарушении работы иммунной системы – актинолизат подкожно или внутримышечно (3 мл 2 раза в неделю в течение 3 месяцев, на курс – не меньше 20 инъекций).
- При эмпиеме и абсцессе – хирургическое вмешательство (вскрытие, дренирование).
- При повреждении лёгочной ткани – лобэктомия.
Наиболее эффективные при лечении актиномикоза препараты – антибиотики тетрациклиновой группы, феноксиметилпенициллин и эритромицин. Устойчивых к ним актиномицетов на сегодняшний день нет.
Важно понимать, что средства народной медицины – это вспомогательная мера при медикаментозной терапии, но никак не отдельный способ избавиться от болезни. Основу лечения составляют антибиотики, повышают эффективность и закрепляют результат – рецепты народной медицины, однако применять их можно только после консультации с врачом.
- Репчатый лук. Очистите луковицу, перетрите в кашицу, отожмите. Смазывайте повреждённые участки кожи, используйте только свежевыжатый сок.
Чеснок. 6 зубчиков мелко нарезанного чеснока залейте 250 мл спирта или водки, оставьте на 2-3 дня в тёмном прохладном месте, потом храните в холодильнике в закрытом виде. - Смазывайте поражённые участки или накладывайте компрессы, разбавив дистиллированной водой в пропорции 1:2.
- Элеутерококк. Готовая настойка продаётся в аптеке. Принимайте 2 раза в сутки по 40 капель, это повысит иммунитет и ускорит процесс выздоровления.
- Эвкалипт. Смешайте по 2 ст. ложки берёзовых почек, листьев полевого хвоща и эвкалипта, залейте 500 мл кипятка. При желании добавьте мелиссу и зверобой, дайте настояться, процедите. Выпивайте по 60 мл каждый раз после еды.
Самой лёгкой формой заболевания считается челюстно-лицевой актиномикоз, однако даже его лечение не исключает развития рецидивов. При отсутствии лечения могут возникнуть опасные для здоровья и жизни осложнения. В том случае, если грибок поражает внутренние органы, несвоевременная терапия может привести к тяжёлым состояниям и летальному исходу. В целом прогноз на выздоровление благоприятный, чтобы избежать осложнений, нужно находиться под наблюдением врача, выполнять его рекомендации, принимать меры профилактики.
Профилактика актиномикоза не требует больших усилий, достаточно вести здоровый образ жизни, отказаться от вредных привычек, следить за здоровьем и выполнять простые правила. Чтобы не заболеть или ускорить выздоровление:
- Соблюдайте правила гигиены.
- Своевременно лечите зубы, ЖКТ.
- Как можно раньше уничтожайте всевозможные очаги инфекции, проводите санацию.
- Поддерживайте иммунитет, не допускайте переохлаждения и слишком частых простуд.
- Проходите профилактические медосмотры.
При бронхиальной астме, хронических энтероколитах, циррозе печени, болезни Крона и других сопутствующих хронических заболеваниях регулярно посещайте врача. Помните: если вовремя не диагностировать актиномикоз кожи и других органов, если не получить медицинскую помощь на начальной стадии, болезнь может привести к летальному исходу. Непоправимый вред здоровью нанесёт самолечение, а также использование средств
источник
Что делать, если у пациента вдруг обнаружили актиномикоз полости рта? На медицинских сайтах можно встретить информацию, что некоторые формы актиномикоза могут закончиться летально для больных. Неужели все так плохо? Какие нарушения здоровья подразумевают под данным термином, почему он возникает, по каким признакам это заболевание можно заподозрить и реально ли полностью вылечить челюстно-лицевой актиномикоз? Насколько серьезны и неизбежны осложнения актиномикоза, и какие меры с наибольшим эффектом помогут уберечься от этого хронического заболевания, склонного к рецидивам? Обо всем этом предлагаем вам узнать в нашей статье.
Актиномикоз относится к инфекционным заболеваниям, и может поражать кожу и внутренние органы человека. Этот недуг имеет хроническое течение со склонностью к рецидивам и возникает благодаря попаданию в организм актиномицетов.
При данном заболевании в различных органах появляются гранулематозные очаги. В большинстве случаев актиномикоз в первую очередь поражает именно челюстно-лицевую область. Возбудитель актиномикоза хорошо известен – им является «лучистый грибок человека». Актиномицеты довольно распространены в природе, также их часто можно обнаружить и в организме здоровых людей. Часто эти микроорганизмы находятся у человека в ротовой полости и желудочно-кишечном тракте.
Чаще всего в организме лучистый грибок обнаруживается в десневых карманах, кариозных полостях, зубном камне, лакунах миндалин, поврежденных или воспаленных тканях полости рта, носа, слюнных желез, слизистой желудка.
Может попадать в организм грибок и извне, из окружающей среды. Микроорганизмы могут долго находиться в организме, не нанося ему никакого вреда, пока слизистая оболочка не получит повреждений. Распространяются внутри человеческого организма актиномицеты в основном через кровь (гематогенно), изредка говорят и о возможности попадать в различные органы через лимфу (лимфогенно). Для того чтобы развилось заболевание, необходимо неоднократное попадание лучистых грибков в организм. Чаще всего пациент сам заражается грибком из собственного организма (аутоинфекция).
До появления первых симптомов недуга обычно проходит от 1 до 3 недель после попадания актиномицетов в организм. Вообще же инкубационный период может варьировать от пары недель до 2-3 лет.
Распространены лучистые грибы и в природе (в почве, сене, соломе или на растениях). Болеют актиномикозом чаще люди зрелого возраста, школьники и дошкольники. Шейно-лицевая область и нижняя челюсть чаще всего подвергаются заражению.
Толчком для заражения актиномикозом могут послужить инъекции, травмы или хирургические операции. Чтобы развился актиномикоз, достаточно травмировать слизистую рыбьей костью, повредить ее осколком кариозного зуба, прикусить щеку или иметь поврежденные воспалением десны.
Шейно-челюстно-лицевая форма заболевания (встречаются так же мочеполовая, кожная, абдоминальная, костно-суставная, торакальная и др. формы) встречается чаще всего, почти в 80% случаев актиномикоза.
В начале заражения или самозаражения самочувствие у пациента никак не страдает. Шейно-челюстно-лицевая форма протекает в виде нескольких форм с поражением:
- кожи (кожная форма);
- слизистой (слизистая форма);
- подкожной клетчатки и мышц (подкожно-мышечная форма);
- костей челюсти (челюстная форма).
Заболевание имеет очень длительное течение и может протекать 10-20 лет. Постепенно патологический процесс может распространяться по всему лицу, попадать на губы, язык, гортань, захватывая глазницы и проникая на область шеи.
Мышечная форма чаще поражает жевательные мышцы.
Чаще всего актиномикоз ротовой полости поражает язык, слюнные железы или миндалины. Реже встречается актиномикоз верхней челюсти.
Актиномикоз языка обычно развивается при хронических травмах этого органа при плохо подогнанных протезах, острых поломанных краях зубов, повреждениях язычных тканей острыми костями, после пирсинга языка и др. Клиника недуга зависит от расположения очага внедрения инфекции. Если поражен кончик языка или его спинка, то эти участки долго не будут иметь никаких внешних изменений и не болеть. Однако спустя какое-то время в актиномикозном узле происходит спаивание со слизистой языка или его абсцедирование, в результате чего в узле образуется свищ.
Актиномикоз миндалин встречается реже других форм. При этой форме миндалины увеличены и уплотнены, напоминая по плотности хрящи. В дальнейшем патологический процесс переходит на соседние ткани. Основным симптомом при такой форме недуга является чувство инородного тела в области глотки.
Актиномикоз слюнных желез бывает первичным или вторичным. Чаще лучистый гриб попадает в слюнную железу через проток. Различают несколько форм этого вида актиномикоза в виде:
- экссудативного ограниченного и диффузного недуга;
- ограниченного продуктивного и диффузного заболевания;
- поражения глубоких лимфоузлов в области ушной железы.
Актиномикоз пазухи верхней челюсти случается редко. При такой форме инфекция проникает в челюсть из пораженного зуба (одонтогенный путь) или из носа (риногенный путь). Проявления при актиномикозе верхней челюсти напоминают гайморит: носовое дыхание нарушается, а из носа могут выходить гнойные выделения. При обострении бывает заметной отечность скуловой, щечной и подглазничной области.
Какие же проявления должны насторожить пациента и заставить его обратиться к врачу при актиномикозе?
В начале заболевания его выявить трудно из-за нормальной температуры и хорошего самочувствия больного.
Хотя слизистая уже нарушена и в тканях начинают образовываться очаги поражений в виде узлов, патологический процесс может протекать глубоко и не быть заметным внешне.
Если актиномикоз поражает слизистую рта, то у пациента будут возникать симптомы в виде:
- припухлостей на слизистой рта;
- воспаления и боли во рту;
- образования свищей в полости рта с выходом наружу гнойной жидкости.
Местное течение заболевания и отсутствие общих признаков интоксикации характерно всем формам актиномикоза.
Актиномикомы или узлы-гранулемы могут находиться в тканях или слизистой. И лишь в стадии распада этих узлов из них выделяется гной и в организме происходят интоксикационные процессы (отравления продуктами распада тканей).
Симптомы появляются у пациента лишь в стадии распада узлов. При этом из фистул (каналов в узле) выделяется гной.
В стадии узлового распада пациента беспокоят проявления в виде:
- головной боли;
- температуры (обычно 38-38,5 градусов);
- общей слабости;
- плохого аппетита.
При расположении узлов на нижней челюсти могут быть спазмы рта в виде судорог (тризм), мешающие принимать пищу.
При актиномикозе полости рта инфекционные очаги развиваются в тканях слизистой ротовой полости.
Актиномикоз ротовой полости также может протекать в виде трех форм:
- Гуммуозно-узловатой, с характерными инфильтратами красного или бурого цвета. При этом кожа в местах поражения размягчается, на ней образуются свищи, из которых выделяются гнойная жидкость с включениями.
- Бугорково-пустулезной, при которой образуются более глубокие язвочки, в сочетании с образованием пустул и свищевых каналов. Этой форме свойственно появление на коже гнойных корок.
- Язвенной, при которой имеются дефекты кожи различной глубины. Кожные язвочки в дальнейшем приводят к рубцеванию тканей и их рубцовой атрофии.
В педиатрии актиномикоз не так уж редок и обычно встречается чаще у детей с кариозными зубами, часто возникающими воспалениями миндалин или при привычке засовывать в рот или жевать различные колоски и стебельки растений (особенно ячменя, ржи, овса, щавеля).
После повреждения или микротравмы слизистой грибок попадает в ткани и способствует появлению во рту припухлости красного цвета, которая медленно растет. В некоторых случаях актиномикоз может проявиться в форме острой флегмоны (разлитого воспаления). При этом припухлость нагнаивается, но оттока гноя при этом не происходит.
Флегмона протекает у ребенка с местной болезненностью и спастическим сжатием челюстей из-за отека тканей (если воспаляются область шеи и подбородка), что не дает малышу открыть рот.
Уже после нагноения гнойное образование может самостоятельно вскрыться и образовать свищи. При актиномикозе языка обычно образуется видимый инфильтрат (припухлость) на его передней части.
Так же, как и у взрослых, актиномикоз у детей начинается в виде местного (ограниченного) воспаления, которое не влияет на общее самочувствие заболевшего. Течение болезни становится хроническим, при этом температура бывает небольшой или высокой.
Если болезнь у ребенка не лечить, то она может стать генерализованной (с множественными поражениями) и довести ребенка до полного истощения (кахексии). Это связано с постоянной интоксикацией, плохим аппетитом и сложностями при пережевывании пищи.
Актиномикоз имеет похожие проявления с множеством инфекционно-воспалительных процессов в коже (флегмона, абсцесс) или кости (остеомиелит, периостит), некоторыми инфекционными недугами (сифилис, туберкулез) и опухолевыми заболеваниями.
В диагностике актиномикоза помимо осмотра и сбора анамнеза у пациента, также применяют использование диагностических методов исследований в виде:
- анализов крови и мочи (общего, биохимического), для определения характера имеющегося инфекционного воспаления;
- микробиологического, для определения в отделяемом из инфильтрата колонии актиномицетов;
- иммунологического, чаще всего в виде кожно-аллергической реакции в виде подкожного введения актинолизата;
- патогистологического, с рассмотрением под микроскопом грануляционной ткани.
- рентгенографического (при переходе процесса на кости челюсти) с определением костной полости;
- биопсии с исследованием тканей гранулемы для исключения онкологии.
Лечение актиномикоза челюсти и ротовой полости производится всегда с одновременным использованием общих и местных терапевтических мероприятий.
Основными видами лечебных мероприятий при актиномикозе являются методы:
- Хирургического лечения. Этот метод включает удаление кариозных зубов, миндалин, вскрытие очагов актиномикоза, выскабливание патологии внутри кости, удаление пораженных лимфоузлов. Также же хирургически обрабатываются актиномикозный очаг и гнойная рана.
- Противовоспалительного лечения. Включает антибиотикотерапию в виде использования Пенициллина внутривенно до 6 недель и с переходом на внутримышечное введение его или Амоксициллина длительностью 6-12 месяцев. Нередко перорально используют Амоксиклав, Доксициклин, Феноксиметил, Эритромицин. Сюда же входит использование противогрибковых средств: Нистатина, Леворина, Миконазола, Кетоконазола, Декамина, препаратов калия йодида.
- Методов выработки специфического иммунитета. Для этого заболевшим проводится внутрикожное введение актинолизата или актиномицентной поливалентной вакцины (курс 20-25 инъекций) или длительным курсовым применением Фтивазида (от 3 до 8 месяцев).
- Повышения общего иммунитета. Используются методы витаминотерапии (комплексами витаминов и микроэлементов), использования адаптогенов (Дибазола, женьшеня, элеутерококка, пантокрина, аралии маньчжурской и др.), аутогемотерапии, внутривенного введения крови или кровезаменителей.
- Лечения пребыванием в барокамере в количестве 10-15 процедур за один курс.
- Рентгенотерапии в виде использования рентгеновских лучей по индивидуально подобранной схеме.
- Физиотерапии с использованием ультразвука, электрофореза (с лидазой, димексидом, хлористым кальцием), лазеротерапии, ионофореза с гидрокортизоном, УФО.
Прогноз при данном заболевании довольно серьезный. Актиномикоз важно выявлять и лечить максимально рано.
Некоторые формы актиномикоза внутренних органов при отсутствии специфической терапии могут приводить к летальному исходу. Например, до 50% может доходит летальность при абдоминальных и легочных формах этого недуга.
Челюстно-лицевая форма актиномикоза считается наиболее легкой и лучше других форм поддается лечению. Однако даже после удачного лечения пациент должен находиться на диспансерном учете от 6 до 12 месяцев.
Затяжное течение заболевания челюстно-лицевой области может привести к опасным осложнениям в виде метастазирования на внутренние органы: мозговую оболочку, область легких, желудочно-кишечный тракт. В ряде случаев актиномикоз может приводить к осложнениям во внутренних органах в виде амилоидоза (заболевания, приводящего к атрофическим изменениям и склерозированию внутренних органов).
Серьезнейшим осложнением актиномикоза является возникновение актиномикозного сепсиса.
Прогноз при своевременной терапии актиномикоза в основном благоприятный, если терапия начата своевременно и проводится грамотно. Однако данный недуг может отличаться длительным течением( как при туберкулезе), приводя к неоднократным рецидивам.
Стопроцентных методов предупреждения актиномикоза не существует, так как актиномицеты во многих случаях живут в организме человека постоянно. Специфической профилактики для предупреждения данного заболевания пока нет. Для профилактики актиномикоза важно заботиться о поддержании хорошего общего и местного иммунитета человека: правильно питаться, избегать стрессов и переохлаждений, избегать пагубных привычек.
Важными методами предохранения от актиномикоза является своевременное лечение заболеваний полости рта, кариозных зубов и воспаления десен, хронических тонзиллитов, заболеваний органов дыхания и пищеварения.
При длительно текущих и плохо поддающихся лечению процессах во рту или челюстно-лицевой области важно обследовать больных на актиномикоз.
Актиномикоз является серьезным заболеванием, долго протекающим и с возможностью серьезных осложнений. При запоздалом лечении, заболевание может иметь опасные осложнения. Для профилактики возникновения актиномикоза важно следить за собственным здоровьем, своевременно пролечивая заболевания миндалин, зубов, ротовой полости и поддерживать общий иммунитет своего организма. Крепкого здоровья вам и вашим детям!
источник
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
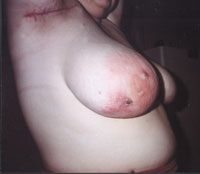 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
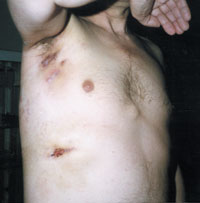 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
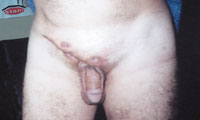 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
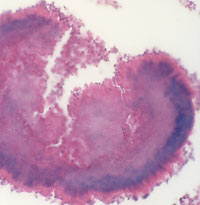 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
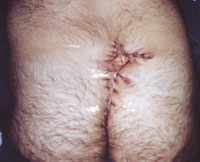 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
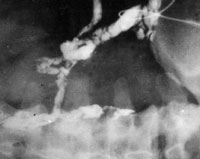 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
источник
Диагноз актиномикоза — ставится на основании характерных клинических проявлений, позволяющих проводить целенаправленное лабораторное исследование. Принято считать, что решающим для диагностики этого заболевания является обнаружение возбудителя — друз лучистого гриба. Патологическим материалом служат гной, пунктаты, мокрота, ликвор, моча, биоптаты и особенно — отделяемое плотных инфильтратов (чаще в челюстно-лицевой области): для исследования следует извлекать из материала белые или желтоватые плотные зерна, «крупинки».
Для мацерации в каплю гноя добавляют 15-20% раствор едкого натрия или калия, слегка подогревают, накладывают покровное стекло. Микроскопия неокрашенных препаратов проводится под большим увеличением сухой системы. При этом видны характерные друзы — густо переплетенные тонкие нити мицелия в центре конгломерата; по периферии — радиально располагаются колбовидные образования, резко преломляющие свет (предствляют собой конечные «вздутия» мицелия).
При окраске по Граму мицелий гриба фиолетовый (окрашивается генциан-виолетом), а колбовидные «вздутия» — красные (обесцвечиваются и воспринимают окраску фуксином). Однако, даже при типичной клинической картине друзы не всегда обнаруживаются, а выявляются тонкие ветвящиеся нити мицелия (обладающие кислотоустойчивостью) — т.н. атипичный актиномикоэ Берестнева (отличается от типичного отсутствием в гное друз — без каких-либо клинических различий).
Микроскопические исследования дополняются культуральными (на мясопептонные среды, при рН 7,0-7,2, засевают «крупинки», содержащие элементы гриба. В анаэробных условиях — под слоем 3-5 см стерилизованного вазелинового масла отмечается рост культуры в термостате (при 37°С через 1-2 нед появляются различные по цвету колонии — красные, бурые, светлые, зеленые). Информативными могут быть внутрикожные пробы (хотя полагают, что аллергические реакции при актиномикозе не показательны) и РСК с актинолизатом. Получение гемокультуры не имеет диагностического значения.
В диагностике актиномикоза большое значение придается гистопатологическим исследованиям. Для тканевой реакции при актиномикозе характерным является то, что в центре воспалительного очага происходит некроз, а в окружающей грануляционной ткани развивается волокнистая ткань. Весьма типично для актиномикоза присутствие ксантомных клеток.
Различают 2 варианта строения актиномикотической гранулемы: деструктивный и деструктивно-пролиферативный (которые могут наблюдаться одновременно у одного и того же больного). Элементы возбудителя в тканях (друзы) фагоцитируются гигантскими клетками или лизируются (последнее косвенно свидетельствует о высокой степени реагирования факторов иммунобиологического надзора). Вместе с тем отмечена трудность выявления актиномицетов при гистопатологических исследованиях (в биоптатах, секционном материале сравнительно редкое обнаружение друз).
Дифференцируют актиномикоэ с хронической пиодермией, опухолями, туберкулезом (скрофулодерма, волчанка), сифилитическими гуммами, остеомиелитами иной этиологии и другими нагноительными процессами и глубокими микозами (кокцидиоидоз, споротрихоз и др.). При иных глубоких микозах друзы не обнаруживаются, выявление друз считалось обязательным лабораторным диагностическим критерием актиномикоэа (кроме наличия классической клиники); без этого диагноз этого заболевания как бы не являлся достоверным. Однако, Берестнев убедительно показал, что существует атипичный актиномикоз без друз, лабораторная диагностика которого крайне сложна, а мицелий может напоминать элементы гриба при других микозах.
Первичный актиномикоз гениталий иногда имитирует твердый шанкр (у мужчин при этом наблюдаются регионарный лимфаденит и дорзальный лимфангоит) Часть случаев мицетомы стопы обусловлены актиномицетами («мицетома» — собирательный термин для определенных проявлений на стопе ряда микозов), причем в некоторых регионах мицетома стопы наиболее часто вызывается именно актиномицетами.
Значительные трудности в диагностике могут представлять ассоциированные формы актиномикоэа: а) с грибковыми инфекциями; б)микробными инфекциями; в) с другими заболеваниями. Интерес может представлять актиномикотическая гранулема (granuloma actinomycoticum) — актиномикома, в центре которой определяются гной и друзы. Отмечено, что актиномикома, как и другие инфекционные гранулемы различной этиологии, может служить «почвой и местом» для развития злокачественного новообразования (развитие рака на актиномикотических очагах описано Г.О.Сутеевым, Д.И. Лениным и др.).
В ряде работ отмечено, что туберкулез и актиномикоз вместе (одновременно) встречаются редко. Чаще актиномикоз «оседает» на уже существовавший туберкулез, нередко завершая, «ожесточая все то, что сделано предшествующим заболеванием» («актиномикоз легких на туберкулезной почве», В.Я. Некачалов,1969). При этом могут развиваться деструктивные изменения в легких, с явлениями метастазирования в мозг и другие места (что, к сожалению, уже становится материалом для паталогоанатомического анализа). К счастью, большинство авторов подчеркивают редкую комбинацию этих двух заболеваний.
Течение актиномикоэа волнообразное с чередованием обострений и ремиссий. По мере развития болезни обострения наступают все чаще, с распространением очагов в подкожно-жировой клетчатке, появлением участков флюктуации, усилением болезненности в области инфильтратов, увеличением последних в размере. Это сопровождается ухудшением общего состояния, повышением температуры тела (при хроническом течении заболевание обычно не сопровождается лихорадкой, за исключением абсцедирующих форм).
Без лечения актиномикоз может приобретать характер общей генерализованной инфекции, быстро прогрессирует, с возникновением метастазов, возможным летальным исходом. В настоящее время при своевременно начатом лечении прогноз при актиномикозе значительно улучшился.
Показана комбинированная терапия, включающая специфическую иммунотерапию, антибиотики, сульфаниламиды, общеукрепляющие и стимулирующие средства, витамины, хирургические и физические методы. Основным специфическим иммунопрепаратом при актиномикозе является актинолизат, вводимый по двум схемам: 1) внутримышечно по 3 мл 2р/нед, на курс 20-25 иньекций; через 1-1,5 мес лечение повторяют; 2) внутрикожно, начиная с 0,5 мл до 2 мл 2 р/нед, курсами по 3 мес с интервалом 1-1,5 мес. После клинического выздоровления проводят 2-3 курса противорецидивной терапии.
Отмечено, что внутри-кожный метод введения актинолизата является более эффективным и экономичным, чем внутримышечный. Актинолизат относят к наиболее эффективным средствам лечения актиномикоза (различных клинических форм и локализаций).
Можно отметить, что еще в 1934 г Дмитриев впервые описал явление лизиса у патогенных актиномицетов, выделенных им из актиномикотических узлов больного человека. В дальнейшем этот лизирующий агент был получен Сутеевым и Дмитриевым в 1936 от «саморастворяющейся» культуры актиномицетов, испытан при лечении больных актиномикозом и назван актинолизатом. Последний действует и на мертвые клетки гриба, лизируя их так же, как и живые.
Известно, что противомикробные антибиотики обычно не применяются при грибковых болезнях (более того, их добавляют в питательные среды при культуральной диагностике микозов, что улучшает рост грибов). В лечении же актиномикоза антибактериальные средства (антибиотики, сульфаниламиды) занимают одно из ведущих мест (полагают, что возбудитель актиномикоза занимает промежуточное положение между бактериями и грибами; имеет значение также подавление, помимо актиномицетов, сопутствующей микрофлоры, утяжеляющей течение болезни).
Сульфадимезин назначали по 4-6 г/сут (курс 1-5 нед); имеется опыт применения комбинированных средств (бактрим, гросептол, берлоцид, септрим, расептол и др.). Из антибиотиков назначают тетрациклины (юнидокс-солютаб, доксициклин, доксибене, вибрамицин, миноциклин, окситетрациклин), клиндамицин (клеоцин, далацин), эритромицин, ристоцетин (ристомицин), стрептомицин. Ранее отмечалась высокая терапевтическая актиность водорастворимого тетрациклина (морфоциклина) — вводимого в актиномикотические очаги в сочетании с внутривенным вливанием 2р/сут по 150 000 ЕД (детям 100 000 ЕД) на 40% растворе глюкозы с промежутками между иньекциями 12 ч.
Длительность лечения составляла 7-10 дней, повторный курс проводился через 5-7 дней (всего 2-4 курса). При этом по окончании 1-го цикла у большинства больных друзы актиномицет переставали обнаруживаться, отмечалось полное или частичное закрытие свищей (В.Я.Некачалов,1970). В настоящее время морфоциклин исключен из номенклатуры лекарственных средств.
Отмечена эффективность пенициллинов, назначаемых длительно и в высоких дозах: пенициллин G но 10-20 млн ЕД/сут внутривенно, в течение 4-6 нед; далее переходят на феноксиметилпенициллин (фаупенициллин, оспен, вегациллин и др.) внутрь по 2-4 г/сут, 6-12 мес. Можно применять ампициллин внутривенно по 50 мг/кг/сут (4-6 нед) с последующей заменой его пероральными формами — амоксициллином (флемоксин-солютаб и др.) по 0,5 г/сут внутрь, 6 мес. Возможно использование амписульбина, уназина и др.
Существует рекомендация применения при актиномикозе дифлюкана: у ребенка препарат назначался по 50мг/сут 3 нед, что привело к клиническому излечению (Г.И.Суколин и соавт., 1998). Рекомендуют цефалоспорины 3-го поколения (цефтриаксон).
Широко применяют препараты йода — йодид калия внутрь в виде 25% раствора; ингаляторно — при актиномикозе легких; сообщалось о назначении фтивазида.
Комплексное лечение актиномикоэа можно проводить последовательно: 1-й этап — сочетанное применение актинолизата и антибиотиков (иногда — с изониазидом, курсовая доза 70-120 г); 2-й этап — назначение сульфаниламидов (курс, доза 60-100мг), физических методов (фонофорез, элекрофорез йодистого калия, УВЧ, рентгенотерапия, а также аутогемотерапия); 3-й этап — использование йодистых препаратов.
На всех этапах проводится общеукрепляющая и стимулирующая терапия (витамины С, гр.В., биостимуляторы, по показаниям — иммунокорректоры: препараты тимуса, гамма-глобулин, индукторы интерферона и др.). Пища должна быть богата белками, витаминами. В тяжелых случаях необходима дезинтоксикационная терапия, десенсибилизаторы. Иногда применяют гемотрансфузии по 200мл 1 р/нед.
По показаниям проводят хирургическое вмешательство. Течение заболевания — обычно 1-3 года; без лечения процесс прогрессирует, вызывая деструктивные изменения. После клинического выздоровления больные актиномикозом должны находиться под наблюдением не менее 2 лет (ввиду возможного рецидива заболевания).
Профилактика актиномикоза заключается в санации полости рта, борьбе с травматизмом со своевременной обработкой микротравм (йоддицерин, 5% раствор йода спиртовой, йодинол и др.) — особенно у жителей сельской местности.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
источник
Особенности клинических проявлений актиномикоза у детей определяются следующим:
Схема лечебной гимнастики при лечении актиномикоза челюстно-лидевой области
| Раздел занятия |
| Описание упражнения |
| Дозировка, минут |
| Методические указания |
| Вводный Основной Заключительный |
Сидя, стоя упражнения общеукрепляющие и дыхатель-
1 упражнения для жевательных и мимических мышц с упражнениями общеукрепляющими для конечностей и корпуса тела Жевательные упражнения с усилием, с самосопротивлением Применение мвхано-твралватических приборов для разработки височно-че-пюстного сустава Мимические упражнения Упражнения дыхательные с участием верхнего плечевого пояса, головы и мышц шеи и плечевого пояса
2-3 Выполнять в среднем темпе
20-25 Все движения для челюстно-аисочного сустава проделывать с максимальной амплитудой. претерпевая чувство болвэненио-
Ю. И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии
| Комплекс упржхвеинй | Таблица 12 лечебной гвмнжстнв» кря лечения жктшгомикози челюстно-лицевой области |
| Исходное Опис положение | сание упражнений Дозировка, Методические указания кол во раз |
| Стоя руки опущены но- Рама ги на ширин* плеч руки То же Поди крыт То же Слега рым Стоя. руки на пояс* Раза* очер Сидя перед зеркалом Собр| щим обл« Тоже Открь То же Боко* бол» Тоже Круга том Стоя. ноги вместе, руки Встт опущены роко Сидя пврвд зеркалом Воюя | кти руки в стороны, запрокинув голову — вдох, опустить 5-6 Темп средний -ВЫДОХ ять руки вверх, открыть рот — вдох, опустить руки, за- 6-7 Открыть рот до появления бопез-ъ рот — выдох неииости ать два рывка согнутыми а локтях руками назад и два 4-5 Темп средний са вытянутыми руками тоже назад кти руки в стороны, широко открыть рот, подтянуть по- 6-7 Челюсть выдвинуть до макси «дно колени к груди, челюсть выдвинуть вперед малы-юго предела ать губы зубов гюание рта с помощью рогорасширителя 10-12 Претерпевая чувство болезненности •ые движения челюстью с помощью руки, взявшись 8-10 Медленно до предела >шим пальцам за подбородок •ые движения челюстью, тоже с помощью руки, с захва- 6-8 Медленно до появления болез-подбородка ценности гь на носки — вдох. приседая, руки вытянуть вперед, ши- 6-8 Темп средний открыть рот — выдох |
| обл( | •стой — вверх, то же в другую сторану |
| Сидя на стуле Подн •дох | ять руки вверх, широко открыть рот, встать со стула — 3-4 Темп выполнения средний Мак-, сесть на стул, закрыть рот — выдох симальное открывание рта |
| •Об( Сидя на стуле, руки опу- Разе* щены вдоль туловища | .ратную сторону всти руки в стороны — вдох, опустить — выдох 4-5 На раэ-два — вдох, на три-четыре-пять—выдох |
1) высокой регенеративной способностью их челюстно-лицевой области, обусловленной более обильным, чем у взрослых, кровоснабжением этой зоны; 2) несовершенством развития лимфатической системы, особенно — у детей раннего возраста; 3) низкой минерализацией челюстей; 4) большой шириной и многочисленностью костных каналов в челюстях; 5) значительной массой спонгиозного вещества и тонкостью кортикальных пластинок челюстей;
6) значительной шириной каналов корней и отверстий верхушек корней в зубах. Последнее обстоятельство, в частности, играет большую роль в возникновении актиномикотических периодонтитов и остеомиелитов. Актиномикоз поражает детей в возрасте от 5 до 14 лет, но чаше в 12-14 лет
Среди патогенетических факторов общего характера прежде всего отмечают следующие:
1) склонность нервной системы ребенка неадекватно (гипсрэргически) реагировать на внедрение гриба и присоединяющуюся (вторичную) инфекцию; 2) незавершенность развития и дифференцировки органов и систем, в частности центральной нервной системы ребенка, лимфатической системы; 3) высокую чувствительность лимфатической системы ребенка к инфекционным возбудителям.
Проникает возбудитель чаще всего через каналы корней в периодонт, а затем — в костное вещество; реже через входные отверстия, возникшие в связи с травмой слизистой оболочки полости рта (перелом челюсти, ушибы, удаление зубов). Возможно заражение и через лакуны миндалин.
Лучистые грибы в полости рта ребенка являются чаше всего сапрофитами, однако проникающая вместе с ними гноеродная инфекция снижает сопротивляемость организма ребенка и тем самым создает благоприятный фон для активизации актиномицетов, приобретающих патогенные свойства. Развитию актиномикоза способствуют и перенесенные ребенком острые или хронические воспаления в челюстно-лицевой области, общие инфекционные заболевания, тонзиллиты, ангины, ожоги тела, травматические повреждения.
Клинические формы актиномикоза у детей те же, что и у взрослых, однако поражение кожи у них бывает редко. Подкожная форма у детей отличается от подкожной формы у взрослых тем, что она чаще представляет у ребенка вторичный специфический процесс на фоне предшествовавшего ему банального одонтогенного периостита или остеомиелита; в таких случаях подкожный очаг воспаления находится вблизи одонтогенных или стоматогенных ворот внедре-
Часть IV Воспалительные заболевания
ния лучистого гриба. Наиболее часто у детей в челюстно-лицевой области встречается внутри-костная форма актиномикоза. Различают следующие ее варианты: 1) центральное поражение главным образом нижней челюсти, подобно внутрикостной гумме, то есть микотическое воспаление кости, и 2) гипертрофический ос-теопериостит. При центральном варианте поражения рентгенографически обнаруживается (чаще в области угла нижней челюсти) очаг разрежения (округлой или овальной формы), окруженный зоной остеосклероза. Это заболевание протекает по типу вялотекущего хронического остеомиелита. Актиномикотический остеомиелит (костная форма) вначале подобен банальному острому остеомиелиту: острое начало с явлениями интоксикации (тошнота, рвота, высокая температура тела). После вскрытия субпериостального абсцесса или флегмоны острое течение переходит в типичное хроническое актиномикотичсское воспаление, не поддающееся общепринятым методам лечения. На 8— 10 день заболевания на рентгенограмме можно увидеть рарефикацию пораженного участка кости, где в дальнейшем четко выявляется деструкция ее. Образующиеся секвестры мелкие, игольчатые. Постепенно разрушительный процесс распространяется на ветвь челюсти, височ-но-нижнечелюстной сустав, а также на все тело челюсти и заложенные в ней фолликулы постоянных зубов. Возможен патологический перелом нижней челюсти.
Диагностика и лечение актиномикоза у детей мало чем отличаются от таковых у взрослых Дифференцировать актиномикоз у детей нужно от банального одонтогенного и стоматогенного остеомиелита, фиброзной остеодисплазии, туберкулеза, злокачественных новообразований челюсти и заболеваний системы крови
Следует иметь в виду, что пробная специфическая иммунотерапия актинолизатом уже после 5-6 инъекций может дать выраженный лечебный эффект. Единственным противопоказанием для такого лечения является новообразование, при котором актинолизат способствует прогрес-сированию опухолевого роста, ускорению распада опухоли Поэтому перед принятием решения о применении пробной актинолизатотера-пии необходимо исключить наличие новообразования (например, методом биопсии), а также устранить входные ворота для поступления новых порций актиномицелия; в частности, обязательно провести санацию зубов молочных и постоянных. Актинолизатотерапию производят детям внутримышечно: по 2 мл 2 раза в неделю (20 инъекций). Этот метод предпочтительнее внутрикожного введения из-за меньшей болезненности, что для детей является весьма суще
ственным обстоятельством. Как и у взрослых, полезно использовать димексидотерапию. Л. А. Луцик и соавт. (1980) рекомендуют, в частности, применять электрофорез 0.25% раствора димексида в буферном растворе (борной кислоты — 6.2 г, хлорида калия — 7.4 г, едкого натра — 0.3 г, дистиллированной воды — 500 мл). Этот раствор димексида смешивается с 10-15 мл 1% раствора трипсина или химотрипсина. Смешанным раствором пропитывается фильтровальная бумага, прикладывается к пластинке электрода и фиксируется на месте воспаления Димсксид и трипсин вводят с катода, а димек-сид и химотрипсин — с анода. Если нет возможности прибегнуть в электрофорезу, авторы рекомендуют эту же смесь в виде аппликаций. Специфическое лечение актинолизатом необходимо сочетать с общеукрепляющими и стимулирующими методами лечения.
Туберкулезные поражения челюстных костей, слизистой оболочки рта, языка, околочелюстных тканей являются местным проявлением ге-нерализованной туберкулезной инфекции. В челюстные кости палочка туберкулеза может попасть следующими путями: 1) гематогенным — по кровеносным сосудам 2) лимфогенным — по лимфатическим сосудам, 3) по интраканалику-лярным путям — по дыхательной и пищеварительной трубкам; 4) по продолжению — со слизистой оболочки десны, языка.
Следует различать две клинические формы поражения: а) заболевание челюсти туберкулезом у детей и подростков, пораженных первичным туберкулезным комплексом; б) поражение челюсти у взрослых больных с активным специфическим процессом в легких.
Первая форма (туберкулез у детей и подростков). В результате распространения инфекции из первичного туберкулезного комплекса (по лимфатическим и кровеносным сосудам) в челюстной кости обычно развивается одиночный костный очаг. Если он поражает верхнюю челюсть, то локализуется на передней поверхности ее в области нижнего края глазницы, или на боковой поверхности — скуловом отростке, или на альвеолярном отростке. На нижней челюсти туберкулез локализуется обычно в области ветви челюсти или альвеолярного отростка.
Течение туберкулеза челюстей у детей и подростков в большинстве случаев «доброкачественное», вялое. Как правило, заболевание протекает без существенных болевых ощущений, но с отчетливым хроническим лимфаденитом.
/О И Вернадский Основы челюстно лицевой хирургии ч хирургической стоматологии
Рис 54 Туберкулезный остеомиелит угла и ветви нижней челюсти тризм
Поднижнечелюстные лимфоузлы, а позже кож ные и расположенные в шейном треугольнике узлы увеличиваются, становятся плотными, напоминая метастаз при злокачественном образо вании Пораженные туберкулезом узлы спаиваются друг с другом, образуя малоподвижные па кеты Впоследствии возможен казеозный (творожистый) распад центральных участков, которые становятся размягченными Рядом с пораженным участком кости происходит ин-фильтрирование прилежащих мягких тканей, спаивание их с пораженной костью Если процесс локализуется в области угла челюсти (рис 54), инфильтрируется жевательная мышца и возникает тризм Инфильтрат постепенно размягчается, кожа в области его краснеет, затем принимает синюшную окраску На месте размягчения инфильтрата мягких тканей, под синюшной кожей, образуется «холодный» абсцесс, который может самопроизвольно вскрыться через несколько свищевых ходов (рис 55 а) Если это не происходит, абсцесс необходимо вскрыть Из свищевых ходов выступают вялые грануляции и выделяется белесовато-зелено ватый гной водянистой консистенции с приме сью творожистых комочков При зондировании свищей, образовавшихся после самопроизволь ного вскрытия или разреза, удается обнаружить костный дефект или полость, стенки которой покрыты грануляциями, а внутри располагаются очень плотные, склерозированные кусочки кости — секвестры Временами свищи закрываются, рубцуются, но затем рядом образуются новые Остающиеся рубцы — втянутые, атрофические, обезображивающие лицо и шею (рис 55 б) Рентгенограммы челюстей начального периода заболевания выявляют постепенное разрушение кости в виде округлого очага, не имеющего четких границ (рис 56) Иногда в такой полости
виден мелкий секвестр Впоследствии, когда процесс затихает, вокруг туберкулезного очага видна зона уплотнения — склероза костной ткани
В некоторых случаях размягчение инфильтрата можно принять за актиномикотическии очаг Для уточнения необходимо провести серо логические и патогистологические исследования Увеличение лимфоузлов может быть и при хроническом гнойном одонтогенном воспалительном процессе челюсти Для уточнения диагноза следует учесть все данные анамнеза, на личие или отсутствие гангренозного зуба в области поражения, характер рентгенографических данных и бактериоскопических
Рак челюсти, сочетающийся с образованием пакета плотных лимфоузлов, отличается более выраженным разрушением кости распадом
Рис 55 Туберкулез тела и утла нижней челюсти, лимфоузлов и кожи
свищевые ходы (а) рубцовая деформация подбородочного и подчелюстных отлетов в результате перенесенного ту беркулеза нижней челюсти, лимфоузлов (б)
Рис 56 Рентгенограмма нижней челюсти, пора женной туберкулезом
деструктивные изменения альвеолярного отростка и ментального отдела Периостальнои реакции нет
Часть IV Воспалительные заболевания
подчелюстных тканей, кахексией.
Одонтогенная подкожная гранулема во многом напоминает туберкулезный очаг: в подкожной основе щеки образуется инфильтрат, над которым кожа приобретает синюшный оттенок. Затем инфильтрат нагнаивается и абсцесс вскрывается, образуя свищ со скудным отделяемым. Однако, одонтогенная подкожная гранулема всегда связана с хроническим периодонтитом или хроническим остеомиелитом. Связь гранулемы с воспалительным процессом в периодон-те зуба определяется наличием тяжа от зуба к гранулеме.
Вторая форма туберкулеза челюсти, наблюдающаяся у больных с активным туберкулезом легких, возникает в связи с поражением костной ткани челюстей туберкулезной инфекцией по одному из следующих путей: по продолжению (со слизистой оболочки десны, языка, неба), через каналы гангренозных зубов или дес-невой карман. В результате распада туберкулезных инфильтратов и бугорков на слизистой оболочке десны образуются поверхностные, резко болезненные язвы с подрытыми краями. Желтоватое дно язвы имеет зернистый вид, покрыто мелкими розоватыми или желтоватыми грануляциями. Язва постепенно увеличивается в размере за счет распада соседних бугорков на слизистой оболочке. Шейки зубов при этом обнажаются; процесс постепенно переходит в толщу кости и периодонт зубов; зубы расшатываются и выпадают, а на их месте остаются незаживающие костные язвенно-некротические дефекты луночек. Они замещаются грануляциями, содержащими туберкулезные бугорки.
При поражении кости туберкулезной инфекцией через каналы гангренозных зубов или через дно десневого кармана специфическое заболевание вначале трудно диагностировать, так как окраска десны при этом долго остается неизмененной. Только после разрушения значительных участков губчатого и кортикального вещества слизистая оболочка начинает краснеть, припухать, а затем на ней появляется один или несколько свищей, из которых выделяется жидкий гной с примесью творожистых комков. Вокруг зубов, находящихся в зоне туберкулезного поражения, еще до возникновения свищей развиваются симптомы туберкулезного периодонтита (нерезко выраженная и постепенно нарастающая боль, прогрессирующая расшатанность зубов), иногда — оссифицирующий периостит, проявляющийся в форме некоторого утолщения периоста альвеолярного отростка. При прогрес-сировании туберкулеза челюсти и присоединении вторичного, банального, вяло текущего ос-теомиелитического процесса отделяются секвестры, появляются новые свищевые ходы. На верхней челюсти может возникнуть сообщение между полостью рта и верхнечелюстной пазухой
или полостью носа На нижней челюсти описанный одонтогенно-каналикулярный туберкулезный процесс альвеолярного отростка и тела челюсти может перейти на угол, а затем ветвь ее, вызывая здесь спонтанный (патологический) перелом. Регионарные лимфоузлы увеличиваются, спаиваются в пакеты, уплотняются.
Рентгенографические данные. При туберкулезном поражении альвеолярного отростка возникает очаг деструкции костной ткани в области нескольких зубов. Часто этот очаг имеет округлые очертания с неровными краями и иногда полукруглыми углублениями по периферии Наряду с этим могут быть и мелкие секвестры Если процесс активный, прогрессирующий, вокруг явно выраженного ограниченного очага деструкции видна полоса остеопороза. При верхушечном туберкулезном периодонтите рентгенограмма не будет иметь никаких специфических особенностей. Она сходна с типичной картиной гранулирующего периодонтита На серии снимков видно прогрессирование очага деструкции. При маргинальном туберкулезном периодонтите посредством серии рентгенограмм выявляется постепенное исчезновение компактного костного вещества по краю лунки, рассасывание костных перекладин (трабекул) в области межлуночковых перегородок, остеопороз прилежащих участков кости.
Для уточнения диагноза производят- микроскопические исследования мазков гноя, содержимого язв и костных полостей на предмет обнаружения туберкулезных палочек; микроскопическое исследование биопсированного кусочка прилегающих мягких или костной ткани; прививку морским свинкам полученного материала
Лечение включает: общеукрепляюшие мероприятия, натрия пара-аминосалицалат по 6-10 г в сутки (по схеме); тубазид (фтивазид) по схеме;
стрептомицина сульфат по 250,000-300,000 ЕД 2 раза в сутки на протяжении 3-4 месяцев.
Оперативные вмешательства можно производить только при наличии ограниченных, затихших костных очагов. Из числа операций возможно следующее: удаление зубов, вокруг которых периодонт поражен туберкулезным процессом, выскабливание грануляций и размягченных участков кости, удаление секвестров, ушивание или тампонирование образующейся полости йо-доформной марлей.
Прогноз зависит главным образом от эффективности общих противотуберкулезных мероприятий.
Ю. И. Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии
Профилактика заключается в проведении общих и местных противотуберкулезных мероприятий (хорошее питание, улучшение условий труда, профилактика кариеса, заболеваний слизистой оболочки рта, пародонта).
Первичные поражения полости рта сифилисом проявляются только на слизистой оболочке, не проникая в костную ткань. Во вторичном периоде развивается периостит, который никогда не приводит к образованию субпериостального гнойника, как это бывает при банальном одон-тогенном периостите. Сифилитический периостит протекает вяло, диффузно, поражая большой участок периоста, приобретающего тесто-видную консистенцию. После излечения его остаются на челюсти плоские возвышения. Сифилис челюсти обычно развивается только в третичном периоде в результате гуммозного поражения кости или периоста. Иногда имеет место переход процесса с мягких тканей на челюсть. Клиническое течение сифилиса в третичном периоде зависит от начальной локализации процесса и от глубины поражения. В связи с этим следует различать третичный сифилис слизистой оболочки десны, периоста челюсти, тела челюстей и их отростков или ветвей нижней челюсти.
Поражение слизистой оболочки десны, третичным сифилисом характеризуется полукольцевидным группированием бугорковых сифилидов в пределах 2-4 зубов. Слизистая оболочка при этом гиперемирована, утолщена, бугриста. Бугорки могут или рассасываться, или распадаться, образуя язвы неправильной формы с крутыми либо пологими краями. Язвы покрыты сероватым распадом, секвестрации кости при этом не происходит. В зоне бугоркового сифилида или изъязвления зубы становятся подвижными в результате развития специфического сифилитического периодонтита. При перкуссии определяется болевая реакция. На рентгенограмме видны мелкие очаги остсопороза.
Для третичного поражения периоста челюсти характерным является наличие диффузной, пло-тноватой, слегка болезненной гуммозной припухлости. Жалобы больных могут сводиться к ночной самопроизвольной боли в области поражения. Периостальная гумма, достигнув 3-4 см в диаметре, размягчается, вскрывается; на ее месте появляется изъязвление. На рентгенограмме этой области видны округлые мелкие (несколько миллиметров) очаги остеопороза, окруженные узким венчиком склерозированной костной ткани. В области периодонта определя
ется разрушение компактной пластинки лунок зубов по типу разлитого хронического гранулирующего периодонтита. Если псриостальная гумма локализуется по краям нижней челюсти, то на рентгенограмме будет видна узура кортикального участка. Иногда, наоборот, вместо узу-ры виден бурно разросшийся периост (результат чрезмерной периостальной реакции), дающий волнообразную тень по краю челюсти. После окончания рубцевания периостальной гуммы на кости остается валикообразное небольшое утолщение или значительное новообразование кости — массивное утолщение челюсти.
Гуммозное поражение тела и отростков челюстей. Излюбленным местом локализации гумм является твердое небо. Чаще всего они появляются на его носовой поверхности, разрушают небные отростки и приводят к перфорации неба. В начальной фазе гуммозного остеомиелита жалобы больных сводятся к острой боли, потере чувствительности в зонах разветвления носо-небного, подбородочного или подглазничного нервов. При поражении гуммой верхней челюсти приподнимается дно носовой полости или деформируются контуры верхнечелюстной пазухи: на нижней челюсти утолщается, деформируется тело или угол ее, возникает тризм. Мягкие ткани спаиваются с гуммозным костным очагом, образуя плотный инфильтрат вокруг челюсти. Кожа принимает багрово-красный или лиловый оттенок и истончается.
Гуммозное поражение челюстной кости и прилежащих тканей заканчивается распадом, образованием одного или нескольких свищевых ходов и выделением из них мутного крошкова-того гноя. Постепенно размер свищей увеличивается, и они превращаются в язву с нависающими, плотноватыми краями. Зондированием свища или дна язвы можно ощутить шероховатую костную поверхность.
На рентгенограмме челюсти наблюдается картина мраморности, обусловленная чередованием разбросанных очагов деструкции (разрежения и склероза ограниченных участков кости). Если сифилитическое поражение располагается в толще тела челюсти, на рентгенограмме может быть ясно виден значительных размеров округлый дефект кости, вокруг которого может определяться полоса склероза.
Поражение небных отростков приводит к образованию срединного дефекта твердого неба и гнусавости. Нередко данные рентгенограммы свидетельствуют о том, что поражение неба сочетается с поражением альвеолярного отростка (рис. 57).
Дифференциальный диагноз представляет значительные трудности из-за общих сходных признаков с рядом заболеваний. Неспецифиче-
Часть IV Воспалительные заболевания
ские одонтогенные хронические остеомиелиты челюсти отличаются наличием одонтогенного источника инфекции, зубного камня, неправильно наложенной пломбы Устранение их ведет к выздоровлению Актиномикотические инфильтраты отличаются от гуммы значительной плотностью и множеством свищей Злокачественное новообразование распадается более медленно, чем гумма, а костное поражение при этом обнаруживается на рентгенограмме как значительный бесформенный дефект кости, вокруг которого зона склероза не обнаруживается Туберкулезное поражение челюстей протекает медленнее, чем сифилитическое
Туберкулез отличается еще и тем, что локализуется главным образом в области верхних резцов и клыков, распространяясь на передний отдел твердого неба
Лечение должно быть специфическим и сочетаться с санацией пол»сти рта Хирургические вмешательства в виде удаления зубов и секвест-рэктомии возможны лишь после затихания и отграничения процесса под влиянием общего лечения Удаление расшатанных зубов производится только по строгим показаниям, т к после консервативного лечения они укрепляются
Профилактика сифилиса челюстных костей состоит из тех же мероприятий, что и профилактика сифилиса других органов, в отношении
Рис 57 Схема рентгенограммы неба при гуммозном поражении’
1 — дефект альвеолярного отростка, 2 — дефект твердого неба (по В И Панову)
челюстно-лицсвой области имеет особое значение контактный способ передачи при поцелуях, пользовании общим полотенцем, при бритье, лечении зубов и полости рта.
7 Зак 2793
Ю И. Вернадский. Основы челюстно-ячцевой хирургии и хирургической стоматологии
Последнее изменение этой страницы: 2016-04-08; Нарушение авторского права страницы
источник