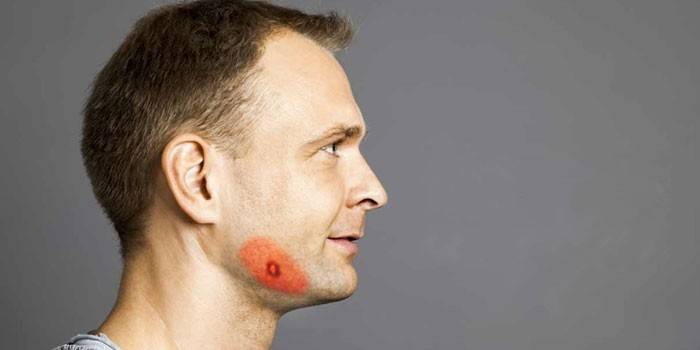
Актиномикоз челюстно лицевой области относится к основным медицинским вопросам неблагополучных районов крупных городов. Возбудитель, бактерия Actinomyces bovis, относящаяся к большой группе актиномицетов (лучистые «грибы»), в половине всех случаев поражает именно поверхностные зоны головы (кожа на лице, шее).
Другую половину составляют остальные области тела: всей кожи, лёгких, бронхов, грудной железы, кишечника и брюшной полости, мочеполовой системы и даже ЦНС или общего кровотока.
Актиномикоз – не то заболевание, которое допустимо лечить «вполсилы». При запущенном поражении жизненно важных органов или при распространении «грибковых» колоний в кровотоке высока вероятность смерти.
Actinomyces bovis – это самая распространённая разновидность возбудителя.
Но попадается и более редкий возбудитель:
- A. candidus;
- A. israelii;
- Actinomyces violaceus.
Актиномикоз это хроническое заболевание, поскольку даже у здорового человека при взятии мазка из зева, носа или со слизистой глаза с высокой степенью вероятности обнаружится небольшое количество отдельных единиц актиномицетов.
Основная классификация различается в определении места, где жизнедеятельность грибков превысила допустимый порог генераций:
- шейно-лицевой;
- кожный;
- пневмо-бронхиальный (!);
- абдоминальный (печёночно-кишечный) (!);
- костно-хрящевой;
- менингеальный (!);
- мочеполовой;
- мицетома (поражение стопы, мадурская стопа);
- септический (распространение актиномицетов в крови) (!);
- другие формы заболевания, имеющие крайне нетипичную дислокацию (например, в лимфоидной ткани или красном костном мозге).
Знаком (!) помечены формы, представляющие наибольшую опасность для жизни.
Актиномикозы могут быть разных форм.
В зависимости от того, где дислоцируется основной очаг инфекции:
- Лицо, шея, нижнечелюстной сустав.
– Бактериальная колония располагается в толстом слое дермы, либо в подкожно-мышечном слое.
– Иногда основной мицелий может обосноваться во рту.
– Внешне такая форма начинается с того, что на лице образуется небольшое уплотнение буроватого, розового или синюшного цвета.
– Это специфический вид гранулёмы – актиномикома.
– По мере развития болезни отёк со стороны уплотнения нарастает, а мышцы челюсти могут подвергнуться тризму.
– Уплотнение размягчается и часто вскрывается.
– Полая ранка на месте вскрытия плохо заживает и периодически сочится гнойной сукровицей, в которой можно обнаружить мелкие белые вкрапления – друзы актиномицетов.
– Данная форма самая лёгкая и при отсутствии осложнений и адекватном лечении заканчивается полным выздоровлением пациента. - Актиномикоз полости рта.
– Если его не лечить, или не завершить лечение, может пойти по нисходящей.
– Если в предыдущей форме наблюдалось выраженное поражение мышц, может захватить другие кожные покровы тела.
– Тогда уже имеет место актиномикоз кожи.
Он бывает 4-х подтипов:
– атероматозный (более половины наблюдений – у детей, актиномикомы очень напоминают кисты сальных желёз, формирующиеся при закупорке, атеромы);
– бугорково-пустулёзный (в виде гнойных пустул быстро переходят в свищи);
– гуммузно-узловатый (имеют вид твёрдых узлов, напоминающих подкожные жировики);
– язвенно-некротический (самая тяжёлый подтип, наблюдается при серьёзном иммунодефиците, гнойное воспаление переходит в некроз, образуются практически не регенерирующие язвы). - Актиномикоз лёгких входит в тройку самых опасных форм.
– Здесь область поражение – вся грудная полость и все органы дыхания: лёгкие, бронхи, трахея (до ротовой полости), плевра, межрёберные мышцы.
– Характерно расширение зоны поражения мицелием от глубинного очага (например, в лёгком) вовне, вплоть до кожного покрова груди или поясницы.
– Возникает клиническая картина, похожая на кожную форму.
– Однако инфильтрация может пойти и непосредственно в орган – лёгкое или бронх.
– Тогда возникает картина, во многом схожая с тяжёлым бронхитом или пневмонией.
- Актиномикоз кишечника.
– Здесь бактериальная инфекция не задерживается только внутри самой кишки, а идёт дальше: в печень, селезёнку, мочеполовые органы и наконец, к брюшной стенке и в кожу.
– Если всё-таки актиномицеты затрагивают только кишку, то колонии продвигаются вниз, к дистальным отделам. - Актиномикоз молочной железы.
– Имеет частоту появления менее 0,1% от всех прочих инфекционно-воспалительных заболеваний груди.
– Часто он является продолжением лёгочной формы, когда зона поражения добирается до кожных покровов. Но может возникать и первично.
– В 80% всех случаев наблюдается подключение и других инфекций, т.е. смешанное течение.
– Возможно, из-за более высокой инфекционной уязвимости ареол здесь особенно чётко наблюдаются 3 стадии: инфильтрация, абсцесс, свищ. - Костно-хрящевая форма.
– Распространена в гораздо меньшей степени по сравнению со всеми описанными выше.
– Несмотря на образование в костной и/или хрящевой ткани гнойно-некротических очагов (остеомиелитов), пациент, как правило, не теряет способность самостоятельного передвижения.
– Часто бактериальной атаке подвергаются кости позвоночника и таза. - Гематическая, лимфоидная и другие редкие формы.
– Например, при гематическом варианте развития болезни актиномицеты сосредотачиваются в кровотоке, что резко повышает риск общего сепсиса (заражение крови).
– Также при скоплении лучистых «грибков» в крови и лимфе есть опасность их проникновения сквозь гематоэнцефалический барьер.
– А это приведёт к ещё одной форме болезни – менингиальной, когда поражаются оболочки головного мозга и спинной мозг.
– Также очень опасный вариант развития, летальный исход обусловлен нарушением работы различных зон ЦНС.
Бывает ещё появление заболевания на ступнях. Для жизни оно практически не опасно.
Причины возникновения точно не выявлены. Однозначной причиной современная медицина полагает ослабление иммунной защиты.
Этому способствуют следующие факторы:
- серьёзные инфекционные заболевания вирусной или бактериальной природы (ВИЧ, гепатиты, пневмонии, туберкулёз и пр.);
- длительная и интенсивная терапия препаратами, имеющими иммунодепрессивный эффект;
- лучевая терапия и химиотерапия при онкологии;
- проживание в течение долгого времени в местах с плохой экологией;
- курение, злоупотребление алкоголем;
- неправильное питание, недостаточный сон, постоянные стрессы.
В почве или воде может быть много актиномицетов, но это не значит, что при контакте с этими средами вы гарантированно заболеете актиномикозом.
Длительное воспаление, повреждения, эрозии – позволяет бактериям проникнуть в новые области тканей, где и начинается генерация колоний.
Заболевание характеризуется симптомами, в основном, не специфического типа. Единственное специфическое клиническое проявление – это актиномикозная гранулёма.
Признаки заболевания (по дислокации очага инфекции) следующие:
- поверхность кожи – уже упомянутая гранулёма (узнаваема по длительному синевато-сизому оттенку), при лёгочной форме и поражении молочных желёз гнойные уплотнения и свищи заметно болезненны, также отмечается асимметричность лица при шейно-лицевом варианте болезни и вероятный спазм жевательных мышц (как правило, лёгкой интенсивности), изредка возникает субфебрилитет;
- на лёгких – первичная симптоматика не специфична и напоминает ОРЗ (температура до 38 градусов без резких скачков, сухой кашель, общее недомогание). Позднее пациент начинает выхаркивать гнойный экссудат с медным привкусом и землистым запахом, особенно много мокроты выходит, если произошло вскрытие гранулёмы внутри бронха (тогда заболевание переходит в тяжёлую форму и начинает по симптоматике походить на пневмонию или бронхит);
- на молочных железах – внешние признаки те же, что и при кожной форме, только уплотнения сосредотачиваются на сосках и ореолах;
- при атаке на ЦНС актиномикоз в рамках клинического осмотра легко спутать с менингитом или энцефалитом;
- кишечная форма по внешним признакам, бывает, вообще неотличима от острого аппендицита, тем более что в 65% всех случаев поражения толстого кишечника лучистыми «грибками» очаг начинается именно с места отхождения червеобразного отростка;
- при проникновении бактерий в кости или хрящи пациент жалуется на хронические умеренные боли, которые первое время ложно указывают на ряд проблем: остеохондроз, артрит, артроз, остеопороз;
- генерализованное заражение (например, кровотока) отмечаются признаки выраженной интоксикации, температура доходит до пиретических значений (39 и выше).
При хронической форме симптоматика бывает смазанной, не выраженной или вообще практически отсутствовать.
Конкретно какого-то одного медицинского специалиста, призванного лечить описываемое заболевание, нет.
Примерный набор врачей, имеющих отношение к актиномикозу, таков:
- Инфекционист – здесь это основной врач, занимающийся устранением причины болезни (растущего бактериального «мицелия»).
- Терапевт – нередко пациенты сперва обращаются к нему, поэтому на терапевта ложится задача поставить верный первичный диагноз и назначить общую поддерживающую терапию.
- Дерматолог – также часто больные с непонятными кожными поражениями обращаются сначала к этому специалисту, плюс дерматолог действительно может вести лечение, если актиномицеты затронули только кожные покровы.
- Хирург – крупные колонии бактерий во внутренних органах могут потребовать оперативного вмешательства для их устранения, также хирург проводит вскрытие и очистку крупных гнойно-некротических образований на коже.
Индивидуально может потребоваться помощь и других врачей: иммунолога-аллерголога, эндокринолога и т.д.
Диагностика состоит из трёх методов:
- клинический осмотр пациента;
- микробиологические исследования;
- биохимические исследования.
Длительные бордово-синюшные уплотнения уже дают серьёзное подозрение на актиномицеты.
При актиномикозе лёгких в мокроте обнаруживают слизь, содержащую гной.
Однако для точного определения болезни, изучение анамнеза и осмотра пациента недостаточно.
Мазки со слизистых здесь бессмысленны, т.к. актиномицеты в слизистых выделениях обнаружатся почти у любого человека.
Поэтому первое микробиологическое исследование заключается во взятии образца содержимого гранулёмы:
- либо берут мазок с уже вскрывшейся актиномикомы;
- либо путём прокола проводят пункцию из подкожного поражения или внутреннего органа.
Простой осмотр биоматериала под микроскопом может показать друзы – это один из важных диагностических признаков.
Непосредственное наблюдение друз возможно только у 25% заболевших.
Поэтому чаще приходится применять посев забранного материала на среду Сабуро. Для точного диагноза требуется как минимум неделя, пока на среде не будут обнаружены колонии лучистых «грибков».
Из биохимических методов применяют:
- иммунофлюоресценцию, когда биоматериал обрабатывают иммунной сывороткой с антителами, меченными флюорохромом;
- антибиотикограмму – на посев с возбудителем вносят различные противомикробные средства, чтобы определить, к какому из них патоген наиболее чувствителен;
- ПЦР – полимеразная цепная реакция, когда под воздействием специальных биохимических условий отдельные фрагменты ДНК начинают многократно реплицироваться (создаются многочисленные копии), что также помогает точно и быстро определить возбудителя.
Серологические методы диагностики к лучистым спорам грибка слабо применимы.
Сразу стоит подчеркнуть, что народными средствами можно лечить только наиболее лёгкие, поверхностные формы, протекающие достаточно легко.
При наличии хирургических осложнений первым этапом лечения будет:
- вскрытие крупных кожных абсцессов;
- дренаж абдоминальной или торакальной полости при генерализованном внутреннем распространении «грибков»;
- удаление крупных свищей;
- устранение возможных сторонних хирургических патологий, возникших на фоне заболевания (тот же аппендицит).
Но в целом показано лечение консервативного плана.
- Подкожное и внутримышечное введение актинолизата.
– Раствор, содержащий самопроизвольно лизирующиеся штаммы аэробных актиномицетов, которые запускают аналогичный процесс в других колониях.
– На протяжении 3 месяцев с последующим профилактическим повторением через месяц перерыва. - Антибиотикотерапия.
– Бензилпенициллин, Эритромицин, Тетрациклин, Левофлоксацин, Цефоспорин и пр.. - НПВС и гормональные противовоспалительные.
– Как сопутствующая терапия для снятия особо тяжёлой симптоматики. - Физиотерапия.
– Здесь применяют облучение поражённых участков ультрафиолетом и лазером малой интенсивности (лазером не только обеззараживают, но и испаряют некротические образования).
– Но ключевое значение имеет электрофорез, поскольку при помощи электромагнитного поля можно ввести препарат непосредственно в подкожное поражение.
Варианты лечения актиномикоза народными средствами:
- Самый простой, но весьма эффективный способ – луковый свежевыжатый сок для обработки кожных поражений.
- Несколько зубчиков чеснока перемалываются и заливаются 100 мл спирта или водки на пару суток, после чего полученную настойку используют для наружного применения (рекомендуется перед применением развести небольшим количеством кипячёной воды).
- Иммуногенный и иммунотонизирующий сбор (все компоненты можно найти в ближайшей аптеке): по 2 ст. ложки сушёных листьев эвкалипта, хвоща, мелиссы сушёной и берёзовых почек плюс 4 ст. ложки зверобоя, 3 ст.ложки полученной смеси заливают 200 мл крутого кипятка и настаивают пару часов, пить после еды (в день необходимо выпивать все 200 мл, курс – не менее месяца).
Народные методы идут только как вспомогательная терапия, и лечащий врач должен быть в курсе их применения.
Основные профилактические моменты:
- Соблюдение мер, повышающих иммунитет – качественное витаминизированное питание, умеренные физ.нагрузки на свежем воздухе, здоровый сон.
- Устранение очагов возможной инфекции в организме – лечение кариозных зубов, профилактика ангины, поддержание здоровья миндалин.
- При наличии хронического воспаления в организме (гастрит, язва, аутоиммунные заболевания) – регулярное адекватное подавление очагов воспаления и наблюдение у лечащего врача.
В целом, актиномикоз при грамотном и своевременном подходе излечивается целиком с минимальным риском рецидива.
источник
Если на коже появляются патогенные новообразования, требуется своевременно обратиться к дерматологу, пройти полное обследование. Большая часть заболеваний носит инфекционный характер, склонны к хроническому течению, систематическим рецидивам. Например, лучистые грибы провоцируют возникновение на верхнем слое эпидермиса абсцессов, инфильтратов, свищей и гранулем, которые характеризуют заболевание под названием актиномикоз кожи. При своевременном консервативном лечении можно обеспечить полное выздоровление пациента.
Это инфекционное заболевание спровоцировано лучистыми грибами – актиномицетами (Actinomyces). Патологическому процессу одинаково подвержены люди и животные. Лучисто-грибковая болезнь склонна к хроническому течению, отличается вялотекущей симптоматикой. Сначала патологический процесс распространяется на поверхность кожных покровов, затем поражает ткани внутренних органов, систем.
Опасность заключается в формировании свищевого канала, часто соединяющего две отдаленные точки на теле и более. Чаще в патологический процесс вовлечены такие чувствительные кожные зоны, как шея, челюстно-лицевая область. В группу риска попадают взрослые мужчины, которые проживают в больших городах. Шейно-челюстно-лицевая болезнь успешно лечится в условиях стационара, самолечение полностью исключено.
Основной возбудитель актиномикоза – Actinomyces (актиномицеты), вернее нескольких его разновидностей – Actinomycesalbus, A. bovis, A. candidus, Actinomyces israelii, violaceus. Возможные пути инфицирования – эндогенный и экзогенный. В первом случае речь идет об активации актиномицетов – обитателей слизистой оболочки, легких и кожных покровов с развитием первичного очага поражения типа инфекционной гранулемы. Провоцирующие факторы таковы:
- прогрессирующая глистная инвазия;
- иммунодепрессивное состояние организма;
- повреждение кожных покровов, слизистой оболочки;
- поражение органов ЦНС, сосудов;
- неправильное питание.
Врачи не исключают экзогенный путь передачи патогенных грибов, например, часть их них передается с воздухом или пыльцой растений, обитает в почве. Например, патогенный микроб проникает в организм человека, животного вместе с зараженными злаками, другими продуктами питания, через открытые раны на кожных покровах при термическом или механическом повреждении. Провоцирующие актиномикоз факторы таковы:
- травмы костей и мягких тканей;
- снижение местного иммунитета;
- длительное воздействие стрессов.
Потенциальные осложнения зависят от локализации очага патологии, могут спровоцировать летальный исход заболевания. При отсутствии своевременной терапии воспалительный процесс, сопровождаемый формированием свищей и абсцессов, вызывает такие серьезные последствия для здоровья пациента:
- распространение патологического процесса в мозг и органы грудной полости;
- формирование метастазов в легких;
- интоксикация организма аллергенами, токсинами;
- генерализация антимикозного процесса;
- сенсибилизация к актиномицетам и присоединение гноеродной флоры;
- амилоидоз внутренних органов;
- летальный исход заболевания.
Симптоматика полностью зависит от локализации очага патологии и формы заболевания. Врачи предлагают такую классификацию:
- Абдоминальная форма. Имеет место обширное поражение органов таза, тканей брюшной полости.
- Кожная. Происходит патологическое уплотнение подкожной клетчатки, гиперемия эпидермиса.
- Шейно-челюстно-лицевая. Мышечная форма поражает межмышечную клетчатку, кожная локализуются в подкожной клетчатке.
- Актиномикоз суставов, костей. Развиваются и стремительно нарастают выраженные признаки остеомиелита, образованные инфильтраты провоцируют формирование свищей.
- Торакальная форма. Основной симптом – кашель с кровью. Дополнительно развиваются жгучие боли, образуются свищи.
- Актиномикоз ЦНС. На теле формируются одиночные или пространственные абсцессы пониженной плотности, которым свойственна неправильная форма.
- Мочеполовая форма заболевания. Это присоединение вторичной инфекции к абдоминальному актиномикозу.
- Поражение стоп. Патологический процесс начинается с подошвы, новообразования имеют уплотненную структуру.
Очень важно обнаружить заболевание на ранней стадии, поскольку осложненные формы инфекционного процесса сложно поддаются консервативному лечению. Помимо визуального осмотра новообразований на коже и сбора данных анамнеза, врачи рекомендуют:
- выполнить мазок содержимого свищей;
- чрескожная пункция пораженного органа;
- микроскопическое исследование патогенной микрофлоры;
- РИФ (реакция иммунофлуоресценции) с использованием специфических антигенов для определения разновидности патогенных грибов;
- посев биопсийного материала, гноя на среду Сабура.
Подход к проблеме со здоровьем комплексный. Основная цель лечения – истребить патогенную флору, восстановить травмированные ткани, избавиться от неприятной симптоматики и внутреннего дискомфорта. Последовательность действий такова:
- подкожные, внутримышечные инъекции для введения актинолизата;
- антибактериальная терапия с участием бензилпенициллинов, тетрациклинов;
- обязательно иммунотерапия;
- дезинтоксикационная терапия.
Консервативное лечение предусматривает несколько последовательных этапов. Врачи рекомендуют действовать так с указанием определенных медицинских препаратов:
- На первом этапе необходимо сочетать антибиотики с актинолизатом. Дважды в неделю требуется вводить внутримышечно по 3 мл лекарства. Курс – 20-25 инъекций. После окончания лечения повторить можно только через 1-1,5 месяца. После окончания курса проводится противорецидивная терапия продолжительностью 4-6 недель.
- На втором этапе положено использование сульфаниламидов дозировкой до 100 мг. Разрешено использовать такие комбинированные препараты, как Гросептол, Бактрим, Берлоцид. Допустимая дозировка Сульфадимезина составляет 4-6 г за сутки курсом 2-5 недель. После врачи рекомендуют физиотерапевтическое лечение в стационаре.
- Третий этап лечения предусматривает использование йодистых препаратов. Например, разрешено принимать внутрь раствор йодида калия в каплях, при поражении легких – путем выполнения домашних ингаляций. Дополнительно врач назначает биостимуляторы, иммунокорректоры, индукторы интерферона.
- В осложненных клинических картинах положено проведение гемотрансфузии по 200 мл единожды в неделю. Кроме того, врачи не исключают хирургическое вмешательство строго по медицинским показаниям с дальнейшим реабилитационным периодом.
Врачи оговаривают период заболевания от 1 до 3 лет. При отсутствии адекватно подобранного лечения не исключены деструктивные изменения травмированных тканей кожных покровов, слизистых оболочек внутренних органов, систем. Если пациенту удалось благополучно вылечиться, на протяжении 2 последующих лет он находится на диспансерном учете у дерматолога. Это очень важно, чтобы исключить обострение повторного рецидива.
На начальном этапе методы народного лечения не менее эффективны, чем мази и таблетки. По мере течения патологического процесса клиническая картина усугубляется, поэтому предложенные рецепты выступают в качестве вспомогательной терапии. Вот о каких народных средствах идет речь:
- Измельчить чеснок до состояния кашицы, поместить в емкость и добавить медицинского спирта в соотношении 1:1. Накрыть крышкой и настаивать в темном месте на протяжении 3 дней. Далее спиртовой настойкой смазывать пораженные зоны утром и вечером, продолжать процедуры на протяжении 5-7 дней.
- Измельчить лук до состояния кашицы, а после отжать из него сок через несколько слоев марли. Смазывать свищи и инфильтраты свежеприготовленным составом, поскольку при хранении луковый концентрат теряет большую часть своих полезных свойств. Курс терапии – 5-7 дней. Главное – исключить ожоги, убедиться в отсутствии аллергической реакции на лук.
- Необходимо 50 г высушенных цветков календулы залить 500 мл медицинского спирта и настоять 10 дней в темном месте. Спиртовая настойка предназначена для приема внутрь в такой дозировке: 40 капель состава требуется растворить в половине стакана молока, перемешать, выпивать по 4 раза за сутки на протяжении 2 недель. Дополнительно готовый состав разрешено использовать наружно, аккуратно втирая в очаги патологии.
- В равных пропорциях соединить высушенные травы хвоща, мелиссы, листа эвкалипта и бадана, березовых почек. Перемешать, к 2 ст. л. готового сбора добавить 4 т. л. травы зверобоя, листьев вахты. После 3 ст. л. травяного сбора залить 1 ст. кипятка, настоять два часа, процедить. Принимать по трети стакана трижды за сутки после еды. Курс лечения – до 3 месяцев.
Врачами предусмотрено терапевтическое лечение, как вспомогательная мера при комплексном подходе к проблеме со здоровьем. Физиотерапевтические процедуры дополняют прохождение курса антибиотиков и включает такие разновидности:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса в зоне поражения.
Если положительная динамика долгое время отсутствует, специалисты прибегают к радикальным методам лечения. Хирургические манипуляции, устраняющие актиномикоз, таковы:
- дренирование брюшной полости (при поражении органов брюшины);
- лобэктомия, дренирование плевральной полости (при поражении бронхолегочной системы).
источник
Актиномикоз — хроническая, медленно прогрессирующая инфекционная болезнь человека и животных; вызывается лучистыми грибами — актиномицетами; характерно гранулематозное поражение тканей и органов, развитие плотных, нередко тяжистых инфильтратов, образование абсцессов, свищей и рубцов.
Основным путем инфицирования считается эндогенный — за счет активации актиномицетов — обычных обитателей кожи и слизистых оболочек. Возбудитель может внедряться через слизистую оболочку ротовой полости (включая миндалины), ЖКТ (в частности, кишечник, например, илеоцекальную область), легкие, кожу; реже — другими путями (уретра, глаза, cervix). Проникновение его вглубь окружающих тканей вызывает развитие первичного очага поражения типа инфекционной гранулемы. Возможна гематогенная диссеминация актиномицетов из уже имеющихся в организме очагов микоза. У здоровых людей, как отмечено, актиномицеты могут встречаться в сапрофитном состоянии — во рту, кариозных зубах, зубных гранулемах, криптах миндалин (в т.ч. при местных воспалительных процессах — одонтогенных, ринотонзиллярных и других различных заболеваниях), а также дыхательных путях, кишечнике.
Следует отметить, что в природе существует много актиномицетов (более 300 видов), включая и почву, но далеко не все из них и лишь при определенных условиях могут быть патогенными. Образно отмечено, что «актиномицеты — это еще не актиномикоз». В здоровом организме гриб находится в неблагоприятных условиях и обычно лизируется.
Поражение слизистой оболочки полости рта.
Трансформации его из сапрофитного состояния в патогенное способствуют:
- глистная инвазия.
- воздействие сопутствующей микрофлоры, особенно в иммунодепрессивном организме.
- заболевания нервной системы, сосудов.
- сенсибилизация, многократные попадания гриба и даже алиментарные погрешности (жирная пища).
- особое значение в возникновении заболевания отводится травме (повреждение слизистой оболочки во рту, глистами в кишечнике).
И в настоящее время не исключается экзогенный путь проникновения инфекции. Широкое распространение актиномицетов в воздухе, почве, на растениях может быть одним из факторов экзогенного заражения (например, при попадании на открытую раневую поверхность, уколах растениями, на которых находятся грибы). Полагали, что заражение людей (и животных) может произойти путем внедрения актиномицетов в поврежденную слизистую оболочку, например, при жевании зараженных актиномицетами злаков. Имеются весьма демонстративные доказательства якобы передачи актиномикоза от больного человека или животного — здоровым лицам (но эти случаи представляют редкие исключения). При значительном распространении актиномицетов в природе, актиномикоз встречается относительно редко, не отличаясь заметной контагиозностью.
Допускают, что инкубационный период при актиномикозе широко варьирует и составляет от 9-20 дней до 11-22 лет (чаще в диапазоне от 1-2 года до 10 лет). Клинические проявления актиномикоза отличаются значительным разнообразием. При этом микотическим процессом могут поражаться все органы и ткани — кожа, слизистые оболочки, кости, суставы, внутренние органы, нервная система. Выделяют стадии актиномикоза: начальную, «деревянистого инфильтрата», абсцессов и свищей, метастазов.
Наиболее часто и характерно актиномикоз протекает в челюстно-лицевой области (включая гайморовые пазухи) и шеи (шейнолицевой актиномикоз встречается до 80% случаев). При актимоми- козе головы и шеи — в местах внедрения лучистого гриба появляются болезненные плотные инфильтраты (неподвижные или малоподвижные, спаянные с окружающими тканями); узлы — плотные, синюшно- красного цвета — с последующим размягчением, вскрытием и образованием длительно не заживающих свищей (с гнойно-кровянистыми выделениями). На месте нагноившихся инфильтратов формируются язвы и рубцы. Известна также абсцедирующая форма актиномикоза (протекает по типу флегмон, абсцессов).
У многих больных значительных субьективых ощущений (в т.ч. болевых) актиномикоз не вызывает; однако, резкая, жгучая, «огненная» боль в области свищей возникает при пальпировании. Могут наблюдаться поражения в полости рта (в т.ч. на языке), слюнных желез, жевательных мышц (развивается тризм, асимметрия лица), костей; в дальнейшем процесс иногда распространяется на придаточные полости, область черепа, окружающие участки кожи и подкожной клетчатки. Лимфатические узлы обычно не вовлекаются; однако, при их поражении, течение актиномикоза бывает затяжным.
При торакальном актиномикозе (около 13-15% случаев) процесс захватывает органы грудной полости и грудной стенки — с выходом свищей на кожу грудной клетки, разрушением межреберных мышц, ребер, позвонков (периостит или остеомиелит деструктивного типа с секвестрами). При актиномикозе легких нарастает слабость, потеря аппетита, падение веса; больных беспокоит мучительный кашель со скудной мокротой, кровохарканье. Реже заболевание начинается остро, по типу банальной пневмонии, принимая в дальнейшем хроническое течение. Иногда образуются легочные абсцессы. Характерным является вовлечение в процесс плевры — в виде экссудативного плеврита или эмпиемы. Известны формы актиномикоза в виде бронхоэктатической болезни.
При абдоминальном актиномикозе (около 3% случаев) поражаются органы брюшной полости и ткани брюшной стенки. Процесс обычно распространяется по забрюшинной клетчатке. Первые проявления нередко отмечаются в ЖКТ (чаще в илеоцекальной области). Реже поражаются другие отделы кишечника, желудок. Характерно формирование свищей. Дифференциальную диагностику следует проводить с новообразованиями, абсцессами различной этиологии, эхинококкозом и др.
Выделяют также актиномикоз органов таза и мочеполовой областей, параректальной (парапроктит), крестцово-копчиковой (с поражением костей), ягодичной. Описаны случаи генерализации инфекции — с развитием актиномикотических абсцессов мозга, менингоэнцефалитов; в редких случаях — поражений роговицы и др.
Еще на тему грибковых заболеваний:
Клинический диагноз актиномикоза следует подтверждать:
1 )бактериоскопическими исследованиями; при этом решающим для диагностики является обнаружение друз лучистого гриба. Материалом для исследования служат: пунктаты, мокрота, биоптаты и особенно — отделяемое плотных инфильтратов, свищевых ходов и гноя. Для исследования извлекают из материала белые или желтоватые плотные зерна («крупинки») и в раздавленном виде — для мацерации добавляют 15-20% раствора едкого натрия или калия, стекло слегка подогревают, накладывают покровное стекло.
Микроскопия неокрашенных препаратов проводится под большим увеличением сухой системы. При этом видны характерные друзы — густо переплетенные тонкие нити мицелия в центре конгломерата; по периферии — радиально располагаются колбовидные образования, резко преломляющие свет (представляют собой конечные «вздутия» мицелия). При окраске по Грамму мицелий гриба фиолетовый (окрашивается генциан-виолетом), а колбовидные «вздутия» — красные (обесцвечиваются и воспринимают окраску фуксином). Однако, даже при типичной клинической картине друзы не всегда обнаруживаются, а выявляются тонкие ветвящиеся нити мицелия (обладающие кислотоустойчивостью) — т.н. атипичный актиномикоз Берестнева (отличается от типичного отсутствием в гное друз — без каких-либо клинических различий). 2)Микроскопические исследования дополняется культуральными (засевают «крупинки», содержащие элементы гриба).
3)Рекомендуются также исследования: гнойного отделяемого с помощь прямой пробы флюоресцирующих антител; ультразвуковое сканирование; компьютерная томография; радиоизотоп- ное исследование (могут помочь в обнаружении «молчащих» абдоминапьных абсцессов).
4)В диагностике актиномикоза большое значение придается гистопатологическим исследованиям; при этом удается обнаружить друзы лучистого гриба в пораженной ткани. Дифференцируют актиномикоз — с туберкулезными язвами (скрофулодерма, волчанка), сифилитическими гуммами, хронической глубокой пиодермией, опухолями, глубокими микозами, остеомиелитами иной этиологии и другими нагноительными процессами. При этом следует учитывать наиболее характерные клинические признаки актиномикоза (очень большая плотность узлов и инфильтратов, наклонность их к вскрытию и образованию свищей), а главное — обнаружение друз лучистого гриба (выявление друз считалось обязательным критерием диагностики актиномикоза).
Лечение актиномикоза включает: специфическую иммунотерапию, антибиотики, сульфаниламиды, общеукрепляющие и стимулирующие средства, витамины, хирургические и физические методы. Комплексное лечение актиномикоза можно проводить последовательно:
1-й этап — сочетанное применение актинолизата и антибиотиков. Основным специфическим иммунопрепаратом при актиномикозе является актинолизат; вводится по 2 схемам:
- в/м по 3 мл 2 р/нед, на курс 20-25 инъекций; через 1-1,5 мес лечение повторяют;
- в/к, начиная с 0,5 мл до 2 мл 2 р/нед, курсами по 3 мес с интервалом 1-1,5 мес.
После клинического выздоровления проводят 2-3 курса противорецидивной терапии. Отмечено, что внутрикожный метод введения актинолизата является более эффективным и экономичным, чем внутримышечный. Актинолизат относят к наиболее эффективным средствам лечения актиномикоза (различных клинических форм и локализаций). Использование антибиотиков занимает одно из ведущих мест в лечении актиномикоза; назначают тетрациклины (юнидокс-солютаб, доксибене, вибромицин, окситетрациклин и др.); пенициллины (длительно и в высоких дозах: пенициллин G по 10-20 млн ЕД/сут внутривенно, в течение 4-6 нед; далее переходят на феноксиметилпенициллин внутрь по 2-4 г/сут, 6-12 мес); можно применять ампициллин внутривенно по 50мг/кг/сут (4-6 нед) — с последующей заменой его пероральными формами — амоксициллином по 0,5 г/сут внутрь, 6 мес. Возможно использование и других антибиотиков (эритромицин, стрептомицин, клиндамицин, ристоцетин и др.). Рекомендуются цефалоспорины 3-го поколения (цефтриаксон). Иногда лечение сочетают с изониазидом, курсовая доза 70-120 г.
2-й этап включает назначение сульфаниламидов (курс, доза 60-100 мг), в т.ч. используются комбинированные средства (бактрим, гросептол, берлоцид и др.). Сульфадимезин назначается по 4-6 г/сут (курс 1-5 нед). В этот период применяют физические методы лечения (фонофорез, электрофорез йодистого калия, УВЧ), аутогемотерапию.
3-й этап — использование йодистых препаратов — йодид калия внутрь в виде 25% раствора (в молоке или мясном бульоне); ингаляторно — при актиномикозе легких. На всех этапах проводится общеукрепляющая и стимулирующая терапия (витамины С, гр.В, биостимуляторы; по показаниям — иммунокорректоры, гамма-глобулин, индукторы интерферона). Пища должна быть богата белками, витаминами. В тяжелых случаях проводится дезинтоксикационная терапия; применяют гемотрансфузии по 200 мл 1 р/нед. По показаниям проводят хирургичекое вмешательство (вскрытие и дренирование абсцессов, иссечение фиброзно-измененных тканей).
Течение заболевания — обычно 1-3 года; без лечения процесс прогрессирует, вызывая деструктивные изменения. [blockquote align=»center»]После клинического выздоровления больные актиномикозом должны находиться под наблюдением не менее 2 лет (ввиду возможного рецидива заболевания).[/blockquote] Профилактика актиномикоза заключается в санации полости рта, борьбе с травматизмом и своевременной обработке микротравм (йоддицерин, 5% раствор йода спиртовой) — особенно у жителей сельской местности.
источник
Актиномикоз – инфекционное заболевание, возбудителем которого являются актиномицеты (лучистые грибы). Протекает в острой и хронической форме, проявляется как плотные гранулемы, свищи и абсцессы, поражает кожу и внутренние органы. Для диагностики используется посев на питательные среды, он позволяет обнаружить характерный мицелий в отделяемом и рост специфических колоний. Для лечения используются иммуностимуляторы и антибиотики, назначается облучение кожи ультрафиолетом и электрофорез. В тяжёлых случаях требуется хирургическое вмешательство – лечение свищей, вскрытие абсцессов, дренирование поражённых полостей.
Возбудители актиномикоза – лучистые грибы Actinomyces albus, Actinomyces bovis, Actinomyces israelu, Actinomyces violaceus. При наличии питательной среды они активно размножаются и образуют колонии различной формы с выступами, похожими на лучи. Этот вид патогенных микроорганизмов встречается не только у людей, но и у животных. Чаще всего – в виде желтоватых комочков (друз) диаметром 1-2 мм. При рассмотрении через микроскоп в центре комочков видны скопления нитей мицелия, по краям – вздутия в форме колб. Встречаются друзы без лучевидных выступов. Лучистые грибы погибают при воздействии бензилпенициллина, левомицетина, стрептомицина, тетрациклина, эритромицина. Инкубационный период может длиться от нескольких дней до нескольких лет. Поэтому длительное время самочувствие при актиномикозе не ухудшается, а болезнь никак не проявляется.
- Шейно-лицевая (челюстно-лицевая).
- Кожная.
- Костно-суставная.
- Торакальная.
- Абдоминальная.
- Мочеполовая.
- Нервная (актиномикоз ЦНС).
- Мицетома (мадурская стопа или актиномикоз стопы).
- Другие, более редкие формы.
Актиномикоз распространён повсеместно, им болеют люди и сельскохозяйственные животные. Возбудитель заболевания присутствует в окружающей среде, в микрофлоре человека – во рту, на миндалинах, слизистой ЖКТ. Существуют внутренние и внешние способы заражения. Как выглядят различные формы актиномикоза, можно увидеть на представленных ниже фото.
С момента попадания лучистых грибов в организм до появления первых симптомов может пройти несколько недель и даже лет. На начальном этапе образуются багровые или синюшные инфильтраты шаровидной формы (уплотнения, напоминающие атеромы). Они вызывают эстетический дискомфорт, но не ухудшают самочувствия. Через некоторые время уплотнения размягчаются, а потом вскрываются. Внутри инфильтратов образуются свищи, из них выделяется кровянистый гной. Иногда внутри свищей обнаруживаются крупинки жёлтого цвета – это и есть скопления болезнетворных грибов. Со временем развивается некроз, на месте свищей образуются язвы. К характерным симптомам можно отнести и кашель. Сначала он сухой, потом переходит во влажный с выделением мокроты, запах которой похож на запах земли. При переходе в хроническую форму уплотнения и свищи появляются на груди, пояснице и бёдрах. Если появились симптомы актиномикоза, нужно немедленно обратиться к врачу и получить квалифицированное лечение.
Название возбудителей болезни говорит о том, что они образуют колонии в виде скопления нитей с колбовидными отростками. При окрашивании гематоксилин-эозином скопления становятся синими, а лучи – розовыми. Благодаря этому под микроскопом колонии приобретают весьма необычный вид. Болезнетворные грибы (актиномицеты) присутствуют в нормальной микрофлоре человека, но в спокойном состоянии они не представляют опасности. Их можно обнаружить в ротовой полости, на зубном налёте при кариесе, на миндалинах, бронхах, в желудке, прямой кишке и анусе. В природе лучевидные грибы присутствуют в почве, воде, сухой траве. Поэтому заражение может иметь как экзогенный (размножение грибов на поверхности кожи), так и эндогенный характер – развитие болезни изнутри организма. Самое эффективное средство борьбы с лучистыми грибами – антибактериальные препараты. Во многих случаях источник инфицирования выявить невозможно. Иногда – это контакт с носителем актиномикоза, иногда – инфекция из окружающей среды.
- Контактный (бытовой).
- Воздушно-капельный.
- Аэрогенный (при вдыхании заражённой пыли).
- Попадание в организм с продуктами питания, водой.
При отсутствии благоприятных для актиномицетов условий некоторое время они остаются в состоянии покоя, (сапрофитное существование). При патогенном влиянии они активно размножаются, вызывают местное воспаление, происходит гематогенное или лимфогенное распространение инфекции по всему организму.
У мужчин актиномикоз диагностируется в два раза чаще, чем у женщин, в группу риска входят мужчины и женщины в возрасте от 21 года до 40 лет. Эффективность и результаты лечения зависят от иммунной системы, частота заболеваний увеличивается в холодное время года.
Согласно статистике актиномикоз у детей в 15% случаев поражает лёгкие, в 20% – кишечник, в 50% – лицо и шею. Поражённая область становится синюшной, плотной на ощупь. В очагах поражения возникают свищи с гноем светло-жёлтого цвета. В большинстве случаев это челюстно-лицевой или костный актиномикоз. Его разделяют на кожный, подкожный и кожно-мышечный, первичный и вторичный. Провоцирующий фактор при первичном – больные зубы, при вторичном – поражение мягких тканей. Типичной клинической картиной актиномикоза у детей считается актиномикотическая гранулема.
Что касается костной ткани, то у детей она устойчива к некротическому процессу. Однако при активном течении болезни накапливается большое количества гноя, что приводит к рассасыванию костей, образованию в них полостей и свищей. Костный актиномикоз имеет две формы. Для первой характерны ярко выраженные пластические изменения, для второй – незаметные на первый взгляд некротические процессы в костной ткани (костный абсцесс). На начальном этапе заболевание не имеет характерных признаков, поэтому выявить его очень сложно.
Чтобы снизить риск заболевания, нужно, в первую очередь, следить за состоянием зубов ребёнка. При своевременном диагностировании и лечении кожа и кости восстанавливаются. Чтобы излечить ребёнка, требуется длительная комплексная терапия с перерывами на 1-2 месяца.
Диагностировать заболевание может только врач. Имеют значение травмы, хронические инфекции, хирургические операции. На начальной стадии актиномикоз выявить сложно, поэтому подтвердить диагноз можно только при характерном поражении кожи. Для этого назначаются лабораторно-инструментальные исследования:
- Выделяется культура актиномицетов в гнойном содержимом свищей.
- Изучаются посевы на среду Сабуро.
- Проводится микроскопический анализ выращенных колоний.
Предварительный результат можно получить через 3 дня, окончательный – через 12 дней.
Помимо этого, может потребоваться выделение культуры актиномицетов. Макроскопически обнаруживают гранулемы, гнойные преобразования и распад тканей. Микроскопически выявляют распад клеток и некроз, фиброз и волокнистые структуры вокруг очагов поражения.
Различают 2 стадии актиномикоза – начальную (деструктивную) и вторичную (деструктивно-продуктивную). В первом случае наблюдается образование грануляционной ткани, склонность к нагноениям и распаду клеток, во втором – присоединение плазматических, лимфоидных, ксантомных, эпителиоидных клеток, коллагеновых волокон, друз.
- РИФ (реакция иммунофлуоресценции для определения видов актиномицетов).
- РСК с актинолизатом (реакция связывания комплемента).
- Рентген (при подозрении на поражение внутренних органов).
- УЗИ (при абдоминальной форме заболевания).
- Клинический анализ крови, анализ мочи, биохимический анализ крови (вспомогательные методы).
Лечение актиномикоза – комплекс мер, направленных на снятие симптомов и устранение причин. Максимальный эффект обеспечивает сочетание антибиотиков и иммунных препаратов. Схема лечения зависит от формы и степени заболевания.
- При шейно-лицевой (челюстно-лицевой) форме – феноксиметилпенициллин (по 2 г в сутки в течение 6 недель), тетрациклин (по 0,75 г 4 раза в сутки в течение 4 недель или по 3 г в сутки первые 10 дней, потом 0,5 г 4 раза в сутки ещё 3 недели), эритромицин (по 0,3 г 4 раза в сутки в течение 6 недель).
- При абдоминальной форме и актиномикозе лёгких – бензилпенициллин внутривенно (10000000 единиц в сутки и более в течение 1-1,5 месяцев), потом – феноксиметилпенициллин (2-5 г в сутки в течение 2-5 месяцев).
- При развитии вторичной стафилококковой инфекции – диклоксациллин или антибиотики тетрациклиновой группы, анаэробной – метронидазол.
- При нарушении работы иммунной системы – актинолизат подкожно или внутримышечно (3 мл 2 раза в неделю в течение 3 месяцев, на курс – не меньше 20 инъекций).
- При эмпиеме и абсцессе – хирургическое вмешательство (вскрытие, дренирование).
- При повреждении лёгочной ткани – лобэктомия.
Наиболее эффективные при лечении актиномикоза препараты – антибиотики тетрациклиновой группы, феноксиметилпенициллин и эритромицин. Устойчивых к ним актиномицетов на сегодняшний день нет.
Важно понимать, что средства народной медицины – это вспомогательная мера при медикаментозной терапии, но никак не отдельный способ избавиться от болезни. Основу лечения составляют антибиотики, повышают эффективность и закрепляют результат – рецепты народной медицины, однако применять их можно только после консультации с врачом.
- Репчатый лук. Очистите луковицу, перетрите в кашицу, отожмите. Смазывайте повреждённые участки кожи, используйте только свежевыжатый сок.
Чеснок. 6 зубчиков мелко нарезанного чеснока залейте 250 мл спирта или водки, оставьте на 2-3 дня в тёмном прохладном месте, потом храните в холодильнике в закрытом виде. - Смазывайте поражённые участки или накладывайте компрессы, разбавив дистиллированной водой в пропорции 1:2.
- Элеутерококк. Готовая настойка продаётся в аптеке. Принимайте 2 раза в сутки по 40 капель, это повысит иммунитет и ускорит процесс выздоровления.
- Эвкалипт. Смешайте по 2 ст. ложки берёзовых почек, листьев полевого хвоща и эвкалипта, залейте 500 мл кипятка. При желании добавьте мелиссу и зверобой, дайте настояться, процедите. Выпивайте по 60 мл каждый раз после еды.
Самой лёгкой формой заболевания считается челюстно-лицевой актиномикоз, однако даже его лечение не исключает развития рецидивов. При отсутствии лечения могут возникнуть опасные для здоровья и жизни осложнения. В том случае, если грибок поражает внутренние органы, несвоевременная терапия может привести к тяжёлым состояниям и летальному исходу. В целом прогноз на выздоровление благоприятный, чтобы избежать осложнений, нужно находиться под наблюдением врача, выполнять его рекомендации, принимать меры профилактики.
Профилактика актиномикоза не требует больших усилий, достаточно вести здоровый образ жизни, отказаться от вредных привычек, следить за здоровьем и выполнять простые правила. Чтобы не заболеть или ускорить выздоровление:
- Соблюдайте правила гигиены.
- Своевременно лечите зубы, ЖКТ.
- Как можно раньше уничтожайте всевозможные очаги инфекции, проводите санацию.
- Поддерживайте иммунитет, не допускайте переохлаждения и слишком частых простуд.
- Проходите профилактические медосмотры.
При бронхиальной астме, хронических энтероколитах, циррозе печени, болезни Крона и других сопутствующих хронических заболеваниях регулярно посещайте врача. Помните: если вовремя не диагностировать актиномикоз кожи и других органов, если не получить медицинскую помощь на начальной стадии, болезнь может привести к летальному исходу. Непоправимый вред здоровью нанесёт самолечение, а также использование средств
источник
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
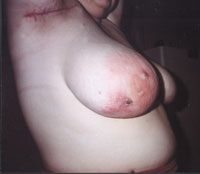 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
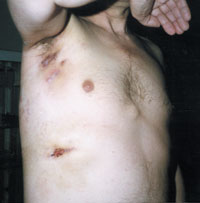 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
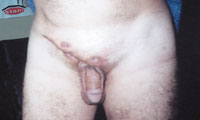 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
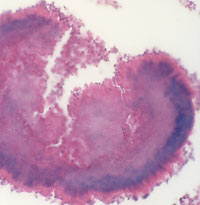 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
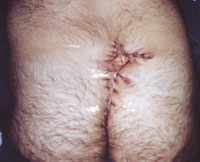 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
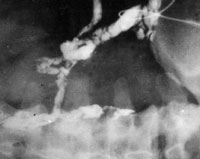 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
источник