Актиномикоз кожи — это инфекционное заболевание, которое вызывают особые микроорганизмы, актиномицеты. Они одновременно обладают свойствами грибков и бактерий.
Когда развивается болезнь, в тканях формируются гранулемы — небольшие разрастания в виде узелков. Характерным признаком актиномикоза является нагноение гранулем.
Поражения кожи причиняют заболевшему человеку сильные неудобства, боли усиливаются от трения об одежду. Актиномикоз кожи головы делает болезненным уход за волосами и расчесывание. Актиномикоз лица наносит эстетический вред внешности человека.
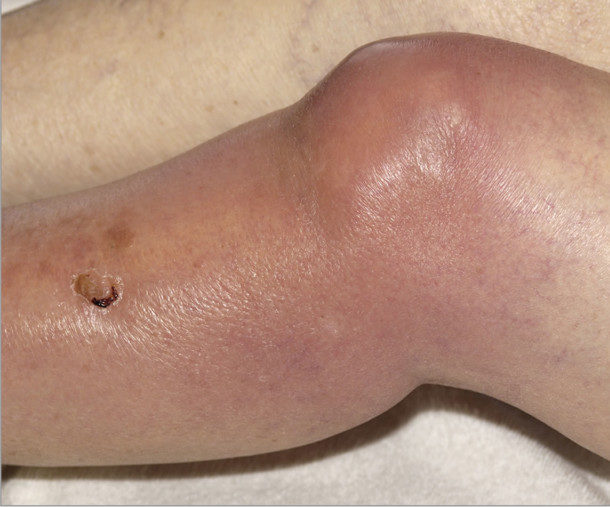
Внешне актиномикоз кожи выглядит как множественные гнойные поражения кожных покровов. Когда гранулемы прорываются, в их содержимом можно заметить небольшие желтые крупинки. Это друзы, или колонии актиномицетов.
Уже давно паразит, который вызывает «саркому челюсти у быка», был назван Боллингером Actinomyces (актиномикоз клеток кожи). Он вызывает у человека гнойные новообразования и род гумм. В гною или в тканях он имеет вид желтых зерен от 0,1 до 1 мм в диаметре, непрозрачных, маслянистой консистенции.
Они видимы невооруженным глазом в гною, раздавленном между двумя стеклянными пластинками или разведенном водою на часовом стекле. Они напоминают тутовую ягоду и состоят в центре из обломков мицелия, свернутых в клубок шириною от 1 до 2 микронов, а по периферии из толстых булавовидных вздутий, преломляющих свет, расположенных в виде соприкасающихся лучей, которые представляют собой перерождение нитей мицелия.
Заподозрить заболевание можно при появлении таких симптомов, как:
- Образование под кожей множественных плотных безболезненных узелков
- Синевато-багровая окраска кожи над узелками
- Нагноения кожи с выраженным болевым синдромом
- Обнаружение в гнойном содержимом мелких желтых гранул
- Повышение температуры, общее недомогание и слабость.
Совокупность этих признаков является основанием для обследования на кожный актиномикоз.
Культуры показывают, что актиномикоз клеток кожи могут вызвать различные виды грибков. Самыми частыми являются:
- Dyscomyces bovis, легко растущий аэробный гриб, не прививающийся животным
- Discomyces Israeli, анаэроб, растет плохо, прививается в брюшину морской свинки и кролика
- Actinobacillus Линьера.
Актиномицеты живут в большом количестве в качестве сапрофитов вне животных тканей. Человек редко заражается от травоядных животных; обычно он черпает заразу из того же источника, как и скот, а именно из колосьев злаков, которые царапают кожу или слизистые оболочки.
Поэтому привычка жевать траву или солому во время прогулки по полям является опасной в виду возможности заразиться грибком актиномикоза.
Лечением заболевания актиномикоз занимается дерматолог — специалист по кожным патологиям.
Актиномикоз у человека требует комплексного подхода к лечению. Для эффективной терапии используются следующие методы:
- Применение антибиотиков
- Иммунотерапия
- Общеукрепляющая терапия.
Антибиотики могут подавлять рост и размножение бактерии. Некоторые виды обладают бактерицидным эффектом, то есть уничтожают микроорганизмы. Такой эффект достигается тем, что антибиотики препятствуют нормальному дыханию клетки и ее питанию.
Антибиотики при актиномикозе — основной метод борьбы с болезнью. Для лечения назначаются препараты пенициллинового ряда, тетрациклины и макролиды.
Оптимальное лекарство от этой болезни кожи подбирают с учетом данных культурального посева с антибактериальной пробой. Средняя длительность антибактериальной терапии составляет 6 недель, используются высокие дозировки препаратов.
Для профилактики нарушений микрофлоры из-за употребления антибиотиков, их действие корректируют. С этой целью используют противогрибковые и бактерийные препараты.
Актинолизат — препарат, который повышает способность организма бороться с актиномицетами. Лекарство назначается в виде внутримышечных инъекций. Уколы делаются 2 раза в неделю на протяжении 10 — 12 недель.
Общему укреплению организма способствует прием витаминных препаратов.
При обширных и глубоких поражениях кожи может быть рекомендовано хирургическое лечение. Иссечение и дренирование гнойных очагов облегчает состояние пациента и предотвращает развитие осложнений.
Хирургическое лечение актиномикоза челюстно-лицевой области может включать также удаление пораженных актиномицетами лимфоузлов.
Физиотерапевтические методы направлены на уничтожение актиномицетов на поверхности кожи и в ее толще. Для такого лечения назначают фонофорез с йодом, ультрафиолетовое излучение и УВЧ (воздействие электромагнитными полями). Кроме антисептического действия физиотерапия способствует обновлению и росту здоровых клеток кожи.
При лечении актиномикоза в государственных клиниках по полису ОМС пациент оплачивает только лекарственные средства. Консультации врачей, анализы и дополнительные обследования проводятся на бесплатной основе.
Цена комплексной терапии и наблюдения в частных лечебных учреждениях зависит от частоты посещений врача. Кроме этого на стоимость терапии влияет объем назначенных обследований и процедур.
В целом такое лечение может потребовать порядка 10000-20000 рублей.
Когда развивается актиномикоз клеток кожи, народные средства могут выступать только в качестве вспомогательной терапии. Надеяться только на рецепты народной медицины слишком опасно.
Для общего укрепления организма и повышения иммунитета используют настойки лекарственных трав:
- элеутерококка, аралии, календулы.
Прием таких средств следует согласовывать с лечащим врачом. Спиртосодержащие растворы могут снижать эффективность антибиотиков.
Наружно на пораженные участки наносят следующие средства:
- Спиртовая настойка чеснока, разбавленная дистиллированной водой
- Свежевыжатый луковый сок в виде примочек
- Настойка цветков календулы (используется для промывания и примочек).
Специальных методов профилактики актиномикоза кожи не существует. Чтобы предотвратить развитие болезни необходимо соблюдать правила личной гигиены.
Также важно поддерживать хороший уровень иммунитета. Для этого следует своевременно и правильно лечить инфекционные и соматические заболевания.
Особенно важно следить за хорошим состоянием полости рта и глотки. Актиномицеты живут и размножаются на слизистых оболочках. Отсутствие болезней в ротовой полости предотвратит рост грибка и его дальнейшее распространение по организму.
Своевременное лечение и профилактика актиномикоза помогут избежать тяжелых последствий заболевания.
Актиномикоз кожи, единственно нас интересующий, бывает первичным или вторичным, т. е. кожа является для паразита входными воротами, что наблюдается редко, или же она является выходными воротами, что наблюдается часто. В двух третях случаев поражения расположены на лице и шее. В других случаях они располагаются на груди, животе, у заднего прохода и на конечностях.
Вначале прощупывается подкожный узел с розовой поверхностью, мало болезненный, спаянный с подлежащими тканями; центр гуммы быстро размягчается, флюктуирует, кожа становится фиолетовой, вскрывается, и через полученное отверстие вытекает незначительное количество серозно-гнойной или кровянистой жидкости, содержащей желтые зерна. В то же время по близости образуются новые узелки, которые сливаются в выпуклые бляшки и претерпевают те же изменения. Полученные язвы делаются фистулезными и гранулируют.
Актиномикоз можно предположить в тех случаях, когда перед нами находится клиническая картина, характеризуемая следующими признаками: узловатость, затем сливная опухоль деревянистой плотности, часто спаянная с подлежащими краями, с кожей фиолетового цвета, содержащая очаги с крошковидным гноем, очень медленно скопляющимся; отсутствие соответственной аденопатии; наклонность новообразования поражать все ткани без различия, мышцы, сосуды и даже кости.
Эти характерные признаки обычно дают возможность постановки дифференциального диагноза с зубными абсцессами, золотушными поражениями, волчанкой, веррукозным туберкулезом, бугорково-гуммозными сифилидами, эпителиомой, споротрихозом и т. д. Присутствие желтых зерен окончательно подтверждает диагноз. Аналогичные зерна ботриомикоза, очень редко встречающегося у человека, состоят из скоплений стафилококков.
Паразит вызывает лейкоцитоз и пролиферацию фиксированных элементов в форме узлов. Эти последние состоят в центре из зерен актиномицетов, лежащих в зоне аморфного некроза, часто окруженных венцом гигантских клеток, затем поясом плазматических или эпителиоидных клеток; в окружности наблюдается более или менее широкий инфильтрат из лейкоцитов и соединительнотканных набухших клеток, который внедряется между соединительнотканными волокнами. Этот последний пояс фибромо-саркоматозного вида имеет твердую или сальную консистенцию. Сосуды при этом зачастую не поражены вирусом.
источник
Актиномикоз — это хроническое заболевание грибковой природы, причиной которого являются разные виды актиномицетов — лучистых грибов. Болеют люди и крупный рогатый скот. Заболевание часто развивается на фоне травм, гнойных воспалений и снижении иммунитета. При микозе поражаются различные органы и ткани, где образуются плотные инфильтраты (гранулемы), склонные к нагноению и образованию свищей. Более, чем в 75% случаев поражается челюстно-лицевая область и шея, реже регистрируется абдоминальная и торакальная формы. В 70 — 80% случаев отмечается присоединение бактериальной инфекции. Актиномикоз составляет около 10% всех случаев гнойных поражений. Заболевание имеет длительное прогрессирующее течение. Большинство случаев челюстно-лицевого, шейного и абдоминального актиномикоза излечимы. Запущенные формы заболевания протекают тяжело и нередко заканчиваются смертельным исходом.
Впервые актиномикоз описал в 1877 году Отто Боллингер. Исследователь обнаружил возбудителей заболевания в инфильтратах челюстной области крупного рогатого скота.
Рис. 1. В гранулемах и эксудатах актиномицеты находятся в виде скоплений — друз.
Актиномикоз распространен повсеместно. Им болеют как люди, так и сельскохозяйственные животные. Мужчины болеют в 2 раза чаще женщин. Дети болеют редко. Случаев передачи инфекции от больного человека или животного не зарегистрировано.
Актиномицеты имеют широкое распространение. Их обнаруживают в воде, почве, соломе, сене и сухой траве и на хлебных злаках. Лучистые грибы в качестве сапрофитов обитают в ротовой полости человека, кариозных полостях, на поверхности миндалин, слизистой бронхов и пищеварительной системы, в том числе прямой кишки.
- При экзогенном инфицировании актиномицеты проникают в организм человека контактно-бытовым, воздушно-капельным и воздушно-пылевым путями через слизистые оболочки, травмированные участки кожи с пылью, землей или частями растений. Способствуют развитию заболевания также аллергические и парааллергические реакции, сопутствующие заболевания, повреждения кожи и слизистых оболочек травматического происхождения, угревая болезнь, сикоз, гнойный гидраденит и др.
- Но чаще всего актиномикоз развивается в результате самозаражения или путем метастазирования, когда сапрофитная инфекция ротовой полости, желудочно-кишечного тракта и дыхательных путей при ослаблении иммунитета приобретает патогенные свойства.
- Способствуют развитию заболевания частые ОРЗ и сопутствующие заболевания, приводящие к развитию иммунодефицита, аллергические и парааллергические реакции, беременность, оперативные вмешательства, анатомические аномалии, травмы, ушибы и ранения, угревая болезнь, сикоз, гнойный гидраденит и др.
Рис. 2. Скопления актиномицетов в тканях.
Причиной актиминомикоза являются микроорганизмы рода Actinomyces. Ранее возбудители расценивались, как грибы, в настоящее время — как бактерии. Заболевание, которое они вызывают, называется псевдомикоз. Существует несколько видов актиномицетов, патогенных для человека и животных: А. вovis (типовой вид), А. israelii (самый частый возбудитель псевдомикоза у человека), А. odontolyticus, А. naeslundii, A. viscosus и др.
- Аэробные актиномицеты: обитают в почве, встречаются в воде, воздухе и на злаках.
- Анаэробные актиномицеты: являются сапрофитами. Они обитают на слизистых оболочках человека и животных. Обладают наибольшей патогенностью.
Рис. 3. Нити мицелия актиномицетов (фото слева) и скопления Actinomyces Israelii в тканях (фото справа).
Рост возбудителей, расположенных в тканях гранулем и эксудатах, сопровождается образованием переплетающихся нитей мицелия — друз, по периферии которые располагаются радиарно (в виде лучей) и имеют булавовидные утолщения на концах.
Эти образования в патологическом материале имеют вид мелких зерен (комочков) желтоватого или серого цвета размером от 20 до 250 мкм (зависит от возраста колоний).
- При микроскопии в центре друз обнаруживается скопление нитей мицелия актиномицетов, а по периферии — колбовидные вздутия.
- При окраске гистологического материала гематоксилином и эозином центальная часть окрашивается в синий цвет, а колбовидные утолщения — в розовый. Иногда встречаются друзы без колбовидных утолщений по периферии. В ряде случаев друзы не образуются.
Актиномицеты занимают промежуточное место между бактериями и грибами. Они имеют клеточную стенку, как у грамоположительных бактерий, но, в отличие от них в ее составе присутствуют сахара. Не содержат хитин или целлюлозу, неспособны к фотосинтезу, не имеют жгутиков, не образуют спор, образуют примитивный мицелий, некислотоустойчивые.
Рис. 4. Вид друз патогенных актиномицетов.
Рис. 5. На фото плотноупакованные нити мицелия патогенных актиномицетов.
Для своего роста актиномицеты нуждаются в анаэробных условиях (без доступа кислорода). Хорошо растут на белковых средах. При росте на плотных питательных средах к концу первых суток образуют прозрачные микроколонии, через 7 — 14 суток — бугристые колонии, вросшие в питательную среду, по внешнему виду напоминающие коренные зубы.
Рис. 6. Колонии актиномицетов на шоколадном агаре.
Актиномицеты проявляют устойчивость к высушиванию, при низких температурах сохраняются 1 — 2 года.
Возбудители чувствительны к высокой температуре 70 — 80 0 С погибают в течение 5 минут. В течение 5 — 7 минут погибают при воздействии 3% раствора формалина. Чувствительны к антибактериальным препаратам: бензилпенициллину, стрептомицину, левомицетину, тетрациклину, эритромицину и др.
Рис. 7. Вид колоний Actinomyces Israelii — самого частого возбудителя псевдомикоза у человека.
Актиномицеты являются сапрофитами. Они входят в состав нормальной микрофлоры кожи и слизистых оболочек человека и животных. Некоторые штаммы возбудителей при определенных условиях приобретают патогенные свойства и способны вызывать заболевание (эндогенный путь). В ряде случаев актиномицеты проникают в организм через поврежденные участки кожи и слизистых оболочек (экзогенный путь).
При внедрении возбудителей в мягких тканях образуются инфекционные гранулемы, в которых обнаруживаются скопления мицелия лучистых грибов — друзы. Со временем в результате инфицирования стафилококками (чаще всего) в грануляциях развиваются абсцессы, при прорыве которых образуются свищи. Далее возбудители, благодаря выработке ферментов агрессии, распространяются по подкожной клетчатке, с током крови и по лимфатическим сосудам в ткани с пониженным содержанием кислорода.
В результате инфицирования в организме больного развивается специфическая сенсибилизация и аллергическая перестройка, что приводит к образованию антител.
Рис. 8. При внедрении актиномицетов в мягких тканях образуется инфекционная гранулема (фото слева), где обнаруживаются скопления мицелия лучистых грибов — друзы (фото справа).
При заболевании поражаются различные органы и ткани, но наиболее часто встречается актиномикоз челюстно-лицевой области и органов брюшной полости. Реже встречается торакальный актиномикоз, поражение полости рта и носа, языка, миндалин, мочеполовых органов, центральной нервной системы, мицетома или мадурская стопа и др.
Заболевание характеризуется разнообразной клинической картиной, что связано с многочисленными локализациями очагов поражения и длительным прогрессирующим течением. Инкубационный период составляет от 2-х недель до нескольких месяцев и даже лет.
- При каждой из форм развивается малоболезненный инфильтрат, который со временем размягчается.
- Несмотря на анатомические барьеры воспаление неуклонно распространяется на окружающие ткани.
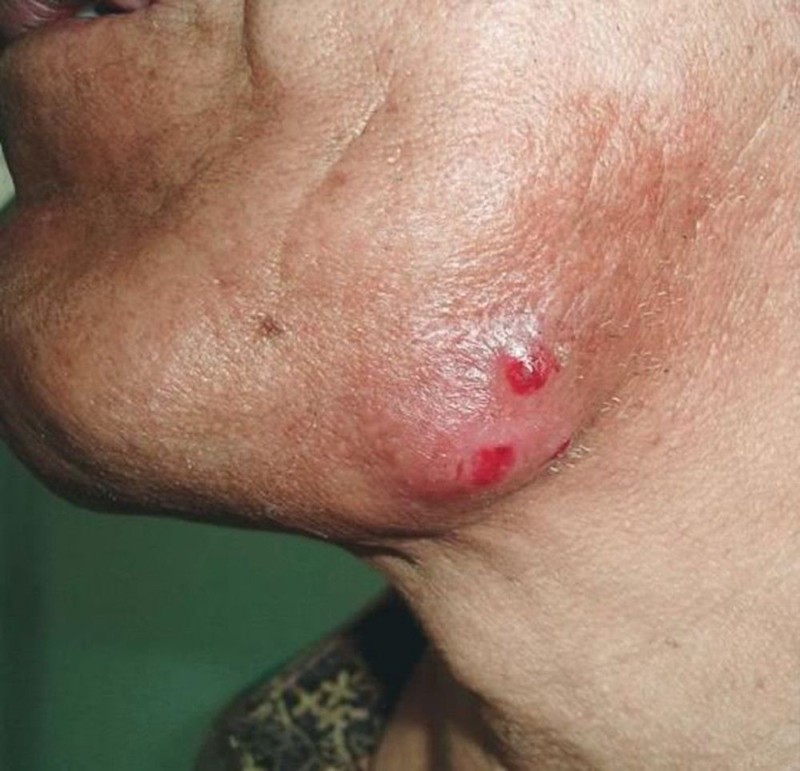
- Постепенно происходит абсцедирование (нагноение) и образуются свищи. Свищевые ходы извилистые, заполнены грануляциями и гноем. Устья свищей втягиваются, образуя валикообразные складки. Их цвет становится багрово-синим. Отделяемое из свищей без запаха.
- В выделяющихся гнойных массах обнаруживается большое количество друз возбудителей в виде гранул. Гранулы желтоватой или белой окраски 2 — 3 мм в диаметре.
- Стенка инфильтрата со временем уплотняется, что придает ему характерную деревянистую консистенцию. Свищи постепенно рубцуются.
- Болевой синдром не выражен.
Рис. 9. Множество свищей — характерная особенность актиномикоза.
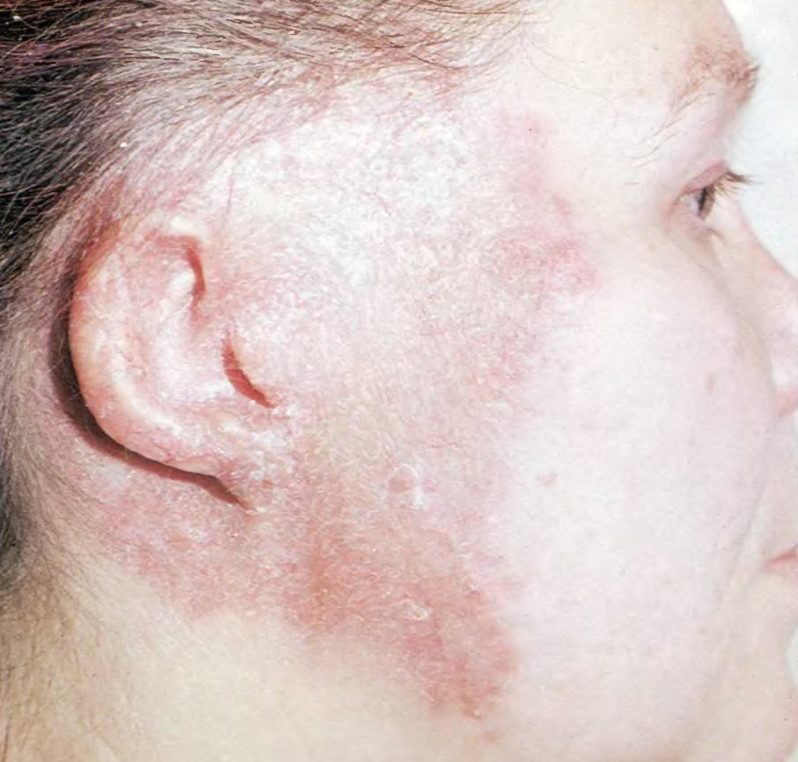
Среди всех форм заболевания на долю актиномикоза лица приходится от 55 до 60%, среди всех воспалительных поражений лица и нижней челюсти — от 6 до 10%. Болезнь протекает длительно, часто отмечаются осложнения бактериальными инфекциями. При заболевании поражаются кожа щек, мышцы, губы, миндалины, язык, слюнные железы, гортань, трахея, область глазниц и лимфатические узлы.
Актиномицеты проникают в ткани челюстно-лицевой области через слизистую оболочку полости рта. Однако она первично поражается редко — лишь в 2% случаях. Процесс чаще распространяется из кариозных зубов, десен, через слизистую оболочку носа, из синусов и миндалин, а также с током крови и лимфогенным путем.
Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей. Опухолевидное образование или плотный инфильтрат чаще всего появляется в области угла нижней челюсти, реже локализуется на щеке, передней поверхности шеи и подбородке. Очаг поражения имеет бугристый вид из-за наличия множественных очень плотных инфильтратов, каждый из которых имеет фистулезный ход, из которого выделяются гнойные массы с мелкими включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен. Иногда у больного регистрируется невысокая лихорадка. Болезнь протекает многие месяцы, но сравнительно легче, чем при других формах заболевания. Лимфогенного распространения инфекции не отмечается.
Очень редко регистрируется актиномикоз костей нижней челюсти, симулирующий опухоль и банальный остеомиелит.
Рис. 10. Актиномикоз челюстно-лицевой области.
Кожная форма актиномикоза встречается редко. При заболевании поражается кожа на лице, шее, кистях и стопах. Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей.
Патологический процесс имеет разную степень выраженности. Различают следующие формы заболевания:
- Кожная (гуммозная, абсцедирующая и смешанная).
- Подкожная.
- Глубокая (мышечная).
Гуммозная форма встречается чаще всего. Заболевание характеризуется появлением под кожей деревянистой плотности инфильтратов (узлов), из-за чего они имеют бугристый вид. Кожные покровы в области поражения приобретают фиолетовый оттенок. Местами очаги размягчаются и образуются свищи, которые самостоятельно то открываются, то закрываются. Из них выделяются скудные гнойные массы крошковатой консистенции с мелкими (до 1 мм) включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен.
Абсцедирующая форма актиномикоза характеризуется быстрым нагноением и изъязвлением бугорков-инфильтратов. Из свищевых ходов выделяется большое количество гнойного отделяемого. Поражение протекает по типу холодных абсцессов. У больных отмечается умеренно выраженная интоксикация.
В ряде случаев инфекционный процесс распространяется в глубоко лежащие ткани. При их разрушении образуются язвы с подрытыми краями и грануляциями, покрывающие дно. В грануляциях находится множество друз актиномицетов. При заживлении таких очагов образуются неровные мостикообразные рубцы, плотно спаянные с подлежащими тканями. Течение заболевания длительное и вялое. При благоприятном исходе на месте узла формируется келлоид.
Мышечная форма актиномикоза характеризуется появлением очагов поражения в мышечной ткани (чаще жевательных мышцах в области угла нижней челюсти) под покрывающией их фасцией. Патологический процесс развивается в течение 1 — 3 месяцев. Инфильтраты плотные, хрящевой консистенции. Лицо становится ассиметричным. Развивается тризм. При нагноении образуются свищевые ходы, из которых выделяется гнойно-кровянистая жидкость с примесью друз актиномицетов. Вокруг свищей кожа длительно сохраняет синюшную окраску. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков. Образованные полости после отторжения гнойных масс со временем заполняются грануляционной тканью.
Патологический процесс может распространиться на надкостницу и кость. Поражение протекает по типу кортикального остеомиелита.
Смешанная форма актиномикоза характеризуется появлением гуммозных образований и абсцессов.
Рис. 12. Поражение подчелюстной области и области щеки при актиномикозе.
Рис. 13. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков.
Рис. 14. Актиномикоз области туловища и конечности.
Абдоминальный актиномикоз является вторым по частоте среди всех форм заболевания и составляет 25 — 30%. Первичный очаг локализуется чаще всего в слепой кишке и аппендиксе. Болезнь развивается при перфорации желудка или кишечника, язвенных поражениях, дивертикулите, травмах (поражение костью, ножевые или огнестрельные ранения) и оперативных вмешательствах. Поражаются тонкая и прямая кишка, очень редко — пищевод и желудок. Брюшная стенка поражается вторично.
Болезнь начинается постепенно с лихорадки и недомогания, дискомфорта в животе, запора или поноса. Диагноз устанавливается с трудом. На это уходят месяцы и даже годы.
При пальпации можно обнаружить объемное образование. При вскрытии абсцесса в гнойном отделяемом в большом количестве обнаруживаются друзы актиномицетов.
Абдоминальный актиномикоз необходимо отличать от болезни Крона, злокачественных опухолей, абсцессов, амебиаза, туберкулеза и др. Диагноз устанавливается на основании данных биопсии.
При поражении брюшной стенки возникают специфические изменения кожи. Свищи располагаются чаще в паховой области.
При прогрессировании заболевания в патологический процесс вовлекаются прямая кишка, диафрагма, печень, почки, мочеполовые органы и позвоночник:
- При поражении прямой кишки развивается парапроктит. Свищи появляются в перианальной области. При отсутствии адекватного лечения смертность достигает 50%.
- Поражение мочеполовых органов регистрируется редко. Инфекционный процесс распространяется из первичных очагов актиномикоза, расположенных в брюшной полости.
- Актиномикоз половых органов встречается крайне редко.
- В 5% случаев поражается печень. Актиномицеты проникают в орган чаще всего прямым путем.
- Почки поражаются редко. Инфекция распространяется из абсцессов, расположенных в брюшной полости или малом пазу.
Свищи, возникающие при актиномикозе, несмотря на иссечение и дренирование, появляются вновь.
Рис. 15. Актиномикоз брюшной полости.
Торакальный актиномикоз является третьим по частоте среди всех форм заболевания и составляет от 10 до 20%. Чаще всего поражаются легкие и плевра, реже — мягкие ткани. Актиномикоз средостения развивается редко.
Пути поражения носят как первичный, так и вторичный характер. При первичном поражении инфекция распространяется с секретом носоглотки, при вторичном — из очагов, расположенных в области лица, шеи и органов брюшной полости. При гематогенной диссеминации смертность от заболевания достигает 50%.
Торакальный актиномикоз развивается постепенно. Вначале появляются субфебрильная температура тела и слабость. Далее сухой кашель, затем с мокротой, нередко имеющей вкус меда и запах земли. Болезнь длительно протекает под маской бронхита, пневмонии и плеврита. Инфильтрат распространяется по направлению к периферии, поражая плевру, стенку грудной клетки и кожу, которая приобретает багрово-синюшную окраску. При пальпации припухлости появляется сильная жгучая боль. При нагноении инфильтрата образуются свищи. В гнойном содержимом в большом количестве находятся друзы возбудителей. Свищи часто сообщаются с бронхами. Болезнь протекает тяжело. Без адекватного лечения больные погибают.
Торакальный актиномикоз следует отличать от нокардиоза, туберкулеза, пневмокониоза и рака легкого.
Рис. 16. Торакальная форма актиномикоза.
Значительно реже при актиномикозе поражаются органы мочеполовой системы. Развитие заболевания женских половых органов связано с применением внутриматочных контрацептивов. Нередко заболевание развивается спустя несколько месяцев после извлечения внутриматочной спирали. У женщин отмечается лихорадка, снижается масса тела, появляются боли внизу живота, отмечаются кровянистые выделения из половых путей. В тубоовариальной области формируется обширный инфильтрат. В мазках из влагалища обнаруживаются актиномицеты.
Актиномицеты в кости и суставы проникают с пораженных соседних органов или гематогенным путем. Описаны случаи заболевания тазовых костей, позвоночника, голеней, коленного и других суставов. Нередко микоз связывают с травмой. Болезнь протекает по типу остеомиелита. Следует отметить, что несмотря на выраженные поражения, больные способны передвигаться, так как функция суставов серьезно не нарушается. В случае появления свищей отмечается специфическое поражение кожи. Болезнь развивается медленно.
Чаще всего при заболевании поражаются шейные лимфатические узлы, нижнечелюстные и подбородочные. Они увеличиваются в размерах, нередко развивается периаденит и аденофлегмона. Болезнь имеет затяжное течение. Из осложнений отмечается актиномикотический остеомиелит.
Актиномицеты в слюнную железу проникают через ее проток. Болезнь развивается при слюнокаменной болезни, ранениях, а также инфекция распространяется с током крови и по лимфатическим путям. В области железы пальпируется плотный узел, спаянный с окружающими тканями. Со временем инфильтрат размягчается и нагнаивается. Из свищевых ходов выделяется гнойная масса, содержащая друзы грибов. Болезнь протекает длительно волнообразно.
Болезнь протекает по типу рецидивирующего среднего отита. Без лечения микоз осложняется мастоидитом. Густые гнойные массы нередко принимаются за холестеатому. Короткие курсы антибактериальных препаратов дают кратковременный эффект. Рассечение барабанной перепонки не дают желаемого результата.
- При поражении центральной нервной системы заболевание протекает по типу менингита и менингоэнцефалита.
- Описаны случаи поражения верхнечелюстных пазух и решетчатого лабиринта.
- Актиномицеты способны поражать слезный мешок, конъюнктиву глаза, нижнее и верхнее веко.
- При заболевании могут поражаться миндалины, язык и слизистая оболочка полости рта.
Рис. 17. На фото слева вторичный актиномикоз области подмышек. На фото справа поражение кожи в стадии абсцедирования и образовании свищей.
Рис. 18. Актиномикоз ягодичной области.
Мицетома (мадуроматоз или мадурская стопа) известна с давних времен. Наиболее часто заболевание встречается у людей, проживающих в тропических странах. Патологические очаги появляются на стопе в виде нескольких плотных узлов, имеющие размеры от горошины и более. Кожа над узлами вначале не изменена, но далее приобретает красно-фиолетовую или буроватого цвета окраску. Со временем на стопе появляются новые узлы. Стопа отекает и увеличивается в размерах. Со временем ее форма изменяется, а пальцы выворачиваются кверху. При абсцедировании появляются свищи, из которых выделяется гнойная масса с неприятным запахом и массой включений желтоватого цвета. Болевой синдром выражен незначительно. При прогрессировании заболевания свищи начинают появляться на тыльной стороне стопы. Стопа приобретает своеобразный вид — она деформирована и сплошь пронизана свищами. Нередко отмечается атрофия мышц голеней. Без лечения в патологический процесс вовлекаются сухожилия и кости. Обычно поражается одна стопа. Болезнь протекает длительно — 10 — 20 лет.
Чаще всего актиномикозом болеет крупный рогатый скот, чуть реже — овцы, козы, свиньи и лошади. Заболевание регистрируется в течение всего года, но особенно часто в стойловый период, когда животных кормят сухими кормами, а также при выпасе на стерне (остатками стеблей злаков после уборки урожая). В этот период велика вероятность повреждений ротовой полости.
Актиномицеты попадают в организм животного через поврежденные слизистые оболочки, а также аэрогенно (через воздух). В органах и тканях животного развиваются гранулемы, что отражается на здоровье животного и возможности его использования для пищевых целей.
Рис. 20. Актиномикоз у животных.
Диагностика актиномикоза основана на данных клинических и лабораторных методов исследования. С целью проведения микробиологического исследования используются:
- Отделяемое из свищевых ходов.
- Биоптаты тканей.
- Пунктаты из очагов поражения.
- Соскобы с грануляционных тканей.
- Эксудат.
- Промывные воды бронхов.
- Моча.
Выделения из носа и зева, а также мокрота, диагностического значения не имеют, так в них содержатся актиномицеты, обычно обитающие в полостях верхних дыхательных путей, в том числе патогенные виды. Единственно достоверным исследованием является диагностика материала, полученного при трансторакальной и абдоминальной чрезкожной пункционной биопсии.
Данная методика ориентирована на поиск в исследуемом материале специфических гранул. Эти образования представляют собой скопления актиномицетов с плотным гиалиновым центром, окруженным по периферии нитевидными клетками лучистых грибов с колбовидными утолщениями на концах. При окраске по Граму мицелий приобретает фиолетовую окраску, а периферия — розовую.
Актиномикотические друзы следует отличать от гранул, образованных другими аэробными актиномицетами — Actinomadura, Nocardia, Streptomyces. Отличительной особенностью является то, что друзы актиномицетов всегда сопровождает сопутствующая микрофлора, а других возбудителей — нет.
Рис. 21. Актиномицеты под микроскопом.
Рис. 22. На фото друзы актиномицетов.
Актиномицеты хорошо растут на сахарном агаре и среде Сабуро. Первые колонии (микроколонии) появляются уже через 2 — 3 дня. Через — 10 — 14 дней вырастают бугристые или плоские морщинистые макроколонии. По совокупности биологических свойств проводится идентификация чистой культуры. Для идентификации возбудителя в фиксированных тканях или непосредственно в друзах используют метод прямой иммунофлюоресценции. Выявление чувствительности возбудителей к антибактериальным препаратам помогает врачам подобрать адекватную антибиотикотерапию.
Рис. 23. На фото колонии актиномицетов.
Данный метод диагностики является малоспецифичным и недостаточно чувствительным.
Аллергическая проба с актинолизатом имеет второстепенное значение. Во внимание принимаются только положительные или резкоположительные результаты.
- Слабоположительные пробы часто регистрируются у лиц с заболеваниями зубов и в первую очередь при альвеолярной пиорее.
- Отрицательные пробы нередко регистрируются у лиц с резко сниженным иммунитетом, что часто отмечается у ВИЧ-инфицированных больных.
Методика прямой и непрямой флюооресценции используется для обнаружения специфических антител к актиномицетам и определения вида возбудителей, находящимися в друзах.
Генетические исследования в настоящее время находятся в стадии разработки.
Актиномикоз следует отличать от целого ряда заболеваний:
- Легочную форму актиномикоза следует отличать от абсцесса, новообразований, глубоких микозов другой природы и туберкулеза.
- Абдоминальную форму актиномикоза следует отличать от аппендицита, перитонита и других гнойных заболеваний брюшной полости.
- Поражение костей следует отличать от гнойных заболеваний опорно-двигательного аппарата.
- Актиномикоз кожи следует отличать от туберкулезной волчанки, скрофулодермы, гуммозных сифилидов, злокачественных опухолей и других глубоких микозов.
Рис. 24. На фото гистологический препарат пораженного актиномицетами органа. Воспалительный инфильтрат состоит, в основном, из нейтрофилов. Гранулы (друзы) состоят из множества нитей разветвленных грамоположительных бактерий.
Лечение актиномикоза комплексное и включает в себя несколько дополняющих друг друга методик:
- Этиотропная терапия.
- Хирургическое лечение.
- Иммунотерапия.
- Повышение иммунитета.
- Гипосенсибилизирующая терапия.
- Физиолечение.
Обязательной является санация органов, предположительно являющихся входными воротами для инфекции: полости рта, носа, уха, горла и др.
Из антибиотиков препаратом выбора является бензилпенициллин. Назначаются также тетрациклины, эритромицин, клиндамицин, хлорамфеникол, канамицин, ристомицин, левомицетин и др. Антибактериальное лечение назначается и проводится под врачебным контролем.
При неэффективности консервативной терапии показано хирургическое лечение, направленное на иссечение пораженных тканей с последующим дренированием. При обширных нагноениях в легочной ткани показана лобэктомия.
С целью стимуляции иммунитета практикуется введение специфического препарата актинолизата.
После выздоровления больной подлежит наблюдению в течение 2-х лет. Показано проведение 1 — 2 курсов противорецидивного лечения.
При отсутствии адекватного лечения прогноз серьезный. Гибель больных при абдоминальном актиномикозе достигает 50%, при торакальном — 100%. При выявлении актиномикоза на ранних стадиях прогноз благоприятный, значительно ухудшается при актиномикозе внутренних органов.
Специфическая профилактика заболевания не разработана. Следует своевременно санировать полость рта, должным образом лечить болезни ЛОР-органов, бороться с мелким травматизмом, особенно это касается лиц, проживающих в сельской местности.
Следует проводить мероприятия, направленные на повышение защитных сил организма: избегать переохлаждения, правильно питаться, соблюдать санитарные правила в быту и др.
источник
Актиномикоз – это хроническое инфекционное заболевание, которое имеет грибковую природу. Оно характеризуется поражением разных органов и тканей. На поврежденной поверхности сначала образуются плотные инфильтраты, потом они нагнаиваются и преобразуются в свищи, из которых постоянно вытекает гнойная жидкость. Чаще всего от патологии страдают люди, проживающие в сельской местности.
Возбудитель – лучистые грибки (актиномицеты). Во внешней среде они обнаруживаются в почве, соломе, водоемах и донных осадках, там, где присутствует повышенное содержание органических веществ. Их колонии имеют неправильную форму и лучистые края. В патологических пробах присутствуют в виде друз (желтоватых комочков, диаметр которых не превышает 2 мм). При микроскопии в центре друз обнаруживаются нити мицелия, а по краям вздутия в виде колдобин.
Лучистые грибки актиномицеты встречаются по всему миру. С ними чаще контактируют люди, чья профессиональная деятельность связана с сельским хозяйством. Заразиться грибками можно экзогенным и эндогенным способом. Патогенные микроорганизмы проникают в организм человека через кожу, при вдыхании пор, вместе с пищей. Их можно обнаружить в ротовой полости, в налете, который постоянно присутствует на зубах, на миндалинах и слизистой ЖКТ. Там они способны жить долгое время в качестве сапрофита.
При развитии любой воспалительной реакции, охватывающей обозначенные области, актиномицеты переходят в паразитическое состояние. Они внедряются в ткани. Их активная жизнедеятельность способствует образованию инфекционного разрастания, внутри которого со временем развивается нагноение. Прорываясь, они превращаются в свищи.
Чаще всего пусковым механизмом развития такого патологического процесса является вторичная стафилококковая инфекция. Именно она и стимулирует преображение сапрофитов в паразитов.
Длительность периода адаптации патогенного микроорганизма неизвестна. От времени заражения до момента развития инфекции могут пройти годы. Проявление клинических симптомов во многом зависит от того, где формируется очаг поражения. На основании этого и производится классификация инфекции.
| Форма | Причины | Клинические признаки | Особенности лечения |
| Актиномикоз шейно-челюстно-лицевой области | Кариозные зубы, воспаленные десневые карманы, поврежденная слизистая полости рта, зева, носа | По тяжести течения различают три формы заболевания: мышечную, подкожную и кожную. При развитии мышечной челюстно-лицевой формы патологическое воспаление развивается в жевательных мышцах. Уплотнение формируется в углу нижней челюсти. Развивается тризм, лицо от этого становится асимметричным. Затем в центре уплотнения происходит размягчение. Оно вскрывается. Таким образом, формируется свищ. Из него постоянно выделяется гнойная жидкость с примесями крови. Вокруг кожа синеет. На шее со временем появляются образования в виде валиков, расположенных поперечно. При подкожной челюстно-лицевой форме инфильтраты похожи на плотные шарики, они не мешают жевать. При кожной форме уплотнения могут появляться в полости рта, на коже языка, щек, губ, на слизистой миндалин, трахеи, глазницы, гортани | Хирургическая стоматология: удаление кариозных зубов, дренирование раны в полости рта, обработка воспаленного участка 5% йодом. Актинолизатотерапия, дезинтоксикация организма, физиотерапия (УВЧ, фонофорез и ионофорез) |
| Торакальный | Органы, расположенные в грудной клетке | Начинается постепенно. Сначала появляется сильная слабость, температура повышается до субфебрильных показателей, возникает сухой кашель, потом появляется гнойно-слизистая мокрота. Она имеет запах земли и вкус меди. После формируется клиника перибронхита. Инфильтрат появляется на плевре, на грудной стенке, захватывает и кожу. На его месте образуется припухлость. Ее пальпация вызывает болезненность. Кожа становится багровой с синюшным отливом. Уплотнения преобразуются в свищи. Из них выделяется гной, в составе которых можно обнаруживать друзы актиномицетов. Свищи эти обязательно сообщаются с бронхами. При отсутствии терапии больные умирают | Короткими курсами проводят противовоспалительную терапию, параллельно осуществляется иммунотерапия «Актинолизатом». Больному прописываются общеукрепляющие средства и физиотерапевтические процедуры. Применяются и хирургические методы лечения, позволяющие удалять свищи |
| Абдоминальный | Илеоцекальная область, область аппендикса, другие отделы толстой кишки. Очень редко пищевод, желудок, начальные отделы тонкой кишки | Первые признаки никак не связаны с развитием воспалительного процесса в обозначенных местах. Больной испытывает общее недомогание и слабость, его беспокоят симптомы лихорадки и нарастающая боль в эпигастральной области, вокруг пупка и в правом подреберье. В месте, где лучистые грибки вторгаются в ткани, формируется уплотнение. Оно прорастает вглубь, таким образом формируется абсцесс, потом он вскрывается. После прорыва образуется свищ. Нагноение стимулирует развитие вторичной инфекции, и тогда рождаются очень опасные осложнения. Они проявляются в виде признаков, характерных для онкологии отделов ЖКТ | Этиотропная терапия («Эритромицин», «Бензилпенициллин»), иммунотерапия «Актинолизатом», хирургическая обработка очага (выскабливание грануляций или иссечение пораженных тканей) |
| Актиномикоз мочеполовых органов | Органы мочеполовой системы (почки, мочевой пузырь, половой член, предстательная железа, мошонка, яички) | Оформление клиники зависит от того, где локализуется патологический процесс. Если в почке, в ней формируются очаги казеозного распада. В мочевом пузыре образуется специфический инфильтрат, имеющий характеристики, схожие с опухолью. На гениталиях появляются уплотнения небольших размеров, которые, распадаясь, преобразуются в свищи. | Для локализации воспалительных процессов, развивающихся в очагах поверхностных тканях, назначаются йодистые препараты («раствор Люголя») и антибиотики широкого спектра действия. Для усиления иммунобиологического статуса применяется актинолизатотерапия. Обязательно подключаются процедуры физиотерапии. Производится хирургическое вскрытие, выскабливание актиномикотических полостей, дренирование ран |
| Мицетома | Подошвы стоп | На поверхности кожи появляется один или несколько плотных узлов, по форме и размерам напоминающие горошину. Постепенно над уплотнением цвет кожных покровов становится багрово-синим. Зона поражения разрастается. Ткани вокруг нее отекают, стопа увеличивается в размерах и перестает помещаться в обувь. Узлы со временем размягчаются и вскрываются. На их месте формируются свищи, из них постоянно сочится серозно-гнойная жидкость. В ней могут появляться и примеси крови. Воспалительный процесс не вызывает сильной боли. При отсутствии лечения он уходит вглубь и затрагивает мышцы, сухожилия и кости. Длиться подобный процесс может до двадцати лет. Проведение полного объема нужной терапии позволяет полностью излечиться | На начальных стадиях лечится консервативно. Больному назначаются противогрибковые препараты («Кетоконазол», «Флуконазол»), сульфаниламидные средства («Дапсон»). Когда медикаментозное лечение не помогает, свищ вскрывается и иссекается хирургическим путем. |
| Актиномикоз кожи | Развивается в местах травмирования кожного покрова | Кожная форма на начальном этапе имеет ряд характерных проявлений. На поверхности покровов появляются узелки, имеющие высокую плотность. Потом они преобразуются в инфильтраты, которые залегают очень глубоко. Вокруг подобных уплотнений можно увидеть кайму, структура которой похожа на структуру дерева. При развитии патологического процесса происходит размягчение уплотнений. Они вскрываются в центре. Появляется ранка, из которой постоянно сочится серозная жидкость | В очаги поражения в большой концентрации вводятся инъекции пенициллина. Они дублируются и внутримышечными инъекциями. Обязательно проводится иммунотерапия с использованием препарата, в составе которого есть фильтрат высушенных культур гриба. В случае затяжного течения показаны переливания крови. Для приема внутрь назначаются препараты йода. При отсутствии положительного эффекта производится хирургическая чистка пораженного участка |
| Актиномикоз ЦНС | Головной мозг | Проявление клиники зависит от того, где находится очаг поражения и как быстро формируется мозговой абсцесс. Есть общие признаки, которые должны заставить родственников больного незамедлительно вызвать скорую помощь. Это сильные головные боли, высокая температура, тошнота и рвота, не связанные с приемом пищи, болезненные судороги, частые потери сознания, нарушение координации | Применяется этиотропное и симптоматическое лечение |
Из свищевых ходов производится забор выделяемого содержимого, добытый биологический материал отправляется на микроскопию. При помощи неё обнаруживаются друзы актиномицетов, это позволяет ставить точный диагноз. Изучение отделяемой мокроты, мазков из полости рта не позволяет получить достоверную клиническую картину: наличие друз актиномицетов в биологических жидкостях, взятых из этих мест, обнаруживается и у здоровых людей. Для идентификации вида лучистых грибков используется реакция иммунофлуоресценции (РИФ).
В 75% случаев развития актиномикоза присутствия лучистых грибков в исследуемых биологических материалах не наблюдается. Для подтверждения диагноза в такой ситуации производится посев гноя, взятого в полости рта, или добытого при помощи биопсии. Через два дня уже можно получить первые положительные результаты, но заключительные выводы производится только через две недели. Осуществление такого анализа позволяет оценить качественный и количественный состав микрофлоры и определить ее чувствительность к антибактериальным препаратам.
Дифференцировать актиномикозы нужно от первичного сифилиса и туберкулезной волчанки. Делать это помогают косвенные симптомы. При грибковом поражении не наблюдается увеличение региональных лимфатических узлов.
Наиболее легкой формой считается актиномикоз челюстно-лицевой области. Правильно подобранное лечение позволяет формировать благоприятные прогнозы. Поражения кожи могут вызывать опасные явления. При отсутствии этиологической терапии патологические процессы прогрессируют и распространяются вглубь очага поражения. Это может стать причиной разрушения костей, суставов.
Торакальный актиномикоз часто сопровождается формированием прикорневых инфильтратов и вовлечением тканей ребер. При абдоминальном актиномицеты кишечника могут по портальной системе распространяться и попадать в печень. Ее абсцессы нередко осложняются прорывом гноя в брюшную полость, распространением инфекции по всем внутренним органам, развитием сепсиса. В запущенных случаях развития мицетомы становится возможной ампутация стопы.
Специфической профилактики нет. Специалисты формулируют общие рекомендации и советуют тщательно соблюдать правила личной гигиены, предупреждать травмирование кожного покрова, своевременно лечить зубы, любые другие воспалительные заболевания полости рта, гортани, органов дыхания и желудочно-кишечного тракта.
источник
Актиномикоз — это достаточно редкая болезнь, которая относится к группе псевдомикозов и проявляется она в образовании гнойников, свищей на разных органах и частях тела.
Что же такое псевдомикоз? Исходя из названия, псевдомикоз – это «ложный» микоз (приставка «псевдо»), это значит, что актиномикоз по многим признкам похож на грибковое заболевание (микоз), однако его вызывает не грибок, а микроорганизм – актиномицет(actinomyces), который занимает промежуточное положение между бактериями и грибами.
Актиномицеты достаточно долго считались грибками, но они устойчивы к противогрибковым средствам и отличаются от грибков своим строением, поэтому их относят к промежуточным микроорганизмам между бактериями и грибами. До сих пор в научном мире ведутся дискуссии по этому поводу.
Микроорганизмы actinomyces обитают как во внешнем мире: в земле, в воде, на растительности, так и в организме человека. В организме здорового человека и животного аctinomyces, как и другие бактерии и микробы выполняют различные полезные функции, в таком состоянии они называются сапрофитами. Аctinomyces спокойно обитают у здорового человека в слизистой оболочки рта и органах пищеварительной системы, на миндалинах, на зубном налете. Но в какой-то трудноопределимый момент времени под влиянием различных факторов они переходят в состоянии болезнетворных(патогенных) микроорганизмов.
Микроорганизмы, как уже было сказано выше, мирно живут в организме человека, не доставляя ему проблем, но под влиянием различных факторов у человека может произойти ослабление иммунитета, например от хронических заболеваний ( сахарный диабет, сифилис, туберкулез), воспалительных процессов, беременности, кариозных зубов, и, если целостность слизистых оболочек нарушается, то actinomyces начинают переходить в агрессивное состояние, вызывая болезнь. В крайне редких случаях болезнь начинается через то, что actinomyces попадают на открытые раны на коже из внешней среды (воздуха, воды, пыли).
Болезнетворный процесс развивается не сразу, аctinomyces могут продолжительное время( около нескольких недель или даже лет) спокойно сосуществовать с человеком.
Актиномикозом болеют животные (коровы, овцы), но заразить человека они не могут, актиномикоз не является заразной болезнью. Заболевание относится к хроническим, но в некоторых случаях принимает острую форму. Чаще всего болезнь выбирает представителей сильной половины человечества трудоспособного возраста.
Если говорить о географии данной болезни или в каких странах встречается актиномикоз, то из-того, что возбудители болезни встречаются по всему земному шару, то и все жители земли подвержены риску заразиться этой болезнью.
Итак, причина возникновения актиномикоза у человека заключается в активности маленького микроорганизма актиномицета при различных травмах и ослаблении иммунитета.
Сразу стоит сказать, что актиномикоз может поражать различные органы человека и в зависимости от того, какой орган болеет, будут проявляться и определенные симптомы. Болезнь чаще всего ( 80% от всех случаев) поражает лицо, челюсть, шею, кожу.
Как правило, начальный этап болезни протекает без особых жалоб больного, в этот период в месте скопления возбудителей появляется определенное уплотнение, бугорок (актиномикома) , которое со временем становится похожим на абсцесс, при этом пациент не испытывает боль.
Если заболевание поражает челюстно-лицевую область, то можно выделить кожное, подкожное проявление, воспаление костей и слизистой оболочки рта.
При слизистой, кожной и подкожной форме — больной чувствует себя достаточно хорошо, может быть незначительная температура и слабая боль в области поражения, но если начинается деструктивный актиномикоз костей, то симптомы очень серьезные:
- Высокая температура около 39 о С;
- Очень сильная боль в области поражения;
- У больного рвота, диарея;
- Сильная слабость;
Самые страшные проявления возникают при поражении внутренних органов: появляется общая слабость, снижается вес, больной становится вялым, в итоге наступает быстрое истощение организма.
Как уже было сказано ранее, эта болезнь классифицируется по расположению воспалительного процесса в организме.
При данной разновидности болезнь возникает в области грудной клетки, чаще всего страдают легкие. Развитию заболеванию способствуют частые простудные заболевания, возможно первичная форма, когда заражение происходит, благодаря «внешним» возбудителям, и вторичная, если воспалительный процесс начинается под действием внутренней инфекции. Болезненность симптомов во многом зависит от локализации воспаления.
К данному виду также относят актиномикоз молочной железы, причинами заражения молочной железой является развитие инфекционного процесса в организме или же трещины на сосках, коже. Можно ошибочно поставить диагноз, потому что по всем признакам он напоминает гнойный мастит.
Важно: При прогрессировании заболевания, патологический процесс может добраться до сердца.
В данном случае воспаление происходит в органах ЖКТ, наиболее часто в слепой кишке, реже в желудке, тонкой кишке. В данном случае скрытого периода у болезни нет, больной с самого начало чувствует приступы колющей, режущей боли и появляется высокая температура. Интересно, что воспаление аппендицита иногда обусловлено актиномицетами.
Если патологический процесс в слепой кишке развивается, то он может затрагивать и печень. Актиномикоз в печени редко возникает первично, чаще всего это следствие распространения воспалительного процесса далее. При актиномикозе печени у больного появляется температура, рвота, слабость. Ниже на картинке представлен микропрепарат печени при актиномикозе.
Возникает, в том случае, если воспалительный процесс возникает в прямой кишке. Болезнь может возникнуть из-за ушиба и повреждений копчика. Пациенты страдают от запоров, болей в этой области.
Характеризуется поражение почек, мочеточников, мочевого пузыря. При этом больной испытывает почечную колику, частые позывы к мочеиспусканию.
При возникновении актиномикоза на половых органах появляются свищи, что приводит к сильным болям и различным осложнениям, предваряет появление болезни в большинстве случаев травмы половых органов.
У женщин частой причиной болезни является использование внутриматочной спирали, которая травмирует женские органы.
Характеризуется различными процессами в костях: деструктивным, остеомиелитическим и др. В зависимости от чего появилась инфекция и от того, какой процесс начинает развиваться в кости, происходят те или иные изменения.
При это поражаются слизистая оболочка рта, щеки, шея, кости челюсти, череп. Основной причиной являются кариозные зубы и остаточная лунка после удаления зуба, поэтому лечение включает в себя регулярную санацию зубов и профилактика заболеваний уха, горла, носа.
Возникает путем распространения инфекции из лицевого, шейного поражения. По всем признакам напоминает гнойный менингит. Возможно поражение спинного мозга. Заболевание несет прямую угрозу жизни больного.
Если актиномикоз возникает на коже, то возможны 2 причины его появления: actinomyces попали на кожу из внешней среды, через открытые раны или повреждения — это первичная форма болезни. Вторичная форма возникает, если болезнетворные микроорганизмы уже находятся в организме, в кариозных зубах, в миндалинах или других внутренних органах и патологические процессы начинают переходить на кожу. Наиболее часто встречается вторичная форма.
Кожные поражения преимущественно располагаются на шее, лице, ягодицах, груди и животе.
Наиболее частые возбудители актиномикоза кожи — это актиномицеты, которые живут внутри, Actinomyces Israeli и Actinomyces bovis.
В зависимости от внешнего вида воспаления, различают следующие формы актиномикоза кожи:
- Гуммозно-узловатая форма, представляет собой один или несколько плотных воспалительных узлов. Они увеличивается, узлы сливаются в бугристую, синюшно-красного цвета опухоль. Воспаления на отдельных участках становятся мягкими и вскрываются. На этом месте образуются свищи, выделяющие жидкий гной.
- Бугорково-пустулезная форма встречается редко, она проявляется в виде плотных бугорков, которые могут быстро преобразоваться в гнойник, на котором появляются язвы и рубцы. Бугорки могут сливаться и образовывать опухоль со свищами. Малознакомому с этой болезнью человеку, узлы и бугорки на коже напоминают бородавки.
- Язвенная форма — это не самостоятельная форма актиномикоза, а следующая стадия развития двух предыдущих видов заболевания. Язвы имеют различную глубину, но они заживают, а на их месте образовываются неровные рубцы.
Болезнь протекает хронически, свищи и язвы заживают с образованием рубцов, но воспалительный процесс развивается дальше, не оставляя надежды на случайное излечение. Больной достаточно долго не испытывает каких-либо ухудшений, но со временем организм начинает ослабевать, вес резко уменьшается, появляется вялость и апатия . Если патологические процессы начинают затрагивать весь организм или появляются метастазы во внутренних органах, то состояние больного быстро ухудшается.
Заболевания, которые имеют схожие проявления с актиномикозом на коже – это глубокий микоз, третичный сифилис, колликвативный туберкулез, язвенная пиодермия, подкожной гранулемой лица, злокачественные новообразования (саркома, рак).
Диагноз устанавливают при микроскопическом обследовании гноя из свищей, в гное при данном заболевании обнаруживают друзы (следы от возбудителей), если закрытое воспаление, то для исследования делают пункцию. Если обнаруживают друзы, то их отмывают от гноя и смотрят под сильным увеличением, тогда становится очевидным лучистое строение актиномицета, поэтому этот микроорганизм иногда называют «лучистый грибок».
Для полного обследовании делают на коже пробы с препаратом актинолизатом, чтобы посмотреть вызывается ли аллергическая реакция и вырабатываются ли антитела для борьбы с инфекцией.
Для лечения болезни используют комплексный подход:
- Необходимо проводить специфическую иммунотерапию для снижения аллергической реакции.
- Лечение антибиотиками при актиномикозе производят после исследования выделений из болезненных очагов, исходя из микробного состава гноя назначаются соответствующие антибиотики. Микробный состав зависит от локализации воспаления, преобладает бактерия стафилококка. Используют следующие антибиотики: пенициллин, стрептомицин, тетрациклин, цефалоспорин, доксициклин.
- При лечении используют препараты йода, некоторые специалисты их назначают, если недоступно лечение антибиотиками. Препараты йода начинают применять с маленькой концентрацией, затем используют более концентрированные растворы, например применяют йодистый калий, его назначают пить по 4—6 столовых ложек в день в течение 12 недель.
- Основным препаратом для лечения является Актинолизат – это иммуномодулятор, который стимулирует выработку антител к возбудителям, который вводят внутримышечно или подкожно по 3–4 мл 2 раза в неделю. Курс 15-20 инъекций, для полного выздоровления проводят 3–5 курсов с перерывами между ними 1– 2 мес. Последний, профилактический курс назначают после того, как больной выздоровел и признаков болезни нет уже в течении двух-трех месяцев. Лечение актинолизатом может иметь реакцию организма в виде покраснения кожи и недлительным повышением температуры до 38—39°, при этом из свищей выделяется обильное количество гноя.
- Реже используют хирургическое лечение, которое включает вскрытие очагов, узлов воспаления и удаление гноя.
- Применяют ультрафиолетовое облучение зоны воспаления.
- Для поддержания иммунитета внутримышечно вводят витамин В6.
- В самых тяжелых случаях, производят переливание крови по 150 мл в день.
Для профилактики заболевания необходимо следить за состоянием зубов, регулярно посещать стоматолога, при получении травм кожи и слизистых оболочек немедленно их обрабатывать.
Если больной выздоровел, то необходимо в течении года постоянно проходить профилактические осмотры и обследования, эта даже «залеченная» болезнь может быстро перейти в агрессивное состояние.
источник
Актиномикоз кожи вызывается различными видами лучистого грибка Actinomyces.
Лучистые грибки в качестве сапрофитов встречаются на многих растениях, в частности, на хлебных злаках. Они могут попасть в кожу при случайном ранении ее предметом, на котором есть грибок, например, соломинкой, через слизистую оболочку рта при жевании зараженных грибком колосьев. Это, по-видимому, наиболее частый способ заражения, через легкие — вдыхание пыли, содержащей грибки, через желудочно-кишечный тракт при проглатывании грибка с зернами и т. д.
Актиномикоз—заболевание главным образом сельского населения, особенно часто соприкасающегося со злаками, сеном, соломой, рогатым скотом, болеющим также актиномикозом.
Заболевание кожи может быть первичным при экзогенном заражении или, чаще, вторичным, когда грибок заносится в кожу из какого-либо внутреннего очага. Больше чем в 50% дело идет о распространении процесса со стороны слизистой оболочки рта. Слизистая зубных отростков и особенно кариозные зубы — наиболее частые ворота инфекции, отсюда инфекция проникает в область слюнных и околоушных желез и на покрывающую их кожу. Процесс может распространиться и на другие области — гортань, средостение, по направлению к позвоночнику и т. п.
Первичный актиномикоз кожи начинается с появления в подкожной клетчатке хорошо отграниченного маленького узелка, плотного, совершенно безболезненного, с неизмененным над ним кожным покровом. Таких узелков, близко расположенных друг к другу, может появиться сразу несколько. Разрастаясь, узелки сливаются в одну сплошную массу плотного, как доска, бугристого на поверхности инфильтрата, окраска пораженной кожи становится синевато-красной. Затем иногда сразу в нескольких местах начинается размягчение инфильтрата, сказывающееся появлением флюктуации. Кожа истончается, прорывается, и через узкие фистулезные отверстия выделяется желтоватый гной.
Если собрать этот гной в чашку Петри, слегка разбавить физиологическим раствором и рассматривать в тонком слое над темным фоном, легко заметить в нем присутствие серовато-белых или зеленовато-серых маленьких крупинок величиной с зернышко манной крупы. Это — друзы лучистого грибка. Перенесенные на предметное стекло в капле физиологического раствора или 20-30% раствора едкой щелочи и слегка придавленные покровным стеклышком, они имеют под микроскопом характерный вид: центр их состоит из клубка мицелия, а периферическая зона — из лучисто расположенных толстых булавовидных вздутий, сильно преломляющих свет.
Течение отличается чрезвычайной длительностью. Первичный актиномикоз кожи может послужить исходным пунктом распространения процесса на глубже лежащие ткани.
Наиболее частая локализация первичного актиномикоза кожи — открытые участки, особенно лицо, руки, стопы.
Вторичный актиномикоз кожи является результатом перехода на нее процесса с глубже лежащих органов. Особенно часто это имеет место при актиномикозе нижней челюсти, с нее поражение распространяется на кожу лица и шеи. Как и при первичном актиномикозе, в коже появляется большей или меньшей мощности синюшно-багровый, плотный, бугристый инфильтрат, малоболезненный, местами размягчающийся. Через фистулезные отверстия выделяется гной, содержащий типичные друзы лучистого грибка.
Субъективные расстройства: при актиномикозе, исходящем из челюсти, больные жалуются на болезненность, а порой и полную невозможность жевать, они не могут достаточно раскрыть рот: мощный, плотный инфильтрат кожи, всей толщи щек и слизистой оболочки и изменения в надкостнице чрезвычайно сильно ограничивают подвижность челюстей. В связи с этим — недостаточное питание, а результат — более или менее резкое ослабление общего состояния организма.
Вокруг внедрившегося в кожу грибка развивается мощный клеточный инфильтрат, элементы которого отличаются склонностью к распаду и гнойному расплавлению. Он состоит преимущественно из нейтрофилов, зятем из эпителиоидных и часто гигантских клеток и далее к периферии — из плазматических клеток Унны. Эпителиоидные и гигантские элементы нередко представляются набухшими и переполненными жировыми капельками. Масса инфильтрата пронизана во всех направлениях многочисленными кровеносными сосудами. Среди распадающихся клеток постоянно и в большом количестве находят лучистый грибок в характерной форме друз.
Характерным является наличие чрезвычайно плотных, массивных синюшно-багровых бугристых инфильтратов, склонных к размягчению с образованием свищей, из которых выделяется гной, содержащий друзы.
В стадии начальных узелков актиномикоз имеет сходство с волчанкой, но диаскопия не дает при этом феномена яблочного желе. Инфильтрат при волчанке отличается тестоватой консистенцией. В стадии больших вскрывшихся фистулезными ходами инфильтратов, особенно при локализации на шее, под нижней челюстью, возможно спутать актиномикоз со скрофулодермой, при последней, однако, никогда не бывает доскообразной плотности инфильтрата.
Решающее значение при распознавании имеют результаты микроскопического исследования гноя на друзы.
Прогноз при первичном, во-время установленном актиномикозе кожи вполне благоприятный. При вторичном — зависит от характера поражения в первичном очаге. При наиболее частом актиномикозе шеи и лица прогноз тоже благоприятен. Очень серьезен он при легочном и абдоминальном актиномикозе.
Лучшим методом нужно признать рентгенотерапию. В легких случаях достаточно одного-двух освещений, в более тяжелых приходится прибегать к повторным сеансам.
Наряду с рентгенотерапией, особенно при наличии довольно мощных инфильтратов или поражений актиномикозом внутренних органов, следует применять и медикаментозное общее лечение препаратами йода. Проще всего назначить йодистый калий или натрий внутрь в повышающихся дозах — от 1,5-2 до 5-8 г в день. Хорошие результаты получаются от применения 10% раствора йода в молоке тоже в повышающихся постепенно дозах — от 3 до 20 капель три раза в сутки. Можно прибегнуть и к внутривенным вливаниям 10% раствора йодистого натрия по 5-10 см3 в сутки.
Местное лечение в большинстве случаев излишне. Можно ограничиться отсасывающими стерильными повязками, размягчившиеся узлы не мешает проколоть скальпелем и в полость их вставить тампон, смоченный люголевским раствором.
Грибковые поражения кожи, особенно волосистого покрова, нередко принимают эпидемический характер с большим количеством жертв.
В борьбе с грибковыми заболеваниями приходится учитывать не только самого больного, вещи и предметы, с которыми он соприкасался, и окружающую внешнюю обстановку, где больной распыляет грибок, но и принимать во внимание длительное сохранение жизнеспособности грибков во внешней среде.
Еще в 1910 г. Сабуро указывал, что в материале, взятом от больных, в пакетике грибок сохраняет свою вирулентность в чешуйках до полугода, в волосах — около 2 лет, в зависимости от вида грибка.
В последнее время некоторые авторы отмечают еще более длительный срок жизнеспособности грибка во внешней среде — в течение многих лет.
О степени распространенности дерматомикозов можно составить лишь приблизительное представление. Несмотря на успехи отечественной медицинской статистики, в вопросе о распространении дерматомикозов ее данные отрывочны, касаются отдельных местностей. Это говорит, прежде всего, о том, что из года в год количество микозов падает в результате рациональной борьбы с ними: однако и до настоящего времени микотические заболевания настолько еще распространены, что широкая организация борьбы с ними не перестает быть актуальной задачей здравоохранения.
Профилактика микозов среди работников сельскохозяйственного сектора, где главным образом дело идет о микозах животного происхождения, сводится:
к правильному ветеринарному надзору за животными с изоляцией и лечением больных животных;
к проведению профилактических мер среди лиц, имеющих соприкосновение с животными: соответствующее санитарное просвещение, прозодежда, обеспечение возможности содержать руки в должной чистоте и наличие дезинфицирующих для рук средств;
к специальным медицинским осмотрам.
Эпидемии микозов гладкой кожи, в первую очередь трихофитии, обычно носят ограниченный характер. Здесь дело чаще всего идет об эпидемиях семейных, школьных, внутрибольничных и т. п. Инфекция распространяется по преимуществу посредством зараженных грибками предметов: полотенец, одеял, халатов, одежды вообще, пола, ванн, деревянных подножек в ваннах. Основательная дезинфекция всех возможных источников заразы при одновременном рациональном лечении больных дает гарантию быстрой ликвидации такой закрытой эпидемии, и предупреждает возникновение дальнейших заболеваний. Конечно, необходим поголовный осмотр всех без исключения живущих и работающих совместно и тщательный осмотр домашних животных.
При спорадических заболеваниях волосистого покрова профилактические мероприятия сводятся к изоляции больного, осмотру всех его семейных или окружающих (в школе, детском доме и т. п.), рациональному лечению с правильно поставленным последовательным контролем, дезинфекции предметов домашнего обихода и одежды, могущих служить источниками дальнейшего распространения заразы.
При эпидемиях микозов среди детского населения дело значительно сложнее. Здесь следует рекомендовать, прежде всего, поголовный врачебный осмотр всех школьников и служащих данного учреждения, которому должно предшествовать проведение соответствующей санитарно-просветительной работы среди самих школьников, их родителей и школьного персонала. При осмотре нельзя ограничиваться исследованием лишь волосистого покрова, нужно помнить о микозах гладкой кожи и ногтей. Микроскопический контроль в каждом подозрительном случае совершенно необходим.
Особого упоминания заслуживают профилактические мероприятия, направленные к установлению необходимой гигиены в парикмахерских, этих частых источниках микозов, в частности, микозов бороды и усов. Здесь показаны следующие меры:
парикмахерам необходимо перед каждым клиентом и после него мыть основательно руки с мылом и щеткой, протирать пальцы спиртом;
все инструменты — ножницы, бритву и гребенку тщательно протирать 3% раствором формалина;
применять при бритье исключительно стерилизованные кисти;
после стрижки мыть голову мыльным спиртом;
после бритья протирать лицо одеколоном;
убрать из потребления разнообразные головные щетки;
необходимо совершенно отказаться от употребления «квасцового камня», применяемого для остановки кровотечения при бритье;
белье, употребляемое при стрижке и бритье, для каждого клиента должно быть свежевыстиранным и проглаженным горячим утюгом;
вменить парикмахерам в неуклонную обязанность отказывать в стрижке и бритье каждому клиенту с подозрительной сыпью, до представления справки от врача об отсутствии у него заразной кожной болезни.
Профилактические меры, принимаемые отечественным здравоохранением в борьбе с паразитарными заболеваниями кожи, дают определенно благоприятные и крупные результаты. Об этом свидетельствует ряд данных, приводимых различными авторами.
источник