ВИРУСНЫЕ ДЕРМАТОЗЫ – группа заболеваний кожи и слизистых оболочек (иногда в сочетании с поражением внутренних органов), вызываемая проникновением, репродукцией и обсеменением вирусов. Вирусные дерматозы включают: герпес простой, герпес опоясывающий, бородавки и контагиозный моллюск.
Вирусы обладают собственным геномом и способностью к интенсивному росту и размножению лишь в клетках высокоорганизованных организмов. Являясь субмикроскопическими, внутриклеточными паразитами, они способны поражать клетки высших млекопитающих, растении, насекомых, микроорганизмов. Для вирусов характерны две формы существования: внеклеточная (покоящаяся) и внутриклеточная (вегетативная или репродуцирующаяся).
Вирусы подразделяются на простые и сложные, первые из которых состоят из белка и нуклеиновой кислоты, вторые – кроме этого, содержат липиды, углеводы и другие компоненты.
Установлено, что у всех видов вирусов герпеса существует группоспецифический нуклеокапсидный антиген, а также несколько типоспецифических антигенов, связанных как с нуклеокапсидами, так и с липопротеидной оболочкой, что дает им возможность вступать в перекрестные реакции.
Семейство Herpesviridae представляет собой ДНК-геномные вирусы, которые подразделяются на три подсемейства (?, ?, ?). Вирусы, выделенные от хозяина, обозначаются арабскими цифрами (например, вирус простого герпеса ВПГ-1, ВПГ-2). В природе вирусы передаются от одного хозяина к другому. При паразитировании у высших млекопитающих и человека четко выявляется выраженный тропизм различных вирусов к поражению определенных органов и тканей (пневмотропные, нейротропные, нейро-дерматропные, дерматропные).
Известно, что герпесвирусы широко распространены. По данным ВОЗ, заболеваемость вирусом простого герпеса занимает второе место после гриппозной инфекции. Герпесвирусы термолабильны и инактивируются в течение 30 мин при температуре +52 оС, длительно сохраняют жизнеспособность при —70°С, устойчивы к воздействию ультразвука, неоднократному замораживанию и оттаиванию, однако легко инактивируются под действием рентгеновских и УФ лучей, спирта, органических детергентов, протеолитических ферментов и желчи. Наиболее оптимальный для их существования рН составляет 6,5-6,9.
Простой герпес (Herpes simplex, син. простой пузырьковый лишай) – вирусное заболевание, проявляющееся сгруппированными пузырьковыми высыпаниями на коже и слизистых оболочках.
Этиология и патогенез. Возбудитель простого герпеса (ВПГ) – дерматонейротропный ДНК, содержащий вирус со сложной структурой. Размножается в ядре и цитоплазме инфицированных клеток, имеет 14-часовой цикл воспроизведения. При остром инфекционном процессе в восприимчивых клетках вирус интенсивно репродуцируется, в результате чего пораженные клетки погибают и высвобождаются дочерние вирионы.
Различают I и II типы ВПГ – возбудителей негенитальных и генитальных форм заболевания. Герпетическая инфекция чаще проникает через кожу и слизистые оболочки при поцелуях, интимной близости с больным или вирусоносителем, при контакте с инфицированным материалом и воздушно-капельным путем, Через кожу и слизистые оболочки вирус внедряется в лимфатическую систему, регионарные лимфатические узлы, кровь и внутренние органы, распространяясь в организме гематогенно и по нервным волокнам. Накапливаясь в регионарных спинальных и черепно-мозговых ганглиях. ВПГ находится там длительно в латентном состоянии. После инфицирования в организме образуются антитела к ВПГ. Титры их увеличиваются в течение 4—5 нед и затем сохраняются на всю жить на примерно постоянном уровне независимо от того, имеет ли инфекция латентную или манифестную форму. Сформировавшиеся в крови специфические антитела не предупреждают рецидивов болезни, но способствуют более мягкому их течению. У большинства больных герпетическая инфекция протекает без выраженных клинических симптомов, нередко принимая латентную форму вирусоносительства. Под воздействием различных факторов латентная инфекция активизируется и приводит к развитию клинического рецидива. Степень выраженности клинических симптомов зависит от состояния клеточного и гуморального иммунитета организма хозяина, чем и объясняется многообразие клинических форм. Под влиянием специфических и неспецифических факторов защиты у ряда больных происходит сдерживание активации вируса, приводящее к удлинению ремиссии. Инкубационный период составляет 1-2 дня. В иммунной защите ведущая роль принадлежит Т-клеточным механизмам иммунитета и интерферонобразующей функции лейкоцитов.
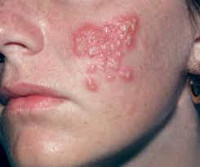
Клиническая картина. Первичный простой герпес возникает после первого контакта с вирусом. Чаше это бывает в детском возрасте Характеризуется интенсивностью клинических симптомов. Инкубационный период продолжается от нескольких дней до 2 нед. Клинически характеризуются группой пузырьков на воспаленном основании.
Излюбленная локализация – губы, нос. Тяжело заболевание протекает у новорожденных, так как из-за гематогенной диссеминации могут поражаться внутренние органы и ЦНС. При первичной инфекции одним из клинических проявлений может быть острый герпетический стоматит. Инкубационный период составляет 1– 8 дней, затем появляются озноб, температура 39—40°С, головная боль, недомогание, сонливость. В полости рта на внутренней поверхности губ, языка, реже на мягком и твердом небе, небных дужках и миндалинах появляются группы пузырьков на отечно-гиперемированном фоне. Пузырьки лопаются, образуются болезненные эрозии с остатками отслоившегося эпителия. Регионарныс подчелюстные лимфатические узлы увеличены, болезненны, на коже вокруг рта могут возникать рассеянные пузырьки. У ослабленных детей вирус поражает печень, селезенку и другие органы и приблизительно в 25% случаев приводит к легальному исходу.
Рецидивирующий герпес отличается меньшей интенсивностью и продолжительностью клинических проявлений. Рецидивы наступают от 1– 3 раз в год до 5 раз в месяц на протяжении нескольких лет, даже десятилетий. Иногда процесс принимает непрерывный хронический характер: одни высыпания еще не разрешились, а другие появляются. Локализация высыпаний обычно фиксирована на месте внедрения вируса в кожу или слизистую оболочку. Рецидивам заболевания предшествуют продромальные явления: жжение, покалывание, зуд и др. Характерные сгруппированные пузырьки размером 1,5—2 мм появляются на фоне эритемы, их прозрачное содержимое мутнеет, иногда может становиться геморрагическим. Сыпь чаще проявляется единичными очагами, состоящими из 3—5 сгруппированных пузырьков, затем они разрываются и образуют болезненную эрозию с фестончатыми контурами. Дно ее мягкое, гладкое, красноватое, поверхность влажная. При вторичном инфицировании гнойничковой флорой или раздражении эрозия превращается в поверхностную язвочку с уплотненным дном и небольшим отеком по периферии. Возникает регионарный лимфаденит, лимфатические узлы умеренно болезненны. Содержимое пузырьков может ссыхаться в буро-желтые толстые корки, покрывающие эрозивную поверхность. На месте заэпителизировавшихся эрозий остаются медленно исчезающие красновато-буроватые пятна. Высыпания разрешаются в течение 10—14 дней. Длительность рецидива увеличивается при осложнении процесса вторичной пиогенной инфекцией.
Наиболее часто сыпь локализуется на лице (губы, нос, щеки) и половых органах, реже на коже ягодиц, в области крестца, бедер, пальцев рук.
Существуют различные клинические формы течения простого герпеса: абортивная, отечная, зостериформная, диссеминированная.
Герпетиформная экзема Капоши является тяжелой разновидностью рецидивирующего герпеса. Возникает у детей, больных атопическим дерматитом и экземой. Это острое заболевание с температурой 39—40°С, тяжелым общим состоянием и диссеминированным поражением простым герпесом кожи преимущественно экзематозных участков, на которых появляются группы пузырьков, напоминающих высыпания ветряной оспы. Центральная часть пузырьков некротизируется с образованием геморрагических корок, после отторжения которых остаются рубцы. Возможно вовлечение в патологический процесс слизистых оболочек полости рта, глотки, гортани, трахеи с лимфаденопатией, поражение внутренних органов, ЦНС с летальным исходом.
Генитальный герпес может быть вызван ДВУМЯ типами вирусов (ВПГ-1 и ВПГ-2).
Основной путь инфицирования гениталий – половой. Заражение происходит при контакте с больным генитальным герпесом или носителем ВПГ (половая передача ВПГ может происходить во время бессимптомного периода заболевания, когда генитальные поражения отсутствуют; бессимптомного носительства, особенно характерного для ВПГ-2). Возможно инфицирование гениталий при орогенитальном контакте, при наличии у партнера простого герпеса лица, а также бытовым путем через средства личной гигиены. От 5 до 30% первичных эпизодов генитального герпеса вызывается ВПГ-1; рецидивирующее течение более характерно для инфекции, вызванной ВПГ-2. Риск неонаталъного инфицирования от матери высок (30—50%), если она заразилась генитальным герпесом незадолю до родов, и низок у женщин, которые заразились генитальным ВПГ в первую половит беременности (около 3%). Вирусемия во время беременности бывает причиной гибели плода, вызывая до 30% спонтанных абортов на ранних сроках беременности и более 50% поздних выкидышей.
Клинически генитальный герпес проявляется рецидивами спонтанно инволюционирующих в сроки от 5 до 7 дней мелких сгруппированных пузырьков, эрозий и язвочек, сопровождающихся зудом, жжением и болью в области половых органов.
Многоочаговость заболевания проявляется одновременным поражением гениталий и уретры, а также аногенитальной области или ампулы прямой кишки. Клинически высыпания выглядят как множественные мелкие пузырьки на фоне очагов гиперемии, при вскрытии которых образуются эрозии, иногда сливающиеся в более крупный очаг с полициклическими краями. При этом у больных нередко повышается температура тела, увеличиваются регионарные лимфатические узлы, в 30% случаев возникают явления герпетического уретрита. Последний обычно начинается внезапно, со скудного слизистого отделяемого из уретры в виде «утренней капли», сопровождается легким покалыванием и жжением в уретре при мочеиспускании. Уретрит отличается коротким течением (1—2 нед) и рецидивами (интервалы от нескольких недель до нескольких лет). Хронический простатит, обусловленный герпетической инфекцией, клинически не отличается от подобного процесса другой этиологии. У женщин герпетические высыпания в виде болезненных мелких пузырьков и эрозий располагаются в области больших и малых половых губ, вульвы, клитора, влагалища и шейки матки. При герпетическом цервиците шейка матки отечна, эрозирована. Острый герпетический цистит сопровождается лихорадкой, болями при мочеиспускании, мутной мочой с примесью крови.
Опоясывающий герпес (herpes zoster, син. опоясывающий лишай) – вирусное заболевание, поражающее нервную систему и кожу.
Этиология и патогенез. Возбудитель опоясывающего герпеса – вирус Varicella zoster – одновременно является возбудителем ветряной оспы. Развитие опоясывающего лишая – результат реактивации латентного вируса после перенесенной в детстве ветряной оспы. Его причины – соматические заболевания, инфекции, переохлаждения, лучевое воздействие. Чаще болеют мужчины в возрасте 40—70 лет в весенний и осенний периоды.
Клиническая картина. Инкубационный период не установлен. Заболевание часто начинается с продромальных явлений в виде недомогания, подъема температуры, слабости, головной боли, тошноты и односторонней невралгии определенной зоны иннервации. Затем и зоне возникновения невралгии на гиперемированной и отечной коже появляются сгруппированные везикулы, располагаясь по ходу пораженного нерва и его ветвей, как правило, односторонне (чаше вдоль межреберных нервов, по ходу лицевого, тройничного нервов). Содержимое везикул вскоре мутнеет, образуются пустулы, при вскрытии которых формируются эрозии, покрывающиеся корками. В тяжелых случаях возникают язвенные и язвенно-некротические поражения с плотными геморрагическими корками. Длительность заболевания составляет от 1 до 3 под. В 2—4% случаев может быть генерализованная форма поражения с увеличением лимфатических узлов и распространенными по кожному покрову высыпаниями без сильных болей. Эта форма возникает у лиц с тяжелыми сопутствующими заболеваниями (лимфомой, лейкозом, раком внутренних органов), у больных, длительно получающих иммунодеирессанты, цитостатики, кортикостероиды. Наиболее тяжелая форма – гангренозная, развивающаяся у ослабленных и пожилых людей, страдающих сахарным диабетом, язвой желудка. При этом образовавшиеся гангренозные язвы долго не заживают и оставляют после себя рубцы. Болевой синдром обусловлен нейротропностью вируса, боли могут оставаться длительное время после разрешения высыпаний. Они тупые, стреляющие, жгучие. При поражении в области глаз высыпания могут повреждать роговицу, конъюнктиву, склеру, радужную оболочку. Вирус может проникнуть в субарахноидальное пространство и вызвать менингоэнцефалит с тяжелым и продолжительным течением.
Гистологически при всех видах герпеса выявляют баллонируюшую дегенерацию в эпидермисе с образованием внутриэиидермальных пузырьков.
Диагноз герпеса устанавливают на основании клинической картины и при необходимости вирусологическом исследовании отпечатков и соскобов с очагов поражения, мазков отделяемого урогенитального тракта. С целью выявления вируса используют заражение клеточных культур, 12—13-дневных куриных эмбрионов, экспериментальных животных. Последующую идентификацию ВПГ проводят с помощью световой и электронной микроскопии. Выявление антигенов ВПГ в биологических жидкостях и клетках организма является прямым доказательством активной репликации вируса. Антигены вирусов определяют методами прямой и непрямой иммунофлюоресценции со специфическими поликлональными или моноклональными антителами, а также с помощью иммуноферментного анализа – ИФА. Новейшим методом выявления ВПГ является полимеразная цепная реакция – ПЦР.
Лечение. При простом герпесе применяют противовирусные препараты: ацикловир, валтрекс, фамцикловнр. Ацикловир назначают внутрь но 200 мг 5 раз и сутки 5—10 дней, при рецидивирующей форме – по 400 мг 5 раз в сутки или по 800 мг 2 раза в день в течение 5 дней или назначают валтрекс – внутрь по 500 мг 2 раза в день в течение 5 дней. Новорожденным с признаками первичного простого герпеса назначают ацикловир по 30-60 мг/кг/сут в течение 10-14 дней. Аиикловир и его аналоги (зовиракс, виролекс) рекомендуют также беременным как терапевтическое и профилактическое средство при неонатальной инфекции. Лечение рецидивирующего простого герпеса более рационально проводить в сочетании с лейкоцитарным человеческим интерфероном (на курс 3-5 инъекций), ?2–интерфероном – реафероном, вифероном, индукторами экзогенного интерферона. В межрецидивный период показаны повторные циклы противогерпетической вакцины, которую вводят внутрикожно по 0,2 мл через 2—3 дня, на цикл 5 инъекций; циклы повторяют не реже 2 раз в год. При выраженном подавлении Т-клеточного звена иммунитета могут быть назначены иммунотропные препараты (тактивин, тимоптин, продигиозан, леакадин, зимозан, кутизол, нуклеинат натрия).
Наружно при герпетической инфекции используют 0,25—0,5% бонафтоновую: 1% теброфеновую; 1% флориналевую; 3% мегасиновую; 0,25—3% оксодиновую; 0,5—2% теброфеновую; 2—5% алпизариновую; 0,25—1% риодоксоловую мази; 3% линимент госсипола, которые наносят на очаг поражения 4—6 раз в сутки в течение 5-7 дней.
В настоящее время широкое применение нашли инактивированные вакцины для внутрикожных инъекций с целью профилактики рецидивов в период ремиссии заболевания.
При лечении опоясывающего герпеса используют чаще фамвир по 250 мг 3 раза в сутки в течение 7 дней или валтрекс по 0,5 г 2 раза в день в течение 5 дней; антибиотики широкого спектра действия: метациклин, рондомицин, тетрациклин и др. Для устранения отека нервов рекомендуются салицилаты, диакарб. Коррекция микрососудистых нарушений и внутрисосудистой коагуляции осуществляется курантилом. Используются также ганглиоблокаторы – ганглерон (пахикарпин), противовирусный гамма-глобулин, витамины В1, В6, аскорбиновая кислота, биогенные стимуляторы (спленин, стекловидное тело). Из физиотерапевтического лечения предпочтительны диатермия, токи Бернара, гелий-неоновый или инфракрасный лазер. Наружно назначают противовирусные мази, эпителизирующие (солкосерил, дерматоловые) средства, анилиновые красители.
источник
Болезни кожи доставляют нам массу неприятностей. Неприятный герпес кожи лица (Herpes) — острая высыпь пузырьков, расположенных группами, разной величины, на гиперемическом основании, на разных местах кожи, но чаще всего на лице вокруг рта и носа. Это одна из самых частых высыпей; в просторечии ее называют «лихорадкой».
Раньше термину: герпес кожи давали более распространенное толкование:
- герпетизм, герпетиды, в данное время не имеют никакого определенного значения.
Сейчас еще называют герпесом дерматозы разного рода, как, например: herpes circinatus, gestationis, iris, herpes cretace и т. д., не имеющие собственно ничего общего с настоящим герпесом. Название herpes zoster вместо zona, по мнению экспертов, должно быть совершенно вычеркнуто из номенклатуры.
Часто за несколько часов до сыпи чувствуется покалывание кожи или ощущение напряжения и жжения, затем появляется гиперемическое отечное пятно на коже, на котором развиваются круглые одинаковые пузырьки величиною с булавочную головку, с прозрачным содержимым, числом от 2-3 до нескольких дюжин, очень близко расположенные, они иногда сливаются.
Очень редко содержимое их кровянистое, иногда расположены несколькими разбросанными группами. Соответствующие лимфатические железы слегка распухают. Герпесные пузырьки становятся мутными, темнеют, подсыхают в желтую или коричневую корочку, которая отпадает через 8-10 дней, временно оставляя после себя красное пятно на эпидермисе: рубца никогда не бывает. Герпес кожи лица очень часто рецидивирует.
Чаще всего herpes наблюдается на губах, у ноздрей и вообще на лице. Часто также он высыпает на ушных мочках, на сосках, на слизистых, гораздо реже на туловище и конечностях.
Herpes buccalis встречается реже обыкновенно он наблюдается при обильной высыпи на губах или на коже лица; он занимает слизистую щек, твердого неба и языка. Часто он двухсторонен; его пузырьки быстро лопаются.
Герпес pharyngis болезни кожи является одной из разновидностей герпетической ангины, которая отличается быстротой развития, высокой температурой, сильной местной болью и общими явлениями. Иногда наблюдаются пузырьки, но чаще всего полициклические эрозии дифтероидные или чистые.
Человек, перенесший герпес, предрасположен к возврату этой сыпи в том же месте или другом под влиянием случайных причин, местных или общих; это предрасположение, которое публика ошибочно называет герпетическим темпераментом, зависит от специальной хронической инфекции.
Рецидивирующий herpes лица наблюдается у детей или подростков; он повторяется периодически несколько раз в году, иногда даже по два раза в месяц на той же щеке в продолжение 10 лет и дольше. Рецидивирующая болезнь кожи встречается у взрослых обоих полов и имеет такое же течение.
Рецидивирующий herpes рук и пальцев известен был под названием зостероформенной рецидивирующей высыпи. При этой болезни кожи, относительно редкой, наблюдается появление пузырьков, схожих, по-видимому, с пузырьками zona, но менее многочисленных и не сгрупированных, которые повторяются через разные промежутки в продолжение нескольких лет на протяжении одного или нескольких нервов или на ограниченной части нерва, чаще всего на руках и пальцах.
Эта высыпь может сопровождаться расстройствами чувствительности, вазомоторов, мышечной атрофией и т. д.
Гепрес эпидермиса наблюдается во всяком возрасте, но особенно в молодости и зрелом возрасте; его можно привить от человека к человеку и самому больному только в начале высыпи.
Пузырьки образуются в глубине мальпигиева слоя вследствие некроза клеток и межклеточного отека без баллонизации; под ними появляется инфильтрация многоядерными лейкоцитами, которые быстро проникают в полость пузырька.
В настоящее время считают, что герпес кожи вызывается фильтрующимся вирусом. Этот вирус, неизвестно где, когда и каким образом полученный, встречается так часто даже у людей, не имевших герпетических высыпей, что его можно считать почти вездесущим.
Он остается латентным у большинства; только у некоторых он выявляется посредством герпетической высыпи под влиянием случайных причин, которые представляют известный интерес.
Так, несомненно, существуют болезни кожи травматического происхождения; зубным врачам, например, хорошо известен герпес, который образуется вокруг рта после зубных операций; также herpes нередко появляется на вульве после дефлорации. В обоих случаях больные начинают бояться, что их заразили.
Многие случаи herpes, рецидивирующего непериодически,, зависят от очага местной инфекции в одной из близлежащих полостей; зубные альвеолиты, рино-фарингиты, синуситы, отиты и т. д. дают болезни губ, носа или ушей; уретриты, простатиты, метриты и т. д.
С другой стороны, хорошо известны высыпи в течение или в конце острых инфекционных заболеваний: пневмоний, цереброспинального эпидемического менингита, гриппа и т. д. Это проявление инфекционных болезней.
Очень часто после нескольких дней сильной лихорадки появляется на губах, во рту или в зеве, что дало повод, говорить о существовании герпетической лихорадки; вероятно, тут дело идет о неопределенной инфекции, которая вызвала к жизни латентный в организме герпетический вирус.
Таков же, вероятно, патогонез болезни кожи, который часто наблюдается при отравлениях бензолами, окисью углерода, спиртом, эфиром, кокаином или некоторыми лекарствами даже в терапевтических дозах.
В общем, всякие пертурбации инфекционного, токсического, эндокринного, нервного и т. п. характера способны вызвать высыпь у людей с этим вирусом, т. е. у огромного большинства.
источник
Актиномикоз – хроническое инфекционное неконтагиозное заболевание, поражающее чело-
века и животных, вызываемое актиномицетами .
Заболевание наблюдается во всех странах мира. Больные актиномикозом составляют до 10% среди больных хроническими тонными процессами. Мужчины болеют в 2 раза чаще женщин, возраст больных колеблется от 20 до 40 лет.
Этиология и патогенез. Возбудитель актиномикоза
– анаэробные лучистые грибки – актиномицеты, чаще Actinomyces israeli. Наибольшее признание получила гипотеза эндогенного заражения, при которой лучистые грибки, постоянно сапрофитирующие в организме (в полости рта, желудочно-кишечном тракте, верхних дыхательных путях), приобретают патогенные свойства. Возникновению заболевания способствуют ослабление иммунитета, хронические инфекции, переохлаждение и др. Защитные свойства слизистой оболочки нарушаются за счет местных воспалительных процессов, микротравм. Возможно также экзогенное инфицирование открытых травм, развитие актиномикоза в эпителиальном копчиковом ходе, бронхиогенных свищах с последующим распростра-
нением на окружающие ткани.
Вокруг внедрившихся возбудителей в подслизистый слой или подкожную клетчатку образуется специфическая гранулема – актиномикома с распадом и нагноением и образованием рубцовой (хрящеподобной) ткани.
Клиническая картина. Актиномикоз поражает органы дыхания, пищеварительный тракт, параректальныс ткани, мочеполовые органы, кости, кожу. Актино-
микоз кожи может быть первичным и вторичным и протекает в виде нескольких форм (узловатая, бугорковая, язвенная и др.).
Узловатая форма актиномикоза характеризуется образованием плотного, малоподвижного безболезненного узла диаметром 3—4 см и более, который по мере роста выступает над уровнем кожи и спаивается с ней, отчего кожа приобретает темно-красный цвет с фиолетовым оттенком. Рядом могут образовываться новые очаги. Узлы склонны к абсцедированию и образованию свищей, через которые изливается гнойное содержимое часто с желтоватыми зернами – друзами актиномицета. Одни свищи рубцуются, другие возникают вновь. Процесс носит упорный хронический многолетний характер и локализуется главным образом в области щечной, подподбородочной, поднижнечелюстной областях, в области промежности, межъяго-
дичной складки, ягодиц. При бугорковой форме, которая обычно развивается при первичном актиномикозе кожи, высыпания представляют собой плотные, полушаровидные темно-красные бугорки диаметром 0,5 см, не сливающиеся между собой и вскрывающиеся с выделением капли гноя из образовавшегося свищевого хода и покрывающиеся буро-желтыми корками. Процесс имеет тенденцию поражать подкожную клетчатку и распространяться на соседние топографические области.
Язвенная форма отмечается у ослабленных больных, у которых на месте абсцедировавшпх инфильтратов формируются язвы с мягкими подрытыми неровными краями и вялыми грануляциями на дне.
Диагноз ставится на основании клинической картины, подтвержденной бактериоскопией и культурально.
Лечение: актинолизат внутримышечно по 3—4 мл или внутрикожно начиная с 0,5 мл до 2 мл 2 раза в неделю, на курс 20—25 инъекции, иммунокорректоры, антибиотики широкого спектра действия (в случае присоединения вторичной инфекции). хирургическое иссечение очагов поражения вместе с подкожной клетчаткой.
ВИРУСНЫЕ ДЕРМАТОЗЫ – группа заболеваний кожи и слизистых оболочек (иногда в сочетании с поражением внутренних органов), вызываемая проникновением, репродукцией и обсеменением вирусов. Вирусные дерматозы включают: герпес простой, герпес опоясывающий, бородавки и контагиозный моллюск.
Вирусы обладают собственным геномом и способностью к интенсивному росту и размножению лишь в клетках высокоорганизованных организмов. Являясь субмикроскопическими, внутриклеточными паразитами, они способны поражать клетки высших млекопитающих, растении, насекомых, микроорганизмов. Для вирусов характерны две формы существования: внеклеточная (покоящаяся) и внутриклеточная (вегетативная или репродуцирующаяся).
Вирусы подразделяются на простые и сложные, первые из которых состоят из белка и нуклеиновой кислоты, вторые – кроме этого, содержат липиды, углеводы и другие компоненты.
Установлено, что у всех видов вирусов герпеса существует группоспецифический нуклеокапсидный ан-
тиген, а также несколько типоспецифических антигенов, связанных как с нуклеокапсидами, так и с липопротеидной оболочкой, что дает им возможность вступать в перекрестные реакции.
Семейство Herpesviridae представляет собой ДНКгеномные вирусы, которые подразделяются на три подсемейства (α, β, γ). Вирусы, выделенные от хозяина, обозначаются арабскими цифрами (например, вирус простого герпеса ВПГ-1, ВПГ-2). В природе вирусы передаются от одного хозяина к другому. При паразитировании у высших млекопитающих и человека четко выявляется выраженный тропизм различных вирусов к поражению определенных органов и тканей (пневмотропные, нейротропные, нейро-дермат- ропные, дерматропные).
Известно, что герпесвирусы широко распространены. По данным ВОЗ, заболеваемость вирусом простого герпеса занимает второе место после гриппозной инфекции. Герпесвирусы термолабильны и инактивируются в течение 30 мин при температуре +52 оС, длительно сохраняют жизнеспособность при —70°С, устойчивы к воздействию ультразвука, неоднократному замораживанию и оттаиванию, однако легко инактивируются под действием рентгеновских и УФ лучей, спирта, органических детергентов, протеолитических ферментов и желчи. Наиболее оптимальный для их
источник
Разнообразные микроорганизмы, заселяя практически любую природную среду, незримо сопутствуют человеку на протяжении всей его жизни. Обитая в почве, воде, воздухе, на растениях, на стенах жилых и производственных помещений, микроорганизмы постоянно контакт
Разнообразные микроорганизмы, заселяя практически любую природную среду, незримо сопутствуют человеку на протяжении всей его жизни. Обитая в почве, воде, воздухе, на растениях, на стенах жилых и производственных помещений, микроорганизмы постоянно контактируют с человеком. И, как следствие, некоторые из них приспособились к жизни на коже, слизистых и внутренних полостях человека (желудочно-кишечном тракте, верхних отделах дыхательных путей, урогенитальных путей и т. п.), образуя в местах обитания сложные ассоциации со специфическими взаимоотношениями. Организм человека в норме содержит сотни видов микроорганизмов: бактерии, простейшие, вирусы, грибы. Условно-патогенные микроорганизмы составляют нормальную микрофлору человека, не причиняя ему вреда. Термин «нормальная микрофлора» объединяет микроорганизмы, более или менее часто выделяемые из организма здорового человека. Провести четкую границу между сапрофитами и патогенными микробами, входящими в состав нормальной микрофлоры, часто невозможно. Все микробы, обитающие в организме человека, одновременно пребывают в этих двух состояниях. Любой из них может быть причиной инфекционных процессов. Безобидные «помощники» (лактобактерии, бифидобактерии) при высокой степени колонизации способны вызывать заболевания. И наоборот, патогенные бактерии (пневмококки, менингококки, клостридии) колонизируя поверхности органов человека, не вызывают инфекции, чему способствуют конкуренция сформировавшейся ранее микрофлоры и защитные свойства макроорганизма.
Одним их таких «двойных» агентов нормобиоты человека являются актиномицеты.
Они широко распространены в окружающей среде: в почве, воде, в том числе в водопроводной и ключевой, в горячих минеральных источниках, на растениях, на каменистых породах и даже в пустынях. В организме человека актиномицеты сапрофитируют на коже, в ротовой полости, зубном налете, лакунах миндалин, верхних дыхательных путях, бронхах, на слизистой оболочке желудочно-кишечного тракта, влагалища, анальных складок и т. д.
Термин актиномицеты (устаревшее название лучистые грибки) распространяется в настоящее время на широкий круг грамположительных аэробных и микроаэрофильных бактерий, обладающих способностью к формированию ветвящегося мицелия с характерным спороношением, атакже палочек неправильной формы и кокковидных элементов, которые образуются в результате фрагментации мицелия.
К актиномицетам относятся бактерии родов Actinomyces, Actinomadura, Bifidobacterium, Nocardia, Micromonospora, Rhodococcus, Streptomyces, Tsukamurella и др.
Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют снижение иммунозащитных сил организма, наличие тяжелых инфекционных или соматических заболеваний (хронической пневмонии, гнойного гидраденита, диабета и т. д.), воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта, оперативные вмешательства, длительное применение внутриматочных контрацептивов, переохлаждение, травмы и др.
В таких случаях развивается актиномикоз — хроническое гнойное неконтагиозное заболевание, обусловленное формированием характерных синюшно-красных, а затем багровых инфильтратов плотной консистенции с множественными очагами флюктуации и свищами с гнойным отделяемым в мягких и костных тканях практически любых локализаций. Длительность инкубационного периода может колебаться от 2–3 недель до нескольких лет (от времени инфицирования до развития манифестных форм актиномикоза).
Ведущим в развитии актиномикоза является эндогенный способ, при котором возбудитель проникает в ткани из мест его сапрофитического обитания, чаще всего через пищеварительный тракт и полость рта (кариозные зубы, десневые карманы, крипты миндалин). Наиболее благоприятные условия для внедрения актиномицетов создаются в толстой кишке, вследствие застоя пищевых масс и большей вероятности травматизации стенки. При экзогенном способе возбудители проникают в организм из окружающей среды аэрогенно или при травматических повреждениях кожи и слизистых оболочек.
Распространение актиномицетов из первичного очага поражения происходит контактным путем по подкожной клетчатке и соединительнотканным прослойкам органов и тканей. Возможен также и гематогенный путь при прорыве актиномикотической гранулемы в кровеносный сосуд.
Основными возбудителями актиномикоза являются Actinomyces israelii, A. bovis, Streptomyces albus, Micromonospora monospora; нокардиоза («атипичного актиномикоза») и мицетомы — Nocardia asteroides, N. brasiliensis. Список выявляемых патогенных актиномицетов расширяется. В современной литературе все чаще описываются случаи актиномикоза, вызванного редкими видами: Actinomyces viscosus, A. graevenitzii, A. turicensis, A. radingae, A. meyeri, A. gerencseriae, Propionibacterium propionicum и др.
В возникновении и формировании актиномикотического процесса также существенную роль играют сопутствующие аэробные и анаэробные бактерии. Большинство случаев актиномикоза обусловлены полимикробной флорой. Обычно наряду с актиномицетами выделяют Staphylococcus spp., Streptococcus spp., Fusobacterium spp., Capnocytophaga spp., Bacteroides spp., представителей семейства Enterobacteriaceae и др. Присоединение гноеродных микроорганизмов обостряет течение актиномикоза, изменяет его клиническую картину, способствует распространению процесса.
Клиническая картина актиномикоза разнообразна, встречается во всех странах в практике врачей различных специальностей (стоматологов, хирургов, дерматологов, гинекологов и др.). Основные локализации — челюстно-лицевая (до 80%), торакальная, абдоминальная, параректальная, мицетома (мадурская стопа). Кроме того, актиномикотические поражения проявляются не только в классическом виде с характерной инфильтрацией тканей, абсцессами и свищами, но и в виде доминирующей патогенной флоры неспецифического воспалительного процесса, осложняющего течение основного заболевания.
Актиномицеты могут играть активную роль в этиологии хронического тонзиллита. Небные миндалины колонизируются актиномицетами при хроническом тонзиллите и в ассоциации с другими бактериями часто провоцируют воспалительные реакции. Вследствие стоматологических процедур может возникнуть актиномикотическая бактеримия полости рта. В 30% случаев от 80% выявленных бактеримий определяется актиномикотическая природа стоматита, этиологическими агентами которого являются сапрофиты ротовой полости — A. viscosus, A. odontolyticus и A. naeslundi. Присоединяясь к местной патогенной флоре, актиномицеты способствуют развитию длительно незаживающего воспалительного процесса при угревой сыпи, трофических язвах, гиперемиях, мацерациях и мокнутиях на коже. Обладая высокой степенью колонизации кишечника, они являются одним из основных агентов дисбактериоза. Обобщая все вышеизложенное, нужно отметить, что бактерии из обширной группы актиномицетов могут фигурировать как участники любых инфекционных и воспалительных проявлений организма человека от дерматита до эндокардита.
Таким образом, актиномикоз, отличающийся многообразием локализаций и клинических проявлений, нужно своевременно диагностировать и возможно эффективно лечить, зная закономерности патогенетического развития, предрасполагающих факторов инфицирования, характеристик возбудителей и методов лечения.
Однако диагностика и лечение заболеваний, связанных с участием актиномицетов, являются предметами единичных специализированных лабораторий и клиник в мире. Трудности в их дифференциальной диагностике служат препятствием широкой известности этих микроорганизмов в клинической практике.
Диагностика актиномикоза
Достоверным признаком актиномикоза является обнаружение характерных актиномикотических друз в виде маленьких желтоватых зерен, напоминающих крупинки песка, в гное из свищей, в биоптатах пораженных тканей. В нативном (не окрашенном) и гистологических препаратах друзы хорошо видны на фоне гнойного детрита в виде лучистых образований с более плотным гомогенно-зернистым центром из тонкого, густо переплетенного мицелия (фото 1). За способность образовывать радиально расположенные нити мицелия, часто с «колбочками» на концах, актиномицеты и были названы в свое время «лучистыми грибами». Ведущее значение в образовании друз — тканевых колоний актиномицетов — имеет ответная реакция макроорганизма на антигены, секретируемые актиномицетами в окружающую среду. Друзообразование способствует замедлению диссеминации возбудителя в пораженном организме, а также локализации патологического процесса. Для актиномикоза характерны специфические тканевые реакции: гранулематозное продуктивное воспаление, лейкоцитарная инфильтрация, микроабсцессы, «ячеистая» структура тканей, специфическая гранулема, окруженная полинуклеарами, гигантскими и плазматическими клетками, лимфоцитами и гистиоцитами.
В организме больных друзы развиваются не на всех этапах заболевания и свойственны не каждой разновидности «лучистого гриба», поэтому их находят не всегда, и отсутствие друз на начальных этапах диагностики не отрицает актиномикоз. Кроме того, эти образования способны спонтанно лизироваться, обызвествляться, деформироваться, кальцинироваться и подвергаться другим дегенеративным изменениям.
Друзы не образуются при нокардиозе. В тканях Nocardia обнаруживается в виде тонких нитей мицелия 0,5–0,8 мкм и палочковидных форм такой же толщины. Благодаря своей кислотоустойчивости Nocardia хорошо окрашивается по Граму–Вейгерту в синий цвет и по Цилю–Нильсену — в красный: все это позволяет проводить дифференциальную диагностику между актиномикозом и нокардиозом, т. к. это диктуется различием методов лечения при этих болезнях.
Важное значение для верификации актиномикоза любых локализаций имеет микробиологическое исследование, которое включает микроскопию и посев патологического материала на питательные среды. Оптимальная температура для роста 35–37°С.
При микроскопии клинического материала и выросших культур, окрашенных по Граму или метиленовой синькой, актиномицеты выглядят как ветвистые нити длиной 10–50 мкм или представлены полиморфными короткими палочками 0,2–1,0×2–5 мкм, часто с булавовидными концами, одиночные, в парах V- и Y-образной конфигураций и в стопках. Грамположительные, но часто окрашивание не типичное, в виде четок.
Многие аэробные актиномицеты хорошо растут на обычных бактериологических средах — мясо-пептонном, триптиказо-соевом, кровяном и сердечно-мозговом агарах. Для выявления микроаэрофильных видов используют тиогликолевую среду. Культуральные признаки актиномицетов весьма разнообразны. На плотных агаровых средах колонии по размерам напоминают бактериальные — диаметром 0,3–0,5 мм. Поверхность колоний может быть плоской, гладкой, бугристой, складчатой, зернистой или мучнистой. Консистенция тестовидная, крошковатая или кожистая. Многие актиномицеты образуют пигменты, придающие колониям самые различные оттенки: сероватые, синеватые, оранжевые, малиновые, зеленоватые, коричневые, черновато-фиолетовые и др.
Клинические аэробные изоляты, например Nocardia asteroids и Streptomyces somaliensis, на богатой питательной среде дают так называемый атипичный рост — плотные кожистые колонии, обычно не опушенные столь типичным для штаммов воздушным мицелием и без спороношения. Для проявления дифференцировки, образования характерных спор и пигментов требуются специальные среды: с коллоидным хитином, почвенным экстрактом или отварами растительных материалов.
В жидкой питательной среде чистые культуры микроаэрофильных актиномицетов образуют взвешенные в субстрате беловатые «комочки». Среда остается прозрачной. При бактериальных примесях — среда мутная, гомогенная.
Описание клинических случаев «нетипичного» актиномикоза
За период 2007 года под нашим наблюдением находилось 25 больных с различными клиническими формами актиномикоза. Среди обследованных пациентов было 12 женщин и 13 мужчин (в возрасте 15–25 лет — 4 человека, 26–35 лет — 4 человека, 36–45 — 2, 46–55 — 5 человек и 56–66 лет — 10 человек).
Помимо «классического» актиномикоза челюстно-лицевой, подмышечной и паховой областей в свищевой стадии нами были диагностированы актиномикотические осложнения различных патологических процессов. Так, например, актиномицеты обнаруживались в вагинальном отделяемом у больной с неспецифическим кольпитом и вульвовагинитом, что серьезно утяжеляло течение основного заболевания, требовало проведения неоднократного курса противовоспалительной терапии. Актиномицеты в диагностически значимом количестве были выявлены при воспалительных процессах в полости рта (в соскобах с зева, миндалин, языка), при отомикозе, при длительно незаживающих мацерациях и гиперемии кожи в перианальной области, со слизистых оболочек ампулы прямой кишки. Присоединение актиномицетов к гноеродной микробиоте трофических язв значительно утяжеляло течение заболевания, осложняло процесс лечения таких больных, замедляя регрессию очагов поражения. У пациентов с угревой болезнью при вскрытии очагов воспаления в себуме нередко обнаруживались актиномицеты, присутствие которых способствовало развитию затяжного течения заболевания.
Под нашим наблюдением находилась больная К., 43 лет с редким случаем первичного актиномикоза кожи мягких тканей паховых областей, свищевая форма.
Больна в течение 1 года, когда появились изменения в паховой области слева вследствие постоянного натирания кожи неудобным нижним бельем. К врачам не обращалась. Ухудшение в декабре 2007 г., когда появились 2 язвы, свищи с гнойным отделяемым. Консультирована дерматологом, который заподозрил неопластический процесс. Обследована онкологом, паразитологом. Диагноз онкологического или паразитарного заболевания установить не удалось. Направлена к микологу с подозрением на глубокий микоз. При осмотре: очаг поражения расположен в левой паховой области размером около 1,7×5 см, функционируют 2 свища со скудным гнойным и сукровичным отделяемым. Больная обследована в микологической лаборатории института им. Е. И. Марциновского ММА им. И. М. Сеченова на актиномикоз и бактериальную инфекцию. В исследуемом патологическом материале при микроскопии препаратов обнаружены актиномицеты, палочки, кокки, лептотрихии. При посеве гнойного отделяемого из свищей на питательные среды получен рост актиномицетов и кокковой флоры.
Диагноз актиномикоза кожи и мягких тканей верифицирован. Больная проходит наблюдение и лечение у миколога.
Больной Н., 24 лет с диагнозом угревая болезнь, актиномикоз (фото 2).
Жалобы на высыпания на коже туловища с детства. Достоверно можно говорить о давности заболевания 10 лет, когда в 14-летнем возрасте был установлен диагноз угревая болезнь. Больной лечился наружными средствами и антибиотиками различных групп с временным эффектом. Общее состояние в настоящее время осложнилось хроническим гастритом. При осмотре: кожа туловища, лица, спины поражены воспалительными элементами (папуло-пустулезная сыпь, открытые и закрытые комедоны), в некоторых местах сливного характера, инфильтрация кожи и мягких тканей. При микроскопическом исследовании себума из элементов угревой сыпи у больного обнаружены кокки и единичные палочки. В посеве из исследуемого материала в условиях микологической лаборатории (фото 3).
Диагноз: угревая болезнь, актиномикоз лица, туловища, спины кожи и мягких тканей вторичного характера, инфильтративная форма в стадии умеренно выраженного обострения. В настоящее время больному проводится лечение микологом в поликлинике института им. Е. И. Марциновского ММА им. И. М. Сеченова.
Лечение больных актиномикозом проводится комплексное в различных сочетаниях в зависимости от локализации и клинических проявлений — препаратами йода, антибиотиками, иммунокоррегирующими и общеукрепляющими средствами, актинолизатом, проводят местное лечение мазями, физиотерапевтическими процедурами и хирургическим вмешательством.
Йодистые препараты (до 3 г йодистого калия в день), ранее доминирующие в терапии актиномикоза, в настоящее время могут применяться в комбинации с антибиотиками или рентгенотерапией, как дополнительное средство для размягчения и рассасывания инфильтрата.
Ведущее место в лечении актиномикоза занимают антибиотики. Наиболее часто используются антибактериальные препараты из группы тетрациклинов, пенициллинов, карбопенемов, линкозаминов, аминогликозидов, цефалоспоринов, действующими веществами которых являются гентамицин, амикацин, тобрамицин, линкомицин, левофлоксацин, цефаклор, цефалексин. Хорошо себя зарекомендовали препараты «Панклав», «Флемоксин Солютаб», «Юнидокс Солютаб» и др. Необходим длительный курс антимикробной терапии (от 6 месяцев до 1 года) и высокие дозы препаратов. Традиционная терапия актиномикоза включает внутривенное введение пенициллина в дозе 18–24 миллионов ЕД ежедневно в течение 2–6 недель, с последующим пероральным приемом пенициллина, амоксициллина или ампициллина в течение 6–12 месяцев. В более легких случаях, в частности при шейно-челюстно-лицевом актиномикозе, достаточно менее интенсивного лечения короткими курсами антибактериальной терапии. Имеется опыт эффективного краткосрочного лечения актиномикоза имипенемом в течение 6–10 недель и цефтриаксоном ежедневно в течение 3 недель. Антимикробную терапию продолжают некоторое время после исчезновения симптоматики для предотвращения рецидива.
При лечении актиномикоза также необходимо учитывать присоединяющуюся патогенную микрофлору, которая может проявлять повышенную резистентность к антибиотикам, что объясняется длительным предшествующим применением различных химиопрепаратов. С целью воздействия на сопутствующую флору используют метронидазол (Метрогил, Трихопол, Эфлоран) и клиндамицин (Далацин, Климицин). Хороший противовоспалительный эффект показывает применение сульфаниламидных препаратов (ко-тримоксазол, сульфадиметоксин, сульфакарбамид). При присоединении микотической инфекции назначают противогрибковые препараты: флуконазол, итраконазол, тербинафин, кетоконазол и др.
Иммунокоррегирующие средства. Для коррекции иммунодефицита показан Диуцифон внутрь — по 0,1 г 3 раза в день или внутримышечно в виде 5%-го раствора по 5 мл через день в течение 3–4 недель. По нашему мнению, также хорошо зарекомендовал себя иммунокоррегирующий препарат «Циклоферон» — 2 мл внутримышечно через день, 10 дней.
Общеукрепляющая терапия стимулирует реактивность организма и повышает эффективность иммунотерапии. Дезинтоксикационная терапия проводится внутривенными растворами Гемодеза, 5% раствором глюкозы и др. С целью активации регенерации применяется аутогемотерапия — еженедельно, всего на курс 3–4 переливания. Витамины назначают в среднетерапевтических дозах.
Иммунотерапия Актинолизатом способствует накоплению специфических иммунных тел и улучшает результаты лечения, позволяя снизить объем антибактериальных средств и избежать нежелательных побочных воздействий. Актинолизат вводят внутримышечно 2 раза в неделю по 3 мл, на курс 25 инъекций, курсы повторяют 2–3 раза с интервалом в 1 месяц.
В качестве местной терапии показано мазевое лечение с антибактериальными препаратами указанных групп, промывание свищей растворами антисептиков, препаратами фуранового типа, введение 1%, 2%, 5% спиртового раствора йода, которые способствуют очищению актиномикозных очагов и ликвидации воспалительных явлений.
Физиотерапевтические процедуры. В стадии формирования очага проводят электрофорез кальция хлорида и Димедрола. После вскрытия очагов при остаточных инфильтратах назначают электрофорез йода, Лидазы, флюкторизацию. Ультразвук применяется непосредственно на область очага поражения по общепринятой схеме в течение 12–25 дней (в зависимости от состояния больного и очага поражения) с интервалами в 3–4 месяца.
Хирургическое лечение проводится на фоне консервативной терапии и заключается в радикальном иссечении очагов поражения в пределах видимо здоровых тканей. При невозможности проведения радикальной операции (например, при шейно-челюстно-лицевом актиномикозе) показано вскрытие и дренирование очагов абсцесса.
источник
Herpes simplex — герпес простой или пузырьковый лишай известен человечеству с античных времен, а название «герпес» имеет греческое происхождение – «ползти», «подкрадываться», что полностью соответствует клиническим проявлениям заболеваний, вызванных вирусом простого герпеса (ВПГ). Благодаря типичной клинической картине, диагностика простого герпеса является достаточно простой задачей. В сомнительных случаях проводят исследование отделяемого герпетических везикул. Лечение простого герпеса сводится к местному или системному назначению антигерпетических препаратов на основе ацикловира, при необходимости проводится иммуномодулирующая терапия.
Herpes simplex — герпес простой или пузырьковый лишай известен человечеству с античных времен, а название «герпес» имеет греческое происхождение – «ползти», «подкрадываться», что полностью соответствует клиническим проявлениям заболеваний, вызванных вирусом простого герпеса (ВПГ). Заболевания, причиной которых является вирус простого герпеса, довольно распространенны, некоторые осложнения инфекции заканчиваются летальным исходом. Данные центра по контролю заболеваемости в США регистрируют около полумиллиона случаев герпетической инфекции в год, отсюда можно предположить, что носителями герпетической инфекции являются от 2 до 20 млн. американцев. В Англии рост заболеваемости герпетической инфекции гениталий превышает другие инфекции, передающиеся половым путем. В Скандинавских странах, простой герпес обнаруживают примерно у 8% женщин, обратившихся к венерологу. В нашей стране нет статистических данных о заболеваемости герпеса, но герпетическая инфекция распространена повсеместно, на это указывают данные частных обследований на носительство вируса простого герпеса.
Рецидив герпетической инфекции происходит в случае реактивации вируса, это возможно после переохлаждений, перегревания, при пониженном иммунитете, в частности герпетическая инфекция является специфическим осложнением при ВИЧ-инфекции. Высыпания, вызванные серотипом 1 вируса герпеса, обычно локализуются в носогубной области, так же вирус проявляется в виде кератоконъюктивита, а высыпания, вызванные ВПГ-2, локализуются в области гениталий. Но, учитывая особенности полового поведения, локализация высыпаний может быть прямо противоположной. Поэтому герпес требует проведения серологических исследований для установления серотипа.
Группа вирусов герпеса включает в себя 4 сходных по морфологии вируса: ВПГ (герпес простой), varicella-zoster – вирус-возбудитель опоясывающего лишая и ветряной оспы, вирус Эпштейна-Барра и цитомегаловирус; в 1962 году выявлено, что вирус простого герпеса имеет два серотипа – серотип 1 и серотип 2. Серологические исследования подтверждают, что к концу 18 месяца жизни, практически каждый человек контактировал с ВГП-1, входными воротами же как правило, являются дыхательные пути. После чего вирус проникает в клетки ганглия тройничного нерва, но в течение жизни может ни разу не вызвать клинических проявлений инфекции.
С ВПГ-2 первый контакт обычно наступает в пубертатном периоде при начале сексуальных отношений. При этом после внешних проявлений, которых может и не быть, вирус так же переходит в неактивную форму и в клетках сакрального ганглия способен сохраняться длительное время.
Простой герпес, особенно второго типа обладает онкогенными свойствами, что имеет большое значение, учитывая распространенность инфекции. Уровень заболеваемости герпетической инфекции примерно одинаков во всех возрастных группах и одинаково распространен вне зависимости от пола. Клинические проявления же зависят от локализации и размера очага поражения, а так же от общего состояния иммунной системы.

При локализации процесса пузыри на участках кожи, не подверженных мацерации и трению, ссыхаются в желтовато-серую корку, которая самостоятельно отпадает через 5-7 дней. А на месте пузырька остается пигментированный участок, по истечению некоторого времени приобретающий нормальную окраску.
На слизистых, а так же на тех участках, которые подвержены мацерации или трению пузырьки вскрываются, вследствие чего образуются эрозии полициклического очертания с ярко-красным дном. Высыпания сопровождаются жжением, болью и чувством покалывания, в случае если высыпаний достаточно много – происходит отек близлежащих тканей. Общее состояние пациента при инфекции, вызванной вирусом простого герпеса не страдает, но в отдельных случаях может отмечаться озноб, мышечные боли и субфебрильная температура. В целом, процесс протекает 10-14 дней, при присоединении вторичной инфекции длительность заболевания увеличивается.
Вирус простого герпеса может вызывать герпетический стоматит, клиническими проявлениями которого являются поражения слизистой оболочки рта, губ, щек, десен и неба. Небольшие группы мелких пузырьков возникают на отекшей и гиперемированной слизистой оболочке. Пузырьки вскрываются в первые несколько часов, оставляя эрозии, которые из-за слияния имеют мелкофестончатые очертания. Через 2-4 дня эрозии покрываются нежной фиброзной пленкой, а затем эпителизируются. Герпетический стоматит, не осложненный другими инфекциями, протекает 6-14 дней, общее состояние пациента при этом удовлетворительное, но отмечается болезненность в полости рта и гиперсаливация.

У некоторых пациентов возможны рецидивы герпетической инфекции в зависимости от сезонности или же без связи со временем года; при пониженном иммунитете рецидивы могут возникать несколько раз в месяц. Клинические проявления рецидивирующего герпеса зависят от локализации, общего состояния пациента, но не отличаются от проявлений герпеса простого.
Основой патогенеза рецидивирующего герпеса являются предрасполагающие факторы: переохлаждение или же перегрев организма, общие и простудные заболевания, ранее перенесенные инфекционные заболевания, а так же все заболевания, которые ослабляют клеточный иммунитет. У женщин наблюдается связь между периодами менструального цикла и обострениями рецидивирующей герпетической инфекцией.
Диагностика заболеваний, вызванная вирусом простого герпеса, не составляет труда и в типичных случаях клинические проявления позволяют поставить точный диагноз. Но при локализации в области гениталий, герпетические язвы могут иметь сходство с твердым шанкром. Эрозия, вызванная вирусом герпеса, имеет полицикличные очертания и наблюдается тенденция к слиянию мелкопузырьковых элементов, отсутствует специфичная для шанкра инфильтрация, на основе этого и происходит их дифференциация. Простой герпес, в отличие от сифилиса, протекает остро и в большинстве случаев носит рецидивирующий характер. В сомнительных случаях прибегают к лабораторной диагностике и тестируют отделяемое эрозии на наличие бледной трепонемы.
Герпес, локализирующийся на слизистой рта и протекающий по типу стоматита, следует дифференцировать от вульгарной пузырчатки и от многоформной экссудативной эритемы, которая имеет сезонное течение и рецидивирует весной и осенью. Диагностика герпетического стоматита основывается на клинических проявлениях. Для стоматита, вызванного вирусом простого герпеса, характерен отек и гиперемия слизистой рта, возникновение крупных пузырей, склонных к слиянию. Пузыри в течение нескольких часов вскрываются, а на их месте остаются эрозии с фестончатым краем, сверху прикрытые фиброзной пленкой. Если поражается красная кайма губ, то экссудат из серозного быстро переходит в кровянистый, высыпания же ссыхаются в единые кровянистые корочки. Отмечается потеря аппетита, гиперсаливация и болезненность при приеме пищи. Высыпания при пузырчатке обыкновенно располагаются единично на не склонной к отечности слизистой, эпителизации и образования фиброзной пленки так же не происходит, в мазках с эрозированной поверхности обнаруживают акантолитические клетки, а симптом Никольского положительный, чего при инфицировании вирусом герпеса не наблюдается.
Если требуется подтверждение диагноза на присутствие вируса герпеса, то в первые несколько дней от начала заболевания цитологические исследования наиболее информативны. Материал берется методом соскоба и окрашивается по Романовскому-Гимзе, после окрашивания четко видны гигантские многоядерные клетки с базофильной цитоплазмой. Ядра внутри клеток расположены скученно, образуя наслоения, и внешне напоминают единый конгломерат. Если произошло нечеткое окрашивание, то ядра могут не иметь четких очертаний, что не затрудняет подтверждение диагноза простой герпес. Дополнительно проводится ПЦР-исследование на вирус простого герпеса, реакция иммунофлуоресценции (РИФ) и исследование на противогерпетические антитела путем иммунно-ферментного анализа (ИФА).
Лечение рецидивирующего герпеса заключается в иммунореабилитации пациентов, это помогает добиться снижения рецидивов или стойкой ремиссии. Герпес простой не терпит монотерапии, так как она является нецелесообразной, к ней прибегают только для лечения острой фазы заболевания. Если же использовать подобную терапию в качестве единственного метода лечения, то постоянный прием препаратов типа ацикловира и валацикловира, использование мазей напоминают замкнутый круг, из которого невозможно вырваться, а стрессовые ситуации лишь усугубляют состояние пациента.
Комплексное лечение инфекции, вызванной вирусом простого герпеса, в короткие сроки позволяет купировать процесс и привести к стойкой ремиссии. В начальной фазе рецидива назначается курс препаратов супрессоров, например ацикловир, валацикловир. Принятие этих препаратов в течение 5-7 дней резко снижает количество вирусов герпеса в организме. После этого назначаются имуннотерапевтические препараты, в виде курсов рекомбинантных альфаинтерферонов или/и иммуномодуляторов. Длительность курса зависит от тяжести инфекции и от состояния иммунной системы пациента. В тяжелых случаях альфа-интерферон принимают 10 дней и более. По истечению 1-2 месяца после купирования процесса целесообразным является применение герпетической вакцины, что позволяет добиться стойкой ремиссии.
Эффективность вакцинации зависит от состояния иммунитета, от назначенной схемы и от кратности введения препарата. Вакцину вводят внутрикожно с образованием специфической «апельсиновой корочки» на месте введения. Но отсутствие своевременной ревакцинации существенно снижает эффективность всего многомесячного курса лечения, поэтому следует проводить ревакцинацию против вируса простого герпеса, не нарушая сроков.
Самостоятельное применение герпетической инактивированной вакцины должно быть исключено, так как, несмотря на всю простоту, процедура требует определенных условий и знаний медицинского персонала, а инструкция по применению не содержит всей необходимой информации. Отрицательное мнение о вакцине основывается на том, что она несколько повышает возможность возникновения опухоли, но персистирующая инфекция, вызванная вирусом герпес простой, способна причинить более серьезный вред иммунной системе.
В состав вакцины входят инактивированные вирусы ВПГ-1 и ВПГ-2, которые, как и обычные серотипы простого герпеса могут трансформироваться, что по заключениям некоторых исследований способно индуцировать рак шейки матки в единичных случаях. Но вакцина и присутствующий в организме вирус имеют одинаковую способность индуцировать развитие онкологических процессов, а потому, пациентам, у которых обнаружен герпес, вакцинация не несет дополнительной опасности развития индуцированного рака. Для предотвращения образования опухолей надежным способом является применение профилактических специфических противораковых вакцин. Из физиотерапевтических методов в лечении простого герпеса применяют УФО-облучение, лазеротерапию, ОКУФ, инфракрасное облучение и др.
источник