Актиномикоз — (лучисто-грибковая болезнь, псевдомикоз, актинобактериоз, глубокий микоз) — инфекционное дерматологическое заболевание кожи, происходщее с развитием бактерий Actinomycetes и сопровождающееся гнойничковыми поражениями эпидермиса, костей и внутренних органов у человека. Болезнь развивается постепенно, а при несвоевременном вмешательстве может привести к появлению гранулем, абсцессов и свищевых ходов. 70-80% случаев содержит вторичную бактериальную флору, осложняющую симптомы заболевания с нарушением работы пораженных участков, развитием анемии, интоксикации и амилоидоза.
Актиномикоз составляет 5-10% из всех хронический гнойных заболеваний. Из них 20% — висцеральные поражения и 80% — поражения лица и шеи. Независимо от очага воспаления для данного заболевания характерно развитие плотного или доскообразного инфильтрата. В ряде случаев происходит присоединение к воспалительному процессу вторичной инфекции, вызывающей образование абсцесса или свищей.
Бактерии — возбудители актиномикоза — довольно живучие. Их можно найти как в почве, твердых породах, песке, так и в воде, на растениях и даже в среде с повышенной температурой до 65 С. Путями распространениях инфекции служат поврежденные участки кожи: царапины, ссадины, порезы. Вы не знали, но в организме человека актиномицеты присутствуют в изрядном количестве и заражение происходит через активацию уже находящихся в теле человека патогенных микробов.
На протяжении долгого времени источник заражения оставался загадкой. Термин «лучистый грибок» до сих пор рождает много вопросов. На сегодняшний день выявлено, что возбудители актиномикоза — грамположительные бактерии — микроаэрофильные, аэробные и анаэробные актиномицеты. В России распространено другое название — микроаэрофильные и аэробные актиномицеты.
В развитии дерматологического заболевания не последняя роль принадлежит микро-, макротравмам и хроническим воспалительным процессам.
Например, такие факотры как удаление зубов, периапикальные гранулемы, наличие слюнных камней, анатомических аномалий, носят немаловажный характер в развитии челюстно-лицевого актиномикоза. Для возникновения торакального актиномикоза благоприятно сказываются травмы грудной клетки и хирургические операции, а для актиномикоза — аппендэктомия, желчекаменная болезнь, ранения, ушибы, энтероколиты, каловые камни и т.п. 5% случаев воспаления аппендикса случается из-за сапрофитных актиномицетов. Очагом генитального актиномикоза нередко является использование внутриматочных спиралей, которые увеличивают шансы возникновения инфекций в 2 раза. Актиномикоз мочевыделительных путей идет наряду с наличием у пациента конкрементов или хронических воспалений в мочевых путях.
На начальной стадии болезнь протекает без видимых симптомов, однако без немедленного вмешательства болезнь может распространиться на близлежащие области тела, тем самым, ухудшить качество жизни человека.
Для актиномикоза характерно изменение цвета кожи в области шеи, паха и подмышечных впадинах и приобретении синюшного оттенка.
Известно, что аппендикс таит в себе актиномицеты; При формировании благоприятных условий, грибки активизируются и приводят к болезни, известной под названием аппендикулярный инфильтрат.
Иногда, только после разрыва свищевых каналов передней брюшной стенки с помощью специальных исследований диагностируют актиномикоз.
Гидраденит — гнойный воспалительный процесс, локализующийся в подмышечных и паховых впадинах усугубляется актиномикозом с поражением молочных желез. Независимо от геолокации актиномикоз зачастую сопровождается образованием многочисленных микроабсцессов и извитых свищевых ходов.
Наряду с основными симптомами актиномикоза нередко происходит развитие побочных эффектов, таких как хроническая гнойная интоксикация и прогностически неблагоприятный амилоидоз внутренних органов, нарушаются функции пораженных органов, зачастую диагностируют анемию. Реже встречается актиномикоз с поражением среднего уха, сосцевидного отростка, ушной раковины, миндалин, носа, крыловидно-челюстного пространства, щитовидной железы, орбиты и слизистой глаз, языка и слюных желез.
Вместе с инфекционными осложнениями болезнь может неблагоприятно повлиять на работу головного и спинного мозга, перикарда, печени и других областей организма человека.
Актиномикоз имеет следующие стадии:
1. Инфильтративная.
2. Стадия абсцедирования
3. Свищевая стадия.
Благоприятными услловиями для распространения инфекции является необогащенная питательными веществами среда при температуре 37С.
Морфологическо исследование тканей биопсийного или послеоперационного материала проводят при помощи окрашивания их гематоксилин-эозином, по Цилю-Нильсену, Гомори-Грокотту, Романовскому-Гимзе, Граму-Вейгерту, Мак-Манусу. Целью гистологического исследования является обнаружение друз. Если таковые найти не удалось, то прибегают к помощи анализов посева.
Патологическая анатомия помогает выявить у пациента феномен Хепли-Сплендора. Он представляет собой вытянутые булавовидные лучи по краям гомогенного центра. Микроабсцессы окружены грануляционной тканью, эозинофильными гранулоцитами и эпителиоидными клетками огромных размеров.
Использование фистулографии помогает определить топографическую локализацию источников разветвления свищевых ходов и глубины поражения. При актиномикозе цельность слизистых оболочек кишечника сохраняется, что отличает данное инфекционное заболевание от новообразований.
Часто применяется с целью обнаружения источника инфекции и его качественных характеристик.
Для лечения глубоких микозов были разработаны методы консервативного и хирургического вмешательств.
• Иммунотерапия актинолизатом по 3 мл внутримышечно 2 раза в неделю, 2-5 курсов по 25 инъекций с интервалом 1 мес. Актинолизат — препарат от российского производителя, который активизирует фагоцитоз в актиномикотической гранулеме, повышает иммунитет, оказывает противовоспалительное действие. Сокращает длительность антибиотикотерапии.
• Противовоспалительное лечение антибиотиками в зависимости от чувствительности флоры. В приоритет ставят цефалоспоринам, тетракциклинам, аминогликозидам в возрастных дозах в периоды обострения (абсцедирования) курсами по 2-3 нед.
• Общеукрепляющая и дезинтоксикационная терапия.
• Лечение побочных заболеваний.
• Хирургическое вмешательство.
Кардинальное хирургичекое вмешательство проводят только после купирования островоспалительных явлений в источнике инфекции прибегая к вскрытию гнойников, антибиотико- и иммунотерапии. Радикальная терапия пациентов с актиномикозом верхней части тела заключается в оперировании и дренировании очагов (темпаропариетальная краниотомия, лобэктомия с удалением абсцесса у больного актиномикозом мозга). При актиномикозе легких прибегают к лобэктомии, нередко с удалением части ребер, вскрытии и дренировании гнойных очагов и каверн. В области паха и подмышечных впадин на фоне воспаления эпителиально-копчиковой кисты нередко переходит на ягодицы, промежность, параректальную область или тазовую клетчатку. Если хирургическое вмешательство не представляется возможным, то хирург прибегает к частичному рассечению или кюретированию свищевых ходов. Лечение экстрасфинктерного параректального актиномикоза проводят с помощью лигатурного метода. При поражении молочной железы проводят секторальную резекцию источников актиномикоза с применением гематоксилин-эозина. При инфекционном поражении половых органов проводят экстирпацию матки, аднексэктомию, субтотальную и тотальную гистерэктомию с трубами и др.
• После операции назначают противовоспалительную терапию и лечение с помощью лекарственных средств, гемотрансфузии и физиопроцедур. Снятие швов происходит на 8-10 сутки. Прогноз более благоприятен, если применялось комбинированное лечение вместе с иммунотерапией актинолизатом.
Для профилактики актиномикоза необходимо:
• соблюдать правила гигиены полости рта;
• избегать повреждений эпидермы и слизистой.
• периодически совершать самостоятельный медицинский осмотр кожи и полости рта.
• рекомендовано использование антибиотиков после стоматологических вмешательств, переломов и других хирургических операций.
• избегать установки внутриматочных спиралей.
источник
Причины актиномикозов
Патогенное действие актиномицетов
Симптомы и формы болезни
Диагностика
Лечение
Профилактика актиномикозов
Актиномикоз относится к довольно специфическим заболеваниям грибковой природы, поражающим человека, и встречается с определенной частотой во всех странах планеты. Пациенты с актиномикозом составляют до 10% всех гнойных поражений различных локализаций. Характерное образование специфических гранулем с последующим развитием абсцессов и свищей указывает на актуальность болезни для многих медицинских специальностей и требует проведения тщательной дифференциальной диагностики.
Актиномикоз – это инфекционное заболевание хронического течения, вызываемое лучистыми грибами — актиномицетами, поражающее как человека, так и животных, и характеризующееся образованием на коже, слизистых и во внутренних органах специфических гранулематозных очагов, так называемых актиномиком. Нередко заболевание приводит к развитию гнойных осложнений в местах первичной локализации очагов актиномикоза. Синоним заболевания – лучисто-грибковая болезнь.
Впервые причинные связи возникновения гнойных болезней животных (крупнорогатый скот) с грибковой природой (лучистые грибы) отводятся 1845- 1877 годам (ученые О. Bollinger, B.Langenbeck, Н. Lebert). В лабораторных условиях добиться роста мицелия грибов из материала от больного человека удалось лишь в 1885 году что в значительной мере облегчило последующую диагностику заболевания.
Но и по сей день нет четкой регистрации актиномикозов как в России, так и в странах мира. Доктора различных специальностей (хирурги, стоматологи, дерматологи, инфекционисты и другие) имеют дело с такими больными, причем наиболее частой локализацией очагов является область шеи и лица (75-80%всех поражений). Тревожным фактом является развитие в 20% случаев, то есть у каждого 5го больного, висцеральной формы заболевания с поражением внутренних органов и систем. Хронический характер актиномикозов чаще всего обусловлен поздней диагностикой причин поражения.
Возбудителем болезни являются специфические микроорганизмы — лучистые грибы рода Actinomyces (актиномицеты) нескольких видов (Actinomycesalbus, A. bovis, A. candidus, A. israelii, violaceus). Из названия виден особенный признак – рост грибов сопровождается образованием мицелия (или колоний) в виде нитей (друз) с утолщениями на конце (имеющие вид колбочки), располагающихся лучами. Микроскопия материала с окрашиванием (гематоксилин-эозином) выявляет прокрашивание нитей грибов в синий цвет, а утолщений в розовый, в связи с чем колонии приобретают своеобразный вид.
Актиномицеты обнаруживаются в составе нормальной микрофлоры (сапрофитов) в ротовой полости, полостях пораженных кариесом зубов, на поверхности миндалин, в верхних отделах бронхов, пищеварительной системе, в прямой кишке и области ануса. Актиномицеты широко распространены в природе, часто обнаруживаются в почве, водных средах, сухой траве, соломе. Эти находки позволяют выделять как экзогенный характер заражения, так и эндогенное инфицирование (распространение грибов из внутренних сред организма человека). Актиномицеты чувствительны к ряду антибактериальных препаратов – бензилпенициллин, стрептомицин, тетрациклин, левомицетин, эритромицин.
Источник инфекции при актиномикозе часто не прослеживается. Редко можно найти прямое подтверждение контакта заболевшего с другим больным актиномикозом. Учитывая широкую распространенность в природе, а также в составе микрофлоры многих органов и систем организма человека выявлено два вида инфицирования: экзогенное и эндогенное.
Механизм заражения в случае экзогенного инфицирования (что в последнее время все реже) – контактно-бытовой, аэрогенный с воздушно-капельным и воздушно-пылевым путями передачи. При более частом эндогенном инфицировании происходит попадание актиномицетов с различными растениями в организм человека, отсутствие патогенного влияния в определенный период (сапрофитное существование), однако возможно развитие как местного воспалительного процесса, так и лимфогенное или гематогенное распространение инфекции.
Восприимчивость к актиномикозам всеобщая. Отмечена более частая регистрация пациентов – мужчин, которые превышают женскую часть больных в 1,8-2 раза. Наиболее часто поражаемые возрастные группы – это работоспособное население от 21 до 40 лет. На исходы заражения, безусловно, влияет исходное состояние иммунитета человека. Прослеживается увеличение частоты случаев заболевания в период простуд, то есть в осенне-зимний сезон.
1) При эндогенном инфицировании и транзиторном сапрофитном существовании возможно развитие в местах локализаций воспалительных процессов на слизистых оболочках (ротовая полость, слизистая желудочно-кишечного тракта, слизистая дыхательных путей).
Существуют факторы риска возникновения актиномикозов: снижение резистентности входных ворот инфекции (ротоглотка), которое происходит за счет частых простудных заболеваний; снижение сопротивляемости организма за счет наличия сопутствующей патологии (сахарный диабет, туберкулез, цирроз печени, бронхиальная астма, онкологические заболевания и другие), наличие хронических воспалительных очагов; переохлаждение; беременность; различные оперативные вмешательства по поводу гнойно-воспалительных процессов; различные анатомические аномалии (бронхиогенный свищ шеи, урахус – свищ мочевого пузыря и передней фасции живота и другие); травмы, ранения, ушибы.
Происходит формирование специфической гранулемы (актиномикомы), которая может нагнаиваться с образованием абсцессов, образованием свищей. То есть развитие актиномикомы последовательно проходит три стадии: инфильтративная стадия, стадия абсцедирования, стадия свищевая. Гнойные последствия чаще связаны с присоединением вторичной бактериальной инфекции (стафилококк, стрептококк). Процесс может распространиться на кожные покровы.
2) В процессе жизнедеятельности лучистых грибов выделяются токсины, которые являются и аллергенами, вызывая сенсибилизацию организма больного (аллергическую настороженность).
Инкубационный период неизвестен (он может продолжаться от нескольких дней до нескольких лет). Длительное время пациент не предъявляет жалоб, и самочувствие его не меняется.
Клинически выделяют несколько форм заболевания:
1) шейно-лицевая форма (сюда входит и челюстно-лицевое повреждение);
2) кожная форма;
3) костно-суставная форма;
4) торакальная форма;
5) абдоминальная форма;
6) мочеполовая форма;
7) нервная форма (актиномикоз центральной нервной системы);
8) актиномикоз стопы (мадурская стопа или мицетома);
9) редкие формы.
Шейно-лицевая форма актиномикоза является самой распространенной. Процесс может располагаться в мышце, непосредственно под кожей и в коже. Чаще в области мышцы (к примеру, жевательной, в углу нижней челюсти) появляется плотное узловатое образование плотноватой консистенции. Характерна асимметрия лица, пастозность или отечность в месте узла, синюшный оттенок кожи над образованием. Постепенно в области образования прощупываются мягкие очаги (нагноение или инфильтрат), очаги могут вскрыться с образованием свищей. Из свищей вытекает жидкость гнойно-сукровичного характера, при ближайшем рассмотрении видны крупинки желтого цвета (друзы актиномицетов). Течение данной формы благоприятное.
Актиномикоз, челюстно-лицевая форма
Кожная форма возникает в большинстве случаев вторично после шейно-лицевой с поражением мышц. Если страдает кожа, то в подкожно-жировой клетчатке появляются инфильтраты округлой или овальной формы. Процесс может затронуть шею, щеки, губы, переходить на ротовую полость, гортань, миндалины, глазницы и другие области. Характерный признак актиномикоза – длительный цианоз (синюшность) кожи в очаге поражения. Кожная форма может протекать в нескольких вариантах: это может быть
— атероматозный вариант (инфильтраты на коже имеют вид атером и встречаются в более молодом возрасте),
— бугорково-пустулезный вариант (возникают возвышения на коже, которые впоследствии преобразуются в пустулы),
— гуммозно-узловатый вариант (очень плотные узлы),
— язвенный вариант (при выраженном иммунодефиците возникают инфильтраты с последующим некрозом тканей и язвенным поражением кожи).
Костно-суставная форма актиномикоза является достаточно редкой формой болезни. Развивается в результате гематогенного заноса актиномицетов либо прорастания инфильтрата из соседних тканей и органов. Фактором риска являются пациенты с травмами, ушибами, ранениями. Возникают остеомиелиты с последующим деструктивным процессом, могут образовываться свищи. Описаны остеомиелиты тазовых костей, позвоночника и других костей, суставные поражения. Пациенты жалуются на боли, однако функции пораженных суставов страдают мало, больные сохраняют способность передвигаться.
Торакальная форма является второй по частоте возникновения у человека. Ее еще называют торакальный актиномикоз или актиномикоз легких. Формированию данной формы актиномикоза могут предшествовать различные травмы грудной клетки, хронические воспалительные процессы легких и оперативные вмешательства. Заболевание не имеет острого начала, как при многих легочных патологиях. Пациенты чувствуют слабость, утомляемость, невысокую температуру (чаще до 37,5°), появляется сухой кашель, который с течение времени становится влажным (мокрота гнойного характера с примесью крови, землистый запах или запах сырости). Появляются боли в грудной клетке при кашле и дыхании. Образование инфильтрата в легких имеет определенную динамику – распространение от центра к периферии, то есть постепенно в процесс вовлекаются окружающие бронхи участки (перибронхит), плевра, грудная клетка и в последнюю очередь кожные покровы. Видимые изменения характеризуются припухлостью или пастозностью места поражения, болезненности при пальпации (прощупывании), как и при кожной форме, кожа над очагом становится синюшной с багровым оттенком. Также может произойти вскрытие гнойного инфильтрата с образованием свища. Свищ идет на поверхность кожи, свищи могут открываться как на грудной клетке, так и в области поясницы. Случается прорыв инфильтрата и в сам крупный бронх, при котором у больного возникает обильное отхождение гнойной мокроты при кашле. Осложнениями являются поражение сердца и молочной железы. Протекает данная форма обычно тяжело, без своевременно оказанной медицинской помощи исход может быть неблагоприятным.
Актиномикоз, торакальная форма
Абдоминальная форма болезни также является следствием оперативных вмешательств (удаление аппендикса, камней в желчном пузыре и прочих), хронических энтероколитов, непроходимости кишечника, ранений, травм. У части пациентов (до 10%) актиномикоз связан с эндогенной инфекцией. До 60% актиномиком образуется в области аппендикса, толстый кишечник, реже поражается тонкая кишка и желудок. Больного беспокоят боли в животе, порою острые с иррадиацией в мочевой пузырь, прямую кишку. Далее инфильтрат начинает распространяться к периферии, затрагивает «все, что есть на своем пути» — может поражаться печень, селезенка, почки и наконец, брюшная стенка, в финале образуется свищ. Нередко местом локализации свищей при абдоминальной форме является паховая область, при поражении прямой кишки – перианальная область. Данная форма также протекает тяжело, при поздней диагностики и отсутствии специфического лечения неблагоприятный исход у каждого второго больного.
Актиномикоз кишечника, рентгенография
Мочеполовая форма актиномикоза – нечастое проявление заболевания. Факторами риска являются хронические воспалительные заболевания мочевыделительной системы и половых органов, ВМС, мочекаменная болезнь, оперативные вмешательства. Чаще всего происходит образование инфильтратов в соседних системах, а мочеполовая система поражается вторично, то есть происходит прорастание в органы малого таза, например как результат абдоминальной формы.
Нервная форма (актиномикоз центральной нервной системы) развивается в большинстве случаев вторично после формирования шейно-лицевой формы. Инфекция распространяется лимфогенно, гематогенноили контактно. Формируется менингит, менингоэнцефалит или абсцесс головного мозга. При распространении с током крови могут формироваться множественные актиномикомы в головном мозге. Жалобы пациентов совпадают с таковыми при менингите и энцефалите (головные боли, тошнота и рвота, симптомы поражения черепно-мозговых нервов и другие). В процесс может быть вовлечен и спинной мозг.
Актиномикоз стопы (мицетома, мадурская стопа) характеризуется образованием на подошвенной поверхности стопы плотного узла или нескольких узлов размером от 1 см и более, над которыми в последствии начинает меняться цвет кожи от красновато-фиолетовой до багрово-синюшной. Появляется отек стопы, болезненность при ходьбе за счет отека (сами узлы практически безболезненны). Затем происходит вскрытие узла и образование свища на поверхности кожи. Отделяемое свища также как и при других формах имеет гнойный характер с кровянистыми включениями и желтоватыми крапинками друз актиномицетов, имеет запах земли или зловонный. Нередко процесс может прогрессировать и переходить на тыл стопы, окружающую мышечную ткань, сухожилия, костную ткань. Процесс чаще односторонний, имеет хронический характер (десятилетия).
Редкие формы затрагивают такие органы и системы как щитовидная железа, миндалины, нос, среднее ухо, язык, органы зрения, слюнные железы, перикард.
1. Предварительный диагноз – клинико-анамнестический. При первичном обращении пациента правильно собранный анамнез может помочь в постановке предполагаемого диагноза и определить правильный алгоритм дальнейших действий доктора. Имеет значение анамнез жизни пациента: травмы, оперативные вмешательства, наличие хронических очагов инфекции. Клинически начальные стадии болезни трудны для диагностики, большая часть пациентов обращается к врачам различных специальностей длительное время, прежде чем будет выставлен правильный диагноз.
Дифференциальная диагностика проводится с гнойными поражениями кожи, подкожно-жировой клетчатки, остеомиелитами другой этиологии, туберкулезом легких, новообразованиями, аспергиллезом, гистоплазмозом, нокардиозом, абсцессом легкого, аппендицит, перитонит, вторичные менингиты и менингоэнцефалиты различных этиологий, пиелонефриты, простатиты, миомы матки и многие другие забоелвания.
В стадию абсцедирования и образования свищей постановка диагноза облегчается в пользу актиномикоза.
2. Окончательный диагноз выставляется после лабораторно-инструментального обследования больного.
А) Выделение культуры актиномицетов в гнойном содержимом свищей, биоптатах пораженных тканей. Посевы мокроты, слизи зева и носа не имеют диагностического значения в связи с возможным обнаружением сапрофитных актиномицетов. Для исследования используется посев материала на среду Сабуро с последующей микроскопией выращенных колоний. Предварительный результат через 3 дня, окончательный – через 10-12 дней.
Актиномицеты, выделение культуры лучистых грибов
Макроскопически обнаруживают инфильтративные гранулемы (актиномикомы), распад тканей, гнойное преобразование актиномиком, фиброзирование и образование в финале рубцевой ткани, сходной с хрящевой, имеющей вид «соты».
Микроскопически в очаге актиномикоза выявляют: пролиферацию тканей, некроз и распад клеток центральной части гранулемы, образование волокнистых структур по периферии, наличие ксантомных клеток и развитие фиброза. Выделяют 2 варианта актиномикомы: деструктивная или начальная стадия развития (грануляционная ткань, состоящая из соединительно-тканных клеток и полиморфноядерных лейкоцитов, склонность к распаду клеток и нагноению, друзы актиномицетов) и деструктивно-продуктивная или вторичная стадия (к вышеописанным клеткам присоединяются лимфоидные, эпителиоидные, ксантомные клетки, плазматические клетки, гиалиновые клетки, коллагеновые волокна, рубцовая ткань, друзы актиномицетов).
Друзы актиномицетов представляют собой переплетение тончайших нитей мицелия, имеют дольчатое строение, концы нитей колбовидно утолщены (встречаются у аэробных видов актиномицетов). Вместе с тем могут встречаться и нитевидные друзы без колбовидного утолщения на концах (анаэробные актиномицеты, вызывающие более тяжелые формы болезни). Друзы в основном расположена в центре актиномиком, а по периферии воспалительная инфильтрация.
Актиномикоз, электронная микроскопия
Б) В постановке диагноза имеет значение положительная РСК с актинолизатом или РИФ – реакция иммунофлуоресценциидля определения видов актиномицетов (80% больных с актиномикозом имеют положительную данные реакции).
Серологическая диагностика и ПЦР-диагностика пока разрабатывается.
В) Рентгенологическая диагностика при поражении легких выявляет наличие очаговых инфильтратов, схожих по расположению с туберкулезными, признаки перибронхита, периваскулита, увеличение корневых лимфатических узлов. Возможно наличие полостей распада, вовлечение в процесс средостения, пищевода, образование свищей. Процесс может затронуть и долю в целом, но границы доли не являются препятствие для распространения инфильтрата (отличительный признак от рака легкого).
При рентгенографии других форм (например, костно-суставной) отмечаются актиномикотические очаги – так называемые гуммы, явления склероза по периферии, остеолиз, периостальные наслоения, свищи. Отличительный признак – отсутствие сужения суставной щели. При поражении позвонков – разрушение межпозвоночных дисков и тел позвонков, окостенение связок, явления склероза и другие изменения. При шейно-челюстно-лицевой форме – гиперостозы, очаги остеолиза, отсутствие секвестров.
Г) УЗИ-диагностика внутренних органов (при абдоминальной форме болезни)
Д) Параклинические методы диагностики имеют вспомогательное значение (анализы крови, мочи, биохимический анализ крови).
Лечение включает ряд комплексных мероприятий, дополняющих друг друга.
1) Иммунотерапия представляет собой введение специфических препаратов (актинолизат).
Актинолизат – это фильтрат бульонной культуры спонтанно лизирующихся штаммов аэробных актиномицетов. Актинолизат вводится внутрикожнов руку по схеме (по 0,5мл-0,7-0,9-1,0-1,1-1,2-1,3-1,4-1,5-1,6-1,7-1,8-1,9-2,0 мл, далее по 2 мл), причем в каждую точку не более 0,5 мл, то есть с 14й инъекции в 4 разных точки. Актинолизат можно вводить внутримышечно в ягодицу по 3 мл. Инъекции препарата проводятся 2 раза в неделю курсом 3 месяца. Интервал между курсами лечения – 1 месяц. Внутрикожное введение более экономично и более эффективно. После клинического выздоровления показаны 1-2 противорецидивных курса, наблюдение 2 года.
Актиномикоз, терапия актинолизатом
2) Антибактериальная терапия проводится следующими препаратами: бензилпенициллин1-2 млн Ед/сут курсами до 6 недель, тетрациклин 3 гр/сут первые 10 дней, затем 2 гр/сут в течение 14-18 дней, эритромицин 1,2 гр/сут 6 недель и другие. Перед лечением рекомендуется провести антибиотикограмму выделенного материала для проведения эффективной терапии.
Все препараты назначаются строго врачом и под его контролем!
3) Хирургические методы лечения показаны при неэффективности консервативной терапии и включают в себя иссечение очага поражения и поврежденных тканей.
Прогноз заболевания серьезный. При отсутствие специфической терапии тяжелых форм (торакальная, абдоминальная, нервная) могут погибать до 50% больных. Все пациенты состоят на диспансерном наблюдении в течение 12-24 месяцев для профилактики рецидива заболевания.
1) Гигиеническое воспитание молодежи и соблюдение санитарных правил в быту (гигиена полости рта, своевременное лечение зубов).
2) Своевременная диагностика хронических очагов инфекции и их немедленная санация.
3) Исключение ситуаций, вызывающих снижение защитный сил организма (переохлаждение, частые простудные инфекции).
4) Диспансерное наблюдение больных с хронической сопутствующей патологией (бронхиальная астма, ХНЗЛ, хронические энтероколиты, циррозы печени, болезнь Крона и другие).
источник
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
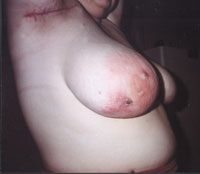 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
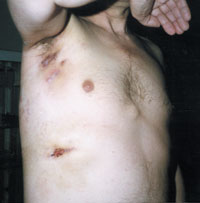 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
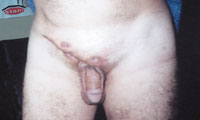 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
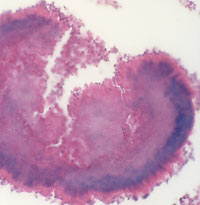 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
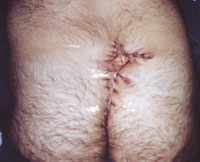 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
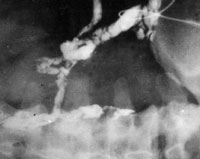 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
источник
Актиномикоз — это хроническое заболевание грибковой природы, причиной которого являются разные виды актиномицетов — лучистых грибов. Болеют люди и крупный рогатый скот. Заболевание часто развивается на фоне травм, гнойных воспалений и снижении иммунитета. При микозе поражаются различные органы и ткани, где образуются плотные инфильтраты (гранулемы), склонные к нагноению и образованию свищей. Более, чем в 75% случаев поражается челюстно-лицевая область и шея, реже регистрируется абдоминальная и торакальная формы. В 70 — 80% случаев отмечается присоединение бактериальной инфекции. Актиномикоз составляет около 10% всех случаев гнойных поражений. Заболевание имеет длительное прогрессирующее течение. Большинство случаев челюстно-лицевого, шейного и абдоминального актиномикоза излечимы. Запущенные формы заболевания протекают тяжело и нередко заканчиваются смертельным исходом.
Впервые актиномикоз описал в 1877 году Отто Боллингер. Исследователь обнаружил возбудителей заболевания в инфильтратах челюстной области крупного рогатого скота.
Рис. 1. В гранулемах и эксудатах актиномицеты находятся в виде скоплений — друз.
Актиномикоз распространен повсеместно. Им болеют как люди, так и сельскохозяйственные животные. Мужчины болеют в 2 раза чаще женщин. Дети болеют редко. Случаев передачи инфекции от больного человека или животного не зарегистрировано.
Актиномицеты имеют широкое распространение. Их обнаруживают в воде, почве, соломе, сене и сухой траве и на хлебных злаках. Лучистые грибы в качестве сапрофитов обитают в ротовой полости человека, кариозных полостях, на поверхности миндалин, слизистой бронхов и пищеварительной системы, в том числе прямой кишки.
- При экзогенном инфицировании актиномицеты проникают в организм человека контактно-бытовым, воздушно-капельным и воздушно-пылевым путями через слизистые оболочки, травмированные участки кожи с пылью, землей или частями растений. Способствуют развитию заболевания также аллергические и парааллергические реакции, сопутствующие заболевания, повреждения кожи и слизистых оболочек травматического происхождения, угревая болезнь, сикоз, гнойный гидраденит и др.
- Но чаще всего актиномикоз развивается в результате самозаражения или путем метастазирования, когда сапрофитная инфекция ротовой полости, желудочно-кишечного тракта и дыхательных путей при ослаблении иммунитета приобретает патогенные свойства.
- Способствуют развитию заболевания частые ОРЗ и сопутствующие заболевания, приводящие к развитию иммунодефицита, аллергические и парааллергические реакции, беременность, оперативные вмешательства, анатомические аномалии, травмы, ушибы и ранения, угревая болезнь, сикоз, гнойный гидраденит и др.
Рис. 2. Скопления актиномицетов в тканях.
Причиной актиминомикоза являются микроорганизмы рода Actinomyces. Ранее возбудители расценивались, как грибы, в настоящее время — как бактерии. Заболевание, которое они вызывают, называется псевдомикоз. Существует несколько видов актиномицетов, патогенных для человека и животных: А. вovis (типовой вид), А. israelii (самый частый возбудитель псевдомикоза у человека), А. odontolyticus, А. naeslundii, A. viscosus и др.
- Аэробные актиномицеты: обитают в почве, встречаются в воде, воздухе и на злаках.
- Анаэробные актиномицеты: являются сапрофитами. Они обитают на слизистых оболочках человека и животных. Обладают наибольшей патогенностью.
Рис. 3. Нити мицелия актиномицетов (фото слева) и скопления Actinomyces Israelii в тканях (фото справа).
Рост возбудителей, расположенных в тканях гранулем и эксудатах, сопровождается образованием переплетающихся нитей мицелия — друз, по периферии которые располагаются радиарно (в виде лучей) и имеют булавовидные утолщения на концах.
Эти образования в патологическом материале имеют вид мелких зерен (комочков) желтоватого или серого цвета размером от 20 до 250 мкм (зависит от возраста колоний).
- При микроскопии в центре друз обнаруживается скопление нитей мицелия актиномицетов, а по периферии — колбовидные вздутия.
- При окраске гистологического материала гематоксилином и эозином центальная часть окрашивается в синий цвет, а колбовидные утолщения — в розовый. Иногда встречаются друзы без колбовидных утолщений по периферии. В ряде случаев друзы не образуются.
Актиномицеты занимают промежуточное место между бактериями и грибами. Они имеют клеточную стенку, как у грамоположительных бактерий, но, в отличие от них в ее составе присутствуют сахара. Не содержат хитин или целлюлозу, неспособны к фотосинтезу, не имеют жгутиков, не образуют спор, образуют примитивный мицелий, некислотоустойчивые.
Рис. 4. Вид друз патогенных актиномицетов.
Рис. 5. На фото плотноупакованные нити мицелия патогенных актиномицетов.
Для своего роста актиномицеты нуждаются в анаэробных условиях (без доступа кислорода). Хорошо растут на белковых средах. При росте на плотных питательных средах к концу первых суток образуют прозрачные микроколонии, через 7 — 14 суток — бугристые колонии, вросшие в питательную среду, по внешнему виду напоминающие коренные зубы.
Рис. 6. Колонии актиномицетов на шоколадном агаре.
Актиномицеты проявляют устойчивость к высушиванию, при низких температурах сохраняются 1 — 2 года.
Возбудители чувствительны к высокой температуре 70 — 80 0 С погибают в течение 5 минут. В течение 5 — 7 минут погибают при воздействии 3% раствора формалина. Чувствительны к антибактериальным препаратам: бензилпенициллину, стрептомицину, левомицетину, тетрациклину, эритромицину и др.
Рис. 7. Вид колоний Actinomyces Israelii — самого частого возбудителя псевдомикоза у человека.
Актиномицеты являются сапрофитами. Они входят в состав нормальной микрофлоры кожи и слизистых оболочек человека и животных. Некоторые штаммы возбудителей при определенных условиях приобретают патогенные свойства и способны вызывать заболевание (эндогенный путь). В ряде случаев актиномицеты проникают в организм через поврежденные участки кожи и слизистых оболочек (экзогенный путь).
При внедрении возбудителей в мягких тканях образуются инфекционные гранулемы, в которых обнаруживаются скопления мицелия лучистых грибов — друзы. Со временем в результате инфицирования стафилококками (чаще всего) в грануляциях развиваются абсцессы, при прорыве которых образуются свищи. Далее возбудители, благодаря выработке ферментов агрессии, распространяются по подкожной клетчатке, с током крови и по лимфатическим сосудам в ткани с пониженным содержанием кислорода.
В результате инфицирования в организме больного развивается специфическая сенсибилизация и аллергическая перестройка, что приводит к образованию антител.
Рис. 8. При внедрении актиномицетов в мягких тканях образуется инфекционная гранулема (фото слева), где обнаруживаются скопления мицелия лучистых грибов — друзы (фото справа).
При заболевании поражаются различные органы и ткани, но наиболее часто встречается актиномикоз челюстно-лицевой области и органов брюшной полости. Реже встречается торакальный актиномикоз, поражение полости рта и носа, языка, миндалин, мочеполовых органов, центральной нервной системы, мицетома или мадурская стопа и др.
Заболевание характеризуется разнообразной клинической картиной, что связано с многочисленными локализациями очагов поражения и длительным прогрессирующим течением. Инкубационный период составляет от 2-х недель до нескольких месяцев и даже лет.
- При каждой из форм развивается малоболезненный инфильтрат, который со временем размягчается.
- Несмотря на анатомические барьеры воспаление неуклонно распространяется на окружающие ткани.
- Постепенно происходит абсцедирование (нагноение) и образуются свищи. Свищевые ходы извилистые, заполнены грануляциями и гноем. Устья свищей втягиваются, образуя валикообразные складки. Их цвет становится багрово-синим. Отделяемое из свищей без запаха.
- В выделяющихся гнойных массах обнаруживается большое количество друз возбудителей в виде гранул. Гранулы желтоватой или белой окраски 2 — 3 мм в диаметре.
- Стенка инфильтрата со временем уплотняется, что придает ему характерную деревянистую консистенцию. Свищи постепенно рубцуются.
- Болевой синдром не выражен.
Рис. 9. Множество свищей — характерная особенность актиномикоза.
Среди всех форм заболевания на долю актиномикоза лица приходится от 55 до 60%, среди всех воспалительных поражений лица и нижней челюсти — от 6 до 10%. Болезнь протекает длительно, часто отмечаются осложнения бактериальными инфекциями. При заболевании поражаются кожа щек, мышцы, губы, миндалины, язык, слюнные железы, гортань, трахея, область глазниц и лимфатические узлы.
Актиномицеты проникают в ткани челюстно-лицевой области через слизистую оболочку полости рта. Однако она первично поражается редко — лишь в 2% случаях. Процесс чаще распространяется из кариозных зубов, десен, через слизистую оболочку носа, из синусов и миндалин, а также с током крови и лимфогенным путем.
Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей. Опухолевидное образование или плотный инфильтрат чаще всего появляется в области угла нижней челюсти, реже локализуется на щеке, передней поверхности шеи и подбородке. Очаг поражения имеет бугристый вид из-за наличия множественных очень плотных инфильтратов, каждый из которых имеет фистулезный ход, из которого выделяются гнойные массы с мелкими включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен. Иногда у больного регистрируется невысокая лихорадка. Болезнь протекает многие месяцы, но сравнительно легче, чем при других формах заболевания. Лимфогенного распространения инфекции не отмечается.
Очень редко регистрируется актиномикоз костей нижней челюсти, симулирующий опухоль и банальный остеомиелит.
Рис. 10. Актиномикоз челюстно-лицевой области.
Кожная форма актиномикоза встречается редко. При заболевании поражается кожа на лице, шее, кистях и стопах. Появление очага поражения регистрируется только при достижении воспалительного инфильтрата подкожной клетчатки и образовании свищей.
Патологический процесс имеет разную степень выраженности. Различают следующие формы заболевания:
- Кожная (гуммозная, абсцедирующая и смешанная).
- Подкожная.
- Глубокая (мышечная).
Гуммозная форма встречается чаще всего. Заболевание характеризуется появлением под кожей деревянистой плотности инфильтратов (узлов), из-за чего они имеют бугристый вид. Кожные покровы в области поражения приобретают фиолетовый оттенок. Местами очаги размягчаются и образуются свищи, которые самостоятельно то открываются, то закрываются. Из них выделяются скудные гнойные массы крошковатой консистенции с мелкими (до 1 мм) включениями в виде зернышек сероватой или желтоватой окраски, представляющие собой друзы актиномицетов. Болевой синдром не выражен.
Абсцедирующая форма актиномикоза характеризуется быстрым нагноением и изъязвлением бугорков-инфильтратов. Из свищевых ходов выделяется большое количество гнойного отделяемого. Поражение протекает по типу холодных абсцессов. У больных отмечается умеренно выраженная интоксикация.
В ряде случаев инфекционный процесс распространяется в глубоко лежащие ткани. При их разрушении образуются язвы с подрытыми краями и грануляциями, покрывающие дно. В грануляциях находится множество друз актиномицетов. При заживлении таких очагов образуются неровные мостикообразные рубцы, плотно спаянные с подлежащими тканями. Течение заболевания длительное и вялое. При благоприятном исходе на месте узла формируется келлоид.
Мышечная форма актиномикоза характеризуется появлением очагов поражения в мышечной ткани (чаще жевательных мышцах в области угла нижней челюсти) под покрывающией их фасцией. Патологический процесс развивается в течение 1 — 3 месяцев. Инфильтраты плотные, хрящевой консистенции. Лицо становится ассиметричным. Развивается тризм. При нагноении образуются свищевые ходы, из которых выделяется гнойно-кровянистая жидкость с примесью друз актиномицетов. Вокруг свищей кожа длительно сохраняет синюшную окраску. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков. Образованные полости после отторжения гнойных масс со временем заполняются грануляционной тканью.
Патологический процесс может распространиться на надкостницу и кость. Поражение протекает по типу кортикального остеомиелита.
Смешанная форма актиномикоза характеризуется появлением гуммозных образований и абсцессов.
Рис. 12. Поражение подчелюстной области и области щеки при актиномикозе.
Рис. 13. При локализации очагов поражения на шее изменения имеют вид поперечно-расположенных валиков.
Рис. 14. Актиномикоз области туловища и конечности.
Абдоминальный актиномикоз является вторым по частоте среди всех форм заболевания и составляет 25 — 30%. Первичный очаг локализуется чаще всего в слепой кишке и аппендиксе. Болезнь развивается при перфорации желудка или кишечника, язвенных поражениях, дивертикулите, травмах (поражение костью, ножевые или огнестрельные ранения) и оперативных вмешательствах. Поражаются тонкая и прямая кишка, очень редко — пищевод и желудок. Брюшная стенка поражается вторично.
Болезнь начинается постепенно с лихорадки и недомогания, дискомфорта в животе, запора или поноса. Диагноз устанавливается с трудом. На это уходят месяцы и даже годы.
При пальпации можно обнаружить объемное образование. При вскрытии абсцесса в гнойном отделяемом в большом количестве обнаруживаются друзы актиномицетов.
Абдоминальный актиномикоз необходимо отличать от болезни Крона, злокачественных опухолей, абсцессов, амебиаза, туберкулеза и др. Диагноз устанавливается на основании данных биопсии.
При поражении брюшной стенки возникают специфические изменения кожи. Свищи располагаются чаще в паховой области.
При прогрессировании заболевания в патологический процесс вовлекаются прямая кишка, диафрагма, печень, почки, мочеполовые органы и позвоночник:
- При поражении прямой кишки развивается парапроктит. Свищи появляются в перианальной области. При отсутствии адекватного лечения смертность достигает 50%.
- Поражение мочеполовых органов регистрируется редко. Инфекционный процесс распространяется из первичных очагов актиномикоза, расположенных в брюшной полости.
- Актиномикоз половых органов встречается крайне редко.
- В 5% случаев поражается печень. Актиномицеты проникают в орган чаще всего прямым путем.
- Почки поражаются редко. Инфекция распространяется из абсцессов, расположенных в брюшной полости или малом пазу.
Свищи, возникающие при актиномикозе, несмотря на иссечение и дренирование, появляются вновь.
Рис. 15. Актиномикоз брюшной полости.
Торакальный актиномикоз является третьим по частоте среди всех форм заболевания и составляет от 10 до 20%. Чаще всего поражаются легкие и плевра, реже — мягкие ткани. Актиномикоз средостения развивается редко.
Пути поражения носят как первичный, так и вторичный характер. При первичном поражении инфекция распространяется с секретом носоглотки, при вторичном — из очагов, расположенных в области лица, шеи и органов брюшной полости. При гематогенной диссеминации смертность от заболевания достигает 50%.
Торакальный актиномикоз развивается постепенно. Вначале появляются субфебрильная температура тела и слабость. Далее сухой кашель, затем с мокротой, нередко имеющей вкус меда и запах земли. Болезнь длительно протекает под маской бронхита, пневмонии и плеврита. Инфильтрат распространяется по направлению к периферии, поражая плевру, стенку грудной клетки и кожу, которая приобретает багрово-синюшную окраску. При пальпации припухлости появляется сильная жгучая боль. При нагноении инфильтрата образуются свищи. В гнойном содержимом в большом количестве находятся друзы возбудителей. Свищи часто сообщаются с бронхами. Болезнь протекает тяжело. Без адекватного лечения больные погибают.
Торакальный актиномикоз следует отличать от нокардиоза, туберкулеза, пневмокониоза и рака легкого.
Рис. 16. Торакальная форма актиномикоза.
Значительно реже при актиномикозе поражаются органы мочеполовой системы. Развитие заболевания женских половых органов связано с применением внутриматочных контрацептивов. Нередко заболевание развивается спустя несколько месяцев после извлечения внутриматочной спирали. У женщин отмечается лихорадка, снижается масса тела, появляются боли внизу живота, отмечаются кровянистые выделения из половых путей. В тубоовариальной области формируется обширный инфильтрат. В мазках из влагалища обнаруживаются актиномицеты.
Актиномицеты в кости и суставы проникают с пораженных соседних органов или гематогенным путем. Описаны случаи заболевания тазовых костей, позвоночника, голеней, коленного и других суставов. Нередко микоз связывают с травмой. Болезнь протекает по типу остеомиелита. Следует отметить, что несмотря на выраженные поражения, больные способны передвигаться, так как функция суставов серьезно не нарушается. В случае появления свищей отмечается специфическое поражение кожи. Болезнь развивается медленно.
Чаще всего при заболевании поражаются шейные лимфатические узлы, нижнечелюстные и подбородочные. Они увеличиваются в размерах, нередко развивается периаденит и аденофлегмона. Болезнь имеет затяжное течение. Из осложнений отмечается актиномикотический остеомиелит.
Актиномицеты в слюнную железу проникают через ее проток. Болезнь развивается при слюнокаменной болезни, ранениях, а также инфекция распространяется с током крови и по лимфатическим путям. В области железы пальпируется плотный узел, спаянный с окружающими тканями. Со временем инфильтрат размягчается и нагнаивается. Из свищевых ходов выделяется гнойная масса, содержащая друзы грибов. Болезнь протекает длительно волнообразно.
Болезнь протекает по типу рецидивирующего среднего отита. Без лечения микоз осложняется мастоидитом. Густые гнойные массы нередко принимаются за холестеатому. Короткие курсы антибактериальных препаратов дают кратковременный эффект. Рассечение барабанной перепонки не дают желаемого результата.
- При поражении центральной нервной системы заболевание протекает по типу менингита и менингоэнцефалита.
- Описаны случаи поражения верхнечелюстных пазух и решетчатого лабиринта.
- Актиномицеты способны поражать слезный мешок, конъюнктиву глаза, нижнее и верхнее веко.
- При заболевании могут поражаться миндалины, язык и слизистая оболочка полости рта.
Рис. 17. На фото слева вторичный актиномикоз области подмышек. На фото справа поражение кожи в стадии абсцедирования и образовании свищей.
Рис. 18. Актиномикоз ягодичной области.
Мицетома (мадуроматоз или мадурская стопа) известна с давних времен. Наиболее часто заболевание встречается у людей, проживающих в тропических странах. Патологические очаги появляются на стопе в виде нескольких плотных узлов, имеющие размеры от горошины и более. Кожа над узлами вначале не изменена, но далее приобретает красно-фиолетовую или буроватого цвета окраску. Со временем на стопе появляются новые узлы. Стопа отекает и увеличивается в размерах. Со временем ее форма изменяется, а пальцы выворачиваются кверху. При абсцедировании появляются свищи, из которых выделяется гнойная масса с неприятным запахом и массой включений желтоватого цвета. Болевой синдром выражен незначительно. При прогрессировании заболевания свищи начинают появляться на тыльной стороне стопы. Стопа приобретает своеобразный вид — она деформирована и сплошь пронизана свищами. Нередко отмечается атрофия мышц голеней. Без лечения в патологический процесс вовлекаются сухожилия и кости. Обычно поражается одна стопа. Болезнь протекает длительно — 10 — 20 лет.
Чаще всего актиномикозом болеет крупный рогатый скот, чуть реже — овцы, козы, свиньи и лошади. Заболевание регистрируется в течение всего года, но особенно часто в стойловый период, когда животных кормят сухими кормами, а также при выпасе на стерне (остатками стеблей злаков после уборки урожая). В этот период велика вероятность повреждений ротовой полости.
Актиномицеты попадают в организм животного через поврежденные слизистые оболочки, а также аэрогенно (через воздух). В органах и тканях животного развиваются гранулемы, что отражается на здоровье животного и возможности его использования для пищевых целей.
Рис. 20. Актиномикоз у животных.
Диагностика актиномикоза основана на данных клинических и лабораторных методов исследования. С целью проведения микробиологического исследования используются:
- Отделяемое из свищевых ходов.
- Биоптаты тканей.
- Пунктаты из очагов поражения.
- Соскобы с грануляционных тканей.
- Эксудат.
- Промывные воды бронхов.
- Моча.
Выделения из носа и зева, а также мокрота, диагностического значения не имеют, так в них содержатся актиномицеты, обычно обитающие в полостях верхних дыхательных путей, в том числе патогенные виды. Единственно достоверным исследованием является диагностика материала, полученного при трансторакальной и абдоминальной чрезкожной пункционной биопсии.
Данная методика ориентирована на поиск в исследуемом материале специфических гранул. Эти образования представляют собой скопления актиномицетов с плотным гиалиновым центром, окруженным по периферии нитевидными клетками лучистых грибов с колбовидными утолщениями на концах. При окраске по Граму мицелий приобретает фиолетовую окраску, а периферия — розовую.
Актиномикотические друзы следует отличать от гранул, образованных другими аэробными актиномицетами — Actinomadura, Nocardia, Streptomyces. Отличительной особенностью является то, что друзы актиномицетов всегда сопровождает сопутствующая микрофлора, а других возбудителей — нет.
Рис. 21. Актиномицеты под микроскопом.
Рис. 22. На фото друзы актиномицетов.
Актиномицеты хорошо растут на сахарном агаре и среде Сабуро. Первые колонии (микроколонии) появляются уже через 2 — 3 дня. Через — 10 — 14 дней вырастают бугристые или плоские морщинистые макроколонии. По совокупности биологических свойств проводится идентификация чистой культуры. Для идентификации возбудителя в фиксированных тканях или непосредственно в друзах используют метод прямой иммунофлюоресценции. Выявление чувствительности возбудителей к антибактериальным препаратам помогает врачам подобрать адекватную антибиотикотерапию.
Рис. 23. На фото колонии актиномицетов.
Данный метод диагностики является малоспецифичным и недостаточно чувствительным.
Аллергическая проба с актинолизатом имеет второстепенное значение. Во внимание принимаются только положительные или резкоположительные результаты.
- Слабоположительные пробы часто регистрируются у лиц с заболеваниями зубов и в первую очередь при альвеолярной пиорее.
- Отрицательные пробы нередко регистрируются у лиц с резко сниженным иммунитетом, что часто отмечается у ВИЧ-инфицированных больных.
Методика прямой и непрямой флюооресценции используется для обнаружения специфических антител к актиномицетам и определения вида возбудителей, находящимися в друзах.
Генетические исследования в настоящее время находятся в стадии разработки.
Актиномикоз следует отличать от целого ряда заболеваний:
- Легочную форму актиномикоза следует отличать от абсцесса, новообразований, глубоких микозов другой природы и туберкулеза.
- Абдоминальную форму актиномикоза следует отличать от аппендицита, перитонита и других гнойных заболеваний брюшной полости.
- Поражение костей следует отличать от гнойных заболеваний опорно-двигательного аппарата.
- Актиномикоз кожи следует отличать от туберкулезной волчанки, скрофулодермы, гуммозных сифилидов, злокачественных опухолей и других глубоких микозов.
Рис. 24. На фото гистологический препарат пораженного актиномицетами органа. Воспалительный инфильтрат состоит, в основном, из нейтрофилов. Гранулы (друзы) состоят из множества нитей разветвленных грамоположительных бактерий.
Лечение актиномикоза комплексное и включает в себя несколько дополняющих друг друга методик:
- Этиотропная терапия.
- Хирургическое лечение.
- Иммунотерапия.
- Повышение иммунитета.
- Гипосенсибилизирующая терапия.
- Физиолечение.
Обязательной является санация органов, предположительно являющихся входными воротами для инфекции: полости рта, носа, уха, горла и др.
Из антибиотиков препаратом выбора является бензилпенициллин. Назначаются также тетрациклины, эритромицин, клиндамицин, хлорамфеникол, канамицин, ристомицин, левомицетин и др. Антибактериальное лечение назначается и проводится под врачебным контролем.
При неэффективности консервативной терапии показано хирургическое лечение, направленное на иссечение пораженных тканей с последующим дренированием. При обширных нагноениях в легочной ткани показана лобэктомия.
С целью стимуляции иммунитета практикуется введение специфического препарата актинолизата.
После выздоровления больной подлежит наблюдению в течение 2-х лет. Показано проведение 1 — 2 курсов противорецидивного лечения.
При отсутствии адекватного лечения прогноз серьезный. Гибель больных при абдоминальном актиномикозе достигает 50%, при торакальном — 100%. При выявлении актиномикоза на ранних стадиях прогноз благоприятный, значительно ухудшается при актиномикозе внутренних органов.
Специфическая профилактика заболевания не разработана. Следует своевременно санировать полость рта, должным образом лечить болезни ЛОР-органов, бороться с мелким травматизмом, особенно это касается лиц, проживающих в сельской местности.
Следует проводить мероприятия, направленные на повышение защитных сил организма: избегать переохлаждения, правильно питаться, соблюдать санитарные правила в быту и др.
источник