В челюстно-лицевой области особую группу составляют воспалительные болезни, вызванные специфическими возбудителями: лучистым грибом, бледной трепонемой, микобактериями туберкулеза. Заболевания, вызванные этими возбудителями (актиномикоз, сифилис, туберкулез), принято выделять в группу специфических воспалительных процессов.
Актиномикоз, или лучисто-грибковая болезнь, инфекционное заболевание, возникающее в результате внедрения в организм актиномицетов (лучистых грибов). Заболевание может поражать все органы и ткани, но чаще (80—85% случаев) челюстно-лицевую область.
Этиология. Возбудители актиномикоза – лучистые грибы (бактерии). Культура актиномицетов может быть аэробной и анаэробной. При актиномикозе у человека в 90% случаев выделяется анаэробная форма лучистых грибов (проактиномицеты), реже – отдельные виды аэробных актиномицетов (термофилов) и микромоноспоры. В развитии актиномикоза значительную роль играют смешанная инфекция – стрептококки, стафилококки, диплококки и другие кокки, а также анаэробные микробы – бактероиды, анаэробные стрептококки, стафилококки и др. Анаэробная инфекция помогает проникновению актиномицетов в ткани челюстно-лицевой области и дальнейшему распространению их по клеточным пространствам.
Патогенез. Актиномикоз возникает в результате аутоинфекции, когда лучистые грибы проникают в ткани челюстно-лицевой области, и формируется специфическая актиномикозная гранулема или несколько гранулем. В полости рта актиномицеты находятся в зубном налете, кариозных полостях зубов, патологических зубодесневых карманах, на миндалинах; актиномицеты составляют основную строму зубного камня.
Развитие актиномикозного процесса отражает сложные изменения иммуно-биологической реактивности организма, факторов неспецифической защиты в ответ на внедрение инфекционного агента – лучистых грибов. В норме постоянное присутствие актиномицетов в полости рта не вызывает инфекционного процесса, поскольку между иммунологическими механизмами организма и антигенами лучистых грибов существует естественное равновесие.
Ведущим механизмом развития актиномикоза является нарушение иммунной системы. Для развития актиномикоза в организме человека нужны особые условия: снижение или нарушение иммунобиологической реактивности организма, фактора неспецифической защиты в ответ на внедрение инфекционного агента – лучистых грибов. Среди общих факторов, нарушающих иммунитет, можно выделить первичные или вторичные иммунодефицитные заболевания и состояния. Большое значение имеют местные патогенетические причины – одонтогенные или стоматогенные, реже – тонзиллогенные и риногенные воспалительные заболевания, а также повреждения тканей, нарушающие нормальный симбиоз актиномицетов и другой микрофлоры. При актиномикозе развиваются нарушения специфического иммунитета и феномены иммунопатологии, из которых ведущим является аллергия.
Входными воротами внедрения актиномикозной инфекции при поражении тканей и органов челюстно-лицевой области могут быть кариозные зубы, патологические зубодесневые карманы, поврежденная и воспаленная слизистая оболочка полости рта, зева, носа, протоки слюнных желез и др.
Актиномицеты от места внедрения распространяются контактным, лимфогенным и гематогенным путями. Обычно специфический очаг развивается в хорошо васкуляризованных тканях: рыхлой клетчатке, соединительнотканных прослойках мышц и органов кости, где актиномицеты образуют колонии – друзы.
Инкубационный период колеблется от нескольких дней до 2—3 недель, но может быть и более длительным – до нескольких месяцев.
Патологическая анатомия. В ответ на внедрение в ткани лучистых грибов образуется специфическая гранулема. Непосредственно вокруг колоний лучистого гриба – друз актиномицетов скапливаются полинуклеары и лимфоциты. По периферии этой зоны образуется богатая тонкостенными сосудами малого калибра грануляционная ткань, состоящая из круглых, плазматических, эпителоидных клеток и фибробластов. Здесь же изредка обнаруживаются гигантские многоядерные клетки. Характерно наличие ксантомных клеток. В дальнейшем в центральных отделах актиномикозной гранулемы происходит некробиоз клеток и их распад. При этом макрофаги устремляются к колониям друз лучистого гриба, захватывают кусочки мицелия и с ними мигрируют в соседние со специфической гранулемой ткани. Там образуется вторичная гранулема. Далее подобные изменения наблюдаются во вторичной гранулеме, образуется третичная гранулема, и т. д. Дочерние гранулемы дают начало диффузным и очаговым хроническим инфильтратам. По периферии специфической гранулемы грануляционная ткань созревает и превращается в фиброзную. При этом уменьшается количество сосудов и клеточных элементов, появляются волокнистые структуры, образуется плотная рубцовая соединительная ткань.
Морфологические изменения при актиномикозе находятся в прямой зависимости от реактивности организма – факторов специфической и неспецифической его защиты. Это обусловливает характер тканевой реакции – преобладание и сочетание экссудативных и пролиферативных изменений. Немаловажное значение имеет присоединение вторичной гноеродной инфекции. Усиление некротических процессов, местное распространение процесса нередко связаны с присоединением гнойной микрофлоры.
Клиническая картина болезни зависит от индивидуальных особенностей организма, определяющих степень общей и местной реакции, а также от локализации специфической гранулемы в тканях челюстно-лицевой области.
Актиномикоз наиболее часто протекает как острый или хронический с обострениями воспалительный процесс, характеризующийся нормергической реакцией. При длительности заболевания 2—3 месяцев и более у лиц, отягощенных сопутствующей патологией (первичные и вторичные иммунодефицитные заболевания и состояния), актиномикоз приобретает хроническое течение и характеризуется гипергической воспалительной реакцией. Сравнительно редко актиномикоз протекает как острый прогрессирующий и хронический гипербластический процесс с гиперергической воспалительной реакцией.
Нередко общее гипергическое хроническое течение сочетается с местными гипербластическими изменениями тканей, выражающимися в рубцовых изменениях тканей, прилежащих к лимфатическим узлам, аналогичных гипертрофии мышц, гиперостозному утолщению челюстей.
В зависимости от клинических проявлений болезни и особенностей её течения, связанных с локализацией специфической гранулемы, нужно различать следующие клинические формы актиномикоза лица, шеи, челюстей и полости рта: 1) кожную, 2) подкожную, 3) подслизистую, 4)слизистую, 5) одонтогенную актиномикозную гранулему, 6) подкожно-межмышечную (глубокую), 7) актиномикоз лимфатических узлов, 8) актиномикоз периоста челюсти, 9) актиномикоз челюстей, 10) актиномикоз органов полости рта – языка, миндалин, слюнных желез, верхнечелюстной пазухи. (Классификация Робустовой Т. Г.)
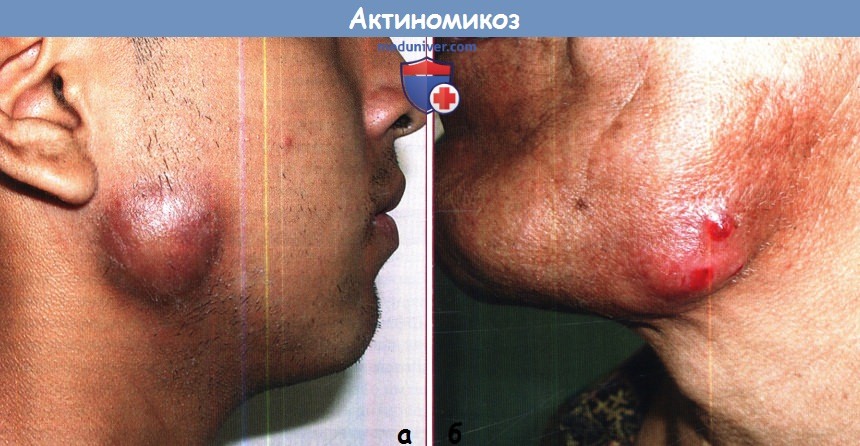
Кожная форма. Встречается редко. Возникает как одонтогенно, так и в результате повреждения кожного покрова. Больные жалуются на незначительные боли и уплотнение на небольшом протяжении кожи, при опросе указывают на постепенное увеличение и уплотнение очага или очагов.
Актиномикоз кожи протекает без повышения температуры тела. При осмотре определяется воспалительная инфильтрация кожи, выявляется один или несколько очагов, прорастающих наружу. Это сопровождается истончением кожи, изменением её цвета от ярко-красного до буро-синего. На коже лица и шеи могут преобладать пустулы либо бугорки, встречается их сочетание.
Кожная форма актиномикоза распространяется по протяжению ткани.
Подкожная форма характеризуется развитием патологического процесса в подкожной клетчатке, как правило, вблизи одонтогенного очага. Больные жалуются на боли и припухлость. Из анамнеза можно выяснить, что подкожная форма возникла в результате предшествующего гнойного одонтогенного заболевания. Также эта форма может развиться при распаде лимфоузлов и вовлечения в процесс подкожной клетчатки.
Патологический процесс при этой форме актиномикоза отличается длительным, но спокойным течением. Период распада специфической гранулемы может сопровождаться незначительными болями и субфебрильной температурой.
При осмотре в подкожной клетчатке определяется округлый инфильтрат, вначале плотный и безболезненный. В период распада гранулемы кожа спаивается с подлежащими тканями, становится ярко-розовой до красной, в центре очага появляется участок размягчения.
Подслизистая форма встречается сравнительно редко, при повреждении слизистой оболочки полости рта – прикусывании, попадании инородных тел и т. д.
Форма развивается без подъема температуры тела. Болевые ощущения в очаге поражения умеренные. В зависимости от локализации боли могут усиливаться при открывании рта, разговоре, глотании. Далее появляется ощущение инородного тела, неловкости. При пальпации определяется округлой формы плотный инфильтрат, который в дальнейшем ограничивается. Слизистая оболочка над ним спаивается.
Актиномикоз слизистой оболочки рта встречается редко. Лучистый гриб проникает через поврежденные слизистые покровы, травмирующими факторами чаще всего являются инородные тела, иногда – острые края зубов.
Актиномикоз слизистой оболочки полости рта характеризуется медленным, спокойным течением, не сопровождается повышением температуры тела. Боли в очаге незначительные.
При осмотре определяется поверхностно расположенный воспалительный инфильтрат с ярко-красной слизистой оболочкой над ним. Часто наблюдается распространение очага наружу, его прорыв и образование отдельных мелких свищевых ходов, из которых выбухают грануляции.
Одонтогенная актиномикозная гранулема в тканях периодонта встречается редко, но распознается с трудом. Этот очаг всегда имеет тенденцию к распространению в другие ткани. При локализации гранулемы в коже и подкожной клетчатке наблюдается тяж по переходной складке, идущий от зуба к очагу в мягких тканях; при подслизистом очаге тяжа нет. Процесс часто распространяется к слизистой оболочке, при очередном обострении она истончается, образуя свищевой ход.
Подкожно-межмышечная (глубокая) форма актиномикоза встречается часто. При этой форме процесс развивается в подкожной, межмышечной, межфасциальной клетчатке, распространяется на кожу, мышцы, челюстные и другие кости лица. Она локализуется в поднижнечелюстной, щечной и околоушно-жевательной области, а также поражает ткани височной, подглазничной, скуловой областей, подвисочной и крыловидно-небной ямок, крыловидно-челюстного и окологлоточного пространств и других областей шеи.
При глубокой форме актиномикоза больные указывают на появление припухлости вследствие воспалительного отека и последующей инфильтрации мягких тканей.
Часто первым признаком является прогрессирующее ограничение открывания рта, т. к. прорастающие в ткань лучистые грибы поражают жевательную и внутреннюю крыловидную мышцы, вследствие чего и возникает беспокоящее больного ограничение открывания рта.
При осмотре отмечается синюшность кожного покрова над инфильтратом; возникающие в отдельных участках инфильтрата очаги размягчения напоминают формирующиеся абсцессы. Прорыв истонченного участка кожи ведет к её перфорации и выделению тягучей гноевидной жидкости, нередко содержащей мелкие беловатые зерна – друзы актиномицетов.
Острое начало или обострение заболевания сопровождается повышением температуры тела до 38 – 39°С, болями. После вскрытия актиномикозного очага острые воспалительные явления стихают. Отмечается доскообразная плотность периферических отделов инфильтрата, участки размягчения в центре со свищевыми ходами. Кожа над пораженным участком спаяна, синюшна. В последующем актиномикозный процесс развивается по двум направлениям: происходит постепенная резорбция и размягчение инфильтрата или распространение на соседние ткани, что иногда приводит к вторичному поражению костей лица или метастазированию в другие органы.
Актиномикоз лимфатических узлов возникает при одонтогенном, тонзиллогенном, отогенном путях распространения инфекции.
Процесс может проявляться в виде актиномикозного лимфангита, абсцедирующего лимфаденита, аденофлегмоны или хронического гиперпластического лимфаденита.
Клиническая картина лимфангита отличается поверхностно расположенным плоским инфильтратом, вначале плотным, а затем размягчающимся и спаивающимся с кожей. Иногда инфильтрат бывает в виде плотного тяжа, идущего от пораженного лимфоузла вверх или вниз по шее.
Абсцедирующий актиномикозный лимфаденит характеризуется жалобами на ограниченный, слегка болезненный плотный узел. Заболевание развивается вяло, без повышения температуры тела. Лимфоузел увеличен, постепенно спаивается с прилежащими тканями, вокруг него нарастает инфильтрация тканей. При абсцедировании усиливаются боли, повышается температура тела до субфебрильной, появляется недомогание. После вскрытия абсцесса процесс подвергается обратному развитию, остается плотный рубцово-измененный конгломерат.
Аденофлегмона характеризуется жалобами на резкие боли в пораженной области, клиника напроминает картину флегмоны, вызванной гноеродной инфекцией.
При гиперпластическом актиномикозном лимфадените наблюдается увеличенный, плотный лимфатический узел, напоминающий опухоль или опухолевидное заболевание. Характерно медленное, бессимптомное течение. Процесс может обострятся и абсцедировать.
Актиномикоз периоста челюсти по сравнению с другими формами встречается редко. Протекает в виде экссудативного либо продуктивного воспаления.
При экссудативном периостите челюсти воспалительные явления развиваются в области зуба и переходят на вестибулярную поверхность альвеолярного отростка и тело челюсти. Болевые ощущения выражены слабо, самочувствие не нарушено.
Клинически развивается плотный инфильтрат в преддверии полости рта, сглаженность нижнего свода. Слизистая оболочка над ним красная, иногда с синеватым оттенком. Затем инфильтрат медленно размягчается, ограничивается, появляется болезненность. Перкуссия зуба безболезненна, он как бы «пружинит». При вскрытии очага не всегда выделяется гной, часто отмечается разрастание грануляций.
При продуктивном актиномикозном периостите отмечается утолщение основания нижней челюсти за счет надкостницы. Процесс с надкостницы альвеолярной части переходит на основание челюсти, деформируя и утолщая её край.
Рентгенологически снаружи альвеолярной части, основания тела челюсти и особенно по нижнему краю определяются рыхлые периостальные утолщения неоднородной структуры.
Актиномикоз челюстей. Патологический процесс при первичном поражении челюстей чаще локализуется на нижней челюсти и весьма редко – на верхней. Первичный актиномикоз челюсти может быть в виде деструктивного и продуктивно-деструктивного процесса.
Первичный деструктивный актиномикоз челюсти может проявляться в виде внутрикостного абсцесса или внутрикостной гуммы.
При внутрикостном абсцессе больные жалуются на боли в области пораженного отдела кости. При соседстве очага с каналом нижней челюсти нарушается чувствительность в области разветвления подбородочного нерва. В дальнейшем боли становятся интенсивными, приобретают характер невралгических. Появляется отек прилегающих к кости мягких тканей.
Клиника костной гуммы характеризуется медленным, спокойным течением с незначительными болевыми ощущениями; сопровождается обострениями, при которых возникает воспалительная контрактура жевательных мышц.
Рентгенологически первичный деструктивный актиномикоз челюстей проявляется наличием в кости одной или нескольких слившихся полостей округлой формы, не всегда четко контурированных. При гумме очаг может быть окружен зоной склероза.
Первичное продуктивно-деструктивное поражение челюстей наблюдается преимущественно у детей, подростков, причина – одонтогенный или тонзиллогенный воспалительный процесс. Отмечается утолщение кости за счет периостальных наложений, которое прогрессивно увеличивается и уплотняется, симулируя новообразование.
Течение болезни длительное – от 1—3 лет до нескольких десятилетий. На фоне хронического течения бывают отдельные обострения, сходные с таковыми при деструктивном процессе.
На рентгенограмме видны новообразование кости, идущее от надкостницы, уплотнение строения компактного и губчатого вещества в области тела, ветви нижней челюсти. Обнаруживаются отдельные очаги резорбции; дни полости мелкие, почти точечные, другие крупные. Более или менее выражен склероз кости в окружности этих очагов.
Актиномикоз органов полости рта встречается сравнительно редко и представляет значительные трудности для диагностики.
Клиника актиномикоза языка может протекать в виде диффузного воспалительного процесса по типу флегмоны или абсцесса. На спинке или кончике языка возникает малоболезненный узел, который долго остается без изменений, а после 1—2 мес. разрешается абсцедированием и вскрытием наружу с образованием свищей и выбуханием обильных грануляций.
Актиномикоз слюнных желез может быть первичным и вторичным. Клиника разнообразна, в зависимости от протяженности процесса в железе и характера воспалительной реакции можно выделить следующие формы актиномикоза слюнных желез: 1) экссудативный ограниченный и диффузный актиномикоз; 2) продуктивный ограниченный и диффузный актиномикоз; 3) актиномикоз глубоких лимфоузлов в околоушной слюнной железе.
Диагноз. Диагностика актиномикоза в связи со значительным разнообразием клинической картины заболевания представляет некоторые затруднения. Вялое и длительное течение одонтогенных воспалительных процессов, безуспешность проводимой противовоспали-тельной терапии всегда настораживают в отношении актиномикоза.
Клинический диагноз актиномикоза должен подкрепляться микробиологическим исследованием отделяемого, проведением кожно-аллергической пробы с актинолизатом и другими методами иммунодиагностики, патоморфологическим исследованием. В отдельных случаях требуются повторные, часто многократные диагностические исследования.
Микробиологическое изучение отделяемого должно заключаться в исследовании нативного препарата, цитологическом исследовании окрашенных мазков и в ряде случаев в выделении патогенной культуры путем посева.
Исследование отделяемого в нативном препарате является наиболее простым методом определения друз и элементов лучистых грибов. Цитологическое исследование окрашенных мазков позволяет установить наличие мицелия актиномицетов, вторичной инфекции, а также судить по клеточному составу о реактивных способностях организма (фагоцитоз и др.).
Дифференциальный диагноз. Актиномикоз дифференцируют от ряда воспалительных заболеваний: абсцесса, флегмоны, периостита и остеомиелита челюсти, туберкулеза, сифилиса, опухолей и опухолеподобных процессов. Клинической диагностике помогают микробиологические исследования, специфические реакции, серодиагностика. Важную роль в дифдиагностике опухолей играют морфологические данные.
Лечение. Терапия актиномикоза челюстно-лицевой области должна быть комплексной и включать: 1)хирургические методы лечения с местным воздействием на раневой процесс; 2) воздействие на специфический иммунитет; 3) повышение общей реактивности организма; 4) воздействие на сопутствующую гнойную инфекцию; 5) пртивовоспалительную, десенсибилизирующую, симптоматическую терапию, лечение сопутствующих заболеваний; 6) физические методы лечения и ЛФК.
Хирургическое лечение актиномикоза заключается в: 1) удалении зубов, явившимися входными воротами инфекции; 2) хирургический обработке актиномикозных очагов в мягких и костных тканях, удалении участков избыточно новообразованной кости и в ряде случаев лимфатических узлов, пораженных актиномикозным процессом.
Большое значение имеет уход за раной после вскрытия актиномикозного очага. Показаны её длительное дренирование, последующее выскабливание грануляций, обработка пораженных тканей 5% настойкой йода, введение порошка йодоформа. При присоединении вторичной гноеродной инфекции показано депонированное введение антибиотиков.
При нормергическом течении актиномикоза проводят актинолизатотерапию или назначают специально подобранные иммуномодуляторы, а также общеукрепляющие стимулирующие средства и в отдельных случаях биологически активные лекарственные препараты.
Терапию актиномикоза с гипергической воспалительной реакцией начинают с детоксикационного, общеукрепляющего и стимулирующего лечения. Актинолизат и другие иммуномодуляторы назначают строго индивидуально. Для того чтобы снять интоксикацию, внутривенно капельно вводят раствор гемодеза, реополиглюкина с добавлением витаминов, кокарбоксилазы. В комплекс лечения хронической интоксикации включают поливитамины с микроэлементами, энтеросорбенты, обильное питье с настоем лекарственных трав. Такое лечение проводят по 7—10 дней с промежутками 10 дней в составе 2—3 курсов. После 1—2 курса назначают иммуномодуляторы: Т-активин, тимазин, актинолизат, стафиликокковый анатоксин, левамизол.
При гиперергическом типе процесса с выраженной сенсибилизацией к лучистому грибу лечение начинают с общей антибактериальной, ферментативной и комплексной инфузионной терапии, направленной на коррекцию гемодинамики, ликвидацию метаболических нарушений, дезинтоксикацию. Назначают препараты, обладающие десенсибилизирующим, общеукрепляющим и тонизирующим свойствами. В комплексе лечения применяют витамины группы В и С, кокарбоксилазу, АТФ. После курса такого лечения (от 2—3 нед. до 1—2 мес.) на основании данных иммунологического исследования назначают курс иммунотерапии актинолизатом или левамизолом.
Важное место в комплексном лечении занимает стимулирующая терапия: гемотерапия, назначение антигенных стимуляторов и общеукрепляющие средства – поливитамины, витамины В1, В12, С, экстракта алоэ, продигиозана, пентоксила, метилурацила, левамизола, Т-активина, тималина. Лечение должно сочетаться с назначением антигистаминных средств, пиразолоновых производных, а также симптоматической терапии.
Рекомендуют применять физические методы лечения (УВЧ, ионофорез, фонофорез лекарственных веществ, излучение гелий-неонового лазера) и ЛФК.
Прогноз при актиномикозе челюстно-лицевой области в большинстве случаев благоприятный.
Профилактика. Санируют ротовую полость и удаляют одонтогенные, стоматогенные патологические очаги. Главным в профилактике актиномикоза является повышение общей противоинфекционной защиты организма.
Туберкулез – это хроническая инфекционная болезнь, вызываемая mycobacterium tuberculosis. Туберкулез является трансмиссивным заболеванием. В последние годы заболевание челюстей, тканей лица и полости рта стало редким.
Этиология. Возбудитель заболевания – mycobacterium tuberculosis, — тонкие, прямые или изогнутые палочки, длиной 1..10 мкм, шириной 0,2..0,6 мкм. Выделяют три вида туберкулезных бактерий: человеческий (вызывает 92% случаев заболевания), бычий (5% случаев) и промежуточный вид (3%).
Патогенез. Источником распространения инфекции чаще является больной туберкулезом человек, резе заболевание передается алиментарным путем через молоко больных коров. В развитии туберкулеза большое значение имеет иммунитет и устойчивость человека к этой инфекции.
Принято различать первичное и вторичное туберкулезное поражение. Первичное поражение лимфоузлов челюстно-лицевой области возникает при попадании микобактерий через зубы, миндалины, слизистую оболочку полости рта и носа, поврежденную кожу. Вторичное поражение возникает при локализации первичного аффекта в других органах или системах.
Патологическая анатомия. Туберкулез может поражать любой орган или систему органов, оставаясь при этом общим заболеванием. В месте внедрения возбудителя образуется туберкулема – развивается банальное воспаление, в пролифера-тивной фазе приобретающее специфический характер. Вокруг воспалительного очага образуется вал из клеточных элементов, в котором кроме характерных для воспаления клеток присутствуют эпителоидные клетки, гигантские клетка Пирогова-Лангханса. В центре воспалительного очага формируется участок казеозного некроза. Другой специфической формой воспаления является бугорок (туберкулезная гранулема), морфологически сходный с туберкулемой.
Клиническая картина. В челюстно-лицевой области выделяют поражение кожи, слизистых оболочек, подслизистой основы, подкожной клетчатки, слюнных желез, челюстей.
Первичное поражение лимфатических узлов характеризуется их единичным появлением либо в виде спаянных в пакет. Лимфоузлы плотные, в динамике заболевания ещё более уплотняются, доходя до хрящевой или костной консистенции. У больных молодого возраста часто наблюдается распад узла с выходом наружу характерного творожистого секрета. Первичный туберкулез лимфоузлов сопровождается общими симптомами, характерными для воспалительного процесса.
Вторичный туберкулезный лимфаденит является одной из наиболее распространенных форм этого патологического процесса. Он развивается при наличии очага в других органах. Заболевание чаще протекает хронически и сопровождается субфебрильной температурой, общей слабостью, потерей аппетита. У некоторых больных процесс может иметь острое начало, с резким повышением температура тела, симптомами интоксикации. Отмечается увеличение лимфоузлов, они имеют плотноэластическую консистенцию, иногда бугристую поверхность, четко контурируются. Их пальпация слабоболезненна, иногда – безболезненна. В одних случаях наблюдается быстрый распад очага, в других – медленное нагнаивание с образованием творожистого распада тканей. По выходе содержимого наружу остается свищ или несколько свищей. В последние годы увеличилось число случаев медленнотекущего лимфаденита.
Туберкулез кожи и подкожной клетчатки. Различают несколько клинических форм:
— Первичный туберкулез кожи (туберкулезный шанкр) – на коже образуются эрозии и язвы, имеющие уплотненное дно. Нагнаиваются региональные лимфоузлы. После заживления язв остаются деформирующие рубцы.
— Туберкулезная волчанка. Первичный элемент – люпома, для которой характерен симптом «яблочного желе» – при надавливании на люпому предметным стеклом в центре элемента образуется зона желтого цвета. Люпомы имею мягкую консистенцию, тенденцию сливаться, образуя инфильтрат, при разрешении которого формируются деформирующие рубцы.
источник
Актиномицеты – удивительные микроорганизмы, которые являются промежуточной формой между грибами и бактериями.
Они имеют клеточную оболочку и строение подобно грамположительным бактериям и характерные ветвящиеся нити – мицелий, подобно грибам. Актиномицеты являются обычными сапрофитами в организме человека и животных, вегетирующие в ротовой полости и кишечнике.
При определенных условиях микроорганизмы вызывают заболевание актиномикоз. На estet-portal.com читайте об основных причинах, видах и симптомах актиномикоза, а также о диагностике и лечении заболевания.
Актиномикоз – хроническое специфическое заболевание воспалительного характера, вызываемое лучистыми грибами – актиномицетами.
Вместе с эритразмой актиномикоз относится к группе псевдомикозов. Человек заражается эндогенным (аутоинвазия) или экзогенным (употребление зараженных злаков и воды) путем.
Микротравмы, трещины, кариозные зубы в ротовой полости способствуют глубокому проникновению актиномицет в организм.
Пиогенная микрофлора также создает условия – ферментативный фон – для развития актиномикоза.
По клиническим проявлениям различают такие формы актиномикоза:
По локализации заболевания :
• другие формы (поражаются любые органы).
Самой распространенной является кожно-лицевая форма актиномикоза, которая встречается у 60% случаев.
Читайте нас в Instagram
Актиномикоз при кожно-лицевой форме начинается с появлением инфильтрата в области нижнего угла челюсти.
Инфильтрат приобретает розово-синюшный окрас и постепенно в его центре образуется размягчение вследствие некроза.
Вскоре возникает абсцесс, который прорывает наружу несколькими свищами с гноем.
Главная особенность заболевания: выделения вместе с гноем микроколоний гриба, так званых друз, имеющих вид желтых зерен.
При тяжелых стадиях актиномикоза развивается контрактура жевательных мышц, воспаление подкожно-жировой клетчатки и остеомиелит.
Кишечная форма актиномикоза может напоминать острый аппендицит или кишечную непроходимость, при пальпации живота можно прощупать опухолеподобные массы.
При лёгочной форме клиническая картина напоминает интерстициальную пневмонию с образованием абсцессов в паренхиме.
Воспалительный процесс может переходить на средостение и другие органы с выраженными признаками интоксикации организма.
Диагностика актиномикоза базируется на типичных клинических и морфологических проявлениях, а также на результатах микробиологического исследования выделений с фистул или мокроты.
Лечение актиномикоза комплексное: консервативно-хирургическое. При наличие значительных гнойных процессов на коже абсцесс вскрывают и дренируют.
Системно используется бензилпенициллин в больших дозах (20 млн ОД через 6 часов).
При наличии резистентности к пенициллинам используют антибиотики тетрациклинового ряда, цефалоспорины или аминогликозиды.
Проводится терапия актинолизатом (имунномодулятор) интрадермально или внутримышечно.
Курс лечения составляет 3 месяца дважды в неделю в дозе: 0,5–3 мл с постепенным увеличением дозы.
Местно применяются препараты йода, в частности йодонат.
Актиномикоз при условии своевременной диагностики и адекватного лечения относительно редко приводит к фатальным последствиям.
Спасибо, что остаетесь с estet-portal.com. Читайте другие интересные статьи в разделе «Дерматология». Вас также может заинтересовать: Основные аспекты и методы лечения актиномикоза
источник
Актиномикоз — краткий обзор:
— Повсеместно распространенное, относительно редко встречающееся заболевание.
— Актиномицеты входят в состав нормальной микрофлоры дыхательных путей, желудочно-кишечного тракта и мочевыводящих путей.
— Наиболее частым возбудителем является Actinomyces israelii, который обычно выявляется при полимикробных инфекциях в ассоциации с грамположительными коками и анаэробами.
— В классическом варианте заболевание принимает хроническое, локализованное, инфильтративное течение с образованием абсцессов, фистул и дренирующихся полостей.
— Наиболее часто поражается область шеи и лица (связано с заболеваниями зубов), затем по частоте следуют поражения брюшной полости, малого таза и грудной стенки.
— При патологоанатомическом исследовании обнаруживаются инфильтраты, характерные для хронического воспаления, с гранулезной тканью и формированием гранулем.
— Зерна (серные зерна) являются характерным признаком, но обнаруживаются не всегда и не являются патогномоничными.
а) Эпидемиология. Это заболевание было описано в 1878 г. и характеризуется повсеместным распространением. Более часто оно встречается у мужчин в возрасте 20-50 лет, женщины болеют в более молодом возрасте. В доантибиотическую эпоху заболеваемость в Голландии и Германии составляла 1:100000 жителей в год; в 1970 годах заболеваемость в Кливленде, Огайо была 1:300000 жителей в год, в 1984г. в Кельне (Германия) заболеваемость составляла 1:40000 жителей в год. Недавно было описано увеличение частоты мочеполового актиномикоза у женщин, использующих внутриматочные системы (ВМС). В настоящее время отмечается тенденция к увеличению частоты нетипичных случаев, характеризующихся ограниченными поражениями, которые нередко локализуются в полости рта. В этом случае для установления диагноза необходимы обширные знания по данному вопросу.
Actinomyces и Nocardia принадлежат к одной группе нитчатых бактерий, которые относят к одному и тому же классу Actinobacteria и одному порядку Actinomycetales. Они являются возбудителями заболеваний у человека, в основном поражающими кожу. В течение долгого времени микроорганизмы этой категории неправильно классифицировали как грибы в связи с их способностью образовывать ветвящиеся нити, сходные с лучеобразными гифами (от греч. «actino»— солнце). Работа над их таксономической классификацией продолжается, при этом различные виды микроорганизмов из старых и новых семейств продолжают классифицировать. Анаэробные эндогенные Actinomyces, которые являются частью нормальной флоры дыхательных путей, желудочно-кишечного тракта и мочеполовых путей, вызывают местные гнойные поражения с формированием фистул аналогичных актиномикотическому поражению челюсти у кошек. Nocardia sp., обитающая в анаэробной среде, вызывает различные заболевания, включая целлюлит, паронихиий, абсцессы, самым ярким проявлением которых является кожно-лимфатический споротрихоидный синдром. Кроме того, аэробные микроорганизмы Nocardia и Actinomyces вызывают одну из двух известных форм мицетом — актином ицетому.
Серные гранулы или зерна и расположенные группами нити бактерий, обнаруживаемые в живых тканях, являются характерными для инфекционных поражений, вызываемых этими микроорганизмами, однако они обнаруживаются не всегда и не являются специфичными. Дерматологи должны помнить о различных морфологических вариантах этих заболеваний, а для их выделения необходимо использование специальных методов культивирования.
б) Этиология и патогенез. Термином «актиномикоз» обозначают заболевание, возбудителем которого являются эндогенные, анаэробные или микроаэрофильные грамположительные неспорообразующие бактерии, относящиеся к семейству Acti-nomycetaceae и Propionibacteriaceae из порядка Actinomy-cetales или Bifidobacteriaceae из порядка Bifidobacteriales. В норме они обитают на поверхности слизистых оболочек полости рта, дыхательных путей, желудочно-кишечного тракта и женских половых органов у человека и животных, при этом состав микрофлоры в значительной степени зависит от вида. Известно, что патогенными для человека являются A. israelii, A. naeslundii, A. gerencseriae, A. viscosus, A. odontolyticus и A. meyeri, а также Propionibacterium propionicum и Bifidobacterium dentium.
В большинстве случаев имеет место смешанная инфекция, поэтому необходимо учитывать возможность синергических взаимодействий микроорганизмов, среди которых ведущую роль играют Actinomyces, определяя клиническое течение, симптомы и прогноз заболевания. Число других видов микроорганизмов в составе полимикробной ассоциации может варьировать от одного до девяти. В качестве таких микроорганизмов могут выступать коагулазо-отрицательные стафилококки, Staphylococcus aureus, α- и β-гемолитические стрептококки; поражение болезненное и имеет выраженный воспалительный характер. Если, напротив, преобладают анаэробы, заболевание приобретает подострое или бессимптомное течение. При сочетании A. israelii или A. gerencseriae с actinobacillus actinomycetemcomitans болезнь приобретает более хроническое течение. В последние годы с усовершенствованием методик культивирования у ряда пациентов из одного поражения удается выделить более одного варианта Actinomyces, что может свидетельствовать о том, что выделение одного вида бактерий в прошлом было артефактом, обусловленным несовершенством методик.
Входными воротами для инфекции служат места повреждения слизистых оболочек. Поражения на лице и шее в большинстве случаев развиваются на фоне периферических абсцессов. Представляется, что бактериемия, ассоциированная с Actinomyces, возникает довольно часто после стоматологических процедур. Поражения грудной клетки возникают вследствие вовлечения грудной стенки при контактном распространении инфекции из плевры или легких, возникшей вследствие обструкции или аспирации. Такой же механизм распространения характерен и для брюшной стенки. Поражения возникают вторично на фоне заболеваний кишечника или половых органов, включая аппендицит и дивертикулит, после операций или травм. Поражение промежности возникает вследствие инфицирования органов малого таза на фоне использования влагалищных средств или ВМС. Единственным постоянным исключением является инфекция с поражением верхних конечностей, развивающаяся после ударов кулаком или на месте укусов.
В тканях бактерии образуют нитевидные скопления, так называемые серные гранулы (зерна). Они нередко окружены зоной острого или хронического воспаления с преимущественной инфильтрацией нейтрофилами, грануляционной тканью и фиброзом. Формирование гранулем нехарактерно. Образование фистул может приводить к дренированию гранул, однако ни при каких обстоятельствах их наличие не должно расцениваться как патогномоничный признак этого заболевания.
б — Типичный актиномикоз шейно-лицевой области: опухолевидное образование с формированием свищей.
в) Клиника. Актиномикоз всегда необходимо заподозрить при наличии одного из трех признаков: (1) наличие воспалительной инфильтративной массы в коже и подкожной жировой клетчатке, (2) образование дренирующихся пазух, (3) рецидив или отсутствие клинического эффекта после краткосрочной антибиотикотерапии. Гранулы актиномицет можно увидеть невооруженным глазом. Хотя большинство пациентов являются иммунокомпетентными, недавние исследования подчеркивают важность Actinomyces как нового патогена у пациентов с хроническим гранулематозным заболеванием.
Актиномикоз шеи является наиболее частой формой заболевания, которое встречается примерно в 55% случаев. Часто имеются указания на нарушения гигиены полости рта, заболевания зубов или парадонтоз в анамнезе, перенесенные стоматологические процедуры, операции или проникающие травмы с поражением полости рта. В большинстве случаев инфекция начинается с периферического абсцесса. Наиболее частая локализация—угол нижней челюсти и верхняя область шеи (60%), затем по частоте следуют поражения щек (16%), подбородок (13%), реже в патологический процесс вовлекаются височно-нижнечелюстной сустав и ретромандибулярная область. Вначале в одном из этих участков формируется солидное образование, требующее дифференциальной диагностики с опухолевым поражением. Процесс может постепенно прогрессировать с формированием рецидивирующих абсцессов с последующим распространением на прилежащие структуры, разрушая анатомические образования и границы. Распространение процесса на лимфатические узлы не характерно, однако в редких случаях возможно поражение глазниц, черепа, позвоночника и даже сосудистых структур.
Иногда пациенты описывают поражения как безболезненные, но они также могут сопровождаться болевым синдромом, лихорадкой и лейкоцитозом. При распространении процесса по направлению к поверхности кожи появляются свищевые ходы. Кожа над поражением может иметь пурпурно красный цвет. Может развиться тризм. Поражение костей наблюдается у 10% пациентов. В большинстве случаев в патологический процесс вовлекается кость нижней челюсти. При более ограниченной форме заболевания формируется инфильтрат или язва, с возможным поражением любых структур полости рта или назофарингеальной области. Распространение инфекции на ухо может быть причиной развития хронического среднего отита или мастоидита. Помимо поражения глазниц описаны случаи каналикулита и эндофтальмита.
Актиномикоз грудной клетки встречается в 15% случаев. Частым источником инфекции служит миграция микроорганизмов из ротоглотки, хотя возможны и другие пути инфицирования, например, распространение процесса из шейно-лицевого отдела на средостение. Заболевание может поражать легкие, плевру, средостение и грудную стенку. Характерны медленное прогрессирование, боли в груди, повышение температуры, потеря веса, кашель и, менее часто, кровавая мокрота, что делает это заболевания сходным с туберкулезом. При рентгенологическом исследовании выявляется объемное образование или пневмония с распространением процесса на плевру. Дерматологам важно знать, что в 26% случаев при этом заболевании наблюдаются поражения грудной стенки, что сопровождается формированием кожных абсцессов и свищей. При одновременном поражении паренхиматозных органов, плевры и грудной стенки диагноз актиномикоза наиболее вероятен. Актиномикоз средостения может проявляться поражениями передней грудной стенки (грудина вовлекается редко) или абсцессами в околопозвоночных областях. Также описано поражение молочной железы и искусственных имплантов.
В 20% случаев выявляется актиномикоз органов брюшной полости. Он возникает вследствие распространения инфекции из желудочно-кишечного тракта или женских половых органов. Часто поражения возникают после аппендицита или дивертикулита. Могут вовлекаться любые органы брюшной полости. Инфекция контактным путем может распространяться на брюшную стенку. На коже брюшной стенки или промежности появляется воспалительный плотный инфильтрат, позже формируются свищи. В перианальной области могут возникать многочисленные абсцессы и фистулы. Распространяющая инфекция может поражать ягодицы, область бедер, мошонку и область паха.

Первичное поражение органов малого таза у женщин наиболее часто обусловлено восходящей инфекцией из половых путей и менее часто — инфицированием органов брюшной полости. Была установлена роль ВМС в качестве фактора риска. Заболевание обычно связывают с длительным использованием ВМС, в среднем в течение восьми лет.
Актиномикоз после ударов и травм встречается очень редко, но представляет большой интерес с точки зрения клинических проявлений. Заболевание обычно возникает после тупой травмы, например, при ударе кулаком в область рта; сходные клинические проявления могут возникнуть и после укуса человеком. Обычно поражаются проксимальные фаланги и пястные кости. Первоначально инфекция поражает мягкие ткани, а затем в конечном итоге распространяется на костные структуры. При этой форме заболевания часто обнаруживаются гранулы.
Актиномикоз центральной нервной системы (ЦНС) может проявляться абсцессами головного мозга, менингитом, менингоэнцефалитом, субдуральной эмпиемой, актиномицетомой и абсцессами позвоночника. Эти осложнения обычно возникает вторично в результате гематогенного распространения.
г) Анализы при актиномикозе. Для диагностики заболевания полезными могут быть следующие лабораторные исследования: непосредственный анализ отделяемого из очагов, культуральное исследование и биопсия. При окрашивании по Граму обнаруживаются нити Actinomyces. Выделение Actinomyces при культуральном исследовании следует рассматривать как диагностический критерий, если материал был получен из стерильной зоны. Однако по данным ряда анализов частота положительных результатов при культуральном исследовании не превышает 35%. С материалом необходимо работать в анаэробных условиях. При использовании современных методик идентифицировать возбудитель не удается только в 2,8% случаев. Недавно сообщалось об игольной аспирации в качестве дополнительной диагностической процедуры.
Лучшим материалом для культивирования являются ткани, гной или микроскопические гранулы, рекомендуется воздержаться от антибиотикотерапии. Соответствующая среда для культивирования включает тиогликолат с 0,5 стерильной кроличьей сыворотки при 35 °С в течение 14 дней. Колонии могут появиться в течение 5-7 дней, но может потребоваться до двух недель. На агаре A. israelii классически образует бугристую колонию, напоминающую коренной зуб, на бульоне колония будет выглядеть комковатой. Колонии A. odontolyticus красного или ржавого цвета. Актиномицеты являются индол-отрицательными. Микробиологическая идентификация различных видов актиномицетов удается лишь в небольшом количестве случаев. Могут проводиться также тесты на уреазу, каталазу гидролиз желатина и ферментацию целлобиоза, трегалозы и арабинозы, а также газожидкостная хроматография, непрямая иммунофлюоресценция и секвенирование или рестрикционный анализ амплифицированной 16S рибосомальной ДНК.
Выявление гранул как невооруженным глазом, так и при микроскопии имеет очень большое значение, особенно в тканях, прилежащих к слизистым оболочкам. Гранулы обычно желтого цвета (поэтому они и получили название «серные гранулы»), однако также могут быть и белыми, розово-серыми, серыми и коричневыми. Для выявления нитевидных структур в образцах тканей необходимо использование специальных методов окрашивания, включая окраску по Брауну-Бренну, по Граму, по Гимзе и Гомори. Количество гранул обычно скудное: в исследовании, в котором проводился анализ 181 случаев, в 25% образцов была выявлена только одна гранула. На срезах тканей можно наблюдать гранулы, окруженные поясом эозинофилов — феномен Сплендоре-Хеппли. Отсутствие окрашивания при помощи модифицированного метода окраски по Файту для кислотоустойчивых штаммов позволяет отличить Actinomyces от Nocardia sp. Гранулы при эумицетоме окрашиваются реактивом Шиффа и по Гомори, а гранулы при ботриомикозе представляют собой скопления бактерий. Для некоторых видов существуют методы прямого иммунофлуоресцентного окрашивания, включая A. israelii.
д) Дифференциальная диагностика. В зависимости от инфицированной зоны дифференциальную диагностику необходимо проводить с такими инфекциями, как туберкулез, с неинфекционными воспалительными процессами, такими как гидраденит и воспалительные заболевания кишечника, и опухолевыми образованиями.
е) Прогноз и лечение актиномикоза. Общепризнано, что лечение актиномикоза требует применения антибиотиков в высоких дозах в течение длительного времени. Препаратом выбора является пенициллин G в дозе 18-24 миллиона единиц внутривенно в течение 2-6 недель с последующим пероральным назначением пенициллина или амоксиклава в течение 6-12 месяцев. При поражении шейно-лицевой области или при более ограниченных формах заболеваниями возможен более короткий курс лечения. Хороший эффект дает соблюдение следующего правила: продолжение терапии до разрешения клинических симптомов. Альтернативные варианты лечения при непереносимости пенициллина включают применение тетрациклина, доксициклина, эритромицина и клиндамицина. Для краткосрочной терапии успешно используется имипинем. В случаях поражения ЦНС альтернативой пенициллину является хлормафеникол. К факторам риска летального исхода и рецидива относят длительность заболевания более двух месяцев, отсутствие антибиотикотерапии или хирургического лечения, и пункционная аспирация по сравнению с открытым дренированием или иссечением.
При ранней диагностике и более ограниченных формах заболевания в отличие от распространенных форм инфекции, которые встречались в прошлом, курс лечения может быть короче: 30 дней при поражении шейно-лицевой области и три месяца при поражениях органов малого таза или грудной клетки. Прикорневой актиномикоз можно успешно излечить при помощи кюретажа и антибиотикотерапии длительностью 10 дней.
Оперативное лечение показано при распространенном заболевании, поражающем грудную клетку, органы брюшной полости, малого таза и ЦНС. Его цель — резекция некротических тканей, иссечение свищевых ходов, дренирование эмпиемы и абсцессов, кюретаж костей. Хирургические вмешательства всегда должны выполняться на фоне антибиотикотерапии.
В начале терапии рационально добавлять антибиотики, воздействующие на микроорганизмы, которые могут оказывать синергичные эффекты вместе с Actinomyces.
ж) Профилактика. Добиться уменьшения колонизации Actinomyces можно при хорошем соблюдении гигиены полости рта и профилактике заболеваний пародонта. Врачи, работающие с пациентками, использующими ВМС, должны помнить о возможности развития этого заболевания.
Редактор: Искандер Милевски. Дата публикации: 9.4.2019
источник
Патогенез актиномикоза изучен недостаточно. Существует мнение о роли в развитии актиномикоза различных конкрементов (мочевых, слюнных, желчных), являющихся как носителями актиномицетов, так и травмирующими агентами. Большое значение придают изменению микроциркуляции и снижению окислительно-восстановительного потенциала тканей, что способствует ослаблению иммунных свойств организма и активизации актиномицетов. Контагиозность актиномикоза низка, достоверных данных о заражении здорового человека от больного контактным путем нет. Мужчины болеют в 2 раза чаще, чем женщины. Различают первичный актиномикоз кожи и слизистых оболочек вследствие непосредственного внедрения актиномицетов и вторичный, обусловленный распространением инфекта из внутренних органов метастатическим путем или по соприкосновению с лимфатическими узлами, костями.
Симптомы актиномикоза. Длительность инкубационного периода точно не установлена, обычно он равен 1-3 неделям, но иногда процесс развивается очень медленно и патологические изменения возникают спустя 2-3 года после проникновения возбудителя. Различают 3 формы актиномикоза кожи: гуммозно-узловатую, бугорково-пустулезную и язвенную. У подростков и детей младшего школьного возраста чаще всего возникают узловатые гуммозные инфильтраты застойно-бурого или лилово-красного цвета. Местами наступает размягчение и возникают язвы или свищи, из которых выделяется жидкий гной с плотными, крошковатыми включениями (друзами), представляющими собой колонии актиномицетов.
При бугорково-пустулезной форме элементы менее глубокие- типа бугорков и вегетации, склонных к серпигинизации, образованию герпетиформных и угревидных пустул и свищевых ходов. Наблюдаются мощные слоистые гнойно-геморрагические корки. Язвенная форма представляет собой этап эволюции гуммозно-узловатой и бугорково-пустулезной формы. Поэтому глубина дефекта, выраженность инфильтрации узлов и бугорков значительно варьируют. Язвы разрешаются неровными мостикообразными рубцами или рубцовой атрофией.
Хотя для актиномикоза кожи более характерна локализация в челюстно-лицевой или шейно-грудной области, практически он может развиться на любом участке кожного покрова.
Проявления заболевания настолько разнообразны, что описать все симптомы просто не представляется возможным. Однако есть некоторые проявления, которые сходны у разных штаммов, особенно это касается актиномикоза гениталий. Актиномикоз у женщин начинается быстро, без скрытого периода. Происходит подъем температуры, появляется болевой симптом. Боль умеренная, но продолжительная. Появляются гнойные отделения без специфического запаха. У большей части женщин при актиномикозе нарушается менструальная функция. У всех заболевших генитальной формой при влагалищном исследовании фиксируется плотный эластичный инфильтрат, нагноения, свищевые ходы.
Диагноз актиномикоза. Помимо типичных клинических симптомов в отделяемом свищей и язв обнаруживают возбудителя в виде друз из тонкого мицелия. Наличие у больных актиномикозом агглютининов, преципитинов и комплементсвязывающих антител используется для иммунодиагностики; также применяют кожно-аллергические пробы с актинолизатом. Дифференциальный диагноз проводят с узловатыми и бугорковыми сифилидами, хронической язвенной пиодермией, колликвативным туберкулезом, бластомикозом и другими глубокими микозами.
Лечение актиномикоза. Назначают антибиотики широкого спектра действия, влияющие на кокки и на энтеробактерии (полусинтетические пенициллины, тетрациклины, цепорин, кефзол), в сочетании с актинолизатом, препаратами йода и витаминами. Актинолизат (препарат из культур патогенных анаэробных актиномицетов) вводят внутримышечно по 1-4 мл 2 раза в неделю на курс 10-15 инъекций (детям от 5-до 15 лет) с учетом общей, местной и очаговой реакции. Проводят от 2 до 3 курсов с перерывом между ними 1-2 мес. В тяжелых, хронических случаях актиномикоза применяют хирургическое удаление очага и последующие гемотрансфузии, аутогемотерапию или введение плазмы. Во время лечения очень важно предотвратить снижение иммунитета. Дополнительно о терапии в статье Хирургический актиномикоз, лечение
Прогноз при своевременной диагностике и рациональном лечении вполне благоприятен.
Профилактика: санация полости рта, обычные гигиенические мероприятия и предупреждение травматизма кожи и слизистых оболочек, особенно у жителей сельских местностей.
Актиномикоз вызывается лучистым грибком, образующим в тканях организма характерные зерна – друзы — с булавовидными утолщениями, располагающимися радиально в виде лучей, откуда и произошло название лучистый. В культурах грибок дает длинные ветвящиеся нитки.
При рассмотрении под микроскопом ядро друз состоит из тонких ветвящихся нитей с утолщениями на концах, располагающихся в виде лучей по периферии, из нитей с зернистым содержимым и свободных круглых и цилиндрических тел. Грибок встречается на злаках, на остях колосьев (даже высушенных), особенно ячменных; у лиц, соприкасающихся со злаками во время работы при молотьбе, сушке, приемке и обработке зерна, грибок может проникнуть в организм через полость рта и глотки, легких, а также через кишечник и кожу.
Возможен и другой путь развития актиномикоза. Попадая в полость рта, актиномицет может долго находиться в качестве сапрофита, особенно в кариозных зубах, и оттуда вторично проникать в воспалительные очаги и повреждения.
При проникновении грибка в ткани появляется воспаление в виде плотного, деревянистого инфильтрата, в котором потом появляются очаги размягчения и образуются небольшие полости с распадом и свищевые ходы. В отдельных органах процесс дает своеобразную картину, например в легких — картину абсцесса, бронхопневмонии, в слепой кишке инфильтраты напоминают туберкулез или рак.
Для этого заболевания характерно наличие всюду среди молодой соединительной ткани мелких абсцессов, в гною которых находятся друзы.
Проявляется актиномикоз в виде хронического прогрессирующего воспалительного процесса, при котором образуются плотные инфильтраты с очагами размягчения и наклонностью к образованию свищей со скудным отделяемым. Окраска кожи над инфильтратом при поверхностном его расположении и вокруг свища синевато-багрового цвета. В выделяющемся гное иногда могут быть замечены беловатые мелкие зернышки. Актиномикоз имеет наклонность к распространению на соседние смежные органы и может давать метастазы по току крови.
Наиболее типично актиномикотическое поражение, исходящее из полости рта и распространяющееся на наружные покровы шеи и на челюсть. Актиномикоз может встречаться и в других тканях и органах (на коже, в легких, кишечнике).
При поверхностном развитии процесса диагноз облегчается характерным видом инфильтратов и свищей и их течением; при глубоком процессе диагноз может быть очень затруднителен. Окончательные данные можно получить только при бактериологическом исследовании гноя, особенно из свежих только что вскрывшихся свищей или при патологоанатомическом исследовании грануляций, взятых при выскабливании свищей.
Диагноз актиномикоза уточняется с помощью внутрикожной реакции с актинолизатом.
Лечение актиномикоза должно быть очень длительным и упорным. Из терапевтических мероприятий имеет значение применение йодистого калия внутрь в больших дозах, причем, постепенно все увеличивая дозу, доводят ее до 2,0-6,0 pro die, если не наступит явлений йодизма. Хорошие результаты дает лечение рентгеновыми лучами, пенициллином с переливаниями крови и внутрикожным введением специальной вакцины (актинолизатами).
Одновременно с терапевтическим лечением применяют оперативное вскрытие свищей и выскабливание очагов с последующим лечением под повязками с люголевским раствором (йод — йодистый калий). Там, где это возможно, производят иссечение инфильтрата и даже больного органа, например слепой кишки.
Дата добавления: 2015-04-24 ; Просмотров: 1315 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Актиномикоз (лучисто-грибковая болезнь) — системная инфекция, склонная к вялому, хроническому течению; характеризуется актиномикоз развитием гранулём (актиномиком), свищей и абсцессов.
Возбудители актиномикоза — ветвящиеся бактерии актиномицеты. У человека актиномицеты а норме населяют полость рта и желудочно-кишечный тракт.
Основной предрасполагающий фактор возникновения актиномикоза — снижение сопротивляемости организма, обусловленное сопутствующими заболеваниями (туберкулёз, сахарный диабет), беременностью.
К актиномикозам предрасполагают травмы полости рта, периодонтит; реже актиномикозы бывают осложнениями хирургических операций, ранений кишечника или язв двенадцатиперстной кишки и др.
Особое значение имеет сопутствующая микрофлора, способная значительно усугублять тяжесть поражений.
Формы заболевания актиномикозом
Шейно-лицевая форма актиномикоза — результат распространения возбудителя в подкожную клетчатку из хронических очагов инфекции в ротовой полости и глотке. Частая локализация — угол нижней челюсти, шея. Появляются глубокие безболезненные уплотнения, которые нагнаиваются, формируются свищи. Поражаются также лимфатические узлы и слюнные железы. Течение хроническое рецидивирующее. Характерны лихорадка, признаки местного воспаления. Осложнения — воспаление оболочек головного мозга
Торакальная форма актиномикоза развивается при вдыхании возбудителей или при их распространении из очагов на шее и в пищеводе. Поражаются лёгкие, плевра, рёбра, средостение, прикорневые лимфатические узлы, сердце, крупные сосуды. Характерны лихорадка, кашель, свищи, потеря массы тела, ночные поты
Абдоминальная форма актиномикоза обычно развивается на фоне воспалительных процессов органов брюшной полости (например, аппендицит, дивертикулиты). Тазовый актиномикоз может развиться при применении внутриматочной спирали. Формируются свищи; возможно развитие абсцессов печени
Генерализованная форма актиномикоза — поражение кожи (свищи), головного мозга, печени, почки (абсцессы)
Характерные клинические проявления актиномикоза
Антибиотики — бензилпенициллин (натриевая соль) не менее 12 млн ЕД/сут в/в в течение 2 нед, затем феноксиметилпенициллин по 1 г 4 р/сут или тетрациклин по 500 мг внутрь каждые 6часов
Вскрытие и дренирование гнойных очагов.
При своевременной диагностике и адекватной антибиотикотерапии прогноз благоприятен
При актиномикозе тяжёлого течения и с осложнениями возможен летальный исход.
ГНОЙНАЯ ХИРУРГИЯ
РАНЫ, РАНЕВАЯ ИНФЕКЦИЯ.
Классификация ран (по происхождению, от характера повреждения тканей, по отношению раневого канала к полостям тела, степени инфицированности).
По причине: операционные и случайные
По характеру повреждения:
ушибленные (vulnus contusum)
размозженные (vulnus cjnqvassatum)
По наличию микробов: асептические (операционные), инфицированные, гнойные.
По отношению к полостям: проникающие, непроникающие.
Сочетанные (повреждено 2-3 органов, 2 полостей и орган), торакоабдоминальные.
По характеру раневого канала: сквозные, слепые, касательные.
Комбинированные ранения: рана + t°, химические или радиоактивные вещества.
По повреждающему фактору: низкоскоростные огнестрельные ранения (600 м/с), высоко-скоростные (900 м/с), дробовые ранения.
По условиям возникновения раны делятся на 4 группы:
1. Хирургические (операционные) раны – наносимые при соблюдении правил асептики и анти-септики, с учетом анатомо-физиологических особенностей, особенностей разъединяемых тканей, с использованием методов обезболивания.
2. Случайные раны, наносимые в различных условиях бытовой, производственной обстановки, уличная травма.
3. Раны, нанесенные в боевой обстановке. Во-первых, они отличаются от всех ран рядом харак-терных особенностей, во-вторых, они часто носят массовый характер.
4. Умышленные раны – нанесенные с суицидальной целью или членовредительства.
Классификация ран в зависимости от инфицирования.
2. Контаминированные или микробно-загрязненные раны.
Асептическая рана – это понятие не столько микробиологическое, сколько клиническое. Оно обозначает, что в данных условиях опасность развития хирургической инфекции минимальна.
К асептическим ранам относятся операционные раны не связанные со вскрытием гнойников. В этих ранах микрофлора либо отсутствует, либо высеваются непатогенные микроорганизмы в не-большом количестве (менее 1х102 микробных тел на 1 грамм ткани). Кроме того, в разряд асептиче-ских ран могут переходить случайные резаные раны мягких тканей вследствие «очищения» их от микробов, истекающей из раны кровью.
Микробно-загрязненная или контаминированная рана – это состояние, когда в рану попали микроорганизмы, но общие и локальные механизмы защиты способны сдерживать их на стадии инкубационного процесса и в ране никаких клинических признаков инфекционного процесса нет. Принято различать первичное и вторичное микробное загрязнение раны. Первичное загрязнение наступает в момент нанесения повреждения и характерно для травматических и огнестрельных ран. Вторичное загрязнение раны, как правило, связано с нарушением правил асептики во время перевя-зок и часто является проявлением внутрибольничной инфекции.
Вместе с тем, присутствие микробов в ране (патогенных) в количестве до 1х104 г/ткани еще не делает развитие инфекционного процесса или нагноения раны обязательным. Все случайные, умышленные раны и раны, полученные в боевой обстановке являются микробнозагрязненными.
Инфицированная рана – это рана, в которой происходит развитие инфекционного процесса, обусловленного нарушением равновесия между микробами, попавшими в рану и защитными сила-ми организма, что проявляется клиническими симптомами воспаления. При этом микробы начина-ют размножаться в глубь жизнеспособных тканей, в лимфатические и кровеносные пути.
В экспериментальных и клинических условиях было установлено, что для развития инфекци-онного процесса в ране необходимо, чтобы общее количество микробов в 1 гр ткани превысило некий «критический уровень», который составил от 100.000 – 1.000.000 бактерий в 1 грамме ткани.
По механизму нанесения повреждения и характеру ранящего предмета выделяют раны:
Резаная рана – наносится острым предметом, характеризуется ровными краями, минимальным объемом поврежденных тканей, незначительным воспалением в краях раны, и невыраженными расстройствами трофики. При этом длина раны преобладает над ее глубиной.
Колотая рана отличается от резаной значительным преобладанием глубины над длиной, т.е. глубоким, узким раневым каналом, который нередко может проникать в различные полости организма и повреждать жизненно важные органы. Это обуславливает высокую опасность таких ран.
Рубленая рана возникает от удара тяжелым острым предметом, имеет большую глубину и большие размеры, чем раны резаные.
Ушибленная рана возникает от удара тупым предметом или при ударе о тупой предмет. При-водит к небольшим нарушениям целостности покровных тканей, но вызывает значительные расстройства трофики в краях поврежденных тканей в результате их ушиба, что приводит к их некрозу.
Рваная рана сопровождается разрывами кожи и подлежащих тканей, в том числе сосудов и нервов, что обуславливает обширные регионарные расстройства кровотока и иннервации.
Раздавленная рана – небольшие по площади дефекты кожи, образующиеся вследствие длительного действия тяжелого предмета. При этом все подлежащие ткани в зоне действия сдавливающего агента подвергаются разрушению.
Скальпированная рана характеризуется полной или частичной отслойкой кожи от подлежащих тканей. Такие раны возникают при попадании конечностей во вращающиеся механизмы машин, под колеса транспорта. Эти раны обычно сильно загрязнены.
Размозженные раны возникают под действием большой силы, вызывающей разрыв и размозжение тканей, при которых создаются условия для накопления и всасывания огромного количества токсинов в организм человека, что обусловливает тяжелый эндотоксикоз.
Укушенная рана образуется вследствие укуса животными или человеком, отличается обильным микробным загрязнением. Нередко через раневой дефект заносится яд и вирус бешенства, и другие опасные ингредиенты, в том числе и анаэробы.
Огнестрельная рана возникает в результате воздействия огнестрельных ранений пулями, осколками снарядов и др. предметами, имеющими высокую кинетическую энергию ранящего снаряда, что обуславливает сложную форму раневого канала, обширность зоны поражения, высокую степень микробного загрязнения.
Огнестрельная рана имеет три зоны повреждения:
1. Зона раневого канала в центре.
2. Зона ушиба тканей и первичного некроза по краям раневого канала.
3. Зона молекулярного сотрясения или вероятного вторичного некроза (вокруг зоны ушиба тканей).
Основной отличительной особенностью их является различный объем разрушения тканевых элементов в момент ранения, расстройство крово- и лимфооттока и иннервации в области краев раны.
Дата добавления: 2018-05-12 ; просмотров: 96 ; ЗАКАЗАТЬ РАБОТУ
источник