Актиномикоз (известен также как актинобактериоз или лучисто-грибковая болезнь) – это весьма распространенное заболевание хронической формы, поражающее органические ткани, прежде всего кожные покровы, что сопровождается воспалительной инфильтрацией, гнойниковыми нарывами, фистулами. Возбудителями этого заболевания являются анаэробные микроорганизмы, очень схожие по своему строению с грибами. Отсюда и происходит их название – актиномицеты (насчитывается несколько десятков их разновидностей, самые распространенные – альбус, израели, вилацеус, бовис).
Попадая в питательную среду, актиномицеты быстро разрастаются в колонии нестандартной формы с заостренными краями. В очагах поражения бактерии срастаются в кристаллы, с виду – мелкие кусочки желтоватого оттенка до 2 мм в диаметре. Актиномицеты повсеместно встречаются в природе (в земле, зерне, сене), нередко обнаруживаются и у здоровых людей на слизистых.
Основным источником заражения актиномикозом является внешняя среда, гораздо реже заболевание развивается из внутренних инфекционных очагов организма. Актиномицеты могут попасть на слизистую рта с растительной пищей и пребывать там в анабиозном состоянии до тех пор, пока их не спровоцирует какой-либо воспалительный процесс. Тогда они активизируют свою патогенную деятельность спустя многие годы после заражения. Сначала возникает гранулематозное воспаление, которое постепенно начинает внедряться в окружающие ткани. Процессы омертвения и распада клеток внутри гранулем инициируют формирование свищей. На коже актиномикоз проявляется вследствие разрастания очага поражения и в итоге приводит к возникновению фиброзов и рубцов.
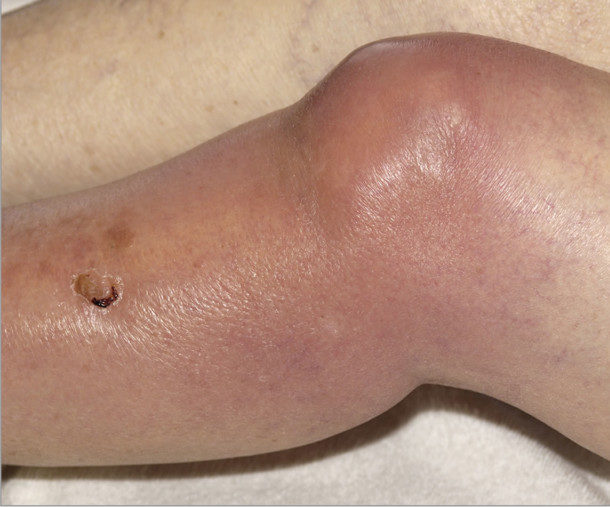
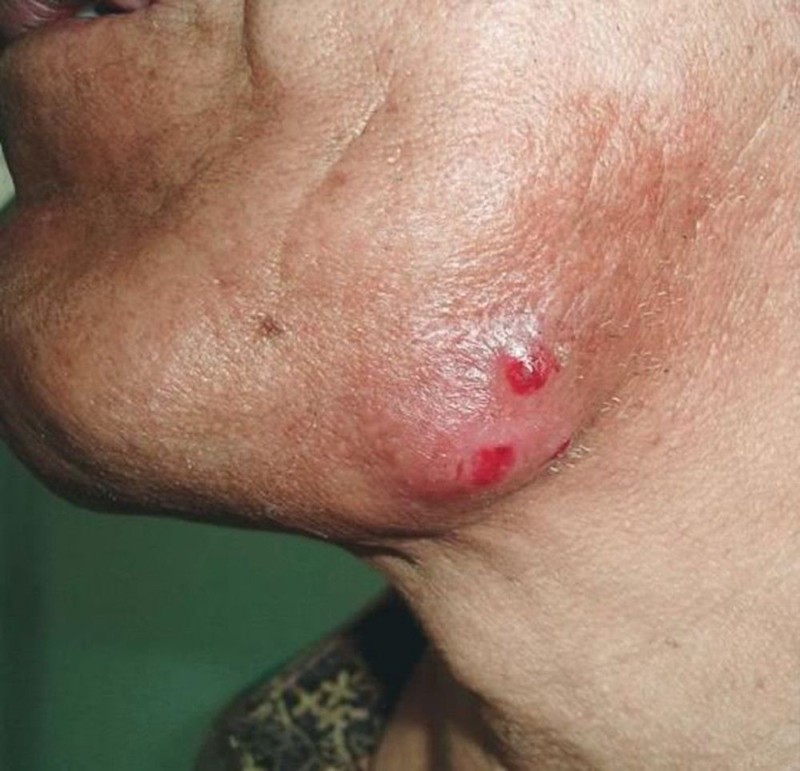
Актиномикоз развивается в течение очень длительного времени, точный инкубационный период определить практически невозможно. В зависимости от локализации очага поражения различают актиномикоз языка, шеи и головы, грудной клетки, брюшной полости, костно-суставный и особую разновидность – мицетому (или мадурская стопа). Общим признаком актиномикоза любого вида является характерное поражение кожного покрова – сначала безболезненное уплотнение, в области которого кожа приобретает синевато-багровый оттенок, вскоре после этого образуется гнойный нарыв. Когда он созревает и прорывается, на этом месте начинают возникать свищи. Характерный показатель актиномикоза – наличие мельчайших комочков в гнойной жидкости.
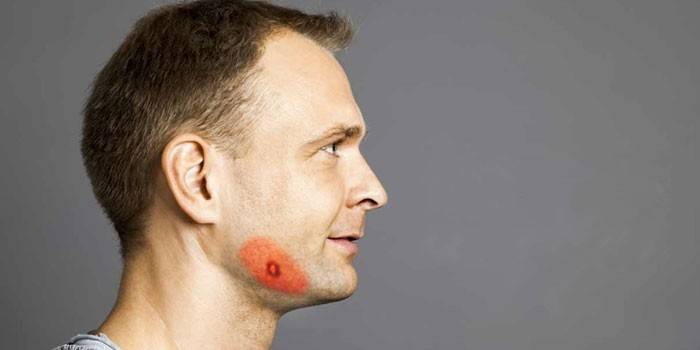
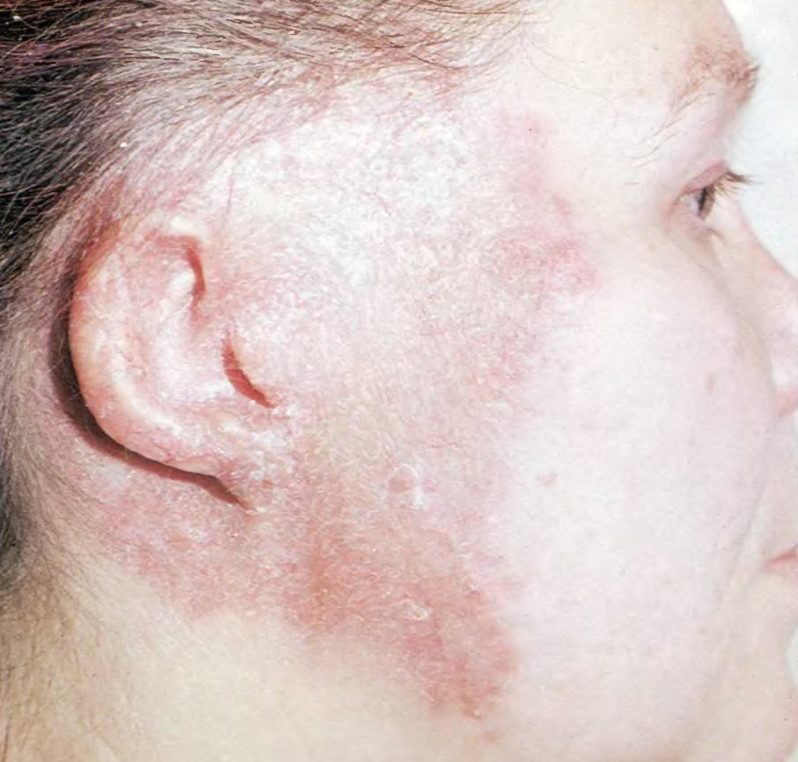
Самым распространенным является актиномикоз языка, шеи и головы. Он может развиваться как в глубине мышечной ткани, так и в подкожной или кожной клетчатке. В первом случае поражаются преимущественно мышцы лица, которые отвечают за жевательные движения нижней челюсти. Нижняя челюсть диспропорционально расширяется за счет уплотнения хрящевой ткани в углу, возникает спазм жевательной мускулатуры, человек не может нормально пережевывать пищу. Все это сопровождается повышением температуры тела до 38-39 градусов, общим недомоганием, характерным для интоксикации. Через определенный временной интервал начинает вскрываться инфильтрат, выделяя гнойно-кровавую жидкость с комочками. Кожа вокруг имеет характерный синюшный оттенок.
Актиномикоз в подкожной области развивается в виде множественных шарообразных инфильтратов, мышечные спазмы не наблюдаются. Кожный актиномикоз бывает крайне редко, при нем патогенными процессами охватывается область языка, щек, губ, гортани, глазниц. Переносится в целом легче, нежели мышечная форма, иногда вызывает повышение температуры.
Актиномикоз, поражающий легкие и другие органы грудной клетки, называется торакальным. Он является вторым по степени распространенности. В начальной стадии заболевания пациенты человек ощущает общую слабость, вялость, повышается температура, начинается кашель – сухой, переходящий в мокрый, в отделяемой слизи видны гнойно-кровянистые сгустки. Дыхание жесткое, отчетливо слышны сухие хрипы. При дальнейшем развитии воспалительного процесса в области легких появляются симптомы пневмонии (высокая температура, боль в грудной клетке, непрекращающийся кашель). В ряде случаев актиномикоз легких вызывает пневмонию в легкой форме. Очаг воспаления развивается, захватывая постепенно всю грудную стенку и кожу в этой области, где формируется бордово-синюшное уплотнение, вызывающее болевые ощущения. Созрев, гнойник прорывается, выделяя комочки бактерий, образуются свищи, которые сообщаются с бронхами и могут локализовываться по всему телу. Если не предпринять своевременное медицинское вмешательство, такая болезнь заканчивается смертельным исходом.
Актиномикоз брюшной полости (абдоминальный) возникает чаще всего на границе толстого и тонкого кишечника, и гораздо реже – в толстом кишечнике, слизистой желудка или пищевода. Абдоминальный актиномикоз легко спутать с синдромом «острого живота» из-за очень схожих симптомов – высокая температура, резкие боли в животе, расстройство пищеварения. При пальпации брюшины прощупывается инфильтрат, вызывающий болевые ощущения. Дальнейшее развитие заболевания приводит к повреждению брюшных стенок и вызывает характерное изменение кожных покровов над ними, появляются свищи. Летальный исход при отсутствии лечения – примерно в половине случаев.
Актиномикоз суставов и костей – крайне редкое явление. В основном возникает при переходе воспалительного процесса с соседних тканей или заражении при травме. В ходе заболевания разрушается костная ткань, появляются омертвевшие участки. Пораженные суставы частично поддерживают двигательную функцию. С переходом в стадию свищей соответственно меняется состояние кожных покровов.
Мадурская стопа или мицетома – редкая форма актиномикоза, которая характерна в основном для тропиков. Первоначально патология развивается на подошве стопы (откуда и происходит название мадурская стопа) – появляется несколько плотных узелков диаметром примерно 5 мм. Через некоторое время кожа на них меняет цвет, обретая характерный для заболевания багрово-синюшный оттенок. Появляется отек, образуются все новые узелки, форма стопы деформируется. Затем узелки вскрываются, выделяя гнойно-кровянистую жидкость с мелкими комочками, образуются глубокие свищи. При дальнейшем развитии патологии охватывается вся область стопы, гнойники появляются по всей поверхности. При этом могут повреждаться кости, суставы, мышцы голени. Болезнь может развиваться до 15-20 лет, при запущенных формах высока вероятность летального исхода.
Актиномикоз легко диагностируется уже на поздних стадиях развития, когда происходят характерные изменения кожного покрова. Для выявления заболевания на более ранних сроках практикуются пробы с внутрикожным введением актинолизата. Но оценивать можно только однозначно положительный результат, т.к. слабые реакции могут вызывать и другие заболевания (например, пародонтоз). Отрицательный результат также внешне может быть обманчивым, т.к., например, у больных СПИДом проба всегда дает отрицательный результат, независимо от наличия или отсутствия актиномикоза.
Анализ на наличие актиномицетов делается только по соскобам, взятым с пораженных тканей, свищей, т.к. на слизистой они могут быть и у здоровых людей. Высокое диагностическое значение имеет также серологическая реакция связывания комплемента с актинолизатом, достоверность составляет примерно 80 процентов. Очень важно своевременно отличить актиномикоз от других схожих по симптомам заболеваний – микоза, аппендицита, перитонита, пневмонии, туберкулеза легких и т.д.
Зарубежная практика диагностики и лечения актиномикоза показывает достаточно высокие результаты. Лечение проводится только в условиях стационара, с применением комплекса как хирургических, так и общетерапевтических методик. Иногда приходится прибегать к иссечению нежизнеспособных тканей, при поражении легких проводится операционное вмешательство – лобэктомия.
При выяснении этиологии заболевания определяется курс лечебных мероприятий, направленных на устранение первопричины актиномикоза (в основном, антибиотики), а также на повышение иммунитета. Обычно курс лечения не превышает 4-6 недель с последующим курсом реабилитации 3-5 месяцев.
Если актиномикоз сопровождается развитием побочных инфекций (стафилококковая или анаэробная), подбираются препараты антибиотиков, к которым наиболее чувствительны конкретно выявленные микроорганизмы.
В случае осложнений применяется переливание крови в объеме до 200 мл раз в неделю. Нарывы вскрываются хирургическим путем, проводится тщательная прочистка гнойников, обработка свищей, выскабливание грануляций. Устойчивой положительной динамики позволяет добиться лекарственный электрофорез (с йодом) на очаги поражения, ультрафиолетовое облучение.
После выздоровления пациент должен находиться под тщательным контролем врача еще не менее года, чтобы вовремя пресечь возможные рецидивы. Лечение актиномикоза за рубежом позволяет быстро, качественно и эффективно избавиться навсегда от этого недуга. Для профилактики актиномикоза следует тщательно соблюдать гигиену ротовой полости, своевременно лечить зубы, десны, миндалины.
Лечение актиномикоза за границей возможно во многих зарубежных клиниках, представленных на нашем сайте (см. меню в левой части страницы). Это, например, могут быть такие клиники, как:
Медицинский центр имени Хаима Шиба является самым крупным лечебным учреждением страны и ведущим медицинским центром Ближнего Востока. В распоряжении центра – 150 отделений и клиник.
Университетская Клиника Мюнхена является многопрофильным медицинским учреждением и предлагает свои услуги практически по всем направлениям медицины. Тесно сотрудничает со многими известными клиниками США и Европы.
Клиника «Веллингтон» — многопрофильная частная клиника Великобритании, одна из самых крупных в стране. За счет высокого качества обслуживания и эффективности применяемых методик эта клиника смогла завоевать прекрасную репутацию.
Клиника «Герцлия Медикал Центр» является одной из лучших частных больниц Израиля, принимающей пациентов со всего мира. В больнице работает более 500 ведущих врачей. Лаборатории оснащены по последнему слову техники.
Университетская клиника Дюссельдорфа – многопрофильная клиника, предлагающая широкий комплекс диагностических и лечебных услуг. Клиника располагает огромным спектром терапевтических возможностей.
Больница Джона Хопкинса – многопрофильное медицинское учреждение, оказывающее пациентам как терапевтическую, так и хирургическую помощь. Это учреждение находится у истоков современной американской медицины.
Университетская больница Цюриха – один из крупнейших и наиболее значимых медицинских центров Европы, получивший широкую известность благодаря немалым достижениям в области медицинской практики и научных исследований.
Университетская клиника Саар является многопрофильной и предлагает диагностику, лечение целого спектра самых распространенных заболеваний на самом высоком уровне.
Медицинский центр «Ассута» является ведущим частным медицинским центром в стране. Ежегодно в клиниках «Ассута» осуществляется примерно 85 тыс. операций, 235 тыс. диагностических обследований, 650 тыс. амбулаторных обследований.
Американский госпиталь в Париже — частное многопрофильное медицинское учреждение. Высоким результатам выздоровления сопутствует индивидуальный подход и применение новейших достижений медицины.
источник
Если на коже появляются патогенные новообразования, требуется своевременно обратиться к дерматологу, пройти полное обследование. Большая часть заболеваний носит инфекционный характер, склонны к хроническому течению, систематическим рецидивам. Например, лучистые грибы провоцируют возникновение на верхнем слое эпидермиса абсцессов, инфильтратов, свищей и гранулем, которые характеризуют заболевание под названием актиномикоз кожи. При своевременном консервативном лечении можно обеспечить полное выздоровление пациента.
Это инфекционное заболевание спровоцировано лучистыми грибами – актиномицетами (Actinomyces). Патологическому процессу одинаково подвержены люди и животные. Лучисто-грибковая болезнь склонна к хроническому течению, отличается вялотекущей симптоматикой. Сначала патологический процесс распространяется на поверхность кожных покровов, затем поражает ткани внутренних органов, систем.
Опасность заключается в формировании свищевого канала, часто соединяющего две отдаленные точки на теле и более. Чаще в патологический процесс вовлечены такие чувствительные кожные зоны, как шея, челюстно-лицевая область. В группу риска попадают взрослые мужчины, которые проживают в больших городах. Шейно-челюстно-лицевая болезнь успешно лечится в условиях стационара, самолечение полностью исключено.
Основной возбудитель актиномикоза – Actinomyces (актиномицеты), вернее нескольких его разновидностей – Actinomycesalbus, A. bovis, A. candidus, Actinomyces israelii, violaceus. Возможные пути инфицирования – эндогенный и экзогенный. В первом случае речь идет об активации актиномицетов – обитателей слизистой оболочки, легких и кожных покровов с развитием первичного очага поражения типа инфекционной гранулемы. Провоцирующие факторы таковы:
- прогрессирующая глистная инвазия;
- иммунодепрессивное состояние организма;
- повреждение кожных покровов, слизистой оболочки;
- поражение органов ЦНС, сосудов;
- неправильное питание.
Врачи не исключают экзогенный путь передачи патогенных грибов, например, часть их них передается с воздухом или пыльцой растений, обитает в почве. Например, патогенный микроб проникает в организм человека, животного вместе с зараженными злаками, другими продуктами питания, через открытые раны на кожных покровах при термическом или механическом повреждении. Провоцирующие актиномикоз факторы таковы:
- травмы костей и мягких тканей;
- снижение местного иммунитета;
- длительное воздействие стрессов.
Потенциальные осложнения зависят от локализации очага патологии, могут спровоцировать летальный исход заболевания. При отсутствии своевременной терапии воспалительный процесс, сопровождаемый формированием свищей и абсцессов, вызывает такие серьезные последствия для здоровья пациента:
- распространение патологического процесса в мозг и органы грудной полости;
- формирование метастазов в легких;
- интоксикация организма аллергенами, токсинами;
- генерализация антимикозного процесса;
- сенсибилизация к актиномицетам и присоединение гноеродной флоры;
- амилоидоз внутренних органов;
- летальный исход заболевания.
Симптоматика полностью зависит от локализации очага патологии и формы заболевания. Врачи предлагают такую классификацию:
- Абдоминальная форма. Имеет место обширное поражение органов таза, тканей брюшной полости.
- Кожная. Происходит патологическое уплотнение подкожной клетчатки, гиперемия эпидермиса.
- Шейно-челюстно-лицевая. Мышечная форма поражает межмышечную клетчатку, кожная локализуются в подкожной клетчатке.
- Актиномикоз суставов, костей. Развиваются и стремительно нарастают выраженные признаки остеомиелита, образованные инфильтраты провоцируют формирование свищей.
- Торакальная форма. Основной симптом – кашель с кровью. Дополнительно развиваются жгучие боли, образуются свищи.
- Актиномикоз ЦНС. На теле формируются одиночные или пространственные абсцессы пониженной плотности, которым свойственна неправильная форма.
- Мочеполовая форма заболевания. Это присоединение вторичной инфекции к абдоминальному актиномикозу.
- Поражение стоп. Патологический процесс начинается с подошвы, новообразования имеют уплотненную структуру.
Очень важно обнаружить заболевание на ранней стадии, поскольку осложненные формы инфекционного процесса сложно поддаются консервативному лечению. Помимо визуального осмотра новообразований на коже и сбора данных анамнеза, врачи рекомендуют:
- выполнить мазок содержимого свищей;
- чрескожная пункция пораженного органа;
- микроскопическое исследование патогенной микрофлоры;
- РИФ (реакция иммунофлуоресценции) с использованием специфических антигенов для определения разновидности патогенных грибов;
- посев биопсийного материала, гноя на среду Сабура.
Подход к проблеме со здоровьем комплексный. Основная цель лечения – истребить патогенную флору, восстановить травмированные ткани, избавиться от неприятной симптоматики и внутреннего дискомфорта. Последовательность действий такова:
- подкожные, внутримышечные инъекции для введения актинолизата;
- антибактериальная терапия с участием бензилпенициллинов, тетрациклинов;
- обязательно иммунотерапия;
- дезинтоксикационная терапия.
Консервативное лечение предусматривает несколько последовательных этапов. Врачи рекомендуют действовать так с указанием определенных медицинских препаратов:
- На первом этапе необходимо сочетать антибиотики с актинолизатом. Дважды в неделю требуется вводить внутримышечно по 3 мл лекарства. Курс – 20-25 инъекций. После окончания лечения повторить можно только через 1-1,5 месяца. После окончания курса проводится противорецидивная терапия продолжительностью 4-6 недель.
- На втором этапе положено использование сульфаниламидов дозировкой до 100 мг. Разрешено использовать такие комбинированные препараты, как Гросептол, Бактрим, Берлоцид. Допустимая дозировка Сульфадимезина составляет 4-6 г за сутки курсом 2-5 недель. После врачи рекомендуют физиотерапевтическое лечение в стационаре.
- Третий этап лечения предусматривает использование йодистых препаратов. Например, разрешено принимать внутрь раствор йодида калия в каплях, при поражении легких – путем выполнения домашних ингаляций. Дополнительно врач назначает биостимуляторы, иммунокорректоры, индукторы интерферона.
- В осложненных клинических картинах положено проведение гемотрансфузии по 200 мл единожды в неделю. Кроме того, врачи не исключают хирургическое вмешательство строго по медицинским показаниям с дальнейшим реабилитационным периодом.
Врачи оговаривают период заболевания от 1 до 3 лет. При отсутствии адекватно подобранного лечения не исключены деструктивные изменения травмированных тканей кожных покровов, слизистых оболочек внутренних органов, систем. Если пациенту удалось благополучно вылечиться, на протяжении 2 последующих лет он находится на диспансерном учете у дерматолога. Это очень важно, чтобы исключить обострение повторного рецидива.
На начальном этапе методы народного лечения не менее эффективны, чем мази и таблетки. По мере течения патологического процесса клиническая картина усугубляется, поэтому предложенные рецепты выступают в качестве вспомогательной терапии. Вот о каких народных средствах идет речь:
- Измельчить чеснок до состояния кашицы, поместить в емкость и добавить медицинского спирта в соотношении 1:1. Накрыть крышкой и настаивать в темном месте на протяжении 3 дней. Далее спиртовой настойкой смазывать пораженные зоны утром и вечером, продолжать процедуры на протяжении 5-7 дней.
- Измельчить лук до состояния кашицы, а после отжать из него сок через несколько слоев марли. Смазывать свищи и инфильтраты свежеприготовленным составом, поскольку при хранении луковый концентрат теряет большую часть своих полезных свойств. Курс терапии – 5-7 дней. Главное – исключить ожоги, убедиться в отсутствии аллергической реакции на лук.
- Необходимо 50 г высушенных цветков календулы залить 500 мл медицинского спирта и настоять 10 дней в темном месте. Спиртовая настойка предназначена для приема внутрь в такой дозировке: 40 капель состава требуется растворить в половине стакана молока, перемешать, выпивать по 4 раза за сутки на протяжении 2 недель. Дополнительно готовый состав разрешено использовать наружно, аккуратно втирая в очаги патологии.
- В равных пропорциях соединить высушенные травы хвоща, мелиссы, листа эвкалипта и бадана, березовых почек. Перемешать, к 2 ст. л. готового сбора добавить 4 т. л. травы зверобоя, листьев вахты. После 3 ст. л. травяного сбора залить 1 ст. кипятка, настоять два часа, процедить. Принимать по трети стакана трижды за сутки после еды. Курс лечения – до 3 месяцев.
Врачами предусмотрено терапевтическое лечение, как вспомогательная мера при комплексном подходе к проблеме со здоровьем. Физиотерапевтические процедуры дополняют прохождение курса антибиотиков и включает такие разновидности:
- электрофорез йода;
- электрофорез актинолизата;
- УФО эпидермиса в зоне поражения.
Если положительная динамика долгое время отсутствует, специалисты прибегают к радикальным методам лечения. Хирургические манипуляции, устраняющие актиномикоз, таковы:
- дренирование брюшной полости (при поражении органов брюшины);
- лобэктомия, дренирование плевральной полости (при поражении бронхолегочной системы).
источник
Актиномикоз — инфекционное заболевание, склонное к хроническому течению, способна поражать самые разные органы и ткани нашего организма. Поразительно, но в результате внедрения микроскопического грибка, который и вызывает это заболевание, может даже наступить смерть!
Возбудителем актиномикоза являются анаэробные и аэробные лучистые грибки (актиномицеты), обитающие преимущественно на злаковых растениях (рожь, ячмень и др.). Споры лучистого гриба способны сохраняться в сухом сене или соломе в течение долгого времени. В организм человека споры лучистого гриба проникают вместе с пылью при вдыхании или глотании (во время обработки зерна, при употреблении в сыром необработанном виде), а также через поврежденную кожу или слизистые оболочки полости рта, желудка.
Внедрение гриба сопровождается образованием очень плотного инфильтрата, окруженного грануляциями — ярко-красными тканями с зернистой поверхностью, которые постепенно увеличиваются в размерах, вовлекая в процесс окружающие ткани. Инфильтрат содержит специфические зерна — друзы — с радиально расположенными в виде лучей булавовидных и колбовидных образований. В центре друзы имеется густое сплетение нитей мицелия (грибницы). Чаще всего (приблизительно в 50% случаев) гриб поражает кожу лица и шеи, порядка 15-20% спор размножаются в кишечнике и приблизительно такое же число — 10-15% — в легких. Актиномикоз других локализаций встречается намного реже.
Заболевание может протекать как остро, так и переходить в хроническую форму с периодическими обострениями. Независимо от локализации в результате образования малоболезненного отека в дальнейшем образуются свищи (или фистулы) — каналы между полостями тканей или органами. Некоторые случаи заболевания способны вызывать повышение температуры тела до 38 °С, сопровождаться головной болью, общим недомоганием. Опасность актиномикоза — в возможности распространения возбудителя с кровью, в результате чего развивается генерализованный актиномикоз, клиническая картина которого напоминает сепсис. В этом случае заболевание нередко приводит к летальному исходу.
Специалисты — микологи нашей научно-исследовательской клиники считают, что актиномикоз, как и многие заболевания, возникает в результате иммунодефицита, когда естественная способность организма защищаться от различных вредных воздействий снижается. Как правило, снижение сопротивляемости организма вызвано сопутствующими заболеваниями — туберкулез, сахарный диабет, может развиваться во время беременности. Провоцирующими актиномикоз факторами служат различные травмы и ранения полости рта, периодонтит; очень редко актиномикозы возникают как осложнения в результате хирургических операций, ранений кишечника или язв двенадцатиперстной кишки и др.
Врач-диагност обязательно проводит дифференцированную диагностику с аппендицитом, перитифлитом, туберкулезом кишечника, злокачественной опухолью в силу сходной клинической картины. Главным отличием актиномикоза от туберкулеза является наличие спаек при туберкулезе, вызывающая кишечную непроходимость, тогда как при актиномикозе она не возникает в силу того, что инфильтрат, спаянный с кишкой, затем вскрывается в ее просвет.
При легочном актиномикозе в легочной ткани образуется деревянистый инфильтрат, прорастающий бронх, паренхиму легкого и плевру с образованием экссудата — жидкости, возникающей в полостях тканей при инфекционных болезнях и содержащей возбудителя болезни. Процесс захватывает и прорастает плевру и грудную стенку, образуя свищи, а в ткани легкого образовываются очаги размягчения, абсцессы (воспалительный процесс с образованием гнойной полости) и каверны (полости в органе, образующейся в результате омертвения ткани с разжижением и отторжением некротических масс). Именно поэтому велик риск принять за актиномикоз туберкулезную бронхопневмонию или злокачественную опухоль.
В лабораторную диагностику актиномикоза в Клинике дерматологии входит посев пораженных тканей или экссудата с целью выявления возбудителя — анаэробного/аэробного лучистого грибка Actinomyces israelii; специальное лабораторное исследование — окраска ткани или экссудата, рентгенограмма пораженного участка — например, грудной клетки или кишечника. Прогноз лечения — в том случае, если поражаются шейно-лицевые отделы — вполне благоприятен, если же врач имеет дело с легочной или кишечной формой, да еще в запущенном состоянии, не исключен довольно скорый летальный исход.
Лечение актиномикоза независимо от вида возбудителя должно быть комплексным. В его основе — использование антибиотикотерапии, в частности, пенициллинового ряда, актинолизатов — специальных иммунобиологических препаратов, увеличивающих выработку иммунных тел, использования специально подобранных биостимулирующих и натуропатических средств. Под действием средств кибернетической медицины, действующей избирательно на клеточном уровне, инфильтрат размягчается, затем рассасывается, а сам возбудитель — лучистый грибок — погибает или выделяется с гноем. Хороший эффект дает комбинированная терапия совместно с использованием йодированных препаратов, средств консервативного лечения. Каждый пациент, проходящий у нас лечение по поводу актиномикоза, обязательно проходит реабилитационную терапию и профилактический лечебный курс, заключающийся в санации полости рта, проведении обычных гигиенических мероприятий, попытке предотвращения травм кожи и слизистых оболочек.
источник
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
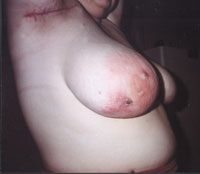 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
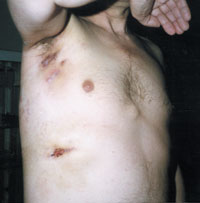 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
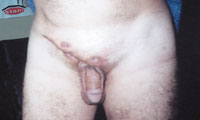 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Входными воротами для актиномицет и других бактерий в организм (экзогенный путь) являются повреждения кожи, слизистых оболочек, микротравмы, трещины, лунки удаленных зубов, врожденные свищевые ходы (бранхиогенные, слюнные, пупочные, эмбриональные протоки в копчиковой области) и т. д.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
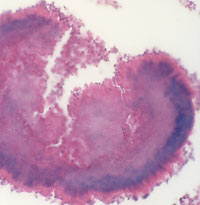 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
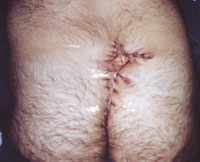 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
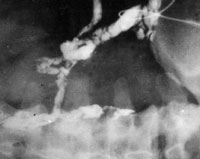 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81
источник
Впервые об актиномикозе заговорили в 1877 году, когда немецкий ученый Боллингер, исследовавший гнойных поражений гениталий женщин, выделил новое нозологическую форму инфекции. В наши дни известно, что актиномикоз вызывается различными видами аэробных или анаэробных лучистых грибов. По характеру деятельности они близки к бактериям, развиваются в почве, воде, на растениях, сапрофитируют на слизистых оболочках животных и человека. Как правило, в организм живых существ актиномикоз попадает воздушно-капельным путем или же через травмированные участи кожного покрова и слизистой оболочки. В благоприятных условиях актиномикоз — заболевание быстро распространяется по телу, приобретает способность к лимфогематогенному метастатическому развитию.
Этиология болезни актиномикозом изучена недостаточно. Исследователи полагают, что актиномикоз челюстно – лицевой области проявляется под действием мочевых, желчных и слюнных конкрементов, которые являются носителями инфекции. В большинстве случаев актиномикозом заболевают люди с изношенной иммунной системой, не способной противостоять снижению окислительно-восстановительного потенциала тканей. Мужчины болеют чаще, нежели женщины, что отчасти объясняется широким распространением вредных привычек среди сильной половины человечества. В зависимости от того, как актиномикоз попал в организм, выделяют две формы заболевания – первичную и вторичную. Первая развивается вследствие непосредственного внедрения грибков в ткани. Вторичный актиномикоз челюстно-лицевой области обуславливается распространением инфекта метастатическим путем.
Врачи различают три формы заболевания актиномикозом:
- гуммуозно-узловатая – чаще всего поражает детей младшего школьного возраста, проявляется гуммозными инфильтратами лилово-красного или бурого цветам. В местах поражения актиномикозом кожа размягчается, на ней появляются свищи и язвы, из которых периодически выделяется гнойное содержимое с плотными включениями (это и есть колонии актиномицетов);
- бугорково – пустулезная – язвочки менее глубокие, но склонны к образованию угревидных пустул и свищевых ходов. По мере развития инфекции на коже появляются гнойные корки;
- язвенный актиномикоз – глубина дефектов значительно варьируется, как и выраженность инфильтрации узлов. Язвочки приводят к рубцеванию тканей и рубцовой атрофии.
Хотя у пациентов чаще всего наблюдается актиномикоз челюстно-лицевой области, инфекция может развиваться на любом участке кожного покрова. Данный процесс сопровождается самыми разными симптомами, поэтому мы выделим лишь основные, наиболее характерные признаки инфекции:
- подъем температуры тела, появление болевого синдрома;
- появление гнойных выделений, не имеющих специфического запаха;
- нарушение менструальной функции в случае с женщинами;
- при генитальной форме заболевания у больных выявляются плотные инфильтраты, свищевые ходы, нагноения.
Инкубационный период инфекции длится от нескольких недель до 2-3 лет, поэтому при диагнозе лечение актиномикоза полностью зависит от того, насколько своевременно была обнаружена болезнь. В ходе диагностики используются: кожно-аллергические пробы, дифференциальный диагноз, мероприятия иммунодиагностики.
Пациентам при лечении актиномикоза назначаются антибиотики широкого спектра действия, препараты йода, витамины, актинолизат. Последний представляет собой средство, получаемое из культур патогенных анаэробных актиномицетов. Он вводится в организм внутримышечно. Стандартная дозировка – 1-4 мл препарата 2 раза в неделю. Курс лечения актиномикоза продолжается около 1,5 месяцев. При этом врач должен внимательно отслеживать общие, местные и очаговые реакции организма для предупреждения осложнений.
В общей сложности при актиномикозе пациенту назначаются 2-3 курса лечения с перерывом между ними 1-2 месяца. В том случае, если у больного развивается запущенный, тяжелый актиномикоз, врачи принимают решение о хирургическом удалении очага инфекции. Для максимально быстрой реабилитации человеку вводят плазму, используют гемотрансфузию и аутогемотерапию. Большое внимание уделяется противодействию факторам, вызывающим снижение иммунитета.
При адекватном подходе и своевременном диагнозе, прогноз лечения актиномикоза вполне благоприятен. Впрочем, не стоит забывать и о профилактике заболевания, которая заключается в санации полости рта, элементарной гигиене и предупреждении травматизма кожного покрова тела или слизистых оболочек.
Видео с YouTube по теме статьи:
источник
Диагноз актиномикоза — ставится на основании характерных клинических проявлений, позволяющих проводить целенаправленное лабораторное исследование. Принято считать, что решающим для диагностики этого заболевания является обнаружение возбудителя — друз лучистого гриба. Патологическим материалом служат гной, пунктаты, мокрота, ликвор, моча, биоптаты и особенно — отделяемое плотных инфильтратов (чаще в челюстно-лицевой области): для исследования следует извлекать из материала белые или желтоватые плотные зерна, «крупинки».
Для мацерации в каплю гноя добавляют 15-20% раствор едкого натрия или калия, слегка подогревают, накладывают покровное стекло. Микроскопия неокрашенных препаратов проводится под большим увеличением сухой системы. При этом видны характерные друзы — густо переплетенные тонкие нити мицелия в центре конгломерата; по периферии — радиально располагаются колбовидные образования, резко преломляющие свет (предствляют собой конечные «вздутия» мицелия).
При окраске по Граму мицелий гриба фиолетовый (окрашивается генциан-виолетом), а колбовидные «вздутия» — красные (обесцвечиваются и воспринимают окраску фуксином). Однако, даже при типичной клинической картине друзы не всегда обнаруживаются, а выявляются тонкие ветвящиеся нити мицелия (обладающие кислотоустойчивостью) — т.н. атипичный актиномикоэ Берестнева (отличается от типичного отсутствием в гное друз — без каких-либо клинических различий).
Микроскопические исследования дополняются культуральными (на мясопептонные среды, при рН 7,0-7,2, засевают «крупинки», содержащие элементы гриба. В анаэробных условиях — под слоем 3-5 см стерилизованного вазелинового масла отмечается рост культуры в термостате (при 37°С через 1-2 нед появляются различные по цвету колонии — красные, бурые, светлые, зеленые). Информативными могут быть внутрикожные пробы (хотя полагают, что аллергические реакции при актиномикозе не показательны) и РСК с актинолизатом. Получение гемокультуры не имеет диагностического значения.
В диагностике актиномикоза большое значение придается гистопатологическим исследованиям. Для тканевой реакции при актиномикозе характерным является то, что в центре воспалительного очага происходит некроз, а в окружающей грануляционной ткани развивается волокнистая ткань. Весьма типично для актиномикоза присутствие ксантомных клеток.
Различают 2 варианта строения актиномикотической гранулемы: деструктивный и деструктивно-пролиферативный (которые могут наблюдаться одновременно у одного и того же больного). Элементы возбудителя в тканях (друзы) фагоцитируются гигантскими клетками или лизируются (последнее косвенно свидетельствует о высокой степени реагирования факторов иммунобиологического надзора). Вместе с тем отмечена трудность выявления актиномицетов при гистопатологических исследованиях (в биоптатах, секционном материале сравнительно редкое обнаружение друз).
Дифференцируют актиномикоэ с хронической пиодермией, опухолями, туберкулезом (скрофулодерма, волчанка), сифилитическими гуммами, остеомиелитами иной этиологии и другими нагноительными процессами и глубокими микозами (кокцидиоидоз, споротрихоз и др.). При иных глубоких микозах друзы не обнаруживаются, выявление друз считалось обязательным лабораторным диагностическим критерием актиномикоэа (кроме наличия классической клиники); без этого диагноз этого заболевания как бы не являлся достоверным. Однако, Берестнев убедительно показал, что существует атипичный актиномикоз без друз, лабораторная диагностика которого крайне сложна, а мицелий может напоминать элементы гриба при других микозах.
Первичный актиномикоз гениталий иногда имитирует твердый шанкр (у мужчин при этом наблюдаются регионарный лимфаденит и дорзальный лимфангоит) Часть случаев мицетомы стопы обусловлены актиномицетами («мицетома» — собирательный термин для определенных проявлений на стопе ряда микозов), причем в некоторых регионах мицетома стопы наиболее часто вызывается именно актиномицетами.
Значительные трудности в диагностике могут представлять ассоциированные формы актиномикоэа: а) с грибковыми инфекциями; б)микробными инфекциями; в) с другими заболеваниями. Интерес может представлять актиномикотическая гранулема (granuloma actinomycoticum) — актиномикома, в центре которой определяются гной и друзы. Отмечено, что актиномикома, как и другие инфекционные гранулемы различной этиологии, может служить «почвой и местом» для развития злокачественного новообразования (развитие рака на актиномикотических очагах описано Г.О.Сутеевым, Д.И. Лениным и др.).
В ряде работ отмечено, что туберкулез и актиномикоз вместе (одновременно) встречаются редко. Чаще актиномикоз «оседает» на уже существовавший туберкулез, нередко завершая, «ожесточая все то, что сделано предшествующим заболеванием» («актиномикоз легких на туберкулезной почве», В.Я. Некачалов,1969). При этом могут развиваться деструктивные изменения в легких, с явлениями метастазирования в мозг и другие места (что, к сожалению, уже становится материалом для паталогоанатомического анализа). К счастью, большинство авторов подчеркивают редкую комбинацию этих двух заболеваний.
Течение актиномикоэа волнообразное с чередованием обострений и ремиссий. По мере развития болезни обострения наступают все чаще, с распространением очагов в подкожно-жировой клетчатке, появлением участков флюктуации, усилением болезненности в области инфильтратов, увеличением последних в размере. Это сопровождается ухудшением общего состояния, повышением температуры тела (при хроническом течении заболевание обычно не сопровождается лихорадкой, за исключением абсцедирующих форм).
Без лечения актиномикоз может приобретать характер общей генерализованной инфекции, быстро прогрессирует, с возникновением метастазов, возможным летальным исходом. В настоящее время при своевременно начатом лечении прогноз при актиномикозе значительно улучшился.
Показана комбинированная терапия, включающая специфическую иммунотерапию, антибиотики, сульфаниламиды, общеукрепляющие и стимулирующие средства, витамины, хирургические и физические методы. Основным специфическим иммунопрепаратом при актиномикозе является актинолизат, вводимый по двум схемам: 1) внутримышечно по 3 мл 2р/нед, на курс 20-25 иньекций; через 1-1,5 мес лечение повторяют; 2) внутрикожно, начиная с 0,5 мл до 2 мл 2 р/нед, курсами по 3 мес с интервалом 1-1,5 мес. После клинического выздоровления проводят 2-3 курса противорецидивной терапии.
Отмечено, что внутри-кожный метод введения актинолизата является более эффективным и экономичным, чем внутримышечный. Актинолизат относят к наиболее эффективным средствам лечения актиномикоза (различных клинических форм и локализаций).
Можно отметить, что еще в 1934 г Дмитриев впервые описал явление лизиса у патогенных актиномицетов, выделенных им из актиномикотических узлов больного человека. В дальнейшем этот лизирующий агент был получен Сутеевым и Дмитриевым в 1936 от «саморастворяющейся» культуры актиномицетов, испытан при лечении больных актиномикозом и назван актинолизатом. Последний действует и на мертвые клетки гриба, лизируя их так же, как и живые.
Известно, что противомикробные антибиотики обычно не применяются при грибковых болезнях (более того, их добавляют в питательные среды при культуральной диагностике микозов, что улучшает рост грибов). В лечении же актиномикоза антибактериальные средства (антибиотики, сульфаниламиды) занимают одно из ведущих мест (полагают, что возбудитель актиномикоза занимает промежуточное положение между бактериями и грибами; имеет значение также подавление, помимо актиномицетов, сопутствующей микрофлоры, утяжеляющей течение болезни).
Сульфадимезин назначали по 4-6 г/сут (курс 1-5 нед); имеется опыт применения комбинированных средств (бактрим, гросептол, берлоцид, септрим, расептол и др.). Из антибиотиков назначают тетрациклины (юнидокс-солютаб, доксициклин, доксибене, вибрамицин, миноциклин, окситетрациклин), клиндамицин (клеоцин, далацин), эритромицин, ристоцетин (ристомицин), стрептомицин. Ранее отмечалась высокая терапевтическая актиность водорастворимого тетрациклина (морфоциклина) — вводимого в актиномикотические очаги в сочетании с внутривенным вливанием 2р/сут по 150 000 ЕД (детям 100 000 ЕД) на 40% растворе глюкозы с промежутками между иньекциями 12 ч.
Длительность лечения составляла 7-10 дней, повторный курс проводился через 5-7 дней (всего 2-4 курса). При этом по окончании 1-го цикла у большинства больных друзы актиномицет переставали обнаруживаться, отмечалось полное или частичное закрытие свищей (В.Я.Некачалов,1970). В настоящее время морфоциклин исключен из номенклатуры лекарственных средств.
Отмечена эффективность пенициллинов, назначаемых длительно и в высоких дозах: пенициллин G но 10-20 млн ЕД/сут внутривенно, в течение 4-6 нед; далее переходят на феноксиметилпенициллин (фаупенициллин, оспен, вегациллин и др.) внутрь по 2-4 г/сут, 6-12 мес. Можно применять ампициллин внутривенно по 50 мг/кг/сут (4-6 нед) с последующей заменой его пероральными формами — амоксициллином (флемоксин-солютаб и др.) по 0,5 г/сут внутрь, 6 мес. Возможно использование амписульбина, уназина и др.
Существует рекомендация применения при актиномикозе дифлюкана: у ребенка препарат назначался по 50мг/сут 3 нед, что привело к клиническому излечению (Г.И.Суколин и соавт., 1998). Рекомендуют цефалоспорины 3-го поколения (цефтриаксон).
Широко применяют препараты йода — йодид калия внутрь в виде 25% раствора; ингаляторно — при актиномикозе легких; сообщалось о назначении фтивазида.
Комплексное лечение актиномикоэа можно проводить последовательно: 1-й этап — сочетанное применение актинолизата и антибиотиков (иногда — с изониазидом, курсовая доза 70-120 г); 2-й этап — назначение сульфаниламидов (курс, доза 60-100мг), физических методов (фонофорез, элекрофорез йодистого калия, УВЧ, рентгенотерапия, а также аутогемотерапия); 3-й этап — использование йодистых препаратов.
На всех этапах проводится общеукрепляющая и стимулирующая терапия (витамины С, гр.В., биостимуляторы, по показаниям — иммунокорректоры: препараты тимуса, гамма-глобулин, индукторы интерферона и др.). Пища должна быть богата белками, витаминами. В тяжелых случаях необходима дезинтоксикационная терапия, десенсибилизаторы. Иногда применяют гемотрансфузии по 200мл 1 р/нед.
По показаниям проводят хирургическое вмешательство. Течение заболевания — обычно 1-3 года; без лечения процесс прогрессирует, вызывая деструктивные изменения. После клинического выздоровления больные актиномикозом должны находиться под наблюдением не менее 2 лет (ввиду возможного рецидива заболевания).
Профилактика актиномикоза заключается в санации полости рта, борьбе с травматизмом со своевременной обработкой микротравм (йоддицерин, 5% раствор йода спиртовой, йодинол и др.) — особенно у жителей сельской местности.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
источник
Актиномикоз – это хроническое инфекционное заболевание, которое имеет грибковую природу. Оно характеризуется поражением разных органов и тканей. На поврежденной поверхности сначала образуются плотные инфильтраты, потом они нагнаиваются и преобразуются в свищи, из которых постоянно вытекает гнойная жидкость. Чаще всего от патологии страдают люди, проживающие в сельской местности.
Возбудитель – лучистые грибки (актиномицеты). Во внешней среде они обнаруживаются в почве, соломе, водоемах и донных осадках, там, где присутствует повышенное содержание органических веществ. Их колонии имеют неправильную форму и лучистые края. В патологических пробах присутствуют в виде друз (желтоватых комочков, диаметр которых не превышает 2 мм). При микроскопии в центре друз обнаруживаются нити мицелия, а по краям вздутия в виде колдобин.
Лучистые грибки актиномицеты встречаются по всему миру. С ними чаще контактируют люди, чья профессиональная деятельность связана с сельским хозяйством. Заразиться грибками можно экзогенным и эндогенным способом. Патогенные микроорганизмы проникают в организм человека через кожу, при вдыхании пор, вместе с пищей. Их можно обнаружить в ротовой полости, в налете, который постоянно присутствует на зубах, на миндалинах и слизистой ЖКТ. Там они способны жить долгое время в качестве сапрофита.
При развитии любой воспалительной реакции, охватывающей обозначенные области, актиномицеты переходят в паразитическое состояние. Они внедряются в ткани. Их активная жизнедеятельность способствует образованию инфекционного разрастания, внутри которого со временем развивается нагноение. Прорываясь, они превращаются в свищи.
Чаще всего пусковым механизмом развития такого патологического процесса является вторичная стафилококковая инфекция. Именно она и стимулирует преображение сапрофитов в паразитов.
Длительность периода адаптации патогенного микроорганизма неизвестна. От времени заражения до момента развития инфекции могут пройти годы. Проявление клинических симптомов во многом зависит от того, где формируется очаг поражения. На основании этого и производится классификация инфекции.
| Форма | Причины | Клинические признаки | Особенности лечения |
| Актиномикоз шейно-челюстно-лицевой области | Кариозные зубы, воспаленные десневые карманы, поврежденная слизистая полости рта, зева, носа | По тяжести течения различают три формы заболевания: мышечную, подкожную и кожную. При развитии мышечной челюстно-лицевой формы патологическое воспаление развивается в жевательных мышцах. Уплотнение формируется в углу нижней челюсти. Развивается тризм, лицо от этого становится асимметричным. Затем в центре уплотнения происходит размягчение. Оно вскрывается. Таким образом, формируется свищ. Из него постоянно выделяется гнойная жидкость с примесями крови. Вокруг кожа синеет. На шее со временем появляются образования в виде валиков, расположенных поперечно. При подкожной челюстно-лицевой форме инфильтраты похожи на плотные шарики, они не мешают жевать. При кожной форме уплотнения могут появляться в полости рта, на коже языка, щек, губ, на слизистой миндалин, трахеи, глазницы, гортани | Хирургическая стоматология: удаление кариозных зубов, дренирование раны в полости рта, обработка воспаленного участка 5% йодом. Актинолизатотерапия, дезинтоксикация организма, физиотерапия (УВЧ, фонофорез и ионофорез) |
| Торакальный | Органы, расположенные в грудной клетке | Начинается постепенно. Сначала появляется сильная слабость, температура повышается до субфебрильных показателей, возникает сухой кашель, потом появляется гнойно-слизистая мокрота. Она имеет запах земли и вкус меди. После формируется клиника перибронхита. Инфильтрат появляется на плевре, на грудной стенке, захватывает и кожу. На его месте образуется припухлость. Ее пальпация вызывает болезненность. Кожа становится багровой с синюшным отливом. Уплотнения преобразуются в свищи. Из них выделяется гной, в составе которых можно обнаруживать друзы актиномицетов. Свищи эти обязательно сообщаются с бронхами. При отсутствии терапии больные умирают | Короткими курсами проводят противовоспалительную терапию, параллельно осуществляется иммунотерапия «Актинолизатом». Больному прописываются общеукрепляющие средства и физиотерапевтические процедуры. Применяются и хирургические методы лечения, позволяющие удалять свищи |
| Абдоминальный | Илеоцекальная область, область аппендикса, другие отделы толстой кишки. Очень редко пищевод, желудок, начальные отделы тонкой кишки | Первые признаки никак не связаны с развитием воспалительного процесса в обозначенных местах. Больной испытывает общее недомогание и слабость, его беспокоят симптомы лихорадки и нарастающая боль в эпигастральной области, вокруг пупка и в правом подреберье. В месте, где лучистые грибки вторгаются в ткани, формируется уплотнение. Оно прорастает вглубь, таким образом формируется абсцесс, потом он вскрывается. После прорыва образуется свищ. Нагноение стимулирует развитие вторичной инфекции, и тогда рождаются очень опасные осложнения. Они проявляются в виде признаков, характерных для онкологии отделов ЖКТ | Этиотропная терапия («Эритромицин», «Бензилпенициллин»), иммунотерапия «Актинолизатом», хирургическая обработка очага (выскабливание грануляций или иссечение пораженных тканей) |
| Актиномикоз мочеполовых органов | Органы мочеполовой системы (почки, мочевой пузырь, половой член, предстательная железа, мошонка, яички) | Оформление клиники зависит от того, где локализуется патологический процесс. Если в почке, в ней формируются очаги казеозного распада. В мочевом пузыре образуется специфический инфильтрат, имеющий характеристики, схожие с опухолью. На гениталиях появляются уплотнения небольших размеров, которые, распадаясь, преобразуются в свищи. | Для локализации воспалительных процессов, развивающихся в очагах поверхностных тканях, назначаются йодистые препараты («раствор Люголя») и антибиотики широкого спектра действия. Для усиления иммунобиологического статуса применяется актинолизатотерапия. Обязательно подключаются процедуры физиотерапии. Производится хирургическое вскрытие, выскабливание актиномикотических полостей, дренирование ран |
| Мицетома | Подошвы стоп | На поверхности кожи появляется один или несколько плотных узлов, по форме и размерам напоминающие горошину. Постепенно над уплотнением цвет кожных покровов становится багрово-синим. Зона поражения разрастается. Ткани вокруг нее отекают, стопа увеличивается в размерах и перестает помещаться в обувь. Узлы со временем размягчаются и вскрываются. На их месте формируются свищи, из них постоянно сочится серозно-гнойная жидкость. В ней могут появляться и примеси крови. Воспалительный процесс не вызывает сильной боли. При отсутствии лечения он уходит вглубь и затрагивает мышцы, сухожилия и кости. Длиться подобный процесс может до двадцати лет. Проведение полного объема нужной терапии позволяет полностью излечиться | На начальных стадиях лечится консервативно. Больному назначаются противогрибковые препараты («Кетоконазол», «Флуконазол»), сульфаниламидные средства («Дапсон»). Когда медикаментозное лечение не помогает, свищ вскрывается и иссекается хирургическим путем. |
| Актиномикоз кожи | Развивается в местах травмирования кожного покрова | Кожная форма на начальном этапе имеет ряд характерных проявлений. На поверхности покровов появляются узелки, имеющие высокую плотность. Потом они преобразуются в инфильтраты, которые залегают очень глубоко. Вокруг подобных уплотнений можно увидеть кайму, структура которой похожа на структуру дерева. При развитии патологического процесса происходит размягчение уплотнений. Они вскрываются в центре. Появляется ранка, из которой постоянно сочится серозная жидкость | В очаги поражения в большой концентрации вводятся инъекции пенициллина. Они дублируются и внутримышечными инъекциями. Обязательно проводится иммунотерапия с использованием препарата, в составе которого есть фильтрат высушенных культур гриба. В случае затяжного течения показаны переливания крови. Для приема внутрь назначаются препараты йода. При отсутствии положительного эффекта производится хирургическая чистка пораженного участка |
| Актиномикоз ЦНС | Головной мозг | Проявление клиники зависит от того, где находится очаг поражения и как быстро формируется мозговой абсцесс. Есть общие признаки, которые должны заставить родственников больного незамедлительно вызвать скорую помощь. Это сильные головные боли, высокая температура, тошнота и рвота, не связанные с приемом пищи, болезненные судороги, частые потери сознания, нарушение координации | Применяется этиотропное и симптоматическое лечение |
Из свищевых ходов производится забор выделяемого содержимого, добытый биологический материал отправляется на микроскопию. При помощи неё обнаруживаются друзы актиномицетов, это позволяет ставить точный диагноз. Изучение отделяемой мокроты, мазков из полости рта не позволяет получить достоверную клиническую картину: наличие друз актиномицетов в биологических жидкостях, взятых из этих мест, обнаруживается и у здоровых людей. Для идентификации вида лучистых грибков используется реакция иммунофлуоресценции (РИФ).
В 75% случаев развития актиномикоза присутствия лучистых грибков в исследуемых биологических материалах не наблюдается. Для подтверждения диагноза в такой ситуации производится посев гноя, взятого в полости рта, или добытого при помощи биопсии. Через два дня уже можно получить первые положительные результаты, но заключительные выводы производится только через две недели. Осуществление такого анализа позволяет оценить качественный и количественный состав микрофлоры и определить ее чувствительность к антибактериальным препаратам.
Дифференцировать актиномикозы нужно от первичного сифилиса и туберкулезной волчанки. Делать это помогают косвенные симптомы. При грибковом поражении не наблюдается увеличение региональных лимфатических узлов.
Наиболее легкой формой считается актиномикоз челюстно-лицевой области. Правильно подобранное лечение позволяет формировать благоприятные прогнозы. Поражения кожи могут вызывать опасные явления. При отсутствии этиологической терапии патологические процессы прогрессируют и распространяются вглубь очага поражения. Это может стать причиной разрушения костей, суставов.
Торакальный актиномикоз часто сопровождается формированием прикорневых инфильтратов и вовлечением тканей ребер. При абдоминальном актиномицеты кишечника могут по портальной системе распространяться и попадать в печень. Ее абсцессы нередко осложняются прорывом гноя в брюшную полость, распространением инфекции по всем внутренним органам, развитием сепсиса. В запущенных случаях развития мицетомы становится возможной ампутация стопы.
Специфической профилактики нет. Специалисты формулируют общие рекомендации и советуют тщательно соблюдать правила личной гигиены, предупреждать травмирование кожного покрова, своевременно лечить зубы, любые другие воспалительные заболевания полости рта, гортани, органов дыхания и желудочно-кишечного тракта.
источник