Микроаденома гипофиза – образование размером до 1 см, бывает гормонально активным и бессимптомным. Провоцирует нарушения менструального цикла у девушек, у мужчин и женщин приводит к эндокринно-обменным изменениям, от чего страдают надпочечники, щитовидная железа, яички и яичники, костная ткань.
При активизации роста падает зрение, появляется головная боль, двоение в глазах, обморочные состояния, нарушается выработка эндокринных гормон, что провоцирует бесплодие, дети могут отставать в росте.
Лечение вначале возможно медикаментозное, иногда добавляют лучевую терапию. Операция при мелких опухолях (предпочтение отдается эндоназальному методу) позволяет во многих случаях добиться восстановления гормонального фон, но иногда после вмешательства требуется постоянный прием искусственных гормон.
Микроаденомой называют доброкачественную опухоль передней доли гипофиза, если ее размер не превышает 1 см. Такие образования бывают гормонально активными и неактивными. В последнем случае их обнаружение чаще всего случайное.
Установлена связь между наличием «немой», бессимптомной микроаденомы и нарушением становления менструальной функции у девушек подросткового возраста. Проведение профилактического лечения приводит к восстановлению у них цикла. Важно при выявлении такого заболевания регулярно наблюдаться у эндокринолога и невропатолога.
Если микроаденома вырабатывает гормоны, то ее присутствие в гипофизе приводит к эндокринно-обменным изменениям у мужчин и женщин. Они связаны с активизирующим действием на органы-мишени – надпочечники, щитовидную железу, яичники, яички, костную ткань.
А здесь подробнее о микроаденоме гипофиза у мужчин.
Гормон роста синтезируют микроаденомы гипофиза, названные соматотропиномами, опасны они тем, что у ребенка приводят к ускоренному росту скелета (гигантизм), а если образуются после закрытия ростковых зон кости, то увеличиваются отдельные части лица и туловища (акромегалия).
Опасность развития опухоли также проявляется в таких нарушениях:
- ожирение;
- вторичный сахарный диабет;
- увеличение щитовидной железы;
- повышенная потливость и жирность кожи;
- усиленный рост волос на лице, появление родинок, бородавок;
- покалывание и боли в конечностях.
Наиболее распространенная разновидность микроаденомы – это пролактинома. Встречается изолированно или в сочетании с соматотропиномой. Риск ее формирования состоит в следующих патологических состояниях:
- ожирение, бесплодие, выделения из молочных желез, снижение полового влечения у обоих полов;
- редкие и скудные месячные у женщин, угревая сыпь, избыточный рост волос на конечностях и лице;
- импотенция, увеличение молочных желез у мужчин.
Смотрите на видео о том, как проявляется и лечится аденома гипофиза:
Зоной приложения действия этого гормона является корковый слой надпочечников. Результатом функционирования кортикотропиномы является повышенный уровень кортизола с такими последствиями:
- ожирение;
- артериальная гипертензия;
- мышечная слабость;
- фиолетовые растяжки на коже;
- сахарный диабет;
- нарушения менструального цикла;
- снижение потенции и либидо.
Для этой разновидности микроаденомы характерен быстрый рост и переход в злокачественную форму.
Гормон, активирующий работу щитовидной железы, вызывает клинические признаки тиреотоксикоза:
- учащенный сердечный ритм, гипертония;
- потеря веса тела при повышенном аппетите;
- выпячивание глазных яблок;
- слабость;
- бессонница, невроз;
- дрожание рук;
- потливость, непереносимость тепла.
Развивается редко. Ее клетки преимущественно вырабатывают фолликулостимулирующий гормон. При повышенной гормональной активности микроаденома приводит к прекращению менструаций у женщин, устойчивому бесплодию. Мужчины отмечают нарушение половой функции, увеличение молочных желез и выделения из них молокоподобной жидкости.
Микроаденомы гипофиза головного мозга не проявляются неврологическими и зрительными расстройствами, так как не приводят к сдавлению соседних структур мозга, но ситуация меняется при ускоренном росте. Под влиянием стрессов, инфекций, беременности или родов ранее не диагностированные опухоли могут вызывать такие опасные симптомы:
- снижение зрения,
- головная боль,
- двоение в глазах,
- обморочные состояния.
Быстро растущие опухоли гипофиза могут разрушать функционирующие клетки, что вызывает гормональный дефицит. Пангипопитуитаризм сопровождается надпочечниковой недостаточностью, нехваткой половых и тиреоидных гормонов, отставанием детей в росте и развитии. Такие больные оказываются незащищенными от действия любого стрессового фактора, он провоцирует острое падение давления и шоковое состояние.
Микроаденомы гипофиза, которые образуют пролактин, хорошо поддаются медикаментозной терапии у мужчин и женщин. Ранее для их лечения применялся Парлодел, а сейчас наиболее распространенным вариантом является назначение Достинекса.
На фоне приема отмечается нормализация гормонального фона, восстанавливается менструальный цикл, половая функция, у женщин возможно наступление беременности. Не рекомендуется планировать зачатие в первое полугодие после окончания применения медикаментов, так как возможны отклонения в развитии плода. Затем, при стабильном уровне гормонов в крови, возможно благополучное вынашивание ребенка и родоразрешение.
Альтернативным способом лечения является воздействие на опухоль протонной терапией или удаление кибер-ножом (прицельное разрушение аденомы) при помощи рентгеновского облучения. Такие способы применяют при высокой гормональной активности опухоли и отсутствии результатов от медикаментов.
Если микроаденома имеет осложненное течение, и есть признаки кровоизлияния, формирования кисты, то ее нужно удалить. Чаще всего для этого используют доступ через носовые ходы и эндоскопические (микрохирургические) методики с минимальным травмированием окружающих тканей.
Эндоскопическое удаление микроаденомы
Если используется эндоназальный способ операции, то к его вероятным последствиям относятся:
- затрудненное дыхание через нос;
- ликворея (выделение спинномозговой жидкости через носовые ходы);
- проникновение инфекции (гайморит, фронтит, менингит);
- носовые кровотечения;
- повреждение ответвлений сонной артерии.
Хирургическое вмешательство при мелких опухолях позволяет во многих случает добиться восстановления гормонального фона, но у части пациентов оно может вызывать:
- недостаточное функционирование надпочечников;
- низкий уровень гормонов щитовидной железы;
- несахарный диабет (жажда, обильное выделение мочи);
- дефицит прогестерона, эстрогенов и тестостерона.
Смотрите на видео об эндоскопическом удалении аденомы гипофиза:
Подобная нехватка гормонов бывает и при лучевой терапии. Она требует назначения медикаментов для замещения утраченных функций.
Результативность хирургического лечения микроаденом гипофиза во многом определяется их размерами и структурой. При кортикотропиномах, не превышающих 1-1,5 см, полное выздоровление бывает у 85% больных. Устойчивые к медикаментам пролактиномы и соматотропиномы вызывают еще до операции ряд необратимых обменных изменений.
Поэтому даже после их удаления только у каждого пятого прооперированного пациента имеется положительная динамика.
А здесь подробнее о головной боли при поражении гипофиза.
Микроаденома гипофиза бывает гормонально активной. При сравнительно небольшом размере она может вырабатывать тиреотропный, соматотропный, кортикотропный и гонадотропные гормоны, пролактин. В результате повышается активность щитовидной железы, ускоряется рост тела, увеличивается образование кортизола и половых стероидов. У пациентов отмечается бесплодие, половые дисфункции.
Для лечения используется медикаментозная терапия, облучение и операция. Эндоназальный метод удаления достаточно эффективен и малотравматичен, но может вызывать послеоперационные осложнения.
Точных причин, почему может появиться аденома гипофиза, не выявлено. Симптомы опухоли головного мозга отличаются у женщин и мужчин в зависимости от того гормона, который лидирует. Прогноз при небольших благоприятный.
Если поражен гипофиз, головная боль становится частым спутником больного. Ее интенсивность изменяется в зависимости от патологии. Например, при микроаденоме она кратковременная, слабая. При аденоме более 1 см боль не снимается даже сильными обезболивающими, у пациентов возникают приступы по типу эпилепсии.
Не так уж редко выявляется кистозная микоаденома. Это образование до 1 см размером, преимущественно доброкачественное. Такая аденома гипофиза может быть всю жизнь человека в неизменном состоянии.
Иногда бессимптомная, и иногда с головными болями, тошнотой и прочими неприятностями появляется микроаденома гипофиза у мужчин. Далеко не всегда реально установить ее причины, а симптомы могут и вовсе отсутствовать. От последних зависит лечение и прогноз.
Нередко после удаления аденомы гипофиза возникают осложнения, самые частые — потеря нюха, несахарный диабет, болит голова. Состояние после операции зависит от индивидуальной переносимости наркоза, степени разрастания органа. Больным требуется восстановление и реабилитация, МРТ для подбора лечения.
источник
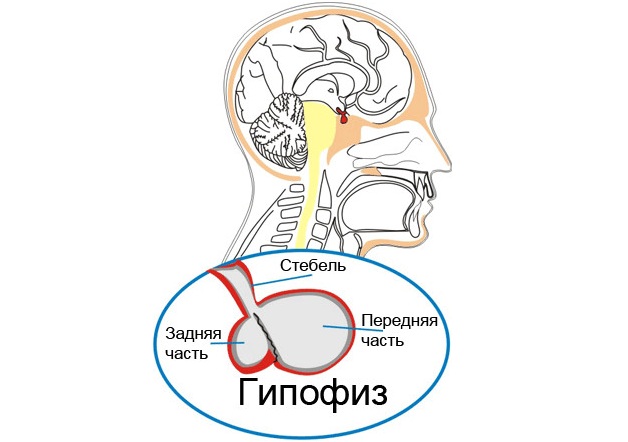
Гипофиз – главный орган эндокринной системы, гормоны которого контролируют деятельность всех периферийных желез. Он расположен в основании черепа и состоит из аденогипофиза и нейрогипофиза.
Аденогипофиз вырабатывает тиреотропные, кортикотропные, гонадотропные, соматотропные, меланотропные гормоны и пролактин. Нейрогипофиз отвечает за распределение вазопрессина и окситоцина.
Микроаденома гипофиза головного мозга – это доброкачественное новообразование железистой ткани, размеры которого не превосходят 10 миллиметров.
Опухоли гипофиза подразделяются на гормонально неактивные (не продуцируют гормоны) и гормонально активные. Среди последних, в зависимости от продуцируемого гормона, выделяют следующие типы:
- пролактинома (пролактин);
- кортикотропинома (адренокортикотропин);
- соматотропинома (соматотропный гормон);
- тиреотропинома (тиреотропин);
- смешанные микроаденомы (продуцирующие несколько гормонов).
Причины, по которым развиваются микроаденомы гипофиза, остаются неустановленными, но можно выделить некоторые провоцирующие факторы, которые повышают вероятность возникновения патологии. Их можно условно подразделить на внешние факторы и внутренние.
Внешние факторы:
- травмы черепа или мозга;
- инфекционные повреждения мозг;
- нарушения во время эмбриогенеза, обусловленные действием на плод лекарственных, токсических веществ, ионизирующего излучения; они имеют значимость при врожденны микроаденомах;
- продолжительное использование женщиной комбинированных пероральных контрацептивов в течение многих менструальных циклов снижает выработку гормонов яичников, в ответ на это гипофиз продуцирует большее количество лютеинизующего и фолликулостимулирующего гормонов, может возникнуть микроаденома соответствующей области гипофиза;
- у женщин вероятность развития опухоли повышается при многих беременностях, абортах
Внутренние факторы:
- снижение функции щитовидной железы вследствие длительно протекающих заболеваний;
- нарушение работы надпочечников;
- снижение выработки гормонов репродуктивной системы;
- при синдроме множественного аденоматоза, который является наследственным заболеванием, наблюдаются опухоли других желез, вероятность развития микроаденомы гипофиза выше
На недостаточную продукцию гормонов гипофиз реагирует усилением работы – необходимо нормализовать гормональный фон.
Проявления микроаденомы гипофиза подразделяются на специфические и неспецифические.
Неспецифические симптомы вызваны сдавлением окружающих тканей, они могут наблюдаться при любом виде новообразования центральной нервной системы. Среди них:
- головная боль, носящая постоянный характер, может быть как двусторонней, так и односторонней;
- нарушения зрения: диплопия, изменение цветоощущения, косоглазие – эти симптомы вызваны ущемлением зрительного нерва;
- головокружение.
Специфические проявления зависят от того, какая часть гипофиза подверглась изменению, выделение каких гормонов нарушено.
Пролактинома
Этот вид микроаденомы гипофиза встречается у женщин примерно в 10 раз чаще, чем у мужчин. Симптомы, свойственные пролактиноме обусловлены воздействием гормона пролактина. Такой вид новообразования отмечает медленный рост и доброкачественный характер течения.
Благодаря тому, что симптомы у женщин появляются раньше, удается диагностировать пролактиному на начальных этапах развития. У мужчин же проявления не специфичны, и заболевание обнаруживается позже.
Симптомы у женщин:
- расстройство менструального цикла: повышенный пролактин нарушает синтез лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов, угнетается овуляция; менструальный цикл удлиняется до 3 месяцев; наблюдается аменорея – отсутствие менструации; снижается длительность менструального кровотечения – оно может составлять 2 дня и менее; скудные менструальные выделения, чередующиеся с кровотечением;
- дисфункция яичников вплоть до отсутствия овуляции может вызывать бесплодие;
- галакторрея – из сосков выделяется молокоподобная жидкость;
- низкий уровень эстрогена вызывает снижение либидо;
- нарушение обмена минералов: кости теряют кальций, становятся хрупкими, как следствие – частые переломы, кариес;
- пролактин влияет на работу надпочечников, вырабатываются андрогены, это провоцирует рост волос по мужскому типу (над верхней губой, на спине, на животе) и провоцирует появление угревой сыпи (акне);
- если микроаденома гипофиза головного мозга развивается в детском возрасте, у пациента обнаруживается недоразвитие органов репродуктивной систем;
- пихоэмоциональные нарушения также вызываются высоким содержанием пролактина в крови: отмечается ослабление внимания и памяти, быстрая утомляемость, постоянная усталость, нарушение сна и бессонница;
- под влиянием пролактина подвергается изменению жировой обмен, углеводы активно перерабатываются в жиры, это приводит к ожирению
Симптомы у мужчин проявляются, когда опухоль уже достигла больших размеров – повышенный уровень пролактина подавляет образование тестостерона.
- При пролактиноме наблюдается дефицит веществ, без которых нарушается созревание сперматозоидов, формируется бесплодие;
- импотенция или нарушение либидо вследствие сниженного уровня тестостерона;
- повышенный уровень пролактина у женщин вызывает изменения молочных желез по женскому типу – гинекомастия;
- психоэмоциональные нарушения схожи с проявлением у женщин: эмоциональная нестабильность, нарушение памяти, внимания;
- в случае, если заболевание началось до наступления полового созревания, отмечается нарушение в развитии вторичных половых признаков: редкие волосы на лице, ожирение по женскому типу – отложение подкожно-жировой клетчатки в области бедер, узкие плечи, уменьшение размера яичек.
Соматотропинома
Соматотропинома выделяет соматотропный гормон. В случае, если заболевание возникает у взрослого, развивается акромегалия, которая затрагивает практически все органы и системы:
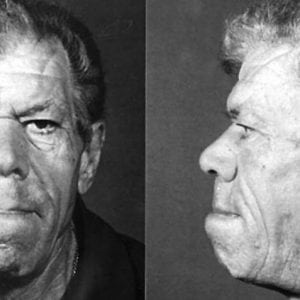
- внутренние органы увеличиваются в размерах: чаще всего страдают печень и поджелудочная железа (см. фото выше);
- изменяется лицо: увеличиваются надбровные дуги, нос, уши, нижняя челюсть;
- увеличиваются стопы и кисти;
- сахарный диабет развивается при длительном течении болезни, это объясняется тем, что соматотропный гормон подавляет выработку инсулина;
- артериальная гипертензия;
- нарушается кальциевый обмен, может возникнуть мочекаменная болезнь;
- гиперплазия костной и соединительной ткани провоцирует развитие деформирующего остеоартроза.
В детском возрасте соматотропинома может вызвать гигантизм. Отмечается чрезвычайно высокий рост, онемение конечностей ног и рук, сильные головные боли.
Кортикотропинома
Адренокортикотропный гормон, который выделяется кортикотропиномой, контролирует деятельность надпочечников. Его избыток провоцирует развитие болезни Иценко-Кушинга. Это состояние имеет следующие симптомы:
- характерное ожирение: подкожно-жировая клетчатка откладывается преимущественно на лице, плечах, животе, груди, спине, в то время как конечности остаются худыми;
- стрии темно-красного цвета на коже живота, груди;
- глюкокортикоиды оказывают влияние на обмен минералов, под их воздействием кальций выходит из костей: развивается остеопороз и мочекаменная болезнь;
- избыточное оволосение;
- вследствие воздействия на сердечно-сосудистую систему развивается артериальная гипертензия;
- сахарный диабет развивается в связи со снижением толерантности к глюкозе;
- нарушение овуляции у женщин и снижение либидо у мужчин;
- ослабление иммунитета, что выражается частыми инфекционными и простудными заболеваниями
- депрессии, нарушение поведения и сна
Тиреотропинома
Данный вид микроаденомы гипофиза головного мозга продуцирует тиреотропный гормон, который регулирует работу щитовидной железы. Как результат, развивается тиреотоксикоз. Основные нарушения при тиреотропиноме связаны с изменением основного обмена:
- снижение веса на фоне нормального или даже повышенного аппетита;
- повышенное потливость, плохая переносимость тепла;
- повышенный уровень глюкозы в крови (гипергликемия) – гормоны щитовидной железы имеют контринсулярное действие;
- под постоянным воздействием тиреотропного гормона происходит увеличение в размерах щитовидной железы;
- уменьшение частоты сердечных сокращений, частоты дыхания, артериальная гипертензия;
- эмоциональная нестабильность (эссенциальный тремор), тремор всего тела;
- глаза у больных всегда блестящие, в глазнице выдаются вперед, радужка касается нижнего века;
- расстройство менструального цикла у женщин, импотенция и гинекомастия у мужчин
Гормонально активная опухоль способна нарушать минеральный обмен – из костей вымываются минералы, развивается остеопороз, под воздействием гормонов нарушается работа эндокринной, сердечно-сосудистой, дыхательной, репродуктивной систем.
В 98% случаев при микроаденоме гипофиза исключено наступление беременности – наблюдается бесплодие.
Если же зачатие произошло, есть большой риск самопроизвольного прерывания. Поэтому сразу после установления факта беременности женщине назначают препараты, подавляющие выработку пролактина.
При обнаружении характерных симптомов увеличенной активности периферических желез, врач назначает проведение ряда исследований, которые способны подтвердить или опровергнуть наличие заболевания.
- МРТ (Магнитно-резонансная томография) и КТ (компьютерная томография). Рентгенологических признаков микроаденома не имеет, поэтому прибегают к более точным методам исследования: КТ и МРТ – они позволяют визуализировать образования диаметром менее 5 миллиметров.
- Анализ крови с целью определения уровня гормонов очень информативен, он может показать наличие заболевания на начальном этапе развития. Но, в связи с тем, что еще отсутствуют клинические проявления, такой вид исследования на ранней стадии, как правило, не назначается.
- Офтальмологическое исследование позволяет выявить нарушения зрения, вызванные микроаденомой гипофиза.
Учитывая, какие последствия может повлечь нарушение гормонального фона, лечение новообразований гипофиза должно начаться сразу же после того, как диагноз подтвердился. Обычно оно основывается на применение трех методов:
- медикаментозное лечение – использование препаратов, которые нормализуют гормональный фон
- хирургические манипуляции;
- радиохирургические методы лечения
Выбор стратегии проводится в каждом случае индивидуально. В случае, если микроаденома никак не проявляется (гормонально неактивна и не увеличивается в размерах), не требуется какого-либо вмешательства. Но необходимо наблюдение: пациент должен один раз в месяц посещать эндокринолога и один раз в пол года проходить МРТ.
Основная терапия нужна, когда микроаденома увеличивается в размерах, либо продуцирует избыточное количество гормонов.
На выбор препаратов влияет вид выделяемых гормонов. Чтобы оценить эффективность медикамента, необходимо регулярно проводить магнитно-резонансную томографию и анализ крови для определения концентрации гормонов.
Для подавления пролактиномы используются препараты – агонисты дофамина. Их цель – нормализовать работу гипофиза и уровень пролактина. К ним относятся:
Медикаментозное лечение соматотропиномы целесообразно при условии умеренно выраженной симптоматики и стабильном уровне соматотропина в крови. Применяются следующие препараты:
- Бромокриптин (парлодел);
- Норпролак;
- Октреотид;
- Сандостатин LAR.
Лечение тиреотропиномы проводится консервативно в случае, если не наблюдается гормональный рост и нет сдавления смежных мозговых структур. Хорошо себя зарекомендовали аналоги соматостатина.
В случае, если микроаденома гормонально активна, то медикаментозное лечение назначают только как дополнительное к хирургическому.
Кортикотропинома медикаментозному лечению не поддается, возможно лишь лекарственное воздействие на кору надпочечников с целью снизить продукцию гормонов. Применяются препараты группы ингибиторов биосинтеза гормонов коры надпочечников:
Но полностью избавить от кортикропиномы может только оперативное лечение.
Как правило, использование медикаментозной терапии позволяет избежать операции при некоторых видах микроаденом гипофиза головного мозга. Но в некоторых случаях хирургическое вмешательство необходимо:
- неэффективность медикаментозной терапии;
- непереносимость назначенных медицинских препаратов;
- увеличение пролактиномы у беременной женщины;
- кровоизлияния, которые вызывают некроз опухоли
В силу малоинвазивности (операция проводится эндоскопически, микроаденому удаляют через нос), удается избежать серьезных осложнений и сократить период послеоперационного восстановления до 3 суток.
Этот метод применяется при микроаденомах с низким уровнем активности, при необходимости может сочетаться с использованием медикаментов. Применяется радиохирургический нож – это пучок лучей, который воздействует на ткань опухоли. После такой манипуляции микроаденома со временем уменьшается, не принося дискомфорта пациенту.
При микроаденомах прогноз хороший, новообразование легче поддается лечению, чем крупные опухоли.
Если микроаденома не чувствительна к консервативной терапии и назначается операция, не нужно пугаться, ведь возможность осложнений при проведении такого малоинвазивного вмешательства гораздо ниже, чем при риске прогрессирования новообразования в отсутствие лечения.
Если же аденома гормонально неактивна и не имеет симптоматики, то основная задача – регулярный контроль ее состояния.
Каких-либо специфических мероприятий, позволяющих избежать развития микроаденомы гипофиза, на данный момент, нет. Однако существует комплекс мер, соблюдая которые, можно существенно снизить риск патологии:
- при наличии гормональных изменений нужно их корректировать;
- при наличии симптомов незамедлительно обращаться к врачу;
- своевременно лечить инфекционные заболевания головного мозга, соблюдать меры по их профилактике;
- при наличии установленного диагноза придерживаться всех рекомендаций врача
Доказано, что при раннем обнаружении и начале лечения заболевания на начальном этапе развития, микроаденома может самостоятельно исчезнуть.
источник
Микроаденома гипофиза представляет собой доброкачественную опухоль из железистых клеток органа, размеры которой не превышают 10 мм. Новообразование встречается довольно широко. Среди всех опухолей мозга треть случаев приходится на аденому гипофиза.
Малые размеры микроаденомы и частое отсутствие хоть какой-нибудь симптоматики не позволяют установить точную цифру распространенности опухоли среди людей. Более того, в большинстве случаев она выявляется случайно, при обследовании по поводу других заболеваний мозга или его сосудов.
Среди пациентов с таким диагнозом немного больше молодых женщин, хотя считается, что аденома в целом не имеет половых различий. Вероятно, это связано с повышенной нагрузкой на гипофиз во время беременности, родов, лактации, когда клетки органа вынуждены усиленно вырабатывать гормоны для поддержания адекватного функционирования других органов. По сути, микроаденома – это гиперплазия отдельных участков гипофиза, приводящая к увеличению размеров всей железы.
Гипофиз расположен в основании мозга, в специальном углублении клиновидной кости, и размеры его не превышают 13 мм. Передняя доля органа (аденогипофиз) производит большое количество тропных гормонов, регулирующих деятельность периферических желез (щитовидная железа, надпочечники, яичники у женщин). При столь малых размерах, гипофиз имеет решающее значение в функционировании многих органов и систем, а нарушения в его работе способны вызвать серьезную патологию.
Микроаденома обычно не склонна давать симптоматику, а клетки ее могут не вырабатывать никаких гормонов. Однако случается, что на фоне опухоли появляется не только гиперпродукция, но и дефицит того или иного гормона, что может быть следствием сдавления гиперплазированными участками тех клеток, которые не подверглись патологическим изменениям. Во всех случаях гормонального дисбаланса, причиной которого может стать патология гипофиза, пациента необходимо обследовать на предмет микроаденомы (аденомы).
Причины микроаденомы гипофиза однозначно не раскрыты, исследования продолжаются, однако наиболее вероятными факторами, приводящими к усиленному размножению клеток органа, являются:
- Нарушение регуляции функционирования гипофиза со стороны гипоталамуса;
- Снижение гормональной функции периферических желез, которое действует стимулирующе на гипофиз, результатом чего становится компенсаторная гиперплазия его клеток и рост микроаденомы в последующем;
- Генетическая предрасположенность;
- Женский пол и связанная с ним повышенная нагрузка на орган (беременность, роды, частые аборты, бесконтрольный и длительный прием гормональных контрацептивов);
- Поражения центральной нервной системы при инфекциях, травмах.
В зависимости от структуры опухоль может быть однородной или кистозной микроаденомой. Последняя является следствием небольших кровоизлияний в ткань новообразования, что должно рассматриваться исключительно как признак дегенеративных изменений, не влияющих на течение болезни и прогноз.
В передней доле гипофиза вырабатываются гормоны, усиливающие деятельность щитовидной железы, надпочечников, яичников, а также регулирующие общий уровень обмена и рост тканей, поэтому симптоматика микроаденомы может быть чрезвычайно разнообразной. Более того, симптомы отличаются у мужчин и женщин, у детей или взрослых при одном и том же типе опухоли.
В зависимости от функциональных особенностей различают:
- Неактивную микроаденому;
- Опухоль, продуцирующую различные гормоны.
Неактивная микроаденома никак себя не проявляет, долгое время протекает бессимптомно и выявляется случайно. Если же клетки микроаденомы способны вырабатывать какой-либо гормон, то клиника будет весьма выражена и разнообразна, пациент не сможет игнорировать появившиеся изменения и отправится за помощью к эндокринологу. Гормонально активная микроаденома не относится к опухолям, с которыми можно мириться без соответствующего лечения, она всегда требует участия специалиста.
Симптомы микроаденомы определяются ее функциональной способностью. В абсолютном большинстве случаев, когда гормональная активность повышена, наблюдается избыток гормона пролактина, а опухоль называют пролактиномой.
Признаки пролактиномы сводятся к нарушению функции молочных и половых желез, но у женщин и мужчин они будут разниться. У женщин пролактинома вызывает увеличение массы тела, провоцирует выделение молока грудными железами даже при отсутствии в этом потребности, подавляет активность яичников, результатом чего становится бесплодие, приводит к нарушению менструального цикла. Сочетание этих признаков не может быть списано на функциональные нарушения при стрессах, избыточных нагрузках или патологии других органов, поэтому диагноз пролактиномы наиболее вероятен.
У мужчин микроаденома, выделяющая пролактин, может быть замечена не сразу, поскольку клиника бывает стерта. Увеличение массы тела и снижение половой функции у мужчины, который не слишком следит за своим здоровьем и питанием, вполне обосновано, а проблемы с потенцией могут быть «списаны» на излишний вес. Появление выделений из молочных желез может стать ключевым симптомом, который заставит такого пациента обратиться к врачу.
При гиперплазии клеток, вырабатывающих тиреотропный гормон, происходит стимуляция щитовидной железы к усиленному выделению ее гормонов. Результатом может стать не только узловой зоб, но и серьезный тиреотоксикоз, при котором больные существенно теряют в весе, эмоционально лабильны, испытывают тахикардию и другие нарушения ритма сердца, склонны к гипогликемии и другим эндокринно-обменным нарушениям. Такая патология всегда требует своевременной коррекции. При устранении опухоли гипофиза функция щитовидной железы обычно приходит в норму.
Особой разновидностью микроаденомы гипофиза является соматотропинома. Эта опухоль выделяет избыточное количество соматотропного гормона, отвечающего за рост тканей и организма в целом. Особенностью соматотропной микроаденомы можно считать тот факт, что проявления ее различны в случаях появления в детском возрасте или у взрослых.
У детей соматотропинома гипофиза вызывает усиленный и неконтролируемый рост всего организма, который приводит к гигантизму. Часто такие пациенты страдают различной патологией внутренних органов, рост которых не «успевает» за увеличением всего организма, поэтому помимо высокого роста больные склонны к заболеваниям желудочно-кишечного тракта, легких, половой сферы.
гипофизарные гормоны и связь с органами
У взрослых лиц соматотропная микроаденома может вызвать увеличение отдельных частей тела – лица, кистей, стоп, что именуется акромегалией. Поскольку скелет уже сформирован и зоны роста костей закрыты, то увеличение роста тела не происходит, а основное действие гормона проявляется в мягких тканях. У пациентов грубеет голос, становятся более массивными черты лица, появляется склонность к артериальной гипертензии, несахарному диабету, онкологическим заболеваниям.
Кортикотропная аденома усиливает функцию коры надпочечников и наиболее часто становится причиной болезни Иценко-Кушинга. Симптомы заболевания сводятся к увеличению массы тела с отложением жира преимущественно в области шеи, живота, бедер, появлению красно-бордовых растяжек на коже (стрии), нарушению оволосения, особенно заметного у женщин. Помимо внешних признаков, часто диагностируется артериальная гипертензия и стероидный сахарный диабет, связанный с избытком циркулирующего кортизола в организме. Пациенты нередко страдают нарушениями психики и поведения.
Микроаденома, вырабатывающая гонадотропные гормоны, способна изменять функцию периферических половых желез, приводя к бесплодию, импотенции, гиперплазии эндометрия у женщин с риском злокачественной трансформации. Эти симптомы редко наталкивают на мысль о микроаденоме гипофиза, поэтому пациенты могут долгое время лечиться у уролога или гинеколога от тех вторичных процессов, которые вызвала опухоль.
Учитывая размеры микроаденомы и ее расположение в пределах гипофизарной ямки, симптомов поражения центральной нервной системы или рядом расположенных нервов ожидать не стоит. Опухоль не способна вызвать офтальмо-неврологический синдром, характерный для аденомы гипофиза более крупных размеров (макроаденома), во всяком случае, если рост ее не усиливается. Если появились головные боли, нарушение зрения или обоняния, то, скорее всего, микроаденома превысила 10 мм, став макроаденомой, которая вышла за пределы гипофизарной ямки.
При дальнейшем увеличении новообразования симптоматика будет усугубляться, и к эндокринным расстройствам могут присоединиться другие симптомы – головная боль, головокружение, нарушение зрения и др. Чтобы не допустить такого развития событий, пациенты с бессимптомной микроаденомой должны находиться под динамическим наблюдением, а при появлении признаков роста новообразования будет предложено удаление опухоли.
Синдром рентгенологических изменений также не свойственен микроаденоме. Опухоль не выходит за пределы локализации гипофиза и не вызывает нарушения костных структур, поэтому обнаружить ее при рентгенографии невозможно. Этот факт был причиной того, что десятилетиями опухоль диагностировать было невозможно, а диагноз мог быть поставлен лишь при наличии клиники. С появлением современных методов исследования и возможности проведения МРТ широкому кругу предрасположенных лиц, микроаденома стала выявляться уже на начальных этапах своего развития.
Большинство пациентов, у которых выявлена микроаденома гипофиза, задаются вопросом: опасна ли опухоль? Даже при бессимптомном течении и случайном обнаружении микроаденомы больной хочет знать, чего ожидать от такого новообразования в будущем. Микроаденома при своевременном обнаружении опасности не представляет. Если есть симптомы гиперпродукции гормонов, то врач назначит консервативное лечение или предложит избавиться от опухоли. Бессимптомные микроаденомы опасны лишь своим дальнейшим ростом и превращением в макроаденому, когда могут появиться признаки компрессии окружающих структур, даже если сама по себе опухоль неактивна.
опасность роста микрокаденомы – повод к обязательному наблюдению у врача!
Опасность представляют случаи гормонально активных или растущих микроаденом, при которых пациент отказывается от лечения. В таком случае возможны необратимые изменения со стороны внутренних органов, обусловленные гиперпродукцией гормонов щитовидной железы, надпочечников. Вторичная гипертензия или диабет способны вызвать и угрожающие жизни состояния, а тиреотоксическое сердце рано или поздно может остановиться. Такие последствия опухоли могут привести не только к существенному нарушению жизнедеятельности, но и смерти пациента.
Опасность микроаденомы в отсутствие лечения обусловлена дальнейшим ростом опухоли, который может сопровождаться патологией внутренних органов, необратимыми изменениями зрения, осложнениями после оперативного лечения крупных аденом гипофиза (инфицирование, повреждение головного мозга и др.).
Поскольку микроаденома нередко обнаруживается у женщин молодого возраста, которые могут планировать рождение детей, то вопрос успешной беременности становится весьма значимым. При неактивной микроаденоме беременность не противопоказана, но женщине следует тщательно контролировать гормональный фон и своевременно пройти МРТ для уточнения размеров опухоли. При наличии показаний, от нее лучше избавиться, поскольку беременность может спровоцировать быстрый рост.
При гормонально активных опухолях нужно нормализовать гормональный фон путем приема препаратов или операции. Если женщина страдает пролактиномой, то беременность возможно будет планировать лишь спустя год эффективного лечения. Конечно, при ее наступлении придется минимум раз в триместр сдавать анализы на гормоны, консультироваться у эндокринолога и офтальмолога, а препараты для лечения опухоли придется отменить. Грудное вскармливание при микроаденоме гипофиза, как правило, противопоказано.
При наличии признаков повышения гормональной активности периферических желез, специалист всегда назначит исследования, позволяющие исключить или подтвердить рост микроаденомы гипофиза.
Помимо определения концентрации гормонов надпочечников, щитовидной железы, половых стероидов, больному будет предложена МРТ или КТ. Рентгенография не имеет большого значения при микроаденоме, поскольку опухоль не приводит к изменению костных структур, а компьютерная или магнитно-резонансная томография способны дать полную картину заболевания, «показывая» послойное строение гипофиза.
Следует отметить, что при очень маленьких размерах опухоли даже современные методы исследования могут быть неэффективными, однако клиника при гормонопродуцирующих микроаденомах заставляет подтверждать диагноз другими способами. На помощь врачу приходят исследования гормонов гипофиза (радиоиммунный метод), повышение которых не вызывает сомнений в наличии опухоли.
Лечение микроаденомы должно начинаться сразу же, как только будет выставлен точный диагноз. Бессимптомные микроаденомы не нуждаются в специфической терапии, но наблюдение в таких случаях обязательно, чтобы не упустить момент начала дальнейшего роста образования. Больному рекомендуется раз в год или два проходить МРТ и регулярно посещать эндокринолога, а если появятся симптомы роста опухоли, то визит к врачу откладывать не стоит.
Лечение микроаденомы гипофиза требуется в случае ее гормональной активности или продолжающегося роста. Для наилучшего результата обычно комбинируют различные виды лечения в зависимости от вида опухоли.
Терапия микроаденомы включает:
- Назначение препаратов, стабилизирующих гормональный фон;
- Хирургическое удаление;
- Радиохирургию опухоли.
Консервативная терапия определяется характером вырабатываемых микроаденомой гормонов и способностью опухоли отвечать на медикаментозное воздействие. Особенно хороший эффект наблюдается при пролактиномах, когда назначение каберголина, парлодела (дофаминомиметики) способно в течение двух лет привести к полному исчезновению новообразования и прекращению избыточного синтеза пролактина. У части пациентов отмечается хороший результат при назначении соматостатина и его аналогов (октреотид) и тиреостатиков, но в случае таких микроаденом медикаментозная терапия не всегда дает стойкий эффект, поэтому может являться предшественником хирургического удаления опухоли.
удаление аденомы через нос
Хирургическая тактика показана в отношении микроаденом, которые не поддаются консервативному лечению либо наблюдается их дальнейший рост. Необходимости в открытой операции (трепанация черепа) при небольших новообразованиях гипофиза обычно не возникает, а хирург использует эндоскопический метод, при котором опухоль удаляется с помощью эндоскопа и через носовой ход. Малоинвазивность такой операции позволяет избежать серьезных осложнений, а также подразумевает короткий послеоперационный период с нахождением в стационаре не более трех дней.
Все большую популярность приобретает и радиохирургия, позволяющая удалить опухоль без операции. Радио-нож – это пучок излучения, действующий целенаправленно на микроаденому. Точность воздействия излучения достигается контролем КТ или МРТ. Радиохирургическое удаление опухоли может быть проведено амбулаторно. После облучения происходит постепенное уменьшение размеров микроаденомы, что не доставляет больному никаких неудобств, но если опухоль вырабатывает гормоны, то параллельно может быть назначено медикаментозное лечение для коррекции гормонального фона.
Прогноз при микроаденомах обычно хороший, ведь новообразование небольших размеров лучше поддается лечению, нежели крупная опухоль, сдавливающая соседние структуры. Если врач сочтет операцию единственно возможным методом лечения заболевания, то не стоит пугаться и отказываться, потому что риск от прогрессирования микроаденомы в отсутствии лечения куда выше, чем при хирургическом удалении, тем более что последнее проводится обычно малоинвазивным способом. Пациентам с бессимптомной микроаденомой нет необходимости менять привычный образ жизни или принимать какие-либо препараты, но о регулярном посещении врача и МРТ-контроле забывать не следует.
Автор: врач-онколог, гистолог Гольденшлюгер Н.И. (OICR, Toronto, Canada)
источник
Гипофиз расположен в углублении клиновидной кости черепа, называемом турецким седлом. Гипофиз является основной центральной железой внутренней секреции, которая вырабатывает ряд гормонов, регулирующих функцию периферических эндокринных желез. Кроме того гипофиз стимулирует рост тела и образование грудного молока. В гипофизе выделяют две доли – переднюю (аденогипофиз) и заднюю (нейрогипофиз). Клетки аденогипофиза вырабатывают тиреотропный гормон (стимулирует щитовидную железу), адренокортикотропный гормон (стимулирует надпочечники), гонадотропные гормоны (влияют на половые железы у мужчин и женщин), а также пролактин (стимулирует лактацию) и соматотропный гормон (стимулирует рост). Нейрогипофиз накапливает и секретирует в кровь вазопрессин (уменьшает объем мочи) и окситоцин (увеличивает тонус мышечных волокон матки). Заболевания гипофиза могут проявляться снижением или повышением его гормональной активности, также возможно появление новообразований. Опухоли гипофиза могут вырабатывать гормоны или быть неактивными в этом отношении.
Основными новообразованиями в области турецкого седла являются макро- и микроаденомы гипофиза, краниофарингиомы, менингиомы. Аденомы гипофиза составляют примерно 15% всех внутричерепных новообразований. Трудности диагностики возможны из-за малых размеров новообразований гипофиза. Гормонально неактивные образования гипофиза часто проявляют себя поздно, когда появляются симптомы сдавления окружающих тканей. Аденомы классифицируются по гормональной активности и размерам. По секреторной активности преобладают пролактиномы, соматотропиномы и кортикотропиномы. Иногда гормональная активность носит смешанный характер. Четверть всех аденом не вырабатывает гормоны. На основании размеров и инвазивных свойств опухоли гипофиза делятся на 2 стадии: микроаденомы, макроаденомы. Микроаденомы меньше 10 мм в диаметре, не изменяют структуры турецкого седла и не вызывают симптомов сдавления окружающих тканей. Более крупные опухоли называются макроаденомами.
Микроаденома гипофиза часто является случайной находкой. Это связано с высоким распространением в настоящее время визуализирующих методик диагностики, в том числе компьютерной и магнитно-резонансной томографии головного мозга. Часто такое исследование назначает невропатолог. А иногда пациент самостоятельно принимает решение пройти томографию головного мозга по каким-то причинам. Рентген черепа не информативен в отношении микроаденом гипофиза.
Симптомы микроаденомы гипофиза зависят только от ее гормональной активности. Микроаденома не сдавливает окружающие ткани, поэтому нарушений полей зрения и головной боли обычно не бывает. Как указывалось ранее, 25% всех новообразований гипофиза не имеют гормональной активности. Микроаденомы еще чаще оказываются не секретирующими. В этом случае новообразование не вызывает никаких жалоб и не является причиной обращения за медицинской помощью.
Гормональноактивные микроаденомы чаще всего являются пролактиномами. Эти опухоли широко распространены среди женщин. Пролактин подавляет овуляцию, стимулирует лактацию, способствует прибавке массы тела. Обычно женщины обращаются к врачу с жалобами на нарушение менструального цикла и бесплодие. Реже при очень высоком уровне пролактина возможны выделения из молочных желез (самопроизвольные или при надавливании). Если пролактинома возникает у мужчины, то возможны импотенция и выделения из грудных желез. Избыток пролактина в крови проявляется повышением массы тела при обычном режиме дня, питании.
Соматотропиномы вырабатывают гормон роста. Такие микроаденомы проявляются у взрослых и детей по разному. У детей соматотропиномы проявляются в первую очередь избыточным увеличением длины тела. У взрослых зоны роста костей закрыты, поэтому увеличение длины тела невозможно. Избыток гормона роста вызывает акромегалию. Клинически заболевание проявляется увеличением кистей и стоп, толщины пальцев, ростом надбровных дуг, огрублением черт лица. Голос становится ниже. Акромегалия вызывает вторичный сахарный диабет, артериальную гипертензию, повышает риск онкопатологии.
Кортикотропиномы вырабатывают адренокортикотропный гормон. Этот гормон стимулирует выработку кортизола в надпочечниках. У больных развивается болезнь Иценко-Кушинга. В первую очередь меняется внешность пациента. Конечности становятся тоньше за счет атрофии мышц и перераспределения жировой ткани, избыточная подкожно-жировая клетчатка откладывается преимущественно в области живота. На коже передней брюшной стенки появляются яркие растяжки более 1 см в толщину (стрии). Лицо становится лунообразным, на щеках всегда присутствует румянец. У больных развивается вторичный сахарный диабет и артериальная гипертензия. Часто встречаются изменения психических реакций и поведения.
Причиной микроаденомы гипофиза может стать сразу несколько факторов. В основе образования опухолей в этой области лежит генетическая предрасположенность, женский пол, также имеют значения функциональные перегрузки гипофиза. К таким перегрузкам можно отнести беременности, роды, аборты, грудное вскармливание, гормональную контрацепцию. Кроме перечисленных факторов, причиной микроаденомы гипофиза может стать инфекционный процесс в центральной нервной системе, черепно-мозговые травмы.
Лечение микроаденомы гипофиза зависит от ее гормональной активности. Если образование не выделяет гормоны, то единственной тактикой в его отношении должно быть наблюдение.
Пролактиномы успешно лечат консервативно. Эндокринолог назначает каберголин или бромкрептин на длительный срок под контролем ежемесячного гормонального исследования и регулярной магнитно-резонансной томографии. Часто пролактиномы уменьшаются в размерах и в течение 2 лет теряют гормональную активность. В случае отсутствия эффекта от консервативной терапии, больной направляется на операцию. Лучевая терапия используется редко.
Хирургическое лечение является основным для кортикотропином и соматотропином. Иногда проводится лучевая терапия данных новообразований. Существуют препараты для подавления активности этих микроаденом гипофиза. Соматотропиномы уменьшаются в размерах и теряют активность при применении искусственных аналогов соматостатина (Ланреотид и Октреотид). Кортикотропиномы реагируют на курс лечения хлодитаном (ингибитор биосинтеза гормонов в коре надпочечников) в комбинации с назначением резерпина, парлодела, дифенина, перитола. Чаще лекарства используют для подготовки к радикальному лечению и в послеоперационном периоде. В случае невозможности хирургического лечения и лучевой терапии, применяется только консервативное лечение.
Видео с YouTube по теме статьи:
источник
Акромегалия — патологическое увеличение отдельных частей тела, связанное с повышенной выработкой соматотропного гормона (гормона роста) передней долей гипофиза в результате ее опухолевого поражения. Возникает у взрослых людей и проявляется укрупнением черт лица (носа, ушей, губ, нижней челюсти), увеличением стоп и кистей рук, постоянными головными болями и болями в суставах, нарушением половой и репродуктивной функций у мужчин и женщин. Повышенный уровень гормона роста в крови вызывает раннюю смертность от онкологических, легочных, сердечно-сосудистых заболеваний.
Акромегалия — патологическое увеличение отдельных частей тела, связанное с повышенной выработкой соматотропного гормона (гормона роста) передней долей гипофиза в результате ее опухолевого поражения. Возникает у взрослых людей и проявляется укрупнением черт лица (носа, ушей, губ, нижней челюсти), увеличением стоп и кистей рук, постоянными головными болями и болями в суставах, нарушением половой и репродуктивной функций у мужчин и женщин. Повышенный уровень гормона роста в крови вызывает раннюю смертность от онкологических, легочных, сердечно-сосудистых заболеваний.
Акромегалия начинает развиваться после прекращения роста организма. Постепенно, на протяжении длительного периода, нарастает симптоматика, и происходят изменения внешности. В среднем акромегалия диагностируется спустя 7 лет от действительного начала болезни. Заболевание одинаково встречается среди женщин и мужчин, преимущественно в возрасте 40-60 лет. Акромегалия является редкой эндокринной патологией и наблюдается у 40 человек на 1 млн. населения.
Секреция соматотропного гормона (соматотропина, СТГ) осуществляется гипофизом. В детском возрасте соматотропный гормон управляет процессами формирования костно-мышечного скелета и линейного роста, а у взрослых осуществляет контроль за углеводным, жировым, водно-солевым обменом веществ. Секреция гормона роста регулируется гипоталамусом, вырабатывающим специальные нейросекреты: соматолиберин (стимулирует выработку СТГ) и соматостатин (тормозит выработку СТГ).
В норме содержание соматотропина в крови колеблется в течение суток, достигая своего максимума в предутренние часы. У пациентов с акромегалией наблюдается не только повышение концентрации СТГ в крови, но и нарушение нормального ритма его секреции. Клетки передней доли гипофиза в силу различных причин не подчиняются регулирующему влиянию гипоталамуса и начинают активно размножаться. Разрастание клеток гипофиза приводит к возникновению доброкачественной железистой опухоли — аденомы гипофиза, усиленно продуцирующей соматотропин. Размеры аденомы могут достигать нескольких сантиметров и превышать размер самой железы, сдавливая и разрушая нормальные клетки гипофиза.
У 45%пациентов с акромегалией опухоли гипофиза вырабатывают только соматотропин, еще у 30% дополнительно продуцируют пролактин, у остальных 25%, кроме того, секретируют лютеинизирующий, фолликулостимулирующий, тиреотропный гормоны, А-субъединицу. В 99 % именно аденома гипофиза служит причиной акромегалии. Факторами, вызывающими развитие аденомы гипофиза, служат черепно-мозговые травмы, опухоли гипоталамуса, хроническое воспаление пазух носа (синусит). Определенная роль в развитии акромегалии отводится наследственности, так как заболевание чаще наблюдается у родственников.
В детском и подростковом возрасте на фоне продолжающегося роста хроническая гиперсекреция СТГ вызывает гигантизм, характеризующийся чрезмерным, но относительно пропорциональным увеличением костей, органов и мягких тканей. С завершением физиологического роста и окостенения скелета развиваются нарушения по типу акромегалии — диспропорциональное утолщение костей, увеличение внутренних органов и характерные нарушения обмена веществ. При акромегалии происходит гипертрофия паренхимы и стромы внутренних органов: сердца, легких, поджелудочной железы, печени, селезенки, кишечника. Разрастание соединительной ткани ведет к склеротическим изменениям этих органов, повышается угроза развития доброкачественных и злокачественных опухолей, в т. ч. эндокринных.
Акромегалия характеризуется длительным, многолетним течением. В зависимости от выраженности симптоматики в развитии акромегалии различают несколько этапов:
- Стадию преакромегалии – появляются начальные, слабо выраженные признаки заболевания. На этой стадии акромегалия диагностируется редко, исключительно по показателям уровня соматотропного гормона в крови и данным КТ головного мозга.
- Гипертрофическую стадию – наблюдается ярко выраженная симптоматика акромегалии.
- Опухолевую стадию – на первый план выходят симптомы сдавления расположенных рядом отделов головного мозга (повышение внутричерепного давления, нервные и глазные нарушения).
- Стадию кахексии – истощение как исход акромегалии.
Проявления акромегалии могут быть обусловлены избытком соматотропина или воздействием аденомы гипофиза на зрительные нервы и близлежащие структуры головного мозга.
Избыток гормона роста вызывает характерные изменения внешности пациентов с акромегалией: увеличение нижней челюсти, скуловых костей, надбровных дуг, гипертрофию губ, носа, ушей, приводящих к огрубению черт лица. С увеличением нижней челюсти происходит расхождение межзубных промежутков и изменение прикуса. Отмечается увеличение языка (макроглоссия), на котором отпечатываются следы зубов. За счет гипертрофии языка, гортани и голосовых связок меняется голос — становится низким и хрипловатым. Изменения во внешности при акромегалии происходят постепенно, незаметно для самого пациента. Наблюдается утолщение пальцев, увеличение в размерах черепа, стоп и кистей настолько, что пациент вынужден приобретать головные уборы, обувь и перчатки на несколько размеров больше, чем ранее.
При акромегалии происходит деформация скелета: искривляется позвоночник, увеличивается грудная клетка в переднезаднем размере, приобретая бочкообразную форму, расширяются межреберные промежутки. Развивающаяся гипертрофия соединительной и хрящевой тканей вызывает деформацию и ограничение подвижности суставов, артралгии.
При акромегалии отмечается избыточная потливость и салоотделение, обусловленные увеличением количества и повышенной активностью потовых и сальных желез. Кожа у пациентов с акромегалией уплотняется, утолщается, собирается в глубокие складки, особенно в волосистой части головы.
При акромегалии происходит увеличение в размерах мышц и внутренних органов (сердца, печени, почек) с постепенной нарастающей дистрофией мышечных волокон. Пациентов начинает беспокоить слабость, утомляемость, прогрессирующее снижение работоспособности. Развивается гипертрофия миокарда, которая сменяется затем миокардиодистрофией и нарастающей сердечной недостаточностью. У трети пациентов с акромегалией наблюдается артериальная гипертензия, почти у 90% — развивается синдром сонных апноэ, связанный с гипертрофией мягких тканей верхних дыхательных путей и нарушением работы дыхательного центра.
При акромегалии страдает половая функция. У большинства женщин при избытке пролактина и дефиците гонадотропинов развиваются нарушения менструального цикла и бесплодие, появляется галакторея — выделение из сосков молока, не вызванное беременностью и родами. У 30% мужчин происходит снижение половой потенции. Гипосекреция антидиуретического гормона при акромегалии проявляется развитием несахарного диабета.
По мере увеличения опухоли гипофиза и сдавления нервов и тканей возникает повышение внутричерепного давления, светобоязнь, двоение в глазах, боли в области скул и лба, головокружение, рвота, снижение слуха и обоняния, онемение конечностей. У пациентов, страдающих акромегалией, повышается риск развития опухолей щитовидной железы, органов желудочно-кишечного тракта, матки.
Течение акромегалии сопровождается развитием осложнений со стороны практически всех органов. Наиболее часто у пациентов с акромегалией встречается гипертрофия сердца, миокардиодистрофия, артериальная гипертония, сердечная недостаточность. Более чем у трети пациентов развивается сахарный диабет, наблюдаются дистрофия печени и эмфизема легких.
Гиперпродукция факторов роста при акромегалии приводит к развитию опухолей различных органов, как доброкачественных, так и злокачественных. Акромегалии часто сопутствуют диффузный или узловой зоб, фиброзно-кистозная мастопатия, аденоматозная гиперплазия надпочечников, поликистоз яичников, миома матки, полипоз кишечника. Развивающаяся гипофизарная недостаточность (пангипопитуитаризм) обусловлена сдавлением и разрушением опухолью гипофиза.
В поздних стадиях (через 5-6 лет от начала заболевания) акромегалию можно заподозрить на основании увеличения частей тела и других внешних признаков, заметных при осмотре. В таких случаях пациент направляется на консультацию эндокринолога и сдачу анализов для проведения лабораторной диагностики.
Главными лабораторными критериями диагностики акромегалии являются определение содержания в крови:
- соматотропного гормона утром и после теста с глюкозой;
- ИРФ I — инсулиноподобного ростового фактора.
Повышение уровня соматотропина определяется практически у всех пациентов с акромегалией. Оральная проба с нагрузкой глюкозы при акромегалии подразумевает определение исходного значения СТГ, а затем после приема глюкозы — через полчаса, час, 1,5 и 2 часа. В норме после приема глюкозы уровень соматотропного гормона снижается, а при активной фазе акромегалии, напротив, отмечается его повышение. Проведение глюкозотолерантного теста особо информативно в случаях умеренного повышения уровня СТГ, либо его нормальных значениях. Также тест с нагрузкой глюкозы используется при оценке эффективности лечения акромегалии.
Соматотропный гормон действует на организм через инсулиноподобные ростовые факторы (ИРФ). Концентрация в плазме крови ИРФ I отражает суммарное выделение СТГ за сутки. Повышение ИРФ I в крови взрослого человека прямо указывает на развитие акромегалии.
При офтальмологическом обследовании у пациентов с акромегалией отмечается сужение зрительных полей, т. к. анатомически зрительные пути расположены в головном мозге рядом с гипофизом. При рентгенографии черепа выявляется увеличение в размерах турецкого седла, где располагается гипофиз. Для визуализации опухоли гипофиза проводится компьютерная диагностика и МРТ головного мозга. Кроме того, пациенты с акромегалией обследуются на предмет выявления различных осложнений: полипоза кишечника, сахарного диабета, многоузлового зоба и т. д.
При акромегалии основной целью лечения является достижение ремиссии заболевания путем ликвидации гиперсекреции соматотропина и нормализации концентрации ИРФ I. Для лечения акромегалии современная эндокринология применяет медикаментозный, хирургический, лучевой и комбинированный методы.
Для нормализации в крови уровня соматотропина назначают прием аналогов соматостатина — нейросекрета гипоталамуса, подавляющего секрецию гормона роста (октреотида, ланреотида). При акромегалии показано назначение половых гормонов, агонистов дофамина (бромокриптина, каберголина). В последующем обычно проводится одноразовая гамма- или лучевая терапия на область гипофиза.
При акромегалии наиболее эффективным является хирургическое удаление опухоли в основании черепа через клиновидную кость. При небольших размерах аденом после операции у 85% пациентов отмечается нормализация уровня соматотропина и стойкая ремиссия заболевания. При значительных размерах опухоли процент излеченности в результате первой операции достигает 30%. Показатель смертности при хирургическом лечении акромегалии составляет от 0,2 до 5%.
Отсутствие лечения акромегалии приводит к инвалидизации пациентов активного и трудоспособного возраста, повышает риск преждевременной смертности. При акромегалии сокращается продолжительность жизни: 90% пациентов не доживают до 60 лет. Смерть обычно наступает в результате сердечно-сосудистых заболеваний. Результаты оперативного лечения акромегалии лучше при небольших размерах аденом. При крупных опухолях гипофиза резко возрастает частота их рецидивов.
Для профилактики акромегалии следует избегать травм головы, санировать хронические очаги инфекции носоглотки. Раннее выявление акромегалии и нормализация уровня гормона роста позволят избежать осложнений и вызвать стойкую ремиссию заболевания.
источник