Адреногенитальный синдром (АГС) — наследственная ферментопатия с врожденной гиперплазией коркового вещества надпочечников. В основе патологии лежит генетически обусловленное нарушение процесса стероидогенеза. АГС характеризуется гиперсекрецией андрогенов надпочечниками, подавлением продукции гонадотропных гормонов и глюкокортикоидов, нарушением фолликулогенеза.
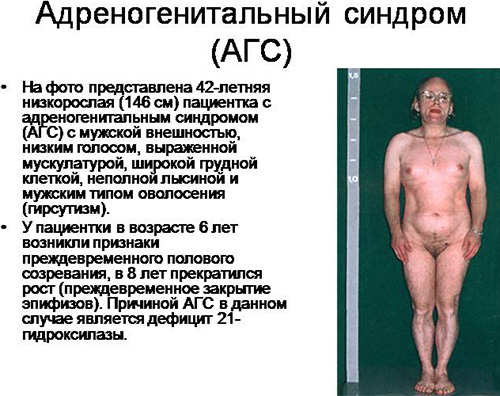
В официальной медицине АГС получил название синдром Апера-Гаме. Он отличается гормональным дисбалансом в организме: избыточным содержанием в крови андрогенов и недостаточным количеством кортизола и альдостерона . Последствия заболевания являются максимально опасными для новорожденных детей. В их организме становится много андрогенов и мало эстрогенов — мужских и женских половых гормонов.
Первые клинические признаки заболевания появляются у детей сразу после рождения. В отдельных, крайне редких случаях, АГС выявляют у лиц в возрасте 20-30 лет. Распространенность синдрома существенно различается в этнических группах: она максимальна среди евреев, эскимосов и представителей европейской расы.
Надпочечники – парные эндокринные железы, расположенные над верхней частью почек человека. Этот орган обеспечивает слаженную работу всех систем организма и регулирует обмен веществ. Надпочечники вместе с гипоталамо-гипофизарной системой обеспечивают гормональную регуляцию жизненно важных функций организма.
Надпочечники располагаются в забрюшинном пространстве и состоят из наружного коркового и внутреннего мозгового слоя. Клетки коркового вещества секретируют глюкокортикостероидные и половые гормоны. Кортикостероидные гормоны регулируют обмен веществ и энергии, обеспечивают иммунную защиту организма, тонизируют сосудистую стенку, помогают адаптироваться к стрессу. В мозговом веществе вырабатываются катехоламины — биологически активные вещества.
Кортизол – гормон из группы глюкокортикостероидов, секретируемый наружным слоем надпочечников. Кортизол обеспечивает регуляцию углеводного обмена и кровяного давления, защищает организм от влияния стрессовых ситуаций, оказывает незначительное противовоспалительное действие и повышает уровень иммунной защиты.
Альдостерон – основной минералокортикоид, вырабатываемый железистыми клетками коры надпочечников и регулирующий водно-солевой обмен в организме. Он выводит лишнюю воду и натрий из тканей во внутриклеточное пространство, предотвращает образование отеков. Воздействуя на клетки почек, альдостерон способен увеличить объем циркулирующей крови и повысить артериальное давление.
Существует 3 клинические формы АГС, которые основаны на различной степени недостаточности 21-гидроксилазы:
- Полное отсутствие 21-гидроксилазы в крови приводит к развитию сольтеряющей формы. Она является довольно распространенной и жизнеугрожающей. В организме новорожденного нарушается водно-солевой баланс и реабсорбция в почечных канальцах, происходит избыточное мочевыделение. На фоне скопления солей в почках нарушается работа сердца, возникают скачки артериального давления. Уже на второй день жизни ребенок становится вялым, сонливым, адинамичным. Больные часто мочатся, срыгивают, рвут, практически не едят. Младенцы погибают от дегидратационных и метаболических нарушений. У девочек наблюдаются явления псевдогермафродитизма.
- Частичным дефицитом 21-гидроксилазы обусловлена типичная вирильная форма синдрома. При этом на фоне нормального содержания альдостерона и кортизола в крови повышается уровень андрогенов. Данная патология не сопровождается явлениями надпочечниковой недостаточности, а проявляется лишь половой дисфункцией. У девочек клиническая картина заболевания намного ярче, чем у мальчиков. Первая симптоматика появляется сразу после родов. Увеличение клитора колеблется от его незначительной гипертрофии до полного формирования мужского полового члена. При этом яичники, матка и маточные трубы развиваются нормально. Несвоевременное выявление патологии и отсутствие лечения приводит к прогрессированию болезни. У мальчиков с АГС клиническая картина менее выражена. Их половые органы при рождении сформированы правильно. Синдром преждевременного полового созревания проявляется клинически в 3-4 года. По мере взросления мальчика прогрессирует нарушение репродуктивной функции: развивается олиго- или азооспермия.
- Атипичная поздняя или постпубертатная форма является приобретенной. Она развивается только у женщин, ведущих активную половую жизнь и имеет скудную клиническую картину вплоть до полного отсутствия симптомов. Причиной патологии обычно становится опухоль надпочечников. У больных ускорен рост, увеличен клитор, появляется угревая сыпь, гирсутизм, дисменоррея, поликистоз яичников, бесплодие. При данной форме синдрома высок риск невынашивания плода и его ранней гибели. Атипичная форма сложно диагностируется, что связано с неясностью симптоматики и отсутствием выраженной дисфункции надпочечников.
АГС встречается у лиц, имеющих врожденный дефицит фермента С21-гидроксилазы. Чтобы его количество в организме поддерживалось на оптимальном уровне, необходим полноценный ген, локализованный в аутосомах 6-й хромосомы. Мутация этого гена приводит к развитию патологии – увеличению размеров и ухудшению функционирования коркового слоя надпочечников.
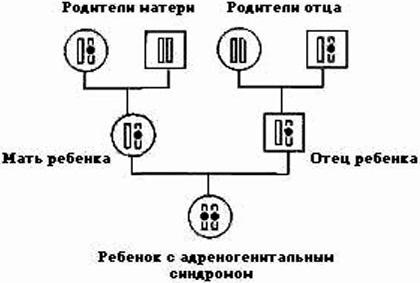
Передача синдрома по наследству осуществляется аутосомно-рецессивным путем — сразу от обоих родителей. У носителя одного мутантного гена синдром клинически не проявляется. Манифестация заболевания возможна лишь при наличии дефектных генов в обоих аутосомах 6-й пары.
Закономерности наследственной передачи адреногенитального синдрома:
- Дети, рожденные от здоровых родителей, являющихся носителями мутантного гена, могут унаследовать гиперплазию надпочечников.
- Дети, рожденные здоровой матерью от больного отца, являются здоровыми носителями заболевания.
- Дети, рожденные здоровой матерью от отца-носителя мутации, в 50% случаев будут болеть АГС, а в 50% останутся здоровыми носителями пораженного гена.
- Дети, рожденные от больных родителей, в 100% случаев унаследуют это заболевание.
В крайне редких случаях адреногенитальный синдром наследуется спорадически. Внезапное возникновение патологии обусловлено негативным воздействием на процесс формирования женских или мужских половых клеток. В крайне редких случаях рождаются больные дети у абсолютно здоровых родителей. Причиной подобных аномалий могут стать новообразования надпочечников и гиперпластические процессы в железах.
Патогенетические звенья АГС:
- дефект гена, кодирующего фермент 21-гидроксилаза,
- недостаток этого фермента в крови,
- нарушение биосинтеза кортизола и альдостерона,
- активация системы гипоталамус-гипофиз-надпочечники,
- гиперпродукция АКТГ,
- активная стимуляция коры надпочечников,
- увеличение коркового слоя за счет разрастания клеточных элементов,
- накопление предшественника кортизола в крови,
- гиперсекреция надпочечниковых андрогенов,
- женский псевдогермафродитизм,
- синдром преждевременного полового созревания у мальчиков.
Факторы риска, активизирующие механизм патологии:
- прием сильнодействующих препаратов,
- повышенный уровень ионизирующего излучения,
- длительный прием гормональных контрацептивов,
- травмы,
- интеркуррентные заболевания,
- стрессы,
- оперативные вмешательства.
Причины АГС носят исключительно наследственный характер, не смотря на воздействие провоцирующих факторов.
- Больные дети в раннем возрасте имеют высокий рост и большую массу тела. По мере развития детского организма их внешний вид меняется. Уже к 12 годам рост останавливается, а масса тела нормализуется. Взрослые люди отличаются низкорослостью и худощавым телосложением.
- Признаки гиперандрогении: большой половой член и небольшие яички у мальчиков, пенисообразный клитор и оволосение по мужскому типу у девочек, наличие у девочек прочих мужских признаков, гиперсексуальность, грубый голос.
- Быстрый рост с деформацией костной ткани.
- Нестабильное психическое состояние.
- Стойкая артериальная гипертензия у детей и диспепсия – неспецифические признаки, присутствующие при многих заболеваниях.
- Гиперпигментация кожных покровов ребенка.
- Периодические судороги.
Сольтеряющая форма отличается тяжелым течением и встречается редко. Заболевание проявляется:
- вялым сосанием,
- снижением АД,
- диареей,
- сильной рвотой,
- судорогами,
- тахикардией,
- нарушением микроциркуляции,
- потерей веса,
- обезвоживанием,
- метаболическим ацидозом,
- нарастающей адинамией,
- дегидратацией,
- остановкой сердца вследствие гиперкалиемии.
Сольтеряющая форма характеризуется гиперкалиемией, гипонатриемией, гипохлоремией.
Простая форма АГС у мальчиков в возрасте 2 лет проявляется:
- увеличением полового члена,
- гиперпигментацией мошонки,
- потемнением кожи вокруг ануса,
- гипертрихозом,
- появлением эрекции,
- низким, грубым голосом,
- появлением вульгарных угрей,
- маскулинизацией,
- ускоренным формированием костей,
- низким ростом.
Постпубертатная форма проявляется у девушек-подростков:
- поздним менархе,
- неустойчивым менструальным циклом с нарушением периодичности и длительности,
- олигоменореей,
- ростом волос в атипичных местах,
- жирной кожей на лице,
- увеличенными и расширенными порами,
- мужеподобным телосложением,
- микромастией.
Спровоцировать развитие данной формы АГС могут аборты, выкидыши, неразвивающаяся беременность.
У девочек классическая вирильная форма АГС проявляется интерсексуальным строением наружных гениталий: большим клитором и экстензией отверстия уретры на его головку. Большие половые губы напоминают мошонку, в подмышечных впадинах и на лобке рано начинают расти волосы, скелетные мышцы быстро развиваются. Ярко выраженный АГС не всегда позволяет определить пол новорожденного. Больные девочки внешне очень похожи на мальчиков. У них не растут молочные железы, менструации отсутствуют или становятся нерегулярными.
Дети с АГС находятся на диспансерном учете у детских эндокринологов. С помощью современных терапевтических методик специалисты проводят медикаментозное и хирургическое лечение синдрома, что позволяет в дальнейшем правильно развиваться детскому организму.
АГС – не является смертельно опасным недугом, хотя некоторые его симптомы психологически угнетают больных, что нередко заканчивается депрессией или нервным срывом. Своевременное выявление патологии у новорожденных позволяет больным детям со временем адаптироваться в обществе. При обнаружении заболевания у детей школьного возраста ситуация часто выходит из-под контроля.
Диагностика АГС основывается на анамнестических и фенотипических данных, а также результатах гормонального исследования. Во время общего осмотра оценивают фигуру больных, рост, состояние половых органов, степень оволосения.
Лабораторная диагностика:
- Гемограмма и биохимия крови.
- Исследование хромосомного набора — кариотипа.
- Изучение гормонального статуса с помощью иммуноферментного анализа, который показывает содержание кортикостероидов и АКТГ в сыворотке крови.
- Радиоиммунологический анализ определяет количественное содержание в крови и моче кортизола.
- В сомнительных случаях поставить правильный диагноз позволяет молекулярно-генетический анализ.
Инструментальная диагностика:
- Рентгенография лучезапястных суставов позволяет установить, что костный возраст больных опережает паспортный.
- На УЗИ у девочек обнаруживают матку и яичники. УЗИ яичников имеет важное диагностическое значение. У больных обнаруживают мультифолликулярные яичники.
- Томографическое исследование надпочечников позволяет исключить опухолевый процесс и определиться с имеющейся патологией. При АГС парная железа заметно увеличена в размере, при этом форма ее полностью сохранена.
- Радионуклеидное сканирование и ангиография являются вспомогательными методами диагностики.
- Аспирационная пункция и гистологическое исследование пунктата с изучением клеточного состава выполняются в особо тяжелых и запущенных случаях.
Неонатальный скрининг проводится на 4 сутки после рождения ребенка. Из пяточки новорожденного берут каплю крови и наносят на тест-полоску. От полученного результата зависит дальнейшая тактика ведения больного ребенка.
АГС требует пожизненного гормонального лечения. Взрослым женщинам заместительная терапия необходима для феминизации, мужчинам она проводится с целью устранения стерильности, а детям для того, чтобы преодолеть психологические трудности, связанные с ранним развитием вторичных половых признаков.
Медикаментозная терапия болезни заключается в применении следующих гормональных препаратов:
- Для коррекции гормональной функции надпочечников больным назначают глюкокортикоидные препараты – «Дексаметазон», «Преднизолон», «Гидрокортизон».
- При невынашивании беременности назначают «Дюфастон».
- Эстроген-андрогенные препараты показаны женщинам, не планирующим в будущем беременность – «Диане-35», «Марвелон».
- Для нормализации функции яичников необходимо принимать оральные контрацептивы с прогестинами.
- Из негормональных препаратов уменьшает гирсутизм «Верошпирон».
Предотвратить кризы надпочечниковой недостаточности можно путем увеличения дозы кортикостероидов в 3-5 раз. Лечение считается эффективным, если у женщин нормализовался менструальный цикл, появилась овуляция, наступила беременность.
Хирургическое лечение АГС проводят девочкам в возрасте 4-6 лет. Оно заключается в коррекции наружных половых органов – пластике влагалища, клиторэктомии. Психотерапия показана тем больным, которые не в состоянии самостоятельно адаптироваться в обществе и не воспринимают себя как полноценного человека.
Если в семейном анамнезе имеется гиперплазия надпочечников, всем супружеским парам необходима консультация врача-генетика. Пренатальная диагностика заключается в динамическом наблюдении за беременной женщиной из группы риска на протяжении 2-3 месяцев.
Профилактика АГС включает:
- регулярные осмотры у эндокринолога,
- скрининг новорожденных,
- тщательное планирование беременности,
- обследование будущих родителей на различные инфекции,
- исключение воздействия угрожающих факторов,
- посещение генетика.
Своевременная диагностика и качественная заместительная терапия делают прогноз заболевания относительно благоприятным. Раннее гормональное лечение стимулирует правильное развитие половых органов и позволяет сохранить репродуктивную функцию у женщин и мужчин.
Если гиперандрогения сохраняется или не поддается коррекции кортикостероидными препаратами, пациенты остаются небольшого роста и имеют характерные косметические дефекты. Это нарушает психосоциальную адаптацию и может привести к нервному срыву. Адекватное лечение дает возможность женщинам с классическими формами АГС забеременеть, выносить и родить здорового ребенка.
источник
Адреногенитальный синдром (АГС) – это серьезное нарушение, угрожающее как вашему спокойствию, здоровью и жизни, так и состоянию ваших детей. Ему подвержены и новорожденные, и подростки, и люди зрелого возраста обоих полов. Поэтому важно выяснить, каковы симптомы, формы, способы лечения и профилактики данного заболевания. В этой статье мы рассмотрим все перечисленные аспекты и дадим рекомендации касательно предотвращения риска возникновения АГС у младенцев.
Адреногенитальный синдром (АГС) – это серьезное нарушение, угрожающее как вашему спокойствию, здоровью и жизни
Адреногенитальным синдромом – это унаследованное расстройство работы надпочечной коры. Оно тянет за собой косметические, физические и психологические проблемы.
Патология имеет врожденный (наследственный) характер, сопровождается расстройством процессов синтеза гормонов в надпочечной коре. При этом происходит выработка чрезмерного количества андрогена – мужского полового гормона. Вследствие подобного процесса наблюдается вирилизация (появление или обострение мужских черт как у мужчин, так и у женщин).
Патология обусловлена наследственными мутациями генов, которые приводят к расстройству надпочечной ферментной системы. Чего следует ожидать родителям:
- В случае если заболевание имеется лишь у отца или матери ребенка, указанное нарушение не будет унаследовано младенцем.
- Когда два родителя имеют указанную мутацию, вероятность ее появления у новорожденного – до 25 процентов.
- Если один из родителей страдает от гормонального отклонения, а другой оказывается носителем генной мутации, риск обнаружения патологии у будущего ребенка увеличивается до 75 процентов.
Патогенез (процессы, происходящие во время заболевания) адреногенитального синдрома заключается в чрезмерной выработке гормона андрогена по причине дефицита определенного фермента. При этом аномально снижается процесс продуцирования иных гормонов (кортизола, побуждающего синтез белка, и альдостерона, ответственного за обмен минералов в организме). Степень заболевания определяется интенсивностью секреции (выработки) избыточных веществ.
Есть несколько форм врожденного АГС, имеющих разную симптоматику:
- Вирильная. Сбои в организме происходят уже на внутриутробной стадии. Вследствие избыточной секреции гормона при адреногенитальном синдроме наблюдаются черты ложного гермафродитизма (маскулинизация) у новорожденных девочек, у мальчиков – слишком большой половой член. Дети с вирильной формой АГС часто имеют чрезмерно пигментированную кожу внешнего полового органа, сосков, ануса. В возрасте от 2 до 4 лет у них выражаются свойства досрочного полового созревания (акне, низкий тембр голоса, оволосение), часто такие дети имеют низкий рост.
- Сольтеряющая. Вызвана недостатком альдостерона, выражается в виде фонтанирующей рвоты, не имеющей отношения к приему пищи, затяжного снижения показателя артериального давления, диареи у ребенка, судорог. Для сольтеряющей формы адреногенитального синдрома свойственен водно-солевой дисбаланс, серьезные сбои в работе сердечно-сосудистой системы. Эта форма встречается наиболее часто и является очень опасной, поскольку угрожает жизни больного.
- Гипертоническая. Редко встречается, отличается затяжным повышением показателя артериального давления. Со временем происходят осложнения гипертонического АГС (мозговое кровоизлияние, нарушения сердечно-сосудистой системы, понижение зрения, почечная недостаточность).
Иногда указанный гормональный порок может быть не врожденным, а приобретенным (постпубертатная форма). В таком случае он развивается вследствие альдостеромы – опухоли, возникшей в коре надпочечников.
Гипертоническая форма адреногенитального синдрома
Выше мы перечислили симптомы, характерные для разных форм наследственного АГС. Следует упорядочить сказанное, а также пополнить список указанных признаков.
Для простого типа вирильной формы патологии характерны общие признаки:
- у младенца – рвота, вялое сосание, нарушение метаболизма, обезвоживание, большой вес и рост сразу после родов;
- «мужское» телосложение (короткие конечности, широкие плечи, крупное туловище);
- постоянно высокое артериальное давление;
- возможно бесплодие.
У детей женского пола адреногенитальный синдром имеет следующие проявления:
- раннее половое созревание (в возрасте 6-7 лет) при отсутствии груди;
- оволосение (тела, лица, промежности, живота, голеней, груди и спины);
- понижение тембра голоса;
- недоразвитие половых органов;
- наступление менструаций не ранее 14-16 лет, их нерегулярность (задержки);
- большое количество угрей, пористый и жирный кожный покров лица, спины;
- низкий рост, фигура «мужского» типа.
Симптомы адреногенитального синдрома
У мальчиков адреногенитальный синдром сопровождается такими симптомами:
- слишком большой размер полового члена в детстве;
- чрезмерная пигментация мошонки и других участков кожи;
- часто – низкий рост.
Для постпубертатной или неклассической (приобретенной) формы АГС свойственны признаки:
- оволосение;
- задержки в менструальном цикле;
- часто – бесплодие или самопроизвольное прерывание беременности;
- атрофированность молочных желез;
- убавление размера яичников, матки, небольшое увеличение клитора (наиболее часто встречается у женщин в репродуктивном возрасте).
Чтобы узнать больше о самых распространенных признаках АГС, вы можете просмотреть фото, иллюстрирующие симптомы вирилизации.
АГС диагностируется путем обследования больного у ряда врачей, в числе которых:
- генетик;
- акушер-гинеколог или уролог-андролог;
Нужно пройти обследование у врача эндокринолога
Врач проводит сбор анамнеза касательно заболевания, анализирует жалобы пациента. Он проводит осмотр потенциального больного для обнаружения первичных физических отклонений от нормы, свидетельствующих об АГС.
Далее следует сдать некоторые анализы:
- На определение уровня натрия, калия, хлоридов в крови.
- Гормональные. Следует проверить соотношение половых гормонов, также работу щитовидной железы.
- Клинический.
- Биохимический.
- Общий (мочи).
Предусмотрен и комплекс исследований, целью которого является опровержение болезней, имеющих признаки, сходные с АГС. К числу таких исследований относятся:
- УЗИ (ультразвуковое исследование) половых органов;
- УЗИ малого таза;
- магнитно-резонансная томография надпочечников и головного мозга;
- ЭКГ (электрокардиограмма);
- рентгенография.
Особенности борьбы с указанным пороком следующие:
- Врачи рекомендуют лечение от АГС при помощи гормональных препаратов, которые обеспечивают сбалансированный синтез гормонов надпочечной корой (гидрокортизон в таблетках – для детей). Лечебный курс длится на протяжении всей жизни.
- Больные пребывают под пожизненным наблюдением у гинеколога, эндокринолога.
- Иногда (в случае поздней диагностики) девочкам необходимо операционное вмешательство (коррекция гениталий).
- При заболевании сольтеряющим АГС следует увеличить количество употребляемой соли и других микроэлементов. Обязательна диета.
- Низкий рост, косметические изъяны могут вызвать потребность в психологической помощи пациенту.
- В случае постпубертатной формы дефекта терапия нужна лишь при возникновении косметических или репродуктивных проблем.
Степень излечения зависит от того, своевременно ли поставлен диагноз. Вовремя поставленный диагноз может предотвратить генитальные изменения у девочек. При правильном лечебном подходе к классическим формам болезни у женщин возможно обеспечение функции деторождения и нормального протекания процесса беременности.
В качестве профилактических мер врачи советуют прибегать к:
- медико-генетическим консультациям (особенно при планировании зачатия ребенка);
- избеганию влияния отрицательных факторов на беременную женщину.
Адреногенитальный синдром – серьезное заболевание, грозящее тяжелыми последствиями как для женщин, так и для мужчин. Знание особенностей указанного заболевания поможет вам избежать его осложнений: бесплодия, чрезмерных косметических проблем и, в некоторых случаях, летального исхода.
Если вы планируете рождение детей, следует внимательно следить за показателями собственного здоровья. Обязательно нужно проконсультироваться с врачом.
источник
Адреногенитальный синдром – основные симптомы:
- Рвота
- Понос
- Пониженное артериальное давление
- Перебои в работе сердца
- Оволосение по мужскому типу
- Атрофия молочных желез
- Небольшой рост
- Развитая мускулатура
- Мужеподобное телосложение
- Увеличение клитора
- Короткие руки
- Атлетическое телосложение
- Короткие ноги
- Низкий голос
- Гиперпигментация половых органов
- Гиперпигментация ореол сосков
- Крупное тело
- Аномалии в развитии половых органов
- Мужские черты лица у женщин
- Плечи шире таза
Адреногенитальный синдром — это генетическая патология коры надпочечников (желез внутренней секреции, которые располагаются около почек), при которой происходит нехватка ферментов во время синтеза гормонов. Количество андрогенов увеличивается, что вызывает развитие вирилизации.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
Адреногенитальный синдром у мальчиков и у девочек встречается в равной степени, но специфической профилактики не существует. Лечение врач назначает после диагностики, однако, полное устранение болезни невозможно.
Причины развития данной патологии зависят от того, врожденный развивающийся адреногенитальный синдром или же приобретенный.
Врожденный появляется из-за повреждения гена, который отвечает за выработку гормонов коры надпочечников. Дети наследуют такое заболевание по аутосомно-рецессивному типу. Другими словами, если только один родитель является носителем патологии, тогда адреногенитальный синдром у девочек или мальчиков не проявится. В случае когда и папа, и мама ‒ носители, тогда риск появления заболевания у ребенка равен 25%. Если болен один родитель, а второй ‒ носитель, тогда в 75% случаев родится больной малыш.
Приобретенный вид может развиться при доброкачественном образовании (андростерома), которое имеет тенденцию к перерождению в злокачественное. Такая опухоль может появиться в любом возрасте.
При диагностировании патологии, в 95% случаев выявляется врожденная форма, и только в 5% ‒ приобретенная.
В медицине адреногенитальный синдром имеет классификацию, которая подразделяет его на три формы развития.
Итак, формы развивающегося адреногенитального синдрома следующие:
- Адреногенитальный выявленный синдром – сольтеряющая форма. Эту форму патологии можно выявить уже в течение первого года жизни малыша. У девочек наружные половые органы имеют мужское строение, а внутренние ‒ женское. Иногда определение пола сильно затруднено слишком выраженными изменениями. Говоря о мальчиках, у них увеличен половой член и наблюдается сильная пигментация мошонки. Нарушения в работе коры надпочечников приводят к возникновению тошноты, рвоты, диареи. Также может появиться сильная пигментация кожного покрова и начаться судороги.
- Адреногенитальный синдром – вирильная форма. Однако ее могут называть и по-другому ‒ адреногенитальный развивающийся синдром, классическая форма. Все визуальные признаки такие же, как и при сольтеряющей форме, но нет сбоя в работе коры надпочечников.
- Постпубертатная (неклассическая) форма. Для нее не характерны изменения строения наружных половых органов, но нет нарушений в работе коры надпочечников. Ее часто диагностируют у женщин, которые не могут забеременеть или жалуются на скудные выделения при месячных.
Различные формы развивающегося адреногенитального синдрома проявляют характерные признаки.
Необходимо сказать, что адреногенитальный синдром проявляет симптомы уже сразу после родов. Например, адреногенитальный синдром, выявленный у новорожденных, будет проявляться в виде большого веса и роста ребенка. Примерно к двенадцати годам рост останавливается, поэтому такие больные всегда имеет низкий рост. К тому же строение их тела больше схоже с мужским: у них крупное тело, короткие руки и ноги, а плечи шире таза.
При вирильной форме вырабатывается большое количество андрогенов. Нарушения в строении тела начинают развиваться еще в пубертатном периоде. В зависимости от времени появления вирилизации появляются совершенно различные симптомы. Например, у женщины могут расти волосы на лице, как у мужчин. Они будут такие же жесткие и черные. Клитор слишком увеличен, также наблюдаются аномалии в развитии половых органов. У таких пациенток мужские черты лица, телосложение, тембр голоса и хорошо развита мускулатура. У них часто наблюдается гиперпигментация половых органов и ореол около сосков.
Сольтеряющая форма появляется, когда возникает нехватка синтеза гормона альдостерона, ведь он нужен, чтобы соль через почки вернулась в кровоток. Это состояние проявляется такими симптомами, как сильная диарея и рвота, которые не связаны с приемами пищи, снижение показателей кровяного давления. Из-за этого в организме нарушается водно-солевой баланс, происходят сбои в работе сердца вплоть до летального исхода. Такой адреногенитальный развивающийся синдром у новорожденных считается самым опасным для жизни.
Постпубертатная (приобретенная) форма возникает из-за новообразования в коре надпочечников. Признаки этой формы таковы: атрофия молочных желез, редкие выделения при месячных, гипоплазия матки, увеличенный клитор. Появляется у девушек, уже живущих половой жизнью. У большинства представительниц женского пола такая форма вызывает бесплодие. У некоторых все же получается забеременеть, однако, в десять недель происходит самопроизвольный выкидыш.
Необходимо отметить, что адреногенитальный синдром, возникший у детей, точнее, у девочек, проявляет себя определенными признаками, а именно: наличие жестких и черных волос на лице и теле, понижение тембра голоса. Молочные железы, матка и половые губы недоразвитые. Первые месячные начинаются в 16 лет. Они могут быть нерегулярными и с задержками.
В редких случаях врачи выявляют гипертоническую форму болезни. В организме женщины обнаруживают много мужского гормона андрогена, постоянно присутствует высокое кровяное давление. В дальнейшем может случиться кровоизлияние в головной мозг. Также нарушается зрение, происходят сбои в работе сердечно-сосудистой системы.
Диагностика развивающегося адреногенитального синдрома включает в себя следующие мероприятия:
- сбор анамнеза пациента и изучение жалоб;
- визуальный осмотр больного, при этом четко видна сильная пигментация кожного покрова, высокое кровяное давление, а также пациент имеет низкий рост, чрезмерный волосяной покров и измененное строение наружных половых органов;
- гормональные исследования – делается проба с дексаметазоном, чтобы определить 17-КС в крови до приема лекарственного препарата (глюкокортикоидов) и после приема;
- анализ на адреногенитальный развивающийся синдром – данное исследование является генетическим, оно может указать на риск развития патологии, а при положительном результате исследования можно начать своевременное лечение, то есть прогрессирование процесса будет приостановлено;
- определяется уровень тестостерона;
- ультразвуковое исследование;
- рентген;
- компьютерная томография;
- магнитно-резонансная томография.
Несколько тяжелее диагностировать патологический процесс, когда адреногенитальный синдром развивается у взрослых женщин параллельно с поликистозом яичников, поскольку эта патология провоцирует избыток выработки андрогенов.
Чтобы подтвердить диагноз, понадобится консультация гинеколога, эндокринолога, генетика, кардиолога и дерматовенеролога.
Лечение адреногенитального синдрома проводится с помощью комплексных мероприятий.
Врач может назначить следующие препараты:
- практически всегда назначают Дексаметазон;
- минералокортикоиды (при сольтеряющей форме).
Некоторым пациенткам проводится операция по пластике влагалища, а также полное или частичное удаление увеличенного клитора.
Основными осложнениями при данной патологии являются:
- бесплодие женщины;
- возникновение психологических проблем.
Пациентка может впасть в депрессию. Ее поведение становится агрессивным, появляются наклонности к суициду.
Так как адреногенитальный синдром имеет патогенез врожденный, то определенных профилактических мер нет.
Но будущие родители все же должны соблюдать некоторые правила:
- серьезно подходить к вопросу зачатия;
- во время вынашивания малыша избегать воздействия на организм негативных факторов;
- вовремя проконсультироваться с медицинским генетиком.
Другими словами, самой хорошей профилактикой является медико-генетическое консультирование. Полностью излечить данный патологический процесс у женщин или мужчин невозможно.
Если Вы считаете, что у вас Адреногенитальный синдром и характерные для этого заболевания симптомы, то вам могут помочь врачи: эндокринолог, гинеколог, генетик.
источник
Адреногенитальный синдром (АГС) является тяжелым эндокринным заболеванием. Он носит аутосомно-рецессивный тип наследования. Может встречаться одинаково, как у мужчин, так и у женщин. Выявить большинство форм можно уже с момента рождения. Данное состояние требует обязательного лечения, так как может за короткий срок вызвать развитие осложнений.
В качестве основной причины, приводящей к развитию адреногенитального синдрома, является генетическое нарушение, приводящее к недостатку фермента, участвующего в синтезировании гормонов стероидный группы, осуществляемой в надпочечниках.
Чаще всего это недостаточность гена, располагающегося в области короткого плеча, относящегося к шестой хромосоме. Реже причиной выступает недостаток такого фермента, как 3-бета-ол-дегидрогеназы и 11-бета-Гидроксилаза.
Патогенез заболевания сложный, связан он с тем, что вышеперечисленные ферменты понижают кортизол в сыворотке крови.
Из-за того, что уровень кортизола снижается, повышается секреция адреногенитальных гормонов, способствующих гиперплазии зоны в коре надпочечников, отвечающей за синтезирование андрогена.
В результате нарушения сложных биохимических процессов происходит:
- кортизоловая недостаточность.
- компенсаторно увеличивается адренокортикотропный гормон.
- снижается уровень альдостерона.
- наблюдается увеличение таких веществ, как прогестерон, 17-гидроксипрогестерон и андрогены.
Среди основных форм заболевания следует выделить:
- Адреногенитальный синдром в сольтеряющей форме. Является самой распространённой формой, которую диагностируют в детском возрасте от момента рождения до одного года. Характеризуется заболевание нарушением в гормональном балансе и недостаточности функциональной активности в коре надпочечников. При диагностике определяется альдостерон в низких для своей нормы значениях. За счёт него поддерживается водно-солевой баланс. Поэтому, при недостаточности альдостерона нарушается работа сердечно-сосудистой системы и проявляется нестабильность в артериальном давлении. В почечной лоханке появляется значительной отложение солей.
- Адреногенитальный синдром в вирильной форме. Является одним из классических вариантов патологического процесса. Надпочечниковая недостаточность в подобном случае не развивается. Изменяются лишь наружные половые органы. Проявляется он сразу с момента рождения. Со стороны внутренних органов нарушений репродуктивной системы не наблюдается.
- Адреногенитальный синдром в постпубертатной форме. Подобное течение заболевания нетипичное, встречаться может у сексуально активных женщин. В качестве причины можно определить не только наличие мутации, но и опухоли в надпочечниковой коре. Наиболее частым проявлением является развитие бесплодия. Иногда выявляться он может и при привычном невынашивании.
Симптомов адреногенитального синдрома достаточно много, зависеть они могут от преимущественной формы.
Среди них следует выделить основные проявления, типичные для всех форм:
- дети раннего возраста характеризуются высоким ростом и большой массой тела. Постепенно идёт изменение внешнего вида. К подростковому периоду наблюдается остановка в росте, масса тела подвергается нормализации. Во взрослом возрасте, люди, страдающие адреногенитальным синдромом, имеют низкий рост и худощавое телосложение;
- гиперандрогения характеризуется большими размерами полового члена и небольшими яичками у лиц мужского пола. У девочек адреногенитальный синдром проявляется пенисообразным клитором, оволосением имеющим преимущественно мужской тип (см. фото выше). Кроме того, девочки имеют признаки гиперсексуальности и грубого голоса;
- на фоне быстрого роста наблюдается выраженная деформация опорно—двигательной системы;
- люди характеризуются нестабильностью в психическом состоянии;
- в области кожных покровов имеются участки гиперпигментации;
- периодически появляется судорожный синдром.
При простой форме адреногенитальный синдром у мальчиков проявляется:
- увеличенным в несколько раз половым членом;
- мошонка приобретает выраженную гиперпигментацию, так же как и анальная область;
- отмечается выраженный гипертрихоз;
- уже в детском возрасте возникает эрекция;
- голос у мальчика грубый, имеет низкий тембр;
- на кожных покровах появляются вульгарные угри;
- идёт выраженная преждевременная маскулинизация и ускоренное формирование костной ткани.;
- рост может быть достаточно низким.
Постпубертатный врожденный адреногенитальный синдром проявляется:
- поздним наступлением менструации;
- менструальный цикл характеризуется выраженной нестабильностью, с нарушенной периодичностью и длительностью.имеется склонность к олигоменорее;
- отмечается избыточное оволосение, преимущественно по мужскому типу;
- кожа становится более жирной, расширяются поры в области лица;
- телосложение мужеподобное, характеризуется развитием широких плеч и узким тазом;
- молочные железы имеют небольшой размер, чаще это лишь кожная складка с недоразвитым соском.
Характеризуется тем, что строение наружных половых органов имеет интерсексуальные признаки.
- клитор имеет большие размеры, в области головки имеется экстензия уретры;
- размер и форма половых губ напоминает мошонку;
- в области мошонки и подмышечных впадин определяется избыточное оволосение;
- адреногенитальный синдром у новорожденных не всегда позволяет идентифицировать половую принадлежность. Девочки имеют большую внешнюю схожесть с мальчиками. В области молочных желёз в пубертатном периоде не отмечается роста.
- характеризуется у ребёнка наблюдается медленный прирост массы.
- сразу после рождения появляется сильная рвота, носящая повторный характер, аппетит отсутствует, в области живота появляются сильные боли с напряжением передней брюшной стенки, после каждого кормления срыгивание;
- достаточно быстро развивается обезвоживание, при котором снижается натрий, а калий повышается;
- ребёнок в течение нескольких суток становится вялым, перестаёт нормально сосать, сознание переходит в коллаптоидное вплоть до того, что развивается кардиогенный шок и возможный летальный исход при несвоевременно оказанной помощи.
Диагностика начинается с жалоб и анамнестических данных. Это могут быть изменения состояния ребёнка после рождения, нарушения репродуктивной функции, развитие привычного невынашивания.
Проводится обязательный внешний осмотр с оценкой состояния всех систем. Значительное внимание следует уделить фигуре, росту, и его соответствию возрастным параметрам, продлится осмотр характера оволосения и органов репродуктивной системы.
Обязательно требуется проведение лабораторных и инструментальных методов.
- общий анализ крови и биохимическое исследование с определением электролитов. Среди них обязательно определить уровень таких электролитов, как хлориды, натрий, калий и т.д;
- обязательной является оценка гормонального профиля. Требуется определить уровень гормонов коры надпочечников, эстрогенов и тестостерона, как свободного, так и связанного:
- большое значение играет определение уровня 17-гидроксипрогестерона. Для женщин измерение проводится только в период фолликулярной фазы. Исключить диагноз можно только в том случае, если его показатель будет ниже 200 нг/дл;
- при превышении значения больше 500 нг/ дл диагноз полностью подтверждают и не всегда требуются дополнительные методы;
- если значение больше 200, но при этом меньше 500 необходимо в целях постановки диагноза провести тест с АКТГ. При проведении теста АКТГ и получении значения выше 1000 нг/ дл выставляют диагноз адреногенитального синдрома;
- требуется оценить состояние мочи;
- из инструментальных методов большой популярностью пользуется ультразвуковое исследование органов.
- для девочек обязательно проводить УЗИ матки и придатков на момент оценки функции и наличии органической патологии;
- для мальчиков требуется оценить состояние органов мошонки при ультразвуковом исследовании;
- для лиц каждого пола требуется проводить УЗИ органов забрюшинного пространства с целью определить размер, структуру, наличие опухолевых образований в области надпочечников.
- в том случае, если при УЗИ не удаётся выявить патологических состояний в надпочечниках следует выполнить рентгенограмму черепа или магнитно-резонансную томографию головного мозга на предмет выявления очаговых опухолевых образований или гиперплазии участков гипофиза;
- дополнительным методом является электрокардиография для оценки функционального состояния сердечно-сосудистой системы.
Обязательным моментом в диагностике адреногенитального синдрома требуется исключать другие патологии.
Среди самых наиболее похожих патологий выделяют:
- гермафродитизм. Часто внешние нарушения дифференцировали могут сочетаться в патологией внутренних половых органов;
- надпочечниковая недостаточность. В данном случае требуется оценить дополнительные симптомы и диагностические методы, поскольку они часто схожи. Но надпочечниковая недостаточность проявляется после провоцирующего фактора на фоне предшествующего здоровья;
- андрогенпродуцирующая опухоль в надпочечниках. Развивается подобное состояние спустя некоторое время, в детском возрасте это редко встречающаяся патология;
- пилоростеноз. Это патология, которая имеет характерные симптомы с сольтеряющей формой.
Основу терапии составляют медикаментозные средства, проявляющие заместительные свойства. К ним относят средства из группы глюкокортикостероидов, такие как Преднизолон или Дексаметазон.
Преднизолон или Дексаметазон
Последний обладает меньшим количеством побочных эффектов, поэтому его используют преимущественно для лиц детского возраста. Расчёт дозировки осуществляется в индивидуальном порядке, в зависимости от уровня гормона. Суточную дозу следует делить на несколько приемов, приветствуется двукратный приём с употреблением основной части вещества в вечернее время. Это связано с тем, что в ночное время идёт усиленная выработка гормонов.
Если у пациента выявлена сольтеряющая форма, дополнительно применяется и Флудрокортизон.
С целью нормализации функции яичников применяются комбинированные оральные контрацептивы, которые способны оказывать антиандрогенное действие.
Особое внимание уделяется беременным женщинам. Для предотвращения выкидыша требуется назначение Дюфастона, способствующего созданию благоприятного гормонального фона. В настоящее время предпочтение отдаётся Утрожестану, данная лекарственная форма прогестерона может применяться до 32 недели беременности, что даёт возможность пролонгировать беременность до полного развития плода.
Оперативное лечение в данном случае не применяется. Возможно лишь использование пластических реконструктивных операций, направленных на исправление косметического дефекта в области половых органов.
Народные средства при лечении адреногенитального синдрома не применяются. Это связано с тем, что ни одно растительное средство не способно в полной мере восполнить дефицит гормона.
Мер специфической профилактики для предотвращения адреногенитального синдрома не существует. Это связано с причиной его возникновения.
Для того, чтобы предупредить рождение ребёнка с данным заболеванием следует на этапе зачатия проконсультироваться с генетиком и определить степень риска в возникновении синдрома. Это особенно важно если будущие родители или близкие родственники имеют подобную патологию.
При развивающейся беременности, родителям, в семье которых встречаются случаи данной патологии следует провести кариотипирование плода, с целью проверки генотипа на наличие дефектов и соблюдать все рекомендации по ведению беременности.
Течение заболевания во многом зависит от формы процесса.Адреногенитальный синдром у детей в сольтеряющей форме может представлять угрозу для жизни. В данном случае, важно, как можно раньше диагностировать патологию и проводить адекватную терапию.
У людей, страдающих адреногенитальным синдромом, повышается риск развития бесплодия, как у мужчин, так и у женщин.
В случае развития беременности существует высокий риск невынашивания. Для сохранения жизнеспособности плода требуется проводить сохраняющую терапию с первых дней после оплодотворения.
Пациенты с адреногенитальным синдромом часто страдают от депрессивных состояний и других психологических расстройств. Среди данной группы людей повышена частота суицидальных попыток.
При своевременной диагностике формы адреногенитального синдрома прогноз будет относительно благоприятным. Во многом более легкое течение патологии связано с формой заболевания. Тяжелее протекает лишь сольтеряющая форма, которая требует срочного медицинского вмешательства с назначением лекарственных средств.
Именно поэтому важно своевременно поставить диагноз при появлении у ребёнка ухудшения самочувствия или наличия признаков, свойственных для данного синдрома.
источник
Недуг представляет собой наследственное заболевание надпочечников, которое вызывает нарушение стероидогенеза. Гиперплазия парного органа является самой часто встречающейся патологией. Описываемая болезнь в медицинских кругах известна как синдром Крука-Апёра-Галле. Она связана с повышенным синтезом стероидных мужских половых гормонов и снижением уровня альдостерона и гидрокортизона. Причиной отклонения является врожденная дисфункция коры надпочечников (ВДКН).
Последствия недуга для маленьких деток представляют большую опасность, так как кора надпочечников производит большое количество гормонов, принимающих участие в регуляции большей части систем в организме. Теперь вы знаете ответ на вопрос: адреногенитальный синдром у мальчиков, что это такое.
Каждая разновидность недуга тесно связана с генетическими мутациями: чаще всего аномалия передается по наследственной линии от отца и матери к малышу. Реже встречаются ситуации, в которых тип наследования при АГС (адреногенитальный синдром) спорадический. Тип передачи аутосомно-рецессивный, каждый родитель является носителем опасного гена. Стоит отметить, что встречаются ситуации, при которых у абсолютно нормальной и здоровой семьи рождается кроха, пораженный данной болезнью.
Рассмотрим подробнее закономерности, которые оказывают воздействие на вероятность появления заболевания у крохи:
- мать и отец здоровы, но являются носителями гена, вызывающего липоидную гиперплазию надпочечников. В такой ситуации есть риск появления врожденной гиперплазии коры надпочечников у ребенка;
- если при обследовании, у одного из партнеров был выявлен недуг, а генетика второго партнера абсолютно нормальная. При таком раскладе, все дети этой пары будут здоровыми, но станут носителями патологии;
- если один из родителей имеет адреногенетический синдром, а второй является его носителем. У половины детей такой пары будут наблюдаться отклонения, а другая будет носителем мутации;
- если болеют оба родители, то все их дети также будут страдать от данной болезни.
Чаще всего тип наследования адреногенитального синдрома является врожденным.
Признаки описываемой проблемы можно выявить сразу после родов. Крохи с АГС отличаются от других слишком увеличенной массой тела и довольно крупным ростом. Их тело кажется вытянутым. В некоторых случаях рост ребенка в 11– 12 лет может резко прекратиться, и он останется таким на всю жизнь. У девочек заболевание вызывает изменения вульвы. Клитор приобретает членообразный внешний вид. Внутренние органы продолжают нормально развиваться, хотя со временем может произойти их атрофия. Несмотря на все это месячные либо нарушены, либо полностью отсутствуют. Грудь также может прекратить свое развитие. Маскулинизация сопровождается обильным оволосением малышек.
- Классическая. Вульва у малышек сформирована по гетеросексуальному типу: клитор увеличен, а половые губы имеют вид мошонки. При достижении возраста двух лет, у малышей обоих полов начинают возникать признаки полового созревания: появление волос в подмышечных впадинах и паху, изменение тембра голоса, появление округлостей на бедрах и груди, акне.
- Сольтеряющая. В дополнении к описанным выше симптомам добавляются признаки надпочечной недостаточности. Причем происходит это уже в первые несколько дней после появления крохи на свет. При сольтеряющей форме адреногенитального синдрома появляются такие симптомы как рвота, жидкий стул, маленькие пациенты быстро теряют вес, происходит снижение артериального давление и учащение количества сердечных сокращений. В результате может произойти остановка работы сердечной мышцы по причине слишком большого количества калия в крови.
- Постпубертатная. Признаки, характерные для полового созревания, появляются на третьем году жизни. У малышек нарушается менструальная функция, а на яичниках появляются кисты.
Узнав об основных симптомах адреногенитального синдрома, родители смогут своевременно выявить патологию и обратиться за помощью к специалистам.
До 96% всех отклонений происходит из-за вирилизирующей формы ВГКН, которая характеризуется дефектом 21-гидроксилазы, принимающей участие в синтезе стероидных гормонов. Если продуцирование гидрокортизона нарушено, это приводит к гиперразвитию коры надпочечников. У пациентов появляется ложная аномалия развития наружных половых органов. К примеру, у девочек наблюдаются признаки гермафродизма при рождении, а у мальчиков слишком рано начинает расти борода, усы, становится низким тембр голоса. Описанные отклонения свойственны классической форме адреногенитального синдрома. При полной блокаде фермента 21-гидроксилазы наступает нарушение процесса синтеза кортизола и альдостерона. При снижении последнего наблюдается потеря воды и натрия. Проявляется в виде избыточного количества стероидных мужских половых гормонов и надпочечниковой недостаточности. Данная картина характерная для сольтеряющей формы. Есть и неклассическая форма, для которой свойственны нарушения месячных в подростковом возрасте.
Как уже говорилось выше, андрогенитальный синдром имеет три формы.
- Сольтеряющая – характеризуется тяжелым течением и может проявиться уже в первых год жизни малыша. У него будут наблюдаться грубые нарушения в анатомии наружных половых органов. 21-гидроксилаза имеет активность не более 1%. Болезнь сопровождается судорогами, пигментацией кожных покровов, рвотой. Если не начать лечения, детки умирают в раннем возрасте.
- Верильная (классическая) течение не такое тяжелое, как у предыдущего варианта. Также наблюдаются изменения в строении гениталий. 21-гидроксилаза имеет активность 1–5%. Признаки надпочечниковой недостаточности у пациентов отсутствуют.
- Неклассическая (постпубертантная) – одна из самых благоприятных форм АГС. Ее признаки проявляются в период полового созревания и в репродуктивном возрасте. Гениталии имеют нормальный внешний вид. 21-гидроксилаза имеет активность 20-30%. В большинстве случаев, диагноз выявляется при возникновении проблем с зачатием.
Болезнь может привести к обезвоживанию организма. Это связано с тем, что при данном недуге перестает продуцироваться вещество, которое отвечает за сохранение жидкости в теле. Одним из главных осложнений при данном заболевании является развитие бесплодия. При своевременном лечении можно улучшить детородную функцию и предотвратить развитие бесплодия. Для этого назначается препарат «Простатилен АЦ». Он реализуется в виде ректальных суппозиторий и предназначен для поддержания мужского здоровья. Лекарство оказывает противовоспалительный эффект, устраняет болезненные ощущения, препятствует образованию тромбов и нормализует выработку секрета простаты. Препарат улучшает качество спермы, повышает уровень тестостерона в крови и нормализует сексуальную функцию. Осложнения при данном недуге заключаются в прогрессирующей надпочечниковой недостаточности. В связи с этим крайне важно своевременно обнаружить заболевание для его дальнейшего лечения.
Как и для любого заболевания, для выявления АГС необходимо провести исследование, назначенное лечащим врачом. Специалист в первую очередь назначает сдачу биохимического анализа крови. Опираясь на него, доктор сможет установить в норме ли гормональный фон пациента. Далее представлено фото врожденного адреногенитального синдрома. Очень важно выявить патологию на первых стадиях ее развития. После родов наружные половые органы мальчика нужно тщательно проверить: яички должны быть опущены в мошонку. Если присутствуют какие-либо отклонения, пациента должен осмотреть специалист по эндокринологии. Он назначает анализ для выявления полового хроматина. Дополнительно назначается ультразвуковое исследование, в некоторых случаях может потребоваться рентген. Малышу во сне измеряют базальную температуру тела.
Для выявления степени риска рождения неполноценных детей у родителей при планировании беременности берут кровь для проведения проб с адренокортикотропным гормоном. С их помощью лаборанты могут выявить наличие или отсутствие гетерозиготного носительства. Для проведения диагностики адреногенитального синдрома назначается анализ крови на определение кариотипа и выявления 17-OH-прогестерона. При выявлении болезни на ранних этапах риск развития осложнений минимален.
Большую помощь для своевременного определения патологии оказывает сбор семейного анамнеза. При помощи опроса становится ясно, имела ли место быть гибель детей в поколении из-за АГС. Если крохе поставлен страшный диагноз, необходимо уточнить у матери, принимала ли она во время вынашивания плода прогестерон или стероидные мужские половые гормоны. В подавляющем большинстве случаев недуг у маленьких пациентов диагностируется в возрасте 4-5 лет. Это связано с тем, что именно в этот период у мальчиков начинают появляться вторичные половые признаки. Если диагностика была проведена слишком поздно, а также если мальчик не получал своевременной гормональной терапии, возможен летальный исход в период от рождения и до одной недели жизни.
Сразу же после появления малыша на свет проводится скрининг. Если были выявлены какие-либо нарушения, проводится повторное обследование. После того как доктор выявил проблему и установил, что она носит врожденный характер может назначаться терапия. Как правило, начинают ее с назначения гормональных препаратов. Если заболевание приобретенное, то вначале необходимо устранить причины адреногенитального синдрома.
Лечение может быть медикаментозным или хирургическим, в зависимости от конкретного случая каждого пациента. Первый метод заключается в приеме таблеток, дополнительно может назначаться внутривенное введение натрия хлорида и глюкозы. Из гормонов назначаются такие лекарственные препараты, как флудрокортизон и преднизалон. Не стоит пытаться заниматься самолечением, правильную терапию может назначить только врач. При несоблюдении рекомендация по применению тех или иных медикаментов могут возникнуть побочные действия, которые нанесут вред организму.
При хирургическом лечении проводят операцию. Малышкам 4–6 лет проводят коррекцию вульвы. Критериями успешного оперативного лечения является:
- нормализация процесса роста ребенка;
- нормализация АД;
- нормализация уровня электролитов в крови.
Для устранения андреногенетического синдрома необходимо восполнить дефицит глюкокортикоидов. Выбор плана лечения зависит от симптомов, формы недуга и степень его выраженности. Назначается прием глюкокортикоидов и иных препаратов, в зависимости от анамнеза. Женщины могут значительно снизить риск развития болезни у ребенка. Для этого ей необходимо соблюдать следующие правила:
- проводить своевременное лечение хронических заболеваний;
- заниматься планированием периода беременности, а не обращаться в женскую консультацию уже по факту;
- не принимать лекарственных препаратов, не назначенных врачом, особенно актуально данное правило в первом триместре, так как именно в этот период происходит закладка органов у плода;
- если в роду у одного из супругов была мутация генов, необходимо пройти консультацию у генетика.
При сольтеряющей форме в профилактических целях надпочечниковой недостаточности больному периодические увеличивают дозу кортизона в несколько раз. Если у него развилось необходимое состояние, препарат вводят через капельницу.
В ситуации, если аномалия гениталий отсутствует, справиться с АГС помогут следующие рецепты.
- Настойка из трав. Возьмите засушенные цветки ландыша, полынь, чистотел и лапчатку гусиную по 1 столовой ложке. Залейте смесь кипятком и дайте настояться 2-3 часа. Употреблять внутрь 2 раза в день.
- Для улучшения гормонального фона проводиться гирудотерапия (лечение пиявками). В слюне этих кольчатых червей находятся ферменты, они активно стимулируют синтез недостающих гормонов в человеческом организме.
- Полезны следующие продукты: тыквенные семечки, молоко, отдельного внимания заслуживает чеснок, овсянка, миндаль, нежирная говядина.
Узнав о том, как улучшить состояние при АГС сольтеряющей форме, рассмотрим подробнее мероприятия, которые помогут предотвратить развитие патологии.
Как таковых препаратов, предупреждающих развитие дисфункции коры надпочечников, не существует. Все, что могут сделать родители, чтобы обезопасить семью от страшной болезни, это пройти своевременную генетическую консультацию. Для выявления отклонений в организме назначаются специальные анализы. Не помешает посещение эндокринолога, если в семье были случаи болезней эндокринологической системы. Генетика адреногенитального синдрома выявляется уже после рождения малыша. Для ее обнаружения нужно провести полное обследование крохи, это позволит быть уверенным в состоянии его здоровья. Чтобы обезопасить развитие недуга у себя, нужно на постоянной основе проходить осмотр у врача.
Если дефективность обнаружена вовремя и была выбрана оптимальная терапия, прогноз может быть благоприятным. Благодаря развитию медицины сегодня можно провести пластические операции, после которых пациент сможет вести нормальную половую жизнь. Прием гормональных препаратов нормализует месячные и способствует феминизации груди.
Из материалов данной статьи вы узнали о патологии, характеризующейся дисфункцией коры надпочечников. Если родители имеют в анамнезе данные отклонения, во время планирования беременности им необходимо пройти полное обследование у генетиков.
Далее представлен информативный ролик на тему адреногенитальный синдром у мужчин.
источник





