Миндалины являются скоплениями лимфатической ткани, окружающих глотку кольца. Различают язычные, трубные, небные и глоточные, располагающиеся на задней стенке глотки. Основная их задача – образование в полости рта и носоглотке здоровой микрофлоры и защита верхних дыхательных путей от попадания в них вирусов и микробов. Это важнейший орган, поэтому для удаления гланд у ребенка должны быть веские основания. Врачи-отоларингологи считают, что для детского организма такая операция непредсказуема и является колоссальным стрессом.
Если ребенок здоров, то в возрасте 5-7 лет миндалины постепенно растут, затем происходит их уменьшение. Уже к подростковому периоду они становятся аналогичны взрослым. Когда-то было распространено мнение, что увеличенные миндалины являются заболеванием и их удаляли. В настоящий момент поводом для операции по удалению гланд у детей является частота поражения миндалин воспалительным процессом и их функционирование.
Если такие процессы затягиваются, то это может привести к серьезным осложнениям. Тогда удаление гланд у ребенка становится необходимостью. Операция должна проводиться только опытными хирургами, поскольку от профессионализма врачей будет зависеть результат операции и отсутствие отрицательных последствий.
Если воспаленные миндалины препятствуют процессу нормального заглатывания пищи, у ребенка начинается тошнота, теряется аппетит, это является поводом удаления миндалин. Следующим поводом к операции служит заболевание ангиной более 5 раз за год. Вопрос об оперативном лечении ставится и тогда, когда ребенок часто болеет гнойным тонзиллитом, что способно вызвать осложнения в виде заболеваний почек, остеомиелита, ревматизма или инфекционного артрита.
До пятилетнего возраста операции детям противопоказаны. Но в случаях ослабленного организма, когда миндалины не способны выполнять свои функции, а заболевания ангиной становятся довольно частыми, врач может назначить оперативное вмешательство.
В современном мире используются методы, при которых кровопотери минимальны, болевых ощущений практически нет и сроки восстановления небольшие. Так что лишний раз волноваться не нужно.
Техника проведения операций по удалению гланд у ребенка прекрасно отработана врачами, и особого риска нет. Удаляется кусочек ткани, доставляющий неприятности. В недавнее время такие операции были распространенными, но сегодня неплохие результаты дает терапия. Наблюдения показывают, что постепенно снижается частота респираторных заболеваний и обострения прекращаются, а бронхиты и все то, что ранее связывалось с хроническим тонзиллитом, после операций не исчезают.
Большая часть детей после проведенной тонзилэктомии начинает чувствовать себя намного лучше. Но не следует забывать и о том, что тонзиллэктомия не всегда способна решить такую проблему, как боль в горле, поскольку та может быть проявлением фарингита, угроза которого после оперативного вмешательства не исчезает, и есть вероятность, что такая боль может возникнуть после простуды.
Операция по удалению гланд у детей необходимо при:
осложненных формах хронического тонзиллита, если присутствуют токсико-аллергические проявления;
увеличении небных миндалин, нарушающих нормальный процесс глотания;
частых перитонзиллярных абсцессах, тонзиллогенной флегмоне;
синдроме ночного апноэ, вызванного увеличением небных миндалин или аденоидами;
неэффективности применяемого консервативного лечения тонзиллита.
перебои в работе эндокринной системы;
нарушения свертываемости крови;
нарушенное психическое состояние, при котором течение операции не может быть безопасным;
некоторые заболевания внутренних органов в период декомпенсации.
В основном, после удаления гланд, у ребенка осложнения отсутствуют. Он выздоравливает в полной мере. Но в редких случаях есть последствия удаления гланд у детей в виде:
отека гортани с риском удушья;
возможности кровотечения при частичном удалении миндалин;
тромбозов сосудов и остановки сердца;
появления хронического воспаления остатков лимфоидной ткани и их гипертрофии;
развития пневмонии после аспирации желудочного сока;
повреждения зубов и переломов нижней челюсти;
травмы гортани, мягкого неба, горла.
Возникшие осложнения могут угрожать жизни ребенка. Согласно статистике, проведенной в Великобритании, к летальному исходу приводит 1 случай из 34000.
Ребенок во время болезни ощущает затруднения носового дыхания, поскольку появляется отечность носоглотки. Состояние можно облегчить при помощи сосудосуживающих капель.
После тонзиллэктомии остается ранка, являющаяся воротами для инфекции. Иммунитет в этот момент ослаблен и органам лимфоидного кольца необходимо успеть перестроиться и взять на себя функции для его восстановления, которое может длиться два-три месяца. В течении этого времени ребенка должны наблюдать врач-иммунолог и отоларинголог.
Накануне проведения операции по удалению гланд у ребенка лечащий врач назначает обследования больного. У него берут анализ крови на биохимию, общий анализ крови и анализ крови на свертываемость. При гемофилии или пониженном уровне тромбоцитов в крови операции не проводятся. Поскольку плохая свертываемость может вызвать кровотечение.
В настоящее время существуют щадящие методики операций, в том числе удаление гланд у детей лазером, ультразвуком, радиочастотными колебаниями. Миндалины убираются частично, не разрушая их ткани полностью.
При удалении гланд у ребенка коблатором достаточно много плюсов:
процедура длится всего 15-20 минут;
минимальный процент осложнений;
невозможность инфицирования при отсутствии открытой раны и отсутствие необходимости в принятии антибиотиков;
быстрое возвращение к привычной жизни.
Этот метод операции сейчас самый безопасный и действенный. Проводятся операции в специализированных клиниках, в которых имеется специальное оборудование.
Еще один метод удаления гланд у детей в несколько приемов с определенными интервалами во времени, с применением жидкого азота. Минусом является медленное рассасывание мертвых тканей, отек лимфатических узлов и появление боли при глотании. Противопоказание только одно — личная непереносимость.
Какие же ощущения у ребенка могут быть после операции? В течение первых часов ребенок будет сонный и вялый, затем постепенно начнет возвращаться к нормальному состоянию. Вначале в области горла он будет ощущать инородное тело, поскольку стенки глотки и основание языка будут отечными. Примерно через сутки после операции отек пройдет.
В первые часы после операции ребенка может тошнить. Если тошнота будет очень сильная и начнет провоцировать рвотный процесс, то необходимо сделать противорвотную инъекцию.
Как ребенок после удаления гланд должен себя вести? Рекомендуется лечь на бок, выделяемую кровь сплевывать в специальный резервуар. По истечении нескольких часов, когда выделение крови прекратится, ему разрешат поворачиваться, затем приподниматься, а по прошествии нескольких часов и вставать. Диета после удаления гланд у детей должна подбираться специалистами. Врачи обычно все подробно объясняют.
На месте удаленных миндалин образовываются довольно большие темно-красные ранки, способные очень быстро заселиться различными микроорганизмами воспалиться. Это нормально. Заживление начинается с краев за счет разрастания здорового участка слизистой горла в окружении раны. Процесс заживления длится десять-четырнадцать суток. Если повышается температура тела, даже до 38 градусов, это считается нормальным и лечить это не надо.
Если верить специалистам, то ни до, ни после операции по удалению гланд у детей надобности в применении антибиотиков нет. Многочисленные исследования показывают, что назначение подобных лекарственных средств не снижает риски осложнений и боль в горле они не уменьшают. Но иногда применение антибактериальных препаратов целесообразно. Врач рекомендует применение в случае повышенного риска возникновения бактериального эндокардита, развития паратонзиллярного абсцесса и наличия пороков сердечных клапанов.
В первые часы после операции, по мере того, как будет проходить действие наркоза, боль в горле может усиливаться и становиться более выраженной, особенно при сглатывании слюны. В этом случае ребенку назначаются обезболивающие инъекции. Терпеть боль не нужно. В дальнейшем можно принимать обезболивающие препараты внутрь. В процессе заживления боль будет уходить и надобность в таких препаратах отпадет. За счет отека слизистых, действия лекарственных препаратов и боли, в первые часы после операции голос может охрипнуть и стать гнусавым. Не нужно заставлять ребенка разговаривать, горло необходимо поберечь, а общаться с ним можно посредством записок.
В первые часы ребенку нельзя пить и есть, так как глотательный рефлекс еще не восстановлен. Начинать принимать пищу можно будет примерно через четыре часа. Прием пищи поможет уменьшить боль, можно дать мороженое. Оно безопасно, хорошо устраняет боль в горле и помогает восстановить силы за счет получения калорий.
Кормить ребенка нужно через 30 минут после принятия обезболивающего, когда боль ослабнет и даст возможность проглатывать пищу. Лучше, если это будут его любимые блюда, желательно в полужидком состоянии, холодные, или чуть подогретые. Кислые напитки и соки противопоказаны.
Рекомендуется провести в стационаре не менее трех суток, в течение которых пройдет тошнота и частично восстановится голос. Несколько дней в послеоперационный период боль в горле достаточно сильная, поэтому применение необходимых обезболивающих средств должно быть через определенные интервалы времени.
Это могут быть «Парацетамол» или «Нурофен», препараты, содержащие кодеин детям противопоказаны. Кодеин при переработке внутри организма может привести к очень серьезным побочным эффектам и даже к внезапному летальному исходу. Можно давать ребенку нестероидные препараты, все, кроме «Кеторола», повышающего риск кровотечений.
Полностью выздоровление наступает через 10-14 дней, после полного заживления раны. Боль со временем становится менее интенсивной и к началу второй недели станет терпимой. В этот момент можно отказаться от обезболивающих. На тот случай, что могут развиться отдаленные осложнения, нельзя увозить ребенка далеко от стационара.
Если ребенок в это время мало ест, не страшно. Главное, чтобы количество получения жидкости было примерно полтора литра в сутки, чтобы не было обезвоживания, усиливающего боль в горле. Пить необходимо при помощи соломинки мелкими глотками. Вода должна быть холодной или чуть теплой. Необходимо ограничение физической активности, чтобы не спровоцировать кровотечение, но прогулки на свежем воздухе разрешаются.
По мнению многих родителей, не нужно «вестись» на простоту операции. Ведь удаление гланд у ребенка — это не простая задача. Это открытая рана, наркоз, шоковое состояние маленького человечка и непредсказуемые последствия. Прежде чем принять решение, нужно выслушать мнение специалистов.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Может ли паратонзиллярный абсцесс возникнуть повторно?
Паратонзиллярный абсцесс и другие гнойные воспалительные процессы в области глотки (парафарингеальный абсцесс, флегмонозная ангина, заглоточный абсцесс) являются острыми процессами и могут встречаться несколько раз в течение жизни. Согласно статистике, у людей с паратонзиллярным абсцессом вероятность повторения заболевания составляет от 5 до 15%. Вероятность повышается при наличии различных предрасполагающих факторов.
Факторами, которые повышают риск паратонзиллярного абсцесса, являются:
1. курение;
2. алкоголизм;
3. ослабленный общий иммунитет;
4. отсутствие квалифицированной медицинской помощи;
5. индивидуальные анатомические особенности;
6. медицинские манипуляции.
У курящих пациентов риск образования паратонзиллярного абсцесса возрастает из-за морфологических (структурных) изменений слизистой оболочки и лимфатической ткани миндалин. При регулярном воздействии сигаретного дыма происходит постепенное уплощение и дегенерация эпителия. Из-за этого снижается локальный иммунитет, и создаются более благоприятные условия для развития патогенной микрофлоры. Острые и хронические воспалительные процессы приобретают тенденцию к распространению.
Алкоголизм также снижает локальный иммунитет посредством химического воздействия на эпителий. Кроме того, регулярное употребление спиртного отражается на работе печени и других внутренних органов, ослабляя и общий иммунитет. В результате этого любой воспалительный процесс в горле становится потенциально опаснее.
Паратонзиллярный абсцесс является в большинстве случаев следствием ангины (острого тонзиллита). Однако далеко не у всех пациентов с ангиной наблюдается образование гнойной полости. Это объясняется тем, что нормальный здоровый организм способен эффективно бороться с распространением инфекции. Проникновение патогенных бактерий в клетчатку и гнойное расплавление тканей наблюдается почти всегда у пациентов со сниженным общим иммунитетом. В этих же случаях повышен и риск повторного образования абсцесса.
Возможными причинами ослабления общего иммунитета являются:
- прием кортикостероидных препаратов;
- хронические инфекции;
- длительный курс антибиотикотерапии в прошлом;
- недостаточность витаминов в рационе;
- химиотерапия;
- радиотерапия;
- СПИД.
Если организм не борется с инфекцией, то ни антибиотикотерапия, ни хирургическое опорожнение полости с гноем не уничтожит патогенные микробы полностью. В результате произойдет повторное образование абсцесса в первые недели после операции. Для достижения стабильного результата лечения и профилактики раннего рецидива (повторного образования гноя) рекомендуется назначить препараты для укрепления иммунитета.
По статистике паратонзиллярные абсцессы регистрируют чаще в областях с дефицитом медицинского персонала. Если обычную ангину длительное время не лечить, а потом заняться самолечением, риск возникновения абсцесса сильно возрастает. Примерно та же картина наблюдается с повторными образованиями абсцессов. Если после удаления гноя пациент не приходит на контрольное обследование к врачу, гной может образоваться снова в течение нескольких дней. Лечением затянувшихся ангин и хронических тонзиллитов должен заниматься квалифицированный специалист, который может заметить первые признаки повторного абсцесса. Под его наблюдением проводится полноценное лечение, которое сводит к минимуму риск ранних рецидивов.
Некоторые люди предрасположены к частым ангинам из-за особенностей строения лимфатической ткани миндалин. Гланды чаще и сильнее воспаляются, что повышает и риск образования паратонзиллярных абсцессов. Кроме того, у некоторых пациентов отмечают наличие дополнительных небольших островков лимфатической ткани неподалеку от небных миндалин. После удаления гланд эти островки могут замуровываться рубцами. Таким образом, они оказываются как бы в стенке глотки. Однако из-за высокой иммунной активности лимфоцитов эти островки быстро воспаляются. В толще стенки без доступа кислорода это приводит к быстрому образованию абсцессов. То есть, индивидуальные особенности в строении глоточного лимфатического кольца могут привести к паратонзиллярному абсцессу даже после удаления гланд.
В редких случаях к образованию паратонзиллярного абсцесса приводят ошибки, допущенные врачами во время различных манипуляций в глотке. Если инструменты плохо стерилизованы, то в ходе процедур или операций в клетчатку вокруг миндалин может быть занесена инфекция. При микротравме стенок вокруг гланды образуется паратонзиллярный абсцесс, а при травме задней стенки глотки – заглоточный абсцесс.
Вышеперечисленные факторы наглядно демонстрируют, что причин образования паратонзиллярного абсцесса достаточно много. Даже если абсцесс был успешно излечен, и после этого не наблюдалось ранних рецидивов, это не исключает повторного образования гноя через несколько месяцев или лет. Попросту это будут два различных, не связанных между собой эпизода. При наличии вышеуказанных факторов вероятность их появления возрастает, но даже полностью здоровые люди, ответственно относящиеся к своему здоровью, не застрахованы от повторного образования абсцесса.
источник
Воспалительные процессы, локализованные в области зева, встречаются у подавляющего большинства людей. Боли и першение в горле зачастую не вызывают никакого беспокойства, но совершенно напрасно. Невылеченные инфекции гортани становятся очагами хронической инфекции, угнетающими деятельность иммунитета, а в ряде случаев развивается такое заболевание, как абсцесс миндалин.
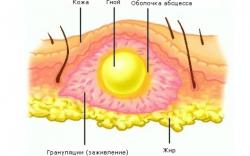
Абсцессом называют полое образование в образование в области гланд и мягкого неба, наполненное гноем.
Визуально оно может выглядеть как припухлость в ротовой полости, вздутие со стороны шеи, или быть совершенно незаметным.
Согласно классификации соматических патологий недуг носит специальный шифр J36.
Абсцесс классифицируется, как минимум, на две категории:
Отличие между этими двумя видами заключается в том, что паратонзиллярный абсцесс симметричен, затрагивает обе миндалины.
По непосредственной локализации образования различают:
- верхний – при осмотре видно, что миндалины выдвигаются вперед из лакун; внешний – гланды хорошо просматриваются при визуальном осмотре и почти перекрывают горло; внутренний – образование гноя происходит внутри тканей гланд; нижний – гланды поднимаются вверх.
На фото горло при абсцессе миндалин
Все виды недуга провоцирует ангина – острое воспаление тканей гортани. В большинстве случаев после того, как проявления ангины уменьшаются, малейшее переохлаждение приводит к рецидиву болезни. В тканях формируется абсцесс, но человек полагает, что это соответствует течению недуга, и не предпринимает своевременных действий. Больше всего в зоне риска находятся люди, страдающие от гнойных ангин.
Существует также факторы, которые предрасполагают развитию патологии:
- сахарный диабет; иммунодефицит, в том числе, СПИД или снижение защитных сил организма после перенесенной инфекции или приема антибиотиков; курение; частые стрессы: психоэмоциональные и физические; кариес и другие заболевания полости рта; осложнения после тонзилэктомии.
Самый распространенный симптом абсцесса миндалин – это боль в горле. Но сложностью диагностики является то, что недуг традиционно протекает на фоне тонзиллита, фарингита или ангины, распознать в проявлении болезнь бывает сложно.
Поэтому клиническую картину лучше рассматривать в комплексе других симптомов:
Видеодемонстрация осмотра горла и вскрытие абсцесса миндалин:
Диагностикой патологии занимается ЛОР-врач. Сначала он изучает анамнез пациента, выясняет, чем он болел, есть ли у него хронические недуги, что беспокоит в данный момент. Потом он осматривает гортань пациента на наличие воспалений тканей и изменения размеров миндалин, симметричности органов гортани.
Для более точной диагностики используются:
- общий анализ крови; ультразвуковое исследование шеи; мазок из зева на бактериальный посев.
Данные исследования необходимы не только для того, чтобы подтвердить диагноз, но и для того, чтобы определить тактику терапии.
Цель терапии – вскрыть гнойник и снять воспаления с тканей. Это можно сделать двумя способами: оперативным путем или помощи консервативного лечения. Как правило, вне зависимости от выбора способа терапии, пациенту предлагается стационарное лечение.
Для того чтобы добиться вскрытия абсцесса без вмешательства хирурга, используется прогревание шеи. Одновременно применяются антибиотики широкого спектра или, если есть результат мазка из зева, соответствующего выявленной чувствительности спектра.
Также необходимы постоянные промывания гортани. В качестве средств для полоскания могут использоваться:
Также гортань можно орошать Мирамистином.
Если консервативное лечение неэффективно, решается вопрос о хирургическом лечении. Если абсцесс можно легко удалить, это осуществляется под местным обезболиванием. Но если гнойное образование находится в недоступном для малотравматичного вмешательства месте, врач может рекомендовать удаление гланд полностью.
Этот же способ может быть рекомендован, если резекция абсцесса ранее проводилась неоднократно, но затем следовал рецидив.
Вскрытие абсцесса миндалин:
Воспаление в области гланд может распространиться на другие ткани, расположенные рядом. Нередко абсцесс миндалин переходит на другие органы дыхательной системы или на мягкие ткани шеи. Также есть риск развития сепсиса.
Для того чтобы избежать развития абсцесса миндалин, необходимо придерживаться двух правил:
Любые заболевания нужно лечить своевременно, не допуская их перехода в хроническую стадию. Даже кариес может стать причиной развития воспаления миндалин, а затем – и абсцесса.
Поддержание иммунитета на должном уровне активности проводится с помощью закаливания, правильного питания, отказа от вредных привычек.
Чем опасен абсцесс и как его лечить, смотрите в нашем видео:
При правильном и своевременном лечении прогноз положительный. Консервативное лечение занимает до 3 недель, реабилитация после хирургического вмешательства занимает аналогичный срок. Согласно статистике, рецидивы болезни при устранении и абсцесса, и причины недуга, происходят нечасто.
Здравствуйте, уважаемые читатели! Вот мы думаем, что ангины – это несерьезное, быстропроходящее явление. На самом деле, даже такие «стандартные» болезни провоцируют всевозможные осложнения, например, абсцесс миндалин. Что это такое и что с ним делать? Ответ вы найдете в статье.
Это воспалительный процесс в миндалине с отечностью и нагноением. Проще говоря, миндалина воспаляется, наливается гноем и отекает.
Данное заболевание может развиться где угодно, не обязательно в миндалинах, например, на небе, непосредственно в глотке и т. д.
Спровоцировать абсцесс гланды могут травмы горла, хронические недуги (тонзиллит, фарингит), но чаще всего провокатором выступает именно ангина.
Воспаление и нагноение провоцируется патогенными бактериями – стафилококками и стрептококками.
Чтобы эти бактерии беспрепятственно развивались и размножались, необходимо ослабление иммунитета, а также другие сопутствующие факторы, например:
• инфекционное поражение лимфатической системы.
Совпадение данных факторов – не такое уж частое явление. Вот почему гнойник развивается не у всех. Но если такое случилось, что делать? Лечить или само пройдет? К сожалению, само не пройдет, поэтому запускать проблему не стоит, иначе можно столкнуться с осложнениями.
Гнойный воспалительный процесс в горле обязательно нужно лечить. А чем он опасен, если его оставить без лечения? Осложнения могут быть такими:
• воспаление перейдет на грудную клетку и ее органы;
• воспалятся другие мягкие ткани горла;
• у ребенка из-за вышеописанной патологии могут плохо прорезываться зубы;
• возникнет стеноз – удушье из-за сужения глоточного канала;
• возможен даже летальный исход.
Исходя из вышесказанного, можно сделать вывод, что лечиться нужно обязательно, причем лучше начинать лечение на ранних стадиях развития воспаления миндалины. А для этого нужно вовремя заметить проблему по характерным симптомам.
• трудности и боль при глотании;
• боль в горле, отдающая в челюсть и уши;
• постоянно увеличенные лимфоузлы;
• односторонняя постоянная боль в горле;
• проблемы с дыханием (зачастую удушье);
• все симптомы могут резко исчезнуть, если нагноившаяся гланда сама вскроется, но это временно, в будущем все может повториться.
Люди, которые собираются удалять миндалины, часто задают вопрос: может ли быть абсцесс после удаления гланд? А действительно, операция – это же своего рода травма, а травмы могут дать такое осложнение.
К сожалению, это возможно, причем абсцесс после удаления гланд считается редким явлением и развивается только в том случае, если операция проведена неправильно (например, если в горле остался фрагмент воспаленной миндалины).
Если вы заметили подобные симптомы, тогда сначала нужно пойти к врачу отоларингологу и пройти диагностику. После подтверждения диагноза вам подберут лечение. А как лечить гнойное воспаление миндалины?
Сначала практически всем болеющим назначается консервативная терапия – безоперационное лечение. Его проводят с помощью антибиотиков, полосканий и других стандартных методов.
Полоскать нужно антисептическими растворами, например, раствором фурацилина, содой и солью, а также лекарственными травами: шалфеем, ромашкой, календулой. Цель такого лечения – безопасно вскрыть гнойник и «вытащить» весь гной из него. Кстати, вскрывать, давить, ковырять миндалину самостоятельно нельзя!
Если консервативное лечение не помогает, воспаленную миндалину вскрывают. Вскрытие абсцесса гланд – быстрая, но сложная процедура, которую может нормально выполнить только опытный хирург. После такого лечения опухоль может развиться повторно. Если это происходит, врачи рекомендуют удалить миндалины.
Вот вам и ответ на вопрос: нужно ли удалять гланды после абсцесса горла? Нужно, если другого выхода нет.
На самом деле, так же, как и без него – стандартным образом.
Операция назначается обязательно в тех случаях, если:
• гнойник расположен в «неудобном» месте, где его невозможно вскрыть без операции;
• пациент продолжает ощущать симптомы после вскрытия гнойника;
• после вскрытия пошли осложнения;
• гнойник регулярно возникает повторно.
Если вы часто болеете ангинами или имеете хронические болезни горла, тогда вы должны знать, как защитить себя от вышеописанной проблемы. Просто соблюдайте нижеперечисленные профилактические советы и тогда с ней не столкнетесь:
1. Ведите здоровый образ жизни. Занимайтесь спортом, питайтесь правильно, почаще бывайте на свежем воздухе. Это укрепит ваш иммунитет, после чего вы перестанете страдать от постоянных ангин.
2. Закаляйте организм, в том числе и горло. Начинайте с контрастного душа, а потом можете попробовать другие виды закалки.
3. Соблюдайте гигиену ротовой полости. Вовремя лечите зубы, так как даже зубные инфекции могут стать причиной частых ангин.
4. Вовремя лечите болезни горла. Любую болезнь проще предотвратить, чем потом лечить. А еще не советую вам лечиться самостоятельно, так как самолечение чаще запускает проблему, чем избавляет от нее.
На этом все, дорогие друзья. Теперь вы знаете, почему возникает и как лечится гнойник в миндалине, а также как удаляют миндалины с подобной проблемой. Надеюсь, статья ответила на все вопросы и была полезной для вас.
Подписывайтесь на обновления и делитесь информацией с друзьями в социальных сетях. Удачи вам и крепкого здоровья! До новых встреч!
//gidmed. com/otorinolarintologija/zabolevanija-lor/bolezni-gorla/abstsessy/mindalin. html
//adenoidam. net/glandy/chem-opasen-abstsess-glandy. html
источник
Паратонзиллярный абсцесс – диагноз не очень приятный.
Обратимся к Гуглу: Паратонзиллярный абсцесс – это полость, заполненная гноем, расположенная в тканях, окружающих небную миндалину.
В марте месяце я ощутила, что одна гланда (левая) у меня больше другой. Сначала не придавала этому никакого значения – боли же не было. Брызгала мирамистином, когда было не лень. И жила себе спокойно.
То ли из-за созревания абсцесса, то ли поедание холодного мороженого в непостоянную «весеннюю» мартовскую погоду гланда заболела.
С каждым днём глотать было всё больнее и больнее. Горло разболелось так, что начала пить антибиотики без рекомендации врача. Принимала Амоксиклав 500+125 с 14 или 15 марта.
16.03 – запомню надолго. Терпеть не было сил, я плакала. Не могла не то, что есть, я не могла даже сделать глоток воды. Рот не открывался, максимум на 2 пальца. И от этого похудела еще на пару кг (при своих 39-40 кг…). Записалась в этот же день к терапевту после работы.
До этого начиталась в интернете статей и говорила себе: «Эля, это абсцесс».
Но терапевт решила иначе. При односторонней боли в гландах, она мне дала заключение: ангина. И прописала антибиотики, лизобакт и полоскание.
Антибиотики я уже принимала, а вот остальное докупила и начала «полноценное» лечение, только впустую лечилась. Ведь была вовсе не ангина.
2 суток полоскала, 3-4 день антибиотиков. Мне не легче. Одно было странным — температуры нет.
В пятницу 17 марта я звоню в больницу со слезами и прошу приехать, они дали отказ (ведь я без температуры) и совет дали: «Деточка, полоскай чаще».
Знаете, что меня спасло от осложнений, которые между прочим не шутки?
Я додумалась за 2 недели до этого записаться к лору. 18 марта я и попала на прием. Лор, сквозь мою боль, открыла рот и дала вердикт: «Милая, да у тебя паратонзиллярный абсцесс. Его срочно вскрывать надо».
Первая моя мысль: «Я так и знала».
Она дала мне направление на госпитализацию в больницу. Сказала на выбор ехать либо в 50 больницу на Вучетича, либо в Пироговку. Я поехала в 50 (была ближе).
Вся в слезах и в панике. Было страшно.
Там меня еще раз осмотрели и оформили. Впервые в своей жизни в сознательном возрасте я оказалась в больнице. Разревелась еще сильнее, потому что рядом не было поддержки.
Через полтора часа, после оформления, замечательная врач лор-отделения Прасковья стала вскрывать мой абсцесс.
Процесс вскрытия:
1. вкололи обезболивающее (вроде Кетанов)
2. попшикали обезболивающим
3. сделали скальпелем надрез, в длину размером около 7-8 мм.
4. На этом моменте Прасковья сказала мне: «А теперь будет самое неприятное». Вскрытие абсцесса. В сделанный разрез она засунула непонятную штуку (похоже на бельевые цапки (а может они и есть) – гугл в помощь). И как раздвинула их внутри. У меня был такой шок. Начал выходить гной вместе с кровью. (К слову, гноя было не так много). Боль чувствовала.
5. Выполаскивание всего, что накопилось.
6. Уколы антибиотика 2 р/д и витамины.
После первого же раза боль утихла и я уже могла спокойно пить. Есть было больновато, потому что еда попадала в надрез и было очень неприятно.
В воскресенье 18 числа Прасковьи не было, но была другая девушка (интерн). И с утра она опять вскрыла мне абсцесс.. Да вскрывала прибором не по-размеру. Разорвала надрез так, что он стал вдвое больше. Честно говоря, было на столько больно, что слезы потекли рекой.
А перед этим сказала: «Ну сегодня будет не больно». Очешуеть.
Я пошла выполаскивать всё, вышел огромный сгусток крови. К вечеру боль стихла, и единственное о чем я молилась, чтобы завтра мне его НЕ вскрывали.
Наступил понедельник. Вскрывать больше не стали. Смотрел заведующий отделением и сказал, что паратонзиллярный абсцесс – показание к удалению гланд, а с моими и так рыхлыми гландами их надо было уже удалить давно.
Дали рекомендацию через месяц начать собирать документы на удаление. Я отложила этот вопрос до следующего раза, т.к. на носу свадьба, а летом удалять нельзя.
Но я решила: если я и решу удалять гланды, то точно в 50 больнице. Даже врачей уже выбрала. Но пока это в дальнем ящике.
Выписали меня на 4 день во вторник. Дали больничный до 22 марта. В рекомендациях было указано:
- Продолжение лечения амоксиклавом,
- Полоскание,
- Тонзилгон Н
- удаление гланд.
- Так же не переохлаждаться.
В такую непостоянную погоду мне было очень страшно заболеть опять, у меня уже пошла паранойя, потому что опять-таки свадьба и вдруг на самой свадьбе не дай Бог что…
В середине апреля, перед самой свадьбой, я пропила еще один курс антибиотиков (амоксиклав 800+125).
Рецидива не было, и, надеюсь, что уже не будет никогда.
p.S. самое интересное, когда я пришла в поликлинику, где меня лечили от «ангины», терапевт сказала: не может быть такого, ты ко мне приходила не в таком состоянии, это за эти дни так ухудшилось. Дааа, конечно..
Вывод: паратонзиллярный абсцесс не вылечишь одними антибиотиками и лекарствами, особенно если он начал созревать. Вскрытие паратонзиллярного абсцесса – обязательная операция при лечении.
После вскрытия необходимо соблюдать меры, чтобы не подцепить заразу опять.
Причина возникновения абсцесса: в основном, не долеченный тонзиллит, ангина и пр. В моем случае, скорее всего, не долеченный тонзиллит. Т.к. за пару месяцев до этого болели и опухли гланды, но я лечилась мирамистином и всё, вроде как, прошло. Самолечение – злая штука.
Так же было мною замечено, что перестали образоваться пробки в лакунах миндалин, хотя до этого в одном и том же месте они возникали.
Для наглядности ФОТО ДО И ПОСЛЕ
Операцию рекомендую, т.к. без неё никак.
источник
Абсцесс миндалин – тяжелое осложнение острого бактериального тонзиллита. Основными причинами развития абсцесса врачи называют сильное переохлаждение в период, когда организм еще не полностью оправился после перенесенной ангины. Заболевание очень опасно и требует срочного лечения. При подозрениях на абсцесс необходимо сразу же отправиться на прием к врачу.
Абсцесс может возникнуть как в самой миндалине, так и на соседних участках
Абсцессы гланды представляют собой полость, заполненную гноем. Это опасный очаг инфекции в организме, так как при вскрытии абсцесса гнойные массы могут распространиться на другие ткани и внутренние органы.
Различают следующие виды патологии:
- паратонзиллярный – воспаление глотки вокруг миндалин;
- заглоточный – абсцесс в заглоточной зоне;
- внутриминдальный – расположен в самой гланде.
Внутриминдальный абсцесс также называется тонзиллярным и является прямым следствием острой ангины.
По месту расположения абсцесс также бывает задним, нижним, передним и наружным. Это определяет локализацию гнойника относительно глотки.
В подавляющем большинстве случаев речь идет о паратонзиллярном абсцессе, другие виды встречаются очень редко. Основной причиной развития нагноения является острая гнойная ангина, которая не была полностью вылечена. Тогда инфекция распространяется на ткани вокруг миндалин, образуется крупный гнойник, вызывающий тяжелые симптомы.
Еще одной причиной может быть острый бактериальный фарингит, спровоцированный стрептококками или стафилококками. Точно определить возбудитель заболевания можно по анализу мазка из зева.
Факторы, предрасполагающие к развитию абсцесса:
- неправильное лечение ангины;
- курение;
- снижение иммунитета;
- переохлаждение;
- бесконтрольный прием антибиотиков.
Острый тонзиллит лечат с помощью антибактериальных препаратов. Лекарства подбираются врачом индивидуально для каждого больного. При приеме антибиотиков важно в точности соблюдать рекомендации врача по режиму дозирования и длительности терапии. Если же пациент начинает принимать лекарства бесконтрольно, снижая или увеличивая дозировки, пропуская прием таблеток, они просто перестают работать должным образом. В результате организм испытывает нагрузку из-за приема лекарства, иммунитет снижается, а бактерии вырабатывают устойчивость к медикаменту. На этом фоне повышается риск осложнений ангины, в том числе и развитие паратонзиллярного абсцесса миндалин.
Курение во время лечения тонзиллита – еще один фактор, увеличивающий риск осложнений. В этом случае причина кроется в дополнительном ухудшении местного иммунитета за счет действия смол и никотина.
После любого инфекционного заболевания организму необходимо время для восстановления. Если сразу после лечения ангины произошло сильное переохлаждение, высок риск рецидива заболевания. Но, так как организм сильно ослаблен и не может самостоятельно бороться с инфекцией, ангина обостряется сильнее и развивается абсцесс.
Заболевание сопровождается болью в ушных раковинах
Паратонзиллярный абсцесс миндалины, или флегмонозная ангина, имеет следующие симптомы:
- острая мучительная боль во время глотания;
- высокая температура;
- выраженные симптомы интоксикации организма;
- затрудненное глотание из-за отека;
- заметное увеличение нижнечелюстных лимфоузлов;
- невозможность широко открыть рот;
- затрудненное дыхание (в случае заглоточного абсцесса);
- дискомфорт в ушах – ноющая боль, чувство давления.
Абсцесс небной миндалины чаще всего односторонний, поэтому и горло болит только в одной стороны. При осмотре горла в зеркало, можно заметить увеличенный участок ткани. Горло в этом месте краснеет и отекает, а вот гнойное содержимое может быть незаметно при визуальном осмотре.
Температура тела при этой патологии может достигать 40 градусов и выше. Наблюдается сильная интоксикация, связанная с активностью гноеродных бактерий в горле. Пациенты постоянно чувствуют жажду, возможно обезвоживание, так как глотать воду больно, поэтому больной отказывается от питья. Наблюдается сильная утомляемость, головная боль, постоянно хочется спать.
По мере увеличение отека, глотание затрудняется. В тяжелых случаях человек сталкивается с полной невозможностью проглотить пищу из-за того, что сильно увеличенный абсцесс перекрывает часть глотки. Кроме того, раздражение гланд пищей и глотательное движение вызывает сильнейшую боль.
При паратонзиллярном абсцессе возникает проблема при попытке широко открыть рот, так как человек чувствует сильную боль.
Еще более опасный случай – это заглоточный абсцесс. При его увеличении носоглотка перекрывается, нарушается дыхание, появляются хрипы.
Абсцесс может увеличиться настолько, что частично или полностью перекроет носоглотку
Давление гнойных масс внутри абсцесса приводит к появлению дискомфорта не только в горле, но и в ушах. Появляется заложенность, тупая ноющая боль, некоторые пациенты жалуются на шум и чувство давления в среднем ухе. Симптомы похожи на начальную стадию отита.
В целом, гнойник или абсцесс миндалин представляет собой тяжелую степень тонзиллита, поэтому симптомы схожи с гнойной ангиной, но выражены гораздо острее.
При абсцессе необходимо немедленно обратиться к врачу и не пытаться заниматься самолечением. Для постановки диагноза врач опрашивает пациента и осматривает горло – этого достаточно, чтобы определить абсцесс. Дополнительно может быть назначено УЗИ горла для исключения опухолевых процессов и наличия конкрементов в гландах. В некоторых случаях делают мазок с зева, чтобы определить возбудитель болезни.
Лечение абсцесса миндалины проводится консервативным или хирургическим методом. В большинстве случаев врачи рекомендуют вскрытие гнойного абсцесса миндалины, так как это позволит избавиться от проблемы очень быстро. Однако такой метод имеет ряд противопоказаний, поэтому подходит не всем.
Антибиотики – основа медикаментозного лечения абсцесса
Консервативная терапия включает использование растворов для полоскания горла и прием антибиотиков. Полоскания необходимы для того, чтобы минимизировать риск осложнений. Антибиотики позволяют уничтожить болезнетворные бактерии, тем самым ускоряя выздоровление.
Однако основная проблема остается, и гной из полости должен быть удален. Консервативный подход подразумевает выжидательную тактику. Пациент полощет горло, принимает таблетки и ждет, пока абсцесс вскроется самостоятельно.
Если температура не падает, отек не проходит и абсцесс увеличивается, назначается хирургическое удаление.
Для полоскания горла применяют:
- соду или соль;
- Фурацилин;
- раствор Метронидазола;
- раствор йода.
Различные отвары трав неэффективны. Полоскания носят вспомогательный характер и не являются основным методом терапии, однако это не значит, что можно использовать любой раствор. Следует согласовать с врачом применение того или иного средства.
Основная часть терапии – это прием антибиотиков. Назначение лекарства зависит от того, какие бактерии вызвали абсцесс – грамположительные или грамотрицательные. В зависимости от возбудителя, назначают антибиотики широкого спектра действия или противомикробное средство Метронидазол.
Достаточно часто для быстрого результата рекомендуют инъекции антибактериальных препаратов. Это позволяет избавиться от абсцесса за несколько дней, в то время как препараты в таблетках действуют медленно, и больному предстоит прожить с болью не меньше 4-5 дней.
Абсцесс миндалины вскрывают хирургическим путем не раньше, чем через 5-6 дней после начала острого воспалительного процесса. Это связано с тем, что гнойник должен созреть, а полость набраться гноем.
Процедура требует анестезии. Врач обкалывает глотку лидокаином или другим анестетиком, поэтому во время удаления абсцесса пациент ничего не чувствует. После того, как анестетик начнет действовать, абсцесс вскрывают скальпелем и устанавливают дренаж, с помощью которого полость полностью очищается от гноя. Длительность процедуры зависит от размеров абсцесса и количества содержимого.
После того, как полость будет очищена, врач смазывает образовавшуюся ранку антисептическим раствором и назначает препараты.
Важный вопрос, беспокоящий пациентов – когда можно есть после удаления флегмона или абсцесса гланды. Точный ответ на этот вопрос даст врач, так как все зависит от размера абсцесса и образовавшейся ранки. Однако в первые дни накладываются строгие ограничения по питанию – нельзя употреблять горячую и холодную пищу, что-либо острое и соленое.
Любые спиртные напитки, в восстановительный период, категорически противопоказаны
Когда врачи вскрывают абсцесс миндалины, они оставляют рану открытой, не накладывая швов. Ткани регенерируют достаточно быстро, однако необходимо придерживаться ряд рекомендаций для эффективного восстановления.
- В течение 7-10 дней принимать антибиотики, выписанные лечащим врачом. Это необходимо для того, чтобы минимизировать риск повторного развития абсцесса.
- Пока ткань не восстановится, не употреблять горячую, холодную, соленую и острую пищу. Еда должна быть мягкой, чтобы не травмировать гланды. В первые 4-5 дней боль в горле не проходит.
- Для ускорения восстановления назначают средства для полоскания горла. Проводить такую процедуру нужно регулярно, используя только те препараты, которые рекомендовал врач. После операции полоскание солью или содой запрещено, так как раздражает ткани и нарушает регенерацию.
- Ни в коем случае нельзя прогревать абсцесс горла, иначе осложнений не избежать.
На весь период реабилитации запрещено пить горячие и холодные напитки, употреблять алкоголь и курить.
В период реабилитации пациенту необходимо проходить осмотр у отоларинголога каждые 3-4 дня.
Абсцесс гланд может привести к хроническому тонзиллиту. Если полость вычищена не полностью, высок риск повторного образования гнойного нарыва через несколько дней. В этом случае проводится повторное дренирование полости.
Если абсцесс вскрылся самостоятельно и не были предприняты терапевтические меры (пациент не обращался к врачу), возможны следующие осложнения:
- сепсис – заражение крови гнойными массами;
- бактериальное поражение гортани;
- стеноз гортани;
- развитие пневмонии.
Абсцесс достаточно успешно лечится, при условии своевременного обращения за квалифицированной помощью и выполнения рекомендаций врача. Тем не менее, достаточно часто на место абсцесса приходит хронический тонзиллит, связанный с активным размножение патогенных микроорганизмов в гландах. В этом случае необходимо комплексное лечение, включающее регулярную санацию лакун миндалин, либо гланды придется удалить.
Профилактика абсцесса – это меры по укреплению иммунитета. Необходимо своевременно лечить любые инфекционные заболевания, чтобы не допустить снижения иммунной защиты организма, иначе первый удар придется именно на гланды.
Обязательно регулярно посещать стоматолога, лечить кариес, тщательно чистить зубы и ополаскивать ротовую полость. Зубной камень – это благоприятная среда для размножения бактерий, которые распространяются и на миндалины.
Так как абсцесс чаще всего является осложнением недолеченной острой гнойной ангины, необходимо довериться врачу и не пытаться вылечить болезнь народными средствами. Абсцесс – очень опасное явление, которое может привести к тяжелым осложнениям, поэтому лечить его необходимо только под контролем отоларинголога.
источник
Миндалины являются скоплениями лимфатической ткани, окружающих глотку кольца. Различают язычные, трубные, небные и глоточные, располагающиеся на задней стенке глотки. Основная их задача – образование в полости рта и носоглотке здоровой микрофлоры и защита верхних дыхательных путей от попадания в них вирусов и микробов. Это важнейший орган, поэтому для удаления гланд у ребенка должны быть веские основания. Врачи-отоларингологи считают, что для детского организма такая операция непредсказуема и является колоссальным стрессом.
Если ребенок здоров, то в возрасте 5-7 лет миндалины постепенно растут, затем происходит их уменьшение. Уже к подростковому периоду они становятся аналогичны взрослым. Когда-то было распространено мнение, что увеличенные миндалины являются заболеванием и их удаляли. В настоящий момент поводом для операции по удалению гланд у детей является частота поражения миндалин воспалительным процессом и их функционирование.
Если такие процессы затягиваются, то это может привести к серьезным осложнениям. Тогда удаление гланд у ребенка становится необходимостью. Операция должна проводиться только опытными хирургами, поскольку от профессионализма врачей будет зависеть результат операции и отсутствие отрицательных последствий.
Если воспаленные миндалины препятствуют процессу нормального заглатывания пищи, у ребенка начинается тошнота, теряется аппетит, это является поводом удаления миндалин. Следующим поводом к операции служит заболевание ангиной более 5 раз за год. Вопрос об оперативном лечении ставится и тогда, когда ребенок часто болеет гнойным тонзиллитом, что способно вызвать осложнения в виде заболеваний почек, остеомиелита, ревматизма или инфекционного артрита.
До пятилетнего возраста операции детям противопоказаны. Но в случаях ослабленного организма, когда миндалины не способны выполнять свои функции, а заболевания ангиной становятся довольно частыми, врач может назначить оперативное вмешательство.
В современном мире используются методы, при которых кровопотери минимальны, болевых ощущений практически нет и сроки восстановления небольшие. Так что лишний раз волноваться не нужно.
Техника проведения операций по удалению гланд у ребенка прекрасно отработана врачами, и особого риска нет. Удаляется кусочек ткани, доставляющий неприятности. В недавнее время такие операции были распространенными, но сегодня неплохие результаты дает терапия. Наблюдения показывают, что постепенно снижается частота респираторных заболеваний и обострения прекращаются, а бронхиты и все то, что ранее связывалось с хроническим тонзиллитом, после операций не исчезают.
Большая часть детей после проведенной тонзилэктомии начинает чувствовать себя намного лучше. Но не следует забывать и о том, что тонзиллэктомия не всегда способна решить такую проблему, как боль в горле, поскольку та может быть проявлением фарингита, угроза которого после оперативного вмешательства не исчезает, и есть вероятность, что такая боль может возникнуть после простуды.
Операция по удалению гланд у детей необходимо при:
осложненных формах хронического тонзиллита, если присутствуют токсико-аллергические проявления;
увеличении небных миндалин, нарушающих нормальный процесс глотания;
частых перитонзиллярных абсцессах, тонзиллогенной флегмоне;
синдроме ночного апноэ, вызванного увеличением небных миндалин или аденоидами;
неэффективности применяемого консервативного лечения тонзиллита.
перебои в работе эндокринной системы;
нарушения свертываемости крови;
нарушенное психическое состояние, при котором течение операции не может быть безопасным;
некоторые заболевания внутренних органов в период декомпенсации.
В основном, после удаления гланд, у ребенка осложнения отсутствуют. Он выздоравливает в полной мере. Но в редких случаях есть последствия удаления гланд у детей в виде:
отека гортани с риском удушья;
возможности кровотечения при частичном удалении миндалин;
тромбозов сосудов и остановки сердца;
появления хронического воспаления остатков лимфоидной ткани и их гипертрофии;
развития пневмонии после аспирации желудочного сока;
повреждения зубов и переломов нижней челюсти;
травмы гортани, мягкого неба, горла.
Возникшие осложнения могут угрожать жизни ребенка. Согласно статистике, проведенной в Великобритании, к летальному исходу приводит 1 случай из 34000.
Ребенок во время болезни ощущает затруднения носового дыхания, поскольку появляется отечность носоглотки. Состояние можно облегчить при помощи сосудосуживающих капель.
После тонзиллэктомии остается ранка, являющаяся воротами для инфекции. Иммунитет в этот момент ослаблен и органам лимфоидного кольца необходимо успеть перестроиться и взять на себя функции для его восстановления, которое может длиться два-три месяца. В течении этого времени ребенка должны наблюдать врач-иммунолог и отоларинголог.
Накануне проведения операции по удалению гланд у ребенка лечащий врач назначает обследования больного. У него берут анализ крови на биохимию, общий анализ крови и анализ крови на свертываемость. При гемофилии или пониженном уровне тромбоцитов в крови операции не проводятся. Поскольку плохая свертываемость может вызвать кровотечение.
В настоящее время существуют щадящие методики операций, в том числе удаление гланд у детей лазером, ультразвуком, радиочастотными колебаниями. Миндалины убираются частично, не разрушая их ткани полностью.
При удалении гланд у ребенка коблатором достаточно много плюсов:
процедура длится всего 15-20 минут;
минимальный процент осложнений;
невозможность инфицирования при отсутствии открытой раны и отсутствие необходимости в принятии антибиотиков;
быстрое возвращение к привычной жизни.
Этот метод операции сейчас самый безопасный и действенный. Проводятся операции в специализированных клиниках, в которых имеется специальное оборудование.
Еще один метод удаления гланд у детей в несколько приемов с определенными интервалами во времени, с применением жидкого азота. Минусом является медленное рассасывание мертвых тканей, отек лимфатических узлов и появление боли при глотании. Противопоказание только одно — личная непереносимость.
Какие же ощущения у ребенка могут быть после операции? В течение первых часов ребенок будет сонный и вялый, затем постепенно начнет возвращаться к нормальному состоянию. Вначале в области горла он будет ощущать инородное тело, поскольку стенки глотки и основание языка будут отечными. Примерно через сутки после операции отек пройдет.
В первые часы после операции ребенка может тошнить. Если тошнота будет очень сильная и начнет провоцировать рвотный процесс, то необходимо сделать противорвотную инъекцию.
Как ребенок после удаления гланд должен себя вести? Рекомендуется лечь на бок, выделяемую кровь сплевывать в специальный резервуар. По истечении нескольких часов, когда выделение крови прекратится, ему разрешат поворачиваться, затем приподниматься, а по прошествии нескольких часов и вставать. Диета после удаления гланд у детей должна подбираться специалистами. Врачи обычно все подробно объясняют.
На месте удаленных миндалин образовываются довольно большие темно-красные ранки, способные очень быстро заселиться различными микроорганизмами воспалиться. Это нормально. Заживление начинается с краев за счет разрастания здорового участка слизистой горла в окружении раны. Процесс заживления длится десять-четырнадцать суток. Если повышается температура тела, даже до 38 градусов, это считается нормальным и лечить это не надо.
Если верить специалистам, то ни до, ни после операции по удалению гланд у детей надобности в применении антибиотиков нет. Многочисленные исследования показывают, что назначение подобных лекарственных средств не снижает риски осложнений и боль в горле они не уменьшают. Но иногда применение антибактериальных препаратов целесообразно. Врач рекомендует применение в случае повышенного риска возникновения бактериального эндокардита, развития паратонзиллярного абсцесса и наличия пороков сердечных клапанов.
В первые часы после операции, по мере того, как будет проходить действие наркоза, боль в горле может усиливаться и становиться более выраженной, особенно при сглатывании слюны. В этом случае ребенку назначаются обезболивающие инъекции. Терпеть боль не нужно. В дальнейшем можно принимать обезболивающие препараты внутрь. В процессе заживления боль будет уходить и надобность в таких препаратах отпадет. За счет отека слизистых, действия лекарственных препаратов и боли, в первые часы после операции голос может охрипнуть и стать гнусавым. Не нужно заставлять ребенка разговаривать, горло необходимо поберечь, а общаться с ним можно посредством записок.
В первые часы ребенку нельзя пить и есть, так как глотательный рефлекс еще не восстановлен. Начинать принимать пищу можно будет примерно через четыре часа. Прием пищи поможет уменьшить боль, можно дать мороженое. Оно безопасно, хорошо устраняет боль в горле и помогает восстановить силы за счет получения калорий.
Кормить ребенка нужно через 30 минут после принятия обезболивающего, когда боль ослабнет и даст возможность проглатывать пищу. Лучше, если это будут его любимые блюда, желательно в полужидком состоянии, холодные, или чуть подогретые. Кислые напитки и соки противопоказаны.
Рекомендуется провести в стационаре не менее трех суток, в течение которых пройдет тошнота и частично восстановится голос. Несколько дней в послеоперационный период боль в горле достаточно сильная, поэтому применение необходимых обезболивающих средств должно быть через определенные интервалы времени.
Это могут быть «Парацетамол» или «Нурофен», препараты, содержащие кодеин детям противопоказаны. Кодеин при переработке внутри организма может привести к очень серьезным побочным эффектам и даже к внезапному летальному исходу. Можно давать ребенку нестероидные препараты, все, кроме «Кеторола», повышающего риск кровотечений.
Полностью выздоровление наступает через 10-14 дней, после полного заживления раны. Боль со временем становится менее интенсивной и к началу второй недели станет терпимой. В этот момент можно отказаться от обезболивающих. На тот случай, что могут развиться отдаленные осложнения, нельзя увозить ребенка далеко от стационара.
Если ребенок в это время мало ест, не страшно. Главное, чтобы количество получения жидкости было примерно полтора литра в сутки, чтобы не было обезвоживания, усиливающего боль в горле. Пить необходимо при помощи соломинки мелкими глотками. Вода должна быть холодной или чуть теплой. Необходимо ограничение физической активности, чтобы не спровоцировать кровотечение, но прогулки на свежем воздухе разрешаются.
По мнению многих родителей, не нужно «вестись» на простоту операции. Ведь удаление гланд у ребенка — это не простая задача. Это открытая рана, наркоз, шоковое состояние маленького человечка и непредсказуемые последствия. Прежде чем принять решение, нужно выслушать мнение специалистов.
источник
При воспалении в околоминдалинной клетчатке (миндалинах) развивается паратонзиллярный абсцесс. Это опасная болезнь, которая имеет инфекционную или паразитирующую природу, сопровождается формированием гнойных масс, развивается на фоне снижения иммунитета, под воздействием других провоцирующих факторов. Лечение необходимо срочное: если произойдет патологическое вскрытие паратонзиллярного абсцесса, среди опасных осложнений врачи не исключают летальный исход из-за заражения крови.
Это патологический процесс инфекционного характера, в который вовлечены ткани миндалин с формированием гнойных масс, препятствующих дыхательной функции. Другие названия недуга – флегмонозная ангина, паратонзиллит, вызванные повышенной активностью болезнетворной инфекции. Патология носит односторонний или двусторонний характер, чревата опасным вскрытием болезненного гнойника. Такое осложнение ангины и хронического тонзиллита опасно, первым симптомом его будет хронические боли в горле и полости рта.
Абсцесс миндалин начинается с острого тонзиллита, который при отсутствии своевременной терапии становится хроническим, чреват потенциальными осложнениями. Воспаление сопровождается болью при глотании, формированием гноя на миндалинах. Это уже отдельное заболевание, которое называют тонзиллярный абсцесс. Согласно международной классификации болезней, диагнозу абсцесс паратонзиллярный соответствует код МКБ 10 — 38. Распространение недуга происходит от больного пациента к здоровому, поэтому важно своевременно позаботиться об элементарных мерах профилактики.
Если развивается абсцесс после ангины, в патологический процесс вовлечены лимфатические узлы, заполненные гноем. Поражены дыхательные пути, система лимфотока, но главный признак паратонзиллярного абсцесса – сильная боль в горле, которая при глотании усиливается. Больной испытывает слабость и сильное недомогание, однако клиническая картина может включать и другие, не менее опасные симптомы. При абсцессе паратонзиллярном не исключены следующие аномалии:
- односторонний болевой синдром горла;
- присутствие так называемого кома в горле;
- неприятный запах из полости рта;
- нарушенный режим температуры;
- болезненность шеи, сложности при повороте головы;
- сильная гнусавость голоса;
- увеличение подчелюстных лимфоузлов;
- нарушенный процесс глотания;
- участившиеся приступы одышки, мигрени;
- гнойные выделения, ощутимые при глотании.
Прежде чем лечить гнойный тонзиллит, важно определить основную причину воспаления, своевременно ее устранить медикаментозными или альтернативными методами. Паратонзиллярный абсцесс имеет инфекционную природу, вызван повышенной активностью стафилококков, стрептококков, пневмококков, грибов рода Кандида, других патогенных микроорганизмов на фоне дисфункции иммунной системы. Болезнь встречается не часто, но при ее развитии врачи не исключают воздействие следующих провоцирующих факторов:
- длительное переохлаждение организма;
- хроническое воспаление небных миндалин;
- некачественно проведенная операция по удалению миндалин;
- кариес или другие заболевания зубов тяжелой формы;
- сахарный диабет одной из разновидностей;
- анатомические особенности глотки;
- неправильное питание;
- иммунодефицитные заболевания;
- вредные привычки;
- неблагоприятные климатические условия;
- хронические болезни ЛОР-практики.
Основной причиной характерного недуга в детском возрасте становится не вылеченная вовремя ангина, дополнительные инфекции. Кроме того, паратонзиллярный абсцесс возникает после удаления миндалин из-за образования очага патологии, снижения защитных сил детского организма. Важно клиническими методами определить, где может располагаться область поражения, ее гнойное содержимое. При абсцессе паратонзиллярном привычное дыхание ребенка нарушено, поэтому важно вовремя выяснить потенциальные провоцирующие факторы:
- неправильное питание;
- иммунодефицит;
- хронические болезни дыхательной системы;
- ослабленный иммунитет;
- сахарный диабет.
Воспалительный процесс имеет несколько разновидностей, которые определяются локализацией очага патологии в полости рта, размером абсцесса. Если правильно поставить диагноз, обеспечена положительная динамика при консервативной терапии. Ниже описаны существующие виды:
- Паратонзиллярный абсцесс между небно-язычной дужкой и верхним полюсом миндалины является самым распространенным диагнозом. Причина – недостаточное дренирование верхней части миндалины, выступ отечного неба вперед.
- При задней форме между небно-глоточной дужкой и миндалиной в патологический процесс дополнительно вовлекается гортань с дальнейшим сужением просвета и затрудненным дыханием пациента.
- При нижней форме паратонзиллярного абсцесса характерное воспаление происходит у нижнего полюса миндалины, а развивается на фоне стоматологических заболеваний осложненной формы, например, кариеса.
- Еще одна область поражения – снаружи от миндалины, причем само заболевание считается редким. Паратонзиллярный абсцесс затрагивает обширное пространство ротовой полости, требует проведения антибактериальной терапии.
По особенностям патологического процесса и выраженности тревожной симптоматики паратонзиллярный абсцесс бывает:
- отечной формы, при которой симптомы представлены легкой степенью, а болезненные ощущения носят умеренный характер;
- инфильтративной формы, при которой наблюдается боль при глотании, нарушается дыхание;
- абсцедирующей формы, которая характеризуется острым течением патологического процесса, чревата осложнениями.
Прогрессирующий абсцесс при ангине можно определить клиническим путем. Пациент при появлении боли в горле и возникновении чувства инородного тела должен немедленно обратиться к врачу. Сбора данных анамнеза не хватает, чтобы поставить окончательный диагноз. Необходимы следующие информативные методы диагностики:
- фарингоскопия, предусматривающая осмотр больного горла;
- ларингоскопия – визуальный осмотр гортани;
- УЗИ мягких тканей шеи, если есть подозрение на серьезные осложнения, вовлечение в патологический процесс лимфатических узлов;
- КТ шеи;
- исследование желез внутренней секреции;
- общий анализ крови, мочи.
Эффективная терапия паратонзиллярного абсцесса заключается в подавлении патогенной флоры, устранении гнойных масс на миндалинах, нормализации дыхания и глотательного рефлекса. Начинать эффективное лечение требуется с визита к отоларингологу, подробной диагностики в условиях стационара. Пациента требуется госпитализировать, чтобы определить характер нарушений, этиологию и потенциальные осложнения. Подход к проблеме со здоровьем комплексный, включает следующие мероприятия:
- вскрытие образования под местной анестезией;
- промывание полости антисептическим раствором;
- проведение антибактериальной, противоотечной терапии при внутривенном, внутримышечном введении;
- назначение обезболивающих, жаропонижающих препаратов по показаниям;
- использование антисептических средств от больного горла;
- физиотерапевтическое лечение в зависимости от стадии патологического процесса.
- хирургическое вмешательство при формировании флегмоны.
При перитонзиллярном абсцессе эффективная терапия возможна в домашней обстановке, но только после предварительной чистки от гноя. Применение антисептических растворов обязательно, чтобы вывести общее состояние на удовлетворительный уровень, предотвратить повторное инфицирование. Чтобы ускорить желаемый результат, врач дополнительно назначает антигистаминные препараты, противовоспалительные средства, иммуностимуляторы, поливитаминные комплексы.
При возникновении паратонзиллярного абсцесса необходимо срочное хирургическое вмешательство, особенно при угрозе вскрытия гнойника, заражения крови. Операция должна проводиться под местной анестезией, поскольку при помощи скальпеля выполняется вскрытие гнойника и установка дренажа. На вторые сутки рану вновь открывают, и гнойные массы выходят наружу. Если такие оперативные действия оказались неэффективными, лечащий врач назначает удаление абсцесса вместе с миндалиной. После этого необходим длительный реабилитационный период.
Паратонзиллярный абсцесс быстро прогрессирует, и пациенту грозит летальный исход от заражения крови после вскрытия гнойника на миндалине. Это не единственное осложнение, которое может привести пациента любого возраста в реанимацию. Потенциальная угроза здоровью при паратонзиллярном абсцессе может быть такой:
- сепсис с масштабным распространением гноя по системному кровотоку во всем пораженном организме;
- флегмона шеи, которая провоцирует воспалительный процесс преимущественно мягких тканей характерной зоны;
- медиастинит, при котором в патологический процесс вовлечена не столько дыхательная система, сколько легкие, миокард;
- острый стеноз гортани, при котором пациент может скоропостижно скончаться от приступа асфиксии.
- синдром внезапной смерти, который чаще возникает в ночное время суток.
При паратонзиллярном абсцессе исход для пациента самый непредсказуемый, причем в большинстве клинических картин наблюдаются серьезные осложнения. Заболевание важно предотвратить, а для этого надо своевременно лечить ангину, предотвращать развитие хронического тонзиллита. Если такое заболевание ЛОР-практики заметно затянулось, не исключено, что на миндалинах появляются гнойники, склонные к стремительному росту. Их уже приходится удалять вместе с миндалинами, это осложненное течение недуга, которое может приводить к серьезным последствиям.
Если пациент попадает в группу риска, его основная задача – укрепить иммунитет, предотвратить заражение вредоносными микроорганизмами, своевременно лечить воспалительные процессы гортани. Специально для этих целей предусмотрены следующие профилактические мероприятия, которые можно реализовать в домашней обстановке от паратонзиллярного абсцесса:
- своевременное лечение стоматологических заболеваний;
- коррекция иммунодефицитных состояний и сахарного диабета;
- окончательный отказ от вредных привычек;
- адекватное лечение болезней носа и ротовой полости;
- исключение спиртных напитков из суточного рациона;
- укрепление иммунодефицитных состояний;
- предотвращение длительного переохлаждения организма.
источник