Презентация для школьников на тему «Бронхоэктатическая болезнь» по медицине. pptCloud.ru — удобный каталог с возможностью скачать powerpoint презентацию бесплатно.
Бронхоэктическая болезнь (бронхоэктазы) Выполнила: студентка IV курса, I мед. факультета, 26 дес. Петрук Н.С. Руководитель: Гарагуля А.А.
Бронхоэктатическая болезнь (morbus bronchoectaticus) — одна из основных форм хронических неспецифических заболеваний легких, характеризуется формированием бронхоэктазов (регионарных расширений бронхов) с последующим развитием в них хронического нагноительного процесса. Распространенность ее среди населения составляет в настоящее время, по разным данным, 0,3—1,2%. Заболевание чаще всего развивается в детском и юношеском возрасте (5—25 лет).
БЭБ Нарушения бронхиальной проходимости с развитием обтурационных ателектазов (опухоль, гнойная пробка, инородное тело или отек слизистой оболочки, снижение активности сурфактанта) Нагноительные процессы, возникающие дистальнее места обтурации бронхов Перенесенных заболеваний органов дыхания (острой пневмонии, кори, коклюша) Генетически обусловленная неполноценность стенки бронхов
Расширение бронхов и задержка бронхиального секрета способствуют развитию воспаления. В дальнейшем при прогрессировании последнего происходят необратимые изменения в стенках бронхов и развиваются бронхоэктазии.
Поверхностный бронхит Панбронхита и перибронхита Деформирующий бронхит БРОНХОЭКТАЗ
Бронхоэктазы развиваются преимущественно мелких бронхах.
Патологоанатомическая картина Размеры их варьируют от небольшого цилиндрического до большой полости.
Накопление слизи в бокаловидных клетках и железах. Патологоанатомическая картина
1. По происхождению: Первичные (врожденные) – около 6% больных; Вторичные. 2. По форме: цилиндрические; мешотчатые; веретенообразные; смешанные. 3. По количеству: одиночные; множественные. 4. По распространенности процесса: односторонние двусторонние. 5. По клиническому течению (Зеленин Г.Ф., Гелылтейн Э.М.,1952): Бронхитическая стадия БЭБ; Стадия выраженных клинических изменений; Стадия осложнений.
Ванамнезе у больных бронхоэктатической болезнью обычно отмечаются частые респираторные заболевания, бронхиты и повторные острые пневмонии, перенесенные подчас еще в раннем детском возрасте.
Основной жалобойбольных является кашельс отделением слизисто-гнойной или гнойной мокроты. Мокрота, иногда с неприятным запахом, отходит большей частью утром, после пробуждения, а также при определенном («дренажном») положении тела (например, лежа на здоровом боку). Количество мокроты зависит от фазы заболевания и колеблется от 30 мл (в стадии ремиссии) до 100—500 мл и более (в стадии обострения).
Важным симптомом бронхоэктатической болезни служит кровохарканье, которое встречается у 25—34% больных. В ряде случаев (при так называемых сухих бронхоэктазах) кровохарканье может быть единственным симптомом заболевания. При обострении бронхоэктатической болезни могут отмечаться лихорадка, боли в грудной клетке(обычно при развитии перифокального воспаления легких), симптомы интоксикации (головная боль, потливость, плохой аппетит, похудание, быстрая утомляемость, снижение работоспособности). При сопутствующих обструктивном бронхите и эмфиземе легких наблюдается одышка.
При осмотреиногда выявляется отставание больных в физическом развитии (если бронхоэктазы сформировались в детском возрасте). В поздних стадиях заболевания с выраженной сопутствующей эмфиземой легких отмечаются одутловатость лица, цианоз, эмфизематозная форма грудной клетки. Могут изменяться концевые фаланги пальцев и форма ногтей, принимающие соответственно вид барабанных палочек и часовых стекол.
Данные, получаемые при перкуссиигрудной клетки могут быть различными. Так, при наличии перифокальной пневмонии обнаруживается притупление перкуторного звука, при выраженной эмфиземе легких отмечаются коробочный звук, низкое расположение и уменьшение подвижности нижних краев легких, над крупными бронхоэктазами иногда определяется тимпанический звук. При аускультациивыслушивается жесткое дыхание (в случае сопутствующего бронхита), при наличии эмфиземы — ослабленное везикулярное дыхание. Над областью бронхоэктазов определяются сухие и влажные (чаще мелко- и среднепузырчатые) хрипы. Клиническая картина. Физикальные данные
Бронхоэктазы необходимо заподозрить у любого больного со следующими симптомами: 1) хронический кашель и выделение мокроты; 2) кровохаркание; 3) рецидивирующие пневмонии; 4) тяжелая пневмония с затяжным течением и неполным клиническим выздоравлением (остаточный продолжительный кашель с мокротой); 5) Наличие постоянны влажных хрипов над любым участком легких.
ОАК (при обострении – лейкоцитоз с нейтрофильным сдвигом, повышение СОЭ, иногда анемия). Микроскопическое и бактериологическое исследование мокроты (имеет трехслойный характер: внизу – гной, в середине – серозная жидкость, сверху – слизисто-гнойная пена с большой примесью слюны). При бактериологическом исследовании выявляют — Haemophilus influenzae. Streptococcus pneumoniae, Staphylococcus aureus, анаэробы, микобактерии туберкулёза, грибы). Биохимический анализ крови (снижение α1-фракции глобулинов сыворотки крови, что свидетельствует о недостаточности α1-антитрипсина).
Рентгенография; Бронхография; Бронхоскопия; РКТ; Исследование функции внешнего дыхания.
Характерно: участки ателектаза, пневмосклероза, усилеия брохолегочного рисунка в результате перибронхиального склероза и скопления в бронхах секрета, “трамвайные рейки” – “парные полоски” утолщенных стенок бронхов. Пораженный сегмент (доля) уменьшен в размерах, бронхи сосудов в участке поражения сближены. Возможно смещение средостения в сторону поражения, высокое стояние диафрагмы.
Кольцевые тени (длинная стрелка) и «трамвайные рейки» (короткая стрелка).
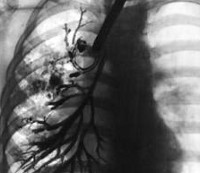
Остается «золотым стандартом» диагностики бронхоэктазов. Бронхография бывает необходимой для уточнения диагноза и распространенности поражения, особенно в нетипичных случаях или при решении вопроса о целесообразности операции. Бронхографию проводят, когда состояние больного стабильно (вне обострения), а бронхи тщательно очищены.
Бронхоэктазы нижней доли правого легкого. Бронхограмма. Двусторонние бронхоэктазы. Бронхограмма.
Позволяет оценить выраженность бронхита, а также выявить типичный симптом расширения дистальных бронхов (признак Суля): опалесцирующие пузырьки воздуха в окружности заполненных гноем устьев бронхов (чаще базальных сегментов нижней доли). Кроме того, бронхоскопическое исследование позволяет взять содержимое бронхов на цитологическое, бактериологическое и микологическое исследование. Эндофото. Признак Суля.
РКТ высокого разрешения позволяет достоверно диагностировать бронхоэктазы, не диагностируемые даже при бронхографическом исследовании. Бронхоэктатические поражения часто локализованы в нижних долях.
Билатеральные мешковидные бронхоэктазы.
Выявление снижения показателей МВЛ, ЖЕЛ, ФЖЕЛ, свидетельствующие обычно о наличии сопутствующих обструктивного бронхита и эмфиземы легких.
Хронический бронхит Абсцесс легкого Туберкулез легкого Рак легкого ХОЗЛ (при выраженной деформации бронхов)
Волнообразное течение с чередованием обострений (обычно весной и осенью) и ремиссий. Осложнения: легочные кровотечения; абсцесс легких и эмпиема плевры; развитие амилоидоза с поражением почек, печени. присоединение хронического обструктивного бронхита, эмфизема легких с последующим прогрессированием дыхательной и сердечной недостаточности.
Помимо указания нозологии включает: Локализацию процессе (с указанием пораженных сегментов); Стадию процесса; Фазу течения (обострение или ремиссия); Осложнения.
1) Консервативное лечение: Санация бронхиального дерева. 2) Хирургическое лечение.
Пассивная: постуральный дренаж (не менее 2 раз в сутки); применение отхаркивающих средств и муколитических препаратов; дыхательная гимнастика, вибрационный массаж грудной клетки. Активная: аспирация содержимого бронхов; промывание и последующее введение в бронхи лекарственных веществ; микродренирование трахеи и бронхов (чрескожная микротрахеостома).
Наиболее приемлем внутрибронхиальный путь введения антибиотиков через бронхоскоп или направленный катетер в разовой терапевтической дозе. Помимо антибактериальных препаратов (полусинтетические препараты группы пенициллина, тетрациклины и цефалоспорины) для эндобронхиального введения используют диоксидин 10 мл 1%-ного раствора, фурацилин 10 мл — 1:1000, фурагин, антисептические средства природного происхождения (хлорофиллипт). Так как мокрота обычно очень вязкая, в санирующий раствор добавляют муколитики (N-ацетилцистеин) Санационные бронхоскопии выполняют через день, 8–10 санаций на курс лечения.
Применяют также комплекс мер, способствующих нормализации общей и легочной реактивности: переливание альбумина, интралипида, использование иммуномодуляторов (декарис 50-75мг 2 раза в день 2 дня подряд еженедельно в течение 1-2 месяцев и другие) под контролем иммунограммы. Показано физиотерапевтическое лечение (электрическое поле УВЧ, микроволновая терапия).
Резекцию лёгкого производят в случае развития стойких ателектатических изменений в лёгких, тяжёлого лёгочного кровотечения либо у больных с локальными мешотчатыми бронхоэктазами. При цилиндрических бронхоэктазах тактику определяют в зависимости от выраженности клинических проявлений, объёма поражения, эффективности консервативной терапии При двусторонних бронхоэктазах удаляют наиболее пораженную часть легкого (с одной стороны).
Исход заболевания зависит от распространенности процесса и наличия осложнений. Умеренное поражение при условии систематического лечения обеспечивает длительный период компенсации и сохранение трудоспособности.
Первичная профилактика болезни заключается в правильном лечении пневмонии, особенно в детском возрасте, часто развивающихся на фоне инфекций (корь, коклюш, грипп). Вторичная профилактика заключается в рациональном образе жизни, лечении интеркуррентных инфекций, борьбе с очаговой инфекцией верхних дыхательных путей.
источник
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ АБСЦЕСС ЛЕГКОГО
Бронхоэктатическая болезнь (morbus bronchoectaticus) — заболевание, характеризующееся необратимым расширением и деформацией бронхов, сопровождающееся функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий). Распространенность ее среди населения составляет в настоящее время, по разным данным, 0,3—1,2%. Заболевание чаще всего развивается в детском и юношеском возрасте (5—25 лет). Чаще болеют мужчины.
Причины развития бронхоэктазии до настоящего времени нельзя считать достаточно выясненными. Врожденные бронхоэктазы: врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов. Приобретенные бронхоэктазы: Ингаляции веществ, вызывающих раздражение и острое воспаление дыхательных путей; Обструкция дыхательных путей опухолью, попадание инородных тел Желудочно-пищеводный рефлюкс Заболевания ДП: туберкулез, бронхопневмония, аспергиллез, коклюш, хронический обструктивный бронхит, иммунодефицитные состояния.
Патогенез БЭБ включает факторы, приводящие к развитию бронхоэктазий, и факторы, ведущие к их инфицированию. К развитию бронхоэктазий приводят: а) обтурационный ателектаз ( сдавление бронхов прикорневыми лимфоузлами в случае прикорневой пневмонии, туберкулезного бронхаденита ); б) снижение устойчивости стенок бронхов к действию бронходилатирующих сил (повышение внутрибронхиального давления при кашле, растяжение бронхов скапливающимся секретом и т.д.); в) развитие и прогрессирование воспалительного процесса ведет к дегенерации хрящевых пластинок, гладкой мышечной ткани с заменой фиброзной тканью и снижением устойчивости бронхов.
К инфицированию бронхоэктазов ведут следующие механизмы: а) нарушение откашливания, застой и инфицирование секрета в расширенных бронхах; б) нарушение функции системы местной бронхопульмональной защиты и иммунитета. Нагноительный процесс в бронхах способствует дальнейшему расширению бронхов. В дальнейшем уменьшается кровоток по легочным артериям, а сеть бронхиальных артерий гипертрофируется, происходит сброс крови из бронхиальных артерий в систему легочной артерии, что ведет к развитию легочной гипертензии.
БЭБ Нарушения бронхиальной проходимости с развитием обтурационных ателектазов (опухоль, гнойная пробка, инородное тело или отек слизистой оболочки, снижение активности сурфактанта ) Нагноительные процессы, возникающие дистальнее места обтурации бронхов Перенесенных заболеваний органов дыхания (острой пневмонии, кори, коклюша) Генетически обусловленная неполноценность стенки бронхов
Расширение бронхов и задержка бронхиального секрета способствуют развитию воспаления. В дальнейшем при прогрессировании последнего происходят необратимые изменения в стенках бронхов и развиваются бронхоэктазии.
Поверхностный бронхит Панбронхита и перибронхита Деформирующий бронхит БРОНХОЭКТАЗ
1. По происхождению: Первичные (врожденные) – около 6 % больных; Вторичные. 2. По форме: цилиндрические; мешотчатые; веретенообразные; смешанные. 3. По количеству: одиночные; множественные. 4. По распространенности процесса: односторонние двусторонние. 5. По клиническому течению (Зеленин Г.Ф., Гелылтейн Э.М.,1952): Бронхитическая стадия БЭБ; Стадия выраженных клинических изменений; Стадия осложнений.
1 Осложненная форма БЭБ характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность легочное сердце амилоидоз почек, печени, нефрит и др. Также длительное течение БЭБ может осложняться: железодефицитной анемией абсцессом легких эмпиемой плевры легочным кровотечением
В анамнезе у больных бронхоэктатической болезнью обычно отмечаются частые респираторные заболевания, бронхиты и повторные острые пневмонии, перенесенные подчас еще в раннем детском возрасте.
Основной жалобой больных является кашель с отделением слизисто-гнойной или гнойной мокроты. Мокрота, иногда с неприятным запахом, отходит большей частью утром, после пробуждения, а также при определенном («дренажном») положении тела (например, лежа на здоровом боку). Количество мокроты зависит от фазы заболевания и колеблется от 30 мл (в стадии ремиссии ) до 100—500 мл и более (в стадии обострения ).
Важным симптомом бронхоэктатической болезни служит кровохарканье, которое встречается у 25—34% больных. В ряде случаев (при так называемых сухих бронхоэктазах) кровохарканье может быть единственным симптомом заболевания. При обострении бронхоэктатической болезни могут отмечаться лихорадка, боли в грудной клетке (обычно при развитии перифокального воспаления легких), симптомы интоксикации (головная боль, потливость, плохой аппетит, похудание, быстрая утомляемость, снижение работоспособности). При сопутствующих обструктивном бронхите и эмфиземе легких наблюдается одышка.
При осмотре иногда выявляется отставание больных в физическом развитии (если бронхоэктазы сформировались в детском возрасте). В поздних стадиях заболевания с выраженной сопутствующей эмфиземой легких отмечаются одутловатость лица, цианоз, эмфизематозная форма грудной клетки. Могут изменяться концевые фаланги пальцев и форма ногтей, принимающие соответственно вид барабанных палочек и часовых стекол.
Данные, получаемые при перкуссии грудной клетки могут быть различными. Так, при наличии перифокальной пневмонии обнаруживается притупление перкуторного звука, при выраженной эмфиземе легких отмечаются коробочный звук, низкое расположение и уменьшение подвижности нижних краев легких, над крупными бронхоэктазами иногда определяется тимпанический звук. При аускультации выслушивается жесткое дыхание (в случае сопутствующего бронхита), при наличии эмфиземы — ослабленное везикулярное дыхание. Над областью бронхоэктазов определяются сухие и влажные (чаще мелко- и среднепузырчатые) хрипы. Клиническая картина. Физикальные данные
Бронхоэктазы необходимо заподозрить у любого больного со следующими симптомами: 1) хронический кашель и выделение мокроты; 2) кровохаркание; 3) рецидивирующие пневмонии; 4) тяжелая пневмония с затяжным течением и неполным клиническим выздоровлением (остаточный продолжительный кашель с мокротой); 5) Наличие постоянных влажных хрипов над любым участком легких.
ОАК (при обострении – лейкоцитоз с нейтрофильным сдвигом, повышение СОЭ, иногда анемия). Микроскопическое и бактериологическое исследование мокроты (имеет трехслойный характер: внизу – гной, в середине – серозная жидкость, сверху – слизисто-гнойная пена с большой примесью слюны). При бактериологическом исследовании выявляют — Haemophilus influenzae. Streptococcus pneumoniae, Staphylococcus aureus, анаэробы, микобактерии туберкулёза, грибы). Биохимический анализ крови (снижение α 1 -фракции глобулинов сыворотки крови, что свидетельствует о недостаточности α 1 -антитрипсина).
Рентгенография; Бронхография; Бронхоскопия; РКТ; Исследование функции внешнего дыхания.
Характерно: участки ателектаза, пневмосклероза, усиления брохолегочного рисунка в результате перибронхиального склероза и скопления в бронхах секрета, “трамвайные рейки” – “парные полоски” утолщенных стенок бронхов. Пораженный сегмент (доля) уменьшен в размерах, бронхи и сосуды в участке поражения сближены. Возможно смещение средостения в сторону поражения, высокое стояние диафрагмы. Рентгенография
Кольцевые тени (длинная стрелка) и «трамвайные рейки» (короткая стрелка).
Остается «золотым стандартом» диагностики бронхоэктазов. Бронхография бывает необходимой для уточнения диагноза и распространенности поражения, особенно в нетипичных случаях или при решении вопроса о целесообразности операции. Бронхографию проводят, когда состояние больного стабильно (вне обострения), а бронхи тщательно очищены.
Бронхоэктазы нижней доли правого легкого. Бронхограмма. Двусторонние бронхоэктазы. Бронхограмма.
Позволяет оценить выраженность бронхита, а также выявить типичный симптом расширения дистальных бронхов (признак Суля): опалесцирующие пузырьки воздуха в окружности заполненных гноем устьев бронхов (чаще базальных сегментов нижней доли). Кроме того, бронхоскопическое исследование позволяет взять содержимое бронхов на цитологическое, бактериологическое и микологическое исследование. Эндофото. Признак Суля.
РКТ высокого разрешения позволяет достоверно диагностировать бронхоэктазы, не диагностируемые даже при бронхографическом исследовании. Бронхоэктатические поражения часто локализованы в нижних долях.
Билатеральные мешковидные бронхоэктазы. Рентгеновская компьютерная томография
Выявление снижения показателей МВЛ, ЖЕЛ, ФЖЕЛ, свидетельствующие обычно о наличии сопутствующих обструктивного бронхита и эмфиземы легких.
Хронический бронхит Абсцесс легкого Туберкулез легкого Рак легкого ХОЗЛ (при выраженной деформации бронхов)
Помимо указания нозологии включает: Локализацию процессе (с указанием пораженных сегментов); Стадию процесса; Фазу течения (обострение или ремиссия); Осложнения.
Абсцесс легкого – неспецифическое воспаление легочной ткани, сопровождающееся ее расплавлением в виде ограниченного очага и образованием одной или нескольких гнойно-некротических полостей. У 10-15% больных возможен переход в хронический абсцесс, о чем можно говорить не ранее 2 месяцев от начала заболевания.
А. По патогенезу: аэрогенно-аспирационные; гематогенно-эмболические; травматические; септические. Б. По течению: острые; хронические. В. По локализации: центральные; периферические Г. По наличию осложнений: без осложнений; осложненные II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы). III. Распространенная гангрена.
Контактное распространение инфекции при эмпиеме плевры, поддиафрагмальном абсцессе Аспирационная пневмония Гнойные пневмонии с деструкцией лёгкого, вызванные Staphylococcus или S. P yogenes Инфаркт лёгкого Септические эмболы, попадающие гематогенным путём из очагов остеомиелита, отита, простатита Лимфогенное инфицирование при фурункулах верхней губы, флегмонах дна полости рта Распад раковой опухоли в лёгком.
•Алкоголизм • Употребление наркотиков • Эпилепсия • Лёгочные новообразования • Иммунодефицитные состояния • Сахарный диабет • Инородные тела дыхательных путей • Желудочно-пищеводный рефлюкс • Синусит • Операции на желудке и пищеводе.
Возбудители проникают в лёгочную паренхиму через дыхательные пути. Большую роль играет аспирация инфицированной слизи и слюны из носоглотки или желудочного содержимого при наркозе или у больных в коматозном состоянии, а также аспирация инородного тела. Развивается ателектаз вследствие закупорки бронха и создаются благоприятные условия для развития микробов и нагноительного процесса — так называемые аспирационные абсцессы.
1. Стади я формирования абсцесса до вскрытия его в бронх (стадия закрытого гнойника ). 2. Прорыв абсцесса. 3. Стадия открытого гнойника.
До прорыва гнойника в бронх отмечается: высокая температура, ознобы, про л ивные поты, сухой кашель с болями в грудной клетке на стороне поражения, свидетельствующими о раннем вовлечении в процесс плевральных листков, зловонный запах изо рта. Температурная кривая имеет характер ремитирующей, интермитирующей или гектической.
При осмотре: бледность и умеренный цианоз кожных покровов и видимых слизистых, иногда цианотический румянец, более выраженный на стороне поражения. Больные занимают вынужденное положение — на больной стороне. Отмечается тахипноэ до 30 -35 дыханий в минуту. поражённая сторона отстаёт в акте дыхания. При пальпации: определяется болезненность межрёберных промежутков над зоной развивающейся деструкции (симптом Крюкова). При аускультации: дыхание ослабленное везикулярное, могут быть мелкокалиберные и сухие хрипы за счёт перифокального воспаления, определяется шум трения плевры за счёт развития реактивного фибринозного плеврита.
ОАК: выраженный лейкоцитоз, с резким нейтрофилёзом и сдвигом влево, ускоренная СОЭ. При рентгенологическом исследовании определяется участок затемнения лёгочной ткани с нечёткими краями.
источник
Презентация была опубликована 4 года назад пользователемКонстантин Рявкин
1 Бронхоэктатическая болезнь Бронхоэктатическая болезнь
2 БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ — приобретенное (в ряде случаев врожденное) заболевание, характеризующееся хроническим нагноительным процессом в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах, преимущественно нижних отделов легких. Как правило бронхоэктатичская болезнь двусторонний процесс (55% в левом лёгком,45% в правом)
3 Врожденные Генетическая предрасположенность (повышенная восприимчивость к инфекциям) — болезнь Дунканов, синдром Швахмана – Дайемонда, муковисцидоз. Неподвижность реснитчатого эпителия при дефиците альфа – антитрипсина (синдром неподвижных ресничек). Дефекты бронхиального дерева (синдром Уильямся – Кембелла) Инородные тела Приобретенные ГЭРБ Обструкция опухолью Хронические инфекционные заболевания дыхательных путей (бронхиты, пневмонии, аспергиллез, туберкулез, коклюш, у больных СПИД. Факторы приводящие к развитию бронхоэктатической болезни.
4 Этиопатогенетическая классификация бронхоэктазов Врождённый бронхоэктаз Приобретённый бронхоэктаз Ателектатический бронхоэктаз бронхоэктаз, развивающийся в зоне обширных ателектазов лёгких и характеризующийся равномерным расширением многих бронхиальных ветвей из-за «эффекта клапана» в период неполного ателектаза; при этом паренхима лёгких приобретает вид пчелиных сот. Деструктивный бронхоэктаз (каверна бронхогенная, каверна бронхоэктатическая, каверна эндобронхитическая) как правило, мешотчатый бронхоэктаз, возникающий при нагноении бронха и окружающих его тканей Постбронхитический бронхоэктаз бронхоэктаз, возникающий в исходе хронического бронхита вследствие дистрофических изменений стенок бронхов или в исходе острого бронхита из-за гнойного расплавления стенки бронха или нарушений её тонуса Постстенотический бронхоэктаз бронхоэктаз, возникающий при бронхостенозе дистальнее места сужения бронха вследствие застоя слизи и атонии стенок Ретенционный бронхоэктаз бронхоэктаз, развивающийся вследствие потери тонуса стенки бронха или её растяжения бронхиальным секретом (например, при муковисцидозе)
5 Патогенез. I Поражение слизистой(клиники нет) обтурационный ателектаз. обтурационный ателектаз. снижение активности сурфактанта снижение активности сурфактанта сдавление податливых, а возможно, и врожденно неполноценных бронхов гиперплазированными прикорневыми лимфатическими узлами сдавление податливых, а возможно, и врожденно неполноценных бронхов гиперплазированными прикорневыми лимфатическими узлами длительная закупорка бронхов плотной слизистой пробкой при острых респираторных инфекциях длительная закупорка бронхов плотной слизистой пробкой при острых респираторных инфекциях повышение внутрибронхиального давления при кашле повышение внутрибронхиального давления при кашле растяжение бронхов скапливающимся секретом растяжение бронхов скапливающимся секретомII Поражение стенки бронха по всей толщине(повышение температуры, барабанные палочки — форма пальцев, дыхательная недостаточность) Расширение бронхов и задержка бронхиального секрета способствуют развитию воспаления. Расширение бронхов и задержка бронхиального секрета способствуют развитию воспаления. Перестройка слизистой оболочки с полной или частичной гибелью мерцательного эпителия и нарушением очистительной функции бронхов; Перестройка слизистой оболочки с полной или частичной гибелью мерцательного эпителия и нарушением очистительной функции бронхов; Дегенерация хрящевых пластинок, гладкой мышечной ткани с заменой фиброзной тканью и снижением устойчивости, способности выполнять основные функции. Дегенерация хрящевых пластинок, гладкой мышечной ткани с заменой фиброзной тканью и снижением устойчивости, способности выполнять основные функции. Хронизация инфекционно – воспалительного процесса. Хронизация инфекционно – воспалительного процесса.III Стадия гнойных осложнений в лёгких, поражения органов (легочное сердце, амилоидоз почек и т.д.). Бронхоэктазия приводит к нарушению механизма откашливания, застою и инфицированию секрета в расширенных бронхах, развитию хронически текущего, периодически обостряющегося нагноительного процесса. Нагноение сформировавшихся бронхоэктазов представляет собой сущность бронхоэктатической болезни.
6 Классификация. Анатомическая Варикозный (чёткообразный) бронхоэктаз чередование расширенных участков бронха с участками, имеющими нормальный просвет Веретенообразный бронхоэктаз расширенная часть просвета бронха постепенно переходит в бронх обычного калибра Мешотчатый бронхоэктаз Цилиндрический бронхоэктаз По распространенности процесса целесообразно различать одно- и двусторонние бронхоэктазии (с указанием точной локализации по сегментам). По клиническому течению выделяют три стадии бронхоэктатической болезни: I бронхитическую; II стадию выраженных клинических проявлений; III стадию осложнений
7 Клиническая картина. Жалобы и анамнез: Отмечают появление кашля с мокротой в детстве после перенесенных пневмоний, кори, коклюша или тяжелой формы гриппа и частые повторные пневмонии на протяжении последующего периода жизни. Отмечают появление кашля с мокротой в детстве после перенесенных пневмоний, кори, коклюша или тяжелой формы гриппа и частые повторные пневмонии на протяжении последующего периода жизни. Своеобразие жалоб и степень их выраженности: Своеобразие жалоб и степень их выраженности: а)количество выделяемой мокроты велико (за сутки мл), она отходит «полным ртом», иногда приобретает гнилостный характер; часто наблюдается кровохарканье до % пациентов; б)при задержке выделения мокроты температура тела становится фебрильной; в)больных беспокоят резкое похудение (нередко развивается канцерофобия), отсутствие аппетита; значительно выражены симптомы интоксикации. Активный воспалительный процесс протекает непрерывно или с частыми обострениями. Активный воспалительный процесс протекает непрерывно или с частыми обострениями.
8 Клиническая картина. Физикальные изменения: снижение массы тела, снижение массы тела, изменение ногтей (приобретают вид часовых стекол) и развитие пальцев в виде барабанных палочек; изменение ногтей (приобретают вид часовых стекол) и развитие пальцев в виде барабанных палочек; при обследовании органов дыхания прослушиваються не только мелкопузырчатые, но и среднепузырчатые хрипы; при обследовании органов дыхания прослушиваються не только мелкопузырчатые, но и среднепузырчатые хрипы; при перкуссии выявляется локальное укорочение перкуторного звука, на фоне коробочного звука эмфиземетозных легких при перкуссии выявляется локальное укорочение перкуторного звука, на фоне коробочного звука эмфиземетозных легких Бочкообразная грудная клетка Бочкообразная грудная клетка
9 Диагностика Рентгендиагностика На обзорных рентгенограммах видны грубая очаговая деформация легочного рисунка, кистевидные просветления, возможно объемное уменьшение доли или сегмента легкого со смещением средостения в сторону поражения. На обзорных рентгенограммах видны грубая очаговая деформация легочного рисунка, кистевидные просветления, возможно объемное уменьшение доли или сегмента легкого со смещением средостения в сторону поражения. При анализе рентгенологических данных необходимо учитывать, что для бронхоэктатической болезни характерна определенная локализация процесса; чаще всего поражаются базальные сегменты левого легкого и средняя доля правого легкого. При анализе рентгенологических данных необходимо учитывать, что для бронхоэктатической болезни характерна определенная локализация процесса; чаще всего поражаются базальные сегменты левого легкого и средняя доля правого легкого.
10 Компьютерная томография При КТ могут определяться участки карнификации, тонкостенные полости, цилиндрическое расширение дренирующего бронха. При КТ могут определяться участки карнификации, тонкостенные полости, цилиндрическое расширение дренирующего бронха.
11 Бронхография На бронхограммах выявляют патологию регионарных бронхов, уточняют сегментарную локализацию процесса и вид бронхоэктазов (цилиндрические, веретенообразные, мешотчатые).
12 Бронхоскопия Данные бронхоскопического исследования существенно помогают: в постановке окончательного диагноза в постановке окончательного диагноза в исключении (или выявлении) бронхогенного рака, в исключении (или выявлении) бронхогенного рака, в оценке степени активности воспалительного процесса (по выраженности гиперемии и отека слизистой оболочки, характеру и количеству секрета в бронхах). в оценке степени активности воспалительного процесса (по выраженности гиперемии и отека слизистой оболочки, характеру и количеству секрета в бронхах).
13 Дополнительные лабораторные исследования Мокрота при исследовании имеет трехслойный характер. Выявляется большое количество нейтрофильных лейкоцитов. Мокрота при исследовании имеет трехслойный характер. Выявляется большое количество нейтрофильных лейкоцитов. Бактериологическое исследование мокроты помогает определить характер микрофлоры. При посеве мокроты устанавливается также чувствительность микрофлоры к антибиотикам. Бактериологическое исследование мокроты помогает определить характер микрофлоры. При посеве мокроты устанавливается также чувствительность микрофлоры к антибиотикам. Роль клинического и биохимического анализов крови в оценке активности воспалительного процесса незначительна. Отмечают — (повышение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение содержания фибриногена, а 2-глобулинов, появление СРБ). Роль клинического и биохимического анализов крови в оценке активности воспалительного процесса незначительна. Отмечают — (повышение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение содержания фибриногена, а 2-глобулинов, появление СРБ). Бронхокинематография позволяет выделить бронхоэктазы с подвижными и «ригидными» стенками, отличить деформирующий бронхит от бронхоэктазии. Бронхокинематография позволяет выделить бронхоэктазы с подвижными и «ригидными» стенками, отличить деформирующий бронхит от бронхоэктазии. Серийная ангиопульмонография помогает определить анатомические изменения сосудов легких и выявить гемодинамические нарушения в малом круге кровообращения при различных формах бронхоэктатической болезни. Серийная ангиопульмонография помогает определить анатомические изменения сосудов легких и выявить гемодинамические нарушения в малом круге кровообращения при различных формах бронхоэктатической болезни. Бронхиальная артериография позволяет выявить шунтирование крови через патологически расширенные бронхиально — легочные анастомозы. Бронхиальная артериография позволяет выявить шунтирование крови через патологически расширенные бронхиально — легочные анастомозы. При сканировании легких обнаруживают выраженные нарушения капиллярного кровотока при бронхоэктатической болезни. При сканировании легких обнаруживают выраженные нарушения капиллярного кровотока при бронхоэктатической болезни. Всем больным проводится исследование функции внешнего дыхания (спирография и пневмотахография). Данные исследования помогают выявить и оценить степень выраженности бронхообструктивного синдрома и легочной (дыхательной) недостаточности. Всем больным проводится исследование функции внешнего дыхания (спирография и пневмотахография). Данные исследования помогают выявить и оценить степень выраженности бронхообструктивного синдрома и легочной (дыхательной) недостаточности.
14 Критерии постановки диагноза Диагноз бронхоэктатической болезни ставят при наличии определенных признаков: отчетливые указания на появление кашля с мокротой в детстве после перенесенного острого респираторного заболевания; отчетливые указания на появление кашля с мокротой в детстве после перенесенного острого респираторного заболевания; частые вспышки пневмоний одной и той же локализации; частые вспышки пневмоний одной и той же локализации; обнаружение стойко удерживающихся очагов влажных хрипов при физикальном обследовании в период ремиссии болезни; обнаружение стойко удерживающихся очагов влажных хрипов при физикальном обследовании в период ремиссии болезни; рентгенологические признаки грубой деформации легочного рисунка, как правило, в области нижних сегментов или средней доли правого легкого, томо — и бронхографические признаки бронхоэктазии. рентгенологические признаки грубой деформации легочного рисунка, как правило, в области нижних сегментов или средней доли правого легкого, томо — и бронхографические признаки бронхоэктазии.
15 Диффиренциальная диагностика ХОБЛ (КТ и бронхография) ХОБЛ (КТ и бронхография) Бронхиальные кисты кистовидных ателектазов (Бронхография с хорошим контрастированием кист) Бронхиальные кисты кистовидных ателектазов (Бронхография с хорошим контрастированием кист) Туберкулез (Бактериологическое исследование мокроты, КТ, наличие инфильтратов в легких) Туберкулез (Бактериологическое исследование мокроты, КТ, наличие инфильтратов в легких)
16 Формулировка развернутого клинического диагноза Указание нозологии, включает: 1) локализацию процесса (с указанием пораженных сегментов); 1) локализацию процесса (с указанием пораженных сегментов); 2) стадию процесса; 2) стадию процесса; 3) фазу течения (обострение или ремиссия); 4) осложнения. 4) осложнения.
17 Осложнения кровохарканье; кровохарканье; астматический компонент; астматический компонент; очаговая (перифокальная) пневмония; очаговая (перифокальная) пневмония; абсцесс легкого; абсцесс легкого; плеврит (эмпиема плевры); плеврит (эмпиема плевры); амилоидоз почек, реже селезенки и печени (учитывая эффективное лечение основного заболевания амилоидоз в настоящее время развивается на поздних этапах болезни и крайне редко); амилоидоз почек, реже селезенки и печени (учитывая эффективное лечение основного заболевания амилоидоз в настоящее время развивается на поздних этапах болезни и крайне редко); вторичный хронический бронхит. вторичный хронический бронхит. Последний является самым частым и обычно прогрессирующим осложнением, ведущим к дыхательной и легочно-сердечной недостаточности, нередко оказывающейся непосредственной причиной смерти больных. Причиной смерти может быть легочное кровотечение или хроническая почечная недостаточность как следствие вторичного амилоидоза почек.
18 Лечение. Консервативное лечение Главным звеном консервативного лечения является санация бронхиального дерева: а) Воздействие на гноеродную микрофлору (инстилляция антимикробных средств через трансназальный катетер, бронхоскоп); б) Выведение гнойного бронхиального содержимого и мокроты (дыхательная гимнастика, массаж грудной клетки, постуральный и бронхоскопический дренаж, применение муколитических средств). в) Диета с высокой энергетической ценностью (3000 ккал/сут), с повышенным содержанием белков и витаминов. г) Санаторно – курортное лечение
19 Антибактериальная терапия Как правило, длительность антибактериальной терапии составляет 710 дней. Препаратами выбора являются амоксициллин по 0,51 г 3 раза в сутки внутрь или амоксициллин/клавуланат по 0,625 г 3 раза в сутки. Препаратами выбора являются амоксициллин по 0,51 г 3 раза в сутки внутрь или амоксициллин/клавуланат по 0,625 г 3 раза в сутки. Альтернативными препаратами могут быть макролиды (кларитромицин по 0,5 г 2 раза в сутки, или рокситромицин по 0,15 г 2 раза в сутки, или азитромицин по 0,5 г 1 раз в сутки, или спирамицин по 1,5 млн ME 3 раза в сутки внутрь), респираторные фторхинолоны (левофлоксацин по 0,5 г 1 раз в сутки или моксифлоксацин по 0,4 г 1 раз в сутки внутрь). Альтернативными препаратами могут быть макролиды (кларитромицин по 0,5 г 2 раза в сутки, или рокситромицин по 0,15 г 2 раза в сутки, или азитромицин по 0,5 г 1 раз в сутки, или спирамицин по 1,5 млн ME 3 раза в сутки внутрь), респираторные фторхинолоны (левофлоксацин по 0,5 г 1 раз в сутки или моксифлоксацин по 0,4 г 1 раз в сутки внутрь).
20 Санация бронхов Лечебная бронхоскопия Лечебная бронхоскопия Микродренирование трахеи и бронхов (чрезкожная микротрахеостома) Микродренирование трахеи и бронхов (чрезкожная микротрахеостома) Постуральный дренаж (вибрационный массаж, классический массаж) Постуральный дренаж (вибрационный массаж, классический массаж) Дыхательная гимнастика Дыхательная гимнастика
21 Симптоматическая терапия. При непродуктивном сухом кашле назначают противокашлевые средства (кодеин, либексин, тусупрекс, глауцина гидрохлорид, стоптуссин, синекод и пр.); При непродуктивном сухом кашле назначают противокашлевые средства (кодеин, либексин, тусупрекс, глауцина гидрохлорид, стоптуссин, синекод и пр.); При затрудненном отхождении мокроты отхаркивающие (настой травы термопсиса, корень алтея и пр.) и муколитические препараты (мукалтин, лазолван, флуимуцил, халиксол, ацетилцистеин). При затрудненном отхождении мокроты отхаркивающие (настой травы термопсиса, корень алтея и пр.) и муколитические препараты (мукалтин, лазолван, флуимуцил, халиксол, ацетилцистеин). При обструкции препараты выбора – ипратропия бромид 40 мкг три раза в сутки с сальмотеролом ил и формотеролом. При обструкции препараты выбора – ипратропия бромид 40 мкг три раза в сутки с сальмотеролом ил и формотеролом. В случае плохой переносимости высокой температуры тела показаны жаропонижающие средства (анальгин, аспирин). В случае плохой переносимости высокой температуры тела показаны жаропонижающие средства (анальгин, аспирин). Наличие одышки и цианоза служит показанием к проведению кислородной терапии. Наличие одышки и цианоза служит показанием к проведению кислородной терапии. При выраженной интоксикации и деструкции легочного инфильтрата проводят дезинтоксикационную терапию (внутривенное введение реополиглюкина, гемодеза и других растворов). При выраженной интоксикации и деструкции легочного инфильтрата проводят дезинтоксикационную терапию (внутривенное введение реополиглюкина, гемодеза и других растворов). Аэрозольтерапия с использованием бронхолитических смесей отдельно или в комбинации с различными антибактериальными препаратами. Аэрозольтерапия с использованием бронхолитических смесей отдельно или в комбинации с различными антибактериальными препаратами.
22 Оперативное лечение радикальное лобэктомия, пульмонэктомия радикальное лобэктомия, пульмонэктомия паллиативное — перевязка или окклюзия лёгочных артерий паллиативное — перевязка или окклюзия лёгочных артерий Противопоказания к оперативному лечению: а)снижение ЖЕЛ ниже 50% а)снижение ЖЕЛ ниже 50% б)двустороннее поражение б)двустороннее поражение в)декомпенсация кровообращения в)декомпенсация кровообращения г)амилоидоз г)амилоидоз
23 Диспансеризация Бронхоэктатическая болезнь с локальными изменениями и редкими (не более 2 раз в год) обострениями требует следующих мероприятий: Осмотр терапевтом 3 раза в год. Осмотр пульмонологом, торакальным хирургом, ЛОР-врачом, стоматологом 1 раз в год; осмотр фтизиатром по показаниям. Обследование: общий анализ крови, анализ мокроты общий и на микобактерии туберкулёза, общий анализ мочи, флюорография 2 раза в год; биохимический анализ крови на показатели острой фазы воспаления, ЭКГ 1 раз в год; бронхоскопия, томография по показаниям; бактериологическое исследование мокроты с определением чувствительности к антибиотикам перед антибиотикотерапией. Противорецидивное лечение 2 раза в год (весной и осенью) при острой респираторной вирусной инфекции: антибактериальная и противовоспалительная терапия, позиционный дренаж, ЛФК, санация дыхательных путей, общеукрепляющая терапия, полноценное питание; санаторно-курортное лечение; решение вопросов трудоустройства.
24 Диспансеризация Бронхоэктатическая болезнь с распространёнными изменениями и частыми (более 3 раз в год) обострениями требует проведения следующих мероприятий: Осмотр терапевтом 4 раза в год; осмотры другими специалистами с частотой, указанной в предыдущей группе. Объём лабораторных обследований тот же, что в предыдущей группе. Кроме того, определяют концентрацию в крови общего белка, глюкозы, креатинина, мочевины, делают протеинограмму (1 раз в год). Противорецидивное лечение 2 раза в год (весной и осенью) при острой респираторной вирусной инфекции: антибактериальная и противовоспалительная терапия, позиционный дренаж, ЛФК, санация дыхательных путей, общеукрепляющая терапия, полноценное питание; санаторно-курортное лечение; решение вопросов трудоустройства.
25 Профилактика Первичная профилактика болезни заключается в правильном лечении острой пневмонии, особенно в детском возрасте, часто развивающихся на фоне инфекций (корь, коклюш, грипп), Первичная профилактика болезни заключается в правильном лечении острой пневмонии, особенно в детском возрасте, часто развивающихся на фоне инфекций (корь, коклюш, грипп), иммунизации против вирусных инфекций (гриппа, кори, коклюша), применение моновалентных и поливалентных бактериальных вакцин, например против пневмококков, гемофильной палочки Вторичная профилактика заключается в рациональном образе жизни, лечении интеркуррентных инфекций, борьбе с очаговой инфекцией верхних дыхательных путей Вторичная профилактика заключается в рациональном образе жизни, отказе от курения, лечении интеркуррентных инфекций, борьбе с очаговой инфекцией верхних дыхательных путей.
источник
Презентацию на тему Бронхоэктатическая болезнь можно скачать абсолютно бесплатно на нашем сайте. Предмет презентации : Медицина. Красочные слайды и илюстрации помогут вам заинтересовать своих одноклассников или аудиторию. Для просмотра содержимого презентации воспользуйтесь плеером, или если вы хотите скачать презентацию — нажмите на соответствующий текст под плеером. Презентация содержит 38 слайдов.
Бронхоэктическая болезнь (бронхоэктазы)
Выполнила: студентка IV курса, I мед. факультета, 26 дес. Петрук Н.С. Руководитель: Гарагуля А.А.
Бронхоэктатическая болезнь (morbus bronchoectaticus) — одна из основных форм хронических неспецифических заболеваний легких, характеризуется формированием бронхоэктазов (регионарных расширений бронхов) с последующим развитием в них хронического нагноительного процесса. Распространенность ее среди населения составляет в настоящее время, по разным данным, 0,3—1,2%. Заболевание чаще всего развивается в детском и юношеском возрасте (5—25 лет).
Нарушения бронхиальной проходимости с развитием обтурационных ателектазов (опухоль, гнойная пробка, инородное тело или отек слизистой оболочки, снижение активности сурфактанта)
Нагноительные процессы, возникающие дистальнее места обтурации бронхов
Перенесенных заболеваний органов дыхания (острой пневмонии, кори, коклюша)
Генетически обусловленная неполноценность стенки бронхов
Расширение бронхов и задержка бронхиального секрета способствуют развитию воспаления. В дальнейшем при прогрессировании последнего происходят необратимые изменения в стенках бронхов и развиваются бронхоэктазии.
Бронхоэктазы развиваются преимущественно мелких бронхах.
Размеры их варьируют от небольшого цилиндрического до большой полости.
Накопление слизи в бокаловидных клетках и железах.
1. По происхождению: Первичные (врожденные) – около 6% больных; Вторичные. 2. По форме: цилиндрические; мешотчатые; веретенообразные; смешанные. 3. По количеству: одиночные; множественные.
4. По распространенности процесса: односторонние двусторонние. 5. По клиническому течению (Зеленин Г.Ф., Гелылтейн Э.М.,1952): Бронхитическая стадия БЭБ; Стадия выраженных клинических изменений; Стадия осложнений.
Клиническая картина. Особенности анамнеза
В анамнезе у больных бронхоэктатической болезнью обычно отмечаются частые респираторные заболевания, бронхиты и повторные острые пневмонии, перенесенные подчас еще в раннем детском возрасте.
Клиническая картина. Жалобы
Основной жалобой больных является кашель с отделением слизисто-гнойной или гнойной мокроты. Мокрота, иногда с неприятным запахом, отходит большей частью утром, после пробуждения, а также при определенном («дренажном») положении тела (например, лежа на здоровом боку). Количество мокроты зависит от фазы заболевания и колеблется от 30 мл (в стадии ремиссии) до 100—500 мл и более (в стадии обострения).
Важным симптомом бронхоэктатической болезни служит кровохарканье, которое встречается у 25—34% больных. В ряде случаев (при так называемых сухих бронхоэктазах) кровохарканье может быть единственным симптомом заболевания. При обострении бронхоэктатической болезни могут отмечаться лихорадка, боли в грудной клетке (обычно при развитии перифокального воспаления легких), симптомы интоксикации (головная боль, потливость, плохой аппетит, похудание, быстрая утомляемость, снижение работоспособности). При сопутствующих обструктивном бронхите и эмфиземе легких наблюдается одышка.
Клиническая картина. Физикальные данные
При осмотре иногда выявляется отставание больных в физическом развитии (если бронхоэктазы сформировались в детском возрасте). В поздних стадиях заболевания с выраженной сопутствующей эмфиземой легких отмечаются одутловатость лица, цианоз, эмфизематозная форма грудной клетки. Могут изменяться концевые фаланги пальцев и форма ногтей, принимающие соответственно вид барабанных палочек и часовых стекол.
Данные, получаемые при перкуссии грудной клетки могут быть различными. Так, при наличии перифокальной пневмонии обнаруживается притупление перкуторного звука, при выраженной эмфиземе легких отмечаются коробочный звук, низкое расположение и уменьшение подвижности нижних краев легких, над крупными бронхоэктазами иногда определяется тимпанический звук. При аускультации выслушивается жесткое дыхание (в случае сопутствующего бронхита), при наличии эмфиземы — ослабленное везикулярное дыхание. Над областью бронхоэктазов определяются сухие и влажные (чаще мелко- и среднепузырчатые) хрипы.
Бронхоэктазы необходимо заподозрить у любого больного со следующими симптомами: 1) хронический кашель и выделение мокроты; 2) кровохаркание; 3) рецидивирующие пневмонии; 4) тяжелая пневмония с затяжным течением и неполным клиническим выздоравлением (остаточный продолжительный кашель с мокротой); 5) Наличие постоянны влажных хрипов над любым участком легких.
ОАК (при обострении – лейкоцитоз с нейтрофильным сдвигом, повышение СОЭ, иногда анемия). Микроскопическое и бактериологическое исследование мокроты (имеет трехслойный характер: внизу – гной, в середине – серозная жидкость, сверху – слизисто-гнойная пена с большой примесью слюны). При бактериологическом исследовании выявляют — Haemophilus influenzae. Streptococcus pneumoniae, Staphylococcus aureus, анаэробы, микобактерии туберкулёза, грибы). Биохимический анализ крови (снижение α1-фракции глобулинов сыворотки крови, что свидетельствует о недостаточности α1-антитрипсина).
Рентгенография; Бронхография; Бронхоскопия; РКТ; Исследование функции внешнего дыхания.
Характерно: участки ателектаза, пневмосклероза, усилеия брохолегочного рисунка в результате перибронхиального склероза и скопления в бронхах секрета, “трамвайные рейки” – “парные полоски” утолщенных стенок бронхов. Пораженный сегмент (доля) уменьшен в размерах, бронхи сосудов в участке поражения сближены. Возможно смещение средостения в сторону поражения, высокое стояние диафрагмы.
Кольцевые тени (длинная стрелка) и «трамвайные рейки» (короткая стрелка).
Остается «золотым стандартом» диагностики бронхоэктазов. Бронхография бывает необходимой для уточнения диагноза и распространенности поражения, особенно в нетипичных случаях или при решении вопроса о целесообразности операции. Бронхографию проводят, когда состояние больного стабильно (вне обострения), а бронхи тщательно очищены.
Бронхоэктазы нижней доли правого легкого. Бронхограмма.
Двусторонние бронхоэктазы. Бронхограмма.
Позволяет оценить выраженность бронхита, а также выявить типичный симптом расширения дистальных бронхов (признак Суля): опалесцирующие пузырьки воздуха в окружности заполненных гноем устьев бронхов (чаще базальных сегментов нижней доли). Кроме того, бронхоскопическое исследование позволяет взять содержимое бронхов на цитологическое, бактериологическое и микологическое исследование.
Рентгеновская компьютерная томография
РКТ высокого разрешения позволяет достоверно диагностировать бронхоэктазы, не диагностируемые даже при бронхографическом исследовании. Бронхоэктатические поражения часто локализованы в нижних долях.
Билатеральные мешковидные бронхоэктазы.
Исследование функции внешнего дыхания
Выявление снижения показателей МВЛ, ЖЕЛ, ФЖЕЛ, свидетельствующие обычно о наличии сопутствующих обструктивного бронхита и эмфиземы легких.
Хронический бронхит Абсцесс легкого Туберкулез легкого Рак легкого ХОЗЛ (при выраженной деформации бронхов)
Волнообразное течение с чередованием обострений (обычно весной и осенью) и ремиссий. Осложнения: легочные кровотечения; абсцесс легких и эмпиема плевры; развитие амилоидоза с поражением почек, печени. присоединение хронического обструктивного бронхита, эмфизема легких с последующим прогрессированием дыхательной и сердечной недостаточности.
Формулировка развернутого клинического диагноза
Помимо указания нозологии включает: Локализацию процессе (с указанием пораженных сегментов); Стадию процесса; Фазу течения (обострение или ремиссия); Осложнения.
1) Консервативное лечение: Санация бронхиального дерева. 2) Хирургическое лечение.
Санация бронхиального дерева
Пассивная: постуральный дренаж (не менее 2 раз в сутки); применение отхаркивающих средств и муколитических препаратов; дыхательная гимнастика, вибрационный массаж грудной клетки.
Активная: аспирация содержимого бронхов; промывание и последующее введение в бронхи лекарственных веществ; микродренирование трахеи и бронхов (чрескожная микротрахеостома).
Наиболее приемлем внутрибронхиальный путь введения антибиотиков через бронхоскоп или направленный катетер в разовой терапевтической дозе. Помимо антибактериальных препаратов (полусинтетические препараты группы пенициллина, тетрациклины и цефалоспорины) для эндобронхиального введения используют диоксидин 10 мл 1%-ного раствора, фурацилин 10 мл — 1:1000, фурагин, антисептические средства природного происхождения (хлорофиллипт). Так как мокрота обычно очень вязкая, в санирующий раствор добавляют муколитики (N-ацетилцистеин) Санационные бронхоскопии выполняют через день, 8–10 санаций на курс лечения.
Применяют также комплекс мер, способствующих нормализации общей и легочной реактивности: переливание альбумина, интралипида, использование иммуномодуляторов (декарис 50-75мг 2 раза в день 2 дня подряд еженедельно в течение 1-2 месяцев и другие) под контролем иммунограммы. Показано физиотерапевтическое лечение (электрическое поле УВЧ, микроволновая терапия).
Резекцию лёгкого производят в случае развития стойких ателектатических изменений в лёгких, тяжёлого лёгочного кровотечения либо у больных с локальными мешотчатыми бронхоэктазами. При цилиндрических бронхоэктазах тактику определяют в зависимости от выраженности клинических проявлений, объёма поражения, эффективности консервативной терапии При двусторонних бронхоэктазах удаляют наиболее пораженную часть легкого (с одной стороны).
Исход заболевания зависит от распространенности процесса и наличия осложнений. Умеренное поражение при условии систематического лечения обеспечивает длительный период компенсации и сохранение трудоспособности.
Первичная профилактика болезни заключается в правильном лечении пневмонии, особенно в детском возрасте, часто развивающихся на фоне инфекций (корь, коклюш, грипп). Вторичная профилактика заключается в рациональном образе жизни, лечении интеркуррентных инфекций, борьбе с очаговой инфекцией верхних дыхательных путей.
источник
презентация на тему: Абсцесс легкого, специальность лечебное дело, 2 курс
Вяземский медицинский колледж имени Мухина
- Абсцесс легкого– неспецифическое воспаление легочной ткани, сопровождающееся ее расплавлением в виде ограниченного очага и образованием одной или нескольких гнойно-некротических полостей. У 10-15% больных возможен переход в хронический абсцесс, о чем можно говорить не ранее 2 месяцев от начала заболевания.
- Возбудители проникают в лёгочную паренхиму через дыхательные пути. Источником микрофлоры является носовая полость и носоглотка.
- Большую роль играет аспирация инфицированной слизи и слюны из носоглотки или желудочного содержимого при наркозе или у больных в коматозном состоянии, а также аспирация инородного тела.
- При этом развивается ателектаз вследствие закупорки бронха и создаются благоприятные условия для развития микробов и нагноительного процесса — так называемые аспирационные абсцессы.
КЛАССИФИКАЦИЯ АБСЦЕССА ЛЕГКИХ
- А. По патогенезу:
- аэрогенно-аспирационные;
- гематогенно-эмболические;
- травматические;
- септические.
- Б. По течению:
- острые;
- хронические.
- В. По локализации:
- центральные;
- периферические
- Г. По наличию осложнений:
- без осложнений;
- осложненные
- II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы).
- III. Распространенная гангрена.
- Общее тяжелое состояние больного: температура тела гектическая, ознобы, выраженная интоксикация, похудание, отсутствие аппетита.
- Боли в груди на стороне поражения, усиливающиеся при кашле.
- При перкуссии над зоной поражения тупой звук и болезненность, при надавливании стетоскопом на межреберье в этой области появляется кашель. При быстром распаде некротизированной ткани зона притупления увеличивается, на ее фоне появляются участки более высокого звука.
- При аускультации дыхание над зоной поражения ослабленное или бронхиальное.
- После прорыва в бронх появляется кашель с отхождением зловонной мокроты грязно-серого цвета в большом количестве (до 1 литра и больше). Прослушиваются влажные хрипы над очагом поражения.
1. Стади я формирования абсцесса до вскрытия его в бронх (стадия закрытого гнойника ) .
3. Стадия открытого гнойника.
Для постановки диагноза проводят:
— лабораторные исследования крови, микроскопию мокроты и плевральной жидкости.
— рентгенологическое исследование органов грудной клетки в прямой и боковой проекциях.
— бронхоскопию с аспирацией гноя для определения микрофлоры и её чувствительности к антибиотикам.
Дифференциальный диагноз проводят с раком легкого, туберкулезом, бронхоэктазами, грибковыми лёгочными инфекциями.
- Использование только бактерицидных антибиотиков (пенициллины, цефалоспорины, аминогликозиды, возможно добавление метронидазола).
- Не менее 2 препаратов одновременно.
- Введение только парентеральное, часть дозы – в системе.
- Дозы субмаксимальные или максимальные.
- Длительность лечения 6 недель.
Виды операций при абсцессах легкого:
- Одномоментная пневмотомия (при наличии сращений между висцеральным и париетальным листками плевры над полостью абсцесса).
- Двухмоментная пневмотомия (при отсутствии сращений).
- Дренирование абсцесса после пункции через грудную стенку или введение дренажа с помощью троакара.
- Удаление доли или всего лёгкого (при хронических абсцессах).
источник
Бронхоэктатическая болезнь – это заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Основным проявлением бронхоэктатической болезни является постоянный кашель, сопровождающийся выделением гнойной мокроты. Возможно кровохарканье и даже развитие легочного кровотечения. Со временем бронхоэктатическая болезнь может приводить к дыхательной недостаточности и анемии, у детей — к отставанию в физическом развитии. Диагностический алгоритм включает физикальное обследование пациента, аускультацию легких, рентгенографию органов грудной полости, бронхоскопию, анализ мокроты, бронхографию, исследование ФВД. Лечение бронхоэктатической болезни направлено на купирование гнойно-воспалительного процесса внутри бронхов и санацию бронхиального дерева.
Бронхоэктатическая болезнь (БЭБ) – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий). Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Заболевание протекает в виде рецидивирующих бронхолегочных инфекций и сопровождается постоянным кашлем с мокротой. Поражение бронхов при бронхоэктатической болезни может ограничиваться одним сегментом или долей легкого либо быть распространенным.
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов. Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте – бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого. Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются. Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок. Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые – более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически. С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь. Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Согласно общепринятой классификации бронхоэктазы различаются:
- по виду деформации бронхов – мешотчатые, цилиндрические, веретенообразные и смешанные;
- по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
- по фазе течения бронхоэктатической болезни – обострение и ремиссия;
- по состоянию паренхимы заинтересованного отдела легкого – ателектатические и не сопровождающиеся ателектазом;
- по причинам развития – первичные (врожденные) и вторичные (приобретенные);
- по клинической форме бронхоэктатической болезни – легкая, выраженная и тяжелая формы.
- Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
- Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
- При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом). Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты. Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов – легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма. У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей. Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты. Даже вне обострения бронхоэктатической болезни сохраняется продуктивный влажный кашель с мокротой.
Осложненное течение бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
При физикальном исследовании легких при бронхоэктатической болезни отмечается отставание подвижности легких в дыхании и притупление перкуторного звука на пораженной стороне. Аускультативная картина при бронхоэктатической болезни характеризуется ослабленным дыханием, массой разнокалиберных (мелко-, средне- и крупнопузырчатых) влажных хрипов, обычно в нижних отделах легких, уменьшающихся после откашливания мокроты. При наличии бронхоспастического компонента присоединяются свистящие сухие хрипы.
На прямой и боковой проекции рентгенограммы легких у пациентов с бронхоэктатической болезнью обнаруживаются деформация и ячеистость легочного рисунка, участки ателектазов, уменьшение в объеме пораженного сегмента или доли. Эндоскопическое исследование бронхов – бронхоскопия – позволяет выявить обильный, вязкий гнойный секрет, взять материал на цитологию и баканализ, установить источник кровотечения, а также провести санацию бронхиального дерева для подготовки к следующему диагностическому этапу – бронхографии.
Бронхография (контрастное рентгенологическое исследование бронхов) является самым достоверным диагностическим методом при бронхоэктатической болезни. Она позволяет уточнить степень распространенности бронхоэктазов, их локализацию, форму. Бронхография у взрослых пациентов проводится в под местной анестезией, у детей – под общим наркозом. С помощью введенного в бронхиальное дерево мягкого катетера происходит заполнение бронхов контрастным веществом с последующим рентгенологическим контролем и серией снимков. При бронхографии выявляется деформация, сближение бронхов, их цилиндрические, мешотчатые или веретенообразные расширения, отсутствие контрастирования ветвей бронхов, расположенных дистальнее бронхоэктазов. Для диагностики степени дыхательной недостаточности пациенту с бронхоэктатической болезнью проводят исследования дыхательной функции: спирометрию и пикфлоуметрию.
В периоды обострений бронхоэктатической болезни основные лечебные мероприятия направлены на санацию бронхов и подавление гнойно-воспалительного процесса в бронхиальном дереве. С этой целью проводится антибиотикотерапия и бронхоскопический дренаж. Применение антибиотиков возможно как парентерально (внутривенно, внутримышечно), так и эндобронхиально при проведении санационной бронхоскопии. Для лечения хронических воспалительных процессов бронхов применяют цефалоспорины (цефтриаксон, цефазолин, цефотаксим и др.), полусинтетические пенициллины (ампициллин, оксациллин), гентамицин.
При бронхоэктатической болезни дренаж бронхиального дерева осуществляется также приданием пациенту положения в кровати с приподнятым ножным концом, облегчающего отхождение мокроты. Для улучшения эвакуации мокроты назначаются отхаркивающие средства, щелочное питье, массаж грудной клетки, дыхательная гимнастика, ингаляции, лекарственный электрофорез на грудную клетку.
Часто при бронхоэктатической болезни прибегают к проведению бронхоальвеолярного лаважа (промывания бронхов) и отсасыванию гнойного секрета с помощью бронхоскопа. Лечебная бронхоскопия позволяет не только промыть бронхи и удалить гнойный секрет, но и ввести в бронхиальное дерево антибиотики, муколитики, бронхолитики, применить ультразвуковую санацию.
Питание пациентов с бронхоэктатической болезнью должно быть полноценным, обогащенным белком и витаминами. В рацион дополнительно включаются мясо, рыба, творог, овощи, соки, фрукты. Вне обострений бронхоэктатической болезни показаны занятия дыхательной гимнастикой, прием отхаркивающих трав, санаторно-курортная реабилитация.
При отсутствии противопоказаний (легочного сердца, двусторонних бронхоэктазов и др.) показано хирургическое лечение бронхоэктатической болезни — удаление измененной доли легкого (лобэктомия). Иногда оперативное лечение бронхоэктатической болезни проводится по жизненным показаниям (в случае тяжелого, непрекращающегося кровотечения).
Оперативное удаление бронхоэктазов в ряде случаев приводит к полному выздоровлению. Регулярные курсы противовоспалительной терапии позволяют достичь длительной ремиссии. Обострения бронхоэктатической болезни могут возникать в сырое, холодное время года, при переохлаждении, после простудных заболеваний. При отсутствии лечения бронхоэктатической болезни и ее осложненном варианте течения прогноз неблагоприятен. Тяжелое длительное течение бронхоэктатической болезни приводит к инвалидизации.
Профилактика развития бронхоэктатической болезни предполагает диспансерное наблюдение пульмонолога за больными с хроническими бронхитами и пневмосклерозом, их своевременное и адекватное лечение, исключение вредных факторов (курения, производственных и пылевых вредностей), закаливание. С целью предупреждения обострений бронхоэктатической болезни необходима своевременная санация придаточных пазух носа при синуситах и полости рта при заболеваниях зубо-челюстной системы.
источник