Воспаление яйцеводов (маточных труб) вызывают бактерии. Обычно сначала возникает воспаление маточных труб, позже оно охватывает и яичники. Чаще воспаляется один яйцевод, одновременное поражение обеих маточных труб наблюдается значительно реже.
- Сильные боли в области живота, которые могут распространяться в спину.
- Бели — гнойные или слизистые выделения.
- Высокая температура.
- Периодически возникающие боли в области живота, независящие от менструации.
Болезнь начинается с воспаления слизистой оболочки, покрывающей яйцевод изнутри. Затем воспалительный процесс охватывает мышечную оболочку и, наконец, весь яйцевод, иногда он может соединиться с яичником и маткой. При опухании слизистой оболочки яйцевода или при скоплении в нем гноя просвет маточных труб закрывается. Происходит нарушение менструаций, воспалительный процесс может распространиться и на другие органы, например, мочевой пузырь или кишечник. Возможно возникновение перитонита. При остром воспалении придатков матки возникают резкие боли в нижней части живота и повышается температура. При отсутствии лечения острое воспаление может перейти в хроническую форму: боли возникают только периодически, однако яйцевод так и остается опухшим. Если спаялись внутренние поверхности обеих маточных труб, у женщины может развиться бесплодие.
Болезнь вызывают возбудители, попавшие в матку и маточные трубы через влагалище (чаще с кровью и лимфой) из очагов инфекции, находящихся в брюшной полости, например, воспаление кишок. Воспаление яичников вызывают и микобактерии туберкулеза. Причиной воспаления может быть и т.н. восходящая инфекция из матки. Ею можно заразиться во время гинекологических процедур. Возбудители, вызывающие гноение, попадают в матку и яйцеводы. Заболевание может быть вызвано и возбудителями гонореи (триппера) — гоноккоками, заражение происходит при половом сношении.
Если воспаление маточных труб не лечить, возбудители болезни могут проникнуть еще дальше — в яичник, образуется абсцесс, что может привести к гнойному воспалению яйцевода. Иногда происходит спайка маточных труб с близлежащими тканями и органами (яичником, маткой, мочевым пузырем).
При аднексите, обычно вызываемом бактериями, необходимо лечение антибиотиками. Для уменьшения опухания яйцевода назначают противовоспалительные лекарства. На живот кладут мешочек со льдом. Когда боль утихнет, пациентке требуется тепло. Абсцесс необходимо оперировать. Во время операции часто приходится удалять и яйцевод, и яичник.
Если появляются гнойные или слизистые выделения из влагалища (бели), необходимо срочно обращаться к гинекологу. При периодических длительных болях в области живота и особенно при повышении температуры незамедлительно обращайтесь к врачу.
Врач с помощью пальпации обеими руками (одной через влагалище, другой через переднюю брюшную стенку) почти всегда может точно установить воспаление яйцевода. Воспаленный яйцевод в 2-3 раза толще обычного. Пациентка испытывает боль при ощупывании. Диагноз подтверждает анализ крови и мазок. Врач выполнит и другие исследования, которые помогут выяснить возможную причину увеличения яичника (беременность, опухоль). Обязательно проведет эхоскопию малого таза. В тяжелых случаях необходима госпитализация.
При отсутствии своевременного лечения воспаление опасно, ведь оно может распространиться и на другие органы.
От проникновения инфекции уберечься достаточно сложно. Необходимо соблюдать правила личной гигиены (особенно в период менструаций), стараться не простужаться и не переутомляться. При возникновении воспалительного процесса необходимо как можно скорее обратиться к врачу-гинекологу.
источник
Среди множества гинекологических патологий одно из первых мест занимают воспалительные заболевания половых органов. С такими проблемами в женскую консультацию обращается примерно 70% представительниц слабого пола. Из всех разновидностей воспалительных процессов очень часто у женщин наблюдается такое гнойное образование, как абсцесс яичников. Факторами развития этого воспаления являются снижение иммунитета, неблагоприятная экологическая обстановка, беспорядочные половые контакты.
Основная опасность данной патологии заключается в том, что нередко заболевание протекает в скрытой форме. Женщина чувствует, что у нее что-то не в порядке, но подчас не придает этому большого значения в надежде на скорое самостоятельное выздоровление. Многие игнорируют посещение врача-гинеколога, поэтому процент болеющих воспалениями половых органов, возможно, значительно больше.
По мнению гинекологов, абсцесс начинается из-за разрыва фолликула, либо желтого тела, в результате чего возникает гнойное воспаление маточных труб. Как правило, причинами воспалительного процесса являются последствия аборта или хирургического вмешательства. Первоначально размеры абсцесса довольно незначительны, но в процессе развития заболевания гнойное образование захватывает прилегающие области – угол матки, сальник, близлежащий участок кишки и, конечно, яичник.
При неоказании своевременной медицинской помощи последствия могут быть весьма плачевны. Воспалительный процесс будет расширяться, затрагивать другие органы и может привести к перитониту. Обычно абсцесс бывает односторонним. Однако в случае значительного снижения иммунитета и наличия вирулентной инфекции воспалительный процесс имеет свойство распространяться вглубь яичника. При этом образуется гнойный мешок, который постепенно разрастается. Болезнетворные бактерии уничтожают перегородку, разделяющую яичник и маточную трубу. Она буквально растворяется. В результате происходит слияние гнойных полостей маточной трубы и яичника. Область воспаления становится внушительных размеров, начинается тубоовариальный абсцесс, который переходит в тяжелое хроническое заболевание под названием оофорит.
Чаще всего абсцесс, или гнойное поражение яичника, встречается у женщин молодого репродуктивного возраста. Симптомы заболевания могут проявиться в течение двух недель (иногда уже на 3-й день) после хирургического аборта или операции на органах малого таза. Основной симптом абсцесса – это болевые ощущения в области живота. Сначала боли имеют ноющий характер, затем постепенно усиливаются. Случается, что женщина сразу испытывает острую сильную боль. Это является показателем того, что болезнь запущена и назревает разрыв абсцесса.
Боли в животе – главный настораживающий признак возникновения абсцесса. Остальные проявления нездоровья выражены минимально. Одни женщины жалуются на общее недомогание, другие на повышение температуры тела, озноб, потерю аппетита. Иногда плохое самочувствие сопровождается сильным сердцебиением – тахикардией. Необходимо отметить, что такие проявления, как тошнота и рвота, для данного заболевания не характерны. Они возникают только при осложнении абсцесса – перитоните.
При первых признаках заболевания необходимо немедленно обращаться к врачу. В зависимости от степени протекания воспалительного процесса исследование живота пострадавшей женщины дает различные результаты. В частности, при начальной фазе протекания болезни боль локализуется в одном из нижних отделов живота. Если абсцесс находится в уже запущенном состоянии, боль пальпируется по всему животу. Со всей своей неизбежностью начинают проявляться признаки перитонита. Иногда врач может нащупать опухолевое новообразование.
Для лечения данной патологии применяют лапаротомию (метод вскрытия брюшной полости) и прием антибиотиков (гентамицин, клиндамицин, хлорамфеникол и др.). Использование только антибиотиков противопоказано, поскольку может произойти вскрытие абсцесса непосредственно в брюшную полость. При лапаротомии удаляются, как правило, пораженные придатки. По поводу удаления матки решение принимает врач в индивидуальном порядке.
Абсцесс яичников обычно лечится успешно, но сохранение репродуктивной функции женщины становится крайне ограниченным. Берегите себя!
источник
Абсцесс яичника – это полость (образование), в которой содержится гной. Возникает после разрыва фолликула, при этом соседние органы также подвергаются реактивным изменениям. Гнойник сливается с другими новообразованиями и вырастает до больших размеров.
Опасная особенность абсцесса яичников – это скрытая форма течения болезни. Развитие воспаления в организме не проявляет признаков, по которым можно самостоятельно определить наличие патологии. Но женская интуиция довольно хорошо развита и может ощущать, что организм имеет проблемы. Придавать этому значение женщина не будет, надеясь, что скоро чувство «тревоги» самостоятельно исчезнет.
Чтобы лечащий врач смог поставить точный диагноз и определить истинную причину развития абсцесса яичников, следует пройти обследование и провести диагностические мероприятия. Перед началом осмотра гинеколог опрашивает пациентку с целью установления основных симптомов, времени их начала, определения интенсивности и основных характеристик воспаления. Пациентка обязана уведомить врача о ранее проведенных хирургических операциях и наличии острых либо хронических заболеваниях. Специалистом проводится подсчет регулярности менструального цикла.
Следующий этап обследования – осмотр гинекологом. Проводится пальпация влагалища и шейки матки, производится забор материалов для выполнения анализов. При наличии абсцесса у женщины:
- слизистая оболочка влагалища раздражена и имеет покраснения;
- на внутренних стенках влагалища видны язвенные образования небольших размеров;
- видимая часть шейки матки болезненна и имеет отечный вид;
- задним сводом влагалища производятся выделения пенистой либо гнойной консистенции;
- при мануальной пальпации прощупываются увеличенные и болезненные яичники.
Третий этап диагностирования гнойного образования в придатках представляет собой ультразвуковое исследование органов малого таза. Если в организме произошли патологические изменения, то на УЗИ будет выявлено:
- увеличенные в размере яичники;
- воспаление матки;
- утолщение, временная непроходимость маточных труб.
Наиболее распространенные причины развития гнойного образования яичника:
- половые инфекции: сифилис, хламидиоз, гонорея, микоплазмоз;
- поражение детородного органа вирусным заболеванием — СПИД, гепатит, генитальный герпес;
- заболевание органов малого таза (в частности маточных труб) генитальным туберкулезом – вторичное заражение. Возникает при зараженных туберкулезом легких или кишечника;
- повреждение (в результате вторжения в полость инородного предмета) матки и маточных труб;
- развитие воспалительного процесса соседних с яичником органов.
Благоприятными условиями для развития заболевания считаются низкий уровень иммунной защиты организма, плохое состояние экологии района, в котором живет женщина.
Общие симптомы абсцесса яичника:
- болевые ощущения в нижней части живота разной интенсивности: колющие, режущие, резкие, тупые или вялопротекающие;
- усиление симптомов с течением времени. Первые 1-2 недели — боль односторонняя, вялотекущая, появляется редко. Позже – резкая колющая, затем – беспрерывная ноющая;
- лихорадка, головокружение, повышенная температура тела около 40 градусов в случае длительного течения острой формы абсцесса. При хроническом течении заболевания температура останется в норме;
- нарушение менструального цикла;
- мажущие выделения из половых путей.
Из-за большой вероятности разрыва абсцесса яичника и выброса содержимого в брюшную полость, что может вызвать смертельный исход, терапия одними антибиотиками запрещена. Для нейтрализации флоры, которая способствует развитию воспалительного процесса в организме, специалисты назначают такие препараты:
- Пенициллин.
- Гентамицин.
- Хлорамфеникол.
- Клиндамицин.
Действенным средством для лечения абсцесса яичников, который неоднократно доказал свою эффективность, является Доксициклин. Препарат способствует снижению гнойного процесса путем блокирования синтеза белков микроорганизмов, которые являются патогенными, т. е. блокирует развитие воспаления. Лекарство существует уже длительное время и имеет широкий спектр действия, привлекая своей универсальностью.
источник
Абсцесс яичника – это гнойное новообразование в зоне мочеполовой системы, возникающее вследствие разрыва фолликула. При появлении патологии, ближайшие органы повреждаются. Это сопровождается болевым синдромом.
По мере увеличения гнойника, дискомфорт становится более выраженным. Чтобы не столкнуться с проблемой репродуктивной дисфункции, женщина должна вовремя определить у себя абсцесс. Для этого нужно пройти гинекологическое обследование.
Медицинское определение наличия этой болезни начинается со сбора анамнеза. Гинеколог должен узнать, когда стала проявляться тревожная симптоматика, что на это повлияло и т. д. Далее ему необходимо определить интенсивность воспалительного процесса.
Будьте с доктором максимально честны. Не стоит пытаться утаить проявление какого-либо симптома, так как это создаст препятствие для постановки точного диагноза.
Абсцесс яичника и фаллопиевых труб всегда сопровождается сбоем месячного цикла. Поэтому прежде, чем поставить диагноз, доктор должен проанализировать регулярность десквамации (отделения маточного эндометрия).
После этого начинается осмотр. Гинеколог проводит пальпацию маточной шейки и влагалища. Собирается материал для дальнейшего анализа. Опытный врач сможет сразу определить у пациентки абсцесс по таким признакам:
- небольшие язвы на слизистой оболочке влагалища;
- покраснение, шелушение;
- отек маточной шейки;
- гнойная, пенистая секреция.
Кроме этого, при мануальной пальпации, больная ощущает сильнейший дискомфорт в области яичников. Если доктор подозревает абсцесс, то далее проводится УЗИ (ультразвуковое исследование).
Этот метод диагностики поможет проанализировать:
- Размер яичников и матки.
- Причину непроходимости маточных труб.
- Появление патологических выделений.
- Причину утолщения маточной стенки.
При запущенном абсцессе, в целях диагностики проводится лапароскопия. Это один из методов хирургического вмешательства, состоящий в проделывании небольших проколов в полости яичника и введением в них камеры.
Базовый симптом этого заболевания – сильная боль внизу живота. При запущенной стадии недуга, терпеть её не представляется возможным. Характер дискомфорта разный: колющий, режущий, ноющий.
Акустические признаки абсцесса яичников:
- головокружение;
- лихорадка;
- сбой менструального цикла;
- повышение температуры тела;
- пенистые и гнойные выделения из влагалища;
- сокращение стенок половых органов;
- отек и зуд слизистой влагалища.
При обострении недуга, женщина испытывает сильную боль при мочеиспускании, сопровождающуюся жжением.
Интенсивность проявления симптомов абсцесса яичников зависит от размера гнойника. Если болезнь не диагностировать вовремя, он может вырасти до 10 см и даже лопнуть. В данном случае, девушка столкнется с сильнейшей болью в брюшной полости.
Чаще всего, гнойное новообразование появляется на правом яичнике. Гинеколог может нащупать его при пальпации.
Абсцесс яичников нередко возникает, как послеоперационное осложнение. В данном случае, его симптоматика проявляется в первую неделю после хирургического вмешательства. Другие причины патологии:
- Вирусное поражение органов малого таза: ВИЧ, генитальный герпес, сифилис, гепатит и др.
- Оседание на слизистой влагалища инфекции, передающейся половым путем: хламидиоз, микоплазмоз, трипер и др.
- Повреждение тканевой поверхности маточных труб или матки. Это часто случается при вторжении в половую зону инородных предметов.
- Развитие болезни малого таза, например, генитального туберкулеза.
- Воспаление яичников.
Гинекологи часто диагностируют абсцесс яичников беременным женщинам. Точно определить, почему эта категория лиц находится в группе риска данной патологии, медикам не удалось.
Доказано, что снижение естественной защиты организма повышает вероятность образования в мочеполовой зоне гнойных абсцессов. Поэтому, укрепление иммунитета – лучшая профилактика развития этого заболевания.
Если болезнь поздно диагностировали, то вероятность того, что абсцесс разорвется и это приведет к забросу его содержимого в брюшную полость, очень высока. Поэтому, чтобы избежать летального исхода, нужно принимать антибиотики.
Главная терапевтическая задача – нейтрализовать активность патогенной микрофлоры, стимулирующей рост гнойного образования. Для её достижения, пациентке назначают:
- Гентамицин;
- Клиндамицин;
- Доксицилин;
- Пенициллин;
- Хлорамфеникол.
Принимать эти медикаменты нужно строго по врачебному предписанию. Их активные компоненты оказывают на очаг поражения бактерицидное и противовоспалительное действие. Достичь лечебного эффекта без медикаментозной терапии не получится.
Но если абсцесс яичников был диагностирован поздно, то избавиться от него без хирургического вмешательства не удастся. Проводится оно методом дренирования. Хирурги удаляют пораженные придатки, вычищая гной. Реже пациентке вырезают матку.
Если вы столкнулись с проявлением первых признаков абсцесса яичников, а именно, болью внизу живота, нарушением месячного цикла, регулярным головокружением и болезненным мочеиспусканием, не стоит откладывать поход к гинекологу. Помните, что ранняя диагностика недуга – это гарантия безоперационного избавления от него.
источник
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами. Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии. При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%. Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью. В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы. До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий. Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью. В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны. Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны. Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула. За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Симптоматика тубоовариального абсцесса сходна с проявлениями других состояний, при которых наблюдаются признаки «острого живота». Поэтому с учетом высокой вероятности осложненного течения инфекционно-воспалительного процесса диагностический поиск направлен на быстрое подтверждение или исключение патологии. Наиболее информативными методами являются:
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Инвазивные методы (пункцию заднего свода влагалища, лапароскопию) применяют ограничено из-за распространенного спаечного процесса и риска повредить капсулу тубоовариального абсцесса. Косвенным подтверждением острого воспалительного процесса служат характерные изменения общего анализа крови: увеличение количества лейкоцитов, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. Рекомендовано проведение теста на беременность, микробиологическое исследование мазка на гонорею и хламидиоз. Заболевание дифференцируют с сальпингоофоритом, разрывом кисты яичника или перекрутом ее ножки, внематочной беременностью, септическим абортом, аппендицитом, острым холециститом, дивертикулитом, пиелонефритом, приступом мочекаменной болезни, перитонитом, кишечной непроходимостью, другой острой хирургической патологией. К постановке диагноза привлекают хирурга, уролога, онколога, инфекциониста, анестезиолога-реаниматолога.
При подозрении на гнойное расплавление маточных придатков показана экстренная госпитализация, обеспечение покоя и постельного режима. При стабильных показателях пульса и давления, размерах конгломерата до 9 см, наличии у пациентки репродуктивных планов показана консервативная терапия, позволяющая в 75% случаев отказаться от проведения операции. Для лечения тубоовариальных гнойных образований рекомендованы:
- Антибиотикотерапия. При выборе препарата желательно учитывать чувствительность возбудителя. Но поскольку заболевание обычно вызвано полимикробной ассоциацией, еще до получения результатов бактериологического посева мазка с антибиотикограммой назначают комбинации цефалоспоринов, полусинтетических тетрациклинов, пенициллинов, линкозамидов, аминогликозидов и др.
- Нестероидные противовоспалительные средства. НПВС за счет ингибирования изоформ фермента циклооксигеназы уменьшают выработку простагландинов, тромбоксана и других медиаторов воспаления. Одновременно с этим препараты оказывают анальгезирующий эффект за счет повышения болевого порога периферических рецепторов. Особенно эффективны в виде ректальных свечей.
С учетом клинической картины и для снижения возможных осложнений основной медикаментозной терапии также используют другие патогенетические и симптоматические средства — эубиотики, иммуномодуляторы, диуретики, инфузионные растворы, седативные препараты, витамины. При отсутствии эффекта от антибактериального лечения в течение 48-72 часов (дальнейшем ухудшении состояния больной, нарастании температуры и лейкоцитоза) рекомендовано хирургическое вмешательство для дренирования абсцесса.
При выборе метода оперативного лечения учитывают распространенность и динамику тубоовариального воспалительного процесса, тяжесть состояния женщины. В более легких случаях гнойник дренируется через прокол брюшной стенки, прямой кишки или влагалища с последующим промыванием полости антимикробными средствами. В случаях распространенных абсцессов и тяжелого течения заболевания выполняется операция по удалению тубоовариального воспалительного конгломерата и иссечению пораженных придатков. Лапароскопический подход оправдан при давности заболевания не более 3-х недель и отсутствии выраженного спаечного процесса. Наличие осумкованного толстостенного абсцесса и хроническое течение расстройства являются показаниями для лапаротомии. Экстирпацию матки и придатков выполняют в наиболее сложных случаях — при выявлении множественных гнойников, свищей, сепсисе, разлитом перитоните. В послеоперационном периоде показаны антибактериальная и дезинтоксикационная терапия.
Ранняя диагностика и адекватная терапия тубоовариального абсцесса позволяет сохранить репродуктивную функцию у 70-90% пациенток. Первичная профилактика заболевания предполагает отказ от незащищенного секса со случайными партнерами, обоснованное назначение и технически точное выполнение инвазивных гинекологических манипуляций, регулярное наблюдение у гинеколога, своевременное лечение генитальных инфекций. Для укрепления иммунитета рекомендованы достаточная двигательная активность, рациональное питание, соблюдение режима сна и отдыха, исключение чрезмерных психологических и физических нагрузок, прекращение курения и злоупотребления спиртными напитками.
источник
Острый воспалительный процесс в области придатков матки может привести к опасным осложнениям. Гнойный сальпингит при запоздалой диагностике и несвоевременном лечении становится основой для необратимых изменений в маточных трубах и формирует осложненные формы гнойно-воспалительных заболеваний органов малого таза. Основными причинными факторами нагноения будут микробы, передаваемые половым путем. В диагностике главное – выявить эти микроорганизмы. Лечение подразумевает длительный курс антибактериальной терапии.
Обязательное условие развития гнойной формы воспаления – проникновение микробов в просвет маточных труб. Чаще всего микробы попадают в матку и трубы из влагалища, как результат случайных половых связей или частой смены половых партнеров. Острый гнойный сальпингит обычно возникает на фоне следующей бактериальной микрофлоры:
- гонококки;
- трихомонады;
- хламидии;
- микоплазмы;
- вирусы (папилломавирус, генитальный герпес);
- бактериоиды;
- стрептококки.
Однако наличие микробов далеко не всегда приводит к воспалению. Большое значение для развития сальпингита имеют провоцирующие факторы:
- месячные (заброс крови в трубы во время менструации);
- медицинские аборты;
- применение внутриматочных контрацептивов;
- диагностические исследования и операции (гистероскопия, гистеросальпингография, оперативные вмешательства по удалению субмукозного миоматозного узла, полипа эндометрия и гиперплазии эндометрия);
- осложненные роды.
Источником инфекции может стать острый аппендицит: воспаление червеобразного отростка создает условия для попадания микробов в правую маточную трубу.
Гнойный сальпингит может стать причиной для следующих заболеваний:
- пиосальпинкс (скопление гноя в маточной трубе);
- пиовар (нагноение яичника);
- тубовар (гнойная опухоль в области придатков);
- абсцессы брюшной полости (скопления гноя в разных отделах живота);
- пельвиоперитонит (распространение инфекции в нижней части брюшной полости);
- сепсис (попадание микробов в кровь с распространением инфекции по всему организму).
Маточные трубы играют важную роль в процессе зачатия, поэтому любое гнойное воспаление может нарушить репродуктивную функцию женщины. Даже при проведении полноценного курса лечения сальпингита надо опасаться формирования следующих последствий:
- трубное бесплодие;
- внематочная беременность.
Острый гнойно-воспалительный процесс в маточных трубах проявляется следующими признаками:
- болевые ощущения разной степени выраженности в нижней части живота;
- выраженная болезненность при интимной жизни;
- повышение температуры с ознобами;
- гнойные вагинальные выделения;
- проблемы с соседними органами (жидкий стул, болезненность при мочеиспускании);
- слабость, учащенное сердцебиение, сухость во рту.
Симптоматика типична для воспалительного процесса в придатках, поэтому при первом визите к врачу специалист заподозрит острый аднексит и направит на дополнительное обследование.
Основными исследованиями, которые помогут выявить гнойное воспаление в маточных трубах, являются:
- лабораторное обследование (в общеклинических анализах мочи и крови врач увидит проявления острого гнойного процесса);
- мазки на инфекции и бактериальный посев вагинальных белей для выявления причинных факторов гнойного воспаления;
- трансвагинальное ультразвуковое сканирование (на УЗИ врач увидит утолщение стенок, расширение просвета трубы и скопление жидкости);
- эндоскопические методы (при гистероскопии можно выявить признаки воспаления в матке и вытекающий из устья маточной трубы гной, при лапароскопии – отечную, воспаленную трубу со скоплением гнойной жидкости в брюшной полости).
Обычно для постановки правильного диагноза вполне достаточно УЗИ и результатов бактериального посева, чтобы быстро начать правильное лечение.
Основная цель терапии гнойной формы сальпингита – своевременно ликвидировать очаг нагноения. Если этого вовремя не сделать, то высока вероятность распространения инфекции и формирования опасных осложнений. Оптимальный курс лечения, подбираемый для каждой женщины индивидуально, включает:
- антибактериальные препараты в виде таблеток или уколов (длительность терапии не менее 10-14 дней);
- противовоспалительные лекарства в свечах, таблетках или инъекциях.
При минимальном подозрении на ухудшение состояния и формировании гнойного очага (пиовар, пиосальпинкс, абсцесс, тубовар) потребуется эндоскопическая операция. При лапароскопии врач подтвердит диагноз и обеспечит отток воспалительной жидкости из гнойной опухоли.
После стихания острого воспаления надо продолжить лечение, используя физиотерапевтические методы и рассасывающую терапию. Важно не только избавиться от микробов, но и сохранить проходимость маточных труб для будущей детородной функции женщины.
Сальпингит с гнойным воспалением в просвете маточной трубы возникает в результате попадания патогенных микроорганизмов во влагалище с последующим проникновением инфекции в матку. Болезнь постепенно прогрессирует, начинаясь с простого серозного воспаления и заканчиваясь формированием гнойного очага.
Необходимо при первых симптомах заболевания обратиться к врачу, сделать УЗИ и начать лечение. Временной фактор для лечения играет важнейшую роль: при запоздалом обращении высок риск осложнений, исходом которых может стать трубное бесплодие.
Необходимо строго выполнит назначения врача, соблюдая дозировку препаратов и курс терапии, чтобы не допустить ухудшения состояния в маточной трубе. При правильном подходе к диагностике и лечению шансы на полное выздоровление достаточно высоки, а возможность в будущем зачать и выносить малыша вполне реальна.
источник
Воспаление фаллопиевых (маточных) труб носит название сальпингит, симптомы и лечение воспалительного процесса, касаются обычно и яичников. Как правило, оба органа заражаются одновременно. Не зафиксировано случаев изолированного воспаления этих органов. Воспаление придатков можно успешно вылечить. Воспалению маточной трубы подвергаются в основном женщины 25-30 лет, ведущие активную половую жизнь. От инфекции защищают противозачаточные таблетки.
К сожалению, инфекции придатков, как правило, приводят к повторному возникновению воспалительных процессов. Лечение включает в себя прием антибиотиков в условиях стационара.
Фаллопиевы трубы являются частью женской половой системы. Каждая из них физиологически имеет длину 15-20 см. Один ее конец выходит в полость матки и называется устьем маточных труб (проксимальный конец), второй — открывается в брюшную полость (дистальный конец).
Прилегающая к яичникам труба, имеет задачу захватить яйцеклетку, которая затем транспортируется в так называемый пузырь, яйцевод, т. е. расширенный отрезок маточной трубы, диаметром 5-10 мм, там чаще всего происходит оплодотворение. Затем фаллопиевы трубы постепенно сужаются, чтобы оплодотворенная яйцеклетка попала в полость матки, где происходит имплантация и дальнейшее развитие эмбриона. Такая транспортировка занимает около недели.
Из приведенной выше информации, понятно: чтобы произошло естественное зачатие, по крайней мере одна из фаллопиевых труб должна иметь проходимость. Даже небольшое сужение ее просвета может представлять серьезную проблему для пар, планирующих ребенка.
Есть 2 варианта распространения инфекции: через половые и нисходящие пути. Первый из способов является предпочтительным для анаэробных бактерий, палочек толстой кишки, стрептококков, стафилококков и хламидии. Влагалище является местом жизни для многих микроорганизмов и бактерий. Они могут проникнуть через устье канала шейки матки и вызывать воспаление слизистой оболочки полости матки. После этого инфекция попадает в фаллопиеву трубу и становится причиной их воспаления. Существует еще способ попадания бактерий в маточные трубы. Микроорганизмы могут попасть в пространство лимфатического канала шейки матки и сосудов и достичь придатков.
В нормальных условиях процесс проникновения бактерий в придатки является затрудненным. Для их инфицирования должны возникнуть соответствующие условия. Во-первых, необходима питательная среда для патогенных бактерий (каковой являются кровь, выделения), во-вторых, необходимы «ворота» для инфекции — канал шейки матки с поврежденной слизистой оболочкой. Существует ряд факторов риска для развития инфекции:
- период кровотечения из полости матки (например, менструация);
- выкидыш;
- роды, послеродовой период;
- ссадина (кюретаж);
- гистероскопия;
- гистеросальпингография;
- внутриматочная спираль.
Инфекция может попасть в придатки с помощью крови. В этом случае очаг происхождения микроорганизмов находится в совершенно другом органе (такой процесс происходит в случае заражения микобактериями туберкулеза). Еще возможностью проникновения бактерий в маточные трубы является воспаление аппендикса, который примыкает к придаткам.
Симптомы воспаления придатков зависят от типа болезни. Чаще всего возникает сразу после акушерских/гинекологических процедур или кровотечений из матки. Состояние острого воспаления характеризуется высокой лихорадкой и недомоганием. Боли локализуются в нижней части живота. Они имеет острый характер, а их выраженность может быть значительной (некоторые пациентки не могут прикоснуться к больному месту, возникает раздражение брюшины). Иногда появляются боли в других органах.
Абсцесс, занимающий полость Дугласа, может давить на прямую кишку, вызывая диарею, запоры и даже непроходимость кишечника. Слизистая оболочка полости матки, пораженная процессом воспаления, вызывает выделения из влагалища и появление из канала шейки крови или гноя. В случае недостаточного лечения воспалительного процесса могут развиваться воспаления придатков: подострый или хронического типа. Симптомы воспаления придатков являются гораздо менее выраженными. Возникает боль в нижней части живота (в меньшей степени), боли проявляются во время двигательной активности и половой жизни. Повышение температуры тела имеет меньшую выраженность, чем при воспалении матки.
Воспаление придатков может привести к множеству осложнений, связанных с абсцессом и переходом патологического процесса в полость брюшины.
Измененные структуры объединяются в большую сеть и вместе с прилегающими к ним органами образуют так называемые опухоли, воспаления, которые следует оперировать после исчезновения острых симптомов. К осложнениям воспаления придатков относятся:
- эмпиема маточной трубы;
- абсцесс яичника;
- абсцесс фаллопиевых труб;
- абсцесс полости Дугласа;
- разрыв абсцессов и образование свищей;
- гидроцеле маточной трубы;
- гематома маточной трубы;
- спайки в малом тазу;
- бесплодие (воспаленные маточные трубы заживают таким образом, что транспорт яйцеклетки через них становится невозможным);
- внематочная беременность (оплодотворенная яйцеклетка не может попасть в полость матки из-за измененной слизистой оболочки маточной трубы и прикрепляется в неправильном месте).
Абсцесс яичников и фаллопиевых труб — это одна из многих возможных причин возникновения так называемого острого живота у женщины. Его диагностика является сложной, так как сходные симптомы могут быть вызваны рядом других гинекологических заболеваний. Еще труднее поставить диагноз при хронической форме абсцесса. Редко возникает как простой абсцесс самого яичника или маточной трубы; обычно протекает в форме абсцесса придатков.
Наиболее распространенной причиной возникновения абсцесса является воспаление матки или органов малого таза. Виновниками воспаления являются в основном бактерии, вызывающие заболевания, передающиеся половым путем, — гонорея и хламидиоз. Кроме того, кишечные бактерии могут быть этиологическим фактором воспаления половых органов женщины.
Бактерии вызывают ЗППП, проникают в полость малого таза через шейку матки, и в маточные трубы.
Распространенные симптомы абсцесса придатков матки:
- чувствуется опухоль в нижней части живота;
- острая, сильная, не проходящая боль;
- повышение температуры тела;
- боль во время исследования органов малого таза;
- иногда другие общие симптомы (тахикардия);
- лейкоцитоз и увеличение показателей воспаления.
Воспаление придатков матки (яичника и маточной трубы) лечат антибиотиками и препаратами с противовоспалительным действием. Благодаря этому признаки воспаления яичника и маточной трубы проходят. Исчезают боль и воспаление, сохраняется проходимость кишечника.
Стационарное лечение может потребоваться, если заболевание в запущенной стадии. Хроническое воспаление придатков требует длительного процесса лечения. Может потребоваться пребывание в санатории.
Лечебный процесс зависит от типа воспаления придатков, состояния пациентки и осложнений, перечисленных выше.
Основой лечения острого состояния является срочная госпитализация и интенсивная антибиотикотерапия (антибиотики широкого спектра действия).
Сначала применяются препараты внутривенно, затем лечение продолжается средствами перорального применения. Врач рекомендует также диету, отдых, применение холодных компрессов на живот.
Операционная процедура при воспалении придатков применяется в случае неудачи консервативного лечения, ухудшения состояния пациентки, появления осложнений. Тогда возникает необходимость операции с целью спасения жизни больной. При хронических и подострых видах воспаления фаллопиевых труб применяются антибиотики. Самым опасным осложнением воспаления придатков является перитонит, вызванный, например, разрывом овариального абсцесса.
При состояниях, угрожающих жизни, хирурги применяют метод открытой операции. Он заключается в выполнении хирургом широкого разреза и очищении полости брюшины от гноя. В случае менее серьезных осложнений, например, при водянке маточной трубы, может применяться лапароскопия.
Инфекции можно избежать. Достаточно заботиться о гигиене тела. Стоит принимать душ хотя бы 1 раз в день. Для интимной гигиены следует использовать средства, предназначенные специально для этого.
Применение обычного мыла может вызвать раздражение слизистой оболочки. Тогда она перестает быть защитой от вредных микроэлементов. Чтобы не допустить воспаления маточной трубы, необходимо иметь постоянного полового партнера. Будьте здоровы!
источник

Сальпингит является одним из самых частых инфекционных заболеваний малого таза. Изолированное воспаление маточных труб встречается редко, лишь в 30 процентах случаев. В остальных же случаях воспаление затрагивает и яичники с развитием так называемого сальпингоофорита. Согласно различным данным в среднем одна женщина из 10 переносит воспаление маточных труб. В 20 процентах случаев сальпингит заканчивается бесплодием.
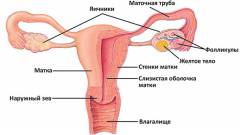
Маточные или фаллопиевы трубы располагаются с обеих сторон матки. Они берут начало в области верхних углов матки и идут в сторону боковых стенок малого таза. В среднем длина одной трубы равняется 10 – 12 сантиметров, а толщина — 0,5 сантиметра. Анатомически в маточной трубе выделяют несколько частей.
Части маточной трубы:
- маточная часть;
- перешеек;
- ампулярная часть;
- воронка.
Все эти части отличаются между собой по длине и ширине. Так, самый узкий отдел маточной трубя – это ее маточная часть. Воронка – это самый широкий отдел маточной трубы, она заканчиваются множеством бахромок, концы которых достигают яичников. Посредством этих бахромок улавливается созревший фолликул, который далее продвигается по маточной трубе (а именно внутри ее полости) и достигает тела матки.
Маточная часть трубы располагается в матке, соединяя полость фаллопиевой трубы с полостью самой матки. Воронка же, открываясь в брюшную полость, сообщает последнюю с полостью фаллопиевой трубы. Таким образом, на одном конце маточная труба сообщается с брюшной полостью, а на другом — с полостью матки. В результате этой анатомической особенности, полость матки сообщается с полостью малого таза и брюшной полостью. Этим объясняется процесс распространения инфекции по маточным трубам. С одной стороны, возбудитель инфекции может проникать в фаллопиеву трубу из влагалища и матки (восходящий путь), а с другой стороны он может проникать из брюшной полости (нисходящий путь).
Стенки маточных труб несколько отличаются от стенок самой матки. В отличие от матки, стенки которой состоят из трех слоев, стенки маточных труб состоят из четырех.
Строение стенок маточных труб:
- внутренний слизистый слой;
- мышечный слой;
- подсерозный слой;
- серозный или соединительный слой.
Под влиянием различных внешних и внутренних факторов наибольшим изменениям подвержен внутренний слизистый слой. Так, при сальпингите воспалительный процесс изначально затрагивает слизистый слой трубы с развитием так называемого эндосальпингита. Затем он переходит на мышечную и серозную оболочки. В результате поражения всех слоев фаллопиевых труб в них развивается спаечный процесс. Спайки – это соединительнотканные тяжи, которые образуются между трубами и яичниками, связками матки и другими органами.
При развитии воспалительного процесса, затрагивающего все слои, стенки труб утолщаются и деформируются, а их проходимость нарушается.
Яичники – это женские парные половые железы, которые расположены в малом тазу по бокам от матки. Средний размер яичников колеблется от 2 до 5 сантиметров в длину и от 1,5 до 3 сантиметров в ширину. Они выполняют ряд важных функций в организме женщины.
Функции яичников:
- хранение половых клеток;
- ежемесячное созревание половых клеток;
- синтез половых гормонов (эстрогена, прогестина).
Строение яичников
В яичнике выделяют два слоя — корковое вещество и строму. Корковое вещество представлено множеством пузырьков, которые называются фолликулами. Эти пузырьки содержат в себе женские половые клетки или же яйцеклетки. В фолликулах яйцеклетки находятся на разных стадиях созревания. Чем больше фолликул, тем более зрелая в нем яйцеклетка. Строма яичников состоит из соединительной ткани.
Яичники находятся в непосредственной близости от маточных труб. К трубному концу яичника подходит одна из длиннейших бахромок трубы. Этим объясняет тот факт, что изолированное воспаление маточных труб протекает крайне редко. Чаще всего сальпингит протекает с вовлечением и яичников, и в этом случае он носит название сальпингоофорит.
Яичники являются подвижными органами малого таза. Как и сама матка, они фиксированы в подвешенном состоянии связками.
К заболеваниям, передающимся половым путем относят бактериальные, вирусные и протозойные инфекции.
Самые частые инфекции, передающиеся половым путем:
- хламидиоз;
- трихомониаз;
- гонорея;
- цитомегаловирусная инфекция;
- папилломовирусная инфекция;
- вирус простого герпеса второго типа.
Эти инфекции вызывают воспаление как половых органов, так и мочеиспускательных. Так, хламидийная инфекция чаще всего поражает мочеиспускательный канал с развитием уретрита, а трихомонадная инфекция поражает влагалище с развитием вагинита. Особенностью грибковой инфекции является поражение и вульвы, и влагалища, которое носит название вульвовагинита.
Механизм проникновения инфекции в маточные трубы
Особенностью большинства инфекций является их бессимптомное течение. Вследствие этого женщины длительное время не обращаются за помощью к врачу, а болезнь приобретает хроническое течение. Длительное пребывание бактерий и вирусов в слизистой половых органов вызывает местное снижение иммунитета, нарушение циркуляции в этих органах. Далее инфекция под воздействием какого-либо фактора (стресс, простуда) начинает распространяться вверх. Из влагалища или уретры, проникая через шеечный канал, она попадает сначала в полость матки, а потом достигает маточных труб.
Механизм развития сальпингита
Источник инфекции (вирус или бактерия) проникнув в слизистую маточных труб, начинает там активно размножаться. Слизистая фаллопиевых труб становится отечной, а циркуляция крови в ней ухудшается. Размножение бактериальной инфекции сопровождается скоплением гноя в трубах. Далее воспалительный процесс затрагивает все слои маточных труб, что приводит к их утолщению и развитию слипчивого процесса. Вследствие этого развивается трубная непроходимость, которая является одной из самых частых причин женского бесплодия. Сальпингиты, которые развиваются вследствие инфекций, передающихся половым путем, как правило, бывают двусторонними.
Для каждой половой инфекции характерен свой механизм развития заболевания и свои особенности. Так, гонококковая инфекция провоцирует развития гнойного двустороннего сальпингита. Хламидийный сальпингит, который диагностируется в 30 – 40 процентах случаев, чаще, чем другие осложняется слипчивым процессом. Как правило, хламидия повреждает не только слизистую труб, но и яичники, нарушая процесс созревания в них яйцеклеток.
Беспорядочные половые связи повышают риск развития сальпингитов в несколько раз. Это объясняется тем, что при этом повышается риск инфицирования, а также одновременного развития нескольких инфекций или так называемой микробной ассоциации. При этом снижается местный иммунитет, и слизистая половых органов становится менее резистентной к проникновению бактерий.
Кроме непосредственных причин, запускающих воспалительную реакцию, существуют и провоцирующие факторы. Эти факторы создают условия для проникновения бактерий и развития воспаления. К ним относятся различные механические повреждения слизистой вследствие абортов и других манипуляций.
В норме проникновению и дальнейшему развитию бактерий препятствует здоровая слизистая оболочка. Самый верхний слой слизистой (эпителий) является одним из факторов защиты против инфекций. Однако различные повреждения этого эпителиального слоя становятся главными воротами для инфекций.
Манипуляции, приводящие к повреждению слизистой матки и маточных труб:
- аборты с выскабливанием;
- родовые травмы;
- внутриматочные спирали;
- различные внутриматочные диагностические манипуляции – сальпингоскопия, метросальпингография.
Аборты и родовые травмы
Аборты и родовые травмы нарушают целостность слизистой матки и маточных труб. Наибольшие повреждения причиняют выскабливания, в результате которых может повреждаться не только слизистый, но и мышечный слой. Те места, которые были подвержены травматизации, зарастают в дальнейшем соединительной тканью. В них нарушается циркуляция крови и питание. Все это делает слизистую маточных труб менее резистентной к инфекциям.
Внутриматочные спирали
Но не только механические повреждения могут снизить сопротивляемость слизистой оболочки. Внутриматочные спирали очень часто воспринимаются женским организмом как инородное тело. В результате этого в слизистой матки запускается каскад воспалительно-аллергических реакций, что также приводит к снижению местного иммунитета.
Введение и удаление самой внутриматочной спирали также может протекать с повреждением слизистой. Наибольшую опасность представляет извлечение осложненной внутриматочной спирали инструментальным путем.
Диагностические манипуляции
При метросальпингографии визуализируется проходимость маточных труб путем введения контрастного вещества в полость матки. После того как было введено контрастное вещество, его распространение просматривают на рентгеновских снимках. Противопоказанием к этой манипуляции являются острые инфекционные процессы, но и в тоже время сама манипуляция может способствовать не только повреждению слизистой, но и обострению хронических инфекций половых путей.
Сальпингоскопия проводится с помощью специального аппарата (сальпингоскопа), который вводится в маточную трубу через воронку. Процесс введения сальпингоскопа проходит во время лапароскопии. При этом может повреждаться не только слизистая оболочка фаллопиевой трубы, но и все ее слои.
Таким образом, ведущим механизмом при развитии сальпингита, с одной стороны, является восходящая из половых органов инфекция, а с другой – нарушение целостности слизистой и снижение иммунитета.
В развитии сальпингита немаловажную роль играют воспалительные процессы соседних органов (кишечника, мочевого пузыря). Вследствие близкого расположения инфекции с этих органов могут переходить на маточные трубы. Чаще всего инфекция проникает по лимфатическим сосудам с током лимфы, но также может проникать и с током крови (туберкулезный сальпингит) или же контактным путем.
Патологии, которые могут осложняться развитием сальпингита:
- аппендицит;
- колит;
- пельвиоперитонит;
- оофорит.
При этих патологиях инфекционный процесс ввиду непосредственной близости переходит с одного органа (кишечник) на маточные трубы. При воспалении яичников (оофорите) инфекция в 9 из 10 случаев переходит на маточную трубу. Это происходит из-за непосредственного контакта яичника и фаллопиевой трубы, в результате чего инфекция контактным путем переходит на трубу.
При воспалительных заболеваниях кишечника (колите, аппендиците) воспалительный процесс передается как контактным путем, так и с током лимфы. Аппендицит может быть не только причиной развития сальпингита, но и его осложнением.
Пельвиоперитонитом называется воспаление серозной оболочки, покрывающей стенки тазовой полости (в клинике она называется брюшиной). Чаще всего является осложнением какого-либо первичного инфекционного процесса, например, аппендицита. Брюшина выстилает не только стенки тазовой полости, но и тазовые органы, а именно матку и маточные трубы. Поэтому воспалительная реакция с брюшины перекидывается и на органы, которые ею покрыты.
Острый сальпингит развивается вследствие проникновения в маточные трубы инфекционного возбудителя на фоне общего снижения иммунитета. Возбудитель может проникнуть как восходящим путем (из влагалища), так и нисходящим путем из какого-либо первичного очага (аппендицит). Чаще всего острый сальпингит развивается на фоне воспаления яичников, кисты или внематочной беременности. Его особенностью является ярко выраженная симптоматика, а также наличие общий и местных симптомов. Острый сальпингит начинается с резкого ухудшения состояния и повышения температуры выше 38 градусов.
Общая симптоматика острого сальпингита:
- повышение температуры;
- слабость, недомогание;
- усиленное сердцебиение.
Эти симптомы являются общими для всех воспалительных реакций, однако при остром сальпингите они выражены максимально. Так, при гонококковом и стрептококковом сальпингите эти симптомы выражены максимально. Наблюдается высокая температура (38 – 39 градусов ), которая сопровождается ознобом и резким недомоганием. При туберкулезном сальпингите наблюдается температура 37,5 – 38 градусов.
Усиленное сердцебиение
Усиленное сердцебиение также является общим симптомом при воспалительной реакции. Оно обусловлено повышением температуры тела. Известно, что частота сердечных сокращений коррелирует с температурой тела. Так, при повышении температуры на один градус частота сердечных сокращений увеличивается на 8 – 10 ударов в минуту. Соответственно, чем выше температура, тем сильнее сердцебиение.
Слабость, недомогание
Слабость, недомогание, боли в мышцах и в суставах обусловлены действием токсинов бактерий на организм. Для каждого вида инфекций характерны свои токсины, которые обладают специфичностью к различным тканям. Так, для некоторых характерна тропность к нервной ткани, и при этом развиваются такие симптомы как тошнота, рвота, головная боль, а для других = к мышечной ткани, что проявляются сильными мышечными болями и слабостью.
Местная симптоматика при остром сальпингите:
- боли в паховой области;
- патологические выделения из половых органов;
- желудочно-кишечная и мочевыделительная симптоматика.
Боли в паховой области
Развитие болевого синдрома обусловлено реакциями воспаления в маточной трубе. При этом выделяются медиаторы болевой чувствительности, в первую очередь, это брадикинины и простагландины. По мере развития воспалительного процесса боль усиливается. После того как воспалением были охвачены все слои маточной трубы, она увеличивается в размерах, отекает и начинает сдавливать окружающие ткани. В этом случае боль начинает отдавать в копчик, прямую кишку.
Локализация боли зависит от того, какая маточная труба воспалилась. Так, при правостороннем сальпингите боли локализуются справа и часто могут имитировать острый аппендицит; при левостороннем сальпингите боли слева; при двустороннем боли локализуются с обеих сторон.
Патологические выделения из половых органов
Характер выделений при остром сальпингите зависит от типа возбудителя. При гонококковом сальпингите наблюдаются гнойные выделения, при трихомонадном – обильные, пенистые выделения. В крайне тяжелых случаях могут наблюдаться даже кровянистые выделения.
При остром сальпингите выделения, как правило, всегда обильны. Они могут сопровождаться зудом, жжением, которые будут усиливаться при мочеиспускании.
Желудочно-кишечная и мочевыделительная симптоматика
Как правило, острый сальпингит сопровождается расстройствами со стороны соседних органов. Чаще всего наблюдаются расстройства мочевыделительной системы. Это обусловлено близким расположением мочевого пузыря рядом с маткой и маточными трубами. Поэтому при воспалении последних наблюдается рефлекторное раздражение и мочевого пузыря. Это проявляется болезненными и скудными, но частыми мочеиспусканиями. Очень часто эти симптомы путают с циститом.
Кроме мочевыделительной системы раздражается еще и желудочно-кишечный тракт. Чаще всего наблюдается расстройство стула, которое проявляется частыми актами дефекации и жидким, неоформленным стулом.
Хронический сальпингит характеризуется очень вялой и скудной симптоматикой. Общее состояние при этом удовлетворительное, температура наблюдается крайне редко. Если даже и есть температура, то она колеблется от 37 до 37,2 градуса. Наблюдаются скудные выделения и слабовыраженные, но постоянные боли внизу живота. Характер болей не острый, а наоборот — тупой или ноющий. Течение хронического сальпингита волнообразное. Оно может периодически обостряться и так же периодически затухать. Обострения могут быть спровоцированы стрессом, переохлаждением.
При хроническом сальпингите наблюдается нарушения менструального цикла. Чаще всего наблюдаются болезненные (альгодисменорея) и скудные (олигоменорея) менструации. Раздражение кишечника или мочевого пузыря наблюдается редко.
Несмотря на скудную клиническую картину у хронического сальпингита неблагоприятный прогноз. Чаще всего именно он является причиной бесплодия. Самый неблагоприятный прогноз касается хронического двустороннего сальпингита, так как при нем поражается сразу обе маточные трубы.
Левосторонний сальпингит развивается при воспалениях толстой кишки в отделах, которые расположены в левой части брюшной полости. Инфекция может быть занесена при таких болезнях как воспаление легких, ангина, грипп. Процесс локализуется в левой маточной трубе и часто сопутствует такому заболеванию как воспаление яичников (аднексит).
Течение левостороннего сальпингита
Воспалительный процесс поражает слизистую оболочку маточной трубы, после чего переходит на мышечные и соединительные ткани. Слизистая отекает, возникает покраснение, поверхностный слой покрывается язвами. При дальнейшем развитии патологического процесса отмирающие слои начинают склеиваться между собой и формировать полости, в которых скапливается кровь, слизь и гной.
Симптоматика левостороннего воспаления маточных труб может быть как ярко выраженной, так и смазанной и зависит от формы заболевания (острое, хроническое, подострое). Патология сопровождается как общими проявлениями сальпингита, так и специфическими.
Прогноз левостороннего сальпингита
Прогноз левостороннего сальпингита является благоприятным в тех случаях, когда пациентка обращается к врачу при первых симптомах. При вовремя начатом лечении выздоровление и восстановление функций матки наступает через несколько недель.
При правостороннем сальпингите воспалительный процесс локализуется в правой маточной трубе. Данная патология может быть спровоцирована хламидиями, грибками, кишечной или туберкулезной палочкой. Причиной проникновения возбудителей во влагалище может быть отсутствие должной личной гигиены, незащищенный половой акт, небрежность во время гинекологических операций. Также правостороннее воспаление маточных труб может развиваться при аппендиците.
Течение правостороннего сальпингита
Проникновение источников инфекции в маточную трубу вызывает отечность и нарушение циркуляции крови. Воспалительный процесс поражает мышечные ткани, вследствие чего придатки деформируются и утолщаются. Далее утолщения в трубе начинают слипаться с брюшиной, формируя спайку. Процесс может затронуть аппендикулярный отросток и вызвать вторичный аппендицит.
В виду особенностей анатомического строения правосторонний сальпингит вызывает затруднения с диагностикой, так как его симптомы схожи с рядом заболеваний. Чаще всего его путают с аппендицитом или апоплексией яичника.
Прогноз правостороннего сальпингита
При своевременном выявлении правостороннего сальпингита и назначении соответствующего лечения прогноз является положительным. Полное выздоровление пациентки и регенерация всех функций половых органов возможно через две – три недели.
Гнойный сальпингит в большинстве случаев является следствием гонорейной инфекции. При проникновении хламидий в маточные трубы воспалительный процесс затрагивает матку и яичники. Причиной гнойного сальпингита может стать прерывание беременности, самопроизвольные выкидыши, противозачаточные спирали с истекшим сроком годности.
Механизм развития гнойного сальпингита
Эта патология сопровождается скоплением в полости трубы гнойного экссудата, который является результатом воспалительного процесса. При попадании гноя в брюшную полость гнойный сальпингит провоцирует воспаление серозного покрова брюшины (перитонит). Также гной может прорваться в мочевой пузырь, прямую кишку, во влагалище. Как правило, гнойный сальпингит бывает односторонним.
Симптомы гнойного сальпингита
У большинства пациенток проявление гнойного сальпингита сопровождается повышением температуры, ознобом, сильными и острыми болями внизу живота. В начале заболевания боль носит локальный характер, типичная ее локализация – левая и правая паховые области. Впоследствии боли отдают в область поясницы и прямой кишки. При сопутствующем воспалении слизистой и мышц матки (эндометрите) преобладают срединные боли.
Особенностью симптоматики гнойного сальпингита являются постоянные бели (выделения из половых органов) гнойного типа. Прогноз гнойного сальпингита благоприятный при своевременном хирургическом лечении. В противном случае гнойный сальпингит осложняется перитонитом.
Сальпингит с оофоритом (сальпингоофорит) – представляет собой воспаление яичников и фаллопиевых труб. Эта форма сальпингита является самой частой. Предрасполагающими факторами к возникновению сальпингоофорита являются ослабление иммунной системы, переохлаждение, стресс.
Течение сальпингита с оофоритом
Развитие воспалительного процесса при сальпингите с оофоритом начинается с попадания патогенного фактора на слизистую маточной трубы. Далее процесс переходит на мышечные ткани и серозную оболочку, потом захватывает тазовую брюшину и покровный эпителий яичника. После того как происходит овуляция, инфекция проникает в яичник, продолжая там развиваться. При сальпингите с оофоритом труба и яичник сливаются вместе, образовывая общий воспалительный конгломерат.
При своевременно начатом и правильно проведенном лечении прогноз для восстановления репродуктивной функции является благоприятным, в противоположном же случае сальпингоофорит осложняется бесплодием, гипофункцией яичников.

Симптомы воспаления маточных труб:
- боли внизу живота;
- повышение температуры тела;
- выделения;
- нарушение менструального цикла;
- болезненный половой контакт;
- женское бесплодие.
Болевой синдром является главным при сальпингите. Боли присутствуют как при острых, так и при хронических сальпингитах. Развитие болевой симптоматики связано с развитием воспалительного отека в слизистой маточных труб. При этом маточная труба (или трубы) набухает и увеличивается в размерах, раздражая серозную оболочку (брюшину), которая пронизана многочисленными нервными окончаниями. Увеличиваясь в размерах маточная труба начинает сдавливать другие рядом расположенные органы и нервные окончания, провоцируя распространение боли.
При остром сальпингите боль жгучая, резкая, часто отдает в прямую кишку. При правостороннем сальпингите боль располагается справа, при левостороннем воспалении маточной трубы боль локализуется слева. При хроническом сальпингите наблюдается тупая, постоянная боль внизу живота. Боли усиливаются во время мочеиспускания или во время полового акта.
Повышенная температура тела является обязательным симптомом при гнойных и острых сальпингитах. Появление температуры обусловлено жизнедеятельностью бактерий в очаге воспаления. В первую очередь, это высвобождение бактериями веществ, вызывающих температуру. Эти вещества называются пирогенами. Пирогены могут вырабатываться не только бактериями, но и самим организмом в ответ на проникновение в него бактерий. В этом случае они называются эндогенными пирогенами. Температура при остром сальпингите обусловлена как пирогенами организма, так и пирогенами бактерий.
При острых и гнойных сальпингитах наблюдается температура 38 – 38,5 градуса. Она возникает резко и сопровождается ознобом, повышенным потоотделением.
При хронических сальпингитах может наблюдаться субфебрильная температура (37 – 37,2 градуса). При этом может наблюдаться колебание температуры в течение суток. Температура может и вовсе отсутствовать, например, при хламидийном сальпингите. Однако, наличие или отсутствие температуры не всегда коррелирует с прогнозом заболевания. Так, хламидийный сальпингит, для которого характерна стертая клиническая картина и отсутствие температуры, чаще всего осложняется бесплодием.
Характер и интенсивность выделений при сальпингитах зависит от источника инфекции. В основном, для воспаления маточных труб характерны скудные слизисто-гнойные выделения. Они образуются вследствие интенсивного размножения бактерий в слизистой матки и представляют собой скопление слизи, эпителиальных клеток матки и патогенных бактерий. Размножаясь в слизистой матки и маточных труб бактерии стимулируют повышенную секрецию желез, которые расположены в слизистой. В результате этого образуются большее количество слизи, чем это лоджно быть в норме. Впоследствии к ней присоединяются клетки, участвующие в воспалении (лейкоциты) и сами бактерии.
При хронических формах сальпингита выделения могут отсутствовать и наблюдаться лишь периодически при обострениях.
Нарушение менструального цикла является неотъемлемым симптомом при хронических формах сальпингита. Нарушения могут проявляться в виде обильных либо, наоборот, скудных менструаций. Чаще всего месячные становятся обильными и болезненными, выделения при этом могут быть со сгустками крови. Но также могут наблюдаться и скудные выделения с выраженным болевым синдромом.
Продолжительность всего менструального цикла может сокращаться, а менструации становится нерегулярными.
Нарушения менструального цикла происходят, в первую очередь, из-за изменений функций яичников. При хроническом воспалении фаллопиевых труб наблюдается снижение функций яичников, что ведет к снижению уровня женских гормонов. Следствием этого являются нарушения менструального цикла, а также половая дисфункция.
Женское бесплодие больше является осложнением сальпингита, нежели его симптомом. Оно развивается вследствие непроходимости маточных труб. В основе развития непроходимости маточных труб лежит слипчивый процесс, который наблюдается при хроническом сальпингите. Из-за длительного воспаления и поражения всех слоев маточной трубы (или труб) образуются спайки. Спайки представляют собой соединительные тяжи, которые образуются как в самой трубе, так и между маточной трубой и другими органами. Сами же спайки образуются вокруг воспалительной жидкости, которая накапливается в трубах. Этот воспалительный экссудат может вытекать из маточной трубы через воронку в полость таза. В результате этого спайки начинают образовываться между трубой и яичником, при этом закрывая просвет трубы.
Следствием интенсивного спаечного процесса, является непроходимость маточных труб. Если просвет трубы закрывается в области воронки, то труба становится полностью непроходимой и поэтому созревшая яйцеклетка после выхода из фолликула не может проникнуть в нее и далее достичь матки. Но даже если тяжи образовались где-то посередине маточной трубы, то это все равно препятствует попаданию яйцеклетки в матку. Вышедшая яйцеклетка при этом хоть и проникает в фаллопиеву трубу, но застревает где-то посередине, так и не достигнув дна матки.
Наибольший риск развития женского бесплодия наблюдается при двустороннем хроническом сальпингите, так как при нем поражаются одновременно две маточные трубы. При одностороннем сальпингите, даже если развился спаечный процесс, остается функциональной одна фаллопиева труба. Риск развития бесплодия в этом случае уменьшается вдвое.
Гинекологический осмотр – это метод, состоящий из нескольких этапов обследования у врача-гинеколога. Он включает в себя пальцевое влагалищное исследование и исследование с помощью зеркал. Обследование проводится на гинекологическом кресле с применением одноразовых латексных перчаток. Пациентка находится лежа на спине с согнутыми в коленях ногами и лодыжками на специальной подставке.
Исследование с помощью зеркал
Это исследование заключается в визуализации стенок влагалища, его сводов и шейки матки с помощью влагалищных зеркал. Существуют множество моделей влагалищных зеркал, выбор которых осуществляет врач-гинеколог. Чаще всего используются ложкообразные зеркала Симса. Изначально вводится нижнее зеркало, а потом переднее. При сальпингите на стенках влагалища и шейки матки видна слизисто-гнойная слизь. Также на слизистой могут присутствовать различные патологические изменения в виде эрозий, дисплазий, опухолевидных образований.
Пальцевое влагалищное исследование
Пальцевое влагалищное исследование проводится вслед за исследованием с помощью зеркал. При этом обследовании гинеколог два пальца одной руки вводит во влагалище пациентки, а другую руку кладет и слегка надавливает на низ живота. При этом определяется форма и положение матки, состояние маточных труб и яичников. При сальпингите врач нащупывает уплотненную, резко болезненную маточную трубу (одну или две) и яичник. При развитии слипчивого процесса в маточных трубах и яичниках гинеколог прощупывает опухолевидное образование, которое состоит из спаек, яичника и маточной трубы.
Ультразвуковое исследование – это неинвазивный метод исследования с помощью ультразвуковых волн. УЗИ органов малого таза проводится специалистом УЗИ-диагностики.
При исследовании органов малого таза применяются два вида УЗИ — трансабдоминальное и трансвагинальное. В первом случае датчик прикладывается к нижней части живота в точки проекций маточных труб и яичников, то есть — к правой и левой паховой области. Во втором случае датчик вводится во влагалище. В обоих случаях женщина находится в положении лежа на спине на кушетке. Перед проведением трансабдоминального УЗИ женщина должна максимально наполнить мочевой пузырь, выпив предварительно 4 – 5 стаканов воды.
Признаки сальпингита на УЗИ:
- утолщение стенок маточной трубы;
- расширение маточной трубы с гипоэхогенным содержимым (при хронических сальпингитах);
- спайки (при хронических сальпингитах);
- скопление жидкости в позадиматочном пространстве.
Признаки сальпингоофорита на УЗИ:
- шарообразная форма яичника с нечетким контуром;
- неоднородная структура яичника, на УЗИ проявляется гипоэхогенными (темными) и гиперэхогенными (светлыми) участками;
- скопление жидкости в малом тазу;
- нечеткость визуализации фолликулов.
Лапароскопия является основным методом диагностики острых сальпингитов, его точность равняется 80 – 90 процентам. Однако это метод сопряжен с многочисленными рисками, в числе которых развитие спаечного процесса.
Лапароскопия заключается в визуализации придатков матки (маточных труб и яичников) с помощью лапароскопа. Этот метод является своеобразной мини-операцией, который проводится под местным наркозом. Лапароскоп, представляющий собой трубку с системой линз, вводится в брюшную полость через небольшие отверстия. Через подсоединенный к нему оптический кабель врач визуализирует маточные трубы и яичники. Таким образом, непосредственно визуализируются ткани и определяются воспалительные процессы в них.
При гнойных сальпингитах врач может визуализировать скопление гноя или даже крови в маточной трубе. Сама же маточная труба выглядит отечной, увеличенной в размерах, резко красной.
К рентгеноконтрастным методам относится метросальпингография, которая используется в основном для оценки проходимости маточных труб. Метод позволяет оценить форму, структуру, а также просвет матки и маточных труб.
Метросальпингография
Метод заключается во введении контрастного вещества в полость матки и фаллопиевых труб, с дальнейшим прослеживанием этого вещества на рентгеновских снимках. Данная процедура проводится в рентгеновском кабинете. Женщина при этом находится в гинекологическом кресле с согнутыми в коленях ногами. Кресло помещается под камеру флюороскопа. Врач вводит катетер в шейку матки, после чего в него вводится контраст. Постепенно контрастное вещество заполняет матку и маточные трубы. При этом делаются отсроченные снимки. Процедура длится от 15 до 30 минут, после чего катетер извлекается.
Далее по снимкам врач оценивает прохождение вещества по маточным трубам. Если вещество полностью и равномерно проходит по трубам, значит непроходимости нет. Если же контраст перестал заполнять фаллопиеву трубу на определенном уровне, значит там есть непроходимость маточных труб.
Чаще всего непроходимость в маточных трубах обусловлена спаечным процессом при хроническом сальпингите. Спайки деформируют маточную трубу, а также заполняют ее просвет. В результате этого просвет фаллопиевой трубы становится непроходим для яйцеклетки, что является причиной бесплодия.
Бактериологическое исследование мазка из шейки матки является одним из обязательных методов при диагностике сальпингитов, поскольку чаще всего причиной сальпингита являются инфекции, передающиеся половым путем (ИППП).
Инфекции чаще всего проникают в маточную трубу восходящим путем через влагалище, шейку матки, саму матку, в конечном итоге достигая маточных труб. Поэтому при лечении сальпингитов необходимо выяснить, какая инфекция персистирует в половых путях женщины. Для этого в ходе гинекологического обследования берется мазок на бактериологическое исследование. Мазок берется врачом специальной щеточкой из шейки матки и мочеиспускательного канала. Далее он фиксируется на предметное стекло и отправляется в лабораторию, где изучается под микроскопом. При сальпингитах выявляется повышенное количество лейкоцитов, условно-патогенных бактерий, снижение числа хороших бактерий (лакто– и бифидобактерий)
Однако таким методом выявляются далеко не все инфекции. Поэтому, если в мазке есть признаки воспаления (повышенное количество лейкоцитов), но не выявлен возбудитель, врач может рекомендовать бактериологический посев или анализ мазка методом ПЦР (полимеразной цепной реакции).
Медикаментозное лечение сальпингитов включает не только устранение инфекции и противовоспалительную терапию, но и повышение иммунной системы женщины.
На первое место в лечении сальпингитов выступают антибактериальные препараты, направленные на устранение инфекции из мочеполовой системы женщины. При острых сальпингитах также применяется симптоматическое лечение, а именно жаропонижающие и противовоспалительные средства. Основная роль при хронических сальпингитах отводится иммуномодуляторам.
| Название препарата | Механизм действия | Способ применения |
| Ампициллин | Препятствует развитию большинства бактерий путем угнетения синтеза их стенки. | Ампулы по 500 мг или по 1 г разводят физиологическим раствором или раствором новокаина. Внутримышечно по 500 мг каждые 6 часов. При гнойных сальпингитах по 1 грамму каждые 8 часов. Максимальная доза 3 – 4 грамма в сутки. |
| Ампициллин + Оксациллин (торговое название Ампиокс) | Оказывает антибактериальное и бактерицидное действие. | Внутрь по 500 мг, что равняется двум капсулам, каждые 6 часов. |
| Цефалексин (торговое название Экоцефрон) | Угнетает синтез клеточных элементов большинства бактерий, тем самым, препятствуя их размножению. | Внутрь по одной – две капсулы (250 – 500 мг) 3 – 4 раза в сутки. Внутримышечно по одной ампуле (250 мг) каждые 6 часов. |
| Цефотаксим (торговое название Клафоран) | Угнетает синтез клеточных элементов большинства бактерий, тем самым, препятствуя их размножению. Является более новым препаратом из группы цефалоспоринов. | Внутривенно или внутримышечно. При сальпингитах средней тяжести разовая доза препарата составляет 1 грамм, а суточная доза – 3 грамма, то есть по 1 грамму через каждые 8 часов. При тяжелых сальпингитах доза удваивается. |
| Эритромицин | Препятствует размножению бактерий в очаге воспаления. | Внутрь по одной капсуле (250 мг) 4 раза в день. В тяжелых случаях дозу удваивают до 2 грамм (8 капсул) в сутки. |
| Метронидазол (торговое название Клион) | Блокирует размножение не только бактерий, но и простейших (трихомонад). | По одной таблетке (250 мг) 3 -4 раза в сутки. Максимальная доза метронидазола составляет 1,5 грамма. |
| Фуразолидон | Оказывает противомикробное и противопротозойное действие. | По 100 мг (2 капсулы) 4 раза в сутки, в комбинации с основным антибиотиком. |
| Тетрациклин | Приостанавливает рост и размножение бактерий в очаге воспаления. | По 250 – 500 мг (одна – две капсулы) 4 раза в сутки после еды. |
| Канамицин | Нарушает синтез белков в бактериях, тем самым, препятствуя их размножению. | Порошок разводят физиологическим раствором или 0,5 процентным раствором новокаина Внутримышечно по 1 грамму (одна ампула) два раза в сутки. |
Препаратами выбора при сальпингитах являются антибиотики пенициллинового ряда, а также комбинированные пенициллины (например, ампиокс). При гнойных сальпингитах применяются препараты группы цефалоспоринов (цефалексин и цефотаксим) и аминогликозиды (канамицин). Чаще всего антибиотики сочетают с производными нитрофуранов (фуразолидон), а при сальпингите, вызванном трихомонадами – с метронидазолом. При хламидийном сальпингите целесообразно применять антибиотики тетрациклинового ряда (тетрациклин) и макролиды (эритромицин).
| Название препарата | Механизм действия | Способ применения |
| Ацетаминофен (торговые названия Парацетамол, Панадол) | Оказывает жаропонижающее и болеутоляющее действие. | По одной таблетке 3 – 4 раза в сутки. Если температура не падает, дозу можно удвоить до 2 таблеток за один прием. Максимальная суточная доза 8 таблеток. |
| Фенилбутазон (торговое название Бутадион) | Устраняет боль и температуру, а также оказывает выраженное противовоспалительное действие. | Внутрь по одной – две таблетке (50 – 100 мг) через полчаса после еды от 2 до 3 раз в день. |
| Ибупрофен (торговые названия Адвил, Нурофен, МИГ400) | Обладает сильным противовоспалительным и болеутоляющим эффектом, также устраняет температуру. | По одной – две капсулы (400 – 800 мг) 3 раза в день. Допустимая суточная доза — 2400 мг, что равняется 6 таблеткам. |
Противовоспалительные препараты сочетают с назначением витаминов, антиоксидантов и других медикаментов, регулирующих метаболические процессы в организме
Витамины и витаминоподобные вещества, применяемые при воспалении маточных труб
| Название препарата | Механизм действия | Способ применения |
| Аскорбиновая кислота (витамин С) | Регулирует окислительно-восстановительные процессы в организме. | Внутрь по 500 мг в сутки, при гнойных сальпингитах дозу можно увеличить до 1 грамма в сутки. Внутримышечно по 5 мл 5-процентного раствора раз в сутки. |
| Витамин Е | Оказывает мощный антиоксидантный эффект. | По 100 мг (одна капсула) раз в сутки в течение 14 дней. |
| Кокарбоксилаза | Выступая в роли фермента, участвует в метаболических реакциях организма. | Внутримышечно и внутривенно по одной – две ампулы в сутки, в комплексе с другими препаратами. |
Согласно многочисленным исследованиям применение в комплексной терапии иммуномодуляторов значительно снижает риск развития осложнений и увеличивает шансы на полное выздоровление.
| Название препарата | Механизм действия | Способ применения |
| Полиоксидоний | Увеличивает резистентность организма к инфекциям, оказывает иммуностимулирующее и антиоксидантное действие. | Внутримышечно по 6 мг (один укол) через день, курс лечения — 10 инъекций одновременно с основной антибактериальной терапией. Либо по одной инъекции первые три дня, а потом через день, также курс 10 дней. Внутрь по одной таблетке дважды в день, длительность применения определяется индивидуально. |
| Гроприносин | Стимулирует выработку интерлейкинов лимфоцитами, таким образом, повышая работу иммунной системы. | Суточная доза препарата составляет 50 мг на кг. На человека весом в 60 кг доза будет равняться 3 граммам (6 таблеток по 500 мг). Длительность терапии устанавливается индивидуально. |
| Имунофан | Оказывает антиоксидантное и иммуностимулирующее действие. | Назначается при хронических сальпингитах. По одной инъекции (одна ампула) ежедневно в течение 20 дней, после чего делают перерыв. При необходимости врач-гинеколог может назначить повторный курс лечения. |
Дозу и длительность лечения иммуномодуляторами определяет только врач исходя из индивидуальных особенностей женщины и наличия противопоказаний.
При хронических сальпингитах широко применяются физиопроцедуры, такие как электрофорез с лидазой, рефлексотерапия и ультразвук в импульсном режиме. Также рекомендуется бальнеотерапия в виде ванн (сульфидных и натриевых) и влагалищных орошений.
Лечение сальпингитов с помощью оперативного вмешательства применяется как при острых формах этого заболевания, так и при хронических. Показания для хирургического лечения определяются лечащим врачом.
Показаниями для оперативного лечения сальпингита являются:
- неэффективность консервативного лечения;
- опухоли в области маточных придатков;
- формирование гнойных образований в области придатков матки;
- бесплодие невыясненного генеза;
- непроходимость одной или обеих труб в результате спаечных процессов.
Противопоказания к операции при сальпингите:
- пациентка страдает ожирением;
- выявлены острые инфекционные заболевания;
- диагностирована плохая свертываемость крови.
Суть операции
Операция заключается в удаление части маточной трубы, чистке ее от гноя и дезинфекции. При отсутствии возможности устранения гнойного очага и восстановления проходимости фаллопиевой трубы маточный придаток удаляется. При хронических сальпингитах с выраженным спаечным процессом также удаляются спайки.
Методы оперативного лечения
Самым эффективным методом оперативного лечения сальпингита является лапароскопическая операция. Она заключается в удалении частей трубы с помощью специального оборудования через небольшие отверстия в стенке живота. Если с помощью этого метода не удается провести полноценную операцию, то переходят на лапаротомию. Эта операция заключается в разрезе передней брюшной стенки, который делается с целью получить полноценный доступ к органам малого таза. Метод является более травматичным и провоцирует образование новых спаечных процессов.
Подготовка к операции
Подготовительный процесс к лапароскопии включает в себя ряд анализов, необходимых для того, чтобы врач оценил готовность пациентки к операции.
Исследования, проводимые перед операцией:
- анализ крови – для определения свертываемости крови;
- анализ мочи – для выявления скрытых воспалительных процессов;
- анализы на гепатит В и ВИЧ – стандартные анализы перед любой операцией;
- электрокардиограмма – для определения сердечных патологий;
- УЗИ малого таза.
Врачу следует рассказать о принимаемых медикаментах, так как ряд препаратов влияет на свертываемость крови. Лапароскопия выполняется под общим наркозом. За восемь часов до операции стоит отказаться от приемов еды и питья.
Ход операции
Лапароскопия выполняется в несколько этапов. Изначально врач производит три прокола на животе, через которые вводятся медицинские инструменты и лапароскопическое оборудование. Далее при помощи лапароскопа в брюшную полость пациентки закачивается специальный газ (углекислый газ или закись азота). Это делается для того, чтобы органы отошли друг от друга, обеспечив врачу хорошую видимость. Лапароскоп – это полая трубка, на одном конце которой находится окуляр, а на другом – видеокамера. Через окуляр врач рассматривает внутренние органы, а с помощью видеокамеры изображение выводится на экран монитора. Остальные разрезы предназначены для ввода манипуляторов, которыми врач проводит необходимые действия.
В ходе операции спаечные образования разрезаются, и проводятся манипуляции, направленные на восстановление проходимости труб. Если в ходе оперативного вмешательства обнаруживаются воспалительные процессы, врач удаляет гнойные образования, обрабатывает полость дезинфицирующими растворами и устанавливает дренажную систему в брюшную полость.
Восстановление после операции
После лапароскопии могут появиться боли в области надрезов. Также болевые ощущения могут возникнуть в средней части и внизу живота, в пояснице. Снизить болевые ощущения поможет отдых, если они становятся нестерпимыми – следует обратиться к врачу, который назначит обезболивающие препараты.
Распространенные симптомы после оперативного лечения сальпингита:
- вздутие живота;
- слабость;
- не сильная тошнота;
- плохой аппетит;
- частые позывы к мочеиспусканию.
Эти явления исчезают в течение двух – трех дней и не требуют специального лечения. Снятие швов происходит спустя десять – четырнадцать дней после операции. На протяжении одной – двух недель после лапароскопии у пациентки могут наблюдаться слабые слизистые или кровянистые выделения из влагалища. Если интенсивность выделений увеличивается, следует обратиться к врачу, так как это может говорить о внутреннем кровотечении.
Рекомендации по питанию и образу жизни после операции
В течение первого дня после лапароскопии необходимо воздерживаться от приемов пищи. Второй и третий день следует отдавать предпочтение молочным продуктам
низкой жирности (кефир, йогурт), сухарям и постному мясу. С четвертого дня нужно постепенно возвращаться к нормальному рациону питания. Постельный режим следует отменять на следующий день после лапароскопии для предупреждения развития тромбозов.
В течение двух – трех недель после операции следует отказаться от тяжелых физических нагрузок и спорта. Нужно избегать резких движений, подъема тяжестей, длительных перелетов и поездок. Принимая душ, нельзя тереть мочалкой швы, а после водных процедур следует обрабатывать поверхность ран антисептиками (растворы зеленки или марганцовки). На протяжении двух недель не следует принимать ванну, посещать сауны, купаться в бассейнах, озерах и других водоемах. Одежду нужно выбирать свободную, которая не оказывает давления на швы.
Возвращаться к половой жизни следует в зависимости от данных врачом рекомендаций.
Планирование беременности после оперативного лечения
Устранение непроходимости фаллопиевых труб увеличивают шансы пациентки забеременеть. С течением времени вероятность зачатия снижается, так как спустя год – два возможно возникновение нового спаечного процесса. Тем женщинам, которые хотят забеременеть, после операции необходимо начать принимать гормональные препараты в течение нескольких месяцев. Далее следует приступать к планированию беременности. Шансы восстановить фертильность зависят от месторасположения спаечного процесса. Если он был вокруг маточной трубы, забеременеть естественным путем удается более чем половине пациенток (60 процентов). В случае образования спаек внутри, вероятность беременности снижается до 10 процентов.
При воспалении маточных труб ванны оказывают тонизирующее и очищающее воздействие, помогают снизить болевые ощущения при обострениях заболевания. Также ванны способствуют укреплению иммунной системы. По методу проведения процедуры они делятся на водные и паровые.
Ванны с можжевельником
Данные водные процедуры рекомендованы пациенткам с двухсторонним сальпингитом. Чтобы приготовить такую ванну, следует взять 50 граммов можжевельника обыкновенного (верес) и залить литром (четыре стакана) кипятка. В качестве сырья могут быть использованы ягоды и стебли растения. После того как можжевельник настоится (два – три часа), добавьте настой в ванну с водой. Температуры воды должна составлять 35 – 37 градусов. Длительность приема ванны не должна превышать получаса (тридцати минут).
Ванны с шалфеем
Ванны с настоем шалфея рекомендуются женщинам с хроническим сальпингитом. Добавьте настой мускатного шалфея в ванну, наполненную на две трети пресной водой, температура которой не превышает 35 градусов. Чтобы приготовить отвар понадобятся сто граммов сухого шалфея. Залейте сырье одним литром воды (четыре стакана) и поставьте на час – полтора на медленный огонь.
Ванны с валерианой
Ванны с экстрактом валерианы оказывают расслабляющее и общеукрепляющее действие на организм. Наполните ванну водой, чтобы уровень воды в сидячем положении не превышал линии груди. Температура воды не должна превышать сорока градусов. Добавьте в ванну пятьдесят миллилитров (три с половиной столовые ложки) экстракта валерианы. Длительность процедуры – двадцать – тридцать минут.
Ванны с розмарином
Чтобы приготовить розмариновую ванну, понадобятся тридцать миллилитров (две столовые ложки) экстракта этого растения, который необходимо приобрести в аптеке. Аптечное средство можно заменить приготовленным в домашних условиях настоем. Для этого залейте триста граммов листьев розмарина тремя литрами воды (двенадцать стаканов) и, доведя до кипения, продержите на слабом огне тридцать – сорок минут.
Паровая ванна из молока
Ванночка на молоке поможет снять болевые ощущения при воспалении труб. Чтобы комфортно и эффективно провести данную процедуру, необходимо приобрести табурет или стул, в сиденье которого проделано отверстие. Чтобы приготовить паровую молочную ванну вскипятите три литра свежего коровьего молока. Охладите слегка молоко и вылейте его в таз или другую емкость, объем которой не превышает десять литров. Установите табурет над емкостью, и сядьте на него, предоставив доступ пару к половым органам. При отсутствии стула с отверстием можно обойтись без него, присев над паром на корточки. Нижнюю часть тела необходимо укутать теплым одеялом. Проводить процедуру нужно до того момента, как остынет молоко. Систематичность – один раз в день перед сном на протяжении трех – четырех недель.
Принцип спринцевания заключается в промывании влагалища травяными отварами. Для проведения процедуры необходима гинекологическая спринцовка, которую предварительно необходимо продезинфицировать. Спринцевание можно делать в положении лежа на спине. Процедуру в горизонтальном положении удобнее делать в ванне. Наберите в спринцовку заранее приготовленный отвар. Преддверие влагалища обработайте стерильным вазелином или детским кремом. Лягте на дно ванной, а ноги закиньте на ее борта. Расслабьте мышцы и введите во влагалище кончик спринцовки, выпустив из него воздух. Влейте раствор внутрь влагалища. Длительность процедуры не должна превышать пятнадцати минут. Температура отвара при первой процедуре должна составлять тридцать семь – тридцать восемь градусов. При проведении последующих процедур, температуру жидкости необходимо постепенно увеличивать до сорока пяти – сорока восьми градусов. Если во время спринцевания повышается температура тела или усиливаются болевые ощущения, температуру настоя нужно снизить. Для увеличения эффекта, после спринцевания на нижнюю часть живота нужно положить грелку или сделать согревающий компресс.
Спринцевание воздействует на естественную микрофлору внутренних половых органов, поэтому процедуры следует проводить курсом, длительность которого не превышает двух недель.
Настои и отвары для спринцеваний
Растения для приготовления растворов, которые используются при спринцевании:
- календула;
- шалфей;
- кора дуба;
- липа;
- матка боровая;
- бадан.
Чтобы приготовить настой нужно взять две – три столовые ложки любого из вышеуказанных растений в сухом виде и залить двумя стаканами (500 миллилитров) кипятка. Поставьте сосуд с запаренным сырьем на медленный огонь или на водяную баню. Продержите двадцать – тридцать минут и после этого охладите до требуемой температуры. Эффективным противовоспалительным эффектом обладают комбинированные настои для спринцевания. По аналогичному рецепту могут быть приготовлены отвары на основе лекарственных сборов.
Компоненты сбора №1:
- спорыш (горец птичий) – пятьдесят грамм;
- крапива (листья) – тридцать грамм;
- кора дуба – десять грамм;
- корень лапчатки – десять грамм.
Компоненты сбора №2:
- бузина черная (цветки) – две столовые ложки;
- ромашка (цветки) – две столовые ложки;
- семена льна – две столовые ложки.
Компоненты сбора №3:
- чернобыльник (полынь обыкновенная) – двадцать грамм;
- вероника дубравная (цветки и листья) – двадцать грамм;
- ромашка (цветки) – двадцать грамм;
- донник – пять грамм.
В лечение сальпингита народными методами широко используются лечебные тампоны, которые представляют собой женский гигиенический тампон, пропитанный отваром или соком лекарственного растения. Процедура проводится вечером. Лечебный тампон вводится во влагалище и оставляется на ночь. Для приготовления лечебных тампонов следует использовать тампоны из натурального хлопка.
Тампоны с отваром бадана
Бадан оказывает противовоспалительное действие, способствует рассасыванию спаечного процесса. Чтобы приготовить настой возьмите сто граммов сухого корня бадана и измельчите его в кофемолке. Залейте сырье двумя стаканами (500 миллилитров) кипятка, укутайте емкость полотенцем и оставьте настаиваться шесть – восемь часов. После этого процедите отвар и пропитайте тампон. Курс лечения баданом не должен превышать двадцати дней.
Тампоны с алоэ
Алоэ обладает сильным противомикробным эффектом и широко используется в народной медицине при лечении воспаления маточных труб.
Правила использования алоэ:
- используйте только самые нижние листья, длина которых не превышает пятнадцать – восемнадцать сантиметров;
- возраст алоэ должен превышать два года;
- чтобы увеличить концентрацию полезных веществ, перед применением не поливайте растение водой несколько дней.
Срезав несколько листьев алоэ, измельчите их в кашицу и пропитайте выделившимся соком тампон. Для увеличения эффективности данной процедуры сок алоэ можно соединить с другими полезными ингредиентами.
Рецепты растворов для тампонов на основе алоэ:
- С подорожником. Доведите до кипения сто миллилитров воды, добавьте одну столовую ложку измельченного подорожника и продержите на огне две – три минуты. Процедите отвар и добавьте в него пятнадцать капель (столовая ложка) сока алоэ;
- С капустой. Измельчите свежий капустный лист, отожмите. Столовую ложку капустного сока смешайте с таким же количеством сока алоэ;
- С медом. Возьмите одну столовую ложку натурального меда жидкой консистенции и смешайте со столовой ложкой сока алоэ.
Средства на основе лекарственных растений употребляют для снижения воспалительных процессов и поднятия иммунитета. Для приготовления препаратов по народным рецептам следует использовать свежие ингредиенты, а травы покупать только в аптеках.
Травяной сбор с рассасывающим действием
Входящие в состав сбора травы способствуют рассасыванию спаечных процессов. Также употребление отвара помогает восстановить гормональный фон организма и снизить болевые ощущения.
Компоненты настоя:
- пион уклоняющийся (Марьин корень) – двадцать грамм (полторы столовые ложки с верхом);
- чистотел (бородавник) – двадцать грамм;
- цветки календулы (ноготки) – двадцать грамм;
- крапива обыкновенная – двадцать грамм;
- ярутка полевая – десять грамм (столовая ложка без верха);
- донник лекарственный – десять грамм.
Сухие листья и цветки нужно измелить в кофемолке, высыпать в термос объемом на полтора литра и залить кипятком. Оставить настаиваться на ночь, а утром употреблять вместо чая или кофе.
Средство с противовоспалительным эффектом
В состав этого народного препарата входят корень алтея лекарственного (50 грамм) и вытопленный жир из свиного сала или смалец (две столовые ложки).
Сухой корень алтея залейте водой в стеклянной или керамической посуде и оставьте на двадцать четыре часа в темном месте. После этого поместите емкость на слабый огонь, доведите до кипения и оставьте томиться на несколько часов до тех пор, пока корень не станет мягким. Остудите растение и измельчите его в мясорубке или блендере. Соедините смалец и кашицу из алтея и поставьте томиться на огонь на два – три часа в посуде с толстыми стенками. Сняв с огня, перемешайте и поместите в посуду с крышкой, удобную для хранения в холодильнике. Принимать средство нужно по три столовые ложки одновременно с приемом пищи.
Отвары, устраняющие воспаление
Рецепты, снижающие воспалительный процесс при сальпингитах:
- С калиной. Залейте пятьдесят грамм (три столовые ложки с верхом) сухих цветков одним литром кипятка и продержите тридцать минут (полчаса) на водяной бане. Процедите отвар, добавьте по вкусу натурального липового меда. Употреблять напиток нужно по сто грамм три раза в сутки;
- С корой березы. Поставьте на огонь в эмалированной или стеклянной посуде один литр воды. После того как вода закипит, всыпьте две столовые ложки измельченной сухой березовой коры. Через двадцать минут медленного кипения снимите с огня, процедите, добавьте столовую ложку натурального меда и пять капель йода. Пить отвар нужно в подогретом виде перед сном, по полстакана;
- С мать-и-мачехой. Соедините по две столовые ложки измельченной травы донника лекарственного и золототысячника. Добавьте три столовые ложки цветков мать-и-мачехи и залейте литром кипятка. Поставьте емкость с напитком в темное место на два – три часа для настаивания. Принимать отвар нужно по 80 миллилитров (одна треть стакана) пять – шесть раз в день.

Еще одним важным моментом является лечение полового партнера. Поскольку, даже после успешного лечения инфекция может вновь попадать в половые пути.
Также рекомендуется избегать случайных половых связей и незащищенных половых контактов. Иммунную систему женщины следует поддерживать на высоком уровне, поскольку слабый иммунитет провоцирует развитие инфекций. Входными воротами для бактерий является травмированная слизистая оболочка половых путей, поэтому применение внутриматочных противозачаточных средств желательно избегать.
источник




