Абсцессы дугласова пространства относят к числу опасных осложнений после аппендэктомии. По литературным данным, число образования абсцессов дугласова пространства колеблется в пределах 1-3%.
Нами произведен анализ осложнений после аппендэктомии по материалам хирургической клиники стоматологического факультета Киевского медицинского института за 10 лет.
За указанный период в клинике находилось 15 250 больных аппендицитом, в том числе острым — 11 525 и хроническим — 3 725.
Всего произведено 15 250 аппендэктомии.
Больные острым аппендицитом госпитализированы в первые сутки до 6 часов от начала заболевания (56%), оперировано 86% больных.
После аппендэктомии абсцессы дугласова пространства наблюдались в 0,11 %.
Мужчин было 11 человек, женщин — 6 человек.
По возрасту:
1-10 лет — 3 больных;
11-20 лет — 3 больных;
21-40 лет — 3 больных;
41 и старше — 8 больных;
Наиболее часто это осложнение было отмечено при деструктивных формах аппендицита: остром перфоративном аппендиците — 5, гангренозных формах — 7, флегмонозных — 3.
Во всех случаях были явления перитонита со значительным гнойным выпотом в брюшной полости.
По нашим наблюдениям, причины тазовых гнойников связаны с недостаточным удалением выпота из брюшной полости, который в силу тяжести скапливается в малом тазу и нагнаивается.
В образовании тазовых гнойников имеет значение снижение реактивных свойств организма и вирулентности микрофлоры брюшной полости.
У 5 больных с абсцессами дугласова пространства произведено исследование микрофлоры и чувствительности ее к антибиотикам.
Составляющие микрофлору кишечная и паракишечная палочки, а также ложный протей, обычно слабо чувствительны к антибиотикам или совсем не чувствительны к пенициллину, стрептомицину.
Приведем пример, в котором показано, как ребенок, ослабленный кишечной инфекцией, после аппендэктомии получил осложнение абсцессом дугласова пространства.
Больной, 1 года 6 мес, заболел внезапно 17/VIII. Появился понос, началась рвота. Направлен в детскую больницу с диагнозом гастроэнтерит. 24/VIII состояние ухудшилось, появились боли в животе, участились диспептические расстройства. С подозрением на острый аппендицит переведен в хирургическое отделение. Общее состояние ребенка тяжелое: адинамичен, резкая бледность кожных покровов, сонлив. Пульс 140 в мин., температура тела 38,9°, тоны сердца приглушены, ритмичные. В легких в верхней правой доле определяются сухие хрипы. Живот умеренно вздут, отмечается напряжение передней брюшной стенки. Положительный симптом Щеткина-Блюмберга. Стул жидкий, водянистый со слизью, около 5 раз в сутки. Мочеиспускание не нарушено.
Анализы крови от 24/VIII: Нв — 56%, по Сали, лейкоцитов — 10 000, РОЭ — 35 мм в час, сдвиг формулы белой крови влево.
Диагноз: острый аппендицит, перитонит. Через 8 часов после перевода из детской больницы 24/VIII произведена операция — аппендэктомия под эфирно-кислородным наркозом.
При вскрытии брюшной полости выделилось около 200,0 густого сливкообразного без запаха гноя. Червеобразный отросток гангренозно измененный с перфорацией в двух местах. Аппендэктомия. Дренирование брюшной полости дренажной трубкой и тампоном.
Во время операции в брюшную полость введен раствор пенициллина — 300 000 ед., в послеоперационном периоде — пенициллин по 50 000 еД. и стрептомицин по 75 000 ед., два раза через трубку в брюшную полость. Раствор пенициллина по 50 000 ед. — внутримышечно через 3 часа.
В послеоперационном периоде состояние ребенка крайне тяжелое; бледен, сонлив, черты лица заострены. Подкожное введение 5% раствора глюкозы с поливитаминами, физиологический раствор хлористого натрия, плазма.
Микрофлору брюшной полости составляет ложный протей, чувствительный к стрептомицину, биомицину и не чувствительный к пенициллину и левомицетину.
Общее состояние оставалось тяжелым.
3/IX диагностирован абсцесс дугласова пространства, который был вскрыт 4/IX через прямую кишку под эфирно-кислородным наркозом. Микрофлорой содержимого абсцесса являются кишечная, паракишечная палочки и ложный протей, нечувствительный к применяемым антибиотикам.
Больному назначен колимицин. Выздоровление.
Причиной тазовых гнойников могут быть кровотечения из сосудов культи брыжейки отростка.
Мы наблюдали случай образования тазового гнойника после кровотечения из культи брыжейки отростка у больной 20 лет, оперированной по поводу хронического аппендицита.
Гнойник у больной развился на 3-й сутки и протекал с тяжелой общей реакцией организма: повышением температуры до 40°, многократной рвотой, резкими болями в животе. При исследовании прямой кишки определяется инфильтрат эластической консистенции, резко болезненный. При пункции заднего свода влагалища получено зловонное геморрагическое гнойное содержимое. Вскрытие гнойника через задний свод влагалища. Выздоровление.
Тазовое расположение червеобразного отростка, по данным различных авторов, предрасполагает к образованию абсцессов дугласова пространства. Так, у Ростовцева на 99 больных, у 21, а у Турнера на 88 больных у 48 было тазовое расположение червеобразного отростка. В наших наблюдениях тазовое расположение червеобразного отростка было в трех случаях.
Полагают, что на образование абсцессов дугласова пространства имеет влияние дренирование брюшной полости трубкой и тампоном.
В наших наблюдениях дренирование произведено в 10 случаях, в 7 случаях брюшная полость зашивалась наглухо.
Можно предполагать, что дренирование брюшной полости не влияет на образование тазовых гнойников.
Клиника абсцессов дугласова пространства аппендикулярного происхождения не представляет особых затруднений; у больных после аппендэктомии, чаще после деструктивных форм аппендицита, перитонита на 3-4-е сутки появляются боли внизу живота, повышается вечерняя температура до 39-40°, учащенное мочеиспускание вследствие вовлечения в воспалительный процесс мочевого пузыря, позывы на акт дефекации с выделением слизи.
При этом отмечается вздутие живота, острая болезненность и напряжение мышц брюшного пресса в нижних его отделах, положительный симптом Щеткина-Блюмберга. При исследовании прямой кишки на передней стенке ее определяется болезненный, плотноэластической консистенции инфильтрат, который вызывает иногда явления кишечной непроходимости.
Характерно наличие лейкоцитоза — 16-22 тыс. и сдвиг формулы белой крови влево, ускоренная РОЭ.
Образованию абсцесса дугласова пространства предшествует стадия инфильтрата в малом тазу. В этой стадии возможно рассасывание инфильтрата без нагноения путем применения антибиотиков и повторных паранефральных блокад, клизмочек из раствора фурацилина при температуре 38-39°. Необходимо следить изо дня в день, когда наступит в одном из участков инфильтрата размягчение. Ведь именно этот симптом является сигналом к переходу от консервативного лечения к оперативному.
Операцию производим под общим наркозом или местной анестезией. Необходимо перед операцией освободить мочевой пузырь и произвести очистительную клизму. Затем производится растяжение сфинктера ректальным зеркалом. Определяем участок размягчения. Протираем слизистую прямой кишки спиртом. Участок размягчения пунктируем иглой со шприцем, отсасывая гной.
Сняв шприц и не вынимая иглы из гнойника, осторожно по игле рассекаем стенку кишки. В рану вставляем тонкую резиновую трубку на 1-2 суток, которая фиксируется Т-образной повязкой. После операции больным старшего возраста назначаем антикоагулянты: дикумарин, иеодикумарин или фенилин, снижая протромбиновый индекс до 45% нормы.
Случаев самопроизвольного опорожнения гнойника через стенку кишки не наблюдалось.
1. Причиной осложнений абсцессом дугласова пространства являются деструктивные формы аппендицита со значительным количеством гнойного выпота, который во время операции недостаточно аспирируется, скопляется в малом тазу и нагнаивается.
2. Тщательная остановка кровотечения предупреждает развитие осложнений абсцессом дугласова пространства.
источник
Поддиафрагмальный абсцесс чаще образуется как осложнение заболеваний печени и желчных путей, желудка, двенадцатиперстной кишки, червеобразного отростка, поджелудочной железы. Нередко он осложняет операции на различных органах брюшной полости.
Наиболее постоянным симптомом поддиафрагмального абсцесса является боль. Чаще всего она локализуется в нижних отделах грудной клетки, подложечной области или подреберье. Она носит постоянный характер и может иррадиировать в лопатку, плечо, шею, усиливаясь при движении. У некоторых больных наблюдаются икота, отрыжка, иногда затрудненное болезненное глотание. Температура высокая, с большими размахами и потрясающим ознобом, потливостью и частым пульсом. Больной нередко принимает характерное вынужденное положение (на спине, полусидя, упираясь руками в кровать или лежа на больном боку с приведенными к животу ногами). Живот вздут, перистальтика кишечника вялая.
При пальпации в области подреберья и иногда в подложечной области определяются болезненность н напряжение мышц. Кожа на стороне поражения в проекции абсцесса нередко тестоватой консистенции. Межреберные промежутки сглажены, надавливание в области их болезненное. Грудная клетка на стороне абсцесса отстает при акте дыхания. При перкуссии определяется притупление, указывающее на высокое стояние диафрагмы, доходящее иногда спереди до уровня II—III ребра. Аускультативно могут обнаруживаться ослабленное дыхание в нижних отделах грудной клетки на стороне поражения, шум трения плевры, усиление голосового дрожания. При вовлечении в процесс плевры наблюдается сухой болезненный кашель. Исследование крови выявляет картину, характерную для гнойной интоксикации.
Большую помощь в диагностике оказывает рентгенологическое исследование. Прямым указанием на поддиафрагмальный абсцесс служит наличие газового пузыря с горизонтальным уровнем жидкости, который меняется при перемене положения тела больного.
Лечение поддиафрагмального абсцесса, как правило, оперативное, хотя некоторые авторы сообщают об успешном лечении его пункциями (с аспирацией содержимого и последующим введением антибиотиков). Наиболее широкое распространение получил внеплевральный — внебрюшинный доступ (Л. В. Мельников).
Прогноз зависит от того, насколько своевременно сделана операция. Летальность, по данным некоторых авторов, достигает 20%.
Наиболее часто причиной развития абсцесса дугласова пространства являются деструктивный аппендицит и гнойные воспалении придатков матки; реже он образуется в результате затекания инфицированного экссудата из верхних отделов живота.
Заболевание начинается остро с повышения температуры, которая носнт гектическнй характер, наблюдается озноб. Пульс обычно соответствует температуре. Больные жалуются на сильные режущие боли в животе, частые позывы на дефекацию, примесь слизи в кале. В дальнейшем могут наблюдаться зияние сфинктера, недержание кала и газов, а также дизурические явления. При пальпации определяются болезненность в нижних отделах живота, напряжение мышц, иногда положительный симптом Блюмберга — Щеткина. Изменяется картина крови. При бимануальном исследовании обнаруживается болезненный инфильтрат, прощупываемый через переднюю стенку прямой кишки или задний свод влагалища. В центре инфильтрата при его размягчении иногда определяется флюктуация.
При прогрессирующем развитии процесса существует опасность прорыва гнойника в прямую кишку, мочевой пузырь, тонкий кишечник, свободную брюшную полость. Для уточнения диагноза прибегают к пункции через прямую кишку или задний свод влагалища.
В начальной фазе развития заболевания лечение консервативное (антибиотики, теплые клизмы с отваром ромашки). При появлении гектической температуры, интоксикации или флюктуации показано вскрытие гнойника.
источник
Инфильтраты при остром аппендиците встречаются в разные периоды болезни, они распознается в первые дни после приступа, т. е. при поступлении больного в стационар /чаще всего/, или неожиданно обнаруживаются во время операции по вскрытии брюшной полости, наконец возникают в послеоперационном периоде. У женщин аппендикулярные инфильтраты встречаются гораздо чаще, чем у мужчин, а у больных старше 60 лет инфильтраты бывают в шесть раз чаще, чем у более молодых. В большинстве случаев они возникают при первом приступе острого аппендицита. При неудаленном отростке после рассасывания инфильтрата возможен рецидив последнего.
Клинически аппендикулярный инфильтрат чаще всего выявляется на 3-4 день после начала приступа. Из анамнеза выясняется, что за несколько дней до поступления в стационар больной перенес приступ острого аппендицита. Общее состояние таких больных обычно остается удовлетворительным. Температура тела повышена, частота пульса соответствует температуре. Самостоятельные боли в животе либо незначительны, либо вовсе отсутствуют. При ощупывании живот остается мягким и безболезненным, кроме правой подвздошной области, где определяется образование с более или менее четкими контурами, с гладкой поверхностью, плотной консистенции /плотный инфильтрат/, если же мягкой консистенции, то РЫХЛЫЙ инфильтрат. Размеры этого образования колеблются от 3-4 до 10-12 см и более в диаметре. Как правило, инфильтрат не смещается и только в начальной стадии иногда бывает подвижен. Местоположение его обычно соответствует области слепой и отчасти восходящей толстой кишки.
Аппендикулярный инфильтрат — это конгломерат органов /воспалительная опухоль/, куда входят слепая кишка, конечный отдел подвздошной кишки, червеобразный отросток, сальник. В сравнительно редких случаях он прошупывается, то ближе к средней линии, то ближе к малому тазу, то вдоль гребня подвздошной кости, в зависимости от расположения червеобразного отростка. При спаянии инфильтрата с париетальным листком брюшины он хорошо определяется. При глубоком расположении и небольших размерах инфильтрата он едва пальпируется в глубине подвздошной ямки.
В начальном периоде образования инфильтрата может быть положительным симптом Щеткина-Блюмберга. Стул и мочеиспускание большем частью нормальны. Состав крови при наличии инфильтрата меняется не резко. Имеется невысокий лейкоцитоз, небольшой сдвиг лейкоцитарной формулы влево и ускоренная СОЭ. Из-за напряжения брюшной стенки определить рыхлый инфильтрат бывает трудно. Опасности аппендэктомии в рыхлом инфильтрате преувеличены, поэтому, если диагноз поставлен, показана операция.
Рыхлый инфильтрат недостаточно отгораживает деструктивно измененный червеобразный отросток, и в брюшной полости нередко обнаруживается выпот независимо от расположения, числа и характера органов, вовлеченных в процесс; такой инфильтрат представляет собой рыхлое соединение отечных, гиперемированных тканей, местами покрытых фибрином, но легко разделяющихся пальцем или тупфером. Если определяется плотный аппендикулярный инфильтрат, показана консервативная терапия: антибиотики, местно — УВЧ-терапия, щадящая диета, постельный режим. Дальнейшее течение зависит от того, в каком направлении разовъется воспалитель-ный процесс. В случае его обратного развития отмечается улучшение состояния больного, самостоятельные боли постепенно стихают, пальпация становиться малоболезненной, температура тела через несколько дней нормализуется, инфильтрат уменьшается и, наконец, совершенно перестает прощупываться.
Другая клиническая картина наблюдается, когда воспалительный процесс имеет наклонность к распространению. В таких случаях боли в животе не стихают, а усиливаются; наблюдается усиление болезненности инфильтрата при пальпации. Лихорадка продолжается, иногда температура тела нарастает. Пульс учащается. Границы инфильтрата иногда расширяются, Нарастает лейкоцитоз, ускоряется СОЭ. Могут появиться симптомы раздражения брюшины в правой половине живота. Пальцевое исследование прямой кишки нередко дает возможность определить болезненность одной из её стенок или уплотнение, иногда размягчение.
В таких случаях о появлении гноя / периаппендикулярный абсцесс, абсцесс Дугласова пространства и др./ приходится судить по клинико-лабораторным признакам, о чем будет идти речь дальше. Хирургическая тактика при аппендикулярном инфильтрате основывается на сочетании двух основных критериев — давности заболевания и характере инфильтрата. После рассасывания инфильтрата показано удаление червеобразного отростка. Если воспалительный инфильтрат обнаруживается во время операции по поводу острого аппендицита, то при рыхлом инфильтрате показана аппендэктомия, при плотном инфильтрате — введение тампонов и ниппельной трубки для введения антибиотиков. В этом последнем случае поиски червеобразного отростка могут оказаться тщетными и сопряжены с опасностью разрыва стенки кишки, кровотечении.
Как только установлены симптомы нагноения аппендикулярного инфильтрата, показана срочная операция. Промедление с операцией угрожает прорыву гнойника в свободную брюшную полость и развитием перитонита или прорывом в соседние органы (кишку, мочевой пузырь), в забрюшинное пространство, либо через брюшную стенку наружу. Симптомами нагноения аппендикулярного инфильтрата будут: размягчение уплотнения, гектическря температура, усиление болей в животе, появление симптомов раздражения брюшины, резкое повышение лейкоцитоза и СОЭ, в некоторых случаях выявляются рентгенологические данные об образовании гнойника в бюшной полости. Аппендикулярные гнойники могут локализоваться в разных отделах брюшнойой полости, наиболее типичные локализации таких гнойников: передний пристеночный, боковой /в боковом канале брюшной полости/, внутрибрюшной /межкишечный/, тазовый или абспесс дугласова пространства, поддиафрагмальный, множественные.
Операция по поводу аппендикулярного гнойника производится под местной анестезией или наркозом. При типичном абсцессе в правой подвздошной области, спаянном с передней брюшной стенкой, делается разрез по Волковичу-Мак-Бурнею. Обычно внутренняя косая и поперечная мышцы живота уже инфильтрированы. Их разъединяют тупым путем по ходу волокон. В том же направлении разъединяется и поперечная фасция. Далее следует осторожно раздвинуть брюшину, и тогда вслед за этим начинает вытекать гной.
После удаления гнойного эксудата и ориентировки с помощью пальца в размерах и форме полости необходимо решить, как поступить с отростком. Удаление червеобразного отростка допустимо лишь в тех случаях, когда он лежит свободно, а поиски его проходят без грубого разделения сращений и спаек, без риска вызвать повреждение кишки. При расположении гнойника ближе к крылу подвздошной кости вскрытие его производят разрезом Пирогова. В непосредственной близости от гребня подвздошной кости и передне-верхней ости. Держась непосредственно у кости, рассекают мягкие ткали, отслаивал их с брюшиной кнутри, подходят с латеральной стороны инфильтрата и отсюда вскрывают гнойник. В полость его вводят тампон. После заживления раны и рассасывания инфильтрата больным следует делать аппендэктомию.
Чаще всего встречаются после операции по поводу деструктивного аппендицита. Это отграничение гноя, которое скапливается в самом низком участке брюшной полости: прямокишечно-пузырном углублении у мужчин и прямокишечно-маточном углублении у женщин. Спаявшиеся между собой листки брюшины, петли тонких и толстых кишоцк и сальник образуют как бы капсулу, окружающую гнойную полость. Распознавание абсцесса дугласова пространства в общем не представляет больших трудностей, но важно выявить это осложнение своевременно. При всяком негладком послеоперационном течении, в особенности после удаления деструктивных отростков, необходимо систематически проводить пальцевое исследование кишки.
Для диагноза большое значение имеют жалобы больных на нарушение дефекации и мочеиспускания. Учащенный жидкий стул с примесью слизи, ИНОГДА тенезмы являются симптомами, свидетельствующими о формировании гнойника на дне малого таза. Частые и болезненные мочеиспускания это один из ранних признаков абсцесса дугласова пространства. Иногда отмечаются нерезкие боли над лобком. Живот обычно не вздут, мягкий, болезненный, кроме надлобковой зоны. При хорошем отграничении гнойника симптомов раздражения брюшины не наблюдается. В запущенных случаях развивается парез кишечника. Температура тела всегда повышена. Пульс соответствует температуре. Имеет место лейкоцитоз, ускорение СОЭ.
Исследуя ежедневно прямую кишку, можно установить определенную эволюцию симптомов. Вначале определяется лишь болезненность передней стенки прямой кишки, затем удается определить нависание её; при влагалищном исследовании — болезненность заднего свода. Еще через 2-3 дня место выбухания стенки прямой кишки уплотняется и превращается в болезненный инфильтрат; проходит еще время и в одном из участков инфильтрата определяется размягчение; Этот симптом и является показанием к оперативному лечению. Пункция гнойника через прямую кишку или влагалище допустима только /во избежание прокола петли кишки/ при ясных признаках нагноения непосредственно перед операцией на столе для уточнения места вскрытия гнойника.
Консервативное лечение сводится к назначению постельного режима, антибиотиков. Но как только распознано скопление жидкого гноя в дугласовой ямке, нельзя медлить с операцией. Перед операцией надо опорожнить мочевой пузырь катетером и сделать очистительную клизму. У мужчин и детей принято вскрывать гнойник дугласова пространства через прямую кишку, и через задний свод влагалища у женщин.
После операции следует назначать легкую диету, опий для задержки стула на время пребывания дренажа в прямой кишке, антибиотики. Абсцессы дугласова пространства, оставленные без операции, могут привести к тяжелым осложнениям, при прорыве гноя в свободную брюшную полость развивается перитонит, при прорыве гноя в полый орган образуются внутренние свищи с развитием воспаления этого органа.
Для профилактики абсцессов дугласова пространства необходимо во время аппендэктомии, особенно при гангренозных и прободных аппендицитах ограничивать очаг поражения от свободной брюшной полости тампонами, а при наличии гноя — осушить полость брюшины и особенно малый таз с помощью отсоса и промыть эти участки раствором фурацилина.
Обнаружение в брюшной полости воспалительного инфильтрата после аппендэктомии при удовлетворительном общем состоянии больного заставляет держаться выжидательной тактики. Покой, антибиотики, физиотерапевтическое лечение иногда приводят к рассасыванию инфильтрата. При ухудшении состояния больного и появлении симптомов интоксикации возникает угроза распространения процесса на брюшину, что заставляет решиться на операцию. Если симптомов раздражения брюшины нет, но на основании клинико- инструмен-тальных, УЗИ- и .компъютерных, рентгенологических данных возникает подозрение на образование гнойного очага также показано хирургическое лечение.
Техника операции зависит от локализации очага и его отношения к передней брюшной стенке. Если гнойник прочно спаян с париетальной брюшиной, то желательно опорож-нить его без вскрытия свободной брюшной полости. Разрез проводится над инфильтратом. После разделения мышечного слоя рекоменду-ется тупым путем дойти до стенки абсцесса и на месте размягчения вскрыть его. После осушения гнойной полости и осторожного обследования пальцем, если необходимо, производится под контролем глаза расширение раны для обеспечения хорошего оттока гноя. В полость вводится тампон.
Когда приходится оперировать, не дожидаясь прочного спаяния гнойника с брюшиной, тогда вскрывается брюшная полость и вокруг инфильтрата вводят отграничивающие тампоны, а затем производят вскрытие абсцесса. Гной иногда может оказаться в забрюшинном пространстве. В случае перфорации за-брюшинно расположенного отростка гной непосредственно проникает в забрюшинное пространство. При ретроцекальной позиции отростка и образовании периаппендикулярного абсцесса не исключается возможность расплавления заднего листка париетальной брюшины и перехода воспаления на забрюшинную клетчатку. Появление других забрюшинных абсцессов можно объяснить расппространением инфекции из воспаленного отростка по лимфатическим путям к ретроперитонеальным узлам. Характерные признаки забрюшинного гнойника: лихорадка, болезненность по ходу гребня подвздошной кости и в поясничной области, а также контрактура в тазобедренном суставе.
Оперативный доступ к вскрьтию забрюшинных гнойников осуществляется разрезом по Пирогову или косым поясничным разрезом. При ретроцекальном расположении отростка также могут наблюдаться псоас-абсцессы, паранефриты и забрюшинные флегмоны. При возникновении псоас-абсцессов обычно на фоне высокой лихорадки имеет место общее тяжелое состояние больного, высокий лейкоцитоз; в поздних стадиях характерно положение больного с подтянутой к животу и согнутой в коленном суставе ногой. Более трудным для: распознования и лечения являются гнойники поддиафрагмальной области. Обычно они располагаются интраперитонеально, но встречаются и расположенные внебрюшинно. Диагностика поддиафагмальных гнойников затруднительна, особенно в начальных его формах и при малых размерах.
Обычно после некоторого светлого промежутка после аппендэктомии вновь возникают симптомы гнойного очага. Боли ощущаются то в нижних отделах грудной клетки, то в верхнем квадранте живота. Иногда присоединяется болезненннй сухой кашель, вызванный раздражением диафрагмального нерва. Затем боли сосредотачиваются в правом подреберье, особенно при глубоком вдохе, нередко отдают в правую лопатку и плечо. Иногда больная сторона грудной клетки отстает в дыхательных движениях. В более выраженных случаях имеется выпячивание подложечной области, сгла женность межреберий. В некоторых случаях возникает отек нижнего отдела грудной клетки. Живот остается мягким, редко определяется легкое напряжение в области правого подреберья. Печень, если и выступает из-под реберной дуги, неболезненна. Имеются высокая температура, ознобы, изменения крови, соответствующие острому гнойному процессу.
При рентгеновском просвечивании выявляется высокое стояние диафрагмы, ограничение её движения. Наличие газового пузыря с горизонтальным уровнем жидкости под диафрагмой — почти патогномоничный признак поддиафрагмального абсцесса.
Решающее значение имеет пробный прокол. Его следует проводить под обезболиванием в сидячем положении больного с отведенной и высоко поднятой правой рукой. При выборе места для пункции надо руководствоваться данными рентгенологического исследования. Большей частью это место расположено по передней или средней подмышечной линии, на уровне девятого или десятого межреберий. Для опорожнения поддиафрагмального пространства существуют чрез- и внеплевральный подходы. Опорожнение поддиафрагмальных абсцессов без вскрытия полости плевры лучше переносится больными, устраняет опасность гнойного плеврита и не оставляет плевральных тяжелых сращений. Поэтому при возможности следует пользоваться внеплевральными способами оперативного лечения гнойников поддиафрагмального пространства.
Яркая клиническая картина острого аппендицита, вызванного перфорацией отростка, хорошо известна. Перитониты аппендикулярного происхождения занимают первое место среди перитонитов различном этиологии. Причинами таких перитонитов являются поздняя госпитализация, атипичность и стертость клинических проявлений острого аппендицита. Перитонит после аппендэктомии не дает бурной клинической картины, поэтому своевременная диагностика и лечение иногда запаздывают. В борьбе с послеоперационным перитонитом фактор времени имеет первостепенное значение для прогноза.
При этом в клинической картине перитонита самым постоянным является симптом боли. Боль, которая держится в животе дольше вторых-третьих суток после операции, всегда должна настораживать хирургов. Почти всегда встречается тошнота, рвота и отрыжка. А далее в зависимости от иммунной реакции организма и вирулентности микрофлоры разыгрывается той или иной степени тяжести клиническая картина перитони-та. Все же перитонит чаще прогрессирует в результате плохой санации брюшной полости и при недостаточном лечении уже имевшегося до операции перитонита, а также при прорезывании швов в инфильтрированной стенке слепой кишки, прошивании всех слоев стенки её, несостоятельности культи отростка и других технических дефектах. Иногда воспалительный процесс в брюшной полости отграничивается с образованием гнойников разной локализации, топическая диагностика которых трудна, а вскрытие требует определенных навыков.
При разлитом перитоните брюшную полость тщательно санируют, промывают анти-септическими растворами с антибиотиками широкого спектра действия и по показаниям налаживают фракционный перитонеальный диализ по методике И.И. Дерябина. Под фракционным перитонеальным диализом понимают периодическое введение в брюшную полость дозированных количеств диализирующего раствора, который удаляется через определенный промежуток времени. Катетер для перитонеального диализа вводят в малый таз. Проксимальный его конец выводят на переднюю брюшную стенку сбоку от раны и соединяют через тройник с флаконами с диализирующим раствором. В брюшную полость самотеком вводят 2-3 литра жидкости в течение 15-20 минут.
Для профилактики закупорки катетера фибрином на каждые два литра диализирующего раствора добавляют 1000 ЕД гепарина. Через 1-1,5 часа диализирующий раствор удаляют наружу через тот же катетер самотеком. Антибактериальную терапию осуществляют путем введения в брюшную полость антибиотиков направленного -действия, чаще всего канамицина. Среднее количество дней диализа на одного больного в большинстве случаев 3-4, а сеансов — от 9 до 30. Проведение повторных сеансов такого диализа обуславливается степенью общей интоксикации, выраженностью симптомов раздражения брюшины, функциональным состоянием кишечника, характером содержимого брюшной полости.
Одной из форм гнойного тромбофлебита является пилефлебит, источник которого- вены отростка. Тромбоз распространяется на портальную систему. Это одно из тяжелейших осложнений острого аппендицита, дающее высокий процент летальности. Тромбофлебит, начавшись в венах отростка, переходит на подвздошно-толстокишечную вену и дальше по верхней брыжеечной вене на воротную вену и её разветвления в печени, где на этой почве возникают множественные гнойники. Возможен также отрыв инфицированных эмболов, занос их по системе воротной вены в печень и образование в ней абсцессов.
В большинстве случаев пилефлебит возникает после аппендэктомии. Пилефлебит возникает то бурно, через 2-3 дня после аппендэктомии, и развязка наступает на 2-3-й неде-ле, то обнаруживается через 1-2 месяца от начала заболевания. Общее состояние больных при пилефлебите всегда тяжелое. Больные жалуются на боли. в животе, слабость, плохой сон, отсутствие аппетита. Боли возникают в правом подреберье, подложечной области, изредка они иррадиируют в спину, правое плечо. Лицо бледное, осунувшееся, с желтушной окраской, с запавшими глазами.
Самым постоянным симптомом пилефлебита являются потрясающие ознобы, с повышением температуры тела до 40 о Пульс частый, слабый. Дыхание затруднено. Живот малоболезненный, иногда вздут. Печень почти всегда увеличена, чувствительна при пальпации. Селезенка может быть увеличена. Лейкоцитоз высокий. В связи с образованием абсцессов в печени с .успехом используется рентгенологический метод. При просвечивании выявляется высокое стояние диафрагмы, ограничение её подвижности, увеличение тени печени, сгущение её тени на месте абсцессов, закрытие реберно-диафрагмального синуса. Лечение больных с пилефлебитом представляет очень трудную задачу.
Энергичное комбинированное лечение — операция (вскрытие гнойников в сочетании с применением антибиотиков; по показаниям применение антикоагулянтов) может привести к улучшению исходов пилефлебитов. При лечении абсцессов печени в последние годы с успехом применяются внутриартериальное введение антибиотиков через общую печеночную артерию или введение антибиотиков через пупочную вену. На втором месте среди непосредственных причин смерти при остром аппендиците, по данным многих авторов, стоит сепсис. Источником его служат гнойники и флегмоны, а также септические тромбозы крупных сосудистых стволов, осложнявшие деструктивный аппендицит.
Осложнения со стороны операционной раны являются наиболее частыми, но сравнительно безопасными. Чем тяжелее изменения в отростке, тем меньше встречается первичных заживлений ран. Решающее значение в возникновении нагноения ран имеет занос патогенных микробов в рану во время операции. Помимо острого соблюдения асептики, имеют значение техника операции, щажение тканей во время её выполнения и общее состояние больного. В случаях, когда можно ожидать нагноения раны следует накладывать редкие швы на кожу, не зашивать кожу и подкожную клетчатку, применяя при хорошем состоянии раны наложение в ближайшие дни первично отсроченных швов. Лигатурные свищи нередко встречаются после удаления червеобразного отростка. Показано. рассечение свищевого хода под местной анестезией и удаление лигатур, поддерживающих нагноение.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Топографические особенности дугласова углубления и пластичность брюшины предоставляют благоприятные условия для образования отграниченного от брюшной области гнойника. Условной капсулой абсцесса выступают спаянные листки брюшины, тонко- и толстокишечные петли, большой сальник (жировой фартук в полости живота). Клинически патология проявляется общим интоксикационным синдромом (повышение температуры, интоксикация) и местными проявлениями (боли внизу живота, расстройства стула и мочеиспускания). Лечение может быть консервативным (на стадии инфильтрации) и оперативным (в стадию нагноения и размягчения гнойника).
Частота встречаемости патологии составляет 1 – 3% среди всех гнойных хирургических и гинекологических заболеваний, причем в 0,06 – 0, 12% абсцесс дугласова пространства формируется после проведенных операций.
Этиологическим фактором абсцесса дугласова пространства выступает гноеродная микрофлора, представленная неспецифическими патогенными микроорганизмами (стафилококки, стрептококки, эшерихии, синегнойная палочка, паракишечная палочка). Предрасполагают формированию гнойника в прямокишечно-маточном/пузырном углублении ослабление защитных сил организма и усиление вирулентности патогенных бактерий.
Патология всегда является вторичной и развивается на фоне гнойной патологии в брюшной полости.
Наиболее часто гнойник дугласова пространства формируется после или на фоне деструктивного аппендицита (флегмонозное, гангренозное воспаление аппендикса или его перфорация) в случае тазовой локализации червеобразного отростка. Развитие патологии у женщин может быть обусловлено гнойными процессами в придатках (тубоовариальное образование, пиовар, пиосальпинкс). В ряде ситуаций гнойник дугласова пространства формируется после перфорации дивертикула толстого кишечника, прободной язвы желудка/двенадцатиперстной кишки, парапроктита, острого холецистита, травмы живота либо диффузного перитонита. Возможно развитие патологии после удаления аденомы простаты.
Затеканиюкрови, гноя или серозного выпота в пространство дугласа способствуют открывающиеся в полость малого таза брыжеечные синусы и каналы. Формирование гнойника имеет место при проведении недостаточного туалета операционной раны (удаление воспалительного экссудата, крови) и её неадекватном дренировании. Ряд авторов считает, что возникновению абсцесса способствует тампонада абдоминальной полости. Скопившийся экссудат и кровь в дугласовом пространстве представляет оптимальную питательную среду для развития патогенной микрофлоры.
Пути распространения гноя в пространство дугласа при остром аппендиците:
- тазовое расположение аппендикса с формированием аппендикулярного инфильтрата обеспечивает прямое затекание выпота в дугласово углубление;
- нормальная локализация червеобразного отростка (правая подвздошная ямка) способствует затеканию гноя сверху вниз, в полость малого таза;
- нагноение скопления экссудата и крови в дугласовом углублении после проведенной операции;
- обратное развитие гнойного перитонита и формирование остаточных явлений в виде осумкованных гнойников в разных участках полости живота, включая дугласово пространство.
Различают дооперационный и послеоперационный гнойники дугласова углубления. Дооперационный абсцесс формируется в процессе развития основного заболевания (аппендикулярный инфильтрат, тубоовариальное образование и прочее), послеоперационный, соответственно, после выполнения хирургического вмешательства (на 5 – 10 сутки).
По течению патология может быть острой и хронической. В зависимости от размеров гнойника выделяют небольшие абсцессы, содержащие 50 – 100 мл гноя и крупные, объемом до 0,5 – 0,6 литров. Ряд авторов выделяет подвздошно-тазовые абсцессы, которые при дальнейшем существовании разобщаются, образуя так называемые песочные часы.
Формирование гнойника в пространстве дугласа происходит на 5 – 10 день послеоперационного периода. Возможна организация тазового абсцесса до проявления хирургического вмешательства на фоне развития острого воспалительного заболевания органов живота. Первыми проявлениями патологии служат неспецифические симптомы в виде повышения температуры до фебрильных и гектических цифр (38 – 40 градусов), ознобов, сменяющихся лихорадкой, выраженной слабости, возможной головной боли и тошноты, учащенного пульса. Появляются нерезкие боли внизу живота, не причиняющие больному беспокойства. При пальпации живота перитонеальные симптомы отсутствуют, но выявляется его болезненность в нижних отделах.
Характерными проявлениями патологии выступают расстройства мочеиспускания и дефекации. Скопление гноя в дугласовом пространстве сдавливает прямую кишку, что проявляется тенезмами (ложными позывами на дефекацию), изменением частоты и характера стула (частый, жидкий), появлением в нем кровяных и гнойных примесей, недержанием газов, кала. Дизурические расстройства в виде учащения и болезненности мочеиспускания также свидетельствуют о формирование гнойника в малом тазу.
В запущенных ситуациях, когда гнойник не отграничивается от брюшной полости, наблюдается парез кишечника и вздутие живота, присоединяются симптомы раздражения брюшины.
В диагностическом плане имеет значение разница температур в подмышечной ямке и в заднем проходе. В норме в прямой кишке температура выше, чем подмышкой на 0,2 – 0,5 градусов. При тазовом абсцессе значения температуры в заднем проходе превышают на 1,1 – 1,4 градуса показатели в подмышечной впадине.
Большое значение имеет проведение пальцевого исследования прямой кишки и влагалищного исследования у женщин. О поражении тазового нерва свидетельствует гипотонус сфинктера заднего прохода, его слабость и плохое удержание газов и кала. В ряде случаев отмечается зияющий задний проход. При ежедневном исследовании прямой кишки/влагалища выявляется эволюция симптомов. На стадии воспаления вагинальное исследование позволяет определить болезненность заднего влагалищного свода. Спустя 2 – 3 суток процесс переходит в стадию инфильтрации, что проявляется выбуханием стенки заднего прохода, уплотнением места выбухания, болезненностью и несмещаемостью слизистой прямой кишки. При влагалищном исследовании пальпируется болезненный инфильтрат тугоэластичной консистенции в заднем своде, под шейкой матки, задний свод нависает. Через 4 – 5 суток от начала заболевания в инфильтрате появляется размягчение, что определяется при ректальном и влагалищном исследовании проваливанием пальца в образовании. Появление флюктуации служит сигналом к выполнению оперативного вмешательства.
Из лабораторных и инструментальных методов исследования назначают:
- общие анализы крови и мочи (в крови лейкоцитоз со сдвигом влево, ускорение СОЭ, в моче лейкоцитурия, цилиндрурия);
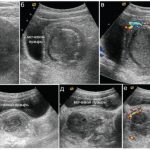
- УЗИ малого таза (женщины) позволяет дифференцировать гнойник дугласова пространства от тубоовариального образования;
- УЗИ предстательной железы (мужчины) проводится для дифференциальной диагностики абсцесса пространства дугласа с абсцессом простаты.
В сложных случаях назначается КТ, МРТ малого таза.
Лечебные мероприятия при гнойнике дугласова пространства определяются его стадией. При сформировавшемся инфильтрате (плотное, болезненное образование, прощупываемое через прямую кишку и влагалище) назначаются:
- антибиотики широкого спектра действия (предпочтение отдается комбинированным схемам);
- противовоспалительные препараты для подавления анаэробной флоры (метронидазол и его производные);
- НПВС для снижения температуры;
- теплые микроклизмы (температура 38 – 40 градусов) объемом 50 – 100 мл дважды в сутки, клизмы со спиртом или кальцием;
- горячие спринцевания отварами лечебных трав (ромашка, зверобой).
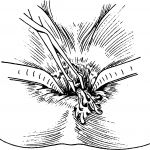
Перед операцией выполняется очистительная клизма и опорожнение мочевого пузыря при помощи катетера. Хирургическое вмешательство выполняется под местным обезболиванием (наркоз по показаниям). Положение пациента горизонтальное, с согнутыми в коленях и разведенными ногами.
В ходе операции растягивается сфинктер прямой кишки ректальным зеркалом, затем в нее вводится влагалищное зеркало. Слизистую заднего прохода обрабатывают спиртом и пальцем определяют участок наибольшего размягчения гнойника. Иногда визуализируется выпячивающая стенка ампулы прямой кишки с тусклой и гиперемированной слизистой. Пункцию гнойника выполняют по средней линии участка размягчения, гной отсасывается шприцем. Затем по игле осторожно рассекается стенка кишки. Рана тупо расширяется пальцем и браншами корнцанга, затем в нее устанавливается дренажная трубка, которая одним швом подшивается к промежности.
Вскрытие абсцесса у женщин производится аналогичным способом, но только через заднюю стенку влагалища (сначала пункция, затем вскрытие гнойника, расширение раны и установка дренажа).
Возможные интраоперационные осложнения:
- повреждение кишечной петли;
- нарушение целостности мочевого пузыря;
- кровотечение из места разреза.
Течение послеоперационного периода гладкое, нормализация температуры происходит к 2 – 3 суткам, истечение гноя прекращается к 3 – 4 дню. После операции назначается легкая диета и препараты для задержки стула на срок нахождения дренажа в ране.
Нелеченный тазовый абсцесс чреват развитием тяжелых осложнений. К наиболее тяжелым относится прорыв гнойника и распространение его содержимого в полости живота, ведущее к разлитому перитониту. Зачастую абсцесс прорывается с близлежащие полые органы. При прорыве гнойника в прямую кишку в кале появляется значительное количество гноя, но данное осложнение часто заканчивается самоизлечением. Прорыв абсцесса в мочевой пузырь характеризуется учащением мочеиспускание и примесью гноя в моче, что чревато восхождением инфекции и развитием уретерита, пиелонефрита. Возможен прорыв гнойника во влагалище, матку и слепую кишку. При значительных размерах инфильтрата происходит сдавление прямой кишки, что чревато возникновением кишечной непроходимости.
Прогноз при своевременном лечении тазового абсцесса благоприятный. Меры профилактики включают тщательную ревизию и санацию (полное осушение дугласова пространства и операционной раны салфетками от экссудата, крови) полости живота в ходе оперативного вмешательства, отграничение операционной раны тампонами при удалении деструктивно-измененнего аппендикса, выполнении адекватного гемостаза. Также профилактика включает своевременное лечение гнойного воспаления придатков, парапроктита и других воспалительных процессов органов живота. После проведения аппендэктомии рекомендуется регулярное (по показаниям ежедневное) проведение ректального и влагалищного исследования.
Созинова Анна Владимировна, акушер-гинеколог
источник
Гнойный аппендицит — флегмонозная, гангренозная деструкция червеобразного отростка. Это понятие объединяет наиболее тяжелые формы острого аппендицита. Деструктивный аппендицит чреват серьезными осложнениями, особенно при ошибочной диагностике и запоздалой операции.
В классификации, принятой большинством хирургов, все формы острого аппендицита, за исключением катарального, относятся к гнойному аппендициту. Выделяют катаральный, флегмонозный (с прободением и без него), гангренозный (с прободением и без него), аппендикулярный инфильтрат (с нагноением и без него).
Микрофлора при гнойном аппендиците разнообразна, но преобладают кишечная палочка, протей, энтерококки. При гангренозных, прободных аппендицитах очень часто встречаются анаэробные микроорганизмы. Однако присутствие микроорганизмов и механическое повреждение слизистой оболочки не определяют развития заболевания. Большую роль играет расстройство питания стенки отростка.
В патогенезе острого аппендицита играют роль фактор обструкции, микрофлора и расстройство кровообращения вследствие тромбоза сосудов, питающих отросток. Последнее служит причиной развития гангрены и перфорации отростка.
И.В. Давыдовский считал, что отдельные формы аппендицита представляют собой стадии единого воспалительного процесса. Часто наблюдается несоответствие между клиническими проявлениями болезни и изменениями в удаленных отростках. Гнойный аппендицит (флегмонозный, гангренозный, перфоративный) необратим в отличие от катарального.
В большинстве случаев изменения в отростке при гнойном аппендиците начинаются со слизистой оболочки, где появляется дефект эпителия с конусовидной лейкоцитарной инфильтрацией, вершиной направленной к серозной оболочке. При дальнейшем развитии процесса эти очаги увеличиваются, сливаются и образуют более крупные очаги гнойной инфильтрации.
Весь отросток становится напряженным, отечным, белесым, с расширенными сосудами и фибринозными наложениями (флегмона отростка). Сливаясь, гнойники могут расплавить стенку отростка и привести к его перфорации.
При быстрой деструкции стенки отростка, выходе содержимого гнойников в сторону серозных покровов и сравнительно слабой наклонности к ограничению процесса развиваются перфоративный аппендицит и гнойный перитонит. Перфоративное отверстие может иметь микроскопические размеры. В дальнейшем в результате расширения очага омертвения процесс охватывает значительную часть стенки или весь отросток. Быстрому развитию процесса способствует тромбоз сосудов брыжейки отростка с острым расстройством кровообращения и гангреной.
Деструктивные формы аппендицита при позднем распознавании и склонности к осумкованию ведут к образованию инфильтрата, состоящего из спаянных кишечных петель, сальника, париетальной брюшины. Как правило, у детей гнойный аппендицит (деструктивные формы) развивается быстро, у стариков порой при стертой клинической картине часто бывает тяжелая деструкция — гангрена отростка
В большинстве случаев диагностика острого аппендицита не представляет особых трудностей; гораздо сложнее с уверенностью выявить гнойный аппендицит. По результатам тщательного клинического обследования и лабораторных данных можно заподозрить гнойный аппендицит. Значительно легче диагностировать аппендикулярный инфильтрат. Диагностика гнойного аппендицита основывается на своеобразном комплексе симптомов.
При диагностических затруднениях большое значение имеет тщательное наблюдение за больным в течение 2-3 ч. Сохранение и нарастание признаков воспаления, появление симптомов раздражения брюшины свидетельствуют о деструктивной форме аппендицита. При поступлении больного в более поздние сроки заболевания нередко можно по клинической картине судить о патологоанатомических изменениях отростка.
При сомнительном диагнозе острого аппендицита можно выполнить лапароскопию. Обнаружение признаков воспаления в отростке или в его зоне позволяют установить диагноз заболевания.
В отношении больных с подозрением на острый аппендицит не может быть стандарта. В основе диагностики заболевания должен лежать строго индивидуальный подход
Дифференциальная диагностика гнойного аппендицита нередко сложна. Особые трудности представляют случаи с запутанным анамнезом, стертой клинической картиной. Во-первых, надо отличить острый аппендицит от других заболеваний, а во-вторых, определить характер изменений в отростке и имеющиеся осложнения. Вследствие разнообразия клинических проявлений гнойного аппендицита его трудно дифференцировать с гинекологическими и другими заболеваниями.
Этому во многом способствуют разнообразное расположение слепой кишки, червеобразного отростка и ряд других обстоятельств. Острый аппендицит смешивают с другими заболеваниями желудочно-кишечного тракта, а также с заболеваниями женских половых органов, болезнями мочевых путей и инфекционными болезнями.
Гнойный аппендицит приходится дифференцировать с другими острыми хирургическими заболеваниями органов брюшной полости.
При прободной язве желудка или двенадцатиперстной кишки начало болей резкое, внезапное, боли очень сильные. Диагностике помогают анамнестические сведения. Из объективных данных важно обращать внимание на локализацию болей, напряжение мышц, уменьшение печеночной тупости, серп газа в правом поддиафрагмальном пространстве. Дифференциальная диагностика затрудняется при прикрытой перфорации, а также при стекании желудочного содержимого по боковому каналу в правую подвздошную область.
Распознавание холецистита основывается на анамнестических данных, характере, локализации, иррадиации болей, иногда наличии желтухи, данных УЗИ. Дифференциальная диагностика затруднена при высоком расположении червеобразного отростка.
При острой кишечной непроходимости на почве заворота слепой кишки дифференциальную диагностику усложняют выраженные явления перитонита, вздутие живота, болезненность всех его отделов. Следует обращать внимание на асимметрию живота, уровень жидкости в петлях кишечника при рентгенологическом исследовании, шум плеска и перистальтику различной интенсивности при аускультации живота.
Инвагинация подвздошной кишки чаще встречается у детей 2— 3 лет. Распознавание облегчают присутствие крови в кале, нарастание признаков кишечной непроходимости. При пальцевом исследовании через прямую кишку прощупывается колбасовидное образование в правой подвздошной области. Реже гнойный аппендицит приходится дифференцировать с воспалением, прободением или заворотом дивертикула Меккеля (1 случай на 5000 аппендэктомий) и с терминальным или регионарным илеитом.
Отличить гнойный аппендицит от воспаления дивертикула Меккеля до операции почти невозможно. Флегмонозному поражению кишок более свойственны значительное ухудшение состояния (интоксикация), быстрая перемена болевых точек из-за смещения кишки.
Отличить начальные явления тромбоза сосудов брыжейки от гнойного аппендицита помогают состояние сердечно-сосудистой системы, быстро развивающиеся явления распространенного перитонита с резким вздутием живота, быстрое нарастание интоксикации.
Очень трудна и важна дифференциальная диагностика гнойного аппендицита и пневмококкового перитонита, острого туберкулезного перитонита и острого воспаления мезентериальных лимфатических узлов.
Перечисленные заболевания чаще встречаются у детей. В преклонном возрасте при сниженной реакции организма гнойный аппендицит иногда смешивают с опухолями (раком) купола слепой кишки. Окончательный диагноз определяют при лапароскопии или во время операции.
В запущенных случаях при атипичном расположении отростка, опоясывающих болях гнойный аппендицит можно принять за панкреатит. В уточнении диагноза играют роль анамнез, активность амилазы в крови и моче, УЗИ, динамика процесса.
Казуистикой является гнойное воспаление червеобразного отростка, попавшего во внутреннее отверстие пахового или бедренного канала при грыже. Обычно в таких случаях возникают клинические признаки ущемленной грыжи.
Гнойный аппендицит часто приходится отличать от гинекологических заболеваний. О воспалении придатков матки свидетельствуют более низкая болезненность ближе к средней линии, выделения из влагалища. При влагалищном исследовании обнаруживают сглаженность сводов, болезненность при смещении шейки матки, болезненное образование по боковым поверхностям матки.
При нарушенной внематочной беременности преобладают признаки внутреннего кровотечения (бледность, учащение пульса, падение артериального давления), определяется жидкость в отлогих местах живота, из влагалища появляются кровянистые выделения; выражены изменения наружных половых органов, молочных желез, соответствующие беременности.
При перекруте ножки кисты яичника боли чаще схваткообразные, при исследовании через брюшную стенку и влагалище удается определить кисту. К ошибочному диагнозу могут привести периметрит, параметрит, пельвиоперитонит. В диагностике гинекологических заболеваний определенное значение имеет УЗИ.
Почечнокаменная болезнь, пиелит, иногда нефроптоз, цистит, обусловливают почечную колику справа, которая отличается характером болей, температурной реакцией. Подтверждают колику данные анализа мочи, УЗИ.
Клиническая картина крупозного воспаления легких справа при вовлечении в процесс плевры часто похожа на гнойный аппендицит, особенно у людей молодого возраста Правильной диагностике способствуют физикальные данные при исследовании легких, высокая лихорадка, результаты рентгенологического исследования.
Тяжелые последствия могут быть при сочетании инфаркта миокарда с гнойным аппендицитом.
Иногда гнойный аппендицит приходится дифференцировать с острым гастроэнтеритом, колитом, гонорейным фуникулитом справа.
Отличить гнойный аппендицит от брюшного тифа помогают реакции Видаля и кожная сыпь в позднем периоде болезни.
Все заболевания, с которыми приходится дифференцировать гнойный аппендицит, можно разделить на две группы. Для заболевших первой группы в любом случае показана неотложная операция. При заболеваниях второй группы неотложная операция не показана, она может ухудшить состояние больного (инфаркт миокарда, пневмония и др.).
При ошибочной диагностике в случае заболеваний первой группы необходимо в период операции правильно решить вопрос о доступе (изменить, расширить произведенный разрез, зашить его, сделать новый и т.п.).
Надо помнить о возможности очень редкого гнойного аппендицита слева при situs viscerum inversus или при очень длинной брыжейке слепой кишки.
При применении антибиотиков клинические проявления гнойного аппендицита значительно изменяются. Применение антибиотиков затушевывает начальные проявления болезни, стертая клиническая картина ведет к диагностическим ошибкам.
Морфологические изменения (флегмона, гангрена, прободение), разная быстрота развития этих изменений, особенности реакции организма и ряд других обстоятельств определяют многообразие клинического течения аппендицита. При типичном гнойном аппендиците выраженные признаки развиваются через 20—24 ч после начала болевых ощущений, хотя возможны значительные отклонения. Без своевременной операции развивается картина местного или распространенного гнойного перитонита.
При стертых формах проявления аппендицита выражены нечетко, некоторые признаки (раздражение брюшины, изменения состава крови, повышение температуры тела) отсутствуют, несмотря на значительные изменения в самом отростке (гангрена). Это обычно встречается улиц преклонного возраста и у ослабленных длительным общим заболеванием (туберкулез, диабет).
Гнойный аппендицит у детей обычно тяжелый, с быстро развивающимися симптомами. Быстро наступающая деструкция отростка, слабая сопротивляемость организма, сниженные пластические свойства брюшины и сальника создают условия для бурного течения процесса, в короткие сроки ведущего к развитию гнойного перитонита. Повышение температуры, рвота, тошнота, расстройства стула несущественны при диагностике аппендицита у детей. Большее значение придают напряжению брюшной стенки и расхождению температуры и частоты сердечных сокращений.
Особый случай представляет гнойный аппендицит в сочетании с беременностью. Нарушение обычных анатомических соотношений желудочно-кишечного тракта, смещение отростка кверху, ухудшение кровоснабжения и другие изменения способствуют быстрой деструкции отростка и развитию распространенного гнойного перитонита.
Аппендикулярный абсцесс является следствием деструктивного аппендицита, когда местный гнойный перитонит отграничивается фибринными спайками. Другой причиной аппендикулярного абсцесса может стать нагноение аппендикулярного инфильтрата, которое осложняет острый аппендицит в 1—3 % случаев, чаще становится результатом несвоевременного обращения больного к врачу и гораздо реже — результатом диагностической ошибки на догоспитальном или стационарном этапе (Савельев B.C. и др., 1986).
Аппендикулярный абсцесс чаще локализуется в подвздошной ямке, реже — ретроцекально в забрюшинном пространстве и в малом тазу.
В диагностике аппендикулярного инфильтрата исключительно важную роль играет анамнез: если появлению образования в правой подвздошной области предшествовали приступ болей в животе и характерный для острого аппендицита симптом Волковича-Кохера, однократная рвота и умеренное повышение температуры тела, можно быть уверенным в диагнозе аппендикулярного инфильтрата.
Типичная картина аппендикулярного инфильтрата развивается, как правило, спустя 3—5 дней от начала заболевания. Боли в животе, возникшие в первые дни болезни, почти полностью стихают. Самочувствие и общее состояние больного улучшаются, но температура тела остается субфебрильной. При объективном исследовании живота не удается выявить мышечного напряжения или других симптомов раздражения брюшины.
В правой подвздошной области, где наиболее часто локализуется инфильтрат, можно прощупать довольно плотное, малоболезненное опухолевидное образование различного размера, иногда он занимает всю правую подвздошную область. Симптомы Ровсинга и Ситковского нередко оказываются положительными. Лейкоцитоз, как правило, умеренный, с нейтрофильным сдвигом, указывающим на воспаление.
В отличие от опухоли слепой кишки, которая также может стать причиной образования инфильтрата этой локализации, при аппендикулярном инфильтрате анамнез заболевания более короткий, боли острые и сопровождаются повышением температуры тела, а при опухоли илеоцекального угла длительный анамнез содержит указания на постепенное нарастание болевого синдрома без существенного повышения температуры тела, а также иногда возникают явления частичной кишечной непроходимости, что редко наблюдается при аппендикулярном инфильтрате.
При динамическом наблюдении за больным с аппендикулярным инфильтратом отмечается уменьшение опухолевидного образования, а опухоль илеоцекального угла не уменьшается. Исходом аппендикулярного инфильтрата может быть либо его полное рассасывание, либо абсцедирование.
Аппендикулярный абсцесс может прорваться в просвет кишки, свободную брюшную полость, наружу через переднюю брюшную стенку. Аппендикулярный абсцесс в забрюшинном пространстве может распространяться по пояснично-подвздошной мышце на переднюю поверхность бедра. Аппендикулярный абсцесс является исходом аппендикулярного инфильтрата в 14—19 % случаев и располагается чаще в правой подвздошной области, реже — в дугласовом пространстве или ретроцекально.
Абсцесс в дугласовом пространстве создает определенные диагностические трудности: у женщин его приходится дифференцировать с гнойным воспалением придатков матки. При ретроцекальном расположении червеобразного отростка на первый план выступает картина забрюшинной флегмоны подвздошной ямки, гнойного псоита.
Атипичным бывает ретроцекальный или ретроперитонеальный гнойный аппендицит, когда при сравнительно слабо выраженных локальных признаках в правой подвздошной области развиваются выраженные общие явления воспаления и интоксикации. При такой локализации отростка часто поражается забрюшинная клетчатка. В клинической картине преобладают признаки забрюшинной флегмоны. Возможно развитие пилефлебита с образованием множественных абсцессов печени.
УЗИ в ряде случаев позволяет выявить прямые или косвенные признаки острого аппендицита: утолщение стенок, увеличение объема отростка, изменение его формы. Однако из-за топографического положения, вздутия слепой и подвздошной кишок отросток не всегда удается выявить.
Инфильтрация прилежащих тканей, в частности сальника, локальный выпот косвенно указывают на воспалительный процесс в правой подвздошной ямке, а выявление пиосальпинкса, перекрута кисты, разрыва маточной трубы играют определяющую роль в дифференциальной диагностике. УЗИ позволяет определить ограниченное скопление жидкости в зоне отростка при периаппендикулярном абсцессе, инфильтрате, абсцедировании.
В диагностике острых воспалительных заболеваний органов брюшной полости, перитонита все большее значение приобретает лапароскопия. Метод детально разработан B.C. Савельевым, В.М. Буяновым, А.С. Балалыкиным (1977).
Показания к лапароскопии при острых хирургических заболеваниях:
• неясная клиническая картина заболевания;
• необходимость дифференциальной диагностики острых хирургических заболеваний и острых заболеваний гениталий, органов забрюшинного пространства и других болезней с «острым животом»;
• выяснение состояния органов живота и брюшины в послеоперационном периоде;
• дренирование брюшной полости.
Лапароскопические признаки воспаления червеобразного отростка зависят от стадии заболевания. При катаральном аппендиците отмечаются некоторое утолщение, отек червеобразного отростка, гиперемия серозного покрова, иногда с кровоизлияниями. Реакция брюшины обычно отсутствует или выражена незначительно.
При флегмонозной воспалении червеобразный отросток выглядит набухшим, он багровый, с резко расширенными сосудами и фибринозными наложениями. Брюшина вокруг отростка отечна и гиперемирована, с наложениями фибрина. В брюшной полости вокруг отростка и в малом тазу может быть скопление серозного или гнойного выпота.
При гангренозном аппендиците червеобразный отросток темного цвета, причем его окраска меняется на различных участках в зависимости от глубины поражения. Вокруг отростка мутный экссудат, который может распространяться по всей брюшной полости. Брюшина мутная, набухшая, с кровоизлияниями, серым фибринозно-гнойным налетом.
Перфоративный аппендицит чаще всего связан с флегмонозными или гангренозными изменениями червеобразного отростка. Анатомические нарушения целостности его стенки визуально проявляются в виде ограниченного участка некроза.
Ранняя операция при остром аппендиците дает хорошие результаты. Она должна быть основной мерой по снижению летальности, но чрезмерное и неосмысленное увлечение ранней операцией, гипердиагностика острого аппендицита приводят к тому, что аппендэктомию производят тогда, когда она не нужна, а возможно, и вредна.
На страницах периодической печати широко обсуждалась оперативная тактика при остром аппендиците. Иногда для подтверждения диагноза острого аппендицита необходимо более или менее продолжительное (1-3 ч, а иногда и более) наблюдение. В это время хирург изучает основные клинические проявления болезни (усиление болей, их перемещение в правую подвздошную область, нарастание симптомов мышечной защиты, увеличение лейкоцитоза и др.) и убеждается в диагнозе острого аппендицита.
Опыт показывает, что это единственно верная тактика при остром аппендиците, позволяющая избежать смерти больных от перитонита и ненужной или даже вредной операции. УЗИ, лапароскопия играют важную роль в дифференциальной диагностике острого аппендицита.
Большое значение в снижении летальности при остром аппендиците имеет правильная организация экстренной помощи и санитарно-просветительная работа среди населения для раннего поступления больных в стационар.
При поздней госпитализации больные могут поступить с уже образовавшимся инфильтратом, который пальпируется в правой подвздошной области в виде ограниченного, болезненного, плотного и неподвижного образования различной величины. Если состояние больного удовлетворительное, симптомы не нарастают, показано выжидание с проведением антибиотикотерапии препаратами широкого спектра действия; в дальнейшем применяют рассасывающую терапию, физиотерапевтическое лечение.
Если состояние больного ухудшается, у него высокая лихорадка, нарастают симптомы раздражения брюшины, т.е. есть явления абсцедирования, то показана операция. Детские хирурги высказываются за активную тактику при аппендикулярных инфильтратах, так как в связи со слабым развитием сальника отграничение процесса в червеобразном отростке у детей менее надежно.
Аппендэктомия — наиболее распространенная полостная операция, она составляет 30-40 % всех экстренных хирургических вмешательств на органах брюшной полости. В 60—70 % наблюдений аппендэктомии производят по поводу гнойного аппендицита. Подготовка больного к экстренной операции должна быть минимальной и включать меры для улучшения общего состояния (если к тому есть основания).
Большое значение имеет создание хорошего широкого доступа к воспалительному очагу. Наиболее рациональным при уверенности в диагнозе является косой разрез (Дьяконова—Волковича) длиной около 8—12 см. В сомнительных случаях, когда не удается с уверенностью дифференцировать гнойный аппендицит с другими заболеваниями, требующими экстренной операции при распространенном перитоните, лучше делать срединный или параректальный разрез.
Способ выделения отростка выбирают в зависимости от обстоятельств (спайки, ретроцекальное расположение и т.д.). Брыжейку рекомендуется перевязывать рассасывающейся нитью с прошиванием. Следует стремиться к перитонизации культи отростка, что имеет особое значение при операциях в условиях начинающегося перитонита.
Лучшим методом считается перевязка культи червеобразного отростка с ее погружением после смазывания раствором йода кисетным швом и последующим наложением Z-образного шва синтетической нитью. Показаниями к дренированию служат переход гнойного процесса на забрюшинную клетчатку, перфорация отростка и гнойный перитонит. Используют трубчатые дренажи, при не остановленном капиллярном кровотечении производят тампонирование.
Изменения в отростке могут быть вторичными. В этих случаях всегда необходимо найти основную причину воспалительного процесса (холецистит, прободная язва желудка, непроходимость кишечника, терминальный илеит, воспаление дивертикула Меккеля, придатков матки и др.), что требует либо расширения разреза, либо срединного чревосечения.
В 1982 г. К. Semm впервые выполнил аппендэктомию через лапароскоп и описал ее как альтернативу хирургическому методу.
При запущенных формах острого аппендицита с клинической картиной периаппендикулярного абсцесса или распространенного гнойного перитонита лапароскопическая операция нецелесообразна.
Местные противопоказания к лапароскопической аппендэктомии: поздние сроки беременности; запущенный распространенный перитонит; периаппендикулярный абсцесс; выраженный спаечный процесс.
Хирургический доступ к аппендикулярному абсцессу определятся его локализацией. При расположении нагноившегося аппендикулярного инфильтрата в правой подвздошной области, когда он неподвижен, прилежит латерально нижним своим краем к крылу подвздошной кости, применяют правосторонний боковой внебрюшинный доступ.
Разрез кожи длиной около 10 см производят выше и параллельно правой паховой связке в непосредственной близости к подвздошному гребню и верхней передней подвздошной ости. Разрез начинают у верхней передней подвздошной ости и заканчивают на уровне середины паховой связки. Рассекают кожу, подкожную жировую клетчатку, фасцию и волокна наружной косой мышцы живота. По ходу волокон тупым путем разъединяют внутреннюю косую и поперечную мышцы.
Открывается прилежащая к разрезу отечная предбрюшинная жировая клетчатка, которую отслаивают вместе с брюшиной кнутри и таким образом подходят к латеральной стороне инфильтрата. Пальпаторно определяют зыбление и в этом месте осторожно, чтобы не вскрыть брюшную полость и не повредить прилежащую кишку, тупым инструментом или пальцем раздвигают брюшину и вскрывают гнойник. Тупым путем расширяют отверстие, гной аспирируют электроотсосом или высушивают полость гнойника тампонами.
Пальцем исследуют размеры и расположение полости гнойника. Червеобразный отросток удаляют лишь тогда, когда он доступен. Во всех остальных случаях не следует стремиться к его удалению из-за опасности проникновения гноя в свободную брюшную полость, повреждения воспаленной инфильтрированной стенки кишки, входящей в инфильтрат и образующей стенку абсцесса.
Полость абсцесса дренируют трубкой, завернутой в марлевый тампон, или применяют сигарообразный дренаж (марлевый тампон, завернутый в перчаточную резину). Введение обычной трубки чревато опасностью образования пролежня в стенке воспалительноизмененной слепой кишки. Через 5-7 дней дренаж меняют, к этому времени уже сформирован раневой канал. Если полость дренирована сигарообразным дренажем, то меняют только марлевые тампоны, новые тампоны вводят через канал, образованный муфтой из резиновой перчатки.
При аппендикулярном абсцессе, расположенном ближе к средней линии, когда его центр проецируется в точке Мак-Бернея или медиальнее и при пальпации передней брюшной стенки удается пройти рукой между латеральным краем инфильтрата и крылом подвздошной кости и паховой связкой, внебрюшинный боковой доступ использовать невозможно. Применяют типичный косой разрез по Волковичу—Мак— Бернею.
Довольно часто внутренняя косая и поперечная мышцы живота бывают инфильтрированы. Их раздвигают по ходу волокон, а затем разъединяют поперечную фасцию живота. Пальпаторно следует определить зыбление и осторожно тупым путем (лучше пальцем) вскрыть гнойник. Его полость осушают, исследуют пальцем и дренируют.
При ретроцекальном расположении абсцесса применяют боковой внебрюшинный доступ, полость гнойника осушают и дренируют. При большой полости целесообразно наложить конрапертуры в поясничной области в самой нижней точке абсцесса. Для этого концом корнцанга, введенного в полость гнойника, выпячивают мягкие ткани в поясничной области, кожу рассекают, мышцы раздвигают корнцангом. Корнцангом захватывают дренажную трубку с несколькими боковыми отверстиями и вводят в полость гнойника. Трубку одним швом фиксируют к коже поясничной области.
Течение послеоперационного периода определяется общим состоянием и возрастом больного, тяжестью гнойной интоксикации, осложнениями, патоморфологическими изменениями в отростке и т.д. После операции необходимо предупредить возможные осложнения и бороться с уже возникшими, активизировать иммунобиологические силы организма и подавлять деятельность микрофлоры.
Борьба с интоксикацией и нормализация функций органов и систем больного имеют большое значение для выздоровления. Состояние сердечно-сосудистой и центральной нервной систем, желудочно-кишечного тракта, функции печени, почек требуют особого внимания. Решающее значение обычно имеет состояние больного в первые 3—5 сут после операции.
Показано активное ведение больного в разумных границах при неосложненном послеоперационном периоде. При гладком течении, заживлении операционной раны первичным натяжением больного выписывают на 7-8-е сутки, срок нетрудоспособности составляет в общей сложности 25—30 сут.
Ошибочная диагностика и другие обстоятельства, препятствующие своевременной аппендэктомии, нередко ведут к развитию гнойного перитонита. При склонности к ограничению процесса в правой подвздошной области формируется инфильтрат, который в дальнейшем может постепенно рассосаться или превратиться в гнойник. В таких случаях возможны осложнения в виде кишечной непроходимости, каловых свищей, кишечного кровотечения.
В послеоперационном периоде не исключены кровотечение из сосудов брыжейки, нагноение раны, пневмония, кишечная непроходимость, свищи, тромбофлебит, пиелонефрит, абсцесс дугласова пространства, межкишечный, поддиафрагмальный абсцесс.
Осложнения при деструктивных формах аппендицита встречаются в 10—25 % случаев. Большое значение для лечения и предупреждения осложнений имеет тщательное наблюдение за больным с первых часов после операции.
При своевременном распознавании и оперативном лечении прогноз при гнойном аппендиците благоприятный. Сомнителен исход заболевания при оперативном лечении запущенных форм, особенно осложненных распространенным гнойным перитонитом.
источник