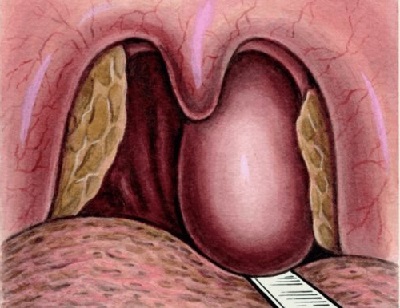
Заглоточный абсцесс развивается в результате нагноения глубоких лимфатических узлов. Это заболевание наблюдается в раннем детском возрасте (как осложнение острого фарингита, ангины, острых заболеваний носоглотки, носа и его придаточных пазух) или является результатом общих инфекционных заболеваний (кори, скарлатины, гриппа и др.). Причиной заглоточного абсцесса могут быть также ранения слизистой оболочки задней стенки глотки инородным телом, пищей. Так называемые «холодные заглоточные абсцессы» имеют натечный характер и встречаются у людей, страдающих туберкулезным или сифилитическим спондилитом верхних шейных позвонков. В детском возрасте они встречаются редко.
Симптомы заглоточного абсцесса: ребенок начинает проявлять беспокойство — он плачет, плохо спит, не берет грудь, падает в весе, плохо дышит, температура повышена, иногда запрокидывает голову кзади или наклоняет ее в сторону.
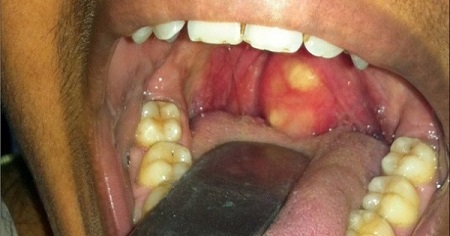
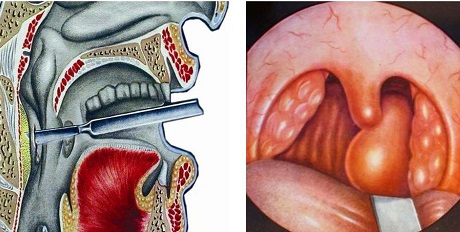
При осмотре задней стенки глотки определяется куполообразное выпячивание ее вперед. Такое выпячивание иногда бывает не строго срединным, а смещенным в ту или в другую сторону (боковой заглоточный абсцесс). При заглоточном абсцессе отмечается припухлость и болезненность лимфатических узлов позади нижней челюсти. Пробная пункция толстой иглой окончательно подтверждает диагноз данного заболевания. При заглоточном абсцессе требуется срочное хирургическое вмешательство, которое должно быть проведено в условиях больнично-поликлинического учреждения. Операция производится под местной (кокаиновой или дикаиновой) анестезией. Положение ребенка сидячее на коленях у медперсонала. Он завертывается в простыню и фиксируется руками помощника. Во избежание ранения соседних с абсцессом органов и тканей лезвие остроконечного скальпеля до половины обвертывается ватой или кусочком липкого пластыря. Скальпель до задней стенки глотки проводится- по шпателю или по указательному пальцу левой руки хирурга, которым одновременно придавливается язык книзу. Разрез длиной до 2 см проводится вертикально. Ввиду возможности затекания гноя в гортань (асфиксия) тотчас же после вскрытия абсцесса голову больного необходимо наклонить кпереди и книзу. Особенно это важно у самых маленьких детей. Для того, чтобы гной не задерживался в полости абсцесса, в последующем (во 2—3-й день) иногда приходится операционное отверстие расширить носовым корнцангом. После вскрытия абсцесса назначается постельный режим, жидкая молочно-растительная диета, согревающие компрессы на шею, сульфаниламидопрепараты и антибиотики. Холодные абсцессы не следует вскрывать. Если они достигают таких размеров, что препятствуют глотанию или дыханию, их опорожняют путем пункции. В полость абсцесса вводится йодоформная эмульсия (3—5 мл).
Заглоточный абсцесс бывает у детей в возрасте до 3 лет в результате острого воспаления и нагноения лимфатических узлов, расположенных в заглоточном пространстве. Инфицирование происходит со стороны полости носа, носоглотки или является результатом общих инфекций — кори, скарлатины, гриппа.. Инфекция может быть внесена при неумелом протирании глотки у детей, а также при травмах слизистой оболочки задней стенки глотки пищей, инородным телом или другими веществами.
Заглоточные абсцессы встречаются и у взрослых в виде так называемых холодных заглоточных абсцессов. Эти абсцессы имеют натечный характер при туберкулезном и сифилитическом спондилите верхних шейных позвонков, а также при ранениях шейного отдела позвоночника. Они располагаются ближе к средней линии между позвоночником и мышцами задней стенки глотки.
Симптомы. Ребенок беспокоен, отказывается от пищи, держит голову запрокинутой кзади и наклоненной в больную сторону; температура высокая. Большие абсцессы могут нависать над гортанью и вызывать затруднение дыхания. При осмотре глотки видна припухлость на задней стенке глотки, обычно по средней линии, плотная при пальпации. Нарыв определяется осмотром, пальпацией и пункцией по средней линии глотки.
В отличие от стенотического дыхания, которое бывает при ложном и истинном крупе, здесь наблюдается одышка, которая обычно сопровождается хрипами, клокотанием в горле, особенно во время сна.
Диагноз устанавливается после осмотра и ощупывания области абсцесса. Необходимо дифференцировать абсцесс на почве воспаления заглоточных лимфоузлов от холодного натечного абсцесса, возникающего при спондилите верхних шейных позвонков. В этих случаях определяется ограничение подвижности шейного отдела позвоночника и болезненность при поколачивании по остистым отросткам этих позвонков, а также боль при нагрузке на голову — давление на голову в вертикальном ее положении.
Доврачебная помощь и лечение. Срочное направление к оториноларингологу или госпитализация в оториноларингологическое отделение, где производится оториноларингологом или хирургом вскрытие абсцесса. Абсцесс вскрывается вертикальным неглубоким разрезом. Скальпель для осторожности обвертывается ватой или липким пластырем; оставляется свободный его кончик (на 0,5 см), что гарантирует от глубокого вкола его. Вслед за удачным вскрытием гнойника голову ребенка необходимо быстро опустить вниз, чтобы он не аспирировал гной в дыхательные пути. При надобности расширение полости абсцесса производится введением в разрез концов носового корнцанга и осторожным их раздвиганием. Вскрывать натечные абсцессы не следует во избежание вторичной инфекции. Если они препятствуют дыханию или глотанию, они должны быть опорожнены путем пункции. В полость абсцесса вливают йодоформную эмульсию — 5 мл.
источник
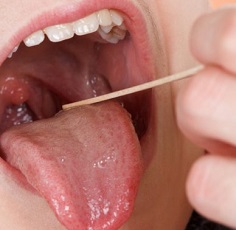
Склонны к возникновению заглоточного абсцесса дети в возрасте до 4 лет. Чаще всего заглоточный абсцесс встречается у малышей первого года жизни, что обусловлено физиологической особенностью клетчатки, которая в этом возрасте очень рыхлая и состоит из большого количества лимфатических узлов. К школьному возрасту заглоточные миндалины атрофируются и проблема исчезает сама по себе.
У взрослых людей это заболевание может возникать только в результате травмирования слизистой оболочки носоглотки.
Заглоточный абсцесс — образуется в результате нагноений лимфатических узлов и клетчатки заглоточного пространства. Возбудители инфекции проникают по лимфатическим путям со стороны полости носа, носоглотки, слуховой трубы и среднего уха. Иногда абсцесс является осложнением гриппа, кори, скарлатины, а также может развиться при ранениях слизистой оболочки задней стенки глотки инородным телом, твердой пищей.
Наблюдается, как правило, в раннем детском возрасте у истощённых и ослабленных детей.
Гнойник классифицируется по месту расположения. Абсцесс может локализоваться в нижней, центральной, верхней области глотки.
- эпифарингеальный абсцесс – воспаление происходит чуть выше небной занавески;
- гипофарингеальный абсцесс – патологический процесс размещается в подкорневой области языка;
- мезофарингеальный абсцесс – нарыв происходит между корнем языка и краем небной дужки;
- смешанный абсцесс – охватывает заглоточное пространство в нескольких зонах и является самым тяжелым видом данной патологии.
Воспалительный процесс появляется на протяжении 5–6 дней развивающей инфекционной болезни либо тогда, когда симптоматика немного утихла.
Причиной возникновения заглоточного абсцесса в взрослом возрасте на первое место среди причин формирования заглоточного абсцесса выходит травматический фактор. Повреждение глотки может произойти рыбной костью, грубой пищей, инородным предметом. Травматизация глотки возможна при проведении гастроскопии, бронхоскопии, установке назогастральной трубки и эндотрахеальном наркозе.
Заглоточный абсцесс у взрослых может возникать как осложнение тяжелой ангины. В некоторых случаях он оказывается вызван специфической микрофлорой и является следствием туберкулеза или сифилиса, протекающих с поражением шейного отдела позвоночника. В таких случаях говорят о «холодном» заглоточном абсцессе. Риск развития заглоточного абсцесса повышен у пациентов с хроническими заболеваниями и сниженным иммунитетом, при наличие сахарного диабета, злокачественной опухоли, ВИЧ-инфекции.
В детском возрасте чаще всего является инфекция. Первичным очагом инфекции может быть гнойный отит, мастоидит, осложнившийся паротит, фарингит, ринит, синусит, тонзиллит. Распространение инфекционного процесса в заглоточное пространство происходит по лимфатическим путям с поражением заглоточных лимфатических узлов. Благоприятствующим этому фактором является ослабленное состояние организма ребенка, сниженный иммунитет, наличие диатеза или рахита.
У детей заглоточный абсцесс может развиваться на фоне острых инфекционных заболеваний: ОРВИ, кори, скарлатины, дифтерии, гриппа. В редких случаях он является осложнением аденотомии или тонзиллэктомии.
Симптомы заглоточного абсцесса (см. фото) отличаются в зависимости от возраста пациента:
- лихорадка;
- отек шеи;
- отказ от кормления;
- насморк;
- сонливость;
- кашель.
- боль в горле;
- лихорадка;
- скованность в шее;
- нарушение глотания;
- кашель.
- боль в горле;
- лихорадка;
- нарушение глотания;
- боль в шее;
- одышка.
- Обычно больные жалуются на поперхивание пищей при глотании, при этом она попадает в нос.
- Если абсцесс расположен относительно высоко, появляется гнусавость и затруднение носового дыхания.
- Если гнойник проникает вниз вдоль глотки, нарушается процесс вдоха, появляются хрипы.
- Голова больного запрокинута назад и наклонена в сторону поражения.
- Температура повышается до 39-40 ˚С.
- Может отмечаться отечность за углом нижней челюсти и по передней поверхности шеи, слюнотечение.
У части больных отмечаются признаки непроходимости дыхательных путей , и это сразу дает возможность распознать заглоточный абсцесс. Кроме того, у взрослых отмечаются такие внешние проявления болезни:
- отек задней стенки глотки;
- ригидность (напряжение) затылочных мышц, невозможность наклонить голову вперед;
- увеличение и болезненность лимфоузлов на шее;
- повышенная температура тела;
- слюнотечение;
- шумное, хриплое дыхание;
- наклон головы в сторону;
- спазм жевательных мышц.
У детей чаще отмечаются такие признаки заглоточного абсцесса:
- болезненность и увеличение лимфоузлов на шее;
- припухлость, вздутие на задней стенке глотки (только у половины больных);
- лихорадка;
- шумное дыхание;
- нарушение движений в шее;
- слюнотечение;
- возбуждение, постоянный плач;
- отек шеи;
- заторможенность;
- нарушение дыхания;
- связанные заболевания – тонзиллит, фарингит, отит.
При подозрении на заглоточный абсцесс врач выполняет фарингоскопию – осмотр задней стенки глотки с помощью специального небольшого зеркала. Обнаруживается припухлость с флюктуацией, то есть колебанием стенок под действием жидкого содержимого. В первые дни шарообразное выпячивание расположено с одной стороны, а затем перемещается посередине глотки. При сомнениях в диагнозе через стенку полости вводят шприц и получают гнойное содержимое.
Осложнения могут возникнуть вследствие распространения инфекции по дыхательным путям. В данном случае заболевание может спровоцировать развитие пневмонии, других воспалительных заболеваний легких. Также есть опасность попадания инфекции с током крови в мозг, тогда вероятно появление гнойного менингита. В целом появление заглоточного абсцесса может ухудшить течение заболевания, которое послужило причиной развития данного состояния.
Более опасное, но достаточно редкое последствие, — асфиксия, удушье, возникающее, если абсцесс перекрывает дыхательные пути. К этому может привести отек гортани или самопроизвольное вскрытие воспалительного очага, вследствие чего разливается гной и закрывает просвет. В данном случае может возникнуть поражение сосудов при проникновении гноя сквозь клетчатку, это может привести к тромбозу яремной вены, флебиту, сепсису.
Для установления диагноза врач-отоларинголог проводит ряд исследований наряду с опросом. Используются следующие мероприятия:
- фарингоскопия (осмотр горла) – определяет покраснение и выпирание слизистой оболочки, покрывающей заднюю стенку глотки;
- рентгенография и КТ – обнаруживают гнойные очаги;
- пальпаторное исследование органов – выявляет расширение лимфоузлов, затвердения, припухлости, температуру тела пациента;
- общий анализ тела – свидетельствует о существовании воспаления, а мазок из зева способен обнаружить некоторых раздражителей заболевания;
- диагностика на сифилис, туберкулез – выполняется при помощи рентгенографии и исследования крови;
- оценка жалоб пациента;
- при необходимости – консультация терапевта.
Может потребоваться произведение диагностической пункции – в случае на допущение опухолевых образований или при переходе заболевания в хроническую форму с размытой клинической картиной для установления возбудителя абсцесса.
При этом заглоточный абсцесс следует отличать от некоторых других патологий, схожих по симптоматике:
- от паратонзиллярного абсцесса (гнойник вокруг миндалин) – при заглоточном абсцессе не наблюдается изменений миндалин, характерных для паратонзиллярного абсцесса;
- от отечного ларингита – при нем слизистая гортани поражена на более широком протяжении, нет флюктуации гноя;
- от новообразования задней стенки глотки – при нем нет признаков воспаления в виде резкой болезненности, покраснения, повышенной температуры;
- от аневризмы восходящей глоточной артерии – при ней процесс ограниченный, нет стремительного увеличения припухлости и признаков воспаления (боли, покраснения, гипертермии).
Для лечения больной должен в экстренном порядке быть госпитализирован в хирургическое или отоларингологическое отделение. Заниматься самолечением противопоказано, т. к. возможны осложнения – острый отек входа в гортань или самопроизвольное вскрытие абсцесса с последующим удушьем из-за попадания гноя в полость гортани; гной может распространиться на область больших сосудов шеи или спуститься по предпозвоночной фасции в грудную полость и вызвать гнойный медиастинит (воспаление средостения) или сдавление трахеи, тромбоз внутренней яремной вены, кровотечение, пневмонию (воспаление легких), сепсис (заражение крови микробами).
При самопроизвольном вскрытии гной внезапно вытекает изо рта и носа. Описаны случаи прорыва абсцесса через наружный слуховой проход. При наличии признаков сдавления верхних дыхательных путей и затруднении дыхания необходимо произвести крикотомию (создание отверстия в хряще гортани со стороны передней поверхности шеи).
Лечение хирургическое – незамедлительное вскрытие гнойника. На 2–3 день нужно развести края раны и опорожнить накопившийся в полости абсцесса гной. После чего назначаются антибиотики в высоких дозах, проводится дезинтоксикационная терапия, поливитамины, иммуностимуляторы, при необходимости назначают жаропонижающие средства.
С целью не допустить развития заглоточного абсцесса можно рекомендовать своевременное и адекватное лечение инфекционного заболевания, осторожность при употреблении в пищу рыбы с костями.
Сразу после проведения операции человеку запрещено есть, поскольку это может стать причиной инфицирования раны. Спустя несколько часов после вмешательства можно в небольших количествах употреблять воду.
На протяжении 3-5 суток после вскрытия следует выполнять полоскания рта и горла раствором соли или соды. Делать это необходимо 4-6 раз в день. Также обязательно проводят полоскания после еды. Благодаря этой несложной манипуляции удастся снизить угрозу появления инфекционных патологий.
После операции человека обычно выписывают через 1-3 суток. Однако на протяжении месяца каждую неделю нужно посещать отоларинголога. Врач будет контролировать заживление раны и вовремя выявит осложнения.
Если абсцесс был удален наружным способом, пациента выписывают лишь через 10 дней и даже больше. Все зависит от степени тяжести состояния человека.
Заглоточный абсцесс – это серьезное заболевание, которое требует квалифицированного медицинского вмешательства. Некоторые народные рецепты могут временно устранить симптомы болезни и приостановить прогрессирование инфекции, однако крайне не рекомендуется начинать самолечение без консультации врача.
При заглоточном абсцессе можно использовать:
- Полоскание горла антисептическими растворами. Солевые и содовые растворы обладают свойством повреждать бактериальные клетки, вызывая их гибель. Для приготовления раствора нужно 1 столовую ложку соли или пищевой соды растворить в стакане (200 мл) теплой кипяченой воды и полоскать горло по 5 – 6 раз в сутки в течение 2 – 3 минут. После полоскания нужно избегать приема пищи или жидкости в течение минимум 1 часа.
- Травяной настой для полоскания горла. Чтобы приготовить настой необходимо смешать по 1 столовой ложке цветков ромашки, липы и листьев эвкалипта. Полученный сбор нужно залить кипятком и настаивать в течение 1 – 2 часов, после чего применять для полоскания горла 2 – 3 раза в день (перед применением нужно подогреть до температуры тела). Улучшает работу иммунной системы, обладает антибактериальным и общеукрепляющим действием.
- Сок каланхоэ. Обладает местным противовоспалительным и антибактериальным действием. Способствует удалению гнойного налета со стенок глотки и ускоряет заживление раны после операции. Для приготовления раствора для полоскания горла 50 – 100 мл сока каланхоэ нужно разбавить в таком же количестве теплой кипяченой воды. Применять 2 – 3 раза в день за 2 часа до или через час после еды.
- Отвар из коры ивы. В коре ивы содержатся дубильные вещества, флавоноиды и смолы, которые обладают противовоспалительным, жаропонижающим и болеутоляющим действием. Для приготовления раствора 1 столовую ложку измельченного сырья нужно залить 200 мл воды, довести до кипения и кипятить в течение 30 минут. Охладить при комнатной температуре, процедить и применять 3 – 4 раза в день.
Если вовремя поставить точный диагноз и подобрать терапию, прогноз является положительным. Оперативное вмешательство и лекарственная терапия помогают предотвратить развитие опасных осложнений.
Профилактика появления абсцессов у детей младшего возраста заключается в следующем:
- своевременное лечение воспалительных заболеваний ЛОР-органов;
- санация кариозных зубов;
- лечение очагов хронической инфекции в организме;
- закаливание;
- массаж и воздушные ванны грудничкам и занятия легкими физическими нагрузками детей дошкольного возраста.
Профилактика абсцессов у взрослых заключается в осторожности при употреблении в пищу продуктов, содержащих мелкие кости и своевременная санация кариозных зубов.
источник
Представляет собой гнойное расплавление лимфатических узлов и рыхлой клетчатки заглоточного пространства, ограниченного предпозвоночной пластинкой шейной фасции, щечно-глоточной фасцией, фасцией и клетчаткой, окружающей сосудистонервный пучок шеи. Встречается особенно часто у ослабленных детей в возрасте до 2-3 лет, редко у взрослых. В детском возрасте обычно возникает после инфекционных заболеваний — острых респираторных вирусных инфекций, кори, скарлатины. У взрослых наблюдаются заглоточные абсцессы специфического характера (при туберкулезном или сифилитическом спондилите шейного отдела позвоночника).
Причинами возникновения заглоточного басцесса могут быть также кариес зубов, гнойное воспаление среднего уха, мастоидит, травмы задней стенки глотки. Иногда он возникает после тонзиллэктомии, аденоидэктомии. Заглоточный абсцесс может осложниться гнойным медиастинитом.
Заглоточный абсцесс, как правило, протекает остро, но может иметь подострое, скрытое и хроническое течение. При остром течении заболевания и локализации абсцесса в среднем отделе глотки ранним и ведущим симптомом является боль при глотании, сопровождающаяся у детей младшего возраста беспокойством, плачем, нарушением сна, отказом от сосания груди. Характерна высокая температура тела — 3839 °С.
При расположении абсцесса в верхнем отделе глотки имеет место затруднение носового дыхания на фоне повышения температуры тела, сопровождающееся у детей старшего возраста и у взрослых гнусавостью. При абсцессе в нижнем отделе глотки гортанной части ее — появляется затруднение дыхания, особенно при вертикальном положении больного.
Постоянный симптом заглоточного абсцесса припухание, болезненность лимфатических узлов зачелюстной области и боковых верхних шейных, вследствие чего появляется вынужденное положение головы (наклон в больную сторону). При фарингоскопии определяется гиперемированное округлое или овальной формы асимметрично расположенное выпячивание слизистой оболочки задней стенки глотки, нередко флюктуирующее при пальпации.
При локализации абсцесса в верхнем отделе глотки такое выпячивание видно при задней риноскопии, при локализации в гортаноглотке — при непрямой ларингоскопии. У детей младшего и среднего возраста абсцесс может быть виден, если приподнять шпателем край мягкого неба и отдавить язык книзу и кпереди. Изменения в крови: лейкоцитоз (16,10/л и выше), сдвиг лейкоцитарной формулы влево, нарастание СОЭ (до 50 мм/ч).
При остром развитии заглоточного абсцесса показано его вскрытие. Одновременно назначают инъекции антибиотиков внутримышечно, сульфаниламидные препараты, жаропонижающие и гипосенсибилизирующие средства.
Вскрытие абсцесса производят через рот. Под контролем зрения и отдавливая шпателем язык, скальпелем, лезвие которого, кроме конца, обернуто лейкопластырем, производят вкол на глубину около 0,5 см в месте наибольшего выпячивания абсцесса. После этого к разрезу подводят наконечник электроотсоса или быстро наклоняют голову сольного вниз во избежание попадания гноя в гортань и предупреждения асфиксии.
Хронические специфические «холодные» заглоточные абсцесс натечного характера не вскрывают во избежание вторичного инфицирования, а на фоне противотуберкулезного или антисифилитического лечения производят повторные пункции с отсасыванием гноя и последующим введением специфических лекарственных растворов.
Госпитализация — в оториноларингологическое или хирургическое отделение для наблюдения и проведения проитвовоспалительной терапии.
Иисус Христос объявил: Я есмь Путь, и Истина, и Жизнь. Кто же Он на самом деле ?
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
источник
Отравления у детей
Паратонзиллярный, заглоточный абсцесс
Послеоперационное кровотечение из тонзиллярных ниш, носоглотки
Носовое кровотечение
а) Скорая помощь, лор кабинет
б) Транспортировка в стационар при отсутствии результата.
а) Скорая помощь, лор кабинет
б) Транспортировка в лор стационар.
а) Скорая помощь, лор кабинет
б) Транспортировка в лор стационар.
Ежегодно около 6 млн детей подвергаются воздействию токсических веществ. На возраст младше 5 лет приходится 80% зарегистрированных случаев. К счастью, большинство отравлений оканчивается благополучно — летальность невелика, осложнения редки. Наиболее частые источники отравлений в возрасте до 5 лет — растения, средства бытовой химии, косметика, безрецептурные лекарственные средства. У детей младшего возраста отравления, как правило, вызваны каким-либо одним веществом, а у подростков — сразу несколькими (наркомания, попытка самоубийства).
А. Обследование.Для выявления вещества, вызвавшего отравление, в большинстве случаев достаточно тщательно собрать анамнез.
1. Выясняют причину отравления (в этом могут помочь упаковки, пузырьки), оценивают количество вещества, попавшее в организм (объем глотка трехлетнего ребенка приблизительно 5 мл, десятилетнего — 10 мл, подростка — 15 мл), время, прошедшее с момента отравления, и состояние ребенка. Назначая лечение, врач должен исходить из максимально возможной дозы отравляющего вещества. Выясняют сведения о перенесенных заболеваниях.
2. При физикальном исследовании часто обнаруживают дополнительные признаки, позволяющие определить токсическое вещество.
3. Для подтверждения причины отравления необходимо качественное определение токсического вещества в крови и моче; по возможности измеряют уровень отравляющего вещества в крови. Анализ желудочного содержимого информативен только в том случае, если его проводят не позднее чем через 2—3 ч после отравления.
Б. Симптоматическое лечение.При сохранной функции почек и печени, позволяющей обезвредить и вывести токсическое вещество, поддерживающая терапия основывается на принципах, изложенных ниже.
1. Дыхательная система. Для поддержания нормального газообмена обеспечивают проходимость дыхательных путей, назначают кислород. В случае подавления или отсутствия рвотного рефлекса для предупреждения аспирации желудочного содержимого может потребоваться интубация трахеи. При отравлениях веществами, угнетающими ЦНС, применяют ИВЛ.
2. Сердечно-сосудистая система. Лечение шока и артериальной гипотонии начинают с катетеризации вены и введения жидкости. При отравлении веществами, угнетающими сократимость миокарда, в частности, трициклическими антидепрессантами, показаны инотропные и вазопрессорные средства.
3. Водно-электролитный баланс. Возмещают потери воды и устраняют электролитные нарушения.
4. Кровь. При гемолитической анемии показано переливание эритроцитарной массы или обменное переливание крови.
5. ЦНС. Чаще всего наблюдаются угнетение ЦНС и эпилептические припадки.
а. Противосудорожные средства вводят в/в. Препараты выбора — бензодиазепины (диазепам, реланиум), или фенобарбитал. Для некоторых токсических веществ существуют антидоты — например, при отравлении изониазидом применяют пиридоксин.
б. При длительной коме необходимо поддерживающее лечение.
6. Почки. Почечная недостаточность часто развивается при отравлении этиленгликолем и НПВС. Необходим мониторинг функции почек. Иногда проводят гемодиализ.
В. Предотвращение всасывания токсического вещества в ЖКТ.При попадании токсического вещества на кожу или в глаза его смывают струей проточной воды, при вдыхании — перемещают пострадавшего на свежий воздух, а при поступлении внутрь прежде всего уменьшают всасывание в ЖКТ. В последнем случае существует 3 способа: удаление желудочного содержимого, введение адсорбирующего средства (обычно активированного угля) и применение слабительных, усиливающих выведение токсического вещества с калом.
1. Удаление желудочного содержимого. Эффективность этого метода резко снижается позже чем через 1 ч после отравления; в такой ситуации лучше вовремя применить другой способ лечения.
1) Рвоту можно вызвать если дать ребенку 1-2 столовые ложки рапы – концентрированного раствора пищевой соли (2-4 чайных ложки на стакан теплой воды)
2) Порошок горчицы ( 1-2 чайные ложки на стакан теплой воды).
Назначение противорвотных средств противопоказано при отравлениях щелочами и кислотами, углеводородами, а также при коме и эпилептических припадках. Относительное противопоказание — отравление веществами, быстро вызывающими кому.
Промывание желудка — более эффективный метод . Оно показано, если перед поступлением в приемное отделение ребенку не давали рвотное средство. Преимущества метода — быстрота и возможность введения через зонд адсорбирующего средства и слабительных. При подавлении рвотного рефлекса перед введением зонда интубируют трахею.
1) Оборудование: зонд диаметром 18—40 F (6—13 мм), специальный шприц объемом 120 мл.
2) Ребенка укладывают на левый бок. Грудных детей предварительно пеленают.
3) Зонд смазывают гелем, чтобы облегчить введение.
4) Вводят зонд в желудок. Положение проверяют с помощью аускультации, введя через зонд немного воздуха.
5) Отсасывают желудочное содержимое.
6) Промывают желудок физиологическим раствором порциями по 10—20 мл/кг. Объем жидкости, задержавшийся в желудке больного, не должен превышать 150 –200 мл. Общий объем не должен превышать 2-3 литров.
7) Промывание повторяют, пока промывные воды не станут чистыми.
8) Через зонд вводят активированный уголь или антидот (например, ацетилцистеин).
9) Перед извлечением зонд пережимают, чтобы предотвратить аспирацию желудочного содержимого.
а. Активированный уголь — черный порошок без вкуса и запаха, продукт перегонки древесины. Он образует стойкое соединение с токсическими веществами, препятствуя таким образом их всасыванию.
1) Действие активированного угля обусловлено мельчайшими размерами частиц, образующих большую адсорбирующую поверхность. Вещества, адсорбируемые активированным углем, Активированный уголь неэффективен при отравлении металлами, спиртами, углеводородами, щелочами и кислотами.
2) Доза — 1 г/кг внутрь. Препарат разводят в 250 мл воды или в жидком слабительном . Активированный уголь дают после вызванной рвоты или вводят через зонд после промывания желудка.
б. «Универсальный антидот» (смесь активированного угля, гидроксида магния и дубильной кислоты) не только неэффективен, но и гепатотоксичен.
3. Слабительные ускоряют выведение содержимого кишечника, уменьшая всасывание токсического вещества. В качестве слабительного предпочтительно использовать сорбитол или магния сульфат. У детей младше 2 лет сорбитол применяют с осторожностью, так как он может вызвать дегидратацию. Для удаления яда из толстой кишки производят очистительные клизмы и сифонные клизмы.
4. Разведение — малоэффективный метод удаления токсических веществ из ЖКТ. К нему прибегают для ослабления воздействия веществ, раздражающих слизистую желудка.
5. Нейтрализация кислот с помощью оснований и наоборот в настоящее время не рекомендуется. Как правило, ее проводят с опозданием, что сводит результат к нулю. Кроме того, выделение тепла при реакции нейтрализации может вызвать повреждение тканей.
Г. Методы удаления всосавшихся токсических веществ применяют только при тяжелом отравлении, поскольку они сопряжены с риском. В большинстве случаев можно ограничиться наблюдением.
Форсированный диурез повышает экскрецию путем увеличения СКФ. При этом сокращается время взаимодействия токсического вещества с дистальными канальцами почек, что снижает его реабсорбцию. Форсированный диурез позволяет усилить экскрецию веществ, которые выводятся преимущественно почками. Диурез увеличивают в 2—3 раза.
Лекарственные вещества лучше выводятся в ионизированной форме. Поэтому для повышения экскреции кислот (салицилатов и барбитуратов длительного действия) необходимо ощелачивание мочи (pH > 7). Оно достигается введением бикарбоната натрия, 1—2 мэкв/кг (1 мл- 4% р-ра бикарбоната натрия содержит 1мэкв) в/в. Чем более сильной кислотой является токсическое вещество, тем сильнее возрастает его экскреция при повышении pH мочи. Форсированный диурез проводят в два этапа. Первоначально для исключения скрытой почечной недостаточности, проверяют реакцию больного на водную нагрузку. Катетеризируется вена и в мочевой пузырь помещают катетер. Затем в течении часа с момента начала лечения внутривенно вливают низкомолекулярные плазмозаменители (20мл\кг) и 4% р-р бикарбоната натрия. Функцию почек оценивают по величине почасового диуреза, удельному весу мочи. Если у больного имеет место почечная недостаточность, форсированный диурез проводить нельзя. Если признаков ОПН, нет то со второго часа переходят ко второму этапу – который начинают с мочегонных.Вводят маннитол, 0,5 -1 г/кг 15% раствора в/в, или лазикс 1-2 мг/кг. Вслед за мочегонными осуществляют внутривенное ведение жидкости, объем которой определяется характером диуретической реакции больного. Каждый последующий час ребенку переливают объем жидкости, равный сумме объемов выделенной за предыдущий час мочи и водных потерь с перспирацией(1- 1.5мл/кг/час). Максимально допустимая задержка жидкости в течении суток не должна превышать 1.5 – 2 % массы тела ребенка. Контролируют подобную методику форсированного диуреза по динамике часового диуреза, удельного веса мочи и ее pH. Часовой диурез до выхода ребенка из состояния интоксикации должен быть в 2-3 раза больше возрастной нормы, а pH мочи не ниже 8-8.5. Показаниями к повторному ведению диуретиков служат: снижение величины почасового диуреза до нормы.
Необходим мониторинг ЦВД, уровней электролитов в крови и моче и осмоляльности крови.
Осмотический диурез противопоказан при болезнях сердца, олигурии или анурии, артериальной гипотонии и отеке легких.
5. Экстракорпоральные методы детоксикации используют только в самых тяжелых случаях, когда нарастают нарушения дыхания и сердечной деятельности или развивается почечная недостаточность.
а. Гемодиализ и гемосорбция — самые эффективные методы детоксикации, но с их помощью выводятся только вещества с низкой молекулярной массой и малым объемом распределения (менее 1 л/кг), не связывающиеся с белками. Гемодиализ одновременно устраняет нарушения водно-электролитного и кислотно-щелочного баланса.
б. Перитонеальный диализ менее эффективен; его применяют при невозможности гемодиализа или гемосорбции
в. Обменное переливание крови проводят новорожденным, которым противопоказаны гемодиализ и гемосорбция
Д. Антидотысуществуют лишь для немногих отравляющих веществ.
1. Димеркапрол — антидот мышьяка, висмута, хрома, кобальта, меди, железа, свинца, магния, радия, селена и урана. Его вводят в дозе 2—4 мг/кг в/м каждые 4—8 ч в течение 5 сут, далее — 3 мг/кг каждые 12 ч
2. Сукцимер — антидот свинца — разрешен FDA для применения у детей младше 12 лет только при уровне свинца в цельной крови выше 45 мкг%. Доза — 30 мкг/кг/сут в 3 приема в течение 5 сут, затем — 20 мкг/кг/сут в 2 приема в течение 14 сут. При повторных курсах лечения сукцимером возможно повышение активности печеночных ферментов, тошнота, рвота, сыпь. После отмены препарата в большинстве случаев уровень свинца в крови вновь повышается до 70% исходного.
3. ЭДТА — антидот свинца, ртути, меди, никеля, цинка, кобальта, бериллия, магния. Доза — 25—50 мг/кг/сут в/м (дозу разделяют и вводят 2—4 раза в сутки) или в/в (в виде длительной инфузии) в течение 5 сут. При в/м введении добавляют 0,5% раствор прокаина. Во избежание тяжелой гипокальциемии используют только кальциево-динатриевую соль ЭДТА.
4. Пеницилламин — антидот свинца, меди, ртути. Доза — 15—30 мг/кг/сут (максимум — 1 г/сут) внутрь в несколько приемов (см. гл. 4, п. III.Г.1.в).
5. Амилнитрит и нитрит натрия с последующим введением тиосульфата натрия применяют при отравлениях цианидами. Нитрит натрия вводят в виде 3% раствора в дозе 0,33 мл/кг в/в со скоростью 2,5—5 мл/мин; спустя 15 мин вводят тиосульфат натрия в виде 25% раствора, 1,65 мл/кг в/в со скоростью 2,5—5 мл/мин.
6. Налоксон — антидот наркотических анальгетиков. Препарат вводят в дозе 0,1 мг/кг (подросткам — 2 мг) в/в. Если через 2 мин результат отсутствует, дополнительно вводят 0,3 мг/кг в/в. По достижении эффекта налоксон продолжают вводить до полного исчезновения симптомов.
7. Фитоменадион (витамин K1) — антидот варфарина и дикумарола. Его вводят в дозе 2—5 мг/кг в/м или в/в. Из-за быстрого выведения препарата необходимы повторные инъекции.
8. Дефероксамин — антидот железа. Препарат вводят в дозе 50 мг/кг (максимум — 1 г) в/м каждые 4 ч, в тяжелых случаях — в/в со скоростью не более 15 мг/кг/ч. Суточная доза не должна превышать 6 г.
9. Этанол — антидот метанола и этиленгликоля. Сначала вводят насыщающую дозу — 600 мг/кг в/в (в виде 10% раствора) или внутрь (в виде 50% раствора), а затем налаживают длительную инфузию со скоростью 100—120 мг/кг/ч, поддерживая концентрацию этанола в крови на уровне 100 мг%. При гемодиализе дозу увеличивают.
10. Атропин и пралидоксима йодид — антидоты ингибиторов АХЭ и фосфорорганических соединений.
а. Атропин — M-холиноблокатор. Сначала вводят 1—4 мг (0,05 мг/кг) в/в, затем — по 2 мг с интервалами в 2—5 мин. Достигнув насыщения, вводят поддерживающие дозы.
б. Пралидоксима йодид — реактиватор АХЭ. Его вводят в дозе 20—50 мг/кг в/в медленно, после чего налаживают длительную инфузию со скоростью 10—20 мг/кг/ч.
11. Метиленовый синий назначают при метгемоглобинемии, вызванной нитритами, нитробензолом, анилиновыми красителями, хлоратами, фенацетином, сульфаниламидами, хинонами, дапсоном. Препарат вводят в виде 1% раствора в дозе 1—2 мг/кг в/в; при необходимости инъекции повторяют каждые 4 ч. У грудных детей суточная доза не должна превышать 4 мг/кг.
12. Дифенгидрамин применяют при экстрапирамидных расстройствах, обусловленных фенотиазинами. Вводят 1—2 мг/кг в/в каждые 6 ч на протяжении суток (максимальная разовая доза — 50 мг). Дифенгидрамин можно заменить бензатропином (1—2 мг).
13. Кислород (100% O2 в течение 30—240 мин) назначают при отравлении оксидом углерода.
14. Ацетилцистеин — антидот парацетамола. Насыщающая доза — 140 мг/кг внутрь; далее 17 доз по 70 мг/кг каждые 4 ч.
Е. Профилактика отравлений. Во всех случаях отравлений необходимо выяснить причины и предотвратить повторение случившегося.При этом важно учитывать природу токсического вещества, непредсказуемость поведения ребенка, его характер и бытовые условия.
Отдельные токсические вещества. В табл. перечислены распространенные вещества, не токсичные при приеме внутрь
Дата добавления: 2015-06-28 ; Просмотров: 340 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Характерны: боль, нарастающий отек, гиперемия, ранка с участком некроза или без него в месте укуса.
Слабость, сонливость, головная боль, судороги, анафилактические реакции при резорбтивном действии (или сенсибилизации больного).
Разрезов (прижиганий) ранки не проводить , содержимое не отсасывать , новокаином и адреналином не обкалывать !
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ УКУСЕ ЗМЕЙ
Обеспечить нормализацию дыхания и гемодинамики.
Димедрол 1 % раствор 1 мл внутримышечно ( пипольфен ,
супрастин ); преднизолон мг внутримышечно.
Иммобилизация укушенной конечности, шинирование ближайшего к укусу сустава, холод на место укуса.
Начать инфузионную терапию :
5 % раствор глюкозы 400 мл внутривенно.
При артериальной гипотензии:
реополиглюкин 400 мл внутривенно капельно.
56. ПРОТОКОЛ : СТЕНОЗ ГОРТАНИ
Стенозы гортани различаются по скорости развития и степени ком- 123
Основной признак стеноза гортани – инспираторная одышка.
Выбор метода лечения стеноза гортани в первую очередь определяется стадией стеноза, а во вторую — причиной, которая его вызвала.
По скорости развития стенозы гортани подразделяются на:
— молниеносные (закупорка крупным инородным телом, ларингоспазм), развивающиеся в течение нескольких минут;
— острые, развивающиеся в течение нескольких часов (дней);
Стадии ( Стадии развития стеноза могут быть скоротечным):
Компенсированный стеноз характеризуется урежением и углублением дыхания, уменьшением пауз между вдохом и выдохом, урежением пульса, одышкой при физической нагрузке. Субкомпенсированный стеноз проявляется инспираторной одышкой в покое, стридором (шумное дыхание), учащением дыхания с участием в нем вспомогательных мышц, втяжением надключичных, подключичных, яремных ямок и межреберных промежутков, бледностью кожных покровов, цианозом, беспокойством, ортопноэ. Декомпенсированный стеноз характеризуется нарастающим цианозом, частым, поверхностным дыханием, потливостью, малым и частым пульсом, чувством страха, иногда возбуждением и переходом в асфиксию.
Асфиксическая стадия — терминальное состояние, утрата сознания до комы, с судорожным синдромом, диффузный цианоз, агональный тип дыхания или его отсутствие, отсутствие пульса на периферии, мидриаз, непроизвольное мочеиспускание и дефекация, остановка сердца.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ СТЕНОЗЕ ГОРТАНИ
1.Покой, ингаляция кислорода,
2.Ингаляционное введение 1 мл 0,1%
нафтизина (адреналина) в 1 мл 0,9% NaCl –
3.Преднизолон 30 — 60 мг в/в
5.Приготовиться к интубации трахеи, конико-
1.Покой, ингаляция кислорода,
2.Введение 1 мл 0,1% нафтизина (адрена-
лина) в 1 мл 0,9% NaCl – эндоларингеально.
3.Преднизолон 60 — 120 мг в/в
6.Приготовиться к интубации трахеи, конико-
7.Готовность к базовой СЛР.
2.Ингаляция кислорода, санация ВДП.
3.В/в инфузия кристаллоидов.
4.Преднизолон 90 – 120 мг в/в
7.Готовность к базовой СЛР
Вызов в помощь специализированной
57. ПРОТОКОЛ : ПАРАТОНЗИЛЛИТ, ЗАГЛОТОЧНЫЙ АБСЦЕСС, ГОРТАННЫЙ АБСЦЕСС, ФЛЕГМОНОЗНЫЙ ЛАРИНГИТ
Начало острое, боль в горле, глотание затруднено или невозможно, больной не может полностью открыть рот тризма. Состояние 125
обычно тяжелое. Отмечаются: асимметрия глотки, отклонение и ПРОТОКОЛ : ПАРАТОНЗИЛЛИТ. ЗАГЛОТОЧНЫЙ АБСЦЕСС.
отек язычка, саливация, регионарный лимфаденит высокая лихорад-
ГОРТАННАЯ АНГИНА. ФЛЕГМОНОЗНЫЙ ЛАРИНГИТ
ка, проявления интоксикации.
Паратонзиллит может осложняться развитием паратонзиллярного и парафарингеального абсцесса, тонзилогенного медиастинита и сепсиса, отека гортаноглотки.
При осмотре глотки определяется асимметричное, эластичное, иногда флюктуирующее образование. Ведущий симптом – затруднение дыхания, усиливающееся в горизонтальном положении. Зачелюстные и боковые шейные лимфатические узлы увеличены, болезненны при пальпации, Вынужденное положение головы с отклонением в сторону абсцесса. Течение абсцесса сопровождается высокой гипертермией, интоксикацией и может осложняться развитием стеноза, медиастинитом, тромбозом внутренней яремной вены, сепсисом.
Дифференциальная диагностика с натечником при туберкулезном спондилите, опухолями.
Гортанная ангина и флегмонозный ларингит
Тяжелое течение гортанной ангины характеризуется значительным нарушением общего состояния, высокой гипертермией, появлением сильной боли при глотании, охриплостью и затруднением дыхания. Болезненность при пальпации гортани и региональных лимфатических узлов. При флегмонозном ларингите процесс распространяется на мышцы, связки и хрящи гортани. При отграничении процесса формируются абсцессы. Сильные боли в горле, болезненное глотание отмечаются при абсцедировании в зоне надгортанника (эпиглоттит) и черпалонадгортанных складок. При локализации процесса в области голосовых складок появляется нарушение фонации, кашель, инспираторная одышка и клиника острого стеноза гортани. Без ларингоскопии различить флегмонозный ларингит и гортанную ангину достаточно сложно.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ПАРАТОНЗИЛЛИТЕ, ЗАГЛОТОЧНОМ АБСЦЕССЕ, ФЛЕГМОНОЗНОМ ЛАРИНГИТЕ
Е Протокол «стенозы гортани»
Доставка в или многопрофильный стационар
58. ПРОТОКОЛ : НОСОВОЕ КРОВОТЕЧЕНИЕ
Основана на наличии кровотечения из носа. При запрокидывании головы — стекание крови по задней стенке ротоглотки или ее боко- 127 вым поверхностям, откашливание сгустков и свежей крови. Возможна рвота кровью со сгустками. Различают кровотечения из передних (85% случаев) и задних отделов полости носа.
Объем кровотечения – от незначительного до массивного, с появ-
ПРОТОКОЛ : НОСОВОЕ КРОВОТЕЧЕНИЕ
лением признаков острой кровопотери. Носовое кровотечение не является самостоятельной нозологической формой, это симптом общих и местных заболеваний.
Основными причинами носовых кровотечений общего характера являются:
— заболевания системы (гипертоническая болезнь и артериальные гипертензии), заболевания почек, печени, атеросклероз;
— коагулопатии, геморрагические диатезы, нарушения тромбоцитар- гомеостаза системные заболевания крови;
— инфекционные и вирусные васкулиты;
— гипертермия в результате теплового удара;
— эндокринные и нейровегетативные вазопатии;
— резкие колебания барометрического давления;
— интенсивная физическая нагрузка.
Местные причины носовых кровотечений:
— любые виды травм носа и внутриносовых структур (в т.ч. ятрогенные);
— патологические процессы, приводящие к дистрофическим изменениям слизистой оболочки полости носа (атрофические риниты, деформации носовой перегородки);
— новообразования полости носа (гемангиомы, ангиофибромы, злокачественные новообразования).
Дифференциальный диагноз проводится с кровотечениями из варикозно расширенных вен пищевода, легочными и желудочнокишечными кровотечениями, ликвореей с примесью крови.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ НОСОВОМ КРОВОТЕЧЕНИИ
Протокол «Гипертонический криз»
Наложить пращевидную повязку.
Рекомендовать обратиться к ЛОР врачу для извлечения тампонов, к терапевту для
диагностики причины кровотечения.
Определить источник кровотечения. Гемостатическую губку (турунду, тампон) смочить каплями нафтизина (3%перекиси водорода) ввести в полость носа, прижать крыло носа к перегородке наминут.
Кровотечение ДА остановилось?
Произвести переднюю тампонаду носа (тампон смочен 3% перекиси водорода или растительным маслом).
Кровотечение ДА остановилось?
59. ПРОТОКОЛ : ФУРУНКУЛ НОСА
Чаще всего локализуется на кончике носа, в преддверии и дне полости носа. Развивается постепенно, с появления ограниченной инфильтра- 129 ции, гиперемии и отека. Границы инфильтрата не резкие. Пальпаторно и спонтанно выраженная болезненность. В центре очага (воспаление волосяного фолликула) развивается некроз тканей с формированием «стержня».
Может быть отек век, губы, щеки. В ряде случаев заболевание протекает с
явлениями общей интоксикации. Лихорадка от субфебрильной до высокой, иногда носит гектический характер.
Наиболее частые причины — стафилококковая инфекция (чаще на фоне иммунодефицита, сахарного диабета, травмы кожи). При неблагоприятном течении может быть тромбоз лицевых и глазничных вен, орбитальные, внутричерепные осложнения, сепсис.
Клиническая картина синусита зависит от локализации и объема
поражения околоносовых пазух воспалительным процессом. Одна из ос- ПРОТОКОЛ новных и постоянных : СИНУСИТЫ жалоб – головная боль.
Острый гайморит проявляется болью в проекции передней стенки пазухи; ощущением тяжести, особенно при наклоне головы; иногда болью в зубах, орбите; заложенностью носа иотделяемым. Головная боль с иррадиацией в лобную область или без четкой локализации. При осложненном течении может наблюдаться отек мягких тканей лица.
Острый этмоидит имеет схожую клиническую симптоматику, однако зона локализации болевого синдрома включает глазницу и область корня носа.
Острый фронтит: определяется болезненность нижней и передней стенок пазухи, которые могут быть спонтанными или появляться при пальпации. Боль может иррадиировать вобласть.
Острый сфеноидит клинически проявляется болью «за глазами», в орбите, затылке. При осмотре ротоглотки можно увидетьотделяемое, стекающее по задней стенке.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ФУРУНКУЛЕ НОСА
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРОМ СИНУСИТЕ
3. Нафтизин 0,1% капель в обе половины носа
60. ПРОТОКОЛ: ОСТРЫЙ СРЕДНИЙ ОТИТ
Наиболее частые причины острого отита – местная инфекция, патологические процессы в носоглотке, дисфункция слуховой трубы, общие инфекционные заболевания.
Отит обычно развивается остро, с повышения температуры тела до 131 С, недомогания и протекает в три стадии. В первой (неперфоративной) стадии отит проявляется нарастающей, иногда пульсирующей болью в ухе, с иррадиацией в зубы, висок, одноименную половину головы. Отмечается снижение слуха, может быть шум в ухе. У грудных детей отит проявляется в виде диспептического синдрома, возбуждения, выбухания родничка, появления оболочечного симптомокомплекса.
Через дня наступает вторая стадия отита — перфоративная . С
появлением перфорации выраженность болевого синдрома в значительной степени уменьшается, появляется гнойное отделяемое, общее состояние улучшается. У детей перфорация барабанной перепонки появляется позже или не отмечается вовсе.
При неосложненном течении заболевания недели) процесс переходит в третью – репаративную стадию . Гноетечение прекращается, перфорация чаще всего самостоятельно закрывается, слух восстанавливается.
Течение заболевания может быть атипичным, стертым, хроническим. Появление на 3 – неделе нарастающего болевого синдрома на фоне текущего острого отита, обильного гноетечения из уха («+» симптом резервуара), может свидетельствовать о развитии мастоидита. В этом случае при пальпации сосцевидного отростка отмечается выраженная болезненность. В зависимости от формы мастоидита гной может прорываться под надкостницу сосцевидного отростка (субпериостальный абсцесс), через его верхушку с формирование глубокой флегмоны шеи или верхушку пирамиды височной кости с невралгией тройничного и парезом отводящего нерва. При неблагоприятном течении острый отит может осложняться парезом лицевого нерва, мастоидитом, лабиринтитом, отогенным менингитом и менингоэнцефалитом, отогенным абсцессом мозга и мозжечка, тромбозом сигмовидного синуса, отогенным сепсисом.
источник
Абсцесс (гнойник, нарыв).
Под абсцессом понимают скопление гноя в тканях, чаще в подкожной клетчатке, но нередко — в органах (абсцесс печени, легкого и т. д), отграниченное от здоровой ткани или органа так называемой грануляционной тканью («валом»). Возбудителем заболевания чаще всего являются стрептококк и реже другие гноеродные микробы.
Характерными симптомами поверхностно расположенного абсцесса являются: боль, припухлость, напряжение кожи над припухлостью. При пальпации определяются болезненность и резко отграниченная припухлость, иногда появляется покраснение кожи, эти симптомы характерны для начала развития процесса (стадия инфильтрации). В дальнейшем происходит размягчение (расплавление) инфильтрата и тогда при пальпации определяется симптом флюктуации (зыбления).
Кроме местных симптомов могут быть общие — повышение температуры тела, общее недомогание, головная боль. Абсцессы, расположенные во внутренних органах, диагностировать возможно только в условиях стационара.
Первая помощь. При появлении первых признаков (стадия инфильтрации) следует наложить повязку типа компресса с мазью Вишневского, иммобилизовать конечность и госпитализировать больного в хирургическое отделение. Если транспортировка задерживается (на 2-3 часа и более), показано введение антибиотиков внутримышечно (стрептомицин, пенициллин и др.).
Под флегмоной понимают острое гнойное разлитое воспаление подкожной клетчатки. Флегмона чаще развивается в подкожной клетчатке (поверхностная флегмона) или под фасциями и апоневрозами (глубокая флегмона).
В тех случаях, когда флегмона развивается в клетчатке, окружающей орган (почку, прямую кишку и т. д.), то гнойный процесс соответственно называется паранефритом, парапроктитом и т. д.
Возбудителями заболевания могут быть различные бактерии. Возбудители проникают через поврежденную кожу, слизистые оболочки или гематогенным путем.
Симптомы при поверхностной флегмоне: жалобы на сильную, пульсирующую боль в месте локализации флегмоны. В начальной стадии определяется плотная, без явных границ припухлость, иногда — покраснение кожи, флюктуация выражена слабо или отсутствует, отмечается резкое ограничение подвижности пораженной конечности.
Для глубоких флегмон характерны высокая температура тела, озноб, головная боль; местные признаки воспаления могут быть выражены больше или меньше, диагностика довольно затруднительна. При малейшем подозрении на флегмону больного необходимо немедленно госпитализировать в хирургическое отделение.
Первая помощь заключается в наложении повязки с мазью Вишневского на область флегмоны, иммобилизации конечности, срочной госпитализации в хирургическое отделение. При задержке госпитализации — обязательное соблюдение постельного режима, местно — тепло в виде согревающего компресса с мазью Вишневского. Показано внутримышечное введение антибиотиков.
Гнойное воспаление потовых желез называется гидраденитом. Процесс чаще всего локализуется в области подмышечной впадины.
Причиной развития гидраденита является внедрение гноеродных бактерий, чаще стафилококков, через входные протоки потовых желез, ссадины или царапины кожи. Гидраденит чаще наблюдается в теплое время года, чему способствует более сильное потоотделение, кроме того, факторами, способствующими развитию заболевания, являются несоблюдение правил личной гигиены, снижение местной сопротивляемости тканей, расчесы и щелочная реакция пота.
Симптомы: вначале появляются неприятные ощущения зуда в подмышечной области, затем появляется болезненный воспалительный инфильтрат в виде выпуклых узлов, гиперемии кожи и резкие боли, усиливающиеся при движении конечности. В дальнейшем инфильтрат размягчается, абсцедирует. В этой стадии при пальпации определяется флюктуация. Если лечение своевременно не проводилось, то образовавшийся гной прорывается через кожу и выделяется наружу, мацерируя кожу и образуя входные ворота для проникновения бактерий, что ведет к образованию новых очагов воспаления. Соблюдение личной гигиены является предупреждением скопления пота и препятствием для развития гидраденита.
Первая помощь и лечение. Довольно эффективным методом лечения является ежедневное обкалывание инфильтрата 0,5% раствором новокаина с добавлением 500 000 ЕД пенициллина. Нередко спустя 3-4 дня наступают обратное развитие процесса и рассасывание инфильтрата. Благоприятным является применение поля УВЧ. Для создания покоя рекомендуется подвешивать верхнюю конечность на косынку. Если же образуется абсцесс, больного следует направить к хирургу для оперативного вмешательства. Следует помнить, что при несвоевременном и неправильном лечении это заболевание склонно к рецидивам.
источник
| Название | Алгоритмы действий врача службы скорой медицинской помощи Санкт-Петербурга Санкт-Петербург 2009 |
| страница | 21/37 |
| Дата публикации | 04.04.2013 |
| Размер | 2.96 Mb. |
| Тип | Реферат |
www.userdocs.ru > Медицина > Реферат
| Декомпенсированный, асфиксия
Г О С и я Вызов в помощь специализированной бригады r25 57. протокол: ^ ПАРАТОНЗИЛЛИТ, ЗАГЛОТОЧНЫЙ АБСЦЕСС. ГОРТАННЫЙ АБСЦЕСС. ФЛЕГМОНОЗНЫЙ ЛАРИНГИТ Паратонзиллит Начало острое, боль в горле, глотание затруднено или невозможно, больной не может полностью открыть рот из-за тризма. Состояние обычно тяжелое. Отмечаются: асимметрия глотки, отклонение и отек язычка, саливация, регионарный лимфаденит, высокая лихорадка, проявления интоксикации. Паратонзиллит может осложняться развитием паратонзиллярного и парафарингеального абсцесса, тонзилогенного медиастинита и сепсиса, отека гортаноглотки. Заглоточный абсцесс При осмотре глотки определяется асимметричное, эластичное, иногда флюктуирующее образование. Ведущий симптом — затруднение дыхания, усиливающееся в горизонтальном положении. Зачелюст-ные и боковые шейные лимфатические узлы увеличены, болезненны при пальпации. Вынужденное положение головы с отклонением в сторону абсцесса. Течение абсцесса сопровождается высокой гипертермией, интоксикацией и может осложняться развитием стеноза, медиастинитом, тромбозом внутренней яремной вены, сепсисом. Дифференциальная диагностика с натечником при туберкулезном спондилите, опухолями. ^ Гортанная ангина и флегмонозный ларингит Тяжелое течение гортанной ангины характеризуется значительным нарушением общего состояния, высокой гипертермией, появлением сильной боли при глотании, охриплостью и затруднением дыхания. Болезненность при пальпации гортани и региональных лимфатических узлов. При флегмонозном ларингите процесс распространяется на мышцы, связки и хрящи гортани. При отграничении процесса формируются абсцессы. Сильные боли в горле, болезненное глотание отмечаются при абсцедировании в зоне надгортанника (эпиглот-тит) и черпалонадгортанных складок. При локализации процесса в области голосовых складок появляется нарушение фонации, кашель, инспираторная одышка и клиника острого стеноза гортани. Без ларингоскопии различить флегмонозный ларингит и гортанную ангину достаточно сложно. 126 ^ НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ПАРАТОНЗИЛЛИТЕ, ЗАГЛОТОЧНОМ АБСЦЕССЕ, ФЛЕГМОНОЗНОМ ЛАРИНГИТЕ Паратонзиллит Анальгин 50 % — 2 (4) мл в/м димедрол 1 % — 1 мл в/м
Н Е Т
Доставка в ЛОР-отделение или многопрофильный стационар 127 58. протокол: ^ НОСОВОЕ КРОВОТЕЧЕНИЕ Диагностика Основана на наличии кровотечения из носа. При запрокидывании головы — стенание крови по задней стенке ротоглотки или ее боковым поверхностям, откашливание сгустков и свежей крови. Возможна рвота кровью со сгустками. Различают кровотечения из передних (85 % случаев) и задних отделов полости носа. Объем кровотечения — от незначительного до массивного, с появлением признаков острой кровопотери. Носовое кровотечение не является самостоятельной нозологической формой, это симптом общих и местных заболеваний. ^ Основными причинами носовых кровотечений общего характера являются:
— любые виды травм носа и внутриносовых структур (в т.ч. ятро-
^ Дифференциальный диагноз проводится с кровотечениями из ва-рикозно расширенных вен пищевода, легочными и желудочно-кишечными кровотечениями, ликвореей с примесью крови. 128 ^ НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ НОСОВОМ КРОВОТЕЧЕНИИ
Протокол «Гипертонический криз» Наложить праще-зидную повязку. Рекомендовать обратиться к ЛОР врачу для извлечения тампонов, к терапевту для диагностики причины кровотечения Определить источник кровотечения. Гемостатическую губку (турунду, тампон) смочить 6-8 каплями нафтизина (3 % р-р перекиси водорода) ввести в полость носа, прижать крыло носа к перегородке на 5-10 минут Произвести переднюю тампонаду носа (тампон смочен 3% р-ром перекиси водорода или растительным маслом») Доставка в ЛОР стационар 129 59. протокол: ^ ФУРУНКУЛ НОСА Чаще всего локализуется на кончике носа, в преддверии и дне полости носа. Развивается постепенно, с появления ограниченной инфильтрации, гиперемии и отека. Границы инфильтрата не резкие. Пальпаторно и спонтанно выраженная болезненность. В центре очага (воспаление волосяного фолликула) развивается некроз тканей с формированием «стержня». Может быть отек век, губы, щеки. В ряде случаев заболевание протекает с явлениями общей интоксикации. Лихорадка от субфебрильной до высокой, иногда носит гектический характер. Наиболее частые причины — стафилококковая инфекция (чаще на фоне иммунодефицита, сахарного диабета, травмы кожи). При неблагоприятном течении может быть тромбоз лицевых и глазничных вен, орбитальные, внутричерепные осложнения, сепсис. О ^ СТРЫЙ СИНУСИТ Клиническая картина синусита зависит от локализации и объема поражения околоносовых пазух воспалительным процессом. Одна из основных и постоянных жалоб — головная боль. ^ Острый гайморит проявляется болью в проекции передней стенки пазухи; ощущением тяжести, особенно при наклоне головы; иногда болью в зубах, орбите; заложенностью носа и слизисто-гнойным отделяемым. Головная боль с иррадиацией в лобную область или без четкой локализации. При осложненном течении может наблюдаться отек мягких тканей лица. Острый этмоидит имеет схожую клиническую симптоматику, однако зона локализации болевого синдрома включает глазницу и область корня носа. ^ Острый фронтит: определяется болезненностью нижней и передней стенок пазухи, которая может быть спонтанной или появляться при пальпации. Боль может иррадиировать в теменно-затылочную область. Острый сфеноидит клинически проявляется болью «за глазами», в орбите, затылке. При осмотре ротоглотки можно увидеть слизисто-гнойное отделяемое, стекающее по задней стенке. 130 ^ НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ФУРУНКУЛЕ НОСА Инфузионная терапия. Протокол «Септический шок» Инфузионная терапия. Протокол «Септический шок» 1 Анальгин 50 % — 2 (4)мл в/м.
131 60. протокол: ^ ОСТРЫЙ СРЕДНИЙ ОТИТ Наиболее частые причины острого отита — местная инфекция, патологические процессы в носоглотке, дисфункция слуховой трубы, общие инфекционные заболевания. Отит обычно развивается остро, с повышения температуры тела до 38-39 °С, недомогания и протекает в три стадии. ^ В первой (непер-форативной) стадии отит проявляется нарастающей, иногда пульсирующей болью в ухе, с иррадиацией в зубы, висок, одноименную половину головы. Отмечается снижение слуха, может быть шум в ухе. У грудных детей отит проявляется в виде диспептического синдрома, возбуждения, выбухания родничка, появления оболочечного симптомокомплекса. Через 2-4 дня наступает вторая стадия отита — перфоративная. С появлением перфорации выраженность болевого синдрома в значительной степени уменьшается, появляется гнойное отделяемое, общее состояние улучшается. У детей перфорация барабанной перепонки появляется позже или не отмечается вовсе. При неосложненном течении заболевания (2-3 недели) процесс переходит в третью — репаративную стадию. Гноетечение прекращается, перфорация чаще всего самостоятельно закрывается, слух восстанавливается. Течение заболевания может быть атипичным, стертым, хроническим. Появление на 3^-й неделе нарастающего болевого синдрома на фоне текущего острого отита, обильного гноетечения из уха («+» симптом резервуара) может свидетельствовать о развитии мастоидита. В этом случае при пальпации сосцевидного отростка отмечается выраженная болезненность. В зависимости от формы мастоидита гной может прорываться под надкостницу сосцевидного отростка (субпериостальный абсцесс), через его верхушку с формированием глубокой флегмоны шеи или верхушку пирамиды височной кости с невралгией тройничного и парезом отводящего нерва. При неблагоприятном течении острый отит может осложняться парезом лицевого нерва, мастоидитом, лабиринтитом, отогенным менингитом и ме-нингоэнцефалитом, отогенным абсцессом мозга и мозжечка, тромбозом сигмовидного синуса, отогенным сепсисом. 132 ^ НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРОМ ОТИТЕ источник |