Гнойник в паху может появиться у любого человека.
Но чаще они возникают при сниженном иммунитете, на фоне ВИЧ или сахарного диабета.
Рассмотрим основные причины появления гнойничковых образований.
- Причины гнойника в паху
- При натертости гнойники в паху
- При опрелости гнойники в паху
- Как зуд провоцирует гнойники в паху
- Фолликулит в паху
- Фурункул в паху
- Гнойники в паху при фурункулезе
- Гидраденит в паху
- Воспаление атеромы в паху
- Жировики в паху
- Гнойники в паху при ЗППП
- Анализы при гнойниках в паху
- Чем помазать гнойники в паху
- Какие антибиотики пропить при гнойнике в паху?
- Гнойник в паху: куда обратиться?
Непосредственным этиологическим фактором являются бактерии, реже – грибки.
Обычно появление гнойников провоцируют стафилококки или стрептококки.
Но это могут быть и другие возбудители.
Все виды делятся на три группы:
- резидентная флора – присутствующая на коже постоянно;
- временная резидентная – могут сохраняться в организме длительное время;
- транзиторная – бактерии заражают кожу, но быстро исчезают.
Первую и вторую группы составляют грамположительные и отрицательные бактерии.
К положительным относят:
- эпидермальный стафилококк;
- пропионовокислые бактерии;
- коринебактерии.
К грамотрицательным:
- кишечная палочка;
- синегнойная палочка;
- протей;
- энтеробактер.
При инфицировании кожи гнойники в паху могут вызывать транзитные микроорганизмы.
Это золотистый стафилококк и бета-гемолитические стрептококки.
Реже патологию вызывает резидентная флора.
Но так как организм имеет против неё защиту, воспаление может развиться только при наличии предрасполагающих факторов.
Такими могут стать:
- сахарный диабет;
- повреждение кожи;
- снижение иммунитета;
- ВИЧ;
- переохлаждение;
- тяжелая болезнь.
Патогенетические механизмы, реализующиеся при воздействии различных факторов риска гнойничков в паху:
- подавление иммунореактивности;
- снижение общей резистентности организма;
- создание входных ворот инфекции;
- снижение бактерицидных свойств пота и кожного сала;
- подавление микробиологической защиты кожных покровов.
Натертость является фактором риска, создающим входные ворота для инфекции.

- нижним бельем;
- собственными лобковыми волосами;
- тесными брюками и т.д.
Иногда натертости появляются после секса.
Реже – после бытовых травм.
Они могут возникнуть при езде на велосипеде, занятиях на некоторых тренажерах.
Какие бы ни были причины, результатом становится травматическое воспаление, появление ссадин.
Поэтому пораженная область легко инфицируется стафилококками или стрептококками.
Заражение может происходить:
- от другого человека;
- из других очагов в организме – в том числе без признаков воспаления.
От других людей пиодермии передаются контактным или воздушно-капельным путем.
Учитывая локализацию воспаления (паховая область) чаще пациенты заражаются при половом контакте.
Тогда как воздушно-капельный путь не имеет большого эпидемиологического значения.
Он может быть реализован разве что при оральном сексе.
Так как у людей молодого возраста часто стафилококки выделяются из носоглотки.
Опрелость – ещё один фактор, повышающий риск заражения.
Под этим термином подразумевается воспалительный процесс, развившийся на фоне мацерации эпидермиса.

Сама по себе влага является благоприятным фактором для роста бактерий.
К тому же, размягченный эпидермис становится легко проницаемым для патогенов.
К воспалительному процессу часто присоединяется грибковая флора.
Это могут быть грибы рода Кандида.
Нередко происходит инфицирование стафилококками.
В том числе аутозаражение.
Многие люди юношеского и молодого возраста (до 40%) являются носителями золотистого стафилококка в носоглотке.
Причем, он не погибает под действием большинства антибиотиков.
Избавиться от такого носительства очень трудно.
И оно повышает риск гнойничковых поражений кожи.
При появлении опрелостей желательно обеспечить достаточную вентиляцию воздуха в паховой зоне.
Потому что иначе воспаление будет прогрессировать.
Вначале появляются воспалительные пятна, эрозии.
Затем появляются небольшие гнойнички в паху.
У мужчин они возникают чаще.
Потому что у представителей мужского пола выделяется больше пота, и кожа быстрее мацерируется.
Нередко воспалительные поражения кожи возникают на фоне зудящих дерматитов, аллергических реакций, чесотки и т.д.
То есть, любых патологий, провоцирующих кожный зуд.
Человек постоянно чешет зудящее место.
Он сам не замечает, как травмирует кожу.
А заодно заносит руками бактериальную инфекцию в рану.
Поэтому к заболеваниям, сопровождающимся зудом, часто присоединяется вторичная бактериальная инфекция.
Она проявляется образованием гнойников в паху.
Фолликулитом называют воспаление фолликулов.
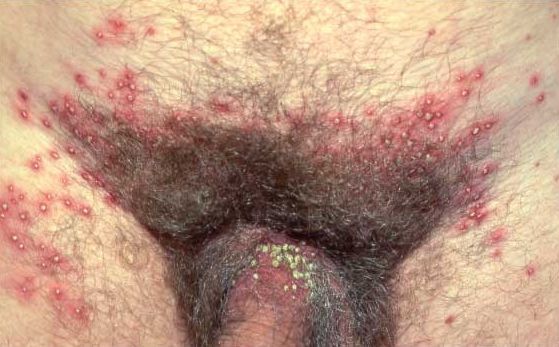
Чаще они вызваны стафилококками.
Попадая на кожу, они проникают вглубь фолликула через естественные отверстия.
Изначально развивается поверхностный гнойник.
Его называют остиофолликулит.
Он может прогрессировать в глубокий, который называют сикоз.
При отсутствии адекватного лечения он может осложняться.
В таком случае появляется фурункул или карбункул.
Может развиться гидраденит – воспаление потовой железы.
При остиофолликулите гнойник поражает только устье фолликула.
Предрасполагающие факторы:
- недостаточная гигиена паховой области;
- повышенная потливость;
- ношение мокрой одежды.
В зоне локализации фолликула появляется небольшая пустула.
Вокруг участок покраснения кожи.
Пустула превращается в корку через 3 дня.
Она отпадает, не оставляя никаких следов на коже.
Иногда гнойник разрастается по периферии.
Он становится величиной с горошину.
Такой патологический процесс называют стафилококковым импетиго.
Часто остиофолликулит бывает множественным.
Болезнь может носить рецидивирующий характер.
Лечение проводится местное.
Системной терапии при остиофолликулите не требуется за исключением случаев, когда болезнь часто рецидивирует.
Для местного лечения может использоваться настойка йода, анилиновые красители.
Применяется салициловая и борная кислота.
При глубоком воспалении фолликула развивается сикоз.
В паху он возникает редко.
Но и в паховой области такие гнойнички иногда появляются.
Возникают непрерывно рецидивирующие пустулы.
Они крупнее, чем при остиофолликулите.
Часто развивается выраженное реактивное воспаление.
В коже появляется инфильтрат.
На поверхности обнаруживаются при осмотре гнойные корки.
Фурункулом называют крупные гнойники в области паха.
Это осложнение фолликулита, при котором в воспалительный процесс вовлекаются рядом расположенные ткани.
Самый частый возбудитель – золотистый стафилококк.

Поэтому заболевание протекает тяжело.
На фоне фолликулита формируется крупный узел.
Он быстро увеличивается в размерах.
Может достигать величины грецкого ореха.
Среди симптомов гнойника в паху:
- выраженные болевые ощущения;
- увеличение паховых лимфоузлов;
- покраснение и отечность кожи.
Фурункул может быть «сухим» или абсцедирующим.
Абсцесс появляется, если происходит ограниченное гнойное расплавление тканей.
Осложнения гнойника в паху при фурункуле:
- карбункул – возникновение нескольких рядом расположенных фурункулов, объединенных между собой;
- лимфангит и лимфаденит – воспаление лимфатических сосудов и узлов;
- флегмона – гнойное расплавление подкожно-жировой клетчатки, нередко с вовлечением фасций и мышц;
- остеомиелит – гнойно-некротический процесс костей и костного мозга.
Исходом фурункулеза может стать хронически протекающая пиодермия.
У ослабленных пациентов она становится язвенной.
Осложнениями могут быть прорыв гнойников в мочевой пузырь и другие расположенные рядом органы.
При этом формируются свищи – патологические ходы в тканях.
Появление единичного фурункула не считается фурункулезом.
Этот термин употребляется применительно к пациентам, у которых фурункулы появляются часто и в больших количествах.

В тяжелых случаях гнойники появляются по всему кожному покрову.
Это возможно на фоне выраженного дефицита иммунитета.
Фурункулез чаще проявляется общими симптомами.
Температура тела может возрастать до 39 градусов и более.
Человек ощущает недомогание, жалуется на мышечную и головную боль.
При одиночном гнойнике в паху такие симптомы тоже возможны, но встречаются реже.
Под этим термином подразумеваются гнойники в паху или другой области, которые возникают в результате инфицирования потовой железы.
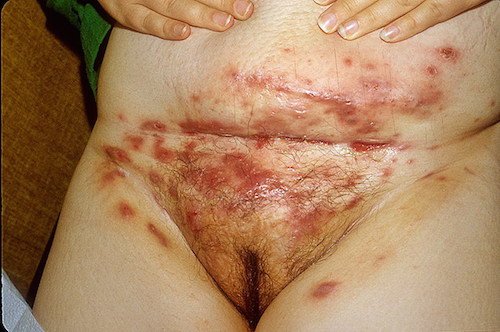
У женщин нередко такие гнойники появляются на больших половых губах.
Появляется узел достаточно крупных размеров.
Кожа над ним синюшно-красная.
Возможны общие симптомы интоксикации.
Со временем очаг размягчается.
Затем он вскрывается с вытеканием большого количества гноя.
Заживает гнойник с образованием рубца.
В некоторых случаях болезнь становится хронической.
Атеромой называют кисту сальной железы.
Она возникает в случае закупоривания выводного протока.
Внутри накапливается секрет.
Внутри содержатся капли жира, холестерин, чешуйки ороговевшей кожи.
Очень часто такие атеромы воспаляются.
На их месте формируются абсцессы.
Может сформироваться хронический воспалительный процесс.
Тогда в стенках атеромы появляются грануляционные разрастания.
Лечение атеромы проводится по медицинским или косметическим показаниям.
Медицинским считается появление на её месте гнойника.
Лечение нельзя проводить только антибиотиками.
Его проводят хирургическими методами.
Иногда подкожный гнойник в паху на деле оказывается жировиком.
Липома – так называется опухоль из жировой ткани.
Она растет медленно, не склонна к рецидивам.
Опухоль окружена капсулой из соединительной ткани.
Внутри при хирургическом удалении врач может обнаружить очаги некроза и нагноения.
Как и атерома, липома удаляется, если она мешает человеку, либо в случае воспаления.
Неосложненные жировики для здоровья не опасны.
Большинство венерических инфекций не вызывают гнойники в паху.
Есть лишь несколько исключений.
Половой герпес приводит к возникновения в области паха пузырьков с жидкостью.
В случае присоединения вторичной пиогенной флоры везикулы могут нагнаиваться.
Тогда внутри содержится не прозрачная жидкость, а гной.
Заживают такие высыпания гораздо дольше.
Они требуют дополнительного использования антибактериального лечения.
Кандидоз – вызывает появление гнойников в паху чаще всего на фоне опрелости.
Ещё одним фактором риска является иммунодефицит.
В зоне воспаления можно обнаружить красные пятна, белые налеты с неприятным запахом.
Появляются эрозии, папулы и гнойники.
При заживлении они покрываются корками.
Обычно врач устанавливает диагноз клинически.
Он отличает по внешнему виду морфологических элементов, фурункул это, фолликулит или гидраденит.
Для подбора более эффективного лечения может потребоваться установление возбудителя.
Особенно при рецидивирующем течении гнойников.
В таком случае выполняется:
- микроскопия – для обнаружения грамположительной и отрицательной флоры, грибков;
- ПЦР – с той же целью, а также для выявления половых инфекций, установления вида кандиды;
- посев – для идентификации возбудителя и проверки его восприимчивости к различным антибактериальным препаратам.
Появление гнойников чаще всего обусловлено стафилококковой инфекцией.
Исходя из этого, помазать их нужно мупироциновой мазью или фузидиевой кислотой.
Могут использоваться местные средства, содержащие эритромицин.
Применяются также антисептики: борная кислота.
Однако лечение наугад может привести к осложнениям и хронизации процесса.
Не все гнойники вызваны стафилококками.
Причиной может быть грамнегативная флора или грибки.
Нужно обратиться к врачу, чтобы установить возбудителя и подобрать лечение.
Только при поверхностном фолликулите можно ограничиться местным лечением.
В иных случаях требуется системная терапия.

Применяются цефалоспорины, макролиды (цефтриаксон, эритромицин).
В запущенных случаях требуется хирургическое лечение.
Гнойник в паху вскрывается, санируется, дренируется и ушивается.
Рану промывают антисептиками.
Человек получает антибактериальные препараты.
При появлении гнойников в паху у женщин или мужчин стоит показаться врачу.
Качественное лечение позволит избежать рецидивов и осложнений.
Вы можете обратиться в нашу клинику.
Здесь работают опытные дерматовенерологи.
Мы назначим эффективное лечение, которое позволит избежать необходимости хирургического вмешательства.
При запущенном процессе проведем вскрытие гнойника с адекватным обезболиванием и минимальным риском образования крупных рубцов.
При появлении гнойника в паху обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник
Фурункулы довольно частое явление, никакой угрозы они не несут, но причиняют немалый дискомфорт. Гнойники могут образовываться в любом месте, не является исключением и пах.
При первых симптомах нужно срочно начинать лечение, иначе могут быть негативные последствия (абсцесс и общее заражение крови). Чаще всего лечат фурункул в домашних условиях народными методами и медикаментами.
Если во время не начать лечение, то впоследствии вам понадобится помощь хирурга. Врачи не рекомендуют самостоятельно вскрывать и выдавливать фурункул – можно занести инфекцию.
Фурункул — это воспалительное поражение и нагноение волосяного фолликула, сальной железы и окружающей очаг ткани. Вызывают данное заболевание гноеродные бактерии, в подавляющем большинстве случаев стафилококки, хотя нечасто могут встречаться и стрептококковые возбудители, а также смешанные инфекции.
Эти микроорганизмы предпочитают влажную среду обитания, поэтому область паха считается для них благоприятной зоной. Ситуация изменяется, когда под воздействием различных провоцирующих факторов, баланс микроорганизмов нарушается.
В результате активизации деятельности патогенных бактерий запускается воспалительный процесс в области волосяного корня и окружающих тканей, образуются единичный или множественные фурункулы (фурункулез). Фурункул в интимном месте — очень распространенное явление, так как он появляется обычно в местах, где кожа находится под действием повышенной влажности.
В народе их еще называют чирьи, которые представляют собой гнойное образование, растущее и созревающее в течение определенного времени.
Фурункул в паху образуется достаточно часто, но большинство людей склонно скрывать ситуацию и не обращаться к доктору, стесняясь предстоящего осмотра. Такое пренебрежительное отношение к своему организму в корне не верно, ведь залогом быстрого лечения, является определение причины развития фурункула.
- снижение иммунитета и не способность организма подавлять самостоятельно возбудителя воспалительного процесса;
- бесконтрольный прием иммунодепрессантов и препаратов из группы цитостатиков;
- урогенитальные заболевания;
- переохлаждение организма;
- наличие в промежности питательной среды для размножения патогенной флоры — кровоизлияний, микротравм или омертвевших тканей;
- нарушение местного кровообращения;
- не соблюдение личной гигиены в интимной зоне;
- повышенная потливость;
- гормональный дисбаланс;
- недостаток витаминов;
- педикулез лобковой части.
Одной из самых частых причин развития на лобке фурункул является ношение тесного синтетического белья, которое создает трение и травмирует кожу. Даже минимальные повреждения эпидермы, становятся «входными воротами» для инфекции.
Продолжительность болезни составляет около 10 дней. За это время фурункул у женщин в паху переживает три стандартных стадии своего развития.
- Формирование инфильтрата. Появление плотного, отечного участка алой окраски, возвышающегося над поверхностью кожи, – инфильтрата размером 1-3 см. Эта область постепенно увеличивается, становится болезненной, в середине заметен волос, поскольку источник воспаления находится внутри его фолликула. Ощущается покалывание, чувство натяжения.
- Гнойно-некротический этап. Этот этап наступает через 3-4 суток от начала заболевания и характеризуется наиболее яркими клиническими проявлениями. Фурункул назревает, в его центре образуется гнойный стержень, головка которого выступает над поверхностью инфильтрата. Болезненность увеличивается, по этой причине женщина испытывает боли в пораженной области при ходьбе, вынуждена ограничивать движения, ощущается пульсация, могут наблюдаться явления интоксикации (повышение температуры до 37-38 градусов, недомогание), возможно воспаление лимфоузлов. Далее жидкость внутри фурункула, состоящая из гноя, лимфы, крови, прорывает пустулу и выходит наружу.
- Заживление. После отторжения содержимого фурункула и его стержня болезненность, отечность, покраснение резко спадают. Жидкость какое-то время еще выходит из полости. Рана сине-красного цвета постепенно заживает в течение 2-3 суток и бледнеет, после небольших образований следов не остается, после крупных может возникнуть рубец.
Современная медицина уже хорошо изучила фурункулез, существует даже определенная классификация заболевания. По характеру распространения различают:
- одиночный фурункул;
- локализованный-фурункул постоянно появляется в одном и том же месте. Причинами локализованного фурункулеза являются неправильные методы лечения и не долечивание остаточного уплотнения;
- общий фурункулез – характеризуется образованием чирьев на различных участках кожного покрова.
По характеру проявления симптомов, различают острый фурункулез и хронический.
Острый тип недуга характеризуется интенсивностью симптоматики, которая проходит при грамотной терапии и больше не дает о себе знать. Хроническая форма — неизлечима, у пациента отмечаются фурункулы на регулярной основе.
Провокатором для рецидива болезни может служить переохлаждение, физическая нагрузка, стрессы и другие факторы внешней среды. Все, что могут врачи сделать во время хронической формы фурункулеза, это облегчить боль во время развития инфильтрата, и уменьшить воспалительный процесс.
Возникновение гнойного образования в период вынашивания ребенка обусловлено такими же причинами, как и в остальных случаях.
Однако организм беременной женщины более предрасположен к негативному действию провоцирующих факторов, поскольку в этот период происходит естественное нарушение гормонального баланса, снижение иммунной деятельности, изменение обменных процессов.
При начальных проявлениях заболевания в паховой области нужно незамедлительно обратиться к врачу во избежание развития осложнений. Симптоматика при беременности обычно выражена ярче, усиливаются признаки интоксикации, местная болезненность.
Системное лечение антибиотиками в этот период нежелательно из-за негативного воздействия на ребенка, назначается в крайних случаях при возникновении осложнений.
Обычно применяется местная терапия, в этот период производится санация с помощью Хлоргексидина, Мирамистина, используется нанесение мазей (Левомеколь, Ихтиоловой). Хирургическое лечение применяется редко.
Развитие фурункула имеет несколько стадий. В волосяной мешочек попадает патогенная бактерия, начинается воспалительная реакция. Кожа над фолликулом краснеет и чешется. Появляется болезненная припухлость. Уже на этом этапе можно заподозрить именно фурункул и начать лечение.
Со временем припухлость становится все больше, отек распространяется на окружающие ткани. Болевой синдром нарастает. По мере созревания фурункула припухлость уплотняется, формируется гнойный «стержень» внутри волосяного мешочка, который начинает проглядываться на вершине.
В домашних условиях для лечения фурункулов в паху используют следующие медицинские препараты и народные методы.
С помощью такого химического препарата прыщики начинают созревать быстрее. Он также осуществляет дезинфекцию покровов кожи. Препарат наносится непосредственно на фурункул.
Для этого применяют специальные фломастеры, заправленные йодом, которые следует приобрести в аптеке. Можно также использовать и ватные палочки, которые обмакивают в йод. С помощью таких примочек снимаются высыпания и на спине.
Они также используются для борьбы с чирьями, возникшими в паху. Листья следует разрезать пополам, мягкую часть выдавить на фурункулы, после чего приклеить специальный дышащий пластырь.
Такая процедура проводится перед сном. Курс лечения длится трое суток. Алоэ обладает замечательным противовоспалительным эффектом, хорошо заживляющим раны. Одновременно он сушит воспаление, что приводит к его исчезновению.
Используют его для удаления лобковых фурункулов. Наносят мазь непосредственно на пораженное место, после чего прикрывают марлей или бинтом. Такая процедура также осуществляется перед сном. Препарат используют до тех пор, пока чирьи полностью не исчезнут.
При невозможности использования такого лекарства, можно использовать ихтиоловую мазь, обладающей почти такими же свойствами, которая хорошо вытягивает гной.
В качестве противовоспалительного средства часто используют мазь Левомеколь, которую следует наносить на лобковый фурункул два раза в день.
При помощи перекиси водорода обрабатывают чирьи также два раза в день.
Народная медицина рекомендует использовать для удаления фурункулов в паховой зоне репчатый лук. Для этого берется одна луковица, разрезается пополам и кладется на сковородку без масла.
Ее необходимо хорошенько запечь, после чего прикладывают срезанной частью на воспаленное место, прикрепляют пластырем и оставляют на ночь. Процедуру проводят 2 – 3 раза. Запеченный лук хорошо вытягивает гной, не хуже, чем мазь Вишневского.
При ухудшении общего состояния организма (увеличении в паховой области лимфоузлов, повышении температуры тела, тошноте, головной боли), а также при распространении фурункулов в других местах обязательно назначают антибиотики.
Такое состояние свидетельствует о том, что по организму начинает распространяться стафилококковая инфекция, грозящая переходом в хроническую стадию фурункулеза.
В особо запущенных и тяжелых случаях необходимо вмешательство хирурга, который обычно производит разрез фурункула (используется местная анестезия). Врач прокалывает кожу над гнойником и удаляет его содержимое.
Полость фурункула промывается антисептическим средством, затем накладывается дренаж (чаще всего, полоска резины), больное место закрывается стерильной повязкой с антибактериальным средством. Мазь или другое средство способствует грануляции гнойника. Очень часто врач дополнительно назначает курс антибиотиков.
Обратите внимание! Нельзя категорически производить вскрытие и выдавливание фурункула в домашних условиях, это может грозить серьезными осложнениями.
Для повышения эффективности лечения врач может назначить физиотерапию или электрофорез с использованием солей цинка или меди, УВЧ.
При правильном и своевременном лечении, проведении дезинфицирующих мероприятий риск возникновения негативных последствий минимален. Однако в некоторых случаях возможно появление следующих осложнений фурункула в паху:
- лимфаденит – воспаление лимфатических узлов. Встречается при выраженном воспалительном процессе. При назревании фолликула инфекция распространяется на соседствующие лимфоузлы;
- лимфангит – воспалительный процесс по ходу лимфатических сосудов;
- рецидив заболевания или его хроническая форма – часто возникает при некачественной санации раны или ее закупорки, что препятствует полному оттоку гноя и лимфы из фурункула;
- сепсис – тяжелое осложнение, вызванное попаданием в кровь инфекции и распространением ее по организму;
- артриты – суставное воспаление, если пораженный фурункулом участок находится в области суставов;
- распространение инфекционного процесса на почки, печень и другие органы, подобно метастазам;
- локализованный и распространенный фурункулезы. В первом случае образования склонны периодически возникать в одной области (в паху), во втором – распределяются на различных участках тела. Главная причина такого осложнения – недостаточная санация и недолеченность фурункула;
- абсцедирующий фурункул – распространение инфекции в более глубокие слои кожи, в подкожную жировую клетчатку. Лечение в данном случае применяется исключительно хирургическое.
Также необходимо соблюдать осторожность при депиляции интимных зон, избегать натирания одеждой области поражения.
Чтобы предупредить появление фурункулов в паху у женщин, необходимо придерживаться определенных правил.
Вот основные из причин появления фурункулов:
- соблюдать правила гигиены: личной и в жилых помещениях;
- избегать переохлаждения;
- если в интимном месте появились какие-то потертости или ссадины, то необходимо сразу их обработать зеленкой, перекисью водорода или другим дезинфицирующим средством;
- укреплять иммунную систему, которая помогает организму человека в борьбе с инфекциями;
- придерживаться правил здорового питания, не употреблять слишком много сладостей, принимать достаточное количество витаминов, особенно детям и пожилым людям.
Фурункул может возникнуть на любой части тела, однако наибольший дискомфорт он вызывает в паху у женщин.
Чтобы заболевание не распространилось по всему телу, не стало хроническим, важно вовремя начать лечение, при необходимости обратиться за врачебной помощью.
источник
Помогите пожалуйста. К врачу ходила, выписали мази, гиоксизон, цинковая мазь, левомеколь, ничего не помогло, только шишка больше становилась. И температура была. В интимной области затрагивает попу и там. Крик о помощи, помогите! Что можно сделать? Очень важно, я устала бегать по врачам, все бесполезно. Хирург вообще поставил диагноз не правильный, что у меня острый проктит (геморрой). В аптеке дали мазь Ихтиол — в ту же ночь прорыв был небольшой, с кровью, но потом перестало прорывать, уже несколько дней такого же размера держится. Врачи ничем помочь не могут или не хотят. Умоляю помогите, что делать.
Узнай мнение эксперта по твоей теме
Психолог, Помощь приходит изнутри. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог, Дианалитик. Специалист с сайта b17.ru
Психолог, Педагог-психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Психолог-проводник. Специалист с сайта b17.ru
Психолог, Семейный психолог. Специалист с сайта b17.ru
Вы знаете я не фанат народной медицины, но вот у меня на пальце образовался нарыв, кольцо передавило.. так долго не проходило воспаление. В интернете вычитала мазь самодельную, вот тут есть статься про нее:
http://www.nordfish.ru/zdorovye/c883/
на мое удивление прошло за несколько раз, я на бинт накладывала мазь, закрепляла на нарыв лейкопластырем.
Медовая лепешка хорошо вытягивает гной. Мед+мукаили хлеб.
У меня был абсцесс бартолиновой железы, но я дотянула до больницы. Сделали разрез, потом промывали перекисью неделю. Кололи Цефазолин, таблетки, потом на УВЧ ходила, после выписки еще Цифран пила несколько недель. Если уже начал прорываться, то, может, стоит мазь Вишневского, ихтиоловую прикладывать, но лучше все же в больницу.
Я в гинекологию обращалась к хирургу, в нескольких больницах до этого отказали. Так что попробуйте к другому врачу. Это ужасно, сочувствую((
Моча.Все болячки прекрасно ей лечатся.
Нарыв вы имеете в виду с гноем? он твердый или мягкий? если твердый, но постепенно становится мягким и горячий (теплее того, что вокруг), да, и что выходило из него? только кровь и лифма или еще что-то? это скорее всего фурункул или карбункул, ничего страшного, тут два варианта, либо ждать пока он созреет и сам выйдет (ждать можно долго, у меня некоторые были огромными и месяца по 2 созревали, + рисковано если вдруг это попадет в кровь, а не выйдет) или идти в хирургию, можно в скорую, в крупную больницу, они вас сами направят в хирургию, там вам его вскроют и прочистят. а сами прикладывать можете ихтиолку с раздавленной таблеткой аспирина или мазь вишневского или подогретую на сковороде дольку луковицы с медом, так же очень хорошо вытягивает гной алое и растение золотой ус (надо немного поломать листик, чтобы он дал сок)
проверка с помощью анализов на . ,если анализ отрицательный.Ихтеолка самое то.Скорее у вас герпес+сбой обмена веществ.По другому я не помню как это называется. Мне хирурги. выдавливали+ихтеолка+напиток из дрожевых грибков.
У моей мамы такое было. Пила антибиотик (не помнит, какой, но там 3 таблетки было — на три дня подряд) и мазала мазью Вишневского. Очень болезненно было. Даже когда прорвало, то тоже мазала. И мазала до тех пор, пока совсем не стухло. Ей рассказала медсестра, которая очень хорошо в этом разбирается.
автор, такого рода раны могут привести к заражению крови, не занимайтесь самолечением — идите в больницу к хирургу и пусть он вам прочистит рану.
у меня было тоже самое. Большая шишка, твердая в ней гной, он после теплого душа прорвался, важно чтобы не занести гной на другие участки, намазать йодом вокруг шишки. Теперь сам гной чтобы вышел очень простой способ. Теплый ближе к горячему солевой сильный раствор и примочки на нарыв. Минут по 10, я сонжиками делала, просто прикладывала, опять мочила новый и опять прикладывала. Несколько раз в день. Помогает.
Удачи
Идите в проктологический центр.
у меня было тоже самое. Большая шишка, твердая в ней гной, он после теплого душа прорвался, важно чтобы не занести гной на другие участки, намазать йодом вокруг шишки. Теперь сам гной чтобы вышел очень простой способ. Теплый ближе к горячему солевой сильный раствор и примочки на нарыв. Минут по 10, я сонжиками делала, просто прикладывала, опять мочила новый и опять прикладывала. Несколько раз в день. Помогает.
Удачи
Лизау меня было тоже самое. Большая шишка, твердая в ней гной, он после теплого душа прорвался, важно чтобы не занести гной на другие участки, намазать йодом вокруг шишки. Теперь сам гной чтобы вышел очень простой способ. Теплый ближе к горячему солевой сильный раствор и примочки на нарыв. Минут по 10, я сонжиками делала, просто прикладывала, опять мочила новый и опять прикладывала. Несколько раз в день. Помогает.
УдачиЛиза, а сильный солевой раствор не будет щипать-разъедать рану?
Солевая повязка действует локально: только на больной орган, пораженный участок, проникая и в глубину. По мере поглощения жидкости из подкожного слоя в него поднимается тканевая жидкость из более глубоких слоев, увлекая за собой болезнетворное начало: микробы, вирусы, неорганические вещества, яды и т.п. Таким образом, во время действия повязки происходит обновление жидкости в тканях больного органа и их дезинфекция — очищение от патогенного фактора, а значит, и ликвидация патологического процесса. При этом ткани выполняют роль своеобразного фильтра, пропускающего через себя микроорганизмы и частицы вещества, имеющие объём, меньше просвета межтканевой поры.
Как делать солевой раствор? Умоляю напишите, кроме ихтиола пока ничего не помогло. От Ихтиола был прорыв сразу, и в ночь, кровь шла с нгноем но потом перестало и сейчас ничего, нарыв не прошел.. от уколов антибиотиков у вас прошло?
Как делать солевой раствор? Умоляю напишите, кроме ихтиола пока ничего не помогло. От Ихтиола был прорыв сразу, и в ночь, кровь шла с нгноем но потом перестало и сейчас ничего, нарыв не прошел.. от уколов антибиотиков у вас прошло?
Хиругр поставил диагноз геморрой. Диагноз геморрой вам может поставить проктолог.А дело хирурга резать.Автор,возьмите направление в пол-ке в гнойную хирургию. Ложитесь в больницу. Вы долечитесь до сепсиса.
У моей мамы такое было. Пила антибиотик (не помнит, какой, но там 3 таблетки было — на три дня подряд) и мазала мазью Вишневского. Очень болезненно было. Даже когда прорвало, то тоже мазала. И мазала до тех пор, пока совсем не стухло. Ей рассказала медсестра, которая очень хорошо в этом разбирается.
не знаю к каким врачам вы ходили, что они вас не лечат (http://medinnova.ru/about/specialists/polev-aleksandr-vitalevich/) Полев — чудесный врач))с любыми кожными болячками только к нему. не занимайтесь самолечением
»пошаговая инструкция»: промываете место раствором марганцовки, свежий лист подорожника, ошпарив кипятком, теплым наложить на место( подорожник вытягивает гной на поверхность), когда подорожник начнет подсыхать, заменить новым. На второй день промыть место опять марганцовкой, намазать мазью фурацилина, капустный лист подержать в кипятке для смягчения, наложить поверх мази, потом сверху вата и закрепить повязкой, если позволяет место. Так повторять 3 раза в день. Если вы испытываете боли можно принять внутрь диклофенак или аспирин.Гной начнет выходит, нужно почаще потом промывать марганцовкой и мазать фурацилином. У моих разных знакомых так было , по этому рецепту вылечились, хотя врачи сказали, что нужно вырезать. Они меня до сих пор благодарят. Попробуйте не бойтесь. Желаю скорейшего выздоровления.
Алое очень помогает нарыву «проваться», когда прорвется — зеленкой мазать, чтоб ранка заживала или цинковой мазью(она сушит и затягивает)
Я за 3 дня все вылечила полностью. сначала горячая ванная с марганцовкой, потом прикладывала мазь вишневского, так 2р в день. Все быстро прорвало и зажило.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
Абсцесс в паху у женщин. Фурункул в паху у женщин: причины возникновения, способы и особенности лечения
Воспалительное гнойничковое поражение кожи, также известное как фурункул — явление нередкое, однако особо неприятно, если появляется фурункул в паху у женщин. Не каждая дама решится пойти с такой проблемой к врачу, что может привести к нежелательным осложнениям.
Помимо боли фурункул приносит дискомфорт при движении и неприятен эстетически, особенно при расположении в интимной зоне. Возбудителем заболевания считается стафилококк, который провоцирует воспалительные процессы в волосяных луковицах. Лечение проводится антибиотиками и мазями, хотя некоторые прибегают к помощи народных средств.
В этой статье вы узнаете причины появления фурункула в женском паху, признаки и симптомы, сопровождающие этот недуг, а также средства современной и народной медицины для его лечения и профилактики.
Фурункулы (или чирья) – это воспаления волосяного фолликула и прилегающей сальной железы, вызываемое бактерией золотистого стафилококка (реже некоторыми другими видами бактерий). Несмотря на то, что на начальной стадии фурункул может напоминать обычный прыщик, это заболевание кожи протекает гораздо более сложно и болезненно, может иметь осложнения. Чирья могут возникнуть абсолютно на любом участке кожи: на спине, груди, ногах, бедрах, на лице – как у мужчин, так и у женщин. Одним из сложных представляется случай развития фурункула в области паха.
Фурункул в паху может возникнуть по разным причинам: Наиболее общей причиной появления любых воспалений на коже, в том числе и чирьев, является общее ослабленное состояние организма. Поводом тому может служить перенесенное заболевание, авитаминоз, плохое питание (например, вследствие диеты), стрессы.
Нарушение гигиены. Что касается именно области паха, то причиной образования чирьев у женщин и мужчин может стать неудобное, тугое или синтетическое белье. При трении о швы кожа может повреждаться, и в образовавшиеся микроранки может проникнуть микроб. Еще одна частая причина образования фурункулов в паху у женщин – это бритье.
Бритва может оставлять порезы на коже, либо срезать выступающие участки волосяных фолликулов. В открытую ранку легко проникает стафилококк. Созревание фурункула в паховой области протекает так же, как и на других участках тела. Обычно выделяется три довольно четкие стадии.
Сначала на месте натертости или пореза вокруг волосяного фолликула образуется красное пятно. Через короткое время внутри появиться небольшое уплотнение.
Пятно зудит, чуть позже начнет покалывать. Следующая фаза – это образование инфильтрата (скопление под кожей жидкости, состоящей из лимфы, гноя и крови). Наверху чирья появляется белая головка. Красное пятно разрастается вширь. Довольно сильно при этом болит. Фурункул на этой стадии показан на фото.
Третья стадия – созревший фурункул прорывает, и из него выходит гнойный стержень, который оставляет после себя довольно глубокую полость. Остатки гноя могут выходить из фурункула еще в течение какого-то времени. Если обнаружить фурункул на начальной стадии и сразу начать его лечить, то можно решить проблему очень легко и быстро.
Для начала место воспаления протирают антисептиком, например, спиртом или борной кислотой. Затем наносят на него ихтиоловую мазь или мазь Вишневского. Эти средства позволяет фурункулу поскорее созреть и вскрыться. После того как выйдет весь гной, оставшуюся ранку обрабатывают перекисью водорода и снова прикладывают ихтиоловую мазь.
В случае если все сделать правильно и быстро, вылечить чирей в области паха можно и без применения антибиотиков. Кроме этого отработанного сценария лечить фурункул в домашних условиях можно с помощью некоторых средств народной медицины.
Довольно эффективно помогает вылечить фурункул в паховой зоне у женщин и мужчин обычный репчатый лук. Для этого нужно взять одну луковицу, разрезать ее пополам и положить на сковородку, не используя при этом масла. Луковица должна хорошенько запечься. Приложив лук срезанной частью к месту воспаления, нужно его закрепить при помощи пластыря и оставить на ночь.
Процедуру повторяют 2-3 раза. Запеченный лук обладает сильными вытягивающими свойствами, не хуже, чем мазь Вишневского. Уже через короткое время фурункул полностью созреет и выйдет наружу. После очищения ранки от гноя еще несколько дней можно смазывать место чирья ихтиоловой мазью.
Если в ходе развития фурункула возникают осложнения, наиболее верным путем будет обратиться к врачу. В каких случаях стоит принять такое решение? Если ухудшается общее состояние организма: увеличиваются лимфоузлы в паховой области, поднимается температура тела, ощущается тошнота и головная боль.
Если чирья стали появляться в других местах. Такой процесс свидетельствует о распространении стафилококковой инфекции по организму, что грозит переходом в хроническую стадию фурункулеза.
В таком случае показан обязательный прием антибиотиков. Особо опасной является ситуация, когда фурункул в паху образовался у беременной женщины. Поскольку воспаления в этом месте чреваты абсцессами, опасности подвергается не только мама, но и будущий ребенок. Кроме того, лечение должно быть сугубо взвешенным и продуманным.
Мазь или таблетки должны подбираться исключительно врачом с учетом состояния матери и плода. Хирургическое удаление фурункула во время беременности нежелательно. Обычно стараются отделаться консервативным лечением с применением антисептическим и противомикробных препаратов.
В каждом конкретном случае окончательное решение лучше доверить специалисту. После излечения осложненного развития чирьев в паху врач назначает прием антибиотиков для того, чтобы помочь организму полностью справиться с инфекцией.
Особое внимание нужно уделить общему состоянию тела. Скорректировать рацион питания, добавив в него побольше фруктов и овощей, свежевыжатых соков и исключив сладости, кофе, шоколад, острую и жирную пищу.
Увидев образование на коже, необходимо дифференцировать его за происхождением. Только опытный хирург сумеет определить форму кожного воспаления. Гнойные уплотнения делятся на такие виды: Карбункул представляет собой разлитое гнойно-некротическое воспаление глубоких слоев дермы и гиподермы с вовлечением в процесс нескольких соседних волосяных фолликулов.
Фурункул. В народе его называют «чирей». Это гнойное воспаление волосяной луковицы, затрагивающее ближайшие сальные железы.
Внешне напоминает красное уплотнение, составляющее 0,5-3 см в окружности и вызывающее боль ноющего характера. Созревший инфильтрат по центру формирует «головку», наполненную гноем. В тяжелых случаях возможно образование большого числа уплотнений в разных частях тела. Это свидетельствует об общем воспалительном процессе и требует дополнительной диагностики.
Карбункул. Это заболевание проходит гораздо тяжелее, формируя внушаемой величины очаг с покраснением кожи. Скопление гноя находится не только в центре, здесь образуется множество полостей, выполненных гноем. Отличие фурункула от карбункула в том, что первый проявляется локально, а второй значительно влияет на общее самочувствие.
Возникают симптомы интоксикации: лихорадка, мышечные боли, ощущение усталости, мигрень. Карбункул может возникать на разных частях тела. Если вовремя не обратиться к врачу — последствия могут быть самые неблагоприятные. Гидраденит. Возбудителем заболевания является золотистый стафилококк, который проникает в потовые железы.
Воспалительный процесс сопровождается образованием гноя. Чаще всего гидраденит вызывает неправильное бритье подмышек. Необходимо тщательно дезинфицировать инструмент и прикасаться к раздраженной коже только чистыми руками. Возбудителю легко проникнуть в апокриновые потовые железы через микротрещины в коже.
Абсцесс может возникнут по причине нагноения инородного тела по кожей. Даже обычная царапина, без специальной обработки вызывает воспаления тканей. Абсцесс. Это местный воспалительный процесс, сопровождающийся скоплением гноя в тканях с дальнейшим их расплавлением при наличии некроза.
Может возникнуть вследствие заражения патогенными бактериями, наличия в ране сторонних тел, попадания в кровеносное русло гноеродных микроорганизмов. Развивается в подкожной жировой клетчатке, мышечной ткани, костях и во внутренних органах.
Показанием к операции карбункула является формирование очага некроза. Если вовремя не обратиться к врачу — последствия могут быть самые неблагоприятные.
На самом деле определить, какое именно кожное образование поразило человека, иногда бывает непросто. Рассматривая фурункулы и карбункулы на фото, можно лишь предположить, какой вид затронул конкретного пациента. Истинный диагноз должен ставиться врачом, чтобы быстрее назначить эффективное лечение.
Причины образования фурункулов в паху у женщин могут быть самыми разными, но следует выделить самые основные: Педикулез на лобковой части – такой недуг возникает из-за наличия на нем лобковой вши.
Инкубационный период длится около месяца, после чего в области лобка начинается чесотка. После этого возникают такие симптомы заболевания, как раздражение кожного покрова, угри, красные прыщики. Первый признак педикулеза – сильный зуд. При его появлении необходимо сразу обратиться к врачу.
Герпес на гениталиях – эта неприятность передается половым путем. Вероятность получить этот недуг повышается в том случае, если на губах интимного партнера имеется «пузырьковая простуда». Через трое суток после заражения на лобковой части начинают образовываться микроскопические пузырьки, которые могут быть наполнены гноем или другой подобной жидкостью.
Такие фурункулы после этого начинают лопаться, оставляя после себя язвы. После их заживления никаких следов не остается. Симптомы заболевания следующие: жжение в паху или на половых органах, зуд, отеки в пораженных местах. Герпес может часто давать рецидивы.
Гнойный фурункул в паху может появиться в любой момент. Такое опасное заболевание необходимо лечить сразу же во избежание осложнений. Если запустить этот недуг, то может потребоваться хирургическая операция.
Также причиной образования фурункулов на лобковой части у женщин является наличие контагиозного моллюска. Такая инфекция носит вирусный характер и передается от человека к человеку при телесных контактах. Инкубационный период развития может длиться до двух месяцев, после чего на лобковой части или половых органах проявляются высыпания.
В отличие от обыкновенного прыща моллюск имеет плотную папулу, окрашенную в розоватый цвет и имеющей блестящую поверхность. Если до нее дотронуться, то никакой боли не возникнет, но при этом выделяется масса, которая своей консистенцией напоминает творог, но без гноя. При таких действиях с обычными фурункулами сразу же возникает боль, так как внутри у них образуется гной.
Причинами появления прыщей в паху женщины также являются: неудачная депиляция, нарушение правил гигиены, гормональный дисбаланс в организме, ношение тугого или синтетического белья, сниженный иммунитет.
Если фурункул не может самостоятельно созреть и прорваться, то у больного повышается температура. В этом случае необходимо срочно обратиться к врачам, которые вскроют чирей и очистит его от гноя. После этого рану обрабатывают специальными антибактериальными и заживляющими мазями, которые помогают коже быстрее зажить.
Как выглядит фурункул? В отдельных случаях люди не знают признаков острого воспаления тканей, считают чирей обычным прыщиком. Многие пытаются от него избавиться. Последствия могут быть тяжёлыми.
Болезненность в области расположения прыщика должна насторожить. При надавливании на поверхность вы чувствуете под руками некоторое уплотнение? Ни в коем случае не выдавливаете образование! Это опасный чирей.
Вы чувствуете пульсацию, подёргивание внутри прыща? Багровая кожа над прыщом горячая на ощупь? Это фурункул. Вы пытаетесь выдавить содержимое гнойника, но все попытки бесплодны? Это чирей.
Как развивается фурункул: появляется утолщение в среднем слое кожи; через сутки – двое образуется воспалённый участок, быстро увеличивающийся в размерах; кожа окрашивается в багровый цвет; в полости собирается гной; внутри чирья формируется некротический стержень зелёного цвета; через трое – четверо суток в центре нарыва возникает пустула.
Далее объём гноя увеличивается, кожа прорывается, содержимое полости вытекает вместе с некротическим стержнем; язва на месте чирья слабо кровоточит; полость наполняется грануляциями, через 2– 3 суток подсыхает и рубцуется; рубец постепенно рассасывается, следов на коже не остаётся.
Описан процесс созревания и вскрытия фурункула без вмешательства человека. На практике дело обстоит иначе: при обнаружении прыща большинство людей пытается выдавить его; в начальной стадии развития стержень ещё не созрел, удалить содержимое не удаётся.
Давление на прыщ вызывает болезненные ощущения, отёчность, развитие воспалительного процесса; гнойник увеличивается в размерах, появляется сильная боль; маленький прыщ превращается в заметный косметический дефект; инфекция по внутренним каналам может дойти до лимфатических узлов; последствия – самые серьёзные.
Фурункул вполне можно лечить в домашних условиях, тем не менее стоит обратиться в поликлинику к хирургу или к дерматологу. Врач осмотрит гнойник, даст рекомендации по лечению, даст направление на лечение в стационаре. При необходимости введет в область фурункула смесь растворов антибиотика и анестезирующего средства (новокаина).
Методы лечения неосложненного фурункула на стадии инфильтрации: протирание кожи в области гнойника раствором антисептика — медицинским спиртом, мытье рук мылом с антисептиками, прижигание самого фурункула раствором йода (5%), прикладывание сухого тепла.
Лечение фурункулов на стадии формирования гнойно-некротического стержня: Врач накладывает на кожу в области фурункула повязку с несколькими кристаллами салициловой кислоты. Через некоторое время они разъедают крышку фурункула и способствуют выходу гнойно-некротического стержня. Врач удаляет гнойно-некротический стержень при помощи тонкого зажима. Это делается очень осторожно, избегая надавливания на фурункул.
После того, как гнойник прорвался, врач помещает в него небольшую резиновую полоску — по ней будет происходить отток гноя. Накладывают повязку. Через 3 дня резинку удаляют, повязку снимают, фурункул обрабатывают зеленкой. Когда показано хирургическое лечения при фурункуле?
Одно из осложнений фурункула – подкожный абсцесс (гнойник). Он образуется при распространении гноя в подкожную жировую клетчатку. Подкожный абсцесс обязательно подлежит вскрытию. Такие пациенты лечатся в условиях стационара. Можно ли выдавливать фурункул?
Делать это категорически запрещено. Во время выдавливания гной распространяется в окружающие ткани, венозные и лимфатические сосуды. Это способно приводить к тяжелым осложнениям. Особенно опасно выдавливать фурункулы, находящиеся на лице.
Когда при фурункуле начинать пить антибиотики? При неосложненных фурункулах антибиотикотерапия и другие общие методы лечения не назначаются. Состояния, при которых показана антибиотикотерапия: осложнения фурункулов: лимфаденит, лимфангит и пр., фурункулы, расположенные в области лица, фурункулы, которые возникают на фоне других тяжелых заболеваний: сахарного диабета, тяжелых инфекций, ВИЧ и пр.
Антибиотики для лечения фурункулов. Пенициллины: ампициллин, амоксициллин, амоксиклав. Антибиотики из группы пенициллинов являются самыми старыми. Многие из них по-прежнему остаются эффективными против стафилококков и других микроорганизмов. Пенициллины – антибактериальные препараты широкого спектра действия.
Цефалоспорины: цефазолин, цефтриаксон, цефуроксим, цефотаксим. Обычно более эффективны по сравнению с пенициллинами. Обладают относительно невысокой стоимостью при выраженном эффекте. Выпускаются в виде порошков для разведения и инъекций.
Гентамицин — мощный антибактериальный препарат, имеет ряд противопоказаний не подходит для детей и беременных женщин. Выпускается в виде таблеток, растворов для инъекций и мазей. Мази имеют меньше противопоказаний.
Тетрациклин — антибиотик широкого спектра действия. Эффективен против многих видов микроорганизмов. Может применяться для общей (в таблетках) и местной (в виде мази) терапии фурункулов. Левомицетин — мощный антибиотик. Применяется при фурункулах местно, в виде мази.
Внимание! Самолечение антибиотиками при фурункулах часто оказывается неэффективным и может приводить к негативным последствиям. Эти лекарственные препараты обязательно должны назначаться врачом. Если большая часть высыпаний фурункулов находится в области лица — щеки, губы, нос, лоб, то медики рекомендуют не откладывать и сразу приступить к лечению антибиотиками.
Антибиотики нужны такие, которые воздействуют на стафилококков. Подойдет Эритромицин, Оксациллин, Метициллин, Левомеколь. В тяжелых, запущенных случаях визит к хирургу все-таки нужен. Не стоит затягивать, если вы видите, что ситуация не улучшается, а наоборот, только усугубляется.
Многие заболевшие фурункулами (чириями) задаются вопросом, какие антибиотики лучше пить. Вне зависимости от причины возникновения, в основе лечения фурункулеза лежит антибактериальная терапия, предназначенная для подавления роста бактерий.
Однако, прежде чем перейти к этому вопросу, следует принять во внимание следующее обстоятельство. На определенной стадии заболевания фурункул представляет скопление гноя в сальных железах.
Это может быть в любой части тела (лице, носу, теле и паху). Если не создать условия для его оттока, то никакие антибиотики не смогут вылечить пациента – они просто не смогут проникнуть в очаг инфекции.
В результате общее состояние после назначения антимикробных средств может несколько улучшиться, но источник бактерий ликвидирован не будет и останется, по сути, миной замедленного действия, которая будет активизирована в ближайшее время.
Поэтому прежде чем начинать принимать антибиотики, необходимо проконсультироваться с хирургом и решить, не нуждается ли фурункулез в хирургическом лечении. Если же показаний для мини-операции нет, можете смело принимать антибиотики: без них фурункулез вылечить очень сложно.
Поскольку основной возбудитель фурункулеза – это золотистый стафилококк, следует применять только те из препаратов, которые активны в отношении этого микроба.
Начинать следует с таблетированных антибиотиков, к которым относятся: ampicillin Ампициллин и амоксициллин – одни из старейших, «заслуженных» антибиотиков, не потерявших, тем не менее, своей активности в отношении стафилококка. Хотя ампициллин и амоксициллин – это разные вещества, в медицине их принято рассматривать в паре, поскольку их эффект практически одинаков.
Они недорогие и редко вызывают осложнения. Наиболее известные торговые названия этих препаратов – Флемоксин солютаб (растворимые таблетки), Оспамокс, Упсамокс, Пентрексил. Для усиления эффекта амоксициллин очень часто сочетают с другим веществом – клавулановой кислотой. «Убойная сила» такой комбинации многократно возрастает, равно как и скорость действия.
Это всем известный Амоксиклав, Аугментин, а также Моксиклав, Ранклав, Курам. Все эти антибиотики обладают настолько сильным эффектом, что действуют не только на золотистый стафилококк кожи, но и на собственную микрофлору кишечника, поэтому очень часто за хороший результат пациенту приходится расплачиваться диареей или дисбактериозом.
Их можно рекомендовать людям с исходными тяжелыми заболеваниями – диабетом, сердечной недостаточностью, циррозом или другими состояниями, при которых может быть нарушен иммунитет и амоксициллина в «чистом» виде может оказаться недостаточно.
Более слабым, но все же приемлемым эффектом для лечения фурункулеза обладают некоторые цефалоспорины, например, Цефалексин, Дурацеф, Оспексин, Цефаклор. Их применение возможно рекомендовать лишь при непереносимости вышеназванных препаратов. И ампициллин с амоксициллином, и цефалоспорины мало токсичны, однако по способности вызывать аллергические реакции они стоят на первом месте среди всех антибиотиков.
С учетом всеобщей аллергизации населения, эти препараты не могут быть единственными для лечения фурункулеза. И, действительно, существуют альтернативные антибиотики, которые оказывают более слабый и медленный эффект, но практически не вызывают аллергических осложнений.
К ним относятся две группы препаратов: линкомицин Линкомицин и клиндамицин: хорошо проникают в кожу и вполне приемлемы для лечения фурункулеза. При их использовании часто наблюдается жидкий стул, что, конечно, ограничивает их широкое применение. В аптеках их можно найти еще и под другими названиями – Линкоцин, Медоглицин, Далацин, Климицин.
Макролиды – отдельный класс антибиотиков, включает в себя около десяти представителей – кларитромицин, джозамицин, эритромицин и другие.
Препараты прекрасно переносятся, практически не вызывают побочных эффектов, очень удобны в применении, но стоят, как правило, дороже и действуют несколько медленнее, чем амоксициллин, составляя ему, тем не менее, достойную конкуренцию. Самые известные макролиды – Азитромицин, Сумамед, Клацид, Макропен, Рулид, Вильпрафен, Ровамицин, причем последние два препарата считаются наиболее сильными в группе.
Таким образом, самые эффективные средства против фурункула Флемоксин, Амоксиклав или любые макролиды, они точно помогут вам избавится от заболевания. В то же время следует понимать: фурункулез обязательно имеет причину возникновения, и без ее ликвидации эффект от антибиотиков будет временным.
Важно: лучше всего проконсультироваться с врачом каким антибиотиком лучше вам лечить фурункулез. Необходимо позаботиться об укреплении иммунитета, улучшении гигиены кожи – в общем, устранить те неблагоприятные факторы, которые будут и далее способствовать снижению защитных свойств кожного покрова.
Фурункулы на коже могут локализоваться на различных частях тела: на лице, спине, груди, а иногда и в районе паха. Большой подкожный нарыв в области паха может причинять множество неудобств.
К тому же, чирей не всегда находится на доступном месте и порой трудно даже разглядеть, как выглядит абсцесс, не говоря уже о самостоятельном лечении болезни.
Заподозрить, что у него появился фурункул, человек может уже на начальной стадии болезни, когда симптоматика еще не так ярко выражена, а боль незначительна.
В начале область поражения слегка отекает, появляется покраснение, зуд. При распространении воспалительного процесса может подняться температура и увеличиться лимфоузел, расположенный в области паха, со стороны воспаления.
Это свидетельствует об развитии процесса и нагноении. Внутренний гнойный чирей, который вскочил между ногой и областью паха, может причинять боль при ходьбе и контакте с бельем, зудеть и увеличиваться по мере назревания.
Причины фурункулов в паху могут быть различные:
- несоблюдение гигиенических норм;
- ношение тесного белья, натирающего кожу;
- ношение белья из синтетических материалов, способствующих созданию эффекта парника и размножения инфекции;
- аллергические реакции на средства гигиены;
- снижение иммунных функций организма;
- некоторые инфекционные заболевания;
- болезни печени, почек, эндокринологические нарушения и т. д.
От чего появляются фурункулы можно определить только путем проведения диагностических процедур в стационаре. Для этого необходимо обратиться к дерматологу или хирургу, либо терапевту, который назначит план дальнейших действий.
Специалист ответит на вопрос, почему появляются новые очаги воспаления или не проходит уже имеющийся чирей, а также объяснит пациенту, сколько созревает нарыв и как правильно ухаживать за ранкой после его удаления.
Если нарушается отток содержимого сальной железы, окружающей волосяной фолликул, на области его локализации зачастую образуется нарыв. Также абсцесс может произойти по причине проникновения бактерий в фолликул волоса. Инфекцией-возбудителем зачастую становится белый или золотистый стафилококк.
Уже на начальной стадии заболевания происходит воспаление волосяного мешка и близлежащих тканей. Изначально фурункул может напоминать безобидный прыщ, но уже спустя несколько дней область нагноения значительно увеличивается, что вызывает растяжение кожных покровов, зуд и боль. Луковицу наполняет гной, чирей назревает и требуется уже хирургическое лечение, связанное с проколом нарыва и извлечением гнойных масс.
Обращение к специалисту поможет предотвратить негативные последствия и ускорить процесс выздоровления. Чирей в паховой области у женщин может появиться по ряду причин, в том числе и гормональных сбоев.
В этом случае лечение антибиотиками должно проводиться совместно с гормональной терапией. Часто чирьи у женщин могут возникать в определенные дни цикла, что связанно с усилением выработки кожного секрета, снижением иммунных функций и т. д.
Как лечить фурункул и каковы причины его появления – объяснит специалист после осмотра. Возможно потребуется дополнительное обследование и сдача анализов.
Внимание! Только после получения результатов и комплексной оценки ситуации можно установить, чем лечить нарыв.
Фурункул в паховой области может возникнуть и у мужчин. Чаще всего такое случается в сезон отпусков, при посещении пляжей.
Причиной образования нарыва и острого воспалительного процесса может стать:
В независимости от того, какими причинами был вызван абсцесс, лечение должно быть своевременным и целесообразным. Лечение дома фурункула в области паха может осложняться еще и тяжелой доступностью. Порой увидеть нарыв можно только используя зеркало.
Тем более сложно обрабатывать ранку, накладывать повязку. Как лечить абсцесс, и какие средства использовать для ускорения его назревания, в каждом конкретном случае объяснит врач. Также дерматолог расскажет, чем лечить ранку после хирургического удаления абсцесса.
Лечение фурункулов, расположенных в области паха ничем не отличается от лечения нарывов, локализующихся в области лица, груди или спины. Единственный нюанс в том, что кожа в данной области склонна к образованию рубцов, а это увеличивает риск образования шрама.
При обнаружении первоначальных симптомов, лучше не пытаться избавиться от заболевания дома, а сразу обратиться к врачу. Промедление может лишь стать причиной распространения воспаления на близлежащие ткани.
Важно! Перед тем как лечить чирей в паху, нужно заручиться консультацией специалиста.
Опытный дерматолог или хирург обязательно объяснит пациенту как избавиться от неприятных симптомов жжения, боли и зуда, выпишет антибиотики и мазь, назначит или проведет хирургическое вмешательство. Чтобы ускорить назревание фурункула используют мазь Вишневского или ихтиоловую мазь, а далее — антибиотики.
Операция по удалению нарыва не требует госпитализации. Чаще больного отпускают домой сразу же после ее завершения. Единственным условием является своевременная явка на перевязки. Сама процедура будет выполнена под действием местного анестетика: лидокаина или ультракоина.
После того, как обезболивающее вещество подействует, врач выполнит прокол кожицы над нарывом, используя специальный инструмент. Далее ранка очищается от гноя, дезинфицируется с помощью специальных составов.
Врач накладывает стерильную повязку, а если это необходимо – устанавливает дренаж для дальнейшего отхождения гноя. Если этого не осуществить, то нарыв может возобновиться и все лечение придется начинать с начала.
Период заживления ранки может занять до 3-4 недель. Если до хирургического вмешательства назначается ихтиоловая мазь, то после того как абсцесс удален, обрабатывать область нужно уже с лечащим веществом с антибиотиком в составе, например, мазью на основе левомицетина, тетрациклина, эритромицина и т. д.
В некоторых случаях, если пациент не соблюдает указания специалиста, процесс может осложниться. Что касается самостоятельных попыток выдавить гной из нарыва, то здесь ситуация еще более сложная.
В результате этого могут возникнуть последствия в виде распространения инфекционного процесса и на близлежащие ткани, либо проникновение гнойного содержимого кровоток, что еще хуже. В результате болезнь обретает новую форму.
Внимание! Думая о том, как вылечить надоевший чирей, необходимо учитывать серьезность данного заболевания и соблюдать элементарные меры предосторожности: не давить и не пытаться вскрыть фурункул, повредив кожу над абсцессом руками или сподручными средствами, инструментами и прочим.
При попытке вскрыть нарыв самостоятельно велик риск, занести инфекцию или допустить грубейшую ошибку, чреватую очень серьезными последствиями.
Фурункул в паховой области очень распространенное явление у женщин. Как правило, он не опасен для здоровья, но может доставить сильный дискомфорт. При первичных болевых ощущениях, проблема приобретает совершенно иную форму. При возникновении боли, необходимо произвести лечение гнойника. Безусловно, расположение в интимной области ставит многих женщин в неловкое положение, и они отказываются от идеи посетить врача. Но самолечение крайне опасно, ведь неизвестно, к каким последствиям может привести гнойник. Тем более что фурункул на половых губах может стать первым «тревожным» звонком к возникновению серьезной патологии.
Фурункулез – гнойное заболевание, которое является вполне безопасным для женщин, но причиняет сильный дискомфорт. Чаще всего он возникает на коже, которая находиться в постоянном увлажнённом состоянии (повышенная потливость). Как правило, это зона подмышек или пах. Фурункул необходимо срочно удалить, ведь неизвестно, к каким последствия он может привести.
С медицинской точки зрения, гнойный нарыв формируется от инфекционной бактерии – стафилококка. Данная бактерия при попадании внутрь эпидермы наносит сильный урон волосяным луковицам, в результате происходит воспаление. Как правило, гнойник формируется на волосистой части тела, но как было упомянуто выше, чаще всего возникает на подмышке и в паховой области. Воспаление, вызванное бактерией стафилококк, полностью поражает луковицу, более того, опасности подвергаются близлежащие ткани. С прогрессией воспалительного процесса, фурункул накапливает гной, который практически невозможно самостоятельно выдавить. В результате с незаметного прыщика фурункул в паху вырастает до внушительных размеров. Физически это проявляется дискомфортом в паховой области, покраснением и болью. На самом деле, внутри кожи проходит воспалительный процесс, поражающий волосяную луковицу и мягкую ткань на месте поражения.
Стафилококк провоцирует воспаление в эпидерме при следующих факторах:
- Сбой работы иммунной системы. Организм, находясь в ослабленном состоянии, не способен выдержать нападение микробов и бактерий.
- Сильное загрязнение кожи. Даже человек, который полностью следует всем правилам гигиены, не сможет поддерживать чистоту кожного покрова на необходимом уровне, и в наиболее подходящий момент бактерии проникнут вглубь кожи, и спровоцируют воспаление. Особенно это относится к паховой области, которая является наиболее удачным местом для развития бактерии.
- Переохлаждение. Вследствие сильного переохлаждения человеческая кожа слабеет, в результате это может стать одной из причин образования воспаления волосяной луковицы.
- Повышенная потливость. Влажная среда является наиболее благоприятной для развития бактерий, поэтому стафилококк начинает активно размножаться, тем самым создавая необходимые условия для возникновения гнойного нарыва.
- Нарушенный обмен веществ. Рацион должен быть правильным и грамотно составленным.
- Неправильно подобранное нижнее белье. Ношение синтетических материалов создает благоприятные условия для возникновения инфекции.
- Любое повреждение кожи. Для проникновения бактерий внутрь эпидермы, достаточно незначительного пореза или царапины.
- Неосторожное выбривание паховой области. При депиляции паха, необходимо пользоваться только новыми бритвами, а после завершения процедуры обработать всю паховую область специальным дезинфицирующим препаратом.
Несоблюдение личной гигиены, увеличивает шанс возникновения фурункула на 50%.
Практически у каждого человека возникает вопрос, заразны ли фурункулы, возникающие в интимных местах. Сам паховый нарыв не способен как-либо заразить человека. Однако если самостоятельно удалить фурункул, гной, который выделяется из него, содержит достаточное количество бактерий-возбудителей для появления инфекции.
Воспаление развивается в несколько стадий и происходит в результате попадания гноя на незараженные участки кожи в паховой области. В результате образуется флегмона – разлитое воспаление с множеством провоцирующих очагов. Чаще всего, именно по этой причине запрещено удалять возникший гнойник. Более того, неаккуратно очищенный гнойный нарыв, без соблюдения необходимых требований по санитарии, может привести к проникновению бактерий в кровь, что в свою очередь приводит к сепсису.
Фурункул в паху у женщин имеет периодичный характер развития и развивается поэтапно.
На первой стадии пах начинает краснеть (малозаметная сыпь), пораженная область слегка опухает, возникает незначительный зуд. Подкожный гной провоцирует повышение температуры. На данной стадии фурункул можно легко спутать с обычным прыщиком, который не отличается особой тяжестью протекания и сильным дискомфортом.
Вторая стадия – основная. На данном этапе гнойник завершает своё формирование и достигает вполне внушительных размеров. Появляются сильные болевые ощущения в пораженной области, воспалившийся кожный покров значительно уплотняется. Пораженная область отекает, при прикосновении можно ощутить небольшую пульсацию. Основной размер созревшего нарыва от 1 до 3 см в диаметре. В центре него расположен гнойный стержень с едва заметными пузырьками на поверхности. Ощущается сильный жар в пораженной области, мышечные спазмы, а в более тяжкой форме – воспаление лимфатических узлов.
Третья (заключающая) стадия это непосредственный прорыв с выходом содержимого наружу. Разрыв может произойти в результате формирования лишнего гноя, который с огромным давлением буквально прорывает эпидерму изнутри. Это очень болезненный и неприятный процесс, сопровождающийся сильной температурой в пораженной области и дискомфортом при любом движении.
Последняя, четвертая стадия – заживление разрыва на коже. Регенеративный процесс может длиться до двух недель. На протяжении всего периода регенерации кожного покрова необходимо в идеале выполнять все гигиенические процедуры, для исключения возможности проникновения инфекции внутрь разрыва.
Вышеперечисленные стадии являются периодом формирования гнойника. Стоит заметить, что лечение на первых двух стадиях не составит особого труда и, как правило, ограничится лишь терапевтическими процедурами. Третья стадия требует хирургического вмешательства. Мы поговорим о возможных способах лечения, а также установим, возможно ли устранить гнойник с помощью народной медицины.
Гнойный нарыв в паху – очень неприятное и крайне болезненное явление, поэтому от него необходимо избавиться на ранних стадиях развития, до появления вторичной симптоматики. Чтобы замедлить (или вовсе остановить) процесс формирования, достаточно использовать компрессы. Как правило, выделяют две разновидности:
- ватка, смоченная в салициловом спирте;
- мазь Вишневского или ихтиоловая мазь.
Данные способы являются наиболее действенными и способны значительно облегчить состояние.
Однако они не гарантируют, что фурункул на лобке будет излечен, поэтому необходимо обратиться к врачу, который, в зависимости от стадии развития и иной сопровождающейся симптоматики, назначит хирургическое или терапевтическое вмешательство.
Хирургическое лечение – это прямое вмешательство хирурга, с целью удаления скопившегося подкожного гноя. Операция происходит под местной анестезией, с последующим вскрытием нарыва и полным очищением от гноя. После пациент проходит послеоперационную физиотерапию и может покинуть медицинское учреждение. Боли в послеоперационное время практически отсутствуют, шансы на успешное проведение операции – 100%. Единственным минусом является небольшой шрам, который может остаться вследствие хирургической операции по удалению гнойника.
Терапевтическое лечение заключается в обработке образовавшегося гнойника различными антибактериальными средствами. Весь терапевтический сеанс процедуры направлен на уменьшение нарыва, снижение воспаления и предупреждения возможных негативных последствий. Процедурный ряд должен проходить под непосредственным наблюдением специалиста, который в экстренной ситуации направит на хирургическую операцию. В исключительных случаях, для лечения гнойника могут быть назначены антибиотики местного применения – эритромицин, диклоксациллин или тетрациклин.
Стоит заметить, что самостоятельное устранение подкожного нарыва может привести к различным последствиям. От возвращения былого дискомфорта, до сильного повреждения эпидермы. Также не до конца очистить скопившийся гной или перенести очаги воспаления на соседнюю непораженную ткань. В самых тяжких случаях может произойти заражение крови, так как бактерии довольно легко могут просочиться в кровеносную систему.
Безусловно, самостоятельное лечение категорически противопоказано специалистами, особенно на прогрессирующей стадии развития гнойного нарыва. Однако будет довольно полезно узнать, что может предложить народная медицина в борьбе с образованиями в паховой области, ведь порой пациентки из-за стеснения долгое время не решаются посетить кабинет врача.
Как наиболее актуальными народными методами:
- Пихтовое масло и мазь Вишневского равномерно смешать, нанести на гнойный нарыв. Сверху накрыть пищевой пленкой и замотать бинтом. Компресс делается на ночь.
- Размягченная сырая гречневая крупа. Подходит для ночного применения.
- Настой на любых противовоспалительных травах. Необходимо предварительно запарить кипятком и дать настояться сутки. Нанести на гнойник и приложить сверху тёплые вещи.
- Листья алоэ. Довольно неактуальный, но очень эффективный метод. Мягкие, свежие листочки прикладываются на образовавшемся нарыве. Алое обладает сильным противовоспалительным эффектом, поэтому хорошо подходит для устранения гнойника. Листья удерживать на коже несколько часов.
Необходимо серьезно отнестись к данной проблеме. Фурункул на половой губе может вызвать множество цепных реакций и стать провоцирующей причиной патологии. Поэтому необходимо произвести предварительное лечение народными средствами, чтобы снять первичные симптомы и воспаление.
Послеоперационная профилактика необходима для закрепления результатов, чтобы лечение не прошло зря. Фурункул – инфекционное заболевание, которое может возникнуть вновь, если не завершить лечение до конца. Как правило, профилактический ряд процедур назначает врач, но некоторые процедуры можно выполнять самостоятельно. Для окончательного устранения воспаления в паховой области:
- придерживаться всех правил гигиены;
- желательно смазывать пораженную паховую область противовоспалительными мазями;
- на время прекратить любую половую связь;
- раз в неделю приходить на осмотр к врачу, чтобы он мог определить, удачно ли проходит послеоперационное лечение.
Возникновение на коже фурункулов, или гнойничковых образований, довольно распространенное явление. Серьезной угрозы здоровью они не приносят, однако способны доставлять значительные неудобства. Фурункул в паховой области у женщин может причинять болезненные ощущения, сковывать движения, вызывать моральный дискомфорт.
Фурункул — это воспалительное поражение и нагноение волосяного фолликула, сальной железы и окружающей очаг ткани. Вызывают данное заболевание гноеродные бактерии, в подавляющем большинстве случаев стафилококки, хотя нечасто могут встречаться и стрептококковые возбудители, а также смешанные инфекции. Эти микроорганизмы предпочитают влажную среду обитания, поэтому область паха считается для них благоприятной зоной.
СПРАВКА! В норме стафилококки всегда присутствуют на поверхности кожи, но 90 % из них опасности не представляют.
Ситуация изменяется, когда под воздействием различных провоцирующих факторов, баланс микроорганизмов нарушается. В результате активизации деятельности патогенных бактерий запускается воспалительный процесс в области волосяного корня и окружающих тканей, образуются единичный или множественные фурункулы (фурункулез).
Этиологический механизм данного заболевания запускается под воздействием ряда факторов:
- дисфункция иммунной системы, неспособность защитных сил организма подавить деятельность возбудителя;
- прием некоторых лекарственных препаратов (иммунодепрессантов, цитостатиков и т.д.);
- инфекционные болезни, особенно урогенитальной системы. Половые заболевания (гонорея, трихомониаз, микоплазмоз, герпес) способствуют появлению фурункулов в паху;
- переохлаждение организма. Этот фактор является частой причиной появления фурункула в паховой области, особенно при рецидивирующей форме заболевания. В основном, это относится к переохлаждению нижней части тела (купание в холодном водоеме, одежда не по сезону и прочее);
- несоблюдение правил личной гигиены;
- педикулез лобковой области также может спровоцировать развитие фурункула;
- повышенное выделение пота, который вызывает нарушение микрофлоры кожи, ее защитные свойства, создает благоприятную среду для размножения бактерий;
- дисфункция обменных процессов, гормональный дисбаланс;
- недостаток витаминов, в основном А, В и С;
- повреждения кожного покрова – ссадины, расчесы, порезы, что служит «входными воротами» для инфекции;
- применение тесного синтетического белья, создающего трение, также относится к причинам возникновения патологии.
Продолжительность болезни составляет около 10 дней. За это время фурункул у женщин в паху переживает три стандартных стадии своего развития.
| Этап | Изображение | Клинические проявления |
|---|---|---|
| Формирование инфильтрата |  | Появление плотного, отечного участка алой окраски, возвышающегося над поверхностью кожи, – инфильтрата размером 1-3 см. Эта область постепенно увеличивается, становится болезненной, в середине заметен волос, поскольку источник воспаления находится внутри его фолликула. Ощущается покалывание, чувство натяжения |
| Гнойно-некротический этап |  | Этот этап наступает через 3-4 суток от начала заболевания и характеризуется наиболее яркими клиническими проявлениями. Фурункул назревает, в его центре образуется гнойный стержень, головка которого выступает над поверхностью инфильтрата. Болезненность увеличивается, по этой причине женщина испытывает боли в пораженной области при ходьбе, вынуждена ограничивать движения, ощущается пульсация, могут наблюдаться явления интоксикации (повышение температуры до 37-38 градусов, недомогание), возможно воспаление лимфоузлов. Далее жидкость внутри фурункула, состоящая из гноя, лимфы, крови, прорывает пустулу и выходит наружу. ВАЖНО! При вскрытии образования нужно, чтобы обязательно вышел его стержень (уплотненный сгусток-пробка), иначе может возникнуть рецидив заболевания |
| Заживление |  | После отторжения содержимого фурункула и его стержня болезненность, отечность, покраснение резко спадают. Жидкость какое-то время еще выходит из полости. Рана сине-красного цвета постепенно заживает в течение 2-3 суток и бледнеет, после небольших образований следов не остается, после крупных может возникнуть рубец |
Терапия для избавления от фурункула в паху у женщин зависит от того, на каком этапе своего развития он находится. Проводится лечение обычно амбулаторно, в редких осложненных случаях может потребоваться госпитализация (например, при абсцессе, когда гнойный процесс затрагивает подкожную жировую клетчатку).
В подавляющем большинстве случаев врачами применяется местная терапия. Используются следующие методики лечения:
Из антибактериальных средств часто назначаются макролиды, цефалоспорины, при устойчивых микроорганизмах – Рифампицин . Возможно применение препаратов из группы НПВП с целью обезболивания и противовоспалительного эффекта (Ибупрофен , Парацетамол и т.д.).
Врач может провести обкалывание пораженного участка растворами антибиотика и новокаина, часто даже одноразовая процедура приводит к излечению. В редких случаях блокаду повторяют ежедневно или через день до отхождения стержня фурункула. Также возможно применение компрессов с раствором азотнокислого серебра (1%).
При вскрытии фурункула хирургически врач накладывает на образование салициловую кислоту, которая разъедает тонкую ткань и способствует выходу жидкости. Стержень удаляется зажимом, внутрь полости закладывают резинку на 3 суток для оттока гноя, затем ее убирают.
Хирургическое иссечение фурункула производится при отсутствии эффекта от терапевтического лечения и при появлении осложнений.
После вскрытия образования и выхода его содержимого лечение заключается в санации раны. Стержень удаляется после его полного отторжения от кожи.
Образовавшуюся глубокую полость обрабатывают перекисью водорода (3%), очищают ее с помощью физраствора от остатков гноя и лимфы. С интервалами 2-3 дня применяется мазь Вишневского в виде повязок. Ихтиоловая мазь после вскрытия фурункула уже не используется, поскольку станет препятствием для отторжения гноя и стержня.
ВНИМАНИЕ! При недостаточной дезинфекции раневой полости возможен рецидив заболевания!
В период заживления необходимо тщательно следить за гигиеной области паха, избегать потливости, занятий спортом, посещений бань, саун, бассейнов. Можно использовать крем Контрактубекс . Он способствует более быстрому заживлению раны и рассасыванию шрамов после крупных фурункулов.
Возникновение гнойного образования в период вынашивания ребенка обусловлено такими же причинами, как и в остальных случаях. Однако организм беременной женщины более предрасположен к негативному действию провоцирующих факторов, поскольку в этот период происходит естественное нарушение гормонального баланса, снижение иммунной деятельности, изменение обменных процессов.
При начальных проявлениях заболевания в паховой области нужно незамедлительно обратиться к врачу во избежание развития осложнений. Симптоматика при беременности обычно выражена ярче, усиливаются признаки интоксикации, местная болезненность.
Системное лечение антибиотиками в этот период нежелательно из-за негативного воздействия на ребенка, назначается в крайних случаях при возникновении осложнений. Обычно применяется местная терапия, в этот период производится санация с помощью Хлоргексидина, Мирамистина , используется нанесение мазей (Левомеколь, Ихтиоловой ). Хирургическое лечение применяется редко.
При правильном и своевременном лечении, проведении дезинфицирующих мероприятий риск возникновения негативных последствий минимален. Однако в некоторых случаях возможно появление следующих осложнений фурункула в паху:
ВАЖНО! Одной из причин возникновения осложнений, в том числе тяжелых, является попытка самостоятельно выдавить или проткнуть фурункул. При этом гной попадает в венозные и лимфатические сосуды, окружающие ткани, что способствует генерализации инфекционного процесса, развитию состояний, угрожающих жизни.
Также необходимо соблюдать осторожность при депиляции интимных зон, избегать натирания одеждой области поражения.
Чтобы максимально снизить риски появления или рецидива фурункула в области паха, женщинам следует соблюдать ряд профилактических мер:
- при гипергидрозе желательно использовать присыпки, тальк для устранения избыточной влажности кожного покрова;
- регулярное и правильное проведение гигиенических процедур;
- укрепление иммунной системы, нормализация обменных процессов;
- необходимо избегать переохлаждения, особенно нижней части тела;
- проведение обязательной санации кожных повреждений (ран, царапин, порезов после депиляции и т.д.).
При первых признаках появления фурункула следует обратиться к врачу, чтобы провести дифференциальную диагностику с другими заболеваниями кожи, и выбрать необходимую тактику лечения. Локализация образования в области паха зачастую вызывает смущение у женщин, в результате посещение доктора откладывается до возникновения острого состояния или осложнений. Следует учесть, что правильное и своевременное лечение фурункула позволит полностью избавиться от неприятных симптомов и дискомфорта в течение 10 дней, поможет избежать серьезных осложнений и перехода острой формы заболевания в хроническую.
Фурункул в паху у женщин считается распространенным явлением. Чаще всего он не представляет серьезной опасности для здоровья, но доставляет массу неприятностей. Кроме того, появление такого образования вызывает болевые ощущения, что усугубляет проблему. В таких обстоятельствах вопрос лечения фурункула приобретает важное значение. Конечно, интимная его локализация вызывает смущение, но все равно не следует заниматься самолечением, а необходимо обратиться к врачу. Тем более что фурункул на лобке, промежности или в паховой области может быть только сигналом появления серьезной патологии.
Фурункул, или чирей, представляет собой воспалительную реакцию с нагноением в волосяном фолликуле или сальной железе с поражением кожных слоев и подкожной жировой клетчатки вокруг очага. Явление порождается бактериями, причем наиболее распространен золотистый стафилококк. Фурункул чаще всего возникает в местах расположения волосяных фолликулов, т.е. на участках с волосяным покрытием. При этом возбудитель отдает предпочтение зонам с повышенной влажностью, а интимные места, в т.ч. паховая область, как раз являются благоприятной средой.
Фурункул на лобке может образоваться как у женщин, так и у мужчин в разном возрасте. Процесс развития фурункула называется фурункулезом. Он начинается с проникновения возбудителя в волосяную луковицу, где и развивается очаг воспаления за счет активного размножения микробов. В результате волосяная сумка отмирает, формируя стержень фурункула. Воспалительная реакция охватывает окружающие ткани, вызывая их некроз. Процесс развивается быстро, вызывая интенсивный болевой синдром. Созревший фурункул лопается, что приводит к выделению вначале гноя, перемешанного с кровью, а затем только гнойной массы.
У многих людей возникает вопрос, заразен ли фурункул на лобке. Само образование (до вскрытия) не имеет такой способности, но гной, выделяющийся при разрыве фурункула, содержит значительное количество бактерий-возбудителей. Попадая на ближайшие участки в паху или переносясь руками в другие области, гной может породить возникновение новых очагов воспаления. В этом случае нередко образуется так называемое разлитое воспаление (флегмона), представляющее собой множество мелких очагов. Этим во многом определяется запрет на самостоятельное выдавливание гнойника. Кроме того, самостоятельное воздействие на фурункул создает риск попадания гноя в кровь, что может привести к сепсису.
Наиболее распространенной формой фурункулов в паху у женщин являются стафилококковые воспаления, но иногда возможно появление стрептококкового поражения или смешанного типа. Для того чтобы возбудитель развил свою бурную деятельность в фолликуле, необходимо наличие провоцирующих факторов. Выделяются следующие причины, способные запустить этиологический механизм:
- 1. Ухудшение иммунной защищенности, когда организм не может справиться с возбудителем.
- 2. Нарушение гигиены интимных мест: загрязнение в складках является наиболее распространенной причиной фурункулеза в области паха.
- 3. Локальное переохлаждение, сквозняки, например, ношение мини-юбки в неподходящий сезон.
- 4. Усиление потоотделения: может быть вызвано как внешними погодными факторами и перегревом, так и заболеваниями, имеющими подобный признак.
- 5. Нарушение обменных процессов: вызывается неправильным питанием или соответствующими заболеваниями.
- 6. Дефицит витаминов, особенно нехватка витаминов А и С.
- 7. Механические повреждения кожи в области паха, создающие незащищенные участки для проникновения инфекции: потертости, порезы при депиляции, расчесывание и т.д.
- 8. Ношение тесного, плотного, синтетического белья, что приводит к созданию благоприятных условий для размножения возбудителя.
- 9. Инфекционные и воспалительные заболевания мочеполовой системы, воспаление бартолиновой железы.
Симптомы женского фурункулеза в паху проявляются по мере прогрессирования явления. Начинается все с маленького красного пятнышка, которое быстро превращается в гнойник. Один из основных симптомов — чувствительный болевой синдром с нарастанием интенсивности по мере развития образования и затиханием при вскрытии фурункула с выделением гноя. Отмечаются такие основные признаки фурункула: отечное образование с краснотой по краям; нагноение в центре в виде желтого пятна; выделение гноя, смешанного с кровяной массой; признаки общей интоксикации — повышенная температура, общее недомогание.
В развитии фурункулеза выделяются стадии с характерными проявлениями:
- 1. Начальный этап: покраснение в паху и на половых губах, появление припухлости около волосков. Возможно появление зуда в интимных местах с ощущением болевого синдрома.
- 2. Второй этап включает зарождение фурункула, а именно возникновение плотного красного вздутия в форме прыща размером 2-4 мм. Постепенно формируется стержень фурункула с гнойным наполнением. В этот период может повыситься температура, появиться головная боль, воспаление лимфатических узлов. Болевой синдром принимает чувствительный характер.
- 3. Третий этап: созревание фурункула на лобке. Появляется выраженная гнойная середина. Этот период завершается вскрытием фурункула с гнойно-кровяным выделением.
- 4. Завершающая фаза — заживление. Эта стадия наступает в среднем через 9-11 суток после появления первых симптомов. Вместе с гноем выходит стержень, после чего фурункул быстро образует сине-красный рубец, которые только со временем бледнеет, сравниваясь с цветом кожи.
Развитие фурункулеза в паху может иметь ряд осложнений. Если не принимаются лечебные меры, то патология может привести к различным нарушениям: сосудистые поражения, артериальная гипертония, сепсис. Опасность неконтролируемого прогрессирования фурункула заключается также в риске распространения инфекции по организму, в частности на почки и печень. Нередки случаи перехода фурункулеза в хроническую форму. В этом случае после заживления одного фурункула на этом же месте через определенное время возникает другой чирей.
Лечение неприятного явления осуществляется с учетом тяжести течения, стадии развития и индивидуальных особенностей женского организма.
Чаще всего лечение основывается на местной терапии с помощью наружных средств. Однако при тяжелом течении патологии возможно назначение системных препаратов, а также оперативное лечение. На начальной стадии хорошие результаты показывают народные средства в домашних условиях.
Наиболее простой и распространенный способ лечения незапущенной болезни — промывание пораженной зоны раствором салицилового спирта и установка компресса с ихтиоловой мазью или мазью Вишневского. Один из вариантов лечения на первых стадиях: обработка перекисью водорода и Мирамистином или Хлоргексидином с последующим наложением повязки или пластыря с мазью Левомеколь. Предварительно область поражения освобождается от волосяного покрова.
При осложненном течении фурункулеза терапия основывается на назначении антибиотиков широкого спектра действия. Наибольшее распространение находят антибиотики бета-лактамного типа: цефалоспорины, макролиды (Сумамед, Хемомицин). При повышенной устойчивости возбудителя принимается Рифампицин. Часто в развитии фурункулеза просматривается аллергический след. В этом случае применяются антигистамины: Зиртек, Лоратадин, Кларитин, Цетиризин. Симптоматическое лечение включает обезболивающие средства, а также противовоспалительные препараты: Ибуклин, Нурофен, Парацетамол, Ибупрофен. Для ускорения заживления и рассасывания рубцов рекомендуется крем Контрактубекс.
Народная медицина тоже предлагает ряд средств, которые эффективны на начальных стадиях:
- 1. Смесь пихтового масла и мази Вишневского в равном соотношении. Накладывается на всю ночь.
- 2. Размягченная сырая гречневая крупа. Накладывается на ночь.
- 3. Настой такого сбора: почки березы, мята, зверобой, цветы календулы, спорыш, подорожник, фиалка, чистотел в равном соотношении. Настой готовится из расчета 100 г смеси на 1 л кипятка с настаиванием 6-8 часов в термосе, применяется в качестве компресса.
- 4. Алоэ: листья растения закрепляются на пораженном участке и оставляются на 7-8 часов.
Фурункул на лобке у женщин требует серьезного отношения, так как способен создать множество проблем. Несмотря на интимность зоны поражения, необходимо обратиться к врачу и обеспечить профессиональное лечение.
источник