М.М. Соловьев, О.П. Большаков
Абсцессы, флегмоны головы и шеи
Издательство «МЕДпресс» 2001
| Предисловие |
| Глава 1. Классификация абсцессов, флегмон головы и шеи |
| Глава 2. Топическая диагностика абсцессов, флегмон головы и шеи |
| Глава 3. Планирование лечения больных острой одонтогенной инфекцией с учетом прогноза заболевания |
| Глава 4. Принципы хирургического лечения больных с абсцессами, флегмонами головы и шеи |
| Глава 5. Методы проводниковой анестезии в области головы и шеи |
| Глава 6. Клиническая картина, методика операции вскрытия абсцессов и флегмон головы |
| 6.1. Свод мозгового отдела головы.. |
| Абсцесс, флегмона среднего, отдела свода (лобно-теменно-затылочной области) |
| Абсцесс, флегмона бокового отдела свода височной области |
| 6.2. Поверхностные области переднего (срединного) отдела лица |
| Абсцесс, флегмона век |
| Абсцесс, флегмона подглазничной области |
| Абсцесс, флегмона области рта (губ) |
| Абсцесс, флегмона области носа |
| Абсцесс, флегмона области подбородка |
| 6.3. Глубокие области переднего (срединного) отдела лица |
| Абсцесс, флегмона области глазницы |
| Абсцесс, полости носа |
| Абсцесс, флегмона полости рта (твердое и мягкое нёбо, язык, надкостница челюстей) |
| Абсцесс челюстно-язычного желобка |
| Поднадкостничные абсцессы(периоститы) альвеолярного края челюстей |
| 6.4. Поверхностные области бокового отдела лица |
| Абсцесс, флегмона скуловой области |
| Абсцесс, флегмона щечной области |
| Абсцесс, флегмона околоушно-жевательной области |
| 6.5. Глубокие области бокового отдела лица |
| Абсцесс, флегмона подвисочной области |
| Абсцесс, флегмона крыловидно-челюстного пространства |
| Абсцесс, флегмона окологлоточного пространства |
| Глава 7. Клиническая картина, методика операции вскрытия абсцессов, флегмон шеи |
| 7.1. Абсцесс, флегмона надподъязычной части шеи |
| Абсцесс, флегмона подподбородочной области |
| Абсцесс, флегмона поднижнечелюстной области |
| Абсцесс, флегмона дна полости рта |
| 7.2. Абсцесс, флегмона подподьязычной части шеи |
| Абсцесс, флегмона переднего отдела подподъязычной части шеи. |
| Абсцессы, флегмоны бокового отдела шеи и области грудино-ключично-сосцевидной мышцы |
| Абсцесс, флегмона заднего отдела шеи |
| Глава 8. Флегмона клетчатки средостения (медиастинит) |
| 8.1. Методика операции дренирования переднего средостения у больных с флегмоной шеи. |
| 8.2. Методика операции дренирования заднего средостения у больных с флегмонами головы и шеи |
| Глава 9. Трахеостомия |
| Методика операции верхней трахеостомии |
| Методика операции нижней трахеостомии |
| Методика операции средней трахеостомии |
| Глава 10. Операция удаления зуба |
| Глава 11. Синонимы названий антимикробных препаратов, рекомендуемых к использованию у больных с абсцессами, флегмонами головы и шеи |
| Библиографический список |
Библиографический список
1. Айзенштейн И.М., Худайбердыев Р.И. Хирургическая анатомия челюстно-лицевой области и шеи. — Ташкент: изд-во 1963. — 151 с.
2. Вернадский Ю.И., Заславский Н.И., Вернадская Г.П. Гнойная челюстно-лицевая хирургия. Киев.: Здоровье, 1983. — 242 с.
3. Войно-Ясенецкий В.Ф. Очерки гнойной хирургии. М.: Медгиз, 1956. — 630 с.
4. Груздев Н.А. Острая одонтогенная инфекция. — М.: изд-во, 1978. — 184 с.
5. Губин М.А., Губина Л.К., Бахтин В.И., Бугаков Е.М. Применение трансфузионной терапии в стоматологии // Стоматология. — 1980. № 2-е. 40-43.
6. Дунаевский В.А., Муковозов И.Н., Орлов В.В. Интенсивная терапия при одонтогенных флегмонах лица//Вести, хир. 1976. № 8.—с. 125-128.
7. Ермолаев И.Й. Комплексная профилактика и лечение остеомиелита челюстных костей. — В кн.: Одонтогенные воспалительные процессы. М., 1977.-с. 3-12.
8. Ефанов О.И. Физиотерапия стоматологических заболеваний. — М.: Медицина, 1980. — 295 с.
9. Козлов В А Неотложная стационарная стоматологическая помощь. Л.: изд-во, 1988. — 288 с.
10. Краткий курс оперативной хирургии с топографической анатомией // Под ред. В.Н. Шевкуненко. — М.: Медицина, 1947. — 567 с.
11. Кудрин И.С. Анатомия органов полости рта. — М.: Медицина, 1968. 212с.
12. Лубоцкий Д.Н. Основы топофафической анатомии. М.: Медгиз, 1953. — 647 с.
13 Лукьяненко В.И. Остеомиелиты челюстей, их профилактика и лечение, Л.: Медицина, 1968. — 268 с.
14. Мякиенко М.А., Сголяренко П.Ю. Внешнее дыхание у больных с флегмонами челюстно-лицевой области // Стоматология. 1976. № 4. — с. 87-89.
15. Маллабиу ГА, Орлов B.C. Физические лечебные средства в стоматологии. —Л.: Медицина, 1973. — 143с.
16. Михайлов С.С. Анатомия человека. М.: Медицина, 1973. — 584 с.
17. Молчанова К.А., Шейнберг В.М. Наш опыт лечения одонтогенных медиастинитов // Стоматология. 1973. № 6. — с. 54-56.
18. Молчанова К.А., Карандашев В.И., Латышев С.В., Бойчевская И.О. Профилактика и лечение дыхательной недостаточности у больных с флегмонами дна полости рта//Хирургия. 1976. № 2. —с. 111-114.
19. Муковозов И.Н. Дифференциальная диагностика хирургических заболеваний. — Л.: Медицина, 1982. — 262 с.
20. Муковозов И.Н., Криволуцкая Е.Г., Сысоева Е.Н. Выбор // Стоматология. 1977. № 1.-с. 67-70.
21. Мухин М.В. Оперативная челюстно-лицевая хирургия. Л.: Медгиз, 1963. — 359 с.
22. Попкиров Стояв. Гнойно-септическая хирургия. София: Медицина и физкультура, 1977. — 502 с.
23. Попов Н.Г., Коротаев В.Г. Пути распространения гнойной инфекции в средостение при воспалительных процессах полости рта и шеи в эксперименте. — В кн.: Воспалительные и дистрофические процессы челюстно-лицевой области. — Воронеж, 1977. — с. 27-29.
24. Привес М.Г., Лысенков Н.К., Бушкович В.И. Анатомия человека. — М.: Meдицина, 1985. — 671 с.
25. Робустова Т.Г., Шалумов А.С. Стимуляция резистентности организма в терапии околочелюстных флегмон// Стоматология. 1979. № 5. с. 36-41.
26. Рыбаков А.И. Важная проблема современной стоматологии // Стоматология. 1981. № 2.-с. 6-8.
27. Соловьев М.М., Худояров И. Одонтогенные воспалительные заболевания челюстей и прилежащих мягких тканей. — Ташкент: Медицина, 1979. — 164 с.
28. Соловьев M.M. Абсцессы и флегмоны отдельных локализаций. — В кн.: Воспалительные заболевания челюстно-лицевой области и шеи//Под ред. А. Г. Шаргородского. — М.: Медицина, 1985. — 201-227 с.
29. Супиев Т.К. Гнойно-воспалительные заболевания челюстно-лицевой области. Алма-Ата: изд-во, 1994. — 222 с.
30. Тец В.В. Справочник по клинической микробиологии. Санкт-Петербург: изд-во, 1994. — 223 с.
31. Уваров В.М. Одонтогенные воспалительные процессы. — Л.: Медицина, 1971.-216 с.
32. Цепов Л.М. Показатели гуморального иммунитета у больных стафилококковыми инфекциями челюстно-лицевой области // Стоматология, 1981, № 2. — с. 19-20.
33. Шалумов А.С., Робустова Т.Г. Диализ гнойных ран в комплексном лечении околочелюстных флегмон // Стоматология, 1979, № 1. — с. 28-31.
34. Шаргородский А.Г. Воспалительные заболевания челюстно-лицевой области и шеи. — М.: Медицина, 1985. — 352 с.
Дата добавления: 2015-09-04 ; просмотров: 549 . Нарушение авторских прав
источник
Частое развитие абсцессов, флегмон в области головы и шеи обусловлено высокой распространенностью хронической очаговой одонтогенной, тонзиллогенной инфекции, а также инфекционно-воспалительных поражений кожи и слизистой оболочки полости рта. Систематизация таких абсцессов и флегмон основана на учете данных о локализации инфекционно-воспалительного процесса в тех или иных анатомических отделах, зонах, областях, пространствах головы и шеи. Так, на своде мозгового отдела головы выделяют срединную лобно-теменно-затылочную область (regio fronto-parietoroccipitalis) и боковые височные области (regio remporalis) (рис. 1).
Рис. 1. Топографоанатомическос деление головы и шеи.
I — область свода черепа: 1 — лобно-теменно-затылочная область (regio fronto-parietooccipitalis), 2 — височная область (regio temporalis);
II — область лица: 1 — передняя область (regio facialis anterior), 2 — боковая область (regio facialis lateralis);
III — надподъязычная часть шеи (regio suprahyoidea): 1 — подподбородочная область (regio submentalis), 2 — поднижнечелюстная область (regio submandibularis);
IV — подподъязычная часть шеи (regio infrahyoidea): I — передняя область, 2 — боковая область, 3 — задняя область

В каждом из перечисленных отделов головы и шеи выделяют анатомические, области, пространства, в клетчатке которых может возникать гнойное разлитое (флегмона) или гнойное ограниченное (абсцесс) воспаление (рис. 2).
Рис. 2. Тогюграфоанатомические области головы и шеи: 1 — regio frontalis, 2 — regio temporalis, 3 — regio parietalis, 4 — regio occipitalis, 5 — regio orbitalis, 6 — regio infraorbitalis, 7 — regio nasaiis, 8 — regio oralis, 9 — regio mentalis, 10 — regio zygonwtica, 11 — regio buccalis, 12 — regio parotideomasseterica, 13 — regio submentalis, 14 — regio submandibularis, 15 — trigonum omotracheate, 16 — trigonum caroticum, 17 -.regio m. sternocleidomastoidei, 18 — trigonum colli laterals (trigonum omoclaviculare et trigonum omotrapezoideum), 19 – regionuchae
Клиника, диагностика, прогноз и выбор оперативного доступа во многом зависят от глубины расположения гнойно-воспалительного очага. Поэтому в боковом отделе лицевой, части головы различают поверхностную и глубокую области (рис. 3). В поверхностную область переднего (срединного) отдела лица входят анатомические области и структурные образования, расположенные кнаружи (кпереди) от костей лицевого скелета с покрывающей их надкостницей (области век, наружного носа, губ, подбородка).
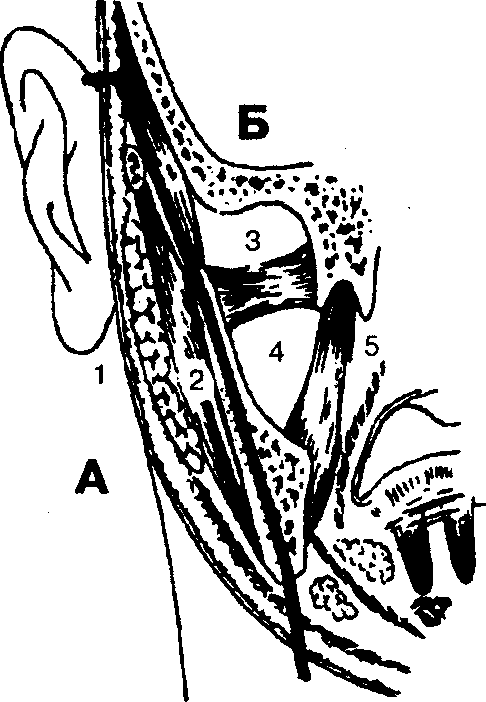
В поверхностную область бокового отдела лица входят анатомические области и пространства, расположенные кнаружи (латерально) от ветви нижней челюсти (ramus mandibulae), а в глубокую — анатомические области и пространства, расположенные кнутри (медиально) от ветви челюсти (рис. 3).
Рис. 3. Локализация абсцессов (флегмон) в боковой области головы: А — поверхностная область: 1 — regio parotidea, 2 — spatium submassetericum; Б — глубокая область: 3 — fossa infratemporalis, 4 — spatium pterygomandibulare, 5 — spatium parapharyngeum
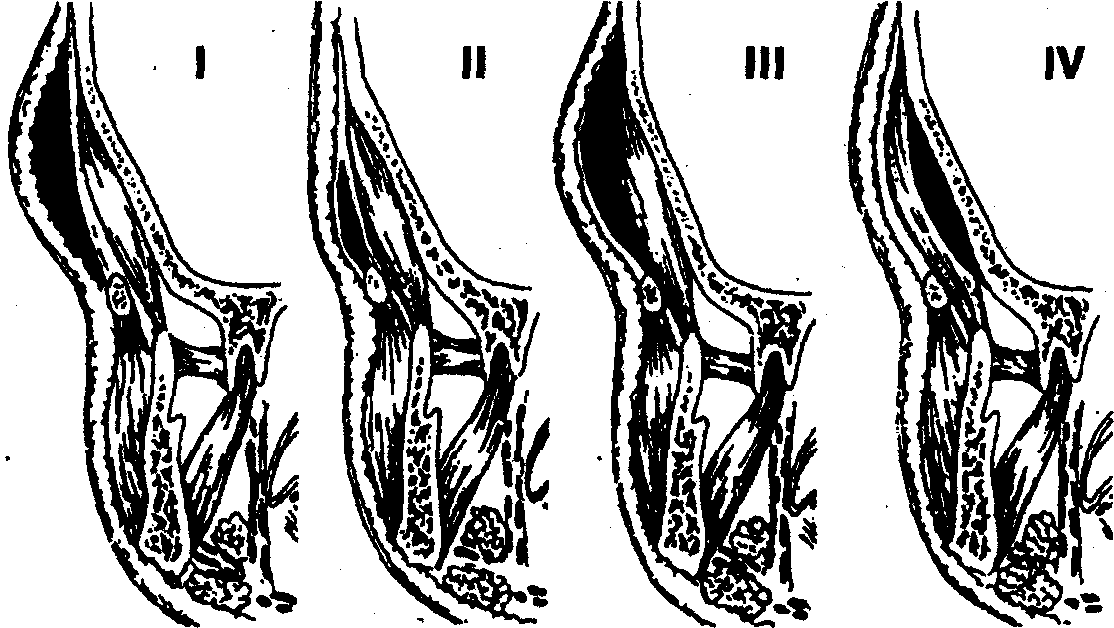
Рис. 4. Варианты локализации абсцессов (флегмон) височной области: I — в подкожной клетчатке, II — в межапоневротическом (межфасциальном) пространстве, III — в подфасциальном клетчаточном пространстве, IV — в подмышечном клетчаточном пространстве
Ниже приведена анатомическая классификация абсцессов, флегмон головы и шеи, основанная на изложенных принципах их систематизации.
С патоморфологических позиций в основе деления гнойных воспалительных процессов на абсцессы и флегмоны лежит признак отграниченности гнойного очага от окружающих тканевых структур вначале валом из грануляционной ткани, а позднее — соединительно-тканной капсулой. Однако на ранней стадии острого гнойного воспаления, когда механизмы отграничения гнойного очага еще не включились в полной мере, клиницисты основывают дифференциальную диагностику абсцессов и флегмон на признаке распространенности воспалительного процесса (по протяженности, площади, объему). Так, при остром гнойном воспалении небольшого по объему клетчаточного пространства (например, области собачьей ямки) или поражения лишь части клетчатки анатомической области (например, поднижнечелюстной области) ставят диагноз абсцесс. Когда же выявляются клинические признаки поражения всей клетчатки анатомической области или распространения воспалительного процесса на соседние анатомические области и пространства, ставят диагноз флегмона.
Классификация абсцессов, флегмон головы и шеи (анатомо-топографическая)
1. Лобная область (regiofrontalis)
2. Теменная область (regie parietalis)
3. Затылочная область (regio occipitalis)
1. Височная область (regio temporalis)
Передний (средний) отдел лица
1. Область век (regio palpebralis)
2. Подглазничная область (regio infraorbitalis)
3. Область носа (regio nasi)
4. Область губ рта (regio labii oris)
5. Область подбородка (regio mentalis)
1. Область глазницы (regio orbitalis)
2. Полость носа (cavum nasi)
4. Твердое небо (palatum durum)
5. Мягкое небо (palatum molle)
6. Надкостница челюстей (periostium maxillae et mandibulae)
1. Скуловая область (regio zygomatica)
2. Щечная область (regio buccalis)
3. Околоушно-жевательная область (regio parotideomasseterica):
а) жевательная область (regio masseterica)
б) околоушная область (regio parotidis)
в) позадичелюстная ямка (fossa retromandibularis)
1. Подвисочная ямка (fossa infratemporalis)
2. Крыловидно-челюстное пространство (spatium pteiygomandibulare)
3.Окологлоточное пространство (spatium parapharyngeum)
I. Надподъязычная часть шеи (дно полости рта)
1. Подподбородочная область (regio submentalis)
а) тело языка (corpus linguae)
б) корень языка (radix linguae)
3. Подъязычная область (regio sublingualis)
1. Поднижнечелюстная область (regio submandibularis)
II. Подподьязычная часть шеи
1. Лопаточно-трахеальный треугольник (trigonum omotracheale)
2. Сонный треугольник (trigonum caroticum)
1. Область грудино-ключично-сосцевидной мышцы (m. sterno-cleido-mastoideus)
2. Латеральная область шеи (regie colli lateralis)
1.Область трапециевидной мышцы (m. trapezius)
источник
Классификация флегмон шеи по В.И. Стручкову ( 1984 г.) в зависимости от локализации гнойного процесса и глубины поражения.
По локализации гнойного процесса (скопления гноя): 1) в подбородочной области;
2) в подчелюстной области; 3) поверхностно по переднему и заднему краям грудино-ключично-сосцевидной мышцы; 4) по длине этой мышцы в ее окружности в пространстве между поверхностной и глубокой пластинами второй шейной фасции; 5) у внутреннего края грудино-ключично-сосцевидной мышцы; 6) поверхностно без определенной локализации в области передней и боковой поверхности шеи под поверхностной мышцей шеи; 7) над рукояткой грудины – в виде треугольника; 8) впереди трахеи (возможно распространение гнойника в переднее средостение); 9) позади трахеи и пищевода (возможно распространение гнойника вниз – в заднее средостение и вверх – в заглоточное пространство; 10) в боковом шейном треугольнике, ограниченном краями грудино-ключично-сосцевидной и трапециевидной мышц и ключицей, эти скопления являются обычно затеками из глубоких аденофлегмон, расположенных под нижним концом грудино-ключично-сосцевидной мыщцы; 11) в области передней поверхности шеи соответственно расположению щитовидной железы при тиреоидитах, струмитах; 12) в области боковой поверхности шеи – при нагноении бронхогенных кист; 13) глубокие флегмоны между затылочными мышцами в области задней поверхности шеи (возникают как следствие остеомиелита шейных позвонков или затылочной кости).
Классификация абсцессов и флегмон челюстно-лицевой области и шеи в зависимости от источника инфекции ( Ю.И. Бернадский, 1985):
1) одонтогенные – причиной возникновения являются гангренозные зубы и их корни;
2) интраоссальные – возникают вследствие периоститов, остеомиелитов, затрудненного прорезывания зубов мудрости, гаймориотов, кист и др.;
3) гингивальные – возникают вследствие пародонтитов, гингивитов;
4) муко—стоматогенные – возникают вследствие стоматитов, глосситов;
5) саливаторные – возникают вследствие сиалодохитов, сиалоаденитов;
Топографо-анатомическая классификация одонтогенных абсцессов и флегмон челюстно-лицевой области и шеи ( Г.А. Васильев, Т.П. Робустова, 1981):
1) околочелюстные абсцессы и флегмоны:
— в тканях, прилежащих к нижней челюсти, — поверхностные ( поднижнечелюстная, подбородочная, околоушно-жевательная области) и глубокие ( крыловидно-нижнечелюстное и окологлоточное пространства, подъязычная область, дно полости рта);
— в тканях, прилегающих к верхней челюсти – поверхностные ( подглазничная и щечная области) и глубокие ( подвисочная и крылонебная ямки);
2) абсцессы и флегмоны соседних с околочелюстными тканями областей, куда гнойный процесс распространяется по протяжению (скуловая и височная области, глазница, позадичелюстная область, шея), абсцессы и флегмоны языка.
Классификация флегмон челюстно-лицевой области и шеи по тяжести течения и распространенности процесса:
1. 1-я группа (легкая степень тяжести) – флегмоны локализуются в одной анатомической области;
2. 2-я группа (средняя степень тяжести) – флегмоны локализуются в двух и более анатомических областях;
3. 3-я группа (тяжелое течение) – флегмоны локализуются в мягких тканях дна полости рта, шеи, половины лица, а также сочетание флегмон височной области, подвисочной и крылонебной ямок.
Клиническая симптоматика и диагноз. Клиническая симптоматика и диагноз флегмон шеи зависят от локализации и распространения процесса. Клинические проявления подразделяются на местные и общие. К местным проявлениям при поверхностной флегмоне относятся : припухлость мягких тканей, гиперемия кожных покровов; разлитой, плотный и болезненный инфильтрат; в дальнейшем развивается флюктуация.
При глубокой подчелюстной флегмоне ( флегмона дна полости рта, ангина Людвига) заболевание начинается бурно, с выраженным диффузным отеком дна полости рта и подчелюстной области, выраженными признаками общего воспаления, резкой болезненностью, усиливающейся при жевании и глотании, отмечается слюнотечение, тризм мускулатуры, затрудненное дыхание. Глубокие флегмоны шеи с небольшим количеством мутного экссудата опасны в отличие от обширных осумкованных поверхностных гнойников. Поэтому большую роль в постановке диагноза глубокой флегмоны играют следующие косвенные симптомы: коллатеральный отек, болезненное ограничение движений мышц, вынужденное положение шеи и др. Припухания и покраснения при глубоких флегмонах не следует ожидать. Иррадиирующие боли носят неврологический характер. Важным симптомом при глубоких флегмонах шеи является болезненная спастическая кривошея.
При аденофлегмоне развитие воспалительного процесса происходит медленнее и характеризуется нарастанием инфильтрации тканей и образованием гнойного экссудата. Если возникновению воспалительного процесса предшествует предварительная микробная сенсибилизация организма к стафилококку, стрептококку, кишечной палочке и другим микроорганизмам, то развитие аденофлегмоны происходит в более сжатые сроки и характеризуется агрессивностью течения, что усложняет проведение дифференциальной диагностики аденофлегмоны с одонтогенной флегмоной.
К общим проявлениям флегмоны шеи относятся: выраженная интоксикация организма; в анализах крови – лейкоцитоз, нейтрофильный сдвиг влево, эозинопения (анэозинофилия), высокие показатели СОЭ (до 55 мм\ч), анемия, которая не связана с дефицитом железа сыворотки крови ( снижение количества эритроцитов и концентрации гемоглобина обусловлено угнетением скорости эритропоэза в условиях интоксикации) и др.
При флегмонах шеи, расположенных под мышцей вдоль сосудисто-нервного пучка, характерно, что больные избегают малейших движений головой и держат ее слегка повернутой и наклоненной в больную сторону. В результате этого уменьшается давление на расположенный под мышцей воспалительный инфильтрат.
Клинические проявления заболеваний, вызванных анаэробной инфекцией, отличаются тяжелым течением и отсутствием положительной динамики процесса даже при достаточном дренировании воспалительного очага. Симптомы интоксикации быстро нарастают, у больных появляется тахикардия, развиваются расстройства микроциркуляции. К общим проявлениям инфекции, вызванной аспорогенными анаэробами, относятся: субъиктеричность склер, желтушность кожных покровов, анемия, значительный лейкоцитоз, высокая СОЭ. Признаками участия в инфекционном процессе анаэробов можно считать неприятный запах экссудата, обилие некротизированных тканей в гнойных очагах, грязно-серый цвет гнойного содержимого с наличием в нем капелек жира. Размножение бактериоидов сопровождается выделением газов, которые способствуют более легкому проникновению бактерий за пределы воспалительного очага. Увеличение давления в тканях патологического очага еще больше нарушает кровообращение, способствуя гипоксии и размножению анаэробных микроорганизмов. После проведения операции из раны отделяется небольшое количество зловонного ихорозного гноя. Мышцы имеют вид вареного мяса. При участии в гнойно-воспалительном процессе бактериоидов вида меланиногеникус отделяемое из ран темного или бурого оттенка. Применение антибактериальных препаратов малоэффективно.
Гнойное расплавление, наступающее при дальнейшем прогрессировании процесса, сопровождается изменением конфигурации воспалительного инфильтрата, то контуры его сглаживаются и становятся более расплывчатыми. С выходом гнойника за пределы лимфатических узлов дальнейшее распространение определяется границами соответствующего вместилища клетчатки, а также соседними вместилищами, с которыми оно сообщается. Если гнойник располагается в клетчатке, окружающей влагалище сонной артерии и яремной вены, он сравнительно быстро распространяется вдоль сосудов, особенно при наличии вирулентной инфекции. Примером этого может служить острогнойный процесс, источником которого являются кариозные зубы. В этих случаях первоначально также поражается верхняя группа шейных лимфатических узлов, расположенных под верхним концом грудино-ключично-сосцевидной мышцы на яремной вене. Отсюда после расплавления лимфатических сосудов гнойник распространяется в клетчатку сосудистого влагалища и далее в подключичную и подмышечную ямки.
При септическом характере процесса характерны: очень большой размер воспалительной опухоли, занимающий всю половину шеи и выходящий внизу далеко за пределы грудино-ключично- сосцевидной мышцы; и более быстрое развитие воспалительного процесса.
Опасным осложнением анаэробной инфекции является септический шок, который обуславливает крайне высокую (50- 70%) летальность ( Ю.Г. Шапошников, 1984 ) и характеризуется развитием септических флеботромбозов не только вблизи очага инфекции, но и в отдаленных местах – легких, мозге, печени, суставах и других областях.
Особенности течения флегмон у детей. У детей чаще развиваются аденофлегмоны и реже – одонтогенные флегмоны. В некоторых случаях флегмоны развиваются на фоне простудных заболеваний и острых отитов. Клиническое течение флегмон у детей обусловлено особенностями формирования зубочелюстной системы. Несовершенство иммунной системы у детей раннего возраста способствует более агрессивному течению воспалительного процесса.
При ретрофарингеальных абсцессах (особенно у детей) появляются затруднения дыхания и иногда наступает асфиксия.
Особенности течения флегмон у лиц пожилого и старческого возраста схожи с таковыми у лиц молодого возраста, но у стариков флегмоны развиваются значительно позже начала предшествующего заболевания, а расплавление воспалительных инфильтратов происходит медленнее. Возможность их самостоятельного рассасывания практически исключена, поэтому выжидательная тактика не оправдана. Аденофлегмоны у стариков – редкое осоложнение. Как правило, они схожи с осумкованными абсцессами. При вскрытии таких флегмон необходимо удалить гнойно-расплавленную лимфоидную ткань узла.
Флегмоны шеи сопровождаются общими септическими явлениями. Но опасность возможна не только при осложнениях общего характера. Существует и опасность проникания острого гнойного процесса и в глубину, особенно после некротического процесса расплавления фасциальной ткани и проникновение инфекции в грудную полость (в переднее или заднее средостения).
Дата добавления: 2015-12-08 ; просмотров: 2596 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Частота развития абсцессов и флегмон челюстно-лицевой области головы обусловлена высокой распространенностью хронической очаговой одонтогенной и тонзиллогенной инфекции, а также инфекционно-воспалительных поражений кожи и слизистой оболочки полости рта. На основании данных о локализации инфекционно-воспалительного процесса в различных анатомических отделах, зонах, областях, а также пространствах головы и шеи строится их систематизация.
Из описания топографо-анатомического строения областей лица, околочелюстных и прилегающих к ним областей шеи можно видеть всю сложность их анатомии. Здесь находятся многие клетчаточные пространства, многочисленные лимфатические узлы и сосуды, рассеянные по всем областях» лица, обильная сеть артерий и вен с богатой иннервацией этих областей.
Для облегчения распознавания и лечения разнообразных по локализации лимфаденитов, флегмон и абсцессов лица следует иметь представление о классификации воспалительных процессов в основу которой могут быть положены, как топографо-анатомические, так и клинические признаки заболевания (Жаков М.Н., 1969).
А. Флегмоны и абсцессы боковой поверхности головы и шеи.
I. Флегмоны и абсцессы височной области.
И. Флегмоны и абсцессы боковой поверхностной лица:
— щечной области;
— поджевательной области;
— околоушно-жевательной области.
III. Флегмоны и абсцессы надполъязычной области:
— подчелюстной области;
— подподбородочной области.
Б. Флегмоны и абсцессы глубокой боковой области лица, полости рта, зева и глотки.
I. Флегмоны и абсцессы глубокой боковой области лица:
— крыловидно-челюстного пространства;
— межкрыловидного пространства;
— височно-крыловидного пространства.
II. Флегмоны и абсцессы полости рта, зева, глотки:
— подъязычной области;
— языка;
— околоминдаликовой клетчатки;
— окологлоточного пространства;
— дна полости рта.
В. Разлитые флегмоны, захватывающие два или более клетчаточных пространств.
I. Флегмоны дна полости рта.
II. Флегмоны подчелюстные и клетчатки сосудистого ложа шеи.
III. Флегмоны межкрыловидной, височной и подвисочной областей. Флегмоны орбиты.
IV. Флегмоны дна полости рта и окологлоточных пространств.
V. Флегмоны при большом числе вовлеченных в воспалительный процесс клетчаточных пространств.
С патоморфологичсских позиций в основе деления гнойных воспалительных процессов на абсцессы и флегмоны лежит признак отграниченности гнойного очага от окружающих тканевых структур вначале грануляционным валом инфильтрационной ткани, а позднее — соединительнотканной капсулой. Однако на ранней стадии острого гнойного воспаления, когда механизмы отграничения гнойного очага еще не включились в полной мере, клиницисты основывают дифференциальную диагностику абсцессов и флегмон на признаке распространенности воспалительного процесса (по протяженности, площади, объему). Так, при остром гнойном воспалении небольшого по объему клетчаточного пространства (например, области собачьей ямки) или поражения лишь части клетчатки анатомической области (например, поднижнечелюстной области) ставят диагноз абсцесс. Когда же выявляются клинические признаки поражения всей клетчатки анатомической области или распространения воспалительного процесса на соседние анатомические области и пространства, ставят диагноз флегмона.
Таким образом, можно говорить, что абсцесс — ограниченное скопление гноя в различных тканях и органах с образованием полости (напр. абсцесс ягодичной области, абсцесс головного мозга), а флегмона — острое разлитое гнойное воспаление жировой клетчатки, не склонное к ограничению. На лице чаще всего возникают одонтогенные флегмоны, которые первоначально локализуются в поджевательном клетчаточном пространстве, в клетчатке области клыковой ямы или в клетчатке дна полости рта.
От своевременности поступления больного в стационар, от локализации флегмоны, выбора правильных способов лечения и операции, от реактивности организма зависит судьба больного: или последует гладкое течение болезни и выздоровление, или возникнут осложнения, иногда очень тяжелые, надолго затягивающие выздоровление.
При абсцессах, флегмонах лица и шеи могут возникнуть следующие осложнения:
1. Тромбофлебит вен крыловидного сплетения и вен орбиты.
2. Тромбоз пещеристой пазухи черепа, менингит, энцефалит.
3. Сепсис, септикопиемия, медистенит.
Данная классификация осложнений при абсцессах и флегмонах лица и шеи основывается на топографо-анатомическом принципе локализации процесса.
В данную классификацию были включены элементы функционального порядка, например, нарушения функций органов начального отдела пищеварительной системы, которые возникают при различной локализации абсцессов, флегмон лица и шеи. Так, например, нарушение жевания возникает вследствие воспалительной контрактуры жевательной мускулатуры (обычно временного характера), а нарушение глотания — вследствие болезненности или затруднения прохождения пищи по воспаленным тканям зева и глотки.
Такая классификация, в которой учитываются нарушения функций жевания и глотания, может оказать помощь в постановке правильного топического диагноза и выборе правильного лечения (Жаков М.Н., 1969).
I. Абсцессы и флегмоны лица, не сопровождающиеся тризмом жевательных мышц и болезненным глотанием.
II. Абсцессы и флегмоны лица, сопровождающиеся болезненным и затрудненным глотанием.
III. Абсцессы и флегмоны лица, сопровождающиеся тризмом жевательных мышц временного характера.
IV. Абсцессы и флегмоны лица, сочетающиеся с временным тризмом жевательных мышц и болезненным, затрудненным глотанием.
Указанные симптомы следует устанавливать при первичном осмотре больного. С течением болезни симптомы функциональных нарушений могут изменяться, и эти изменения становятся показателем улучшения или ухудшения болезни.
Разумеется, полного соответствия вида абсцесса, флегмоны и характера нарушения функции, как это представлено выше, быть не может, так как степень функциональных нарушений подвержена значительным колебаниям, а, кроме того, она меняется по мере течения болезни. Однако правильный анализ причин нарушения функций облегчает распознавание локализации флегмоны, и способствует установлению точного диагноза, а, следовательно, и правильного лечения.
Эффективность оперативного вмешательства у больных с абсцессами и флегмонами лица во многом зависит от точности топической диагностики гнойного очага. При абсцессе и флегмоне анатомических областей, имеющих послойную структуру, топическая диагностика заключается в уточнении слоя, в котором локализуется очаг гнойного воспаления. При этом принципиально важным является решение вопроса, уровня локализации у больного воспалительного процесса: поверхностное или глубокое.
Варианты локализации абсцессов (флегмой) височной области:
I — в подкожной клетчатке; II — в межапоневротическом (межфасциальпом) пространстве; III — в подфасциальном клетчаточном пространстве; IV в подмышечном клетчаточном пространстве.
Воспалительные процессы клетчаточных пространств лица и шеи проявляются субъективными и объективными симптомами.
Субъективными симптомами являются боль (dolor) и нарушение функции (functio lacsa), а объективными — опухоль (tumor), краснота (rubor), повышение местной температуры (calor).
В зависимости от локализации процесса в различных областях лица эти главные симптомы бывают выражены не всегда в одинаковой степени.
Наиболее характерные симптомы при абсцессе и флегмоне лица различной локализации.
Ограничение открывания рта:1 — височная область (подмышечное пространство); 2 — подвисочная ямка; 3 — жевательная область (поджевательное пространство); 4 — межкрыловидное и крыловидно-челюстное пространства.
Нарушение глотания из-за боли:5 — окологлоточное пространство; 6 — мягкое небо; 7 — подъязычная область; 8 — область подчелюстного треугольника;
9 — тело и корень языка.
Припухлость, гиперемия кожи: 10 -лобная область; 11 — височная область (подкожная клетчатка); 12 — область век; 13 — скуловая область; 14 — подглазничная область; 15 — верхняя губа; 16 — щечная область; 17 — нижняя губа; 18 — подбородочная область.
Боли являются спутником воспаления любой локализации. Они чаще бывают самопроизвольными, усиливающимися при ощупывании воспаленного места, глотательных движениях или при попытке раскрыть рот, отвести челюсть. Иногда же болезненность появляется только при исследовании и давлении на воспаленный участок тканей. Часто возникает иррадиация болей по ветвям тройничного нерва и симпатических сплетений. В связи с болезненностью и нарастанием воспаления появляются симптомы нарушения функций жевания, глотания, речи, а иногда и дыхания.
При некоторых локализациях процесса существенно нарушается глотание, а, следовательно, и питание больного. При других локализациях возникают более или менее значительные ограничения движений челюсти. Сочетание этих симптомов часто может явиться дифференциально-диагностическим признаком при некоторых локализациях флегмон, облегчающим их топическую диагностику.
Воспалительная гиперемия, появляющаяся на коже или слизистой оболочке, не всегда возникает в начале заболевания, чаще это признак более поздних стадий воспаления, начинающегося нагноения. Раньше и чаще она появляется при поверхностных локализациях флегмон в подчелюстном треугольнике, в подподбородочной области, на щеке.
При глубоких флегмонах (крыловидно-челюстном, парафарингеальном пространстве) в начальных стадиях воспалительная гиперемия на коже не появляется, а если и появляется, то в далеко зашедших стадиях болезни. При этих локализациях флегмон следует искать на слизистой оболочке полости рта или зева.
При наружном осмотре лица опухоль также не определяется при всех локализациях флегмон. Так, при глубоких флегмонах боковой области лица опухоль и даже отек на наружных поверхностях лица могут долго не появляться. Этот признак скорее можно заметить при осмотре полости рта, зева, а иногда только путем исследования пальнем, сравнивая данные пальпации со здоровой стороной.
Образование гнойника, скопление экссудата в замкнутой полости проявляются еще одним симптомом — флюктуацией жидкости. Следует отличать ложную флюктуацию, которая возникает при отеке тканей, от истинной, появляющейся при скоплении гнойного экссудата в замкнутой полости. Симптом истинной флюктуации определяют таким образом: указательный палец одной руки ставят неподвижно на край инфильтрата, пальцем другой руки производят толчкообразное давление на противоположной стороне инфильтрата. При наличии жидкости и тканях неподвижный палец ощущает толчки, передающиеся через жил кость; но это ощущение может быть ложным. То же следует повторить н другом направлении, перпендикулярном первому. Ощущение толчков и при новом положении пальцев будет указывать на присутствие жидкости (гноя) в замкнутой полости. Симптом истинной флюктуации свидетельствует о необходимости разреза. При глубоких локализациях флег-мон отсутствие симптома флюктуации не является противопоказанием к разрезу.
При возникновении флегмоны в крыловидно-челюстном пространстве или в подвисочной ямке иногда появляется парестезия или анестезия кожи в области разветвления подбородочного нерва вследствие сдав ления нижнечелюстного нерва инфильтратом (симптом Венсана), который наиболее часто проявляется при переломах тела челюсти, вследствие повреждения нерва, при остеомиелитах (если воспалительный экссудат захватывает стенки челюстного канала).
Затруднение глотания — частый симптом при флегмонах языка, подъязычной области, дна полости рта, крыловидно-челюстного и парафарингеального пространства — может возникать из-за болезненности при попытках совершить глотательное движение, однако пища при некотором усилии может продвинуться через зев и глотку в пищевод. В других случаях вследствие отека или инфильтрата тканей зева и глотки возникает механическое препятствие прохождению пищи и даже жидкости в пищевод. Иногда жидкая пища может попадать в носоглотку и вытекать при глотании через нос. Это объясняется распространением отека и инфильтрата на мягкое небо, которое перестает исполнять роль клапана, разделяющего носоглотку и ротоглотку в момент продвижения пищи. Это явление следует отличать от пареза или паралича мышц мягкого неба, возникающего как осложнение дифтерии зева или других заболеваний нервной системы.
Контрактура жевательных мышц, ограничивающих подвижность нижней челюсти, возникает при вовлечении в воспалительный процесс жевательной, височной или медиальной крыловидной мышцы. В других случаях сведение возникает вследствие рефлекторного сокращения мыши в ответ на болевые ощущения, хотя сами мышцы еше не воспалены.
В редких случаях при распространенных флегмонах дна полости рта или языка больные жалуются на затруднение дыхания или ощущение недостатка воздуха. Такое состояние, вызванное механическими препятствиями поступлению воздуха в легкие и угрожающее асфиксией, наблюдается часто и обусловлено дислокацией и стенотической асфиксией. Оно возможно при тяжелейших флегмонах с обширным отеком и инфильтратом стенок зева, осложненных отеком слизистой надгортанника или гортани.
Таким образом, учитывая различную локализацию воспалительных процессов, можно использовать данную классификацию флегмон лица и шеи по топографо-анатомическому принципу с классификацией по признаку функциональных нарушений.
Для поверхностных абсцессов и флегмон челюстно-лицевой области наиболее характерны:
1 — припухлость тканей;
2 — покраснение кожи и слизистой оболочки над очагом воспаления;
3 — местное повышение температуры тканей.
В то же время, для глубоких абсцессов и флегмон челюстно-лицевой области наиболее характерны:
1 — боль;
2 — нарушение функции жевания, глотания и дыхания.
При флегмоне часто наблюдается поражение двух, трех и более анатомических областей, клетчаточных пространств, что делает клиническую картину заболевания более многообразной, а топическую диагностику — более сложной.
Основной принцип лечения воспалительных заболеваний лицевого отдела головы строится на основании общности биологических законов заживления ран — единства патогенеза раневого процесса (Н.Н. Бажанов, Д.И. Щербатюк, 1992).
Многовековая хирургическая практика выработала общее правило лечения любого гнойного процесса — вскрытие очага воспаления и его дренирование (Л.Е. Лундина, 1981; В.Г. Иващенко, В.А. Шевчук, 1990).
Полноценное дренирование уменьшает боль, способствует оттоку раневого отделяемого, улучшает местную микроциркуляцию, что, естественно благоприятно сказывается на процессах местного метаболизма, переходу раневого процесса в фазу регенерации, снижению интоксикации и внутритканевого давления, ограничению зоны некроза и созданию неблагоприятных условий для развития микрофлоры (Ю.И. Вернадский, 1983: А.Г. Шаргородский и др., 1985; Д.И. Щербатюк, 1986; Ш.Ю. Абдуллаев, 1988).
Таким образом, принцип «Ubi pus, ibi evacuo» при лечении больных с абсцессами и флегмонами лица реализуется:
I. Вскрытием гнойного очага путем послойного рассечения и расслоения тканей над ним.
II. Дренированием операционной раны с целью создания условий для эвакуации гнойного экссудата.
Инцизионно-дренажный способ лечения флегмон и абсцессов мягких тканей достаточно широко распространен до настоящего времени. Он предусматривает вскрытие гнойного очага и открытое ведение раны в послеоперационном периоде. Инцизионно-дренажный способ является классическим, в целом он определяет тактику в лечении острых гнойных заболеваний мягких тканей и гнойных ран.
Вскрытие гнойного очага осуществляется наружным доступом со стороны кожных покровов, либо внутриротовым доступом со стороны слизистой оболочки.
При выборе оперативного доступа необходимо соблюдать следующие требования:
1. Кратчайший путь к гнойному очагу.
2. Наименьшая вероятность повреждения органов и образований при рассечении тканей на пути к гнойному очагу.
3. Полноценное дренирование гнойного очага.
4. Получение оптимального косметического эффекта со стороны послеоперационной раны.
При операции вскрытия абсцесса (флегмоны) кожу, слизистую оболочку, фасциальные образования над гнойным очагом рассекают; мышцы отсекают, отслаивают от места прикрепления к кости височной, медиальной крыловидной и жевательной мышц (m. temporalis, т. pterygoideus mcdialis, т. masseter) или с помощью кровоостанавливающего зажима раздвигают мышечные волокна височной, челюстно-подъязычной и щечной мышц (m. temporalis, т. mylohyoideus, т. buccalis). Исключение составляет подкожная мышца шеи (m. platysma) и нередко челюстно-подъязычная мышца, волокна которых пересекают в поперечном направлении. что обеспечивает зияние раны и создает хорошие условия для оттока гнойного экссудата. Расположенную на пути к гнойному очагу рыхлую клетчатку, во избежание повреждения находящихся в ней сосудов, нервов, выводного потока слюнных желез, расслаивают и раздвигают кровоостанавливающим зажимом.
После вскрытия абсцесса и флегмоны струей раствора антисептика (натрия гипохлорита), вводимого в рану под давлением с помощью шприца, эвакуируют (вымывают) гнойный экссудат. Затем в рану вводят дренаж.
В клинической практике у больных с абсцессами и флегмонами лица чаще всего применяют дренирования гнойной раны:
— с помощью ленточных дренажей из перчаточной резины;
— с помощью углеродных адсорбентов, вводимых в рану в виде гранул. ваты, плетеных изделий из углеродного волокна;
— путем диализа раны;
— прерывистой или постоянной аспирацией экссудатов из раны с помощью электроотсоса, обеспечивающих создание постоянного вакуума в системе рана — дренаж.
При гнилостно-некротических флегмонах с целью снижения интоксикации организма производят некрэктомию — иссечение нежизнеспособных тканей. Для ускорения очищения раны от некротических тканей целесообразно местное применение левомиколя, натрия гипохлорита, а также воздействие на рану ультразвуком, магнитным полем, низкоэнергетического гелий неонового лазера.
Дренирование гнойной раны путем диализа, вакуумного отсасывания экссудата, применение натрия гипохлорита и др. показаны в первой стадии раневого процесса — в стадии гидратации и очищения раны. Появление в ране грануляционной ткани свидетельствует о наступлении второй стадии раневого процесса — стадии дегидратации. На этом этапе раневого процесса целесообразно использовать повязки (тампоны) с различными мазями, предупреждающими повреждение грануляционной ткани во время смены повязки, оказывающими положительное влияние на течение репаративного процесса. Для сокращения продолжительности реабилитационного периода и формирования более нежного рубца после очищения раны от нежизнеспособных тканей ее края могут быть сближены путем наложения так называемого вторичного шва.
Физиотерапия помогает ускорить ликвидацию остаточных явлений воспаления. снизить вероятность рецидива инфекционно-воспалительного процесса и возникновения такого осложнения, как актиномикоз.
Часто хирургам для сокращения сроков лечения послеоперационных ран больных с абсцессами и флегмонами челюстно-лицевых областей целесообразнее производить вторичную хирургическую обработку. Вторичная хирургическая обработка раны, в фазе воспаления, предусматривает в первую очередь ликвидацию всех нежизнеспособных тканей, устранение карманов, инородных тел, гематом. Она заканчивается вторичным ситуационным швом, создающим по возможности положение, при котором стенки раневого канала соприкасаются на всех уровнях. В более поздние сроки, в фазе регенерации, когда раневая поверхность очищена и выполнена грануляциями с образованием защитного грануляционного вала в околораневой зоне, вторичная хирургическая обработка может заключаться лишь в наложении вторичного ситуационного шва. Наконец, в третьей фазе раневого процесса при вторичной хирургической обработке раны иссекают рубцовую ткань и накладывают вторичный ситуационный шов, сближающий стенки и края раневого канала до соприкосновения. Таким образом, вторичная хирургическая обработка раны заканчивается наложением вторичного ситуационного шва. В дальнейшем при отсутствии осложнений и нового воспалительного процесса швы делают герметичными.
Исходя из данных анатомии ветвей лицевого нерва, разрезы на лице рекомендуется проводить, выбирая «нейтральные» пространства между ними.
Схема типичных разрезов на лице.
Различают два способа вскрытия флегмон челюстно-лицевой области: внеротовои и внутриротовой.
Вперотовой способ используется в тех случаях, когда операция со стороны полости рта не обеспечивает полноценного дренирования клетча-точного пространства или невозможна из-за сопутствующего тризма жевательной мускулатуры.
Внутриротовой способ используется редко.
Правила проведения типичных разрезов на лице.
1. Вначале рассекают кожу или слизистую оболочку, а затем фасциальные образования над гнойным очагом.
2. Отсекают мышцы от места прикрепления, за исключением подкожной мышцы шеи и челюстно-подъязычной мышцы, волокна которых пересекают в поперечном направлении, что обеспечивает получение эффекта зияния раны и создает хорошие условия для оттока гнойного содержимого.
3. Тупое продвижение к гнойному очагу (пальцевое или инструментальное).
При составлении статьи были использованы материалы книги: Сергиенко В.И. и др. «Оперативная хирургия абсцессов, флегмон головы и шеи», 2005г.
источник
Рис. 1. Топографоанатомическос деление головы и шеи.
I — область свода черепа: 1 — лобно-теменно-затылочная область (regio fronto-parietooccipitalis), 2 — ви-сочная область (regio temporalis);
II — область лица: 1 — передняя область (regio facialis anterior), 2 — боковая область (regio facialis lateralis);
III — надподъязычная часть шеи (regio suprahyoidea): 1 — подподбородочная область (regio submentalis), 2 — поднижнечелюстная область (regio submandibularis);
IV — подподъязычная часть шеи (regio infrahyoidea): I — передняя область, 2 — боковая область, 3 — задняя область
На шее, в которой различают надподъязычную (выше подъязычной кости — regio suprahyoidea) и подподъязычную (regio infrahyoidea) части, абсцессы, флегмоны могут локализоваться в переднем, боковых отделах надподъязычной части шеи, либо в переднем, боковых отделах подподъязычной части шеи (рис. 1). При этом надподъязычную часть шеи целесообразно рассматривать как дно полости рта. Кроме того, на шее имеется задняя область, соответствующая расположению трапециевидной мышцы (m. trapezius).
Рис. 2. Тогюграфоанатомические области головы и шеи: 1 — regio frontalis, 2 — regio temporalis, 3 — regio parietalis, 4 — regio occipitalis, 5 — regio orbitalis, 6 — regio infraorbitalis, 7 — regio nasaiis, 8 — regio oralis, 9 — regio mentalis, 10 — regio zygonwtica, 11 — regio buccalis, 12 — regio parotideomasseterica, 13 — regio submentalis, 14 — regio submandibularis, 15 — trigonum omotracheate, 16 — trigonum caroticum, 17 -.regio m. sternocleido-mastoidei, 18 — trigonum colli laterals (trigonum omoclaviculare et trigonum omotrapezoideum), 19 – regionuchae
Клиника, диагностика, прогноз и выбор оперативного доступа во многом зависят от глубины расположения гнойно-воспалительного очага. Поэтому в боковом отделе лицевой, части головы различают поверхностную и глубокую области (рис. 3). В поверхностную область переднего (срединного) отдела лица входят анатомические области и структурные образования, расположенные кнаружи (кпереди) от костей лицевого скелета с покрывающей их надкостницей (области век, наружного носа, губ, подбородка).
Рис. 3. Локализация абсцессов (флегмон) в боковой области головы: А — поверхностная область: 1 — regio parotidea, 2 — spatium submassetericum; Б — глубокая область: 3 — fossa infratemporalis, 4 — spatium pterygomandibulare, 5 — spatium parapharyngeum
Рис. 4. Варианты локализации абсцессов (флегмон) височной области: I — в подкожной клетчатке, II — в межапоневротическом (межфасциальном) пространстве, III — в подфасциальном клетчаточном пространстве, IV — в подмышечном клетчаточном пространстве
2. Теменная область (regie parietalis)
3. Затылочная область (regio occipitalis)
2. Подглазничная область (regio infraorbitalis)
3. Область носа (regio nasi)
4. Область губ рта (regio labii oris)
5. Область подбородка (regio mentalis)
2. Полость носа (cavum nasi)
4. Твердое небо (palatum durum)
5. Мягкое небо (palatum molle)
6. Надкостница челюстей (periostium maxillae et mandibulae)
3. Околоушно-жевательная область (regio parotideomasseterica):
Б) околоушная область (regio parotidis)
В) позадичелюстная ямка (fossa retromandibularis)
2. Крыловидно-челюстное пространство (spatium pteiygomandibulare)
3.Окологлоточное пространство (spatium parapharyngeum)
Б) корень языка (radix linguae)
2. Сонный треугольник (trigonum caroticum)
2. Латеральная область шеи (regie colli lateralis)
Частота развития абсцессов и флегмон челюстно-лицевой области головы обусловлена высокой распространенностью хронической очаговой одонтогенной и тонзиллогенной инфекции, а также инфекционно-воспалительных поражений кожи и слизистой оболочки полости рта. На основании данных о локализации инфекционно-воспалительного процесса в различных анатомических отделах, зонах, областях, а также пространствах головы и шеи строится их систематизация.
Из описания топографо-анатомического строения областей лица, околочелюстных и прилегающих к ним областей шеи можно видеть всю сложность их анатомии. Здесь находятся многие клетчаточные пространства, многочисленные лимфатические узлы и сосуды, рассеянные по всем областях» лица, обильная сеть артерий и вен с богатой иннервацией этих областей.
Классификация абсцессов и флегмон лица.
Для облегчения распознавания и лечения разнообразных по локализации лимфаденитов, флегмон и абсцессов лица следует иметь представление о классификации воспалительных процессов в основу которой могут быть положены, как топографо-анатомические, так и клинические признаки заболевания (Жаков М. Н., 1969).
А. Флегмоны и абсцессы боковой поверхности головы и шеи.
I. Флегмоны и абсцессы височной области.
И. Флегмоны и абсцессы боковой поверхностной лица:
III. Флегмоны и абсцессы надполъязычной области:
Б. Флегмоны и абсцессы глубокой боковой области лица, полости рта, зева и глотки.
I. Флегмоны и абсцессы глубокой боковой области лица:
II. Флегмоны и абсцессы полости рта, зева, глотки:
В. Разлитые флегмоны, захватывающие два или более клетчаточных пространств.
I. Флегмоны дна полости рта.
II. Флегмоны подчелюстные и клетчатки сосудистого ложа шеи.
III. Флегмоны межкрыловидной, височной и подвисочной областей. Флегмоны орбиты.
IV. Флегмоны дна полости рта и окологлоточных пространств.
V. Флегмоны при большом числе вовлеченных в воспалительный процесс клетчаточных пространств.
2. Тромбоз пещеристой пазухи черепа, менингит, энцефалит.
3. Сепсис, септикопиемия, медистенит.
II. Абсцессы и флегмоны лица, сопровождающиеся болезненным и затрудненным глотанием.
III. Абсцессы и флегмоны лица, сопровождающиеся тризмом жевательных мышц временного характера.
IV. Абсцессы и флегмоны лица, сочетающиеся с временным тризмом жевательных мышц и болезненным, затрудненным глотанием.
Эффективность оперативного вмешательства у больных с абсцессами и флегмонами лица во многом зависит от точности топической диагностики гнойного очага. При абсцессе и флегмоне анатомических областей, имеющих послойную структуру, топическая диагностика заключается в уточнении слоя, в котором локализуется очаг гнойного воспаления. При этом принципиально важным является решение вопроса, уровня локализации у больного воспалительного процесса: поверхностное или глубокое.
I — в подкожной клетчатке; II — в межапоневротическом (межфасциальпом) пространстве; III — в подфасциальном клетчаточном пространстве; IV в подмышечном клетчаточном пространстве.
Воспалительные процессы клетчаточных пространств лица и шеи проявляются субъективными и объективными симптомами.
Ограничение открывания рта:1 — височная область (подмышечное пространство); 2 — подвисочная ямка; 3 — жевательная область (поджевательное пространство); 4 — межкрыловидное и крыловидно-челюстное пространства.
Нарушение глотания из-за боли:5 — окологлоточное пространство; 6 — мягкое небо; 7 — подъязычная область; 8 — область подчелюстного треугольника;
Припухлость, гиперемия кожи: 10 — лобная область; 11 — височная область (подкожная клетчатка); 12 — область век; 13 — скуловая область; 14 — подглазничная область; 15 — верхняя губа; 16 — щечная область; 17 — нижняя губа; 18 — подбородочная область.
При некоторых локализациях процесса существенно нарушается глотание, а, следовательно, и питание больного. При других локализациях возникают более или менее значительные ограничения движений челюсти. Сочетание этих симптомов часто может явиться дифференциально-диагностическим признаком при некоторых локализациях флегмон, облегчающим их топическую диагностику.
Воспалительная гиперемия, появляющаяся на коже или слизистой оболочке, не всегда возникает в начале заболевания, чаще это признак более поздних стадий воспаления, начинающегося нагноения. Раньше и чаще она появляется при поверхностных локализациях флегмон в подчелюстном треугольнике, в подподбородочной области, на щеке.
При глубоких флегмонах (крыловидно-челюстном, парафарингеальном пространстве) в начальных стадиях воспалительная гиперемия на коже не появляется, а если и появляется, то в далеко зашедших стадиях болезни. При этих локализациях флегмон следует искать на слизистой оболочке полости рта или зева.
При наружном осмотре лица опухоль также не определяется при всех локализациях флегмон. Так, при глубоких флегмонах боковой области лица опухоль и даже отек на наружных поверхностях лица могут долго не появляться. Этот признак скорее можно заметить при осмотре полости рта, зева, а иногда только путем исследования пальнем, сравнивая данные пальпации со здоровой стороной.
Образование гнойника, скопление экссудата в замкнутой полости проявляются еще одним симптомом — Флюктуацией жидкости. Следует отличать ложную флюктуацию, которая возникает при отеке тканей, от истинной, появляющейся при скоплении гнойного экссудата в замкнутой полости. Симптом истинной флюктуации определяют таким образом: указательный палец одной руки ставят неподвижно на край инфильтрата, пальцем другой руки производят толчкообразное давление на противоположной стороне инфильтрата. При наличии жидкости и тканях неподвижный палец ощущает толчки, передающиеся через жил кость; но это ощущение может быть ложным. То же следует повторить н другом направлении, перпендикулярном первому. Ощущение толчков и при новом положении пальцев будет указывать на присутствие жидкости (гноя) в замкнутой полости. Симптом истинной флюктуации свидетельствует о необходимости разреза. При глубоких локализациях флег-мон отсутствие симптома флюктуации не является противопоказанием к разрезу.
Затруднение глотания — частый симптом при флегмонах языка, подъязычной области, дна полости рта, крыловидно-челюстного и парафарингеального пространства — может возникать из-за болезненности при попытках совершить глотательное движение, однако пища при некотором усилии может продвинуться через зев и глотку в пищевод. В других случаях вследствие отека или инфильтрата тканей зева и глотки возникает механическое препятствие прохождению пищи и даже жидкости в пищевод. Иногда жидкая пища может попадать в носоглотку и вытекать при глотании через нос. Это объясняется распространением отека и инфильтрата на мягкое небо, которое перестает исполнять роль клапана, разделяющего носоглотку и ротоглотку в момент продвижения пищи. Это явление следует отличать от пареза или паралича мышц мягкого неба, возникающего как осложнение дифтерии зева или других заболеваний нервной системы.
Контрактура жевательных мышц, ограничивающих подвижность нижней челюсти, возникает при вовлечении в воспалительный процесс жевательной, височной или медиальной крыловидной мышцы. В других случаях сведение возникает вследствие рефлекторного сокращения мыши в ответ на болевые ощущения, хотя сами мышцы еше не воспалены.
В редких случаях при распространенных флегмонах дна полости рта или языка больные жалуются на затруднение дыхания или ощущение недостатка воздуха. Такое состояние, вызванное механическими препятствиями поступлению воздуха в легкие и угрожающее асфиксией, наблюдается часто и обусловлено дислокацией и стенотической асфиксией. Оно возможно при тяжелейших флегмонах с обширным отеком и инфильтратом стенок зева, осложненных отеком слизистой надгортанника или гортани.
2 — покраснение кожи и слизистой оболочки над очагом воспаления;
3 — местное повышение температуры тканей.
2 — нарушение функции жевания, глотания и дыхания.
Основной принцип лечения воспалительных заболеваний лицевого отдела головы строится на основании общности биологических законов заживления ран — единства патогенеза раневого процесса (Н. Н. Бажанов, Д. И. Щербатюк, 1992).
Полноценное дренирование уменьшает боль, способствует оттоку раневого отделяемого, улучшает местную микроциркуляцию, что, естественно благоприятно сказывается на процессах местного метаболизма, переходу раневого процесса в фазу регенерации, снижению интоксикации и внутритканевого давления, ограничению зоны некроза и созданию неблагоприятных условий для развития микрофлоры (Ю. И. Вернадский, 1983: А. Г. Шаргородский и др., 1985; Д. И. Щербатюк, 1986; Ш. Ю. Абдуллаев, 1988).
II. Дренированием операционной раны с целью создания условий для эвакуации гнойного экссудата.
Инцизионно-дренажный способ лечения флегмон и абсцессов мягких тканей достаточно широко распространен до настоящего времени. Он предусматривает вскрытие гнойного очага и открытое ведение раны в послеоперационном периоде. Инцизионно-дренажный способ является классическим, в целом он определяет тактику в лечении острых гнойных заболеваний мягких тканей и гнойных ран.
1. Кратчайший путь к гнойному очагу.
2. Наименьшая вероятность повреждения органов и образований при рассечении тканей на пути к гнойному очагу.
3. Полноценное дренирование гнойного очага.
4. Получение оптимального косметического эффекта со стороны послеоперационной раны.
После вскрытия абсцесса и флегмоны струей раствора антисептика (натрия гипохлорита), вводимого в рану под давлением с помощью шприца, эвакуируют (вымывают) гнойный экссудат. Затем в рану вводят дренаж.
— с помощью ленточных дренажей из перчаточной резины;
— с помощью углеродных адсорбентов, вводимых в рану в виде гранул. ваты, плетеных изделий из углеродного волокна;
— прерывистой или постоянной аспирацией экссудатов из раны с помощью электроотсоса, обеспечивающих создание постоянного вакуума в системе рана — дренаж.
Исходя из данных анатомии ветвей лицевого нерва, разрезы на лице рекомендуется проводить, выбирая «нейтральные» пространства между ними.
Различают два способа вскрытия флегмон челюстно-лицевой области: внеротовои и внутриротовой.
Внутриротовой способ используется редко.
Правила проведения типичных разрезов на лице.
1. Вначале рассекают кожу или слизистую оболочку, а затем фасциальные образования над гнойным очагом.
2. Отсекают мышцы от места прикрепления, за исключением подкожной мышцы шеи и челюстно-подъязычной мышцы, волокна которых пересекают в поперечном направлении, что обеспечивает получение эффекта зияния раны и создает хорошие условия для оттока гнойного содержимого.
3. Тупое продвижение к гнойному очагу (пальцевое или инструментальное).
При составлении статьи были использованы материалы книги: Сергиенко В. И. и др. «Оперативная хирургия абсцессов, флегмон головы и шеи», 2005г.
источник