Зачастую, когда при серьезных заболеваниях пациентам предлагают выбор между консервативным и хирургическим лечением, они выбирают первый вариант. Парадокс в том, что подобное решение может быть принято даже в том случае, если операция требуется несложная и даются практически полные гарантии ее успешного проведения. Почему же люди так боятся хирургического вмешательства? Одна из наиболее распространенных причин, указываемых в анонимных опросах, — послеоперационный рубец. И действительно, успешно проведенная операция со временем забудется, так же как и первоначальные проблемы со здоровьем, а некрасивый шрам останется на теле на всю жизнь. Можно ли его убрать?
При заживлении глубоких ран в поврежденной области разрастается и накапливается соединительная ткань. Именно из нее и состоит видимый невооруженным глазом послеоперационный рубец. Интересный факт: специалисты рекомендуют оценивать тип и внешний вид шрама не ранее чем через год после проведенного хирургического вмешательства. В это время рубец считается созревшим и можно решать, необходимо ли улучшить его внешний вид и каким способом это лучше всего сделать.
Намного больше беспокойства доставляют атрофические рубцы, визуально они напоминают растяжки, стрии. Выглядят такие шрамы дрябло, и обычно они как будто вдавлены в кожу. Гипертрофические рубцы отличаются розовым цветом и выступают на поверхности эпидермиса. Кожа вокруг них, как правило, выглядит поврежденной. Но есть и хорошая новость: свой внешний вид такие шрамы могут неожиданно менять в течение двух лет после образования.
Келоидный послеоперационный рубец — зрелище не для слабонервных. Образуется он обычно, если регенерация ткани проходит с какими-то проблемами и осложнениями. Особенности такого шрама — необычная форма и яркий розовый или фиолетово-синюшный цвет. Рубец очень плотный на ощупь, а его поверхность — гладкая. Шрам может располагаться на уровне кожи или немного выступать.
Заключительный этап любой хирургической операции — наложение швов. Нередко для этого используется лигатура — специальная нить, которой выполняется перевязка кровеносных сосудов. При нормальном заживлении шва никаких проблем и осложнений не наблюдается. Если же во время наложения шва была занесена инфекция, может образоваться гранулема послеоперационного рубца и лигатурный свищ. Эта патология считается осложнением проведенного оперативного вмешательства.
Лигатурным свищом называют воспаление в месте сшивания раны лигатурой. Гранулема же — это уплотнение в данной зоне, состоящее из нити и скопления клеток разного типа. По сути, речь идет о нагноении шва, вызванном несоблюдением санитарно-гигиенических норм при окончании операции и нестерильностью самой нити. Если есть подозрение, что образовался свищ послеоперационного рубца, пациента необходимо срочно доставить в больницу.
Симптомы данной патологии достаточно яркие. Это появление уплотнений на шве и в непосредственной от него близости, покраснение и отек тканей. Нередко также может наблюдаться выделение гноя из зашитой раны, воспаление и повышение температуры тела пациента до 39 градусов. Если наблюдаются хотя бы некоторые из перечисленных симптомов, откладывать обращение к врачу нельзя. Помните о том, что лигатурный свищ всегда может привести к развитию абсцесса и летальному исходу.
Если вас беспокоит послеоперационный рубец не слишком большого размера, стоит задуматься о процедуре криодеструкции. Речь идет об обработке клеток соединительной ткани жидким азотом. Этот же метод позволяет избавляться от бородавок и папиллом. После криодеструкции обработанные ткани отмирают естественным путем и через некоторое время их заменяют здоровые клетки кожи.
Как убрать послеоперационный рубец, если он большой и располагается на видимой части тела? В этом случае врач может предложить вариант иссечения соединительной ткани и наложения косметического подкожного шва на место разреза. Если же рубец крупный и очень глубокий, а также отличается дряблостью, его можно удалить, вырезав полностью. После операции поверхность кожи будет выглядеть не настолько идеально, как в предыдущем варианте, но положительные перемены обязательно станут заметны.
источник
Абсцесс – гнойное образование воспалительного характера, вызванное патогенными бактериями или вирусами. Оно относится к хирургическим заболеваниям. Можно ли вылечить абсцесс консервативным путем? Где кроется причина этого заболевания и как происходит вскрытие абсцесса?
Причиной любого гнойного заболевания является попадание в поврежденный или ослабленный орган патогенного микроба, который в благоприятных условиях начинает размножаться быстрым делением клеток. В это время организм усиленно борется с воспалением и ограничивает воспаленный участок. Появляется гнойная капсула.
Микроорганизмы находятся в каждом здоровом человеке и не опасны, пока не превышена их норма или не появились благоприятные условия для развития воспаления. Чаще всего они скапливаются на слизистых оболочках носа, глаз, рта, половых органов. Бывают скопления внутри кишечника.
Самые распространенные возбудители:
- Золотистый стафилококк. Является причиной абсцесса в более чем 25%. Для его выявления применяют высевание. В 60% случаев, вызванных золотистым стафилококком, воспаления образуются в верхней части тела.
- Proteus mirabilis. Обитает внутри толстого кишечника. Выявляется при помощи микроскопического анализа кала. Чаще всего абсцессы, вызванные этим возбудителем, распространяются в нижней части тела.
- Кишечная палочка. Также располагается в кишечнике и является составляющим его флоры. Начинает активно действовать в период ослабления иммунитета и может стать причиной тяжелых заболеваний. Возможен даже летальный исход.
- Иногда причиной возникновения абсцесса могут быть предшествующие заболевания: вросший ноготь, фарингит, пневмония, ангина, остеомиелит.
- Зачастую формирование абсцесса связано с медицинскими процедурами (уколы, системы, хирургические вмешательства), если не соблюдалась стерильность.
Возможные исходы абсцессов:
- Прорыв наружу
- Прорыв внутрь (в брюшную полость или полость сустава)
- Прорыв в органы (желудок, кишку, бронхи или мочевой пузырь)
После прорыва размер гнойной капсулы уменьшается, и язва начинает рубцеваться. Но если гнойные образования вышли не полностью, то воспалительный процесс может возникнуть повторно или даже стать хроническим.
Диагностика наружного абсцесса не составляет труда и уже при осмотре врач делает предположение, отправляет на анализ крови. При внутреннем абсцессе, кроме анализа крови может потребоваться УЗИ, рентгеновское обследование или компьютерная томография. Также для диагностики скрытого абсцесса может применяться метод пункции, который иногда контролируют с применением УЗИ.
Всего абсцессов более 50 видов. Они отличаются между собой местом локализации, причиной возникновения, характером гнойных выделений и тяжестью воспаления.
Самые распространенные виды:
- Аноректальный. Локализуется в анальной части прямой кишки или непосредственно на заднем проходе. Чаще всего причиной является парапроктит.
- Апикальный. Образуется в зоне корней зубов, чаще всего причиной является периодонтит.
- Абсцесс головного мозга. Локализуется в тканях мозга, причиной могут быть травмы головы и непосредственно мозга.
- Горячий (острый). Может возникнуть на любом участке тела, отличается высокой скоростью развития, сильными воспалениями и резким ухудшением самочувствия.
- Абсцесс легкого. Развивается в легком, чаще всего является осложнением пневмонии.
- Абсцесс печени. Локализуется возле органа или непосредственно в нем и на нем. Может быть вызван как инфекцией, так и являться осложнением печеночных заболеваний.
- Аппендикулярный. Чаще всего причина кроится в воспалении аппендикса.
- Холодный абсцесс. Локализуется на любых участках тела, обычно захватывает небольшую площадь. Холодный абсцесс опасен тем, что развивается очень медленно. Достаточно сложно диагностировать на ранней стадии.
- Гангренозный или гангренозный газовый. Гной имеет ярко выраженный гнилостный характер, с запахом и может содержать микробы, образующие газ.
Под диафрагменный. Гной скапливается в районе диафрагмы, чаще всего причиной является осложнение панкреатита, холецистита, язва или травмы брюшной полости.
Это далеко не все виды абсцесса, а только наиболее распространенные. Но наиболее часто встречаются кожные абсцессы, которые локализуются на разных участках тела.
Симптомы кожного абсцесса:
Покраснение, болезненность и отек небольшого участка кожи. Боль увеличивается при физической активности и кашле. Длиться этот период около 5 дней. Через 5 дней начинает появляться гнойная головка капсулы, болезненные ощущения увеличиваются. Капсула может расти очень долго, до 15 дней.
Может подняться температура.
Иногда проявляются симптомы интоксикации: тошнота, слабость, боль в мышцах и ухудшение общего самочувствия.
Особо опасны скрытые абсцессы, так как опорожнение капсулы происходит внутрь, что может повести за собой очень тяжелые последствия. А также особо неприятно появление гнойного образования на лице, в таком случае нельзя допустить самопроизвольного прорыва и необходимо сделать вскрытие.
Пи любом виде абсцесса необходимо хирургическое вмешательство. Если абсцессу более 4 дней и головка капсулы уже созрела, то вскрытие просто необходимо.
- Обработка области воспаления антисептическим раствором.
- Обезболивание. Чаще всего применяется обработка Лидокаином, при сильных болезненных ощущениях возможно использование инъекциями местного назначения.
- Разрез ткани скальпелем в участке наибольшего воспаления или гнойной головки.
- Если припухлость не имеет видимую выпуклость, то разрез производят на
- предположительном пересечении диагоналей опухоли или на пересечении вертикали с горизонтальной линией. Также иногда для определения места капсулы могут использовать иглу.
- Разрез делают длиной не более 2 см.
- При помощи шприца Гартмана расширяют разрез до 4-5 см и одновременно разрывают связующие перемычки абсцесса.
- Производится опорожнение абсцесса. В современных клиниках для этого применяют электрический отсос. Но возможно ручное очищение.
- После удаления гноя пальцем обследуют полость для удаления оставшихся перемычек и тканей.
- Полость промывается антисептиком.
- Для дренажа в полость абсцесса вводят резиновую трубку или тампоны, пропитанные антисептиками и ферментами.
- После вскрытия и очищение полости производится лечение, аналогичное гнойным ранам.
- Обработка раствором Хлорида Натрия или любыми другими гипертоническими растворами, например, Борной кислоты.
- Применение заживляющих мазей, например, Вишневского, Тетрациклиновой, Неомициновой. Важно чтобы мази имели жировую или вазелиновую основу. В противном случае будет впитываться влага.
Хорошо сказывается применение мазей, содержащих антибиотики. К таким относятся Левомиколь, Левосин, Мафенид. Антибиотик переходит на ранку, и ускоряют процесс заживления. Перевязывать рану с использованием этих мазей достаточно один раз в день.
Процесс вскрытия абсцесса и лечение раны может изменяться, в зависимости от места локализации воспаления, сложности и запущенности заболевания. Также имеют значения имеющиеся заболевания, возраст и состояние здоровья пациента. Сама операция длится не более 10 минут, при внешних абсцессах проводится амбулаторно. Но лечение полости и рубцевание может длиться до месяца. В тяжелых случаях потребуется оформление в стационар.
При ранней диагностике и легкой степени заболевания иногда практикуется лечение абсцесса без хирургического вмешательства. Для этого нужно своевременно обратиться за помощью к специалисту, который назначит комплексное лечение. Хорошо, если будет возможность сделать полное обследование и доскональную диагностику. Чаще всего такая возможность есть в клиниках и центрах, имеющих многопрофильную лабораторию.
Для лечения абсцесса без хирургической операции применяется метод дренирования под контролем УЗИ. Он отлично зарекомендовал себя при лечении абсцессов на молочных железах и некоторых скрытых на внутренних органах. Вопрос о применении данного метода решается индивидуально и подходит не во всех случаях. После такого лечения требуется пройти курс приема антибиотиков. Иногда может потребоваться прием средств, укрепляющих иммунитет.
Если абсцесс внешний самопроизвольно вскрылся, то необходимо удалить гнойные образования, очистить рану и обработать растворами Марганцовки или Борной кислоты. В последующие дни потребуется регулярная промывка раны и наложение лечебных повязок. Лучше, если это будут делать специалисты. При повышении температуры следует принять жаропонижающее.
Если самопроизвольно вскрылся фурункул, нарыв или прыщ небольшого размера, то можно выдавить содержимое пальцами и обработать ранку по приведенной выше схеме, обязательно использовать ранозаживляющие средства. Но ни в коем случае нельзя массировать глубокий абсцесс или пытаться самостоятельно вскрыть капсулу. Такие действия могут привести к осложнениям.
Кроме вскрытия и лечения полости абсцесса, возможно, потребуется переливание крови или плазмы. Его назначают больным, которые имеют внутренние крупные воспаления. Либо при переходе заболевания в тяжелую форму.
Лечение абсцесса достаточно сложное, кроме вскрытия требуется правильная обработка и соблюдение правил санитарии. В качестве дополнительной терапии можно использовать средства из народной медицины.
Не стоит целиком и полностью полагаться на средства из народной медицины. Но они вполне могут быть дополнением к хирургическому лечению внешних абсцессов. Есть много растений и продуктов, обладающих бактерицидными, заживляющими и иммуностимулирующими действиями, которые использовались на протяжении многих лет и являются вполне безопасными.
- Зверобой. Используют водный настой, спиртовую настойку или масляную вытяжку. Обладает хорошими антисептическим и бактерицидным действием, недаром в народе зверобой называют природным антибиотиком. При лечении абсцессов делают компрессы, примочки или просто протирают пораженный участок.
- Прополис. Для лечения внешних абсцессов можно приготовить целебную мазь. Также она хорошо заживляет порезы, ожоги, ссадины и другие кожные повреждения. Для этого берут 100 гр. перетопленного и профильтрованного нутряного жира любого животного, нагревают до 70 градусов, добавляют 10 гр. прополиса и, непрерывно помешивая, охлаждают. Хранится мазь в холодильнике.
- Эхинацея. При абсцессе потребуется восстановление иммунитета. Хорошо с этой задачей справляется настойка эхинацеи. Можно купить готовую в аптеке, приготовить самостоятельно или применить аналоги, например, Иммунал. Для приготовления настойки 1 часть сырья заливают 10 частями водки. Настаивают 2 недели. Принимают по 30 капель внутрь до еды.
- Алоэ. Для лечения используется чистый сок растения. Хорошо, если его возраст более 3 лет и листья полежали несколько дней в холодильнике. Пораженное место смазывают соком или делают примочки. Хорошо действует сок, смешанный в равных частях с медом. Важно, чтобы не было аллергии.
- Лук. Помогает вылечить абсцесс не хуже алоэ и присутствует в каждом доме. Рецептов с луком очень много, этот овощ достаточно популярен при лечении гнойных образований. Луковицу проваривают в коровьем молоке, разрезают и прикладывают к больному месту. Можно использовать печеную в духовке луковицу. Хорошо действует следующий компресс: печеный лук измельчить, смешать с медом и прибинтовать к нарыву.
- Картофель. Он знаменит своим вытягивающим действием. Тертый картофель привязывают к гнойному образованию. Часто можно почувствовать толчки – это целебный овощ очищает полость абсцесса. Привязывают картофельную массу на ночь.
- В народной медицине огромное количество рецептов от абсцесса. Не стоит применять средства из малоизвестных трав или сложных сборов. Любое растение может вызвать аллергическую реакцию, которая усложнит ситуацию. Также следует быть осторожным при приеме средств внутрь. И ни в коем случае не пытаться вылечить абсцессы самостоятельно.
Если лечение запущено или производилось неправильно, то абсцесс может дать осложнение. Чаще всего это распространение инфекции на соседние ткани или приобретение заболеванием хронической формы.
Инфицирование соседних органов и тканей зависит от вида абсцесса. Чтобы этого избежать, нужно вовремя обратиться за помощью и провести вскрытие. Важно после него довести дело до полного выздоровления.
Хроническим абсцесс становится, если острое заболевание не вылечена до конца. При такой форме образуется глубокий свищ, который не поддается заживлению. Прорыв, произошедший внутрь закрытой полости, может стать причиной менингита, перитонита, перикардита или артрита.
Факторы, влияющие на переход острого абсцесса в хроническую форму:
- Отсутствие дренажа полости или его некачественное выполнение.
- Слишком большие по размеру (более 4 см) или многочисленные полости на внутренних органах и тканях.
- Результат консервативного лечения. Чаще всего возникает, если пациент отказывается от хирургического вмешательства или занимался самолечением.
- Ослабление иммунитета.
В 20% случаев причиной перехода абсцесса в хроническую форму являются остаточные гнойные вещества. Причиной 30% осложнений является самолечение и позднее обращение к специалистам. В отличие от острого, хронический абсцесс плохо поддается лечению, негативно сказывается на близлежащих тканях и ухудшает общее состояние.
Для профилактики абсцессов в первую очередь нужно соблюдать гигиену и своевременно обрабатывать повреждения тканей специальными средствами, например, хорошо зарекомендовал себя Мирамистин. Также не менее важен правильный уход за ротовой и носовой полостью, именно они часто являются путями проникновения инфекций внутрь. И, конечно, любое заболевание, от ангины до кариеса должно быть вылечено и не являться носителем болезнетворных микроорганизмов.
В приложенном видео Вы можете узнать об абцессе.
Вскрытие абсцесса в 98% случаев процедура обязательная. Лучше, если она будет проводиться специалистами и с соблюдением санитарных норм. Своевременное лечение поможет избежать тяжелых последствий.
источник
Послеоперационный рубец традиционно считается косметическим дефектом, однако, его основная опасность кроется вовсе не во внешнем виде, а в структурных изменениях кожи. Фиброзная ткань, из которой состоит шрам, по своим свойствам отличается от здоровой эпителиальной или мышечной ткани. Волокна фибрина жестко спрессованы между собой, не имеют кровеносных сосудов и содержат мало живых клеток (в застарелых рубцах их вообще не удается обнаружить).
Послеоперационные рубцы чешутся на этапе заживления, а затем становятся менее эластичными, чем здоровая кожа – вот основная причина, по которой пациенты хотят избавиться от этого дефекта.
Около 80% пострадавших жалуется на дискомфорт при заживлении шрама, и еще более 60% сталкиваются с нарушением сократительной способности мышц или с натяжением кожи из-за рубца в первые 5 лет после операции. Лечение шрама от операции помогает убрать эти симптомы, а заодно и избавиться от эстетического изъяна.
При полостных операциях для соединения раневой поверхности применяют не только заметные внешние швы, но и невидимые внутренние. Одна из распространенных причин гипертрофии соединительной ткани в области оперативного вмешательства – это воспалительный процесс, который касается одного или обоих швов.
Интересно! Внутренний шов может воспаляться отдельно от внешнего, в этом случае пациент чувствует боль, но не наблюдает таких явных поверхностных изменений, как покраснение или отечность.
Для профилактики нагноения важно выполнять санацию шва не реже, чем дважды в сутки и каждый раз после принятия душа. Правила ухода за послеоперационными рубцами различаются в зависимости от места расположения, но во всех случаях нельзя:
- распаривать рубец компрессами;
- принимать горячую ванну или ходить в баню в первые 3 недели после операции;
- тереть или чесать рубец, использовать скрабы или жесткую мочалку;
- применять жесткие антисептики, обрабатывать поверхность концентрированным йодом или спиртом.
Эти рекомендации служат профилактикой рубцевания. Предотвратить фиброз гораздо проще, чем избавиться от него. После хирургического вмешательства шрам проходит несколько фаз развития, на каждой из которых есть свои нюансы лечения.
Нормальная реакция организма на механическую травму (операцию) – это воспаление, при котором происходит интенсивное кровоснабжение поврежденного участка кожи, появляется отечность и гиперемия. Для закрытия раневой поверхности образуются волокна фибрина, поначалу эластичные и мягкие, пронизанные кровеносными сосудами. Воспаление в норме продолжается 1-2 суток, но конкретные сроки зависят от типа хирургического вмешательства и от индивидуальных особенностей пациента. Терапевтические мероприятия и постоперационный уход на этом этапе обычно проводится в стационарном отделении. Лечение заключается в подавлении воспалительного процесса с помощью системных и местных препаратов. На этом этапе можно удалить шрам с помощью иммуносупрессоров, которые вводятся непосредственно в ткани рядом с рубцом (есть врачи, не согласные с этим методом).
Затем фибропласты синтезируют большое количество коллагена, волокна фиброзной ткани уплотняются, кровеносных сосудов в рубце становится чуть меньше. По мере угасания воспалительного процесса уменьшается отечность, спадает гиперемия, затихает боль и усиливается зуд. Зуд вызван интенсивной регенерацией ткани, избавиться от этого симптома помогают мази с успокаивающими компонентами. Для лечения применяют Контрактубекс, Солкосерил (особенно, если рана на слизистой), Дерматикс, Медерма, Ферменкол и аналоги. Мазать заживающую кожу необходимо не реже 2 раз в сутки, причем обязательно применять лекарство на ночь. Мази – это наиболее безопасный способ удалить рубец.
На этом этапе шрам приобретает специфические для своего вида черты. Гипертрофическое образование начинает возвышаться над уровнем кожи, атрофическое – западать, а коллоидное становится глянцевым и выпуклым. Постепенное выцветание шрама связано с отмиранием капилляров внутри соединительной ткани. При этом окраска рубца меняется с алой на более темную, а затем – на бледную или пигментированную в коричневый цвет. Обычно гипертрофические рубцы отличаются от основного цвета кожи в светлую или в темную сторону на 1-6 тонов, атрофические – бледнее на несколько тонов, а келоидные имеют характерный розовато-красный оттенок. Эстетическая медицина помогает избавиться от всех видов шрамов и удалить любые по площади и глубине дефекты.
При старении рубца, если с момента операции прошло меньше 6 месяцев, можно использовать только мази. Помимо уже упомянутых препаратов, хорошие отзывы заслужили:
- Зерадерм Ультра;
- Спенко (в виде пластырей);
- Кело – кот.
Мази для быстрой регенерации делятся на 2 группы, одни содержат гепарин (например, Контрактубекс), другие имеют в своем составе силикон (например, Кело-кот). Первые способствуют смягчению фиброзной ткани, а вторые покрывают кожу защитной пленкой, которая нормализует синтез коллагена и за счет этого уменьшает ригидность рубца. По согласованию с врачом можно не просто мазать состав на область повреждения, а наносить его под повязку. Этот метод, судя по отзывам пациентов, помогает быстрее избавиться от гипертрофических рубцов и служит профилактикой роста келоидных образований.
Чем старше рубец, тем меньше вероятность, что местные средства дадут результат. Мазать шрамы, которым больше 5 лет – уже бесполезно.
Совет! Лечение послеоперационных рубцов будет во много раз эффективнее, если пользоваться советами пластического хирурга, дерматолога или косметолога с медицинским образованием.
Спустя 6 месяцев в фиброзной ткани практически не остается сосудов или нервных окончаний, цвет рубца окончательно становится бледным.
Так как в старых рубцах практически нет живых клеток, можно безопасно шлифовать их или использовать другие агрессивные методы, помогающие убрать дефект. Несколько известных и проверенных способов для удаления застарелых послеоперационных шрамов:
- дермобразия;
- хирургическое иссечение;
- химический пилинг;
- воздействие слабого потока рентгеновских лучей;
- лазерная шлифовка;
- криодеструкция.
О некоторых из них стоит поговорить подробнее, ведь многие пациенты имеют слабое представление об этих процедурах.
Совет! Лучше и безопаснее всего проводить удаление послеоперационного шрама не в обычном салоне, а в специализированной клинике эстетической медицины. Профессионал сможет аккуратно и без осложнений убрать дефект.
Процедура, при которой шлифуют поверхность кожного покрова и убирают излишки соединительной ткани. Благодаря этому выравнивается рельеф. Способ особенно быстро помогает избавиться от гипертрофических рубцов. Есть несколько вариантов дермобразии:
- алмазная, при которой используется алмазная крошка;
- микродермобразия, при которой применяется поток микрогранул;
- лазерная, проходящая с применением лазерного луча;
- механическая, которая проводится с использованием фрезы.
Фрезеровальный станок имеет насадку с мелкой сеткой, которая проходит по поверхности кожи и убирает выступающие части. Местная анестезия помогает избавиться от боли во время шлифовки, а отечность проходит спустя 3-4 дня.
Внимание! У метода есть противопоказания, его нельзя применять при кожных болезнях.
Еще одна модная новинка в сфере косметологии – это криодеструкция. За счет низкой температуры происходит резкий спазм сосудов в здоровых тканях, окружающих рубец. В качестве катализатора регенерации выступает жидкий азот, который не провоцирует обморожения, а запускает процессы заживления.
У этой процедуры много противников. Некоторые дерматологи считают, что криодеструкция не помогает избавиться от келоидных и гипертрофических шрамов, а приводит к увеличению площади фиброзной ткани.
Факт! Достоверные исследования на тему клинической эффективности этого метода не проводились, есть отзывы тех, кому воздействие азота помогло убрать рубцы, и тех, кто остался недоволен или получил осложнения.
С помощью рентгена проводят облучение выбранной зоны, по мнению некоторых дерматологов это оказывает терапевтический эффект и помогает устранить фиброзное образование. Минусом процедуры является то, что у 25-30% пациентов остается гиперпигментированная полоса, убрать которую очень сложно.
Иссечение лазером пользуется спросом из-за его очевидной эффективности против всех шрамов, кроме коллоидных. У ряда пациентов коллоидные шрамы после воздействия лазера не уменьшаются, а увеличиваются в объеме расползаются на еще большую площадь.
Консультация компетентного специалиста по эстетической медицине поможет взвесить все плюсы и минусы методов и подобрать такой, который поможет с минимальным ущербом удалить шрам.
Прежде чем пытаться убрать дефект радикальными методами, стоит попробовать медикаментозное лечение. Фибрин не растворяется в водных растворах, но способен смягчаться и разрушаться под действием стероидных лекарств. Препараты подбираются только лечащим врачом, а инъекции проходят только под наблюдением. Для удаления послеоперационных дефектов используют медикаменты, в которых содержатся аналоги гормонов коры надпочечников.
Ряд специалистов использует также инъекции иммуносупрессоров и даже цитостатиков. Доказано, что препараты, подавляющие активность фибропластов (клеток, синтезирующих волокна фибрина) помогают избежать рубцевания ткани. С помощью коррекции работы иммунной системы можно убрать рубец только на начальном этапе формирования, спустя 5-6 месяцев после операции этот вид терапии уже не актуален. Стероиды можно использовать и для старых шрамов тоже.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
источник
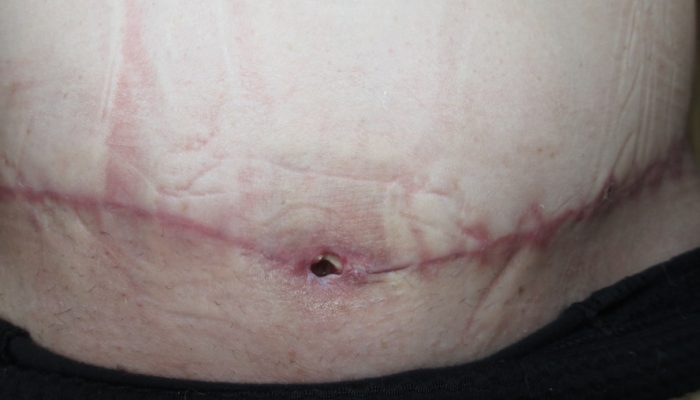
Большинство оперативных вмешательств оканчиваются благополучно: после наложения швов ткани постепенно заживают, и на теле в результате остается лишь небольшой рубец. Но иногда в этом процессе что-то идет не так, и может появиться лигатурный свищ.
Термин «лигатурный свищ» используется медиками для обозначения патологического хода, сформировавшегося в области наложенного шовного материала, который, в свою очередь, использовался для скрепления (сшивания) тканей в месте проведения оперативного вмешательства. Подобное нарушение сопровождается развитием воспалительного процесса и нагноением. Среди всех возможных осложнений после операций лигатурный свищ считается одним из наиболее распространенных — подобная проблема фиксируется у 5% пациентов, перенесших всевозможные хирургические вмешательства.
Наиболее часто лигатурный ход появляется после манипуляций на полых органах, локализованных в брюшной полости либо в области малого таза, так как риск проникновения инфекции при таких операциях наиболее высок. Свищ бывает исключительно поверхностным, но иногда он образуется на довольно-таки значительной глубине.
Медики уверяют, что основная причина формирования лигатурного свища кроется в попытке организма отторгнуть инородное тело, представленное нитью, которую хирург использовал для ушивания тканей, разрезанных во время операции. Наиболее часто патологические процессы такого рода происходят после применения шелковых нитей, на порядок реже виновниками становится лавсановый либо капроновый материал. Встречаются данные о том, что абсцесс может сформироваться и при применении кетгута, хоть он и является рассасывающейся нитью. При этом викриловые либо проленовые нити практически неспособны стать причиной воспалительного процесса.
Что касается факторов, способных спровоцировать формирование лигатурного свища, среди них можно выделить:
- Внедрение инфекции. Такое развитие событий возможно, если патогенные микроорганизмы проникают к шовному материалу по причине воспаления раны, оставшейся после операции. Инфекция может распространиться из-за недостаточной стерильности операционного поля либо используемых инструментов. Также ее может спровоцировать недостаточное соблюдение пациентом врачебных рекомендаций, случайное присоединение так называемой больничной инфекции либо существенное снижение защитных сил организма (истощение и пр.). В редких случаях инфекционные агенты попадают в организм уже находясь на нити, если медики нарушили правила стерильности.
Вне зависимости от причины своего формирования свищ способен надолго нарушить трудоспособность пациента, утяжеляя течение основного недуга.
Если шов нормально заживает, вокруг нитей постепенно формируются клетки рубцовой соединительной ткани, шовный материал окружает как будто бы капсула.
Особенности лигатурных свищей:
- Они могут формироваться с равной долей вероятности при ушивании поверхностных тканей (к примеру, на ноге или руке) либо в глубине раны (при операциях на брюшине или органах таза).
- Глубоко локализованные лигатурные ходы могут вовлечь внутренние органы в гнойно-воспалительный процесс.
- Они могут появляться спустя годы, месяцы или недели после выполненного вмешательства.
- Могут протекать с различной симптоматикой.
Если нить самостоятельно выходит наружу либо ее удаляют оперативным путем, причина воспалительного процесса исчезает, свищ в результате этого успешно закрывается. Однако, если же этого не происходит, воспаление постоянно рецидивирует и может осложниться присоединением вторичной инфекции. Но даже при успешном отторжении нити может случиться нагноение раны.
Формирование абсцесса может произойти после успешной выписки пациента из больницы, даже спустя несколько лет. Патологический процесс может давать о себе знать локальными и общими нарушениями:
Если нить остается в ране, свищ может периодически закрываться и открываться. Но после благополучного удаления шовного материала ткани успешно заживают (при отсутствии осложнений).
Лигатурный свищ способен пройти сам по себе, но в некоторых ситуациях его формирование может окончиться возникновением достаточно серьезных осложнений:
При малейшем подозрении на развитие воспалительного процесса в области шва необходимо обращаться за медицинской помощью, даже если после операции прошло довольно-таки много времени.
Обычно при поверхностных свищевых ходах не возникает никаких затруднений в их диагностике. Для этого достаточно лишь врачебного осмотра в условиях перевязочного кабинета. Сразу же после исследования свищевого хода врач может даже извлечь лигатуру. Но если свищевой ход является извитым или не типично расположенным, могут потребоваться дополнительные методики исследований.
Чтобы определить четкую локализацию свища, наличие либо отсутствие осложнений, осуществляется УЗИ.
При формировании свищевого хода в области брюшины возникает необходимость выполнения фистулографии. Такое исследование позволяет выяснить глубину и особенности формы образовавшегося хода. Специалист вводит контрастное вещество в полость свища, после чего осуществляет несколько рентгенологических снимков в различных проекциях. Также с этой целью может применяться методика УЗИ.
Чаще всего справиться с лигатурным свищем удается лишь путем оперативного вмешательства. Без помощи хирургов точно не обойтись, если патологический ход существует в течение продолжительного времени. Параллельно с оперативным удалением лигатуры осуществляется лекарственное лечение. Лишь иногда врачи могут попробовать обойтись лишь методиками консервативной терапии.
Для терапии лигатурного свища могут использоваться различные группы медикаментов:
- Местные антисептические препараты. Обычно предпочтение отдают водорастворимым мазям, к примеру, Левосину, Левомеколю либо Тримистану, а также мелкодисперсным порошкам, в частности, Банеоцину и Гентаксану. Мазевые средства на жировой основе (например, известная мазь Вишневского) могут затруднять отток гноя, так что их применение не рекомендовано, особенно, при наличии значительного объема гнойных выделений.
- Антибактериальные медикаменты. Предпочтение отдают лекарствам с широким спектром действия: ампициллину или цефтриаксону.
- Ферменты для устранения омертвевших тканей. С этой целью обычно используют трипсин.
Медикаменты необходимо вводить внутрь свищевого хода, а также распространять по тканям, находящимся около раны, несколько раз в день. Параллельно могут использоваться методики физиотерапевтического воздействия, в частности: кварцевание либо УВЧ-терапия.
Для устранения лигатурного свища врачи обычно проводят классическое вмешательство, состоящее из нескольких этапов:
- Обрабатывают операционное поле антисептиком (обычно применяется йодная настойка).
- Обезболивают проблемный участок инъекциями Лидокаина либо Новокаина.
- Вводят в свищевой ход специальный краситель для полноценного обследования.
- Рассекают образовавшийся свищ и устраняют шовный материал.
- Осуществляют ревизию рядом расположенных тканей.
- Останавливают кровотечение при помощи электрокоагуляции либо перекиси.
- Проводят тщательную санацию раны с применением антисептиков.
- Закрывают рану швами и устанавливают активный дренаж.
Грамотная операция с полноценной санацией раны позволяет избежать серьезных осложнений. Выжидательная тактика в случае с лигатурным свищом является совершенно неоправданной.
В большинстве случаев при формировании лигатурного свища прогноз является благоприятным для жизни пациента и сравнительно благоприятным для его выздоровления. Как правило, такое осложнение оканчивается благополучным излечением, хоть и может требовать повторного проведения оперативного вмешательства.
Однако примерно в 60—65% случаев медикам удается устранить шовный материал без операции. Но даже в таком случае лигатурный свищ может рецидивировать.
Основные меры профилактики лигатурного свища состоят в:
- Грамотной и тщательной организации стерильности во время оперативных вмешательств.
- Правильной подготовке шовного материала.
- Применении того шовного материала, который крайне редко вызывает осложнения.
- Выполнении адекватной антибиотикотерапии после вмешательства хирургов.
- Соблюдении больными всех рекомендаций доктора и своевременном посещении больницы для осмотров после операции.
Медики уверяют, что нет на 100% эффективных методов профилактики появления лигатурных свищей, ведь даже при абсолютной стерильности есть риск попадания инфекционных агентов в операционную рану. А предугадать и предупредить возможное отторжение шовного материала и вовсе невозможно.
источник
Любое хирургическое вмешательство (плановое или экстренное) является стрессом для организма, в ответ на который на оперируемом участке запускаются различные реакции. Тогда на коже в месте разреза остается рубец. Чем масштабнее была операция, тем более выраженным может быть шрам, длительнее и сложнее заживление.
Кроме того, данный процесс зависит от индивидуальных особенностей организма, а особенно, кровоснабжения кожи. Чтобы рана без проблем зажила, а после нее остался еле заметный след, нужно соблюдать правила ухода.
Пациент должен научиться отличать виды шрамов, чтобы вместе с врачом подобрать наиболее подходящие средства для ускорения регенерации и купирования неприятных симптомов. Если человек не соблюдает эти правила, то повышается риск появления осложнений послеоперационных рубцов.
Регенерация раны после операции – это сложный и длительный процесс, который занимает около 12 месяцев. По происшествии этого времени зрелый рубец продолжает изменяться, но очень медленно и малозаметно.
Хирурги выделяют 4 стадии заживления послеоперационной раны:
- Воспаление и эпителизация. Этот этап длится 7 – 10 дней. Воспаление постепенно уменьшается, края раны срастаются, шрам еще отсутствует. На этом этапе важно правильно ухаживать за поврежденным участком, чтобы сформировался аккуратные малозаметный рубец;
- Формирование «молодого рубца» (10 – 30 день после операции). На поврежденном участке активно образуются волокна коллагена и эластина. Появляется шрам ярко-красного цвета, что обусловлено повышенным кровоснабжением области разреза. Ткани коллагена еще не прочные, они легко растягиваются, поэтому важно избежать повторной травматизации вследствие чрезмерных физических нагрузок;
- Образование зрелого шрама (30 – 90 день после операции). Волокна коллагена и эластина продолжают формироваться, они выстраиваются упорядоченно и ровно. Кровоснабжение на этом участке уменьшается, шрам бледнеет, становится более плотным. Пациент может выполнять привычную физическую деятельность. На этом этапе под воздействием неблагоприятных факторов могут сформироваться гипертрофические и келоидные шрамы;
- Окончательное заживление рубца (4 – 12 месяцев после операции). Происходит медленное созревание рубцовой ткани, из этого участка полностью исчезают сосуды, коллагеновые волокна создают плотную связку. Шрам становится более плотным и бледным.
На последней стадии врач проводит оценку рубца, чтобы предложить пациенту наиболее подходящие виды его коррекции.
Различают следующие виды шрамов:
- Нормотрофические – это нормальные рубцы, которые образуются, если процессы образования и расщепления рубцовой ткани согласованы. На вид это плоский дефект на коже светлого оттенка, которые имеет нормальную чувствительность и эластичность;
- Атрофические. Шрамы напоминают углубления, они неширокие и почти не отличаются от нормотрофических. Они формируются в том случае, если на участке разреза вырабатывается мало коллагена, тогда процесс образования рубцовой ткани преобладает над ее образованием;
- Гипертрофические. Это выступающие над уровнем кожи, немного уплотненные тяжи. Размеры дефекта соответствуют предшествующему разрезу. Они возникают, если на участке повреждения вырабатывается слишком много коллагена, излишки которого не успевают рассасываться. Гипертрофические рубцы образуются, если процесс регенерации нарушается (воспаление или растяжение незрелого шрама). Они могут разглаживаться через 1 – 1.5 года после операции, но это происходит не всегда;
- Келоидные. Это наиболее неблагоприятный вариант развития событий. Такие шрамы выступают над остальной кожей, имеют розовый или белесый оттенок, их консистенция упругая, поверхность неровная, морщинистая.
Важно определить вид рубца, чтобы подобрать наиболее подходящие методы его коррекции.
В основе образования келоидов лежит извращенная реакция регенерации в ответ на разрез. Обычно такой дефект появляется вследствие пониженного общего и тканевого иммунитета.
Келоиды формируются на участках со слабым кровообращением, а также в случае глубокого оперативного вмешательства. Келоидные шрамы плотные, упругие с неровной, гладкой и блестящей поверхностью. Они значительно выступают над уровнем кожи. Иногда они очень похожи на бородавки.
Во время их роста человек чувствует зуд, жжение, боль. Так как развитие келоидов не прекращается, объем его наружной части может быть в несколько раз больше внутренней. Такие дефекты не способны к самостоятельному регрессу.
Из-за способности келоида к росту, средства и методы для их удаления нужно выбирать очень аккуратно. Лучше всего проконсультироваться с квалифицированным специалистом.
В стационаре за раной ухаживает медперсонал. Поврежденный участок регулярно обрабатывают антисептиком, меняют повязку. После выписки пациент должен будет выполнять все эти действия самостоятельно.
Чтобы ускорить заживление и поспособствовать формированию малозаметного рубца, человек должен соблюдать рекомендации врача по вопросу ухода за раной.
Чаще всего пациента выписывают после того, как швы или скрепки сняты. При использовании саморассасывающегося материала снимать швы не нужно, так как они самостоятельно исчезают через 8 недель.
Для этой цели можно использовать перекись водорода, зеленку, йод или более современные средства, например, Хлоргексидин или Мирамистин. Область шва нужно постоянно защищать от загрязнений и влаги.
Мыть этот участок можно теплой кипяченой водой с антибактериальным мылом, тереть его мочалкой категорически запрещено. Затем поврежденное место просушивают мягким полотенцем и обрабатывают.
Помыться можно в душе, но не дольше 10 минут, а после водных процедур поврежденную область нужно просушить. Если отделяемое из раны увеличилось, ее края разошлись, кожа покраснела и припухла, то нужно срочно обратиться к врачу.
Существует много способов удаления послеоперационных рубцов. Для этого на ранней стадии (после заживления раны) нужно применять специальные наружные средства.
Дополнить терапию в домашних условиях можно эффективными народными средствами. В более тяжелых случаях для коррекции дефекта применяют различные косметологические и хирургические процедуры.
После хирургического вмешательства, можно использовать следующие популярные средства от рубцов и шрамов после операции:
- Келофибраза–это крем, содержащий мочевину, которая растворяет ткани, а также гепарина, разжижающего кровь и обладающего противовоспалительным действием. Этот препарат применяют для лечения незрелых шрамов;
- Контрактубекс на основе экстракта лука, гепарина и аллантоина. Этот гель купирует воспаление, размягчает рубцовую ткань, снимает симптомы аллергии. Также средство ускоряет процесс регенерации, повышает способность тканей связывать воду;
- Кело-кот с силиконом и полисилоксаном в составе выпускается в форме геля и спрея. После нанесения средства на поврежденном участке образуется пленка, которая предупреждает дальнейшее разрастание рубцовой ткани. Этот препарат увлажняет кожу, избавляет от чувства стянутости, устраняет зуд;
- Дерматикс на основе диоксида кремния и полисилоксана обладает таким же действием, как предыдущий препарат;
- Скарсгард крем содержит силикон, гидрокортизон и токоферол. Он увлажняет, размягчает кожу, купирует воспаление;
- Ферменкол гель содержит ферменты, которые расщепляют коллагеновые волокна. Применяется для лечения свежих и старых рубцов;
- Клирвин состоит из натуральных компонентов. Аюрведическая мазь проникает глубоко в кожу, запуская процессы регенерации;
- Mepiderm – это противорубцовый силиконовый пластырь, который сочетается с компрессионным слоем. Достаточно снять защитный слой с приспособления, приклеить его на шрам, чтобы процесс его рассасывания запустился. Перед применением пластыря кожу нужно протереть лосьоном, подсушить и желательно удалить волоски.
Применять крема и мази для рассасывания рубцов и шрамов после операции достаточно просто. Для этого небольшое количество средства наносят на область рубца и втирают легкими движениями, пока она впитается.
Также при лечении шрама большой популярностью пользуются антисептические наружные мази для заживления шрамов и рубцов после операции. К таковым относят:
Эти средства ускоряют заживление, уничтожают патогенные микроорганизмы, купируют воспаление.
В домашних условиях улучшить состояние поврежденного участка кожи, сгладить и уменьшить рубцы помогут эффективные народные средства:
- Эфирные масла, например, чайного дерева, розмарина, розы, камфоры, апельсина, лаванды, ускоряют регенерацию шрама, питают кожу. Для этого масла смешивают или применяют по отдельности;
- Удалите шелуху с семечек дыни, тыквы, арбуза, измельчите их, смешайте в равных пропорциях. Нанесите смесь на поврежденный участок, накройте кусочком марли, закрепите пластырем. Это средство богато на эфирные масла и антиоксиданты;
- Смешайте гороховую муку со свежим молоком. Чтобы получилась пастообразная масса. Нанесите тесто на участок шрама и оставьте на срок от 60 минут, чтобы кожа стянулась;
- Приложите к заживающей ране лист капусты, предварительно отбив ее, чтобы вышел сок. Зафиксируйте лист марлей или бинтом перед сном, а утром снимите. Это средство обладает противовоспалительным и ранозаживляющим действием;
- Растопите немного пчелиного воска, нанесите на область рубца. Это средство уменьшает отек, воспаление, сглаживает неровности кожи;
- Масло оливок и кунжута периодически наносят на поврежденный участок. Растительные масла питают, увлажняют кожу, стягивают ее, выравнивают, осветляют.
Не стоит надеяться, что вышеописанные средства помогут устранить шрамы, их применяют только в дополнение к аптечным препаратам. Они будут эффективны только при лечении свежих рубцов.
Если вышеописанные способы не помогают сделать шрам малозаметным, то следует посетить дерматокосметолога, который поможет выбрать подходящий метод коррекции. Избавиться от шрама после операции помогут следующие методики:
- Мезотерапия – это инъекции гиалуроновой кислоты, витаминов и ферментов в участок возле шрама. По отзывам, эффективность этого метода не очень высокая;
- Введение глюкокортикоидов в шрам. Во время процедуры в рубец вводят препарат на основе глюкокортикоидных гормонов, например, Триамцинолона ацетат, Гидрокортизона суспензия. После проникновения в рубцовую ткань лекарственное средство купирует воспаление, останавливает рост соединительной ткани, как следствие, размеры шрама уменьшаются. Этот метод подходит для лечения гипертрофических шрамов и келоидов;
- Пилинги. Для коррекции рубца проводят микродермабразию (чистка с помощью мелких абразивных частичек) или химический пилинг. Во время сеанса проводится отшелушивание верхних слоев эпидермиса, тогда на их месте появляется новая кожа;
- Криотерапия. На поврежденный участок воздействуют жидким азотом, это приводит к тому, что рубцовая ткань отмирает, а на ее месте появляется новая кожа. Чтобы сделать шрам максимально незаметным, может понадобиться несколько сеансов. После процедуры существует риск инфицирования влажной раны;
- Лазерная шлифовка – это воздействие на шрам лазерного луча, после чего появляется микроожог, который замещается здоровой кожей. Чтобы добиться максимального эффекта, может понадобиться несколько сеансов. Повреждение заживает под корочкой, поэтому риск проникновения инфекции минимальный;
- Пластическую операцию проводят, если рубец большой, старый, является гипертрофическим или келоидным. Существует несколько способов хирургической коррекции: иссечение шрама и наложение косметических швов или закрытие дефекта лоскутом собственной ткани.
Свищем называют патологический ход, который окружен воспалительным инфильтратом. Обычно он размещен возле нерассасывающейся нити, которая применялась для ушивания краев послеоперационной раны. Этот канал внутри выстлан эпителием, через него выделяется серозно-гнойное отделяемое.
Чаще всего подобную реакцию вызывают шелковые, лавсановые и капроновые нити. Медики выделяют несколько факторов, которые провоцируют появление свища:
- Проникновение в область шва патогенных микроорганизмов;
- Иммунное отторжение хирургического материала;
- Случайное прошивание полого органа.
При непереносимости нитей специалист снимет швы и заменит их гипоаллергенными. При появлении лигатурного свища послеоперационного рубца в рамках лечения необходимо пропить курс антибиотиков и противовоспалительных препаратов. Также показан витаминно-минеральный комплекс. Кроме того, важно регулярно обрабатывать рану антисептиком.
Инфильтрат выглядит как уплотнение в области послеоперационного рубца. Как правило, он возникает на фоне ослабления иммунитета. Это осложнение проявляется покраснением, болью, зудом на участке раны, повышением температуры, общей слабостью. В некоторых случаях появляется припухлость на поврежденном месте.
Инфильтрат послеоперационного рубца может появится по таким причинам:
- Инфицирование раны;
- Ослабление иммунитета;
- Повреждение жировой клетчатки во время операции;
- Хронические патологии;
- Отторжение организмом хирургических нитей;
- Некорректное проведение дренирования раны, например, у пациентов с избыточным весом.
А это очень опасное осложнение, которое угрожает жизни пациента. Для остановки воспалительной реакции врачи могут применять противовоспалительные и обезболивающие препараты, а также физиотерапию.
Серома – это распространенное осложнение после операции. На участке, где срастаются капилляры скапливается лимфатическая жидкость и появляется отек. Тогда из шрама начинает выделяться желтоватая жидкость с неприятным ароматом.
Медики выделили несколько факторов, которые могут привести к образованию серомы под кожей:
- Лимфатические капилляры;
- Воспаление травмированных тканей;
- Повышенное давление;
- Избыточный вес;
- Пожилой возраст;
- Сахарный диабет.
Игнорировать проблему не стоит, ведь существует риск некроза кожного лоскута или сепсиса (заражение крови). Для лечения может применяться вакуумная аспирация – это процедура, во время которой патологическую жидкость отсасывают специальным аппаратом. Также для этой цели врачи могут провести дренаж.
После операции на матке, например, кесарево сечение, существует риск патологического разрастания эндометрия (внутренний слой матки). Во время рассечения стенки органа на нем образуется рубец. Нередко во время хирургического вмешательства небольшие части эндометрия внедряются в края раны, тогда развивается заболевание.
Эндометрий может разрастаться возле маточного шрама, поражать абдоминальный шов (расположенный на передней брюшной стенке), а также клетки эндометрия могут распространяться по телу матки из рубца. Эндометриоз проявляется:
- Болью на участке шва;
- Вагинальными выделениями коричневого цвета;
- Узелками и кистами в области шрама.
При появлении подобных признаков нужно посетить гинеколога, который проведет диагностику и составит план терапии.
Гранулема выглядит как небольшой узелок, который постепенно увеличивается в размере и выступает над кожей. Зрелое образование может быть довольно темным, и иметь шероховатую поверхность.
Как правило, гранулема формируется на участке наложения шва. Основные причины образования гранулем:
- Применение нерассасывающихся хирургических нитей;
- Несвоевременное удаление швов;
- Нагноение шрама или шовного материала;
- Расхождение швов после операции.
Как правило, для ее устранения проводят операцию по удалению патологического образования. Потом рану промывают и повторно накладывают швы. Чтобы избежать рецидива, пациент должен соблюдать рекомендации врача по вопросу ухода за вторичными швами.
Полость, расположенная в области шрама, которая заполнена гнойным содержимым называется абсцессом. Тогда на поврежденном участке появляется покраснение, отечность, боль. Кроме того, пациент страдает от головной боли, повышения температуры тела, слабости.
Абсцесс возникает при попадании в ткани шрама гноеродных микробов, например, стафилококки, кишечная, синегнойная палочка, протей, клостридии. Микроорганизмы могут проникать в область рубца по кровеносным или лимфатическим сосудам.
Медики выделили основные факторы, провоцирующие развитие абсцесса послеоперационного рубца:
- Очаги хронических инфекций (ангина, фарингит, синусит и т. д.);
- Сахарный диабет;
- Заболевания органов ЖКТ, которые протекают длительное время;
- Нарушения кровообращения и обменных процессов.
На начальной стадии назначается консервативное противовоспалительное лечение и УВЧ. Если абсцесс уже сформировался, то полость вскрывают, а потом дренируют.
Если рубец плохо заживает, он красный, воспаленный и болит, то это может быть вызвано такими причинами:
- Проникновение инфекции;
- Повторное повреждение шрама;
- Повышенная влажность и отсутствие доступа воздуха и т. д.
Проводите манипуляции аккуратно, чтобы не повредить шрам. После приема душа просушите его, а потом обработайте антисептиком. Еще одна проблема, которая может возникнуть во время заживления послеоперационного рубца – это зуд.
При возникновении подобных симптомов следует посетить врача, он точно выявит причину дискомфорта и подскажет, как вам действовать.
Существуют также внутренние рубцы после операции, которые являются наиболее коварными и непредсказуемыми. Они представляют собой спайки, которые могут соединять внутренние органы, расположенные рядом.
При появлении такого шрама на лице у прооперированного затрудняется мимика, а также возникает сильная боль при попытке выражать свои эмоции с помощью мышц лица. Как видите, рубцы после операции – это неизбежное явление.
Для этого нужно ежедневно обрабатывать ранку антисептиками. Для обработки молодого рубца рекомендуется использовать антисептические мази, пластыри. Затем следует применять наружные средства с рассасывающим эффектом.
Эти меры помогут сделать шрам аккуратным и малозаметным. Если процесс регенерации тканей нарушился и появился некрасивый гипертрофический или келоидный рубец, то пациент может обратиться к дерматокосметологу, специалист оценит его состояние и поможет подобрать наиболее подходящую процедуру. При возникновении осложнений на стадии заживания шрама, обратитесь к врачу.
Виктор Системов — эксперт сайта 1Travmpunkt
источник
Мало кому удается прожить всю жизнь, не заполучив ни одного шрама. А самый первый из них – от БЦЖ – мы приобретаем почти сразу после рождения. Дальше все будет зависеть от везения и личной истории: травмы, аппендицит, кесарево, пластические операции… те или иные следы на нашем лице или теле останутся неизбежно.
Обычно они благополучно заживают и не доставляют особых хлопот. Но иногда что-то идет не так и послеоперационный рубец воспаляется – это может произойти как с молодыми, так и со старыми шрамами, как на начальном этапе их формирования, так и многие месяцы и годы спустя. Почему случаются такие проблемы и что делать тем, кто с ними столкнулся? Опасно ли это? Можно ли обойтись консервативными методами или понадобится повторная операция? TecRussia.ru разбирает причины и варианты лечения:
Самая вероятная причина воспаления молодого рубца – попадание в рану инфекции. Если верить медицинской статистике, при операциях на брюшной полости это случается у 5-35 человек из каждой сотни пациентов. Вероятность такого развития событий будет ниже при менее объемных вмешательствах, но намного выше при бытовых, производственных и иных подобных травмах, когда поврежденный участок изначально нестерилен.
Также, инфицирование может произойти и гематогенно – то есть с током крови из очагов хронического воспаления, таких как миндалины, пазухи носа и даже кариозные зубы. Кроме того, иногда вина лежит на хирурге, который не обеспечил должный уровень асептики в операционной. Симптоматика во всех случаях примерно одинаковая:
- шов продолжает болеть даже спустя 3-5 суток после операции;
- сама рана и кожа вокруг нее красная, отечная, горячая;
- появляются признаки общей интоксикации – температура, головная боль, слабость;
- в крови появляются признаки воспаления: ускоряется СОЭ, повышается количество лейкоцитов.
Инфекция может попасть в любой формирующийся рубец на стадии эпителизации – будь это крупный послеоперационный шов или крошечный след от БЦЖ. Подобное состояние требует немедленного вмешательства врача:
- В качестве базового способа лечения обычно используют антибиотики, которые вводят однократно перед операцией или сразу после нее.
- Если это не помогает, и шрам воспаляется еще сильнее (при ранней выписке это может случиться и дома), первое, что нужно сделать – немедленно обратиться к хирургу. Возможно, он ограничится назначением дополнительного курса антибиотиков в таблетках или инъекциях и обработкой раневой поверхности антисептиками.
- Если гнойный процесс зашел достаточно далеко, то рану раскрывают, удаляют гной и тщательно промывают. Возможно, после этого ее не зашьют наглухо, а оставят дренаж – трубку или резинку, которая не позволит краям закрыться, чтобы образующийся гной мог свободно вытекать наружу. Конкретные действия будут зависеть от состояния шва и индивидуальных особенностей организма пациента.
Еще один неприятный сценарий: послеоперационная рана вроде бы зажила нормально, пациент благополучно покинул стены клиники, а через несколько дней – или месяцев, а иногда даже лет – участок рубца краснеет и отекает, на нем формируется гранулема (ограниченное воспаление). Через некоторое время она прорывается, а внутри оказывается гной, или сукровица, которые постоянно подтекают из образовавшейся полости.
Такая патология называется лигатурный свищ и случается, когда организм отторгает наложенный шовный материал из-за индивидуальной непереносимости либо потому, что сами хирургические нити оказались источником загрязнения или болезнетворных бактерий. Обычно эта реакция происходит в течение первой недели, особенно при попадании инфекции, но может проявиться и на старых рубцах. Известны даже случаи, когда осложнение данного типа возникало спустя почти 35 лет после операции!
Оптимальным для пациента будет ситуация, когда шовный материал, ставший причиной появления лигатурного свища, отторгается из раны, после чего состояние шрама, как правило, нормализуется (в т.ч. внешне) и больше не доставляет проблем. Но бывает и так, что воспаление переходит в хроническое, а если первоначальный операционный разрез проходил вблизи брюшной полости – оно может распространиться на внутренние органы. Здесь не обойтись без помощи хирурга:
- В неосложненных случаях врач назначает средства, которые ускоряют «прорыв» свища: примочки с гипертоническим раствором, ферментными препаратами, либо ихтиоловую мазь и ей подобные. После того как гранулема вскрывается, часто становится видна лигатура – ее удаляют пинцетом. Затем рану обрабатывают антисептиками до полного заживления. Иногда весь этот процесс укладывается в несколько дней, но иногда раскрытия приходится ждать недели и даже месяцы.
- В тех случаях, когда лигатурное воспаление рубца усугубляется и начинает влиять на общее состояние пациента – повышается температура, появляются изменения в составе крови – нужна срочная госпитализация. В стационаре свищ вскрывают и пытаются извлечь проблемные хирургические нити.
- В более сложных случаях гнойный участок иссекают целиком, по краю здоровых тканей.
- Для повторного ушивания раны подбираются современные материалы, не вызывающие отторжения, но даже они, увы, не гарантируют полного выздоровления – согласно статистике, более чем у половины пациентов в течение следующих 2 – 5 лет возникает рецидив лигатурного свища.
Послеоперационный шрам «созревает» в течение 1 года – в норме за это время на месте разреза формируется ровная тонкая полоска соединительной ткани. Если ее нарастает слишком много, возникает гипертрофический рубец – грубый, выступающий над поверхностью кожи. Если же разрастание настолько крупное, что выходит за пределы изначальной раны, оно называется келоид. И в том и другом случае внутри имеет место вялотекущее хроническое воспаление. Причины этих патологий могут быть различными, самые частые из них:
- наследственность;
- гормональная перестройка организма (пубертат, беременность);
- 1-я группа крови;
- темная кожа (4 – 6 фототип);
- трение и иные механические воздействия на шрам в период его созревания.
Визуально подобные отклонения становятся заметны примерно через 1-3 месяца после операции. Шов утолщается и уплотняется, начинает выступать над поверхностью, келоид в дополнение к этому порой активно чешется и болит.
По статистике такое патологическое рубцевание возникает у 1,5-4,5% пациентов. Основным способом борьбы с ним считается профилактика – именно поэтому пластические хирурги активно используют повязки и покрытия с силиконовым гелем. А вот при вмешательствах, выполняемых по состоянию здоровья, подобные меры безопасности часто упускаются. Тем не менее, специальные гипоаллергенные силиконовые пластыри и пластины рекомендуются всем без исключения пациентам, их целесообразно начинать использовать сразу после снятия швов.
Если этого оказывается недостаточно, терапию дополняют местными инъекциями стероидов, с помощью которых можно существенно замедлить и даже полностью остановить неконтролируемый рост соединительной ткани. По истечении года, когда шрам считается «зрелым», заметный эффект могут дать только механические воздействия: лазерная шлифовка либо хирургическое иссечение. Их в обязательном порядке сочетают с новым курсом профилактики и консервативного лечения, поскольку удаление келоида без применения дополнительных средств терапии в половине случаев приводит к рецидивам.
С любыми изменениями во внешнем виде или ощущениях, связанных с формирующимся шрамом, следует обращаться к хирургу. В идеале – к тому, который проводил операцию. Наиболее вероятные «виновники» проблемы и способ ее решения:
| Причина воспаления | Лечение |
| Инфицирование – возникает в течение первых нескольких дней после операции/травмы, проявляется характерным покраснением шрама и общим ухудшением самочувствия | Курс антибиотиков либо хирургическое вскрытие и очистка раны с повторным ушиванием |
| Лигатурный свищ – формируется только после наложения наружных или внутренних швов, чаще всего при использовании нерассасывающихся нитей. На рубце в результате образуется гранулема с гнойным содержимым | Вскрытие либо хирургическое удаление свища, наложение повторных швов из гипоаллергенных материалов |
| Разрастание соединительной ткани – формирование гипертрофического или келоидного шрама |
|
В случае со старым рубцом для определения точной причины проблемы могут понадобиться дополнительные исследования – УЗИ, биопсия и т.п.
источник