Флегмона подъязычной области (phlegmone regionis sublingualis, seu phlegmone sublingualis) и флегмона дна полости рта (phlegmone fundi cavi oris). Как показали клинические наблюдения, гнойные процессы в этой области развиваются в результате распространения инфекции из околоверхушечных тканей любого зуба нижней челюсти, что имеет место при острых, а чаще при хронических обострившихся перицементитах. Объясняется это как особенностями развития хронических околоверхушечных очагов, узурирующих иногда преимущественно язычную стенку, так и тонкостью язычных станок лунок нижних больших коренных зубов.
Флегмоны подъязычной области, так же как и флегмоны других отделов, возникают в ряде случаев после предшествовавшего острого гнойного периостита в результате прорыва гноя из поднадкостничного гнойника.
Нередко флегмонозный процесс подъязычной области сопутствует острому остеомиелиту альвеолярного отростка или тела нижней челюсти. Причиной флегмоны подъязычной области иногда является обострение воспалительного процесса при амфодонтозе (альвеолярной пиоррее), а также мелкие ранения десневого края (например, рыбной косточкой во время еды, зубочисткой, при снятии зубного камня), повреждения альвеолярного отростка при удалении зуба (надломы язычной стенки альвеолы) и др. В отдельных случаях флегмона подъязычной области возникает после предшествовавшего абсцесса языка в результате прорыва гнойного экссудата в соседние межмышечные промежутки.
Иногда гнойный процесс распространяется в подъязычную область из подчелюстного треугольника.
Границы: подъязычную область образуют мягкие ткани, ограниченные снизу челюстно-подъязычной мышцей или диафрагмой рта (m. mylohyoideus seu diaphragma oris), сверху—слизистой оболочкой рта, снаружи — внутренней поверхностью тела нижней челюсти, снутри (по средней линии тела) — подбородочно-язычной (m. genioglossus) и подбородочно-подъязычной (т. geniohyoideus) мышцами.
Позади заднего края челюстно-подъязычной мышцы, на уровне второго нижнего большого коренного зуба, подъязычная область широко сообщается с подчелюстным треугольником. Не только рыхлая клетчатка обоих пространств, но и вартонов проток, а часто даже дольки, подчелюстной слюнной железы, перегибаясь через задний край челюстно-подъязычной мышцы, проходят из подчелюстного треугольника в подъязычную область.
По этому пути нередко и распространяются из одного пространства в другое гнойные процессы.
Следует также иметь в виду, что между подбородочно-язычной и подбородочно-подъязычной мышцей имеются хорошо выраженные прослойки рыхлой соединительной ткани, чем и объясняется переход флегмон из подъязычного пространства одной стороны на другую, а также развитие гнойного процесса в межмышечном пространстве по средней линии и вовлечение в этот процесс клетчатки между мышцами основания языка.
При флегмоне, развивающейся в одной из подъязычных областей, припухлость приподнимает подъязычный валик и язык, отодвигает последний в здоровую сторону. Появляется постепенно увеличивающийся отек главным образом одной стороны языка.
При поражении обеих подъязычных областей подъязычные валики иногда настолько припухают, что достигают уровня режущих поверхностей передних зубов. Сглаживается, а чаще выбухает альвеолярно-язычная переходная складка; слизистая оболочка на поверхности подъязычных валиков бывает покрыта беловато-серым фибринозным налетом.
Слизистая оболочка языка покрасневшая, синюшная. На спинке и частично баковых поверхностях языка имеется сухой сероватый налет. Весь язык увеличен. Не помещаясь за зубным рядом, он выходит за его пределы вперед и в стороны, а также выбухает вверх в направлении твердого неба, поэтому рот больного полуоткрыт (рис. 120).
Язык почти неподвижен. Глотание резко затруднено, часто невозможно. Речь невнятна. Иногда вследствие смещения надгортанника отечным корнем языка, а также распространения отечности на вход в гортань затрудняется дыхание. Больной сидит, низко опустив голову. Изо рта вытекает тягучая слюна. Однако открывание рта при гнойных процессах подъязычной области, не распространяющихся назад к области расположения внутренней крыловидной мышцы, обычно не ограничено.
Флегмонозный процесс, начавшийся в подъязычной области, в ряде случаев не только переходит на другую сторону, но распространяется по клетчатке между глубокими мышцами языка.
Возникающие при этом изменения тела языка, значительное увеличение его размеров, покраснение, .синюшный оттенок связаны с нарастающей отечностью языка. При этом только в нижних отделах тела языка, у дна ротовой полости, обнаруживаются инфильтрированные ткани, в боковых же отделах языка и в области спинки уплотнения нет. Гнойный процесс из клетчатки между глубокими мышцами языка очень редко переходит на его тело.
При наличии одностороннего гнойного процесса в подъязычной области во время наружного исследования обнаруживается разлитая припухлость, расположенная в подподбородочной области и в переднем отделе подчелюстного треугольника. Эта припухлость связана как с развитием здесь воспалительного отека, так и со смещением книзу под давлением воспалительного экссудата диафрагмы рта. Кожа над припухлостью не изменена в цвете, собирается в складку. Ткани в области подчелюстного треугольника и в подподбородочной области несколько отечны; расположенные здесь лимфатические узлы увеличены, болезненны. Вследствие глубокого расположения гнойного очага флюктуации при ощупывании подчелюстной и подподбородочной области, как правило, не определяется.
Заболевание обычно сопровождается значительной интоксикацией, ввиду чего общее состояние больных бывает тяжелым. Температура колеблется в пределах 38—39°, а иногда бывает и выше. Вынужденное положение, вызванное затруднением дыхания, резкие боли и бессонница, значительное обезвоживание организма из-за невозможности глотать — все это ухудшает состояние больных.
Нередко гнойный процесс переходит из подъязычной области одной стороны на другую, распространяется на клетчатку между глубокими мышцами языка, а также и в подчелюстные треугольники; при этом возникает обширное поражение смежных областей, именуемое флегмоной дна полости рта (рис. 121 и 122).
Местные явления при этом выражены резко. Общее состояние обычно крайне тяжелое.
Целью хирургического вмешательства, как и при гнойных процессах другой локализации, является вскрытие гнойного очага и создание хорошего оттока гноя. Разрез со стороны полости рта через слизистую оболочку кнутри от альвеолярного отростка дает достаточный эффект лишь при ограниченных и поверхностных гнойных процессах подъязычной области. Поэтому при возникновении здесь обширных, особенно прогрессирующих флегмон, показан оперативный доступ из разреза по средней линии подподбородочной области.
При срединном разрезе не повреждаются сколько-нибудь крупные сосуды и нервные стволы. После рассечения челюстно-подъязычной мышцы проникают тупым путем между подбородочно-подъязычными мышцами и, отклоняясь в сторону, вскрывают подъязычную область с одной или обеих сторон; проникая вверх и назад, вскрывают также гнойный очаг между мышцами основания языка. Вскрытые области необходимо хорошо дренировать.
При одновременном вовлечении в гнойный процесс подчелюстного треугольника, а также при распространении флегмоны в окологлоточное пространство показано широкое вскрытие их с последующим дренированием.
источник
Границamp;ми подъязычной области являются:
- верхняя — слизистая оболочка дна полости рта;
- нижняя — челюстно-подъязычная мышца или диафрагма полости рта;
- наружная — внутренняя поверхность тела нижней челюсти;
- внутренняя подбородочно-подъязычная мышца и подбородочно-язычная мышца.
Источником инфекции подъязычной области являются одонтогенные воспаления нижней челюсти (17, 16, 15, 14 | 2\, 25, 26, 27), инфицированные раны слизистой оболочки рта, а также вторичное иифи-
цирование из прилегающих окологлоточного, иоднижнечелюстного и крыловидно-нижнечелюстного пространств.
Подъязычное пространство содержит язычные вены, артерию и нерв, подъязычный нерв, подъязычную слюнную железу, проток поднижнечелюстной слюнной железы, которые заключены в клетчатку этой области. Отдел подъязычной области, находящийся между телом нижней челюсти на уровне больших коренных зубов и боковой поверхностью языка, выделяют как челюстно-язычный желобок.
Нагноитсльные процессы подъязычной области подразделяют на абсцессы, которые локализуются в ее переднем и заднем отделах (челюстно-язычный желобок), и флегмоны подъязычной области.
Клиника. При абсцессе переднего отдела подъязычной области больные отмечают умеренные локальные боли, усиливающиеся при движении языка, глотании. Отмечается отечность в иодннжнечелюстной и подподбородочной областях. Открывание рта не затруднено. Слизистая оболочка подъязычного валика гиперемирована, отечна, а сам валик уплотнен и болезненный при прикосновении. Отек распространяется на слизистую нижней поверхности языка, подъязычной складки и альвеолярного отростка.
Абсцесс челюстно-лицевого желобка характеризуется жалобами на сильные боли при движении языка и глотании, на резкое ограничение открывания рта в связи с воспалительной контрактурой мышц этой области. Кожа поднижнечелюстного треугольника обычного цвета. Здесь имеется выраженная припухлость, пальпируются увеличенные, болезненные лимфатические узлы.
Используя металлический шпатель, отодвигая язык в противоположную сторону, осматривают пораженную подъязычную область. Ее слизистая гиперемирована, сглажена, отечна. Пальпаторно определяют инфильтрацию и болезненность тканей, на 3-4-й день заболевания обнаруживают флюктуацию.
Флегмона подъязычной области чаще бывает односторонней и значительно реже — двусторонней. Клиника односторонней флегмоны проявляется локальными умеренными постоянными болями, усиливающимися при глотании, резким ограничением открывания рта и движения языком. За счет коллатерального отека наблюдается умеренная припухлость в передних отделах ноднижнечелюстных треугольников и в подподбородочной области. Цвет кожных покровов здесь изменен. Региональные лимфоузлы увеличены, болезненные при пальпации.
При осмотре полости рта определяются приподнятая за счет отека подъязычная складка, припухлость тканей латеральнее языка со стороны флегмоны, а язык смещен в здоровую сторону.
При двусторонней флегмоне появляются выраженная припухлость тканей подчелюстной области, локальная постоянная умеренная боль. Внутрнротовые изменения более выражены: гиперемия слизистой, подъязычные складки покрыты фабрнном, сглажены, инфильтрированы, достигают уровня проксимальных отделов передних зубов; язык значительно увеличен в размерах, иногда не помещается в полости рта и пациент держит рот полуоткрытым; движение языком, глотание и речь резко болезненные, у некоторых пациентов невозможны.
Оперативное лечение. При абсцессе переднего отдела подъязычной области выполняют разрез слизистой оболочки дна полости рта длиной до 2 см параллельно внутренней поверхности нижней челюсти. Затем ткани разделяют тупо инструментом по направлению к выбухающему месту подъязычной складки, опорожняя и дренируя гнойник. Операцию проводят с учетом нахождения в этой области протока и его выводного отверстия поднижнечелюстной слюнной железы, стараясь их нс повредить.
Абсцесс челюст по -лицевого желобка вскрывают в области наибольшего выбухания тканей. При этом брюшко или острие скальпеля направляют к альвеолярному отростку, чтобы не повредить находящиеся в этой зоне язычный нерв, артерию и вены. Далее тупо раздвигают ткани, достигают полости абсцесса.
Одностороннюю флегмону вскрывают внутриротовым доступом, рассекая слизистую оболочку альвеолярного отростка разрезом длиной до 5 см, а затем тупым путем доходят до гнойного очага. При локализации флегмоны ближе к кожным покровам используют кожный разрез в подчелюстной области с пересечением части волокон челюст-
но-подъязычпой мышцы. При двусторонней флегмоне используют как внутриротовые разрезы, гак и чрескожные, иногда прибегая к их сочетанию (рис. 6).
источник
Границами подъязычной области являются: сверху — слизистая оболочка дна полости рта; снизу — челюстно-подъязычная мышца; снаружи — внутренняя поверхность тела нижней че- люсти; внутри — подъязычно-язычная и подбородочно-язычная мышцы; сзади — мышцы, отходя- щие от шиловидного отростка височной кости, заднее брюшко двубрюшной мышцы и подъя- зычно-язычная мышца. Клетчаточное пространство подъязычной области сообщается с челю- стно-язычным желобком, поднижнечелюстным треугольником, корнем языка, крыловидно- ниж- нечелюстным и окологлоточным пространствами и клетчаткой подъязычной области. В данной области находятся язычные лимфатические узлы, которые принимают лимфу от языка. Они расположены по ходу язычной артерии и вены на уровне подбородочно-язычной мышцы.
Основными источниками инфицирования считают пораженные патологическим процессом ма- лые и большие коренные зубы нижней челюсти, инфицированные раны слизистой оболочки дна полости рта, калькулезные и некалькулезные сиалодохиты.

Рис.10.4.8 . Внешний ви д больно й с флегмоной левой подъязычной области. Отёк мягких тканей распространяется на поднижнечелюстную
И подбородочную области.
Лечение . Оперативный доступ к гнойному очагу может быть как внутриротовым, так и внеротовым. Разрез проводят со стороны полости рта, параллельно внутренней поверхности нижней челюсти. Длина его должна равняться 3 см. Скальпелем рассекают только слизистую оболочку дна полости рта, а глубже проникают тупым путем во избежание повреждения языч-
10. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ
ной артерии. К гнойному очагу проникают тупо расслаивая подлежащие мягкие ткани. При раз- литом гнойно-воспалительном процессе разрез проводят в поднижнечелюстной области, с рас- сечением части волокон челюстно-подъязычной мышцы, а дренирование гнойной раны осуще- ствляют активным сдвоенным трубчатым дренажем.
Абсцесс и флегмона челюстно-язычного желобка
Границами челюстно-язычного желобка являются: сверху — слизистая оболочка дна по- лости рта; снизу — задний отдел челюстно-подъязычной мышцы; снаружи — внутренняя поверх- ность тела нижней челюсти на уровне больших коренных зубов; внутри — мышцы корня языка; сзади — мышцы шиловидной группы; спереди челюстно-язычный желобок свободно открывается в подъязычную область. Челюстно-язычный желобок является частью подъязычной области.
Источником инфицировани я могут быть кариозные малые и большие коренные зубы нижней челюсти, затрудненное прорезывание нижнего зуба мудрости, инфицированные раны слизистой оболочки дна полости рта, калькулезные и некалькулезные сиалодохиты.
Клиника. Воспалительный процесс развивается быстро и характеризуется состоянием средней тяжести. Больного беспокоит боль при глотании, которая усиливается при движении языком. Открывание рта ограничено. Во время осмотра можно выявить припухлость заднебо- кового отдела дна полости рта, слизистая оболочка гиперемирована, отечна. Челюстно- язычный желобок сглажен, определяется флюктуация. Дальнейшее распространение гнойного процесса на крыловидно-нижнечелюстное, окологлоточное и поднижнечелюстное клетчаточные пространства значительно усугубляет клиническое течение заболевания.
Лечение. Оперативный доступ при абсцессах челюстно-язычного желобка внутрирото- вой. Разрез слизистой оболочки производят со стороны полости рта по дну ротовой полости параллельно внутренней поверхности тела нижней челюсти (по месту наибольшего выбухания слизистой оболочки). Длина разреза не должна быть меньше 3 см. После рассечения слизистой оболочки гнойный очаг вскрывается. Если этого не произошло, то к гнойнику проникают, тупо расслаивая подлежащие мягкие ткани, дренируют рану. Следует ежедневно промывать обра- зовавшуюся полость с помощью шприца ступой иглой теплым раствором антисептика.
Абсцесс ы и флегмоны языка
Гнойные процессы языка могут возникать как в собственных мышцах подвижной части языка, так и в клетчаточных пространствах его корня. Абсцессы подвижной части языка ча- ще возникают в результате инфицирования ран, а также при внедрении в язык инородных тел пищевого характера, чаще всего рыбных косточек. Больной жалуется на резкую боль при гло- тании и движении языком. При пальпации языка имеется болезненный инфильтрат, который располагается чаще на боковой, реже на тыльной поверхности. Флюктуация обычно не опреде- ляется из-за локализации гнойного очага в мышечных слоях. Вскрытие абсцессов подвижной части языка проводится продольными разрезами по месту наибольшего выпячивания.
Границами корн я языка являются: сверху — собственные мышцы языка; снизу — челюст- но-подъязычная мышца; снаружи — подбородочно- язычная и подъязычно-язычная мышцы пра- вой и левой стороны. На глоточной поверхности корня языка располагается язычная миндали- на, которая входит в состав лимфоидного кольца глотки Пирогова-Вальдейера (нёбные, трубные, глоточная и язычная миндалины).
Основны м источником инфицировани я могут быть инфицированные раны языка. Гнойно-воспалительный процесс, развивающийся в области корня языка, может распростра- няться с язычной миндалины, из подъязычного, подподбородочного и поднижнечелюстного клетчаточного пространств. Реже источником инфицирования являются очаги одонтогенной инфекции, находящиеся в области больших коренных зубов нижней челюсти. Не следует забы- вать о нагноении врожденных кист языка.
Клиника. При абсцессах и флегмонах корня языка больные жалуются на сильную боль в области его корня, которая иррадиирует в ухо. Глотание слюны и жидкости резко болезненно, а иногда даже невозможно. При попытке сделать глоток, жидкость попадает в дыхательные пути и вызывает мучительный кашель. Как правило, из-за отека надгортанника появляется наруше- ние дыхания, иногда в результате евстахиита понижается слух.
Клиническое течение флегмон корня языка тяжелое. Язык резко увеличен в размерах, не умещается в полости рта, подвижность его резко ограничена. Рот приоткрыт, изо рта выделяет- ся густая слюна, нередко с неприятным запахом. При пальпации выявляется равномерная отеч- ность и плотность языка, надавливание на спинку его (по средней линии) вызывает резкую боль.
А.А. Тимофеев, «Руководство по челюстно-лицевой хирургии и хирургической стоматологии» боль. Слизистая оболочка языка гиперемирована, синюшная. Флюктуация обычно не определяет- ся, так как гнойный очаг расположен между мышцами. Спинка языка покрыта сухим гнойным на- летом. Инфильтрат можно прощупать в глубине подподбородочной области над подъязычной ко- стью.
Лечение . Оперативный доступ при гнойно-воспалительных процессах корня языка внеро- товой. Разрез длиной 4 см производят со стороны кожных покровов по средней линии или в подподбородочной области. Раздвинув крючками края раны, рассекают по шву челюстно- подъязычные мышцы. Тупо раздвигают мягкие ткани, проникают к гнойному очагу. Дренирова- ние последнего проводят активным сдвоенным трубчатым дренажем. Иногда при нарастающих явлениях гипоксии возникает необходимость в образовании трахеостомы.
Дата добавления: 2018-11-24 ; просмотров: 89 ; ЗАКАЗАТЬ РАБОТУ
источник
Границы подъязычной области. Верхняя — слизистая оболочка полости рта, нижняя — верхняя поверхность челюстно-подъязычной мышцы (m. mylohyoideus), боковая и передняя — внутренняя поверхность тела нижней челюсти, внутренняя — подбородочно-язычная мышца (m. genioglossus).
По направлению кзади клетчатка подъязычного пространства непосредственно продолжается в клетчатку так называемого челюстно-язычного желобка и корня языка. В подъязычном пространстве располагается подъязычная слюнная железа (glandula sublingualis), язычный нерв (n. lingualis), 1-2 лимфатических узла, ветви язычной артерии, одноименной вены и вартонов проток (ductus submandibularls), в месте прохождения которого через челюстно-подъязычную мышцу подъязычное клетчаточное пространство сообщается с поднижнечелюстным клетчаточным пространством.
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области зубов нижней челюсти (чаще в области премоляров и моляров), инфекционно-воспалительные процессы и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение в результате распространения гнойно-воспалительного процесса из челюстно-язычного желобка, языка, поднижнечелюстной области.
Характерные местные признаки абсцесса подъязычной области
Жалобы на боль под языком, усиливающуюся при разговоре, жевании, глотании; повышенное слюноотделение. Объективно. Подъязычная складка (plica sublingualis) резко увеличена в объеме, приподнята; слизистая оболочка над ней гиперемирована, может быть покрыта фибринозным налетом. При пальпации со стороны полости рта определяется инфильтрат, занимающий пространство между языком и нижней челюстью. Давление на инфильтрат вызывает боль.
Пути дальнейшего распространения инфекции
Поднижнечелюстное клетчаточное пространство, клетчаточные пространства челюстно-язычного желобка, корня языка, подъязычное пространство противоположной стороны.
Методика операции вскрытия абсцесса подъязычной области

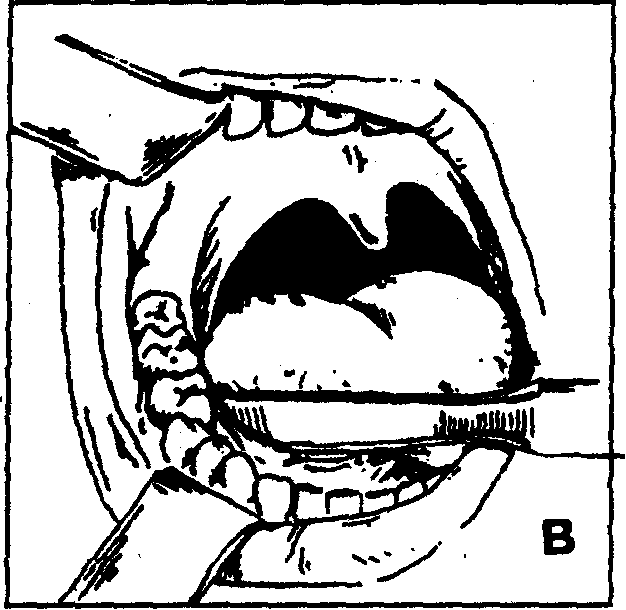
— обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М.Вейсбрему) анестезией на фоне премедикации.
Рис. 39. Основные этапы операции вскрытия абсцесса подъязычной области

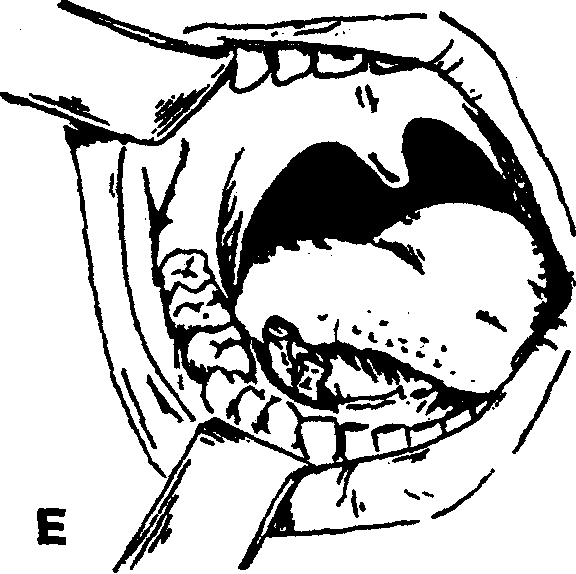
— введение в подъязычное клетчаточное пространство через операционную рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки (рис. 39, Е).
Границы челюстно-язычного желобка: верхняя — слизистая оболочка дна полости рта, нижняя — задний отдел челюстно-подъязычной мышцы (m. mylohyoideus), наружная — внутренняя поверхность тела нижней челюсти на уровне моляров, внутренняя — боковая поверхность корня языка, задняя — основание передней небной дужки (arcus palatoglossus), передняя граница практически отсутствует, так как клетчатка челюстно-язычного желобка непосредственно связана с, клетчаткой подъязычного пространства. В пределах этого анатомического образования располагается язычный нерв (n. lingualis) и одноименные артерия и вена.
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области нижних моляров (в том числе и перикоронарит при затрудненном прорезывании нижних третьих моляров), инфекционно-воспалительные поражения и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение в результате распространения гнойно-воспалительного процесса из подъязычной области.
Характерные местные признаки абсцесса челюстно-язычного желобка
Жалобы на боль в горле или под языком, усиливающуюся при разговоре, жевании, глотании, открывании рта. Объективно. Челюстно-язычный желобок сглажен за счет инфильтрата, занимающего пространство между корнем языка и нижней челюстью. Инфильтрат распространяется до передней небной дужки, может оттеснять язык в противоположную сторону. Слизистая оболочка дна полости рта над инфильтратом гиперемирована, пальпация его вызывает боль. Открывание рта умеренно ограничено (из-за боли).
Пути дальнейшего распространения инфекции
Клетчаточные пространства корня языка, подъязычной, поднижнечелюстной области, крыловидно-челюстное клетчаточное пространство.
Методика операции вскрытия абсцесса челюстно-язычного желобка
При локализации воспалительного очага в области челюстно-язычного желобка (рис. 40, А):
— обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М. Вейсбрему) анестезией на фоне премедикации.
Рис. 40. Основные этапы вскрытия абсцесса челюстно-язычного желобка
— разрез слизистой оболочки дна полости рта на уровне моляров соответственно протяженности воспалительного инфильтрата в промежутке между языком и альвеолярным краем нижней челюсти параллельно и ближе к последнему (рис. 40, Б, В).
— вскрытие гнойного очага расслоением клетчатки вдоль внутренней поверхности альвеолярного отростка нижней челюсти, а затем — вдоль верхней поверхности челюстно-подъязычной мышцы (m. mylohyoideus) по направлению к центру воспалительного инфильтрата с помощью кровоостанавливающего зажима (рис. 40, Г, Д).
— введение в клетчаточное пространство челюстно-язычного желобка через операционную рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки (рис. 40, Е).
источник
Версия: Справочник заболеваний MedElement
-перитонзиллярный абсцесс (J36)
-абсцессы паразитарной этиологии.
4. Включены в данную подрубрику следующие клинические понятия:
— Целлюлит (флегмона) дна полости рта;
— Абсцесс подниженечелюстной области (поднижнечелюстной абсцесс).
Клинические понятия иногда употребляемые (или употреблявшиеся ранее) как синонимы:
Б. Дефиниции.
1. Абсцесс — ограниченное гнойное воспаление клетчатки с образованием полости.
2. Флегмона (целлюлит) — разлитое гнойное воспаление подкожной, межмышечной и межфасциальной клетчатки.
3. Аденофлегмона — это разлитое гнойное воспаление клетчатки, возникающее в результате распространения инфекции по протяжению из пораженного лимфатического узла. Аденофлегмона обычно является осложнением острого лимфаденита — расплавление капсулы лимфатического узла при гнойном воспалении ведет к распространению гноя в окружающую клетчатку. Процесс чаще локализуется в лимфатических узлах поднижнечелюстного треугольника, реже — в других передних и латеральных областях шеи.
4. Ангина Людвига — одна из форм флегмоны дна полости рта гнилостно-некротического характера, вызванная анаэробными возбудителями, поступающими, как правило, из гангренозных зубов или при травмах мягких тканей дна полости рта. Воспалительный процесс при ангине Людвига характеризуется некрозом мышц без образования гноя. Процесс начинается в подчелюстной области и быстро переходит на мышцы дна полости рта.
В. Анатомические границы дна полости рта и прилегающих областей.
В связи с тем, что флегмоны часто затрагивают одну-две и две-три смежных области, ниже приводятся границы соответсвующих областей.
1. Границами поднижнечелюстной области являются: снаружи — внутренняя поверхность тела нижней челюсти; спереди и сзади — соответственно переднее и заднее брюшко двубрюшной мышцы; сверху — глубокий листок собственной фасции шеи, который покрывает челюстно-подъязычную мышцу; снизу — поверхностный листок собственной фасции шеи. В поднижнечелюстном треугольнике расположены передние, средние и задние лимфатические узлы, а также поднижнечелюстная железа, лицевая артерия и вена.
2. Границами подподбородочной области являются: спереди и сверху — нижний край подбородочного отдела нижней челюсти; сзади — челюстно-подъязычная мышца; снаружи — передние брюшки правой и левой двубрюшной мышцы; снизу — подъязычная кость. Данное клетчаточное пространство располагается между глубоким листком собственной фасции шеи, покрывающей нижнюю поверхность челюстно- подъязычной мышцы и поверхностным листком этой фасции. В
Не следует путать вышеупомянутую и подбородочную области. Подбородочная область -это нижняя часть лица, ограниченная сверху подбородочно- губной бороздой, снизу — нижним краем нижней челюсти, с боков — линиями, опущенными вниз от углов рта.
3. Границами крыловидно-нижнечелюстного пространства являются : снаружи — внутренняя поверхность ветви нижней челюсти и нижний отдел височной мышцы; внутри, сзади и снизу — наружная поверхность медиальной крыловидной мышцы; сверху — наружная крыловидная мышца; спереди — крылочелюстной шов, к которому прикрепляется щечная мышца.Крыловидно-нижнечелюстное пространство сообщается с позадичелюстной, подвисочной и крылонёбной ямками, щечной областью, окологлоточным пространством и может переходить на наружную поверхность ветви нижней челюсти.
Д. Дискуссия
Некоторые авторы вносят негнойный (серозный) одонтогенный инфильтрат в понятие целлюлит, разграничивая подобным образом целллюлит (как серозное воспаление, не всегда переходящее в гнойное) и флегмону (как разлитое гнойное воспаление). По мнению А.А. Тимофеева (2002) воспалительный инфильтрат может протекать в двух формах: первая — как самостоятельное заболевание, вторая — как ранняя фаза гнойно-воспалительного процесса.
Острое течение наиболее характерно для абсцесса. Подавляющее большинство пациентов (более 90%) обращаются за помощью в течение 5 дней от начала процесса.
У пожилых пациентов возможно менее быстрое развитие и стертое, вялое (гипоергический тип реакции) течение процесса. Также все более медленное развитие процесса становится общей тенденцией в последние годы, вне зависимости от возраста пациентов. По-видимому, это связано с амбулаторным применением консервативной антибактериальной терапии, самолечением (что часто скрывается пациентами), общим изменением спектра возбудителей и их свойств (патогенность, вирулентность, инвазивность). Довольно часто пациенты с медленно прогресирующей формой обращаются спустя 2 недели и более от начала заболевания.
2-я (средней тяжести) — больные с флегмонами, локализованными в двух и более анатомических областях;
3-я — тяжелобольные с флегмонами мягких тканей дна полости рта, шеи, половины лица, а также сочетание флегмоны височной области с подвисочной и крылонёбной ямками.(Тимофеев А.А. 2002).
Также различают абсцессы передней и задней поднижнечелюстной области. Флегмона, как разлитой процесс, не может быть разделена подобным образом.
В. Стадии процесса подразделяют на:
1. Отека
2. Инфильтрации
3. Гнойного расплавления тканей.
4. Некроза
5. Ограничения очага с образованием грануляционного вала.
А. Основным источником инфицирования этой области служит патологический процесс в больших и малых коренных зубах нижней челюсти. Вторичное поражение наблюдается при распространении воспалительного процесса из подъязычной и подбородочной областей, позадичелюстной ямки, крыловидно-нижнечелюстного и окологлоточного пространств, поднижнечелюстной железы (гнойный сиалоаденит). Причем флегмоны и абсцесс дна полости рта могут быть как причиной так и следствием вышеуказанных процессов. Часто, при позднем поступлении пациента, не удается отличить
Наблюдается проникновение инфекции лимфогенным и гематогенным путями. В качестве первичного очага инфекции выступают острый язвенно-гангренозный стоматит, фурункулы подчелюстной и щечной области (L03.211), абсцессы губы, септические флегмоны других локализаций.
Описаны случаи возникновения после перелома нижней челюсти и тупой травмы подчелюстной области.
Submandilbular абсцессы являются острые инфекции мягких тканей ниже рта. Эти инфекции быстро распространиться и может быть весьма опасным, в результате обструкции дыхательных путей, сильную боль, и дисфагия.
Убедитесь в дыхательных путях является патент на все времена.
Дайте обезболивающие лекарства по мере необходимости и обеспечить холодные компрессы, как приказано.
Марля могут быть удалены из ротовой сайте хирургии в рот, когда пациент достигает пола. Если до сих пор кровотечение после удаления, применять более марлю, чтобы области и попросите пациента зажать вниз, пока кровотечение не замедляется.
Всасывающий для прикроватные во все времена.
Соль теплые полоскания вода может быть сделано в соответствии с предписанием.
Когда разряды пациентов убедиться, что они понимают, что любые антибиотики заказанные должна быть закончена полностью, чтобы предотвратить абсцесс повторения. Не курить или пить.
Подчелюстные пространство инфекция острая целлюлит мягких тканей ниже рта.Симптомы включают боль, дисфагия и потенциально смертельным обструкции дыхательных путей. Диагноз обычно является клиническим. Лечение включает в себя управление дыхательных путей, хирургического дренажа и IV антибиотики.
Подчелюстные пространство инфекция быстро распространяется, двусторонние, закрепленной целлюлит, происходящие в надподъязычный мягких тканей, в дна полости рта, и как сублингвального и подчелюстных пространств без образования абсцесса. Хотя это и не правда, абсцесс, она напоминает одну клинически и рассматривается аналогично.
Условие обычно развивается из одонтогенной инфекции, особенно 2-го и 3-м моляров нижней челюсти, или как расширение перитонзиллярный целлюлита. Этому способствовали такие факторы могут включать плохой гигиены полости рта, извлечения зуба, и травму (например, переломы нижней челюсти, рваные раны на дне полости рта).
Ранние проявления боли в любых заинтересованных зубов, с тяжелой, нежная, локализованной Submental и подъязычной уплотнение. Boardlike твердость дна полости рта и мускулистый уплотнение из надподъязычный мягких тканей может быстро развиваться. Слюни, тризм, дисфагия, стридор вызвано отек гортани, и возвышение задней язык к небу может присутствовать. Лихорадка, озноб, тахикардия, как правило, присутствует также. Условие может привести к обструкции дыхательных путей в течение нескольких часов, и делает это чаще, чем другие инфекции шеи.
Диагноз обычно очевидна. Если нет, CT делается.
Поддержание проходимости дыхательных путей является основным приоритетом. Поскольку опухоль делает устное интубация трахеи трудно, волоконно-оптический носотрахеальной интубация сделано с актуальным анестезии в операционной или реанимации с бодрствования пациента является предпочтительным. Некоторые пациенты требуют трахеотомию. Пациенты без непосредственной необходимости интубации требуют интенсивного наблюдения и может принести пользу временно из носа трубы.
Разрез и дренаж с размещением канализацию глубоко в mylohyo >клиндамицин
/ сульбактама, высокие дозы пенициллина).
Последний полный обзор / пересмотр октября 2012 Кларенс Т. Сасаки, доктор медицинских наук
Содержимое Последнее изменение сентября 2013
Возраст: подростки и взрослые
Распространенность весьма вариабельна. По видимому это связано с проблемами в кодировании и терминологии. Международная распространенность не известна.
Считается, что преобладают мужчины (1,1-1,3:1).
Средний возраст пациента оценивается как 30-50 лет. По видимому именно в этом возрасте наибольшая частота одонтогенных инфекций. В детском возрасте пик приходится на период смены прикуса вообще и на период смены коренных зубов в частности.
Сахарный диабет.
Иммунодефицит.
Злокачественные опухоли.
Вмешательства в полости рта.
Ангина Людвига — одна из форм флегмоны дна полости рта гнилостно-некротического характера, вызванная анаэробными возбудителями, поступающими, как правило, из гангренозных зубов или при травмах мягких тканей дна полости рта. Воспалительный процесс при ангине Людвига характеризуется некрозом мышц без образования гноя. Процесс начинается в подчелюстной области и быстро переходит на мышцы дна полости рта. Появляется твердая, плотная опухоль,глотание затруднено, температура вначале около 38. Инфильтрат спускается на шею. Язык приподнят, отечен, покрыт темно-коричневым налетом, малоподвижен. Изо рта гнилостный запах. Вход в глотку сужен, голос хриплый. Быстро развиваетсяинтоксикация: падает содержание гемоглобина, РОЭ — 60—70 мм/час, лейкопения, резкий сдвиг лейкоцитарной формулы влево. Кожа над очагом постепенно краснеет, появляются пятна бронзового оттенка. Возможно появление очагов размягчения и самопроизвольное вскрытие в полости рта с выделением жидкости цвета мясных помоев. Явления интоксикации быстро нарастают, сознание затемняется, падает сердечная деятельность, и к концу первой недели может наступить смертельный исход.
Лечение — больного ангиной Людвига нужно срочно направить в хирургический стационар для безотлагательного хирургического вмешательства, необходимо широкое рассечение тканей со стороны кожи. Одновременно назначают инъекцииантибиотиков в больших дозах и сыворотки против всех возбудителей анаэробной инфекции — подкожно или внутримышечно по способу Безредки (см. Безредки метод); вводят большие дозы изотонического (физиологического) раствора хлорида натрия, делают переливание цельной крови (250—300 мл), обязательны обильна питье и сердечные средства. В стационаре больной должен быть изолирован, необходимы соответствующие мероприятия по дезинфекции.
Ангина Людвига (W. F. Ludwig; angina Ludovici) — гнилостно-некротическая флегмона дна полости рта.
Ряд авторов относит ангину Людвига к числу патологических процессов, обусловленных анаэробами (Cl. perfringens, Cl. oedematiens, Cl. histolyticum, Cl. septicum). Однако значительную роль в возникновении заболевания играют анаэробные стрептококки и стафилококки. По сравнению с гнилостно-некротическими флегмонами другой локализации, например с гнилостно-некротической флегмоной конечности, при ангине Людвига обнаруживают более разнообразную анаэробную микрофлору, включающую бактерии фузоспирохетной ассоциации (Вас. fusiformis, Spirochaeta buccalis), кишечную палочку и др. Проникает инфекция чаще из инфицированных кариозных зубов и околозубных тканей, крипт миндалин и загрязненных ран и ссадин слизистой оболочки полости рта и глотки.
Патологоанатомически ангина Людвига характеризуется обширным некрозом клетчатки дна полости рта, набуханием, а нередко и некрозом расположенных здесь мышц, наличием в них пузырьков газа и резким ихорозным запахом. Пораженные мышцы вначале имеют бледно-красную, позже коричневую и темно-коричневую окраску с зеленоватым оттенком, затем превращаются в рыхлую, легко рвущуюся ткань. Сохранившиеся ткани на разрезе сухие, обнаруживаются лишь небольшие скопления ихорозной жидкости цвета мясных помоев. Отсутствие гноя — существенная особенность ангины Людвига. Некоторые авторы допускают ошибку, относя к ангине Людвига случаи флегмоны дна полости рта, сопровождающейся образованием гноя. Мнение о том, что ангина Людвига всегда начинается с поражения подчелюстной слюнной железы, не подтвердилось.
Раннее типичное клиническое проявление ангины Людвига — плотная деревянистая припухлость в подчелюстной области. Отсюда воспалительный процесс в тяжелых случаях быстро переходит на область дна полости рта и, спускаясь на шею, сосредоточивается у подъязычной кости. На шее отек простирается до ключиц; одновременно появляется отечность лица. Кожа над очагом поражения в первые 2—3 дня не изменена в цвете, затем становится бледной; позже появляются отдельные синевато-багровые и бронзовые пятна.
Течение болезни обычно тяжелое, лишь иногда средней тяжести. У большинства больных в начале заболевания наблюдаются озноб, общее недомогание, болезненное глотание, головные боли, отсутствие аппетита. Температура первые 1—2 дня остается субфебрильной или не превышает 38°, затем достигает 39° и выше. Воспалительный отек, возникший в области дна полости рта, распространяется на стенки глотки и вход в гортань, в результате чего голос становится хриплым, речь и глотание затруднены. Подъязычные складки и carunculae sublinguales отечны, приподняты, слизистая оболочка над ними покрыта фибринозным налетом. Язык увеличен, покрыт темно-коричневым налетом, сух, малоподвижен. Рот полуоткрыт, запах изо рта, лицо бледное, с цианотичным оттенком или землистого цвета. Дыхание прерывистое, больному не хватает воздуха, лицо его выражает страх, зрачки расширены. Положение вынужденное, полусидячее, иногда больные возбуждены, в ряде случаев апатичны. С каждым днем состояние становится все более тяжелым, появляются проливные поты, потрясающий озноб, сознание затемнено, бред. Падает количество гемоглобина. Выраженная лейкопения, резкий сдвиг лейкоцитарной формулы влево. При нарастающей общей слабости, явлениях упадка сердечной деятельности и картине сепсиса нередко к концу первой, реже в середине или конце второй недели может наступить смерть. Осложнения: воспаление и абсцесс легкого, асфиксия, а также медиастинит. До применения антибиотиков прогноз при ангине Людвига был тяжелым, летальность достигала 40—60%.
Тесты, указывающие на воспалительную реакцию обладают высокой чувствительностью но низкой специфичностью и должны оцениваться только совместно с клиникой.
Выделение культуры из очага должно быть проведено во всех случаях, когда это возможно, особенно у пациентов групп риска и уязвимых пациентов.
Культура крови, в экстренных ситуациях, слабо чувствительный метод, даже при осложненном целлюлите, и редко приводит к изменению АБТ.
William F. Paolo, MD, Andrew R. Poreda, MD, William Grant, EDD, David Scordino, MD, Susan Wojcik, PHD
источник
В языке принято различать тело (corpus linguae) и корень (radix linguae). Тело языка, представленное мышечным массивом, разделено по средней линии фиброзной перегородкой (septum linguae). Кровоснабжение осуществляется из язычной артерии (a. lingualis), которая располагается продольно на нижней поверхности языка. Отходящие от нее ветви входят в толщу языка, образуя сеть с петлями, вытянутыми соответственно ходу мышечных пучков. В продольном направлении располагается одноименная вена, язычный (n. lingualis) и подъязычный нервы (n. hypoglossus). Корень языка обеспечивает его фиксацию к нижней челюсти и подъязычной кости (os hyoideum) за счет следующих мышц: подбородочно-язычной (m. genioglossus), подъязычной (m. hyoglossus).
Границы клетчаточного пространства корня языка: верхняя — слизистая оболочка так называемого челюстно-язычного желобка (на уровне больших коренных зубов); нижняя — подбородочно-язычная мышца (m. genioglossus); наружная — подъязычно-язычная мышца (m. hyoglossus); задняя — сообщается с подъязычным пространством. Учитывая топографо-анатомические особенности языка, принято различать абсцессы, флегмоны тела и корня языка.
Инфицированные раны языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis).
В области тела языка чаще встречаются отграниченные гнойно-воспалительные процессы-абсцессы (рис. 37, А).
Жалобы. Боль в области языка, усиливающаяся при разговоре, попытке приема пищи, глотании.
Объективно. При абсцессе наблюдается неравномерное (колбовидное) увеличение объема одной из половин языка, смещение его в «здоровую» сторону. Слизистая оболочка языка в области нижнебоковой поверхности отечна, синюшна; в области спинки языка — покрыта грязно-серым налетом. Изо рта — гнилостный запах. В толще тела языка пальпируется плотный инфильтрат с достаточно четкими контурами. Давление на него вызывает боль. При флегмоне тела языка отмечается равномерное увеличение в объеме одной или обеих половин языка. Язык может не помещаться в полости рта, из-за чего рот полуоткрыт, наблюдается слюнотечение. Пальпаторно определяется инфильтрация тканей языка без четких границ.
Клетчаточное пространство корня языка, подъязычной области.
1. Обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М. Вайсбрему) анестезией на фоне премедикации.
2. Разрез слизистой оболочки языка в продольном направлении (параллельно ходу основных сосудов и нервов) через вершину воспалительного инфильтрата на всем его протяжении (рис. 37,Б).
3. Вскрытие гнойного очага расслоением тканей языка вдоль хода основных сосудов и нервов с помощью кровоостанавливающего зажима, продвигаемого по направлению к центру воспалительного инфильтрата (рис. 37, В).
4. Введение в область гнойно-воспалительного очага ленточного дренажа из перча-точной резины или полиэтиленовой пленки (рис. 37, Г).
Инфицированные раны корня языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis).
Жалобы на боль в «горле», усиливающуюся при попытке говорить, глотать; на затруднение дыхания.
Объективно. Положение больного вынужденное — сидячее. Изо рта вытекает слюна, речь невнятная. Язык увеличен в размере, приподнят, почти неподвижен, не помещается в полости рта, из-за чего рот приоткрыт. Слизистая оболочка языка и дна полости рта отечна, синюшна, покрыта грязно-серым фибринозным налетом. Гнилостный запах изо рта. Давление на язык вызывает боль в «горле». При обследовании снаружи — припухлость тканей надподъязычной области. Кожа нормальной окраски. В глубине пальпируется инфильтрат, давление на который вызывает боль.
Подъязычная, подподбородочная, поднижнечелюстная области.
При локализации воспалительного очага в области корня языка (рис. 38, А, Б):
1. Обезболивание — наркоз (при наличии выраженной дыхательной недостаточности накладывается трахеостома, которая может быть использована для проведения эндотрахеального наркоза), местная инфильтрационная анестезия на фоне премедикации.
2. Вертикальный разрез кожи и подкожной клетчатки в подподбородочной области по средней линии между челюстью и подъязычной костью длиной 4-5 см (рис. 38, В, Г).
3. Отслойка краев раны от подкожной мышцы шеи (m. platysma) с покрывающей ее поверхностной фасцией шеи.
4. Крестообразное рассечение подкожной мышцы шеи с целью создания условий для лучшего зияния краев операционной раны (рис. 38, Д, Е). Гемостаз.
5. Рассечение собственной фасции шеи (fascia colli propria) и челюстно-подъязычной мышцы (m. mylohyoideus) по средней линии (рис. 38, Ж). Гемостаз.
6. Вскрытие гнойного очага в области корня языка путем разведения в стороны от средней линии подъязычно-язычных (mm. hyoglossus), подбородочно-язычных мышц (mm. genioglossus) и расслойки клетчатки по направлению к центру воспалительного инфильтрата с помощью кровоостанавливающего зажима (рис. 38, З, И).
8. Введение через операционную рану в клетчаточное пространство корня языка ленточного или трубчатого дренажа (рис. 38, К). 9. Наложение асептической ватно-марлевой повязки. При использовании трубчатого дренажа — подключение его к вакуумной системе.
Границы подъязычной области. Верхняя — слизистая оболочка полости рта, нижняя — верхняя поверхность челюстно-подъязычной мышцы (m. mylohyoideus), боковая и передняя — внутренняя поверхность тела нижней челюсти, внутренняя — подбородочно-язычная мышца (m. genioglossus). По направлению кзади клетчатка подъязычного пространства непосредственно продолжается в клетчатку так называемого челюстно-язычного желобка и корня языка. В подъязычном пространстве располагается подъязычная слюнная железа (glandula sublingualis), язычный нерв (n. lingualis), 1-2 лимфатических узла, ветви язычной артерии, одноименной вены и вартонов проток (ductus submandibularls), в месте прохождения которого через челюстно-подъязычную мышцу подъязычное клетчаточное пространство сообщается с поднижнечелюстным клетчаточным пространством.
Очаги одонтогенной инфекции в области зубов нижней челюсти (чаще в области премоляров и моляров), инфекционно-воспалительные процессы и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение в результате распространения гнойно-воспалительного процесса из челюстно-язычного желобка, языка, поднижнечелюстной области.
Жалобы на боль под языком, усиливающуюся при разговоре, жевании, глотании; повышенное слюноотделение.
Объективно. Подъязычная складка (plica sublingualis) резко увеличена в объеме, приподнята; слизистая оболочка над ней гиперемирована, может быть покрыта фибринозным налетом. При пальпации со стороны полости рта определяется инфильтрат, занимающий пространство между языком и нижней челюстью. Давление на инфильтрат вызывает боль.
Поднижнечелюстное клетчаточное пространство, клетчаточные пространства челюстно-язычного желобка, корня языка, подъязычное пространство противоположной стороны.
При локализации воспалительного очага в подъязычной области (рис, 39, А, Б):
- обезболивание — местная инфильтрационная анестезия в сочетании с проводниковой мандибулярной, торусальной (по М.М.Вейсбрему) анестезией на фоне премедикации.
- разрез слизистой оболочки дна полости рта в пределах воспалительного инфильтрата в промежутке между подъязычной складкой (plica submandibularis) и альвеолярным краем нижней челюсти параллельно и ближе к последнему (рис. 39, В, Г).
- вскрытие гнойно-воспалительного очага расслоением клетчатки вдоль верхней поверхности челюстно-подъязычной мышцы (m. mylohyo >
источник
- на шее, справа, область припухлости (8 х 5 см) с небольшой болезненностью
Начало и развитие заболевания ( anamnesis morbi ):
13 сентября пациент заметил, что на шее, справа, появилось безболезненное уплотнение, диаметром около 5 мм.
К 18 сент. уплотнение перешло в припухлость размером 3 х 1,5 см, без выраженных болезненных проявлений.
К 20 сент. припухлость увеличилась до 10 см. в диаметре.
21 сент. боли приняли тупой, ноющий характер и пациент обратился в поликлинику № 10, где ему назначили спиртовый компресс на область болезненноси.
К 23 сент. улучшений не наблюдалось и пациент вновь обратился в поликлинику, где ему выписали направление в Городскую больницу №3 в Отлеление челюстно-лицевой хирургии.
Диагноз направления: Абсцесс шеи, справа.
Диагноз поступления: Аденофлегмона верхнего шейного отдела справа.
В 16:25 больной поступил в ГБ №3 .
В 22:00 ему сделана операция: вскрытие флегмоны.
Анамнез жизни ( anamnesis vitae ):
- Период роста, направленность развития — рос и развивался нормально, от сверстников не отставал
- Перенесенные заболевания (острые инфекции, сифилис, гонорея, травмы, профессиональные болезни, аллергические заболевания ) — не страдал
- Вредные привычки — курилт с детства. Сейчас выкуривает 1\2 — 3\4 пачки сигарет в день. Употребляет очень крепкий чай, в среднем, через час.
- Условия питания (прежде и теперь) — достаточное, регулярное, горячее — 2 \ 4 раза в день
Аллергологический анамнез:
Аллергических реакций у больного и родственников не отмечалось.
ОБЪЕКТИВНЫЕ ДАННЫЕ.
Рост — 178 см
Вес — 60 кг
Температура тела — 36.7 С
Положение – активное.
Телосложение – астеническое.
Состояние – удовлетворительное.
Состояние кожи — сухая, теплая, нормального цвета
Состояние слизистых оболочек – чистые, бледно-розовые без патологических образований.
Выражение лица — нормальное
Лимфатические узлы — не увеличены
Череп — деформаций нет
Позвоночник — обычной конфигурации, болезненности остистых отростков при перкуссии нет
Суставы — деформаций нет, подвижность в полном обьеме, болезненности при движении нет
Походка — ровная, без пошатывания
Мышечная система — развита умеренно. Мышцы при ощупывании безболезненны.
ВНУТРЕННИЕ ОРГАНЫ.
Форма грудной клетки — обычная
Частота дыхания — 18 в минуту
Движения грудной клетки при дыхании — симметричные
При перкуссии над симметричными участками легких перкуторный звук одинаковый ,легочной.
При аускультации над симетричными участками легких дыхательные шумы легочные, без патологических изменений
СЕРДЕЧНО — СОСУДИСТАЯ СИСТЕМА.
Осмотр грудной клетки, сосудов шеи — видимой пульсации нет
Перкуссия — границы сердца соответствуют норме
Аускультация — тоны сердца ясные, ритмичные, без патологических шумов
Пульс — 80 в минуту, удовлетворительного наполнения, напряжения, ритмичный
Полость рта — язык обложен грязно-желтым налетом.
— зубы покрыты темно-коричневым налетом,
Живот — нормальной формы, кожно- жировая складка -1.5 см
При поверхностной и глубокой пальпации болезненности не обнаружено
Пальпация печени безболезненна, край печени пальпаторно и перкуторно — по краю реберной дуги. Размеры по Курлову 10: 9: 8
Желудок — нижняя граница на 3 см выше пупка
ДПК — при пальпации безболезненна
Поджелудочная железа — не пальпируется
Все отделы толстого кишечника и сигмовидная кишка при пальпации безболезненны, метеоризма не наблюдается
СЕЛЕЗЕНКА — не пальпируется
МОЧЕ- ПОЛОВАЯ СИСТЕМА — без видимой патологии
НЕРВНАЯ СИСТЕМА И ОРГАНЫ ЧУВСТВ.
Реакция на окружающее — адекватная, без раздражительности
Головные боли, головокружение — не отмечено
Рефлексы ( кожные, сухожильные, со слизистых, зрачковые ) — сохранены, средней живости
Менингиальные симптомы — отсутствуют
Патологические рефлексы — отсутствуют
Координация движений — сохранена
В позе Ромберга — устойчив
Органы чувств: зрение, слух, обоняние — без отклонений
Щитовидная железа — не увеличена., признаков тиреотоксикоза или гипотиреоза не выявлено
Внешних признаков патологии ЭС не выявлено
ДАННЫЕ ОБЬЕКТИВНОГО ИССЛЕДОВАНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ И ШЕИ
Справа в верхнем отделе шеи наблюдается область 5х8 см с легкой отечностью и гиперемией. В этой области имеются три разреза, параллельные телу нижней челюсти : первый — ниже угла нижней челюсти на 2 см, длнной 3 см.; второй — ниже тела нижней челюсти на 4 см, длинной 5 см.; третий — ниже второго на 3 см, длинной 3 см. Из разрезов выходит в небольшом количестве гнойно-некротическое отделяемое серого цвета.
При пальпации определяется пастозность измененных тканей.
Открывание рта — в полном обьеме ( не менее 5 см ).
Губы алого цвета, без трещин. Изъязвлений углов рта — нет.
Язык — обложен грязно-желтым налетом.
Слизистые оболочки полости рта — бледно-розового цвета, без дефектов.
Десны — бледно-розовые, разрыхленные,
Слюнные железы — не увеличены, безболезненны.
Зубы — покрыты темно-коричневым налетом , диффузное поражение кариесом на стадии пятна. Зубная формула:
Речь — обычная, без признаков дизартрии.
КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ.
На основании клинических симптомов, анализа субьективных данных и результатов параклинических исследований выставлен диагноз: Аденофлегмона верхней части шеи справа.
Субьективно: жалобы на отек, гиперемию, небольшую болезненность в верхней шейной области справа. До оперативного вмешательства держалась субфебрильная температура тела.
Обьективно: кожа шейной области справа отечна, гиперемирована. Пальпаторно — болезненность. Регионарные лимфатические узлы увеличены и болезненны.
Параклинически: 1. Повышенное СОЭ — 20 мм/ч
- Нейтрофильный лейкоцитоз со сдвигом влево.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Предшествующим заболеванию состоянием является лимфаденит. Это следует из того, что у пациента появилось болезненное увеличение шейного лимфатического узла , которое он связывает с переохлаждением и перенесенным ОРЗ.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
Аденофлегмону шейной области необходимо дифференцировать с остеогенной и одонтогенной флегмоной.
- Одонтогенная флегмона. Ее появление связано с воспалительным процессом в одном или нескольких зубах ( периодонтит , пульпит ), как правило, нижней челюсти. Наблюдается боль и подвижность зуба.
- Остеогенной флегмоне предшествует воспаление самого вещества кости ( остеомиелит ) нижней челюсти. Боль при перкуссии нижней челюсти. Сильная общая интоксикация организма , высокая температура тела.
У данного пациента все началось с появления безболезненного гороховидного образования, которое постепенно увеличивалось и перешло в разлитое уплотнение, размером 5 х 8 см. Однако, общее состояние больного оставалось удовлетворительным, без выраженной интоксикации, с субфебрильной температурой тела. — это говорит против остеомиелита. Интактные зубы — против одонтогенной инфекции.
Клиника заболевания наиболее соответствует
Окончательный клинический диагноз: Аденофлегмона верхней области шеи справа.
ПРИНЦИПЫ ЛЕЧЕНИЯ.
- Оперативное вмешательство — вскрытие и дренирование флегмоны.
- Антибиотикотерапия. — пенициллин, сульфадиметоксин
- Противовоспалительная терапия — НПВС ( анальгин ).
- Десенсибилизирующая терапия — димедрол
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Анализ крови: (24.09..98)
Общий анализ мочи:
Жалобы: отечность , гиперемия, болезненность в верхней шейной области справа. Субфебрильная температура тела.
В 22:00 произведена операция — вскрытие флегмоны.
Жалобы: легкая отечность , гиперемия в верхней шейной области справа.
Температура тела — нормальная. Хирургические разрезы заживают без осложнений. Пациент проходит курс назначенного лечения.
5 окт. Состояние пациента удовлетворительное, стабильное.
Жалобы: легкая отечность , гиперемия в верхней шейной области справа.
23 сент. пациент обратился в поликлинику № 10, ( отечное и болезненное увеличение в верхней шейной области справа и субфебрильная температуры тела), где ему выписали направление в Городскую больницу №3 в Отлеление челюстно-лицевой хирургии.
Диагноз направления: Абсцесс шеи, справа.
Диагноз поступления: Аденофлегмона верхнего шейного отдела справа.
В 16:25 больной поступил в ГБ №3 .
В 22:00 ему сделана операция: вскрытие флегмоны.
- пенициллин 500 тыс. ед 5 раз в день
- анальгин 50% — 0 3 раза в день
- димедрол 1% — 0 2 раза в день в течение 3 дней
- сульфадиметоксин — внутрь
В раннем постоперационном периоде осложнений не наблюдалось.
источник