Паратонзиллярный абсцесс считается достаточно серьезным нарушением, которое поражает ткани горла, расположенные возле миндалин. Постепенно в них скапливается много гнойного содержимого, что и приводит к формированию образования. Если вовремя не помочь человеку, есть риск развития серьезных последствий.
Под данным термином понимают полость, которая наполнена гноем. Она локализуется в тканях, которые окружают небную миндалину.
К развитию абсцесса приводит воспаление тканей, которое чаще всего возникает после тонзиллита.
Зачастую патология имеет односторонний характер, однако иногда она локализуется с двух сторон.
Появление аномальных изменений в тканях, окружающих небные миндалины, связано с заражением бактериальными микроорганизмами. Чаще всего данное состояние является следствием активного размножения стрептококков. Нередко причиной становится отсутствие своевременной терапии тонзиллита.
В такой ситуации состояние человека может улучшиться, снижается болевой синдром. Однако через несколько дней симптомы возвращаются, что приводит к появлению выраженного дискомфорта.
Этиология паратонзилялярного абсцесса:
Данная патология обычно сопровождается такими проявлениями:
- Болевой синдром в горле – может возникать только с одной стороны или преобладать в определенной области. Нередко дискомфорт отдает в зубы и ухо.
- Сложности с полным открыванием рта – это состояние называют тризмом мышечной ткани.
- Ощущение кома в горле.
- Нарушение глотания.
- Увеличение температуры тела – иногда она составляет 39-40 градусов.
- Увеличение лимфатических узлов под челюстью – иногда наблюдается только с одной стороны.
- Нарушение общего состояния – у человека возникают головные боли и слабость.
- Плохой запах изо рта.
- Появление гнусавости в голосе.
- Одышка – обычно наблюдается при внушительных размерах образования.
Иногда наблюдается самостоятельное вскрытие гнойника. Для этого состояния характерно улучшение состояния, облегчение процесса открывания рта, снижение болевого синдрома в горле.
Угроза появления паратонзиллярного абсцесса увеличивается у детей и людей с ослаблением иммунной системы. Данное состояние наблюдается в таких случаях:
- Наличие хронических патологий воспалительного характера – к примеру, инфекционных очагов в пазухах носа.
- Сахарный диабет – для этой хронической болезни характерно повышение содержания сахара в крови.
- Состояние иммунодефицита – нарушения в работе иммунитета, которые приводят к увеличению восприимчивости организма к инфекционным патологиям. Такие недуги могут носить врожденный или приобретенный характер.
- Вредные привычки – к ним, в частности, относят курение и избыточное потребление спиртного.
- Неправильное питание.
- Воздействие неблагоприятных экологических факторов.
Факторами, провоцирующими формирование абсцесса, могут стать постоянные стрессы и переохлаждение. В группу риска входят люди с удаленными миндалинами. Данное состояние наблюдается в том случае, если после операции остается немного лимфоидной ткани.
Чтобы справиться с патологией, нужно вовремя провести диагностику. Для начала врач изучает жалобы и анамнез патологии. Затем специалист проводит общий осмотр. По его результатам отоларинголог назначает дополнительные обследования:
- Фарингоскопия – подразумевает осмотр горла. При формировании абсцесса обычно присутствует асимметрия мягкого неба. Наблюдается одностороннее (правостороннее или левостороннее) увеличение миндалины в направлении средней линии. Над ней можно увидеть уплотненный участок. Сквозь слизистую можно визуализировать гнойное содержимое.
- Ларингоскопия – заключается в выполнении осмотра гортани. Воспалительный процесс и отечность может затрагивать зону гортани. Это особенно характерно для локализации абсцесса снизу или позади миндалины.
- Компьютерная томография или ультразвуковое исследование шеи.
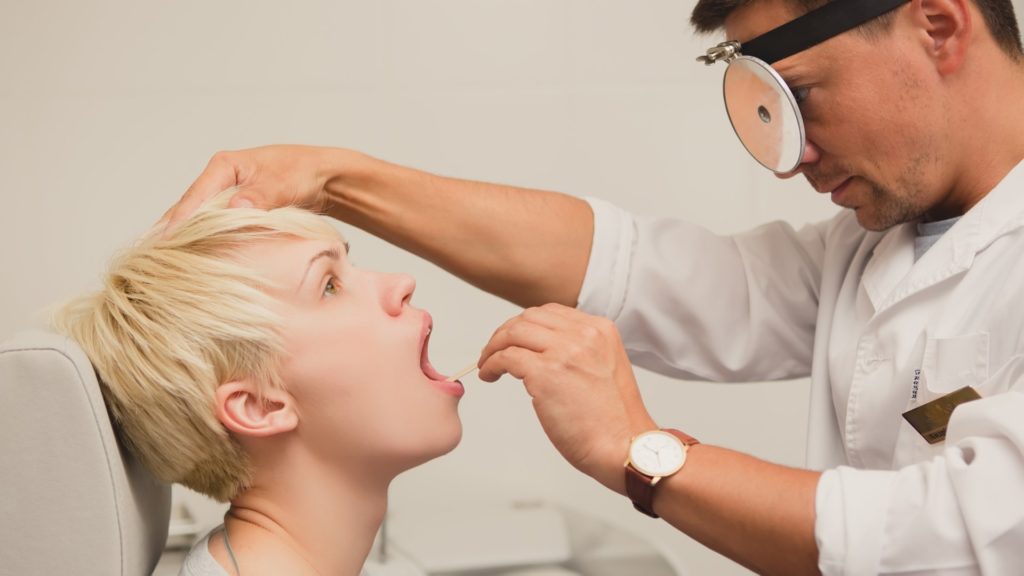
На фото горло при паратонзиллярном абсцессе
При формировании такого абсцесса пациенты обычно нуждаются в госпитализации и проведении детального обследования. В простых случаях возможна терапия на дневном стационаре. Однако врач должен каждый день осматривать гортань.
На раннем этапе патологии справиться с абсцессом удается консервативными методами. Для этого врачи назначают антибактериальные средства.
Важно учитывать, что аминогликозиды и тетрациклин не дают нужных результатов. Лучше всего применять амоксициллин, который обладает обширным спектром действия.
Если это средство не помогает справиться с патологией, врач может назначить макролиды. Еще одним альтернативным методом терапии считаются цефалоспорины второго либо третьего поколения.
Также в схему терапии включают такие элементы:
Как удаляют парафарингеальный абсцесс, смотрите в нашем видео:
Применение домашних средств помогает справиться с болью и отечностью, восстановить дыхание и уменьшить объем гноя. Однако использовать такие рецепты допустимо только в дополнение к основной терапии.
Итак, к наиболее действенным народным средствам можно отнести следующее:
- Прополис. Данное вещество можно применять для полосканий. Также его принимают внутрь – по 20 капель несколько раз в сутки. Жидкость нужно слегка задерживать во рту перед глотанием. Также прополис можно смешать с растительным маслом и использовать полученный состав для обработки горла.
- Мед. При возникновении абсцесса полезно делать медовые ингаляции. Для этой цели мед смешивают с горячей водой, после чего несколько минут вдыхают испарения. Данное вещество подходит и для внутреннего применения.
- Еловые шишки. Настойку из этого продукта можно применять для полосканий. Для ее изготовления следует взять горсть шишек, измельчить их и варить в 500 мл воды. Затем отвар оставляют на 30 минут. Чтобы усилить эффект, в воду можно добавить немного эфирных масел кедра, пихты, ели – всего несколько капель. Полоскания горла нужно делать минимум 5 раз в сутки.
Самым распространенным способом лечения данного нарушения является оперативное вмешательство. Вскрытие абсцесса обычно осуществляют на 5 сутки после возникновения отечности на миндалине или в гортани. На более ранних этапах разрез не делают, поскольку абсцесс нельзя считать полностью сформированным.
Если в образовании содержится мало гноя, его отсасывают при помощи специальной иглы для пункции. Но эта процедура может быть недостаточно продуктивной, поскольку часть микробов остается в тканях, что провоцирует появление нового абсцесса.
Техника вскрытия проводится по следующей схеме:
- Зона, в которой планируется разрез, обезболивается.
- Выполняется надрез мягких тканей вблизи абсцесса.
- Посредством особого приспособления отсасывается гной.
- После очищения пораженной зоны ее обрабатывают антисептическим раствором. Он уничтожает микробы и предотвращает развитие воспаления.
- При небольших размерах абсцесса врач удаляет его, не рассекая ткани.
- Если образование расположено очень глубоко, при хроническом паратонзиллите с воспаленным участком удаляют и гланды.
Вскрытие паратонзиллярного абсцесса в нашем видео:
Рецидивирующий паратонзиллярный абсцесс приводит к таким осложнениям:
- Флегмона шеи. Это очень тяжелое нарушение, которое может привести к летальному исходу. При ее развитии гнойные микробы проникают в мягкие ткани, а затем и в кровеносную систему.
- Медиастинит. Данная патология приводит к поражению пространства в груди человека. В такой ситуации инфекция распространяется очень быстро. Как следствие, возбудители недуга проникают в позвоночник, легкие, сердце.
- Сепсис. В данной ситуации инфекция проникает в кровь и быстро распространяется. Большую опасность представляет септический шок.
- Стеноз гортани. Это аномальное состояние, которое вызывает воспаление и отечность тканей гортани, а также закрытию ее просвета.
При условии адекватной терапии прогноз благоприятен. Трудоспособность человека восстанавливается в течение 10-14 суток.
Паратонзиллярный абсцесс – серьезное нарушение, которое может стать причиной опасных последствий. Справиться с ним удастся лишь при помощи врача, потому нужно выполнять все его рекомендации.
источник
При воспалении в околоминдалинной клетчатке (миндалинах) развивается паратонзиллярный абсцесс. Это опасная болезнь, которая имеет инфекционную или паразитирующую природу, сопровождается формированием гнойных масс, развивается на фоне снижения иммунитета, под воздействием других провоцирующих факторов. Лечение необходимо срочное: если произойдет патологическое вскрытие паратонзиллярного абсцесса, среди опасных осложнений врачи не исключают летальный исход из-за заражения крови.
Это патологический процесс инфекционного характера, в который вовлечены ткани миндалин с формированием гнойных масс, препятствующих дыхательной функции. Другие названия недуга – флегмонозная ангина, паратонзиллит, вызванные повышенной активностью болезнетворной инфекции. Патология носит односторонний или двусторонний характер, чревата опасным вскрытием болезненного гнойника. Такое осложнение ангины и хронического тонзиллита опасно, первым симптомом его будет хронические боли в горле и полости рта.
Абсцесс миндалин начинается с острого тонзиллита, который при отсутствии своевременной терапии становится хроническим, чреват потенциальными осложнениями. Воспаление сопровождается болью при глотании, формированием гноя на миндалинах. Это уже отдельное заболевание, которое называют тонзиллярный абсцесс. Согласно международной классификации болезней, диагнозу абсцесс паратонзиллярный соответствует код МКБ 10 — 38. Распространение недуга происходит от больного пациента к здоровому, поэтому важно своевременно позаботиться об элементарных мерах профилактики.
Если развивается абсцесс после ангины, в патологический процесс вовлечены лимфатические узлы, заполненные гноем. Поражены дыхательные пути, система лимфотока, но главный признак паратонзиллярного абсцесса – сильная боль в горле, которая при глотании усиливается. Больной испытывает слабость и сильное недомогание, однако клиническая картина может включать и другие, не менее опасные симптомы. При абсцессе паратонзиллярном не исключены следующие аномалии:
- односторонний болевой синдром горла;
- присутствие так называемого кома в горле;
- неприятный запах из полости рта;
- нарушенный режим температуры;
- болезненность шеи, сложности при повороте головы;
- сильная гнусавость голоса;
- увеличение подчелюстных лимфоузлов;
- нарушенный процесс глотания;
- участившиеся приступы одышки, мигрени;
- гнойные выделения, ощутимые при глотании.
Прежде чем лечить гнойный тонзиллит, важно определить основную причину воспаления, своевременно ее устранить медикаментозными или альтернативными методами. Паратонзиллярный абсцесс имеет инфекционную природу, вызван повышенной активностью стафилококков, стрептококков, пневмококков, грибов рода Кандида, других патогенных микроорганизмов на фоне дисфункции иммунной системы. Болезнь встречается не часто, но при ее развитии врачи не исключают воздействие следующих провоцирующих факторов:
- длительное переохлаждение организма;
- хроническое воспаление небных миндалин;
- некачественно проведенная операция по удалению миндалин;
- кариес или другие заболевания зубов тяжелой формы;
- сахарный диабет одной из разновидностей;
- анатомические особенности глотки;
- неправильное питание;
- иммунодефицитные заболевания;
- вредные привычки;
- неблагоприятные климатические условия;
- хронические болезни ЛОР-практики.
Основной причиной характерного недуга в детском возрасте становится не вылеченная вовремя ангина, дополнительные инфекции. Кроме того, паратонзиллярный абсцесс возникает после удаления миндалин из-за образования очага патологии, снижения защитных сил детского организма. Важно клиническими методами определить, где может располагаться область поражения, ее гнойное содержимое. При абсцессе паратонзиллярном привычное дыхание ребенка нарушено, поэтому важно вовремя выяснить потенциальные провоцирующие факторы:
- неправильное питание;
- иммунодефицит;
- хронические болезни дыхательной системы;
- ослабленный иммунитет;
- сахарный диабет.
Воспалительный процесс имеет несколько разновидностей, которые определяются локализацией очага патологии в полости рта, размером абсцесса. Если правильно поставить диагноз, обеспечена положительная динамика при консервативной терапии. Ниже описаны существующие виды:
- Паратонзиллярный абсцесс между небно-язычной дужкой и верхним полюсом миндалины является самым распространенным диагнозом. Причина – недостаточное дренирование верхней части миндалины, выступ отечного неба вперед.
- При задней форме между небно-глоточной дужкой и миндалиной в патологический процесс дополнительно вовлекается гортань с дальнейшим сужением просвета и затрудненным дыханием пациента.
- При нижней форме паратонзиллярного абсцесса характерное воспаление происходит у нижнего полюса миндалины, а развивается на фоне стоматологических заболеваний осложненной формы, например, кариеса.
- Еще одна область поражения – снаружи от миндалины, причем само заболевание считается редким. Паратонзиллярный абсцесс затрагивает обширное пространство ротовой полости, требует проведения антибактериальной терапии.
По особенностям патологического процесса и выраженности тревожной симптоматики паратонзиллярный абсцесс бывает:
- отечной формы, при которой симптомы представлены легкой степенью, а болезненные ощущения носят умеренный характер;
- инфильтративной формы, при которой наблюдается боль при глотании, нарушается дыхание;
- абсцедирующей формы, которая характеризуется острым течением патологического процесса, чревата осложнениями.
Прогрессирующий абсцесс при ангине можно определить клиническим путем. Пациент при появлении боли в горле и возникновении чувства инородного тела должен немедленно обратиться к врачу. Сбора данных анамнеза не хватает, чтобы поставить окончательный диагноз. Необходимы следующие информативные методы диагностики:
- фарингоскопия, предусматривающая осмотр больного горла;
- ларингоскопия – визуальный осмотр гортани;
- УЗИ мягких тканей шеи, если есть подозрение на серьезные осложнения, вовлечение в патологический процесс лимфатических узлов;
- КТ шеи;
- исследование желез внутренней секреции;
- общий анализ крови, мочи.
Эффективная терапия паратонзиллярного абсцесса заключается в подавлении патогенной флоры, устранении гнойных масс на миндалинах, нормализации дыхания и глотательного рефлекса. Начинать эффективное лечение требуется с визита к отоларингологу, подробной диагностики в условиях стационара. Пациента требуется госпитализировать, чтобы определить характер нарушений, этиологию и потенциальные осложнения. Подход к проблеме со здоровьем комплексный, включает следующие мероприятия:
- вскрытие образования под местной анестезией;
- промывание полости антисептическим раствором;
- проведение антибактериальной, противоотечной терапии при внутривенном, внутримышечном введении;
- назначение обезболивающих, жаропонижающих препаратов по показаниям;
- использование антисептических средств от больного горла;
- физиотерапевтическое лечение в зависимости от стадии патологического процесса.
- хирургическое вмешательство при формировании флегмоны.
При перитонзиллярном абсцессе эффективная терапия возможна в домашней обстановке, но только после предварительной чистки от гноя. Применение антисептических растворов обязательно, чтобы вывести общее состояние на удовлетворительный уровень, предотвратить повторное инфицирование. Чтобы ускорить желаемый результат, врач дополнительно назначает антигистаминные препараты, противовоспалительные средства, иммуностимуляторы, поливитаминные комплексы.
При возникновении паратонзиллярного абсцесса необходимо срочное хирургическое вмешательство, особенно при угрозе вскрытия гнойника, заражения крови. Операция должна проводиться под местной анестезией, поскольку при помощи скальпеля выполняется вскрытие гнойника и установка дренажа. На вторые сутки рану вновь открывают, и гнойные массы выходят наружу. Если такие оперативные действия оказались неэффективными, лечащий врач назначает удаление абсцесса вместе с миндалиной. После этого необходим длительный реабилитационный период.
Паратонзиллярный абсцесс быстро прогрессирует, и пациенту грозит летальный исход от заражения крови после вскрытия гнойника на миндалине. Это не единственное осложнение, которое может привести пациента любого возраста в реанимацию. Потенциальная угроза здоровью при паратонзиллярном абсцессе может быть такой:
- сепсис с масштабным распространением гноя по системному кровотоку во всем пораженном организме;
- флегмона шеи, которая провоцирует воспалительный процесс преимущественно мягких тканей характерной зоны;
- медиастинит, при котором в патологический процесс вовлечена не столько дыхательная система, сколько легкие, миокард;
- острый стеноз гортани, при котором пациент может скоропостижно скончаться от приступа асфиксии.
- синдром внезапной смерти, который чаще возникает в ночное время суток.
При паратонзиллярном абсцессе исход для пациента самый непредсказуемый, причем в большинстве клинических картин наблюдаются серьезные осложнения. Заболевание важно предотвратить, а для этого надо своевременно лечить ангину, предотвращать развитие хронического тонзиллита. Если такое заболевание ЛОР-практики заметно затянулось, не исключено, что на миндалинах появляются гнойники, склонные к стремительному росту. Их уже приходится удалять вместе с миндалинами, это осложненное течение недуга, которое может приводить к серьезным последствиям.
Если пациент попадает в группу риска, его основная задача – укрепить иммунитет, предотвратить заражение вредоносными микроорганизмами, своевременно лечить воспалительные процессы гортани. Специально для этих целей предусмотрены следующие профилактические мероприятия, которые можно реализовать в домашней обстановке от паратонзиллярного абсцесса:
- своевременное лечение стоматологических заболеваний;
- коррекция иммунодефицитных состояний и сахарного диабета;
- окончательный отказ от вредных привычек;
- адекватное лечение болезней носа и ротовой полости;
- исключение спиртных напитков из суточного рациона;
- укрепление иммунодефицитных состояний;
- предотвращение длительного переохлаждения организма.
источник
Паратонзиллярный абсцесс – самая тяжелая стадия острого бактериального воспаления гланд. Второе название заболевания – флегмонозная ангина. Представляет собой воспаление околоминдаликовой клетчатки. Патология опасна прорыванием абсцесса и попаданием гнойного содержимого в кровь, поэтому требует срочной медицинской помощи.
При паратонзиллите на миндалинах или около них образуются гнойники
Патология представляет собой воспалительный процесс в тканях миндалин и вокруг них. В патологический процесс вовлекаются ткани вокруг миндалин. При абсцессе формируется полость, наполненная гноем, которая может значительно увеличиваться в размерах, нарушая дыхательную функцию.
Паратонзиллярный абсцесс на фото представляет собой выраженное увеличение и отек ткани вокруг миндалин. Чаще всего бывает односторонним, однако может наблюдаться и двустороннее формирование гнойных полостей. Двусторонний абсцесс встречается очень редко и очень опасен.
Патология диагностируется у пациентов старше 14 лет. Взрослые сталкиваются с абсцессом реже, чем подростки и молодые люди.
Наибольшая частота случаев развития паратонзиллита (второе название болезни) наблюдается осенью и зимой, в период снижения иммунитета и сезонных ОРВИ.
Основная причина развития – хронический тонзиллит. Это заболевание характеризуется периодическими обострениями, при которых переходит в острую форму, или гнойную ангину. Паратонзиллярный абсцесс представляет собой крайнюю степень острой ангины и чаще всего развивается из-за сильного снижения иммунитета.
- заражение стафилококком или стрептококком;
- осложнения после частичного удаления миндалин;
- хронические заболевания миндалин, носовых пазух или среднего уха;
- запущенный кариес;
- механическое повреждение миндалин или ткани глотки.
Паратонзиллит представляет собой заболевание бактериальной природы, поэтому развивается вследствие распространения инфекции на ткани вокруг миндалин. Наиболее вероятным очагом заражения являются инфицированные миндалины, поэтому абсцесс развивается на фоне недолеченной гнойной ангины или обострения хронического тонзиллита.
Одной из неочевидных причин развития абсцесса являются травмы миндалин. Это происходит вследствие механического повреждения тканей гланд при глотании жесткой и грубой пищи. Чаще всего такая причина выявляется у людей с сахарным диабетом, так как на фоне этого заболевания повышается восприимчивость к инфекциям и замедляется процесс регенерации тканей.
В случае выраженного иммунодефицита, причиной развития паратонзиллита может выступать гайморит или острый отит среднего уха. Эти заболевания вызваны бактериальной инфекцией, которая может распространиться на другие ЛОР-органы, в том числе и миндалины.
Гланды можно “поцарапать” жесткой едой (особенно если проглатывать ее кусками, торопясь)
Паратонзиллярный абсцесс (в МКБ-10 обозначается кодом J36) может появиться вследствие инфицирования околоминдаликовой клетчатки после хирургического удаления миндалины. Это наблюдается в случаях частичного удаления гланд в рамках лечения хронического тонзиллита.
Факторы, предрасполагающие к развитию этого опасного заболевания:
- снижение иммунитета;
- курение;
- неправильное лечение бактериального воспаления миндалин;
- хронический очаг инфекции в ротовой полости или носоглотке;
- дефицит витаминов;
- переохлаждение;
- декомпенсированный сахарный диабет.
Причиной паратонзиллярного абсцесса у детей является хронический тонзиллит, аденоидит и снижение иммунитета, вызванное этими заболеваниями.
Паратонзиллярный абсцесс классифицируют по характеру изменений пораженной ткани и по локализации нарыва.
По характеру изменений выделяют три формы заболевания:
- Отечный паратонзиллит. Пораженные ткани отекают, выраженные признаки острого воспалительного процесса отсутствуют, специфических симптомов не наблюдается. Этот этап можно назвать начальным, на этой стадии абсцесс диагностируется очень редко.
- Инфильтрационная форма паратонзиллита, при которой абсцесс (нарыв) только формируется. На этом этапе наблюдаются следующие симптомы: отек и покраснение околоминдаликовой клетчатки, повышение температуры тела, боль при глотании.
- Абсцедирующая форма паратонзиллита. Эта стадия диагностируется спустя 5-8 дней после начала патологического процесса в тканях вокруг миндалин. На данной стадии наблюдается выпячивание пораженной околоминдаликовой клетчатки и видимая деформация зева из-за абсцесса. Появляются острые симптомы.
Так как на первых двух стадиях абсцесс как таковой еще не сформирован и характерные признаки отсутствуют, болезнь сложно диагностировать. Пациент обращается к врачу только при появлении острой боли и нарушении глотания, которые появляются на абсцедирующей стадии паратонзиллита.
С учетом статус локалис (особенности расположения), паратонзиллярный абсцесс бывает четырех видов:
- передний – поражаются ткани над миндалиной;
- задний – гнойная полость располагается между небно-глоточной дужкой и миндалиной;
- нижний – формируется между нижней частью гланды и стенкой глотки;
- наружный – воспаление локализовано между боковой частью миндалины и стенкой глотки.
Чаще всего диагностируется передний абсцесс – на его долю приходится 75% всех случаев. Наиболее редкая и самая опасная патология – это наружный абсцесс, так как гнойник препятствует дыханию.
Помимо острой боли в горле, человек страдает от симптомов общей интоксикации
В подавляющем большинстве случаев наблюдается односторонний абсцесс. Это обуславливает главный симптом заболевания – острую боль с одной стороны горла, усиливающуюся при глотании. На двусторонний абсцесс приходится около 5% всех случаев.
Особенности боли при абсцессе:
- обостряется при попытке сглотнуть;
- спустя 2-3 дня становится постоянной;
- не купируется обезболивающими препаратами и леденцами от боли в горле;
- иррадиирует в ухо и нижнюю челюсть;
- носит острый, режущий характер.
Так как абсцесс представляет собой гнойное образование, спустя несколько дней после его появления появляются симптомы интоксикации. К ним относят:
- повышение температуры выше 38.5 градусов;
- сильную головную боль;
- увеличение лимфоузлов на шее;
- постоянную слабость.
При появлении таких симптомов пациенту необходимо срочно обратиться к врачу, иначе паратонзиллит будет прогрессировать, ухудшая самочувствие. Спустя несколько дней после образования нагноения появляется резкий гнилостный запах изо рта, затем появляется спазм мышц, участвующих в процессе жевания, речь становится гнусавой. Гнойник мешает прохождению пищи, поэтому она может забрасываться в носоглотку.
При паратонзиллярном абсцессе домашнее лечение недопустимо, необходимо проконсультироваться с врачом при первых признаках образования гнойника в горле. Диагноз ставится на основании:
- общего осмотра и фарингоскопии;
- сбора жалоб;
- общего анализа крови;
- УЗИ шеи.
Из-за риска опаснейших осложнений обращение к врачу обязательно
При паратонзиллярном абсцессе симптомы нарастают очень быстро, поэтому важно обратиться к врачу при появлении первых признаков заболевания. Болезнь опасна осложнениями, поэтому лечение проводится только в стационаре.
Существует два метода лечения – медикаментозный и хирургический. Их сочетание позволяет избавиться от абсцесса быстро, и уже после нескольких дней пребывания в стационаре пациента выписывают. При наличии противопоказаний к хирургическому лечению, проводится только медикаментозная терапия.
Медикаментозная терапия проводится с помощью антибиотиков. Пациентам назначают препараты широкого спектра действия, активные в отношении стрептококков и стафилококков. Чтобы обеспечить быстрый эффект, препараты вводятся внутримышечно.
После того, как абсцесс прорвется самостоятельно, врач берет образец его содержимого на анализ, по результату которого схема лечения корректируется с учетом возбудителя болезни.
Если выбрано медикаментозное лечение, пациент остается в стационаре до тех пор, пока абсцесс не вскроется и его содержимое не будет полностью удалено. Все это время продолжается терапия антибиотиками.
Наиболее эффективный метод – это вскрытие скальпелем паратонзиллярного абсцесса. Процедура проводится под местной анестезией.
Врач скальпелем вскрывает абсцесс, после чего применяется дренирование для удаления гнойного содержимого. Нередко требуется повторное дренирование, так как через несколько часов полость снова заполняется гноем.
После вскрытия паратонзиллярного абсцесса необходимо:
- соблюдать постельный режим;
- полоскать горло антисептическими средствами;
- принимать антибиотики;
- принимать обезболивающие препараты;
- увеличить потребление воды.
При паратонзиллярном абсцессе после вскрытия может применяться физиотерапия, но не раньше, чем через неделю после дренирования полости.
Если заболевание стало осложнением хронического тонзиллита и существует риск повторного образования абсцесса, принимается решение об удалении миндалин. Такая процедура может проводится одновременно со вскрытием абсцесса.
Возникает риск попадания в кровь инфекции
Осложнения после паратонзиллярного абсцесса очень опасны и связаны с инфицированием расположенных рядом органов и лимфатических узлов. Среди возможных осложнений:
- сепсис (заражение крови гноеродными бактериями);
- гнойное воспаление мягких тканей шеи;
- стеноз и отек гортани, приводящий к удушью и летальному исходу;
- воспаление средостения.
Чтобы избежать осложнений, необходимо придерживаться рекомендаций врача. Антибактериальные препараты принимают в течение 7 дней после вскрытия абсцесса.
Несмотря на тяжелые симптомы, паратонзиллярный абсцесс горла в 95% случаев успешно лечится, с условием своевременного обращения к специалисту. Лечение длительное и растягивается на 3-4 недели. В первую неделю практикуется лечение в стационаре. Затем, если абсцесс был вскрыт, пациента выписывают, но в домашних условиях продолжается антибактериальная терапия.
После курса антибиотиков может назначаться физиотерапия для профилактики повторного развития заболевания и ускорения восстановления ткани миндалин.
Прогноз неблагоприятный, если гнойное воспаление перешло на соседние органы или бактерии попали в кровь, что требует длительного лечения в стационаре и применения сильнодействующих средств. В тяжелых случаях паратонзиллярный абсцесс может привести к удушью.
Чтобы не допустить развития паратонзиллита, необходимо своевременно лечить любые инфекционные заболевания. В первую очередь это относится к хроническому тонзиллиту. Обязательно нужно регулярно посещать стоматолога и своевременно проводить санацию ротовой полости. Запущенный кариес, воспаление десен, зубной камень на фоне хронических инфекций горла – все это потенциально опасно абсцессом миндалин.
Пациентам, в течение долгого времени страдающих хроническим тонзиллитом, рекомендуется провести тонзиллэктомию – операцию по удалению миндалин. Решение о необходимости удаления гланд принимает врач, в случае неэффективности консервативной терапии хронического заболевания горла.
В числе профилактических мер – повышение иммунитета, что особенно важно при хроническом тонзиллите. Для этого могут применяться иммуностимуляторы, в том числе растительные (эхинацея), витаминные препараты, закаливание.
Паратонзиллярный абсцесс очень опасен и может привести к тяжелым осложнениям, поэтому его недопустимо лечить самостоятельно.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Обозначение заболевания термином «паратонзиллярный абсцесс» правомерно лишь для конечной стадии патологического процесса, сопровождающеюся нагноением. Использование ранее употребляемого термина «флегмонознан ангина» для обозначения воспалительного процесса в паратонзиллярной клетчатке по существу неправильно, так как им обозначают гнойное расплавление паренхимы миндалины с формированием интратонзиллярного абсцесса.
Паратонзиллит (паратонзиллярный, перитонзиллярный абсцесс) — воспалительный процесс в тканях, окружающих нёбную миндалину.
J36. Перитонзиллярный абсцесс.
Паратонзиллит занимает одно из первых мест среди гнойных процессов глотки по тяжести и возникает у людей любого возраста, однако чаще паратонзиллитом болеют в возрасте от 15 до 30 лет; в более молодом, более пожилом возрасте его диагностируют реже. Заболевание одинаково часто поражает как мужчин, так и женщин. Многие авторы отмечают сезонность заболевания: чаще паратонзиллит наблюдается поздней осенью и ранней весной. Однако он бывает и летом, особенно в жаркое время; в большинстве таких случаев имеет значение местное охлаждение (холодные напитки, мороженое и пр.).
Индивидуальная профилактика состоит в укреплении общей резистентности организма, повышении его устойчивости к инфекционным воздействиям неблагоприятным условиям внешней среды. Важное значение приобретают обще и местное закаливание организма, систематические занятия физкультурой и спортом, воздушные и водные процедуры, ультрафиолетовое облучение.
Своевременная санация полости рта и носа способствует ликвидации очагов хронической инфекции. Кариозные зубы, хронический гингивит, аденоиды и подобные состояния способствуют развитию патогенной флоры, которая при неблагоприятных факторах может активизироваться. В большинстве случаен паратонзиллит выявляется как осложнение ангины, поэтому большое значение имеет назначение пациенту рационального лечения и соблюдение им назначенного режима. На дозировку и длительность курса антибактериального лечения не должна влиять быстрая
Общественная профилактика — в большей степени проблема социальная, связанная в первую очередь с улучшением экологической обстановки, а также условий труда и быта; соблюдением санитарно-гигиенических требований, направленных на снижение микробной обсеменённости окружающей среды.
Пациентов с жалобами на боль в горле, затруднение глотания, затруднение при открывании рта, подчелюстной лимфаденит, повышение температуры тела необходимо направлять на консультацию к оториноларингологу,
Различают клинико-морфологические формы паратонзиллита: отечную, инфильтративную и абсцедирующую. Каждая из этих форм может существовать отдельно, либо быть лишь стадией, фазой, которая затем переходит в другую.
В зависимости от места образования и расположения паратонзиллит может быть передне верхним (передним), задним, нижним и боковым (наружным).
Заболевание возникает в результате проникновения в паратонзиллярное пространство вирулентной инфекции при наличии благоприятных условий для распространения и развития. В качестве возбудителя чаще всего выступают стрептококки группы A (Streptococcus pyogenes), при этом возможно участие непатогенных и условно-патогенных штаммов. Примерно так же часто возбудителем инфекции выступают стафилококки (Staphylococcus aureus), несколько реже Escherichia colli, Haemophilus Influenzae, Klebsiella, дрожжевые грибы рода Candida. В последние годы была показана важная роль в развитии паратонзиллита анаэробной инфекции, причем именно в группе тех больных, у которых были выделены возбудители обладающие анаэробными свойствами: Prеvotella, Porphyro, Fusobacterium, Peptostreptococcus spp. — отмечалось наиболее тяжелое клиническое течение заболевания.
Симптомы паратонзиллярного абсцесса (паратонзиллита)
В большинстве случаев процесс односторонний; двусторонний паратонзиллит, но данным различных авторов, бывает в 1-10% случаев. Тонзиллогенный паратонзиллит развивается обычно через несколько дней после закончившейся ангины или очередного обострения хронического тонзиллита.
Заболевание начинается с появления резкой, чаще односторонней боли в горле при глотании, которая в дальнейшем становится постоянной и усиливается при попытке проглотить слюну. Возможна иррадиация боли в ухо, зубы соответствующей стороны.
Состояние больного обычно тяжёлое и непрерывно ухудшается: появляются головная боль, разбитость, слабость; температура тата повышается до фебрильных цифр. Отмечается дурной запах изо рта. Возникает выраженный в различной степени тризм тонический спазм жевательной мускулатуры. Появление тризма, по мнению большинства авторов, свидетельствует о формировании паратонзиллярного абсцесса.
Диагностика паратонзиллярного абсцесса (паратонзиллита)
При формировании абсцесса, обычно к 3-5-му дню, в месте наибольшего выпячивания намечается флуктуация и нередко происходит спонтанное вскрытие абсцесса, чаще через переднюю дужку или надминдаликовую ямку. Задний пара тонзиллит локализуется в клетчатке между задней нёбной дужкой и миндалиной: воспалительный процесс может распространиться на заднюю дужку и ткани бокового валика глотки. Возможно распространение коллатерального отёка на верхний отдел гортани, что может привести к её стенозу рубцеванию. Для нижнего паратонзиллита характерны менее выраженные фарингоскопические признаки отёк и инфильтрация нижнего отдела передней нёбной дужки. Обращает на себя внимание резкая болезненность при надавливании на участок языка, близкий к инфильтрированной дужке. При осмотре с помощью гортанного зеркала определится припухлость нижнего полюса миндалины; нередко гиперемия и инфильтрация распространяются на боковую поверхность корня языка, возможен коллатеральный отёк язычной поверхности надгортанника.
Лечение паратонзиллярного абсцесса (паратонзиллита)
Выделенные возбудители проявляют наибольшую чувствительность к таким препаратам, как амоксициллин в сочетании с клавулановой кислотой, ампициллин в сочетании с сульбактамом, цефалоспорины II-III поколений (цефазолин, цефуроксмм), линкозамиды (клиндамицин); эффективно их сочетания с метронидазолом, особенно в тех случаях, когда предполагается участие анаэробной флоры
Одновременно проводят детоксикационную и притивовоспалительную терапию назначают жаропонижающие средства и анальгетики.
С учетом выявленного у больных паратонзиллитом дефицита всех звеньев иммунного статуса показано применение препаратов, обладающих иммуномодулирующим эффектом (азоксимер, дезоксирибонуклеинат натрия).

источник
Когда человек ощущает резкую боль в горле, и она не проходит в течение долгого времени, то этот симптом должен насторожить. Дело в том, что это может указывать на наличие тяжелого осложнения – паратонзиллярный абсцесс. Он может возникнуть в результате острой ангины и хронического тонзиллита. Протекает патологический процесс довольно тяжело, так как доставляет пациенту массу неприятностей. Лечить воспаление необходимо в срочном порядке, так как сам по себе он не проходит.
Формирование патологического процесса происходит по причине загноения лимфатических узлов, клетчатки заглоточной области. Формирование гноя в горле может произойти на фоне гриппа, ОРВИ, кори, скарлатины, отите и механической травмы слизистой. Но чаще всего виновником паратонзиллярного абсцесса выступает ангина.
На фото – паратонзиллярный абсцесс:
Тонзиллит, протекающий в хронической форме, заразен, так что может стать причиной развития абсцесса. Он представлен в виде белого гнойника. Если не приступить к лечению горла, то это может стать причиной удушения. Поражает абсцесс одинаково как взрослых, так и детей. Согласно международной классификации болезней у паратонзиллярного абсцесса код МКБ 10 – J38. Также читайте, фолликулярная ангина код по мкб 10.
А вот каковы причины рыхлых миндалин у ребенка, и как можно избавиться от данной проблемы, рассказывается в данной статье.
Почему возникают после ангины миндалины в дырках и как можно помочь в данной проблеме, в том числе и домашними средствами, рассказывается в данной статье.
А вот как происходит лечение стоматита на миндалинах, поможет понять данная статья: https://prolor.ru/g/detskoe-zdorove-g/stomatit-na-mindalinax.html
А вот какова цена проведения процедуры крио миндалин, очень подробно рассказывается в данной статье.
Паратонзиллярный абсцесс может классифицироваться на подвиды. Он может подразделяться на следующие виды с учетом того, где произошло его сосредоточение в паратонзиллярной клетчатке:
- Передневерхний. Эта форма патологии считается часто диагностируемой. Для нее характерно накопление гноя за передней дужкой и мягким небом в области верхнего полюса миндалины.
- Наружный (боковой). Сосредоточение гноя происходит между глоточной фасцией и капсулой миндалины.
- Задний. Он характеризуется скоплением гноя в области задней дужки.
- Нижний. Для этого патологического процесса характерно смещение небной дужки книзу и кпереди за счет проникновения инфекции на нижний отдел.
На видео- паратонзиллярный абсцесс:
Еще паратонзиллярный абсцесс может классифицироваться по локализации на односторонний и двухсторонний. При этом односторонний еще подразделяется на правосторонний и левосторонний. В этом случается вид патологии определяют с учетом того, в какой области произошло скопление гноя и образование гнойника.
Заразиться паратонзиллитом можно также, как и ангиной. Хотя на самом деле происходит не паратонзиллит, а острый тонзиллит. Проникает возбудитель патологического процесса воздушно-капельным путем.
Вначале он оседает на слизистой органов дыхания, ротовой полости, глаз и кожи. Именно воздушно-капельный путь передачи считается основным. Инфекция распространяется при чихании, кашле больного человека. Заражение бактериями и вирусами может произойти при прямом контактировании с больным во время поцелуя, рукопожатия и объятия.
Чаще всего течение данного заболевания абсцесса заканчивается выздоровлением. Но это при условии, что лечение паратонзиллярного абсцесса было начато вовремя. Если же микробы и вирусы имеют высокую активность, а иммунитет человека ослаблен, то это может привести к развитию такого последствия, как флегмона парафарингеального пространства. Из паратонзиллярной клетчатки через верхний сжиматель глотки инфекционный процесс проникает в парафарингеальное пространство.
При этом состояние больного очень тяжелое. У него резко повышается температура тела до отметки 39-40 градусов. Также наблюдаются симптомы общей интоксикации, повышенное слюноотделение, дурной запах изо рта. Ему очень тяжело глотать и дышать. Во время осмотра пациента он держит шею в неподвижном состоянии, наклонив ее в сторону поражения.
Во время прощупывания наблюдается напряжённость в области переднебоковой поверхности шеи. Она припухлая и болезненная. Флегмона парафарингеального пространства несет в себе опасность по причине развития гнойного медиастинита, аррозивного кровотечения из крупных сосудов шеи.
Как происходит вакуумное промывание миндалин и можно ли это сделать в домашних условиях, подробно рассказывается в данной статье.
Как выглядят налеты на миндалинах без температуры и каким образом можно вылечить такое заболевание, очень подробно рассказывается в данной статье.
Также будет интересно узнать о том, как происходит промывание лакун миндалин в домашних условиях.
Что такое киста небной миндалины и как лечится данное заболевание, очень подробно рассказывается в данной статье.
А вот как происходит лечение народными средствами увеличенных миндалин у ребенка, подробно рассказывается в данной статье.
- Олег, 45 лет: «У меня диагностировали паратонзиллярный абсцесс 2 года назад. Тогда я переболел ангиной, но видимо, не до конца смог справиться с ней. На ее фоне у меня стали образовываться гнойники. Вначале я решил лечиться дома. Выполнял полоскание различными растворами. Но с каждым часом боль становилась все сильнее и сильнее. Дальше терпеть уже было невозможно, и я отправился в больницу. Там мне назначили вскрытие. Процедура не из приятных, но зато мне сразу полегчало. Температура пошла на спад, болезненные ощущения стали не такими выраженными. Дальше дома я уже следовал схеме лечения, составленной врачом и ходил на перевязки каждые 3 дня, где мне меняли ватный тампон, установленный на месте удаленного гнойника».
- Светлана, 26 лет: «С паратонзиллярным абсцессом я познакомилась еще, когда училась в школе. Вначале у меня диагностировали обычную ангину. Я принимала назначенные врачом лекарства и все было нормально. Но затем у меня резко поднялась температура, боль в горле буквально атаковала меня. Я не могла нормально говорить, есть, пить. Да что там, я даже нем могла глотать слюну. Тогда мы пошли снова в больницу и мне поставили диагноз паратонзиллярный абсцесс. Лечение выполняли методом вскрытия гнойника, а затем назначили курс антибиотикотерапии и обработку ранки антисептическими растворами».
- Мария, 37 лет: «Я очень долго мучилась с паратонзиллярным абсцессом, так как его вскрытие мне проводили 2 раза. Вначале патологически процесс возникла на фоне ангины. Главными его симптомами были сильные боли в горле и высокая температура. В больнице мне выполнили чистку, а дома я стандартно принимала антибиотики. Но через 5 дней процесс нагноения повторился. Не знаю я, что могло его спровоцировать, но мне опять пришлось соглашаться на вскрытие. После я ходила на перевязку в больницу, мне постоянно обрабатывали рану антисептическими растворами, мазями для быстрого заживления. Через 2 недели я уже была полностью здорова».
Паратонзиллярный абсцесс – это довольно распространённое явление, возникающее у людей в разном возрасте на фоне инфекционных заболеваний, как и катаральная ангина (код по мкб 10 – J03). Лечение патологии должно происходить как можно быстрее, чтобы гной и инфекционный процесс не задели соседние ткани, что приведет еще к более печальным последствиям.
источник
Паратонзиллит — воспалительный процесс, развивающийся главным образом в окружающей нёбную миндалину паратонзиллярной клетчатке.
Обозначение заболевания как «паратонзиллярный абсцесс» правомерно для конечной стадии патологического процесса, который сопровождается нагноением. Следует учитывать, что нередко удаётся добиться абортивного течения заболевания на начальных стадиях, не допуская абсцедирования. По существу неправильным является ранее использовавшийся для обозначения воспалительного процесса в паратонзиллярной клетчатке термин «флегмонозная ангина» — так обозначается гнойное расплавление паренхимы миндалины с формированием интратонзиллярного абсцесса.
Паратонзиллит занимает одно из первых мест среди гнойных процессов глотки по тяжести.
Наблюдается у людей разного возраста, но чаще болеют в возрасте 15-30 лет; в младшем, а также в старшем возрасте встречается редко.
Заболевание одинаково часто поражает мужчин и женщин, отмечается сезонность заболевания, чаще наблюдается поздней осенью и ранней весной, но бывает и летом, особенно в жаркое время; в большинстве таких случаев имеет значение местное охлаждение (холодные напитки, мороженое).
Заболевание возникает вследствие проникновения в паратонзиллярное пространство вирулентной инфекции, если существуютблагоприятные условия для её распространения и развития.
В качестве возбудителя чаще всего выступают стрептококки, при этом возможно участие непатогенных и условно-патогенных штаммов, нередко возбудителем инфекции бывают стафилококки, несколько реже — кишечная палочка, клебсиелла, кандиды.
В развитии паратонзиллита установлена важная роль анаэробной инфекции. В группе больных, у которых были выделены возбудители, обладающие анаэробными свойствами, отмечалось наиболее тяжёлое клиническое течение заболевания. Специально проведенное исследование [Арефьева Н.А., Хафизова Ф.А., 1996] показало, что у всех пациентов до заболевания имелась исходная недостаточность показателей гуморального и клеточного звеньев иммунитета.
Паратонзиллит развивается на фоне изменённого иммунного статуса нёбных миндалин, что проявлялось недостаточной региональной иммунореактивностью в виде снижения показателей Т- и В-клеточного звеньев иммунитета. В большинстве случаев паратонзиллит развивается как осложнение ангины, реже как очередное обострение хронического тонзиллита, при этом имеет место тонзиллогенный путь проникновения инфекции в паратонзиллярное пространство.
Возникновению паратонзиллита способствует наличие в нёбных миндалинах глубоких крипт, которые пронизывают её через всю толщу и благоприятствуют развитию при ангинах воспалительных процессов в паратонзиллярной ткани. Частые обострения хронического тонзиллита и рецидивы ангин сопровождаются процессами рубцевания: в области устий крипт, нёбных дужек, где образуются сращения с миндалиной. Этот процесс затрудняет дренирование крипт, что приводит к активизации инфекции и распространению её через капсулу миндалины в паратонзиллярное пространство.
Наиболее частым местом проникновения инфекции из миндалины в паратонзиллярное пространство является верхний полюс миндалины; это связано с тем, что в области верхнего полюса вне капсулы миндалины расположены слизистые железы Вебера, которые вовлекаются в воспаление при хроническом тонзиллите. Отсюда инфекция может распространяться непосредственно в паратонзиллярную область, которая в области верхнего полюса содержит больше рыхлой клетчатки, чем в других отделах.
Иногда в надминдальное пространстве в толще мягкого нёба имеется добавочная долька, если она оставлена при тонзиллэктомии, то оказывается замурованной рубцами, что создаёт условия для развития абсцессов.
Перенесённый ранее паратонзиллит создаёт условия для рецидивирования патологического процесса, это связано с тем, что развивающаяся в результате предшествующих паратонзиллитов рубцовая ткань изолирует те или иные участки паратонзиллярного пространства и способствует формированию латентных очагов инфекции в этой области.
Возможен одонтогенный путь развития паратонзиллита, связанный с кариозным процессом преимущественно задних зубов нижней челюсти (вторые моляры, зубы мудрости), периоститом альвеолярного отростка; инфекция распространяется по лимфатическим сосудам непосредственно на околоминдальную клетчатку, минуя нёбные миндалины.
Воспалительные изменения в паратонзиллярной клетчатке бывают различной интенсивности: от воспалительных инфильтратов до некроза тканей. При сформировавшемся абсцессе участки паратонзиллярной ткани густо инфильтрированы лейкоцитами, иногда абсцедирование и некроз распространяются кнаружи, образуя сообщение между паратонзиллярным и парафарингеальным пространствами (чаще при наружном или боковом паратонзиллите). В процесс вовлекается ткань миндалины, в паренхиме которой выявляют выраженные явления обострения хронического тонзиллита: инфильтрация лейкоцитами лимфоидной ткани, соединительнотканных трабекул, эпителиального покрова крипт и поверхности миндалины.
Различают клинико-морфологические формы паратонзиллита: отёчную, инфильтративную, абсцедирующую. Каждая из этих форм может существовать отдельно либо является лишь стадией, фазой, которая затем переходит в другую форму. Если преобладают лимфостаз и отёк тканей, можно говорить об отёчной форме паратонзиллита; при инфильтративной форме вокруг сосудов, мышечных волокон и слизистых желёз скапливаются лимфогистиоциты и нейтрофильные лейкоциты; при переходе к абсцедированию клеточная инфильтрация ещё более нарастает.
При обращении к врачу отёчная форма воспаления диагностируется редко, инфильтративная — у 15-20% больных, у большинства определяется абсцедирующая форма паратонзиллита (80-85%).
Часто от начала заболевания до формирования абсцесса проходит 4-6 дней, но в ряде случаев этот срок резко сокращается и составляет несколько часов. Иногда начавшийся воспалительный процесс в паратонзиллярном пространстве подвергается обратному развитию под воздействием своевременного адекватного консервативного лечения, возможна инкапсуляция небольшого абсцесса.
В большинстве случаев процесс односторонний, двусторонний паратонзиллит бывает в 1-10% случаев.
Тонзиллогенный паратонзиллит развивается через несколько дней после перенесённой ангины или очередного обострения хронического тонзиллита. В зависимости от места образования и расположения паратонзиллит может быть передневерхним (передним), задним, нижним и боковым (наружным).
Чаще всего (73%) воспалительный процесс локализуется в переднем или передневерхнем (супратонзиллярном) отделе между капсулой миндалины и верхней частью передней нёбной дужки, захватывая область и выше миндалины.
Задняя локализация паратонзиллита (16%): между миндалиной и задней дужкой, нижняя (7%) — между нижним полюсом миндалины и боковой стенкой глотки, боковая (4%) — между средней частью миндалины и боковой стенкой глотки.
Наиболее тяжёлым по клиническому течению является боковой паратонзиллит, поскольку при сформировавшемся абсцессе условия для спонтанного опорожнения здесь наихудшие.
Заболевание начинается с появления резкой, чаще односторонней боли в горле при глотании, боль становится постоянной и усиливается при попытке проглотить слюну; боль в горле нередко отдаёт в ухо, в зубы соответствующей стороны. Интенсивность боли нарастает, она становится «рвущей», заставляя больного отказаться не только от приёма пищи, но и питья, становится невозможным даже приём внутрь лекарства. Обильная саливация наблюдается как рефлекторное явление, поэтому нередко можно наблюдать, как слюна стекает из угла рта, потому что больной не может её проглотить.
Состояние больного тяжёлое и непрерывно ухудшается: появляются головная боль, разбитость, слабость, температура тела повышается до фебрильных цифр; отмечается дурной запах изо рта. Отмечаются нарушение сна из-за резкой боли в горле, а также голодание вследствие невозможности проглотить даже жидкую пищу (жидкая пища частично попадает в носоглотку); имеет значение нарушение водного баланса вследствие введения в организм незначительного количества жидкости. Возникает выраженный в различной степени тризм: тонический спазм жевательной мускулатуры; появление тризма свидетельствует о формировании паратонзиллярного абсцесса. На поражённой стороне значительно припухают и становятся резко болезненными при пальпации регионарные лимфатические узлы. Из-за вовлечения в воспалительный процесс мышц шеи и шейных лимфатических узлов движения головы и шеи становятся болезненными, нередко больной предпочитает держать голову наклонённой в поражённую сторону и при необходимости повернуть голову поворачивается всем корпусом. Для больного наиболее удобным становится полусидячее положение с наклонённой вниз головой или лёжа на боку так, чтобы слюна свободно стекала; речь становится невнятной и гнусавой.
Температурная реакция бывает выраженной, особенно в первые дни и в период абсцедирования, в отдельных случаях, особенно при рецидивирующем паратонзиллите, температура субфебрильная.
После вскрытия абсцесса, которое может наступить самостоятельно на 3-6 день от начала заболевания, состояние больного резко улучшается, снижается температура. При абортивном течении болезнь может длиться 3-4 дня и меньше, а при затяжном — прорыв может наступить на 2-3 неделе; при глубоком расположении абсцесса спонтанного вскрытия не происходит, возможно распространение нагноения в парафарингеальное пространство.
В крови отмечается лейкоцитоз 10-15×10 9 /л, формула крови со сдвигом влево, значительно ускорена СОЭ. Мезофарингоскопия у больного паратонзиллитом бывает затруднена; из-за выраженного тризма больной открывает рот не более чем на 1-3 см, наблюдаемая картина зависит от локализации паратонзиллита.
При передневерхнем или переднем паратонзиллите отмечается резкое выбухание верхнего полюса миндалины вместе с нёбными дужками и мягким нёбом к средней линии; передняя дужка гиперемирована, резко инфильтрирована и при сформировавшемся абсцессе выпячена вперед. Наиболее выраженные изменения соответствуют линии, проведённой от основания язычка к заднему верхнему моляру, язычок оттеснён в здоровую сторону, миндалина смещена книзу и кзади, подвижность мягкого нёба на стороне поражения резко ограничена. Язык обложен толстым, легко снимаемым налётом, покрыт вязкой слюной.
При формировании абсцесса, к 3-5 дню, в месте наибольшего выпячивания намечается флюктуация и нередко происходит спонтанное вскрытие абсцесса, чаще через переднюю дужку или через fossa supratonsillaris. Выделяется гной с примесью крови, иногда отторгаются некротические массы, при достаточном опорожнении абсцесса быстро стихают все симптомы заболевания.
Задний паратонзиллит локализуется в клетчатке между задней нёбной дужкой и миндалиной, воспалительный процесс может распространяться на заднюю дужку и ткани бокового валика глотки. При фарингоскопии отмечается припухлость, обнаружить которую бывает иногда сложно при гипертрофии нёбной миндалины, в этом случае миндалину следует сместить в сторону шпателем или произвести осмотр с помощью носоглоточного зеркала. Миндалина и передняя дужка могут быть мало изменены, язычок и мягкое нёбо отёчны и инфильтрированы, но эти изменения выражены в меньшей степени, чем при переднем паратонзиллите. Возможно распространение коллатерального отёка на верхний отдел гортани, что может привести к её стенозированию. Характерны резкие боли при глотании, тризм чаще отсутствует; отмечается значительная реакция со стороны лимфатических узлов шеи. Течение заболевания более длительное, созревание абсцесса происходит иногда на 10-12 день.
Нижний паратонзиллит имеет менее выраженные фарингоскопические признаки, отмечены отёк и инфильтрация нижнего отдела передней нёбной дужки. Субъективные проявления болезни при этой локализации паратонзиллита значительны и непропорциональны фарингоскопическим данным.
Больной отмечает резкую боль при глотании, нередко иррадиирующую в ухо, которая усиливается при разговоре, высовывании языка; резкая болезненность появляется при надавливании на участок языка, близкий к инфильтрированной дужке. При осмотре с помощью гортанного зеркала определяют припухлость нижнего полюса миндалины; нередко гиперемия и инфильтрация распространяются на боковую поверхность корня языка, возможен коллатеральный отёк язычной поверхности надгортанника.
Наружный, или боковой, паратонзиллит встречается реже других форм, однако, прогностически относится к числу наиболее тяжёлых. Процесс развивается в клетчатке, выполняющей тонзиллярную нишу кнаружи от миндалины, поэтому условия для самопроизвольного вскрытия с прорывом гноя в полость глотки здесь наименее благоприятны. Воспалительные изменения со стороны глотки проявляются в меньшей степени, отмечается незначительное выбухание миндалины в медиальную сторону. Боль в горле при глотании нерезкая, но тризм жевательной мускулатуры развивается раньше, чем при других локализациях паратонзиллита, и бывает выраженным, развиваются отёчность и инфильтрация мягких тканей шеи на стороне поражения, выраженный шейный лимфаденит, кривошея. Опасность осложнений при данной локализации паратонзиллита особенно велика; помимо парафарингита, могут развиться диффузная флегмона шеи, медиастинит, аррозивное кровотечение из крупных сосудов шеи, в том числе артериальных.
Острое начало заболевания нередко возникает после перенесённой ангины или обострения хронического тонзиллита.
Тяжёлое общее состояние больного, жалобы на мучительную, одностороннюю боль в горле при глотании, характерный внешний вид, тризм и резкий запах изо рта позволяют предположить паратонзиллит ещё до осмотра глотки. Фарингоскопическая картина позволяет подтвердить или отвергнуть диагноз.
В начале заболевания при мезофарингоскопии отмечают асимметрию глотки вследствие выпячивания в надминдальную область, гиперемию и инфильтрацию тканей с одной стороны. В месте намечающегося прорыва гноя можно видеть истончение и желтоватый оттенок слизистой оболочки. Если на основании указанных выше признаков локализацию формирующегося абсцесса чётко определить не удаётся, выполняют диагностическую пункцию; потребность в ней возникает редко, главным образом при боковой и нижней локализации паратонзиллита.
Дифференциальную диагностику проводят с дифтерией, скарлатиной, рожистым воспалением глотки, опухолевыми заболеваниями и аневризмой.
Односторонняя припухлость в глотке с яркой гиперемией и отёком слизистой оболочки, похожая на паратонзиллит, может наблюдаться при дифтерии и скарлатине, с которыми проводят дифференциальную диагностику. При дифтерии бывают налёты в глотке, отсутствует тризм, а в мазке определяются бациллы Леффлера.
Для скарлатины характерны сыпь и определённые эпидемиологические данные.
При рожистом воспалении глотки могут наблюдаться характерная диффузная гиперемия и отёчность слизистой оболочки, которая представляется блестящей, напряжённой, однако протекает без тризма и при ней отсутствует характерное вынужденное положение головы, боль в горле менее интенсивна; нередко одновременно бывает рожа лица.
Сходны с паратонзиллитом опухолевые заболевания: рак, саркома, лимфоэпителиома глоточного кольца, гломусная опухоль и др.
Медленное течение, отсутствие температурной реакции и сильных болей в горле, а также выраженной болезненности при пальпации регионарных лимфатических узлов позволяют дифференцировать опухоли глотки и паратонзиллит. Вторичные воспалительные изменения иногда затушевывают отличительные признаки, в сомнительных случаях выполняют пункционную биопсию, оценивают всё разнообразие клинических проявлений заболевания.
В редких случаях припухлость в глотке может быть связана с близким от поверхности расположением сонной артерии или её аневризмы.
Наличие пульсации, определяемой визуально и при пальпации, позволяет поставить диагноз; следует помнить, что даже диагностическая пункция аневризмы, гемангиомы и других сосудистых опухолей представляет определённую опасность, так как может вызвать кровотечение или образование обширной гематомы.
Если в начальных стадиях паратонзиллита, когда имеются отёк и инфильтрация тканей, оправдано стремление добиться абортивного течения заболевания, то при наличии признаков абсцедирования показано оперативное вмешательство — вскрытие абсцесса или выполнение абсцесстонзиллэктомии.
• Применение современных высокоэффективных антибиотиков с учётом чувствительности наиболее вероятного возбудителя у ряда больных позволяет добиться положительного результата проведением консервативных мероприятий.
Выделенные возбудители проявляют наибольшую чувствительность к следующим препаратам: амоксициллин/клавулановая кислота, ампициллин/сульбактам, цефалоспорины II-III поколений (цефазолин, цефуроксим), линкосамиды (линкомицин, клиндамицин); эффективно их сочетание с метронидазолом, особенно когда предполагается участие анаэробной флоры (метрогил по 100 мл в/в капельно ежедневно в течение 3 дней).
Антибактериальная терапия более эффективна в ранней стадии заболевания, поэтому лечение следует начинать по возможности раньше, используя достаточно высокие дозы, учитывая, что приём препаратов внутрь затруднён из-за резкой болезненности, целесообразным является проведение парентеральной терапии. Одновременно проводят детоксикационную и противовоспалительную терапию, назначают жаропонижающие и аналгетики.
Нередко процесс развивается стремительно, и через несколько часов отмечают абсцедирование, которое сопровождается значительной интоксикацией, выраженной гипертермией, тризмом жевательной мускулатуры; в этих условиях хирургическая тактика не терпит отлагательства. При созревании абсцесса (на 4-6 день) не следует дожидаться его самостоятельного вскрытия и опорожнения, целесообразно вскрыть гнойник, тем более что самопроизвольно образовавшееся отверстие часто недостаточно для быстрого и стойкого опорожнения абсцесса.
Следует признать оправданным вскрытие паратонзиллита в фазе инфильтрации, поскольку при этом обрывается нарастание воспаления и переход его в гнойную форму. Многие авторы отмечают, что даже в случаях, когда гной при вскрытии не получен, в последующем всегда отмечается более благоприятное течение паратонзиллита и практически исключается формирование абсцесса.
В последние десятилетия более широкое признание и распространение получает активная хирургическая тактика в лечении паратонзиллита — выполнение абсцесстонзиллэктомии.
При обращении пациента с паратонзиллярным абсцессом или паратонзиллитом в стадии инфильтрации к врачу эта операция проводится в первые сутки или часы («горячий» период) либо в ближайшие 1-3 дня («тёплый» период). Исследования отечественных и зарубежных авторов показали, что выполнение абсцесстонзиллэктомии в «горячий» период позволяет значительно уменьшить величину кровопотери при операции и частоту кровотечений в послеоперационный период, сократить длительность пребывания больного в стационаре. Следует отметить, что послеоперационный период при этом протекает менее тяжело и менее болезненно, чем после вскрытия абсцесса или после выполнения операции в поздние сроки.
Показания к выполнению абсцесстонзиллэктомии:
— рецидивирующие в течение ряда лет ангины, что свидетельствует о наличии у больного хронического тонзиллита; указание больного с паратонзиллитом на диагностированный у него ранее хронический тонзиллит;
— повторные паратонзиллиты в анамнезе;
— неблагоприятная локализация абсцесса (боковая), когда его не удаётся эффективно вскрыть и дренировать;
— после вскрытия абсцесса состояние больного остается тяжёлым или тяжесть нарастает;
— появление признаков осложнения паратонзиллита: сепсис, парафарингит, флегмона шеи, медиастинит.
Прогноз при паратонзиллите в целом благоприятный, но для предупреждения опасных осложнений (кровотечение, парафарингит, сепсис, медиастинит) большое значение приобретает своевременное и адекватное состоянию больного хирургическое вмешательство — вскрытие абсцесса, абсцесстонзиллэктомия, а при соответствующих показаниях вскрытие парафарингеального пространства.
Воспалительные заболевания глотки [Электронный ресурс] / Пальчун В.Т., Лучихин Л.А., Крюков А.И. — М. : ГЭОТАР-Медиа, 2012.
источник

 А вот каковы причины рыхлых миндалин у ребенка, и как можно избавиться от данной проблемы, рассказывается в данной статье.
А вот каковы причины рыхлых миндалин у ребенка, и как можно избавиться от данной проблемы, рассказывается в данной статье.