Острое гнойно-некротическое воспаление волосяного мешочка сальной железы и окружающих тканей наблюдается у детей старшего возраста. Возбудитель заболевания, преимущественно стафилококк, попадая в устье фолликула и распространяясь вглубь, вызывает гнойное воспаление волосяного мешочка; далее процесс переходит на сальную железу и окружающую соединительную ткань. В возникновении заболевания значительная роль принадлежит ослаблению защитных сил организма при переохлаждении, авитаминозе, хронических заболеваниях. Единственный очаг поражения называется фурункулом; множественные очаги на различных участках тела — фурункулезом. Слияние нескольких фурункулов или переход воспаления с одного фолликула на другой носит название карбункула. При карбункуле воспалительный процесс распространяется на подкожную клетчатку и фасции.
Клиническая картина при возникновении фурункулов и карбункулов у детей
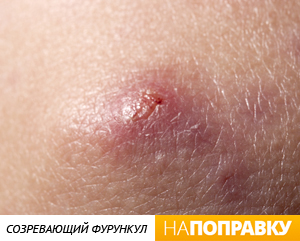
Для детского возраста характерно острое течение заболевания. Вначале появляются легкий зуд и покалывание на определенном участке кожи. Чаще всего это ягодичная, поясничная области, конечности. На 2-е сутки образуется воспалительный инфильтрат, который в виде конуса выступает над поверхностью кожи. На вершине инфильтрата видна темная точка или небольшое скопление гноя. Кожа окрашена в розовый цвет, лоснится. В местах, где подкожная клетчатка рыхлая (губы, лоб, веки), развивается значительный отек окружающих тканей. Местные боли обычно умеренные, но резко усиливаются при движении и трении одежды. Как правило, резкой болью сопровождается течение фурункула наружного слухового прохода, носа.
Между 3-ми и 7-ми сутками в глубине инфильтрата ткани подвергаются некрозу и отторгаются вместе с остатками волоса единой массой (стержень фурункула).
Образующаяся кратерообразная ранка постепенно выполняется грануляциями и заживает, отек и инфильтрация исчезают, и на месте фурункула остается белесоватый, чуть втянутый рубчик. В некоторых случаях, особенно под влиянием проводимого лечения, наблюдается абортивное течение процесса без отторжения стержня.
Общее состояние ребенка при единичном фурункуле обычно не нарушено. Но иногда течение фурункула осложняется флегмоной, лимфангитом и регионарным лимфаденитом, которые сопровождаются общими явлениями, недомоганием, повышением температуры тела. Всегда в большей или меньшей степени нарушено общее состояние при фурункулезе, а особенно при карбункуле.
Наиболее опасны фурункулы, локализующиеся на лице выше линии углов рта, где значительное развитие венозной и лимфатической сети способствует быстрому распространению инфекции и развитию серьезнейших, порой смертельных осложнений — базального менингита, септицемии и септикопиемии.
Лечение фурункулов и карбункулов
Лечение карбункулов и фурункулов зависит от стадии воспалительного процесса. Если преобладают явления инфильтрации и отека без нагноения, проводят консервативное лечение, сосредоточив внимание на локальной терапии. Кожу вокруг очага поражения обрабатывают спиртом. Назначают ультрафиолетовое облучение в субэритемных дозах, УВЧ-терапию. Эффективна местная новокаиновая блокада с антибиотиками: суточную возрастную дозу антибиотика широкого спектра действия разводят в 5 — 10 мл 0,25% раствора новокаина и обкалывают из 2 — 3 точек очаг воспаления, отступая 1 —1,5 см от его видимой границы.
В частях тела, подвергающихся трению (шея, конечности, туловище), целесообразно применять предохранительные сухие наклейки из липкого пластыря. Нередко такое лечение способствует абортивному течению процесса, и нагноения не происходит.
При образовании гноя удаляют некротизировавшийся стержень. «Выдавливание» при фурункуле бессмысленно ввиду глубокого поражения клетчатки. Извлечение стержня целесообразно дополнить линейным или крестообразным разрезом на глубину 0,5 см. Накладывают повязку с гипертоническим (10%) раствором натрия хлорида. До очищения раны от гноя применяют гипертонические повязки, которые меняют 1—2 раза в сутки. Затем переходят на мазевые повязки. До полного заживления раны полезны местные теплые ванночки с калия перманганатом.
В случаях выраженных общих явлений (недомогание, повышение температуры тела до 38 — 39 °С) лечение дополняют антибактериальной терапией. В таких случаях больного целесообразнее госпитализировать. Опасна локализация фурункула на лице, ибо возможно распространение процесса на глазницу и в полость черепа. Дети с фурункулом на лице подлежат немедленной госпитализации.
При рецидивирующих, подостро- длительно протекающих фурункулах и фурункулезе лечение дополняют методами воздействия на макроорганизм. Назначают повышенные дозы витаминов группы В и С, пассивную или активную иммунизацию и др.
Лечение карбункула только хирургическое: широко вскрывают гнойник до здоровых участков с обязательным удалением некротизированных тканей и дренированием. Больного с карбункулом срочно госпитализируют.
Руководство по детской поликлинической хирургии.-Л.:Медицина. -1986г.
источник
Фурункул (нарыв, чирей) — это гнойное воспаление корня волоса (волосяной луковицы) и расположенной рядом сальной железы. Карбункул — гнойное воспаление нескольких волосяных луковиц и сальных желез, а также подкожной жировой клетчатки.
Фурункул выглядит как красный болезненный узелок на коже вокруг волосяной луковицы, в центре которого со временем формируется гнойная «головка». Размеры фурункулов от 0,5 до 2-3 см в диаметре. Появление множественных фурункулов называется фурункулезом.
Карбункул более тяжелое гнойное заболевание при котором на теле формируется обширный очаг с багрово-красной кожи с множественными гнойными полостями. При карбункуле сильно страдает общее самочувствие: поднимается температура тела, появляется боль в мышцах, общая слабость, головная боль.
Фурункулы и карбункулы, как правило, появляются на тех частях тела, которые подвергаются трению, часто потеют и покрыты пушковыми волосами, например, на шее, лице, под мышкой и ногах. Встречаются фурункулы половых органов. Причиной фурункулов и карбункулов является бактериальная инфекция, чаще стафилококки или стрептококки, которые населяют поверхность кожи. При порезах и других микротравмах микробы попадают в кожу и при снижении защитных сил организма могут вызвать гнойное воспаление.
Сами по себе фурункулы и карбункулы не заразны, однако с гноем на соседние участки кожи могут попасть болезнетворные микробы и, на фоне сниженного иммунитета, вызвать образование новых гнойников. Поэтому при уходе за кожей нужно соблюдать правила гигиены: выбрасывать использованные повязки и мыть руки после прикосновения к фурункулу.
Фурункулы чаще появляются у мальчиков подростков и молодых людей. Особенно риск повышен у молодых мужчин, живущих в тесноте и плохих санитарно-гигиенических условиях. Карбункулы встречаются реже и возникают, как правило, у мужчин среднего и пожилого возраста, здоровье которых ослаблено уже имеющимся заболеванием, например, сахарным диабетом.
Чаще всего можно успешно лечить фурункулы в домашних условиях, особенно на начальных стадиях, когда гнойник еще не успел сформироваться. Обратиться к врачу нужно при выраженных общих симптомах недомогания, если фурункул расположен на лице, а также при появлении карбункула.
Никогда не пытайтесь выдавить или проколоть фурункул и карбункул самостоятельно, так как это может вызвать распространение воспаления на более глубокие ткани, занос инфекции в кровь и головной мозг с развитием опасных для жизни осложнений.
Фурункулы могут появиться в любом месте, но чаще всего они возникают в тех местах, где есть волосы, пот и трение. Нередко образуются фурункулы на лице и шее, под мышкой, на половых органах, бедрах и ягодицах.
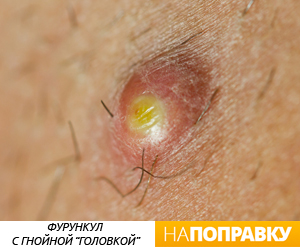
Чаще всего через какое-то время фурункул вскрывается, и гной вытекает. После этого наступает облегчение, боль проходит и кожа постепенно заживает. На месте фурункула формируется едва заметный светлый рубчик. Этот процесс может занять от двух дней до трех недель. Очень важно не выдавливать фурункул, так как это приводит к тяжелым осложнениям.
Наиболее опасным расположением фурункулов считается лицо, а именно область носогубного треугольника, которая имеет особенное кровоснабжение. В результате этой особенности инфекция из фурункула по кровеносным сосудам очень легко может попасть в головной мозг и привести к развитию менингита — смертельно опасной инфекции. Поэтому появление фурункула в этой зоне — показание для госпитализации в больницу. Фурункулы на половых органах, в ухе, в носу обычно крайне болезненны и сопровождаются сильным отеком и припухлостью. Это связано с присутствием в этих местах рыхлой подкожной клетчатки, которая быстро вовлекается в воспалительный процесс.
Карбункулы чаще всего возникают на задней части шеи, спине или бедрах. Это заболевание протекает тяжелее, так как процесс распространяется глубже в ткани, затрагивая подкожную жировую клетчатку. Часто возникают общие симптомы недомогания: высокая температура, тошнота, рвота, слабость и упадок сил.
Карбункул выглядит как большой очаг воспаления с ярко-красной кожей и множественными гнойниками. Размер созревшего карбункула может составлять 3–10 см в диаметре и более. Гной может сочиться из нескольких мест одновременно, что делает карбункул похожим на пчелиные соты. Затем все отверстия сливаются в одно, через которое отторгается гнойное содержимое.
В большинстве случаев фурункулы появляются при заражении одного или нескольких волосяных фолликулов золотистым стафилококком (Staphylococcus aureus). Обычно эта бактерия живет на поверхности кожи или на слизистой оболочке носа и горла, не причиняя организму никакого вреда. Считается, что примерно 20% здоровых людей являются носителями стафилококка.
Фурункулы появляются при попадании бактерии под кожу через порез или царапину. Иммунная система реагирует на это, отправляя к источнику инфекции лейкоциты для уничтожения бактерий. Со временем мертвые бактерии и иммунные клетки накапливаются внутри фурункула, образуя гной.
Предрасполагающими факторами развития фурункулов:
- мужской пол (особенно в подростковом возрасте) — это может быть обусловлено тем, что из-за гормональных изменений в период полового созревания кожа становится сальной, что способствует размножению бактерий;
- тесный контакт с человеком, имеющим фурункул, и несоблюдение правил гигиены;
- занятие спортом, который предполагает трение кожи, повышенное потоотделение и тесный контакт с другими людьми, например, борьба или регби;
- жизнь в тесноте и (или) плохих санитарно-гигиенических условиях;
- существующая кожное заболевание, например, атопический дерматит или чесотка;
- ожирение — значительный чрезмерный вес, когда индекс массы тела равен или превышает 30.
Однако фурункул может появиться и без видимых причин у здорового человека, следящего за личной гигиеной. Повторное образование фурункулов должно настораживать в плане развития иммунодефицитных состояний, которые сопровождают некоторые заболевания, например, хронический гепатит, сахарный диабет и др. Поэтому следует обратиться к терапевту для дополнительной диагностики состояния здоровья.
Как и фурункулы, карбункулы обычно бывают вызваны золотистым стафилококком. Карбункул появляется при распространении инфекции вглубь кожи и вовлечении в процесс нескольких волосяных луковиц и сальных желез. Вероятность появления карбункулов выше у людей со слабым здоровьем или ослабленным иммунитетом. Это люди:
- с сахарным диабетом;
- с ВИЧ-инфекцией;
- принимающие длительный курс стероидов (кортикостероидов) в форме таблеток или инъекций;
- проходящие химиотерапию;
- испытывающие острый недостаток питания;
- с кожными заболеваниями, поражающими большую часть тела;
- с болезнью сердца;
- наркоманы, особенно употребляющие наркотики внутривенно.
Фурункул и карбункул легко определяются по внешнему виду и симптомам. Как правило, дополнительные обследования требуются лишь в следующих случаях:
- фурункул или карбункул не реагирует на лечение — он может быть вызван не стафилококком, а какой-то другой бактерией;
- появилось сразу несколько фурункулов или карбункулов;
- повторное появление фурункулов или карбункулов;
- иммунитет ослаблен определенным заболеванием, например, диабетом, или вы проходите курс химиотерапии.
В этом случае врач возьмет содержимое гнойника на бактериологический анализ, а также мазки с кожи. Полученный материал будут исследовать в лаборатории под микроскопом, чтобы определить вид возбудителя инфекции. Вас также могут направить на анализ крови, чтобы выяснить, нет ли у вас невыявленного заболевания, такого как сахарный диабет, которое может повышать вероятность появления фурункулов или карбункулов.
Появление фурункула на лице требует обращения к врачу и госпитализации в больницу. В остальных случаях можно попытаться вылечить фурункул самостоятельно, если только он не причиняет сильной боли и не ухудшает общее самочувствие.
В некоторых случаях удается предотвратить развитие гнойной стадии. Для этого при появлении покраснения и припухлости кожу обрабатывают антисептическим раствором: медицинским спиртом, медицинским антисептическим раствором 70-95% (продается в аптеке без рецепта), раствором бриллиантовой зелени. Несколько раз в день применяют сухое тепло: прикладывают разогретые чистые мешочки с рисом, песком, солью, теплое вареное яйцо, грелку. Эти процедуры оказывают антисептическое действие и улучшают кровообращение, к месту воспаления поступает больше иммунных клеток, которые борются с инфекцией.
Не рекомендуется использовать влажные компрессы, это способствует распространению инфекции на соседние волосяные луковицы. Если фурункул образовался на руке или ноге нужно обеспечить конечности покой. Чтобы снять боль можно использовать нестероидные противовоспалительные средства (анальгин, ибупрофен, кеторол и др.) или парацетамол по инструкции.
Если под кожей сформировалась гнойная «головка», нельзя её вскрывать и выдавливать. Необходимо дождаться самостоятельного отторжения гнойного стержня и выделения гноя. После этого кожу обрабатывают антисептиком и накладывают стерильную марлевую повязку.
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Если фурункул расположен на лице, у больного сахарный диабет или другие иммунодефицитные состояния, ухудшается общее самочувствие или при высоком риске осложнений назначаются антибиотики. Обычно рекомендуется недельный курс антибиотиков из группы пенициллина. При аллергии на пенициллин возможно применение других антибиотиков, например, эритромицина и кларитромицина. Необходимо закончить курс антибиотиков, даже если фурункул прошел, так как он может появиться вновь.
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
При карбункулах обязательно назначаются антибиотики. Кроме того, врач может направить вас в кабинет физиотерапии, где проводят противовоспалительные, антисептические, ранозаживляющие и общеукрепляющие манипуляции.
После крупного фурункула и, особенно, карбункула на коже остается рубец. Он полностью не исчезнет, но со временем побледнеет и станет менее заметными. Чтобы улучшить косметический результат врач может назначить вам:
- уколы кортикостероидов — помогает разгладить приподнятый рубец;
- давящая повязка — помогает разгладить и размягчить рубец;
- пластическая операция.
Кроме того, можно пользоваться косметикой, чтобы скрыть рубец. Существуют специальные средства для камуфляжного макияжа, которые продаются в аптеках без рецепта.
Иногда бактерии из фурункула или карбункула могут попадать на другие части тела, вызывая вторичное воспаление. Чаще всего таким осложнением становится флегмона — разлитое гнойное воспаление глубоких слоев кожи. Реже возникают следующие осложнения:
- импетиго — крайне заразное заболевание кожи при котором на теле появляются множественные гнойнички;
- септический артрит — инфекционное воспаление суставов;
- остеомиелит — воспаление и разрушение костной ткани;
- эндокардит — воспаление внутренней оболочки сердца;
- септицемия — заражение крови;
- абсцесс головного мозга, менингит — гнойные заболевания головного мозга и его оболочек.
Для лечения этих осложнений используют антибиотикотерапию, нередко требуется хирургическое вмешательство. При септицемии, менингите и абсцессе головного мозга может потребоваться лечение в отделении реанимации и интенсивной терапии.
Тромбоз кавернозного синуса — это очень редкое, но потенциально опасное для жизни осложнение фурункулов и карбункулов, расположенных в области лица, уха, в носу. В связи с особенностями кровоснабжения, из этих зон инфекция очень легко попадает в кавернозный синус — это образование из твердой мозговой оболочки, которое соединено с кровеносными сосудами. Из кавернозного синуса инфекция быстро распространяется в ткани глазницы. Для тромбоза кавернозного синуса характерны следующие симптомы:
- острая и сильная головная боль;
- опухание и выпячивание глаза;
- интенсивная боль в глазу.
Без неотложного лечения тромбоз кавернозного синуса может иметь летальный исход, однако такие случаи редки.
Снизить риск гнойных заболеваний кожи можно, следуя простым рекомендациям:
- регулярно мойте кожу антибактериальным мылом;
- всегда обрабатывайте антисептиками любые порезы, ссадины и царапины независимо от их размера;
- накладывайте стерильную повязку на порезы, ссадины и царапины до их заживления;
- правильно питайтесь и регулярно занимайтесь физическими упражнениями, чтобы укрепить иммунитет — это снизит риск появления кожных заболеваний, в том числе фурункулеза.
Если у вас появился фурункул или карбункул, необходимо предотвратить заражение других частей тела и других людей. Это можно сделать следующим образом:
- мойте руки антибактериальным мылом после того, как дотронулись до фурункула или карбункула;
- стирайте нижнее белье, полотенца и постельное белье при высокой температуре;
- используйте разные полотенца для лица и тела;
- регулярно меняйте повязку на фурункуле или карбункуле;
- кладите использованную повязку в пластиковый пакет и сразу же выбрасывайте ее в мусорное ведро;
- не посещайте сауну, спортивный зал или бассейн до полного заживления кожи.
В большинстве случаев фурункулы проходят самостоятельно несколько дней или недель. Однако следует обратиться к врачу при появлении:
- сильных болей;
- симптомов общего недомогания;
- распространения воспаления на окружающие ткани;
- увеличения соседних лимфатических узлов.
Кроме того, обязательно обратитесь к врачу, если вы больных сахарным диабетом, СПИДом, недавно проходили химиотерапию, если фурункул располагается на лице или не проходит в течение 2 недель. Карбункул при любом расположении должен быть поводом для обращения к врачу.
С помощью сервиса НаПоправку вы можете найти хорошего хирурга для лечения гнойных заболеваний кожи.
источник
Кожные проблемы частотны среди хирургических и дерматологических заболеваний. Большинство пациентов прибегает к самолечению, что оправдано только в раннем периоде протекания патологии, но даже в этом случае не исключена возможность развития осложнений. Вскрытый хирургическим путем фурункул, карбункул или абсцесс должен лечиться под контролем врача во избежание присоединения различных инфекций.
Фурункул представляет собой острый воспалительный процесс, затрагивающий волосяной фолликул и близлежащую жировую клетчатку под кожей.
У детей и подростков фурункул является индикатором многих болезней.
Гнойник имеет округлую форму, слегка возвышается над поверхностью кожного покрова. Область поражения (ягодицы, бедра, подмышки, лицо, шея, ушной канал или полость носа) краснеет, опухает, при прикосновении человек испытывает боль. В результате размножения патогенных бактерий формируется гнойный карман. Спустя 4-6 дней он становится белым (в связи с подступом гноя к поверхности кожи), из него сочится прозрачная жидкость. В случае частых рецидивов недуга ставится диагноз «хронический фурункулез».
Скопление нарывов, которому сопутствует гнойно-некротическое воспаление, называется карбункулом. Локализуется образование чаще на спине, ягодицах, затылке.
Карбункул – тяжелое гнойное заболевание, при котором на кожном покрове формируется обширный очаг багрово-красного цвета с многочисленными гнойными полостями. Недуг протекает гораздо сложнее фурункула, формируя значительной величины пораженную область. Гной скапливается не только в центре нарыва: в данном случае образуется множество полостей, заполненных экссудатом. Отличие фурункула от карбункула состоит в том, что первый проявляется локально, а второй влияет на общее состояние человека (возникают симптомы интоксикации: мышечные боли, ощущение усталости, лихорадка, мигрень).
Наиболее частый «виновник» развития фурункулов – золотистый стафилококк. Данный патоген существует на коже большинства людей, не нанося вреда организму в неактивном состоянии. Любая царапинка или порез может стать причиной возникновения фурункула: иммунитет реагирует на травму и направляет к пораженному участку лейкоциты, которые борются с бактериями. В результате на одной из областей начинают скапливаться отмершие микроорганизмы и иммунные клетки, что провоцирует образование гноя. Основными факторами для появления фурункулов являются:
- у мальчиков в период взросления происходит гормональный сбой в организме, кожа становится более жирной, что располагает к развитию бактерий;
- тесный контакт с человеком, у которого есть фурункул;
- нарушение правил личной гигиены;
- активные занятия спортом, в результате которых происходят постоянные трения наружных покровов и повышается деятельность потовых желез;
- антисанитария;
- наличие других кожных заболеваний (дерматит или чесотка);
- лишний вес.
Фурункул может начаться и у абсолютно здорового человека. При рецидиве заболевания следует пройти осмотр в стационаре на гепатит, диабет и другие болезни.
Клиническая картина фурункулов хорошо дифференцируется с иными дерматологическими патологиями. За 2-3 дня до образования гнойника пациент отмечает зуд, повышение местной температуры и дергающую боль. Затем появляется воспалительный инфильтрат и болезненные конусообразные нарывы.
Карбункулы, так же как и фурункулы, вызываются золотистым стафилококком. Чаще всего недуг затрагивает людей с ослабленным иммунитетом. Рискуют заболеть следующие группы лиц:
- болеющие сахарным диабетом;
- ВИЧ-инфицированные;
- длительное время принимающие гормональные препараты;
- проходящие химиотерапию;
- постоянно голодающие;
- имеющие кожные заболевания, локализованные на большом участке тела;
- употребляющие наркотики;
- имеющие сердечные заболевания.
Карбункул имеет несколько отличительных признаков:
- на одном из участков наружного покрова имеется несколько плотных болезненных узлов, впоследствии сливающихся воедино;
- внешне образование напоминает шар синего цвета, его содержимое – кровь и лимфа.
Корректная дифференциальная диагностика гнойных недугов способствует назначению правильной схемы терапии.
Видимый отек, гиперемия над нарывом и флюктуация тканей над ним не наблюдаются, если абсцесс протекает в толще тканей или внутри органов.
- Отличия от абсцесса. Абсцесс – это воспалительный процесс со скоплением экссудата на ограниченном участке, сопровождающийся гибелью клеток и гнойным расплавлением (разрушением) тканей. Особенность абсцесса – образование пиогенной гранулемы из молодых клеток и чрезмерно разросшихся капилляров, которая окружает гнойный очаг и отграничивает его от здоровых областей. Проявления абсцесса совпадают с симптомами гнойных воспалений различного рода: головная боль, озноб, тошнота, лихорадка, общая слабость.
- Сравнение с флегмоной. Флегмона представляет собой разлитое острое нагноение клетчатки разного вида (подкожной, межмышечной, прямокишечной, околопочечной, забрюшинной), активно распространяющееся на ткани, мышцы, кости и сухожилия. Отличие от карбункула – в нечеткости очертаний. Пиогенная оболочка, как при абсцессе, отсутствует.
- Разница с гидраденитом. Гидраденит – острое нагноение потовых желез, находящихся в паху, промежности, впадинах подмышек, околососковой области. Патогены по лимфатическим сосудам или через кожные ранки и эрозии проникают в протоки потовых желез и активно размножаются, что провоцируется обильным выделением пота и его щелочной средой.
Нарыв при гидрадените разрывается самостоятельно, выделяя густой гной из свищевого канала, на месте которого после зарастания формируется рубец. Гнойные массы при разрыве густые, иногда с примесью крови.
Несколько гнойников могут объединяться, образуя плотное образование с неровной поверхностью и множеством свищей. Слившиеся нарывы при гидрадените схожи с флегмоной, но в отличие от нее кожный покров над гнойным содержимым бугристый.
Диагностировать фурункул и карбункул поможет врач-дерматолог. Проводить оздоровительные мероприятия в домашних условиях разрешено только при легком протекании развития чирея. Средняя и тяжелая форма патологии требует профессиональной терапии или, при наличии осложнений, хирургического вмешательства.
Консервативное лечение фурункулеза носит комплексный характер и включает в себя применение анальгетиков, антибактериальных препаратов и медикаментов для наружного использования.
В процессе созревания карбункулы и фурункулы провоцируют болевые ощущения. Для купирования пульсирующей боли врачи назначают анальгезирующие препараты, помогающие снять воспаление:
- «Парацетамол». Лекарство следует пить по 1 таблетке в дозировке 500 мг четырежды в день.
- «Кетонал». Принимают медикамент три раза в сутки по 1 капсуле (50 г).
- «Найз». Способ лечения: 1 таблетку (100 мг действующего вещества) употребляют дважды в день после приема пищи.
Первые 2 препарата из списка обладают также жаропонижающим действием, а последний – противоотечным.
Антибактериальные средства назначаются в индивидуальном порядке при осложнениях или в случае локализации карбункула или фурункула на голове. Рассмотрим наиболее эффективные лекарства этой группы:
- «Доксициклин». Антибиотик широкого спектра действия тетрациклинового ряда, активен в отношении стрептококков и стафилококков. При терапии рассматриваемых дерматологических недугов ликвидирует бактерии стафилококка, в результате чего гнойник (фурункул, карбункул) быстрее проходит все стадии развития, его стержень отторгается.
- «Ампициллин». Убивает те же патогены, что и предыдущий медикамент, но относится к антибиотикам пенициллинового ряда. Эффективно борется с бактериями, ускоряет процесс созревания карбункула или фурункула и заживление ран.
- «Цефотаксим». Относится к антибактериальным средствам цефалоспоринового ряда. Уничтожает грамположительные и грамотрицательные бактерии, ускоряет процесс нагноения и прорыва. Способствует быстрому заживлению ран.
В период приема антибиотиков не рекомендуется употреблять свежие фрукты: они раздражают слизистую оболочку желудка, оказывая побочные действия.
Перед проведением оздоровительных мероприятий необходимо срезать волосы вокруг фурункула или карбункула. Затем нужно обработать пораженную область антисептическим раствором, после чего приложить согревающий компресс или мазь. Повторять процедуру следует несколько раз в течение дня. Для местной обработки используются следующие средства и рецепты:
- 70% раствор спирта. Им обрабатывают поврежденный участок трижды в день.
- «Салициловая кислота» (5%) в форме присыпки. После обработки антисептиком на гнойник прикладывают марлевую повязку с рассматриваемым средством, которую меняют 3 раза в день. Кислота ускоряет созревание нарыва.
- Теплый солевой компресс. Для приготовления следует сшить небольшой мешочек, засыпать в него соль и зашить. Далее нужно разогреть его в духовке до теплого состояния и прикладывать к участкам, на которых образовались карбункулы или фурункулы.
- Мазь Вишневского, ихтиоловая мазь. Медикаменты ускоряют жизненный цикл фурункула. Для лечения последнего необходимо прикладывать к нему любую из названных мазей 2 раза в день. Курс терапии – до прорыва гнойника.
- Мазь «Левомеколь», тетрациклиновая, «Димексид» – антибактериальные, противовоспалительные препараты. Данные лекарства проникают глубоко в кожу и оказывают обезболивающее и ранозаживляющее действие. Назначаются после прорыва карбункула (фурункула). Применяют средства 3 раза в день в течение недели.
Соль имеет множество целебных свойств. Проникнув в зоны воспаления, она вытягивает из них гной.
При возникновении осложнений или при неэффективности консервативной терапии проводится операция. В ходе нее хирург:
- обкалывает пораженный участок обезболивающим медикаментом;
- вскрывает фурункул (карбункул) при помощи скальпеля;
- удаляет стержень;
- очищает рану от некротизированных тканей.
Самостоятельно удалять некротический стержень опасно: это может привести к абсцессу и сепсису.
Для регенерации используют мази: тетрациклиновую, «Левомеколь», «Димексид». Также назначаются антибиотики («Цефотаксим», «Гентамицин», «Диклоксациллин»). Перевязки проводятся в условиях стационара.
Средства нетрадиционной медицины ускоряют процесс созревания карбункула или фурункула, помогают снять болевые ощущения.
Рецепты народных целителей разрешено использовать при легкой стадии протекания дерматологического заболевания и только под контролем лечащего врача.
Рецепт делает процесс созревания карбункула более быстрым, а также производит антибактериальный эффект.
Духовку следует предварительно разогреть до 180°С. Положить в нее разрезанную пополам луковицу на противень срезом вниз, оставить на 5 минут. Слегка остывший запеченный овощ необходимо приложить к карбункулу или фурункулу, зафиксировать пластырем, укутайте теплой тканью или шарфом. Держать 2 часа, после чего сменить повязку. Проводить процедуру требуется 6 раз в день до тех пор, пока фурункул не прорвется.
Для приготовления понадобится по 100 г меда, хозяйственного мыла (72%) и ржаной муки. Мыло необходимо натереть на терке и растопить на водяной бане, затем смешать его с медом, постепенно добавить муку до консистенции эластичной лепешки. Полученное тесто приложить к фурункулу (карбункулу), обернуть пищевой пленкой или полиэтиленом и оставить на ночь. Процедуру проводят до прорыва фурункула и выхода гноя наружу.
Один лист растения необходимо перекрутить через мясорубку, а второй погрузить в кипящую воду до размягчения. Получившуюся из первого листа кашицу выложить на второй, приложить к карбункулу, зафиксировать и оставить на ночь. Манипуляцию необходимо повторять до выхода гноя.
Запущенный фурункулез провоцирует развитие бактериемии и септицемии, а также разнесение стафилококковой инфекции по всему организму. При рассматриваемых патологиях страдают сердечные клапаны, кости, крупные суставы, органы выделительной системы.
Опасным осложнением является менингит, который возникает вследствие инфицирования головного мозга.
К осложнениям также относят развитие флегмон. Вероятны и другие неблагоприятные последствия: импетиго (множественные гнойники на кожном покрове); септический артрит (воспаление и последующее разрушение суставов, вызванное инфекцией).
Во избежание возникновения гнойных очагов необходимо следовать правилам:
- пользоваться антибактериальным мылом;
- обрабатывать раны (даже незначительные) антисептиком сразу после их получения;
- до заживления пореза накладывать на него стерильную повязку;
- правильно питаться, вести физически активный образ жизни, что позволить укрепить иммунную систему.
Если фурункул или карбункул уже образовался, то необходимо принять меры для предотвращения распространения инфекции по всему телу:
- тщательно мыть руки после каждого контакта с пораженной областью;
- каждый день стирать личные вещи;
- использовать для лица и тела разные полотенца;
- проводить обработку и перевязку воспаленного места как можно чаще;
- до полного выздоровления не ходить в баню, сауну, бассейн или спортивный зал.
Таким образом, соблюдение правил личной гигиены уберегает от появления дерматологических недугов инфекционного характера. Важно не выдавливать фурункул, чтобы избежать серьезных осложнений.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2014
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
Название протокола: Абсцесс кожи, фурункул и карбункул других локализаций
Код протокола:
Код(ы) МКБ-10:
L 02 Абсцесс кожи, фурункул и карбункул
Сокращения, используемые в протоколе:
УЗИ- ультразвуковое исследование
ЭКГ- электрокардиография
СОЭ –скорость оседания эритроцитов
ПМСП – первичная медико-санитарная помощь
АО – акционерное общество
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторномуровне):
Диагностические критерии [1,2,3,4]
• боль в области инфильтрата.
Физикальное обследование[1,2,3,4]
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с чернойточкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
Общий анализ крови: лейкоцитоз, ускорение СОЭ.
Инструментальные исследования:
источник
Фурункулом,или чиреем, называют гнойное воспаление волосяного мешочка и сальной железы вместе с окружающей их рыхлой клетчаткой. Развитие большого числа фурункулов на разных участках тела называютфурункулезом. Возбудитель – стафилококк.
Карбункулпредставляет собой острое гнойно-некротическое воспаление нескольких волосяных луковиц и сальных желез вместе с окружающей их кожей и подкожной клетчаткой. При карбункуле в отличие от фурункула гнойную инфильтрацию и распад тканей наблюдают одновременно и на большом участке. Припухлость имеет полушаровидную форму, на ней образуются множественные гнойные головки, а затем отверстия, через которые выделяется гнойно-некротическая масса. В дальнейшем отдельные отверстия сливаются, образуя большие отверстия в коже. Общее состояние животного тяжелое, отмечают высокую температуру тела, угнетение, расстройство аппетита.
Абсцесс (Abscessus) – нарыв, гнойник.
Абсцесс — это ограниченный воспалительный процесс, сопровождающийся скоплением гнойного экссудата в искусственно образованной полости.
Абсцессы могут быть как самостоятельное, так и каквторичное проявление патологических процессов, флегмоны, периостита, флебита, кариеса кости. Абсцесс может быть и в результатеметастаза.
По месту расположения абсцессы могут быть поверхностные, глубокие.
Глубокие абсцессы бывают в органах и в глубоколежащих тканях: печени, легких.
Скопление гноя в естественных полостях называется эмпиемой.
Абсцессы, вскрывающиеся в брюшной полости, называются перитонитом, а в грудной – плевритом, в сустав – гнойным артритом.
1. горячие(характеризуются острыми местными явлениями воспаления, быстрым формированием и острым течением; обладают самопроизвольным вскрытием),
2. холодные(возникают в результате развития туберкулезной инфекции, грибков: актиномикоза, ботриомикоза),
3. метастатические(образуются в органах и тканях вследствие переноса бактерий током крови из первичного воспалительного очага (мыт, туберкулез)).
Этиология.Абсцессы могут образовываться вследствие внедрения гнойной инфекции: стафилококки, стрептококки, кишечная палочка, синегнойная, пневмококки и некоторые виды грибков (актиномицеты).
Способствующими факторами могут быть механические повреждения покровов кожи, слизистых оболочек, физические воздействия: ожоги, обморожения, простуда, сквозняки.
А могут возникать в раневых областях наглухо закрытыми швами при недостаточной хирургической обработке и неполном смыкании раневой щели в глубине, при вспышке дремлющей инфекции, (т.е. рана зажила, а микроб остался) и при пониженной резистентности организма.
Патогенез.В ответ на внедрение гнойной инфекции организм отвечает защитно-приспособительной реакцией, т.е. воспалением; (прежде всего процесс начинается с гиперемии, гидратации).
1 стадияназываетсясерозным пропитыванием ткани. В этой стадии наблюдается развитие ацидоза, увеличивается проницаемость стенок сосудов.
2 стадия – стадия иммиграции форменных элементов(лейкоцитов) из расширенных кровеносных сосудов.
Микробы размножаются, выделяют свои продукты жизнедеятельности, а организм отвечает воспалением, происходит регенерация, или стадия барьеризации, т.е. 3 стадия.
Если организм преодолел микрофлору, то происходит созревание абсцесса, следовательно, наступила 4 стадия – абсцедирования.
Далее наступает 5 стадия – самоочищения. Очищение происходит рассасыванием экссудата по лимфосистеме или же прорывом гноя и с помощью сокращения мышц он выливается наружу.
6 стадия– когда полость зарастает соединительной тканью и называется стадиейрубцевания или стадией эпителизации.
Клинические признаки. При абсцессе возникает припухлость, при пальпации – флюктуация, наблюдается повышение местной температуры, болезненность, по краям припухлости формируется уплотнение.
При вскрытии доброкачественногоабсцесса гной густой, беловатый, сладковато-кислого запаха. Дно и стенки гнойной полости выстланы грануляционной тканью розового или красного цвета.
Стрептококковыйабсцесс – гной неприятного запаха, сливкообразный, серовато-белый с примесью большого количества мертвых тканей, крови, хлопьев фибрина.
Стафилококковыйабсцесс – гной сладковато-кислого запаха, сметанообразный, густой, желто-белого цвета.
Кишечная палочка– гной жидкий, зловонного запаха, коричневого цвета.
Синегнойная палочка– гной густой, бледно-зеленого цвета или серо-зеленый.
Туберкулезная палочка– гной абсцесса жидкий, с примесью хлопьев и творожистых масс.
При бруцеллезе– гной кровянистый с беловато-желтоватыми творожистыми массами, далее гной становится серовато-желтый, маслянистый.
Дифференциальный диагноз. Гематома: формируется в течение несколько часов, при пальпации наблюдается крепитация, в пунктате – кровь.
Аневризмарасполагается по ходу кровеносных сосудов, безболезненна, без признаков воспаления, при надавливании уменьшается, слышны шумы пульсовой волны, в пунктате – кровь.
Грыжаимеет грыжевое кольцо, грыжевое содержимое; (кишечник, сальник), может прослушиваться перистальтика, при ущемленных грыжах пунктат содержит каловые массы.
Новообразованиярастут медленно, отсутствуют признаки острого воспаления и флюктуации, местная температура остается в пределах нормы.
Флегмонахарактеризуется разлитой, болезненной твердой припухлостью с резким повышением местной и общей температуры на 2-3 0 , сильным угнетением животного, резким снижением его работоспособности и продуктивности.
Лечение абсцесса.В начальный период до появления флюктуации применяют тепло в виде лампы соллюкс в сочетании с согревающими компрессами 2% раствора соды, 60% раствора спирта с 10-20% ихтиола или 2% креолина. Вскрывать абсцесс при условии абсцедирования. Вскрытие до абсцедирования способствует проникновению в мягкие ткани гноя и образованию флегмоны. Разрез делают от середины к периферии, чтобы не было затоков и карманов.
Полость орошают теплым спиртовым раствором 10-20% хлорида Na. После чего применяют жидкость Оливкова.
Если обеспечен сток гноя, то можно применять порошок по Плахотину:
Если нет стока гноя, то можно применять дренаж.
Далее лечат как открытую инфицированную рану.
Флегмона (Phlegmone) – острое гнойное разлитое воспаление рыхлой клетчатки с преобладанием некротических явлений, склонное к диффузному распространению и некрозу. Возбудители – гноеродные микробы: стафилококки и стрептококки, реже – гнилостные.
Стадии развитияфлегмоны: 1) серозного пропитывания ткани, 2) клеточной инфильтрации, 3) прогрессирующего некроза, 4) барьеризации или абсцедирования и 5) самоочищения.
Классификацияфлегмон. Различают следующие:
по этиологическим признакам: стафилококковую
по месту локализации: флегмона холки, бедра,
вокруг сустава – параартикулярная,
вокруг прямой кишки – парапроктит,
вокруг околопочечной клетчатки – паранефральная, вокруг глазницы – ретробульбарная и др.;
по глубине поражения тканей: поверхностная,
парахондральная (окружающая хрящ);
по характеру экссудата: серозная,
по клиническим признакам: отграниченные и
Клиника.Общее состояние угнетенное, повышение температуры тела на 2-3 градуса С. Разлитая деревенеющая припухлость, при пальпации – болезненность. Выражены все 5 признаков воспаления. В центре припухлости – зыбление и может произойти самовскрытие. После прорыва гноя температура приходит к норме, т.е. признаки лихорадки исчезают. Хромота подвешенного типа.
4. Лечение местной гнойной инфекции.
Лечениедолжно быть комплексным, соответствующим стадиям развития гнойно-инфекционного воспаления; учитывающим биологические особенности инфекта.
Создание покоя. Охрана рецепторов и нервных центров от перераздражения в начальных стадиях развития гнойной инфекции, может быть достигнута путем применения новокаиновых блокад, внутривенных введенийновокаин-антибиотиковых растворов, а также различных видоввлажного и сухого тепла. С этой целью используют содовые, спирто-ихтиоловые, спирто-камфорные и другие согревающиекомпрессы, лампы соллюкс, Минина (синий свет), парафиновые или озокеритовые аппликации и пр.Как известно, тепловые процедуры уменьшают боль, усиливают функцию ретикулоэндотелиальной системы. Необходимо помнить, чтона стадии абсцедирования нельзя применять влажное тепло в виде согревающих компрессов и ванн. Под влиянием их, особенно при гиперергическом воспалении, усиливаются преимущественно пассивная гиперемия, отек, внутритканевое давление, ухудшается кровообращение.
В сравнении с тепловыми процедурами лучший лечебный эффект наблюдается от применения новокаиновых блокад 0,25% -ным раствором новокаина с антибиотиками (пенициллин, стрептомицин, мономицин и др.).На стадии воспалительного отека такое лечение вызывает слабое раздражение рецепторного аппарата, улучшает физиологическое состояние тканей, активирует защитные механизмы и подавляет инфект.
На стадии абсцедирования, при накоплении в анатомических полостях гноя и при созревании гнойно-некротических очагов целесообразно систематически применять пункции с целью эвакуации гноя из закрытых полостей(абсцесс, флегмона, артрит, тендовагинит и др.). Эвакуацию гнойного экссудата желательно сочетатьс промыванием гнойных полостейрастворамифурацилина(1:5000),сульфаниламидами(альбуцид, норсульфазол и др.). В тех случаях, когда в гнойной полости отсутствуют мертвые ткани, такое лечение может заменить оперативное вмешательство.
Предвидя значительное кровотечение, необходимо за 12-24 часа до оперативного вмешательства ввести внутривенно10% раствор хлорида кальция.При общейслабости,обусловленной гнойно-резорбтивной лихорадкой, внутривенно вводят40% раствор глюкозы с аскорбиновой кислотой и витаминами группы В.
Располагать разрезы нужно так, чтобы при минимальных рассечениях, травмировании мышц, сосудов и нервных стволов обеспечить свободный и наиболее полный выход для экссудата.
Рассекать ткани, особенно на конечностях, желательно в межмышечных желобах. После рассечения кожи, общих и частных фасциальных «футляров» тупым путем проникают под соответствующую мышцу и, не повреждая последней, обеспечивают выход гноя наружу.
Дренирование открытых гнойных очагов. С этой целью следует применять марлевые дренажи, пропитанные одним из гипертонических 5-10% растворов средних солей с добавлением хлорамина до 2%, марганцовокислого калия до 0,5%, фурацилина до концентрации 1:5000 или других антисептических средств.
Перед введением дренажей необходимо остановить кровотечение из крупных сосудов механическими приемами, а из мелких – введением во вскрытую полость или рану марлевой салфетки.
Марлевое дренирование с гипертоническими растворами и добавлением к ним йода до 1:500, 1:1000, а скипидара до 4% способствует более быстрой секвестрации мертвой ткани.
Необходимо учитывать, что марлевые дренажи, пропитанные бальзамической мазью Вишневского, обладают менее выраженными дренажными свойствами, чем не масляные марлевые дренажи.
Правильно примененные марлевые дренажи с гипертоническими или антисептическими растворамивыполняют отсасывающую роль и улучшают течение вскрытого инфекционного очага или инфекционной раны.
После гнойной операции первую перевязкуи извлечение дренажа необходимо производить через 24-48 часов. Трубчатые дренажи извлекают через 5-6 дней по мере закупорки их. В таких случаях дренажи постепенно извлекают и укорачивают.
Как только инфекционный очаг или рана освободятся от мертвых тканей, покроются нормальными грануляциями и уменьшится гноеотделение, дренирование следует прекратить.
Перед назначением того или иного антибиотика необходимо определить микробов, содержащихся в инфекционном очаге. Для внутримышечного введенияпенициллин следует брать в дозе 2000 ЕД,стрептомицин– 1500-2000 ЕД на 1 кг веса животного. Обеспечить больных животных кормами, обильно содержащимивитамины, или давать последние в виде концентратов (особенно витамин В1и аскорбиновую кислоту).
Большинство антибиотиков перед введением растворяют в 0,5-0,25% растворе новокаина, к которому иногда добавляют собственную кровь больного.
Местно может быть применен бициллин. При дозе 10000 ЕД на 1 кг веса животного, обладая пролонгирующим действием, обеспечивает более высокую концентрацию пенициллина в крови.
Тетрациклиниспользуют при тяжелой местной и общей хирургической инфекции и в целях профилактики инфекционных осложнений при хирургической.
Суточная доза основания тетрациклина 0,03 г на 1 кг живого веса; ее целесообразно делить на 2-3 приема.
Местное применение антибиотиковосуществляется путем орошений, использования марлевых дренажей и аппликаций марлевыми салфетками, обильно пропитанными растворами или эмульсиями антибиотиков, а также путем обильного припудривания стенок гнойных полостей ран после проведенной хирургической обработки (иссечение мертвых тканей). Желательно, чтобы раствор был введен и под его основание.
источник
Фурункул – это воспалительный процесс, протекающий в острой форме, который задевает фолликул волоса и ближнюю к нему жировую клетчатку под кожей. Карбункулы развиваются в результате слияния нескольких фурункулов в один. Фурункул появляется у детей и подростков в результате развития разных болезней.
В коже есть очень много сальных, потовых желез, волосяных фолликулов. Волосяные фолликулы окружает подкожная жировая клетчатка. Если в кожу попадает инфекция, то начинается развитие острого воспалительного процесса, который выражен фурункулом. Если фурункул появляется не в одном, а во многих местах, то такой процесс называется фурункулезом. Фурункул может возникать параллельно с такими заболеваниями как гиповитаминозов, болезни органов пищеварения, сахарный диабет, неполноценное питание, ослабленная иммунная система, частое переохлаждение.
Фурункул возникает в двух формах: абсцедирующей и инфильтративной. При развитии абсцедирующей формы фурункула симптомы достаточно сильно выражены и сопровождаются вильной болью. Возникает массивное гнойное расплавление тканей. Это очень опасно, так как если фурункул появился на лице, то гной может прорваться в основание черепа.
При инфильтративной форме мало выражены признаки интоксикации. Если проводят местное обследование, то можно обнаружить плотный инфильтрат. Он может быть окружен гиперемированной кожей, и сильно болеть. Потом внутри фурункула образуется стержень, он представляется гнойной и разрушенной тканью. Фурункул иногда вскрывается самостоятельно, при этом процесс сопровождается выделением гноя. После этого образуется конусообразное углубление. Оно через некоторое время зарастает грануляционной тканью.
При развитии фурункулов у детей часто поднимается температура, они становятся нервными и капризными. В области поражения видно инфильтрацию тканей, отток крови может быть нарушен.
Перед тем, как контактировать с фурункулом, а так же после контакта с ним нужно обязательно мыть руки с мылом. Можно осторожно нанести на область поражения антибактериальное вещество. Процедуру следует повторять три раза в день. Для того чтобы уменьшить боль и ускорить созревание гнойной головки, можно на пятнадцать-двадцать минут класть теплый компресс. После этого фурункул нужно закрыть сухой марлей. Категорически запрещено ковырять и царапать фурункул, не стараться его вскрыть самостоятельно или выдавить. Это очень опасно, так как таким образом можно разнести инфекцию дальше. Если произошло самостоятельное открытие фурункула, то нужно осторожно удалить гной и с помощью перекиси водорода обработать это место. Затем нужно наложить сухую марлевую повязку. Процедуры следует повторять каждый день, пока месть полностью не заживет. Для того чтобы уменьшить воспалительный процесс и болевые ощущения, рекомендуется принять обезболивающее средство. Не нужно обращаться к мазям и кремам, которые содержат антибиотики. Их может назначить только врач. Перед приготовлением еды нужно тщательно мыть руки, ведь бактерии, находящиеся в фурункуле, могут заразить пищу. При возникновении фурункула у диабетиком, визит к врачу откладывать не стоит.
Лечение фурункулов и карбункулов нужно проводить как можно быстрее. Очень маленьких деток лечат в условиях стационара. Врач вскрывает фурункул, делая маленький надрез таким образом, чтобы смог выйти весь гной. После этого врач накладывает стерильную сухую повязку. Если есть необходимость, назначаются антибиотики. Если фурункулы возникают достаточно часто, то назначают сдать анализы. Это делается для того, чтобы проверить, нет ли сахарного диабета.
Нужно додерживаться гигиенических требований по уходу за кожей. Нужно регулярно укреплять иммунную систему малыша, следить за тем, чтобы он правильно и сбалансировано питался, чтобы в холодное время года не возникало переохлаждений. И самое главное нужно помнить то, что если уж и фурункул появился, то ни в коем случае нельзя его удалять самостоятельно!
источник
1 Фурункул, карбункул, абсцесс, флегмона. Фурункул острое гнойное воспаление волосяного фолликула и окружающих его тканей (сальной железы, подкожной клетчатки). Этиология вызывается стафилококком, чаще золотистым, реже белым. Предрасполагающие факторы повреждения кожи (трещины, ссадины), являющиеся входными воротами для инфекции; несоблюдение санитарногигиенических норм в быту и производстве; снижение резистентности организма (гиповитаминозы, сахарный диабет, переутомления и др.) Локализация на любых участках кожи, имеющих волосы; наиболее часто на участках, подвергающихся загрязнению (предплечья, тыл кистей) и трению (задняя поверхность шеи, поясница, ягодицы, бедра); не возникает фурункул на коже, лишенной волос (ладони, ладонная поверхность пальцев, подошвы). Патогенез изменения в начальной стадии заболевания характеризуются формированием пустулы в устье фолликула. Пустула содержит нейтрофильные лейкоциты, стафилококки и фибрин. В дальнейшем стафилококки опускаются по волосяному фолликулу, вызывают его воспаление, что приводит к образованию инфильтрата с последующим некрозом окружающих тканей. Вокруг зоны некроза ткань расплавляется и образуется гной. Гнойный экссудат скапливается под эпидермисом, вокруг устья фолликула, а затем, вместе с некротическим стержнем и погибшим волосом выходит наружу. Дефект тканей заполняется грануляциями, затем формируется рубец. Клиника. Вокруг волоса формируется маленькая пустула с небольшим воспалительным инфильтратом в виде узелка. В этот период больной ощущает зуд и покалывание в области инфильтрата. К концу 1-2-х суток образуется воспалительный инфильтрат, который выступает конусообразно над кожей. Кожа над инфильтратом краснеет и становится болезненной при прикосновении. На вершине инфильтрата отмечается небольшое скопление гной с точкой некроза в центре. В дальнейшем пустула прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем. После выделения гноя отек и инфильтрация вокруг раны постепенно уменьшаются, боли исчезают. Образовавшаяся гнойная рана очищается, выполняется грануляционной тканью и заживает. На месте воспаления остается небольшой, белесоватый, несколько втянутый рубец. Фурункул обычно не вызывает значительных изменений в общем состоянии
2 2 больного, но при некоторых локализациях состояние может быть тяжелым. Боль при фурункуле обычно умеренная, но при локализации в наружном слуховом проходе или в носу значительная. Отек при фурункуле обычно небольшой, но при локализации на лице, мошонке выраженный, что объясняется рыхлостью клетчатки в этих областях. Нередко тяжелое клиническое течение наблюдается при фурункулах лица. Значительное развитие венозной и лимфатической сети на лице способствует быстрому распространению инфекции. Тромбофлебит при фурункуле лица может перейти по анастомозам на венозные синусы твердой мозговой оболочки, что ведет к их тромбозу, создавая угрозу тяжелого осложнения менингита и сепсиса. Прогрессирующий тромбоз вен и сепсис при фурункуле лица нередко является следствием попыток выдавливания содержимого фурункула, чего производить нельзя. Осложнения фурункула лимфангит, регионарный лимфаденит, тромбофлебит, тромбоз кавернозного синуса, менингит и энцефалит при фурункулах лица, сепсис, абсцесс, флегмона. Лечение. В стадию серозного инфильтрата (1-е сутки) возможно абортивное течение при общем и местном воздействии. Общее лечение антибиотики, сульфаниламиды, нитрофураны внутрь. Местное лечение обработка кожи над инфильтратом 70% спиртом, 0,5% спиртовым раствором йода, короткий новокаиновый блок с антибиотиками, электрофорез с антисептиками, УВЧ. В гнойно-некротическую стадию необходимо ускорить процесс отторжения гнойно-некротических тканей вскрытие и удаление стержня, дренирование раны, повязки с гипертоническим раствором, протеолитическими ферментами. Фурункул лица лечится стационарно, применяют кератолитические средства салициловая кислота (присыпка, 10% мазь), дезагреганты, антибактериальные препараты, нельзя выдавливать гной. Фурункулез множественные фурункулы, располагающиеся на различных участках тела, имеющие, как правило, различные сроки развития. Карбункул острое гнойно-некротическое воспаление нескольких волосяных мешочков, сальных желез и окружающих их тканей с образованием обширных некрозов кожи и подкожной клетчатки. Карбункул чаще бывает одиночным, причины возникновения те же, что и фурункула. Развитию карбункула способствует истощение, тяжелые общие заболевания, болезни обмена веществ (сахарный диабет, ожирение), высокая вирулент-
3 3 ность возбудителя. Патогенез. В толще кожи и подкожной клетчатки формируется воспалительный инфильтрат значительного размера, захватывающий несколько фолликулов. Вследствие расстройства кровообращения формируются участки некроза, сливающиеся в дальнейшем в один общий участок омертвения, могущий распространяться и на подлежащую фасцию и мышцы. Вокруг некротического участка развивается нагноение, некротические ткани подвергаются частичному расплавлению и постепенному отторжению. Гной через множественные отверстия в коже выделяется на ее поверхность. После отторжения некротических масс рана выполняется грануляционной тканью и формируется грубый массивный рубец. Локализация чаще карбункул развивается на задней поверхности шеи, в межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Клиника. В начале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается. Отмечается напряжение тканей, возникает резкая болезненность при пальпации, распирающая, рвущая. Кожа в области инфильтрата приобретает багровый оттенок, напряжена, отечна. Истонченный эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито», «соты»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. В дальнейшем отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгающиеся некротические ткани. Для карбункула характерны выраженные общие явления. Часто температура повышается до 40 С, отмечается значительная интоксикация (тошнота, рвота, потеря аппетита, сильная головная боль, бессонница, нарушение сознания). После выделения гноя и отторжения мертвых тканей общие проявления быстро уменьшаются, по мере очищения рана выполняется грануляциями и заживает. Лечение. Лечение карбункула проводится в стационаре, при его локализации на шее и голове строгий постельный режим. В стадии воспалительного инфильтрата проводится интенсивная консервативная терапия: парентерально антимикробные препараты, дезинтоксикационная терапия, местно вокруг инфильтрата введение антибиотиков, УВЧ, повязки с мазью Вишневского, синтомициновой эмульсией, раствором димексида (20-30%), спиртовым раствором хлороксидина (0,5%). При неэффективности консервативной терапии, когда процесс переходит в
4 4 гнойно-некротическую стадию, показано оперативное лечение. Оптимальное обезболивание внутривенный наркоз. Разрез крестообразный, проходящий через середину очага на всю толщу некроза до жизнеспособных тканей. Некротизированные участки тканей и участки ткани, пропитанные гноем, иссекаются. В итоге образуется значительных размеров раневой дефект. Края дополнительно иссекают, удаляя измененную, некротизированную кожу. Проводят гемостаз. Образовавшуюся полость промывают антисептиком, дренируют и далее лечат по общим принципам лечения гнойной раны. При локализации карбункула на спине, пояснице, животе возможно полное одномоментное иссечение гнойно-некротического очага. При лечении карбункула лица обеспечивают максимальный покой тканей. Больным запрещается жевать, разговаривать, назначают только жидкую пищу. Проводят интенсивную общую терапию, применяют дезагреганты. Для отторжения некротических стержней применяют кератолитические средства. Абсцесс ограниченное гнойное воспаление, формирующееся вследствие расплавления тканей и образования пиогенной капсулы. Этиология стафилококк, стрептококк, кишечная палочка, протей, бактероиды, микробные ассоциации. Патогенез абсцесс в большинстве случаев возникает вследствие экзогенной контаминации, но может быть и результатом эндогенной. Они наиболее часто развиваются в подкожной клетчатке и мышечной ткани, но может возникнуть в любом органе и ткани. Причины, приводящие к развитию абсцесса: 1. Открытые повреждения. 2. Инородные тела. 3. Инъекции, блокады, пункции. 4. Гематомы, серомы. 5. Гнойно-воспалительные процессы (сепсис, гематогенный остеомиелит, гнойный лимфаденит, гнойный лимфангит, гнойный тромбофлебит, фурункул, карбункул и др.). По характеру течения абсцесс может быть острым и хроническим. В начальном периоде формирования абсцесса ограниченный участок ткани инфильтруется воспалительным экссудатом и лейкоцитами. Постепенно, под влиянием ферментов лейкоцитов ткань расплавляется, образуется полость, заполненная гнойным экссудатом. Форма полости может быть как пористой округлой, так и
5 5 сложной, с многочисленными карманами. Стенки абсцесса в ранней стадии его формирования покрытые гнойнофибринозными накоплениями и обрывками некротизированной ткани. В дальнейшем, по периферии абсцесса развивается зона демаркационного воспаления, составляющий ее инфильтрат служит основой для формирования пиогенной мембраны, образующей стенку полости. Пиогенная мембрана представляет собой боганый сосудами слой грануляционной ткани. Развитие абсцесса, как правило, заканчивается спонтанным опорожнением и выходом гноя на поверхность тела, в полые органы или полости организма. Прорыв абсцесса на поверхность тела или в полый орган, при хорошем дренировании гнойной полости и отсутствии грубой капсулы, нередко ведет к ликвидации полости абсцесса путем зарубцовывания. Сравнительно редко абсцесс подвергается инкапсуляции вокруг абсцесса образуется толстая рубцовая капсула. Иногда абсцессы, возникающие вокруг животных паразитов, подвергаются петрификации. Если сообщение абсцесса с поверхностью тела недостаточно или имеются другие причины, препятствующие спадению стенок полости абсцесса, то, после его опорожнения, формируется свищ узкий канал, выстланный грануляционной тканью или эпителием, который соединяет полость абсцесса с поверхностью тела или просветом полого органа. Свищ часто возникает в тех случаях, когда в полости абсцесса содержится инородное тело или секвестры. При некоторых заболеваниях гной может распространяться по межтканевым щелям и скапливаться в местах, отдаленных от первичной локализации абсцесса. Примером являются так называемые холодные абсцессы (натечники), характерные для туберкулеза. При попадании в ткани веществ, вызывающих некрозы (скипидар, керосин), может возникнуть «асептический» гнойник. Клиника. Над областью гнойника, как правило, отмечается явная припухлость и гиперемия кожи. Однако, при глубоком расположении абсцесса эти симптомы отсутствуют. Важным признаком абсцесса, при наличии других симптомов острого воспаления, является симптом флюктуации, симптом зыбления, которые обусловлены наличием жидкости (гноя), заключенной в полость с эластичными стенками, которая (жидкость) передает толчок в виде волны от одной стенки по всем направле-
6 6 ниям. Этот симптом отсутствует, когда стенка очень толстая, а полость абсцесса небольшая или находится в глубине. Существенную помощь в диагностике может оказать пункция полости абсцесса толстой иглой. При значительных скоплениях гноя обычно бывает выраженная общая реакция повышение температуры тела, слабость, потеря аппетита, изменение состава крови и др. При хроническом абсцессе признаки острого воспаления могут полностью отсутствовать. Необходимо дифференцировать обычный абсцесс от холодного, т.е. натечника туберкулезного происхождения, характеризующегося наличием основного очага туберкулеза, медленным развитием, отсутствием острых воспалительных явлений. Абсцесс следует также дифференцировать с гематомой, аневризмой, сосудистыми опухолями. Лечение. Диагноз абсцесса служит показанием для оперативного вмешательтва, целью которого, независимо от локализации гнойника, является вскрытие, опорожнение и дренирование его полости. Не подлежат вскрытию холодные абсцессы туберкулезной этиологии вследствие неизбежно возникающей при этом суперинфекции гноеродной флорой. При абсцессах внутренних органов перспективным методом лечения является интервенционная сонография пункция абсцесса с аспирацией гной и последующим введение в полость абсцесса антибиотиков или его дренирование под контролем УЗИ. Для вскрытия абсцесса выбирают кратчайший оперативный доступ с учетом анатомо-топографических особенностей. Для этого нередко вскрывают абсцесс по игле первоначально пунктируют абсцесс, затем по игле рассекают ткани. При вскрытии гнойника по возможности подходят к его нижнему полюсу, чтобы создать хорошие условия для дренирования. Разрез должен быть широким, гной и некротические ткани удаляют, полость абсцесса обследуют пльцем, разделяя перемычки и удаляя секвестры. Следует избегать грубых манипуляций, нарушающих пиогенную мембрану. Полость промывают антисептиком. Необходимости в остановке кровотечения как правило нет, так как сосуды, расположенные в очаге воспаления, тромбированы. Полость абсцесса дренируют одним из известных методов дренирования. Если предполагается недостаточность опорожнения через основной разрез, делают контратертуру.
7 7 После вскрытия лечение абсцесса проводится по принципу лечения гнойных ран с учетом фазности течения раневого процесса. Хорошие результаты дает иссечение абсцесса в пределах здоровых тканей и наложение первичного шва, что позволяет добиться лучшего косметического эффекта. Однако, этим методом возможно оперировать лишь небольшие абсцессы. Кроме местного, назначают общее лечение антимикробные препараты. Дезинтоксикация, иммуностимулирующие и др. Флегмона острое разлитое неограниченное воспаление клетчаточных пространств (подкожного, межмышечного, забрюшинного и др.). В отличие от абсцесса, при флегмоне процесс не ограничивается, а распространяется по рыхлым клеточным пространствам. Этиология стрептококк, кишечная палочка, протей, бактероиды, микробные ассоциации. Патогенез. Контаминация, чаще всего экзогенная, но возможна и эндогенная. Причины, способствующие развитию флегмоны: 1. Открытые и закрытые повреждения с размозжением тканей, кровоподтеками и гематомами. 2. Инъекции, блокады. 3. Умышленное введение некоторых химических веществ (керосин, бензин, скипидар). 4. Гнойно-воспалительные процессы (сепсис, остеомиелит, тромбофлебит, абсцесс, карбункул и др.). Воспалительный экссудат распространяется по клетчатке, переходя из одного фасциальнго футляра в другой через отверстия для сосудисто-нервных пучков. Раздвигая ткани, сдавливая и разрушая сосуды, гной приводит к некрозу тканей. В зависимости от локализации выделяют эпифасциальную и субфасциальную (межмышечную) флегмону. При некоторых локализациях флегмона носит специальное название (паранефрит, парапроклит, параколит, параметрит и др.). Чаще флегмона локализуется в подкожной клетчатке, что связано со слабой сопротивляемостью последней инфекции, с частой травматизацией и большой возможностью инфицирования. В особую группу выделяют постинъекционные флегмоны. Их возникновению способствует: — введение в ткани гипертонических растворов (50% раствор анальгина, 25% раствор сульфата магния, 24% раствор кордиамина и др.), которые могут
8 8 вызвать в тканях некроз.; — нарушение правил асептики и антисептики при выполнении инъекций; — нарушение техники введения лекарственных средств (недостаточно глубокое введение лекарств, напряжение мышц в момент инъекции). Клиника. Обычно клиническая картина флегмоны характеризуется быстрым появлением и распространением болезненной припухлости, разлитым покраснением кожи над ней, высокой температурой, болями, нарушением функции пораженной части тела. Припухлость представляет собой плотный инфильтрат, который затем размягчается. Появляется флюктукация. Часто встречаются быстро прогрессирующие флегмоны, захватывающие обширные участки подкожной, межмышечной клетчатки, сопровождающиеся тяжелой интоксикацией. Характерно наличие общих явлений, обусловленных интоксикацией высокая температура тела, головные боли, озноб, общее недомогание, в тяжелых случаях нарушение сознания, высокий лейкоцитоз, нейтрофильный, со сдвигом влево, токсическая зернистость лейкоцитов. Лечение. Всегда проводится в условиях стационара хирургического отделения. Большинство больных оперируют под наркозом сразу при поступлении. Однако, при тяжелой интоксикации предварительно проводится предоперационная подготовка в течение 2-3 часов. Используют широкое рассечение кожи и подкожной клетчатки несколькими разрезами на всю глубину инфильтрата, при межмышечной флегмоне широкая фасциотомия. В ранней стадии заболевания при разрезе ткани серого цвета, отделяемое скудное, серозно-геморрагического или серозно-гнойного характера. При значительном расплавлении тканей из операционной раны выделяются гнойно-геморрагический или гнойный экссудат желто-коричневого цвета, иногда со зловонным запахом. Границы некротических тканей практически не определяются, поэтому производится их частичное иссечение. Затем производится промывание и дренирование флегмоны одним из видов дренажей. Обязательна иммобилизация. Дальнейшее местное лечение по общепринятым принципам лечения с учетом фазы течения воспалительного процесса. Общее лечение антимикробная терапия, интенсивная дезинтоксикационная терапия.
источник