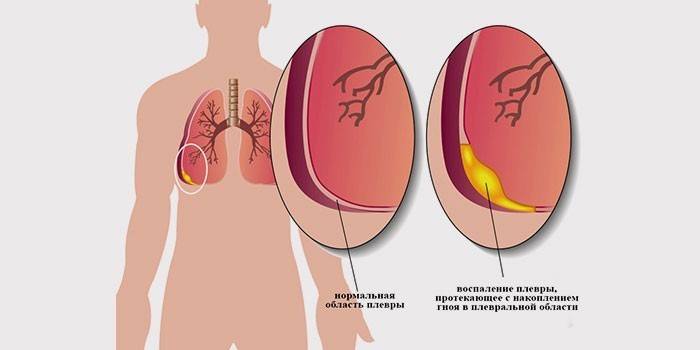
Гнойным плевритом или эмпиемой плевры* называют скопление гнойного выпота в плевральной полости.
Наиболее часто возбудителями гнойного плеврита являются стафилококки, стрептококки, синегнойная палочка, кишечная палочка. Нередко в посевах плеврального содержимого встречаются пневмококк, протей, клебсиелла и дрожжевые грибки. У многих больных высевают по два и более возбудителя. В последние годы при гнойных плевритах все чаще обнаруживают анаэробные бактерии, которые раньше находили, главным образом, при гнилостных эмпиемах, осложнявших течение гангрены легкого.
1. Повышение проницаемости висцеральной плевры в связи с воспалением.
2. Нарушение дренажа через париетальную плевру.
3. Блокирование путей оттока лимфы от легких метастазами или хроническим воспалением —> ретроградное движение лимфы в сторону висцеральной плевры.
4. Роль иммунологических реакций преимущественно 3 и 4 типа в зоне плевральных листков с освобождением биокативных веществ и нарушением микроциркуляции.
Накоплению жидкости способствуют:
1. Задержка Na+ и снижение белка, например при нефротическом синдроме, сердечной недостаточности.
2. Повышение АД в легочных артериях, это при недостаточности левого желудочка, тромбозе легочных вен, повышении давления в легочных капиллярах.
Патогенез сухого плеврита единственно отличается образованием спаек, так как выпадает фибрин. Патогенез боли: воспалительный отек париетальной плевры, которая чрезвычайно чувствительна к боли, а висцеральная плевра не обладает болевой чувствительностью -> междолевой плеврит без боли.
Патогенез и классификация
Гнойный плеврит, как правило, является вторичным заболеванием, осложняющим течение пневмоний, в том числе гриппозных, абсцессов легкого и туберкулеза. Эмпиема плевры может возникать после проникающих ранений грудной клетки, травматических повреждений органов грудной полости, в том числе ятрогенных, и при гнойных процессах различной локализации.
Наиболее часто встречаются пара- и метапневмонические** гнойные плевриты, разница между которыми заключается во времени развития нагноения в плевре по отношению к вызвавшей его пневмонии – в разгар или в конце заболевания. Их разделение при ретроспективном анализе иногда бывает весьма трудным. При прорыве в плевральную полость одного или нескольких субплеврально расположенных абсцессов легкого развивается эмпиема с деструкцией легочной ткани. Если в полость плевры прорывается внутрилегочный гнойник, сообщающийся с бронхами, возникает пиопневмоторакс, поддерживаемый образующимися при этом бронхоплевральными свищами. Реже инфекция проникает в плевральную полость лимфогенным путем. В этом случае нагноение плеврального выпота может не сопровождаться появлением очагов распада в легочной паренхиме. Такую эмпиему без деструкции легочной ткани называют “простая эмпиема”. Инфицирование плевры может произойти и гематогенным путем из источников инфекции внелегочной локализации. Эмпиема при этом носит характер метастатической. При гнойных панкреатитах, паранефритах и поддиафрагмальных абсцессах, когда в воспалительный процесс вовлекается диафрагма и прилегающая к ней диафрагмальная плевра, развивается так называемая симпатическая (или содружественная) эмпиема.
Выделяют 3 стадии гнойного плеврита, переходящие одна в другую и имеющие различную продолжительность у разных больных. На первой стадии в результате воспаления плевры в ее полости появляется серозный экссудат. При правильно подобранной антибактериальной терапии накопление экссудата может прекратиться и жидкость подвергнется спонтанной резорбции. Если терапия неадекватна и бактерии тем или иным путем проникают в плевральный экссудат и размножаются в нем, возникает вторая стадия заболевания – фибринозно-гнойная. В жидкости увеличивается количество бактерий, полиморфно-ядерных лейкоцитов и детрита. Прозрачный серозный экссудат мутнеет и быстро приобретает гнойный характер. Под действием фибробластов на поверхности париетальной и, особенно, висцеральной плевры образуются фибринозные пленки, а между листками плевры возникают сращения – сначала рыхлые, а затем все более плотные. Спайки ограничивают распространение гноя по полости плевры и способствуют возникновению внутриплевральных осумкований. Содержащийся в них гнойный экссудат становится густым и самостоятельно рассосаться не может. Третья стадия, стадия фиброзной организации, характеризуется образованием плотных шварт, покрывающих коллабированное легкое. Последнее становится неподвижным и перестает функционировать, а в дальнейшем подвергается фиброзным изменениям. Возникает так называемый плеврогенный цирроз легкого.
Точно определить начало гнойного плеврита удается не всегда, так как его симптомы, как правило, завуалированы симптоматикой вызвавшего плеврит заболевания: абсцедирующей пневмонии, острого панкреатита, поддиафрагмального абсцесса и т.д., а нередко и сходны с ней. Больные жалуются на нарастающую одышку, кашель, лихорадку, ознобы. Плеврит может начинаться с появления болей в боку, усиливающихся при дыхании, а иногда сопровождается болями в животе и парезом кишечника. При развитии метапневмонической эмпиемы эти симптомы появляются и усиливаются после стихания симптомов воспаления легкого, спустя 3–5 дней после кризиса, как вторая волна инфекции. Усиление интоксикации и дыхательной недостаточности в разгар пневмонии заставляет заподозрить развитие парапневмонической эмпиемы или пиопневмоторакса. Возникновение последнего может сопровождаться клиникой плеврального шока – резчайшей болью в боку, одышкой, холодным потом, иногда коллаптоидным состоянием. Однако чаще наблюдаются стертые клинические формы осложнения: боли отсутствуют или выражены незначительно. Острых нарушений дыхания нет. Постепенно усиливаются симптомы интоксикации, нарастает кашель, увеличивается количество мокроты. Пациент принимает вынужденное положение на больном боку, а при вертикальном положении изгибается в больную сторону. Изредка осумкованный гнойный выпот прорывается через лопнувшую стенку абсцесса в достаточно крупный бронх. В этом случае ведущим симптомом будет внезапное появление обильной гнойной мокроты с неприятным запахом, отхаркиваемой “полным ртом”.
Иногда гной из неадекватно дренированного внутриплеврального гнойника может проникнуть в ткани грудной стенки и в подкожную клетчатку. Клиническая картина в развернутой фазе гнойного плеврита определяется симптомами гнойно-резорбтивной лихорадки, в основе которой лежат три фактора: нагноение, всасывание (резорбция) продуктов распада тканей и жизнедеятельности микробов и потери организма, неизбежные при гнойном воспалении. Степень выраженности этих симптомов и тяжесть состояния больного могут быть различными – от умеренно выраженных до тяжелейших, и не всегда строго коррелируют с размерами полости эмпиемы и количеством в ней гноя. На фоне усиления интоксикации возникают функциональные нарушения со стороны сердечно-сосудистой системы, печени и почек, которые по мере прогрессирования болезни при неадекватном лечении могут сменяться органическими изменениями внутренних органов, характерными для септического состояния. Выраженные потери белка и электролитов в острой фазе воспаления при недостаточной их компенсации приводят к волемическим и водно-электролитным расстройствам, уменьшению мышечной массы и похуданию. На этом фоне часто отмечается пастозность лица, пораженной половины грудной клетки, могут возникать отеки нижних конечностей. По мере прогрессирования заболевания гнойно-резорбтивная лихорадка постепенно переходит в истощение. Как правило, это наблюдается у больных эмпиемой плевры с обширной деструкцией легкого. На фоне прогрессирующей гипопротеинемии больные приобретают вид длительно голодающих. Кожные покровы становятся сухими. Лихорадка, имевшая ранее ремиттирующий или интермиттирующий характер, сменяется субфебрилитетом или нормализуется, что является прогностически неблагоприятным признаком, свидетельствующим о резком снижении реактивности организма. Дистрофические изменения миокарда, печени, почек, надпочечников приводят к выраженным нарушениям их функции. Больные становятся вялыми и апатичными. Гипо- и диспротеинемия, вызванные нарушениями белковообразующей функции печени, активизируют свертывающую систему крови, что резко увеличивает опасность тромбообразования и эмболии, от которых больные нередко и погибают. Вывести пациента из состояния гнойно-резорбтивного истощения крайне трудно, и прогноз при этом плохой.
В типичных случаях выявить наличие жидкости в плевральной полости можно с помощью физикального обследования. Однако при выраженной воспалительной инфильтрации в легком появление относительно небольшого количества экссудата может остаться незамеченным даже при тщательной перкуссии и аускультации. Поэтому в диагностике плеврального выпота главная роль принадлежит рентгенологическому исследованию.
В большинстве случаев при развитии гнойного плеврита выпот вначале скапливается в наддиафрагмальном пространстве, в его наиболее низко расположенных отделах – синусах. В связи с этим первыми рентгенологическими признаками наличия жидкости в плевральной полости служат сглаженность реберно-диафрагмального синуса на рентгенограммах в прямой и, особенно, в боковой проекциях и кажущееся высокое положение купола диафрагмы. Массивная воспалительная инфильтрация нижней доли легкого может затруднить выявление этих симптомов. В этом случае рекомендуют сделать рентгенограмму в положении пациента лежа на больном боку. При этом жидкость распределяется вдоль грудной стенки и становится хорошо видимой. Это позволяет не только подтвердить наличие выпота в полости плевры, но и приблизительно определить его объем. При толщине полосы жидкости более 10 мм количество последней составляет более 200 мл и при плевральной пункции ее можно аспирировать шприцом. Однако этот прием срабатывает только при свободной от сращений плевральной полости, равно как и появление косой верхней границы затемнения, известной как линия Эллиса–Дамуазо, возникающей при увеличении объема выпота. Дальнейшее накопление экссудата приводит к нарастающему затемнению и смещению средостения в противоположную сторону. Последний признак, однако, отмечается лишь в тех случаях, когда легкое в связи с воспалительной инфильтрацией теряет свою эластичность и не спадается под давлением окружающей его жидкости, либо при очень большом объеме выпота.
При наличии бронхоплеврального свища в плевральной полости можно увидеть скопление воздуха. Верхняя граница выпота при этом становится хорошо различимой в виде горизонтального уровня. На фоне воздуха, как правило, становится видимым и поджатое легкое, что позволяет оценить степень его коллапса. К коллапсу I степени относит те случаи эмпием, при которых легкое поджато в пределах анатомических границ плаща, к коллапсу II степени – в пределах ствола, и к коллапсу III степени – в пределах ядра. Степень коллапса определяет величину функционального уменьшения объема легкого и прямо пропорциональна выраженности дыхательной недостаточности, которая в случаях клапанного (напряженного) пиопневмоторакса бывает резко выраженной и угрожает жизни больного.
По распространенности и локализации выделяют тотальные эмпиемы, захватывающие всю плевральную полость от купола до диафрагмы, распространенные, при которых эмпиема ограничивается двумя или тремя анатомическими стенками плевральной полости (например, реберной и диафрагмальной, или медиастинальной, диафрагмальной и реберной) и ограниченные, в образовании которых принимает участие одна плевральная стенка. По локализации такие эмпиемы бывают пристеночными, апикальными и базальными.
Наличие спаечного процесса значительно изменяет рентгенологическую картину, нередко затрудняя диагностику эмпиемы. Иногда бывает очень непросто определить, где находится гнойная полость – в легком или в плевре, особенно если этих полостей несколько. Являются ли они очагами деструкции паренхимы или ограниченными внутриплевральными гнойниками? Шаровидная или слегка овальная форма полости свидетельствует в пользу абсцесса легкого, вытянутая в каудально-краниальном направлении – эмпиемы. При эмпиеме поперечник полости у нижнего ее полюса всегда превышает таковой у верхнего. Стенки полости абсцесса примерно одинаковы по толщине, тогда как медиальная стенка полости эмпиемы, образованная висцеральной плеврой, как правило, тоньше латеральной. Внутренние контуры стенки абсцесса – более бугристые и неровные.
Если гнойный плеврит сопровождается значительной деструкцией легкого, то внутренней границей осумкованной полости эмпиемы может являться не висцеральная плевра, а разрушенная и деформированная паренхима легкого. Подобная картина может возникать и в тех случаях, когда гнойному расплавлению подвергается наружная стенка обширного солитарного субплеврально расположенного абсцесса легкого. Характерным рентгенологическим признаком такой “абсцесс-эмпиемы” является неровная, изъеденная и утолщенная медиальная стенка полости. Наиболее точно определить наличие жидкости в полости плевры и локализовать внутриплевральное осумкование позволяет компьютерная томография. Значительную пользу для правильной диагностики осумкованных полостей и бронхоплевральных свищей может принести введение контрастного вещества в полость – плеврофистулография.
Ультразвуковое исследование (УЗИ)
Ультразвуковая эхолокация весьма информативна при осумкованной эмпиеме. При наличии плеврального экссудата проксимальное эхо от кожи, межреберных мышц и париетальной плевры отделяется от дистального эха висцеральной плевры свободным от эха пространством. УЗИ позволяет обнаружить даже небольшое количество плевральной жидкости, его с успехом используют для определения места плевральной пункции.
Эмпиема плевры не имеет характерной бронхоскопической картины. Лишь при значительном коллабировании легкого можно отметить сближение сегментарных бронхов, потерю их тонуса, иногда отечность слизистой и увеличение ее складчатости – слизистая в виде “рук прачки”. Однако бронхоскопия очень важна для исключения внутрибронхиальной патологии, которая может оказаться причиной развития пневмонии и осложнившего ее гнойного плеврита. В первую очередь это относится к центральному раку легкого, инородным телам бронхов и другим, более редким заболеваниям бронхиальной системы. Кроме того, бронхоскопия позволяет выявить наличие и форму эндобронхита и определить показания к санации трахеобронхиального дерева.
Плевральная пункция и исследование экссудата
Рентгенологическое и ультразвуковое исследования позволяют определить наличие жидкости в плевральной полости, ее локализацию и примерный объем. Однако для изучения самого выпота и подтверждения его гнойного характера необходима плевральная пункция. Плевру пунктируют с помощью длинной и достаточно толстой иглы, соединенной со шприцом трубкой из силиконовой резины. При опорожнении шприца трубку пережимают для предотвращения попадания воздуха в плевральную полость. Пункцию выполняют под местной анестезией. Оптимальным местом пункции является точка в 6–7-м межреберье по задней подмышечной линии в положении больного сидя. При осумкованной эмпиеме место пункции определяют при рентгеноскопии или УЗИ.
При гнойном характере выпота проводят бактериологическое исследование для определения микрофлоры и ее чувствительности к антибиотикам. Если же полученная жидкость прозрачна или слегка мутновата, то кроме посева ее рекомендуют отцентрифугировать и осадок исследовать под микроскопом. Наличие большого количества нейтрофилов свидетельствует о начале гнойного плеврита, а рост патогенной микрофлоры в посеве подтверждает этот диагноз. Ряд дополнительных исследований плевральной жидкости способствует уточнению диагноза. Для гнойного выпота характерно низкое содержание глюкозы (менее 40 мг на 100 мл), снижение pН (менее 7,0). Цитологическое исследование экссудата, особенно при его гнойно-геморрагическом характере, необходимо для диагностики первичного или вторичного опухолевого поражения плевры, о чем свидетельствуют найденные в мазках атипичные клетки.
Главной задачей местного лечения эмпиемы плевры является эффективное опорожнение ее полости от гнойного содержимого. С этой целью используют различные методы дренирования и промывания плевральной полости путем введения в нее дренажей из силиконовой резины. Наиболее эффективным является сочетание активной аспирации гнойного выпота с капельным введением в полость растворов антисептиков (фурациллин, фурагин К, диоксидин) с добавлением протеолитических ферментов и фибринолитических препаратов. При наличии плевральных осумкований иногда приходится каждую полость дренировать отдельно. Множественные и широкие бронхоплевральные свищи затрудняют адекватный лаваж эмпиематозной полости. В этих случаях применяют временную блокаду несущих свищи бронхов с помощью различных обтураторов, вводимых при бронхоскопии. Такая блокада длительностью от нескольких дней до 2–3 нед предотвращает попадание лаважной жидкости в бронхиальное дерево, способствует более эффективному промыванию плевры и расправлению соседних отделов легкого с последующей облитерацией плевральной полости. Для реэкспансии коллабированного легкого в стадии фибринозно-гнойного воспаления в последние годы с успехом выполняют лечебную видеоплевроскопию (торакоскопию), во время которой разрушают рыхлые сращения и снимают с поверхности висцеральной плевры наложения фибрина, а также проводят ультразвуковую или плазменную санацию плевральной полости. По мере хронизации эмпиемы и перехода ее в стадию фиброзной организации плотные шварты становятся препятствием к расправлению легкого и требуют хирургического лечения. На этой стадии выполняют декортикацию легкого, удаляя оперативным путем с его поверхности утолщенную и ригидную висцеральную плевру, а при необходимости сочетая эту операцию с резекцией разрушенных отделов легкого. При осумкованной эмпиеме идеальным вариантом операции считается удаление всего эмпиематозного мешка целиком – эмпиемэктомия.
Коррекция волемических нарушений
Создав путем дренирования полноценный отток гнойного содержимого из плевральной полости и проводя при необходимости бронхоскопическую санацию трахеобронхиального дерева, устраняют фактор резорбции и тем самым снижают интоксикацию организма. Однако сохраняется фактор потерь, ибо вместе с оттекающим гноем и мокротой теряется большое количество белка и электролитов. Их потеря и дисбаланс приводят к выраженным волемическим расстройствам, фазы которых объективно отражают переход гнойно-резорбтивной лихорадки в гнойно-резорбтивное истощение. Общие белковые потери у больных эмпиемой плевры, особенно с массивной деструкцией легких, составляют 44–125 г белка или 300–500 г мышечной ткани. Такие потери обязательно должны быть восполнены частичным парентеральным питанием, одновременно преследующим цель коррекции волемических расстройств, имеющих место практически у всех больных с гнойным плевритом. Для этого используют аминокислотные смеси, белковые гидролизаты (аминопептид, гидролизат казеина, гидролизин Л–103), а также протеин, плазму и эритроцитарную массу из расчета 1–2 г белка на 1 кг массы тела в зависимости от фазы волемических нарушений. Несмотря на то, что белки плазмы и крови начинают участвовать в обмене веществ через длительный срок после их введения, плазма и эритроцитарная масса помогают устранить анемию, гипопротеинемию и гипоальбуминемию. Их роль велика и в поддержании онкотического давления циркулирующей крови.
Для утилизации вводимых белков необходимо поступление достаточного количества небелковых энергетических ресурсов из расчета 15–25 ккал на 1 кг массы тела в сутки, в зависимости от стадии заболевания. Такой калораж могут обеспечить жировые эмульсии, концентрированные (50%) растворы глюкозы 600–1000 мл в сутки с обязательным добавлением инсулина или сочетание 10–14% раствора глюкозы (1,5–2 г на 1кг массы тела в сутки) с этиловым спиртом (1–1,5 г на 1кг массы тела в сутки). Без введения носителей энергии большая часть вводимого азота идет на восполнение энергетических затрат. Смеси, построенные на жировых эмульсиях и растворах глюкозы концентрацией не выше 10%, можно вводить в периферические вены, в то время как инфузия 50% раствора глюкозы возможна только путем катетеризации центральных вен и проведения катетера в верхнюю полую вену во избежание развития флебита. Усвоение вводимого азота повышается при сочетанном использовании анаболических гормонов и витаминов. Белковый синтез будет неполноценным, если инфузируемые растворы не содержат внеклеточные катионы (не менее 3 мэкв калия на 1 г азота) и содержание магния и фосфора неадекватно. Только так достигается восполнение водосвязывающих структур, играющих активную роль в волемических нарушениях.
Роль антибиотиков, очень важная в начале развития гнойного процесса в плевре, уменьшается по мере формирования плотной пиогенной капсулы, окружающей гнойную полость, и по мере перехода воспаления из стадии гнойно-резорбтивной лихорадки в стадию гнойно-резорбтивного истощения. Подбор антибиотиков осуществляют на основе чувствительности к ним микрофлоры плевральной полости, мокроты или крови (при положительных результатах их посевов). В качестве препаратов первого ряда, назначаемых до получения данных бактериологического исследования, можно рекомендовать антибиотики цефалоспоринового ряда, особенно II и III поколения: цефуроксим, цефокситин, цефотаксим, цефоперазон, цефтриаксон, активные как в отношении грамположительной, так и грамотрицательной флоры. Исключение составляют больные, у которых цефалоспорины уже применялись ранее для лечения пневмонии или другого источника инфекции, осложнившегося гнойным плевритом, и потому являются малоэффективными. У таких пациентов лучше сразу же назначать аминогликозиды (гентамицин, тобрамицин) или современные препараты монобактамы, карбапенемы. Антибиотики лучше вводить внутривенно капельно в сочетании с метронидазолом.
При выборе рациональной антибиотикотерапии приходится учитывать тот факт, что по мере трансформирования микробного фона даже самые современные, вновь синтезированные препараты довольно скоро перестают быть эффективными по отношению к антибиотикоустойчивым генерациям микроорганизмов и требуют замены.
В комплексной терапии гнойных плевритов хороший эффект наблюдается от применения УФО крови, гемосорбции, плазмафереза и плазмоцитофереза, способствующих нормализации гомеостаза, снижению интоксикации организма и повышению его иммунорезистентных возможностей. В острой фазе заболевания рекомендуют проводить коррекцию протеолитического и ингибиторного дисбаланса, регуляцию функции фагоцитов. В последние годы неплохие результаты получены при использовании экстракорпорально стимулированных моноцитов, иммуностимулирующих и иммуномодулирующих препаратов.
источник
В медицине под этим термином принято понимать воспаление серозной оболочки легких, которое сопровождается скоплением гнойного экссудата в щелевидном пространстве, отделяющем органы дыхания от внутренней поверхности грудной клетки. Узнайте, к каким последствиям может привести несвоевременное лечение этого состояния.
Эмпиема плевры (пиоторакс, гнойный плеврит) возникала при участии пневмококков, диплококков, стрептококков. Ввиду активного применения антибиотиков ситуация несколько изменилась. Сегодня у 75% пациентов с эмпиемой бактериологическое исследование выявляет стафилококки, что обусловлено высокой вирулентностью этих микроорганизмов и их устойчивостью к большинству бактерицидных препаратов. В 20-30% случаев при посеве гнойного экссудата обнаруживаются протей, кишечная и синегнойная палочки.
Острая эмпиема плевры, как правило, имеет вторичный характер и развивается при распространении гнойного процесса с легкого, перикарда, средостения, грудной стенки. Кроме того, пиоторакс возникает на фоне острых и хронических легочных инфекций: пневмонии, туберкулеза. В ряде случаев гнойное воспаление плевры развивается как осложнение экссудативного плеврита, медиастинита, перикардита, гангрены, абсцесса органов дыхания.
Метастатические эмпиемы вызваны распространением инфекции лимфогенным или гематогенным путем из отдаленных очагов поражения, например, при ангине, сепсисе, остром аппендиците. Посттравматическое гнойное поражение плевры связано с разрывом пищевода, ранениями верхней части туловища. Послеоперационная эмпиема развивается после удаления легкого, кардиохирургических и других операций на органах грудной полости.
Гнойное воспаление плевры развивается поэтапно. Длительность и выраженность каждой стадии зависит от механизма возникновения эмпиемы, исходного состояния пораженной полости, иммунного статуса пациента, наличия у него сопутствующих патологий (сахарного диабета, туберкулеза). Патогенетически выделяют три последовательные стадии развития пиоторакса:
- Cерозную – характеризуется переходом гнойного процесса с мезотелия на решетчатый эластично-коллагеновый слой плевры с последующим развитием дилатации (расширения) сосудов и формированием отека. Затем происходит инфильтрация серозной оболочки иммунокомпетентными клетками, что приводит к откладыванию на ее поверхности неглобулярного белка.
- Фибринозно-гнойную – на этой стадии развития гнойного процесса происходит активное размножение специфической флоры. В результате экссудат становится мутным. На поверхности плевры поначалу возникают рыхлые, а затем плотные спайки. Сращения образуют внутриплевральные осумкования, содержащие скопления густого гнойного экссудата.
- Стадию фиброзной организации (организующую) – на этой этапе гнойное воспаление плевры характеризуется формированием плотных плевральных шварт (спаек), которые сковывают поджатое легкое. Со временем пораженная ткань подвергается фиброзу с последующим развитием плеврогенного цирроза.
Выявить воспаление плевры на ранних стадиях не всегда возможно. Эмпиема легких зачастую маскируется симптоматикой основной патологии (пневмонии, абсцесса легких). Гнойное воспаление плевры сопровождается постоянными либо ноющими болями на пораженной стороне, которые усиливаются при кашле, вдохе, смене положения тела. Иногда негативные ощущения возникают в верхних отделах живота.
Доподлинно установить причину болевого синдрома поможет только комплексное инструментальное обследование. Физикальные методы (пальпация грудной стенки, аускультация легких, сердца, перкуссия) имеют ориентировочное значение. Бактериологический и микроскопический анализ гнойного экссудата позволяют определить доминирующего в среде бактериального микроорганизма. Среди специальных способов диагностики эмпиемы ведущее место занимают лучевые способы визуализации:
- УЗИ
- рентгенография;
- полипозиционная рентгеноскопия;
- плеврофистулография.
Болезнь развивается через 2-3 и более месяцев после манифестации первых симптомов. Основные клинические проявления хронизации эмпиемы: снижение температуры до субфебрильной, улучшение общего самочувствия, уменьшение выделения гнойного экссудата. Стабилизация состояния пациента имеет мнимый характер, поскольку процесс продолжается. Переохлаждение, ОРВИ неминуемо ведет к обострению гнойного воспаления плевры. Последующие 12 месяцев состояние больных с эмпиемой характеризуется:
- усилением кашля, болей в груди;
- ухудшением аппетита;
- отделением большого количества патологического экссудата;
- похудением;
- нарастанием одышки, сердцебиением.
Спустя год и более с момента манифестации эмпиемы наблюдается выраженная деформация грудной клетки. Практически всегда обнаруживается плеврокожный свищ. Иногда хроническая эмпиема может протекать бессимптомно по причине плотного осумкования экссудата. Длительное гнойное поражение плевры сопровождается истощением больного, анемией, вторичным амилоидным перерождением почек и других внутренних органов. Среди прочих симптомов хронической эмпиемы легких специалисты называют:
- сухость кожи;
- отеки ног;
- одутловатость лица;
- резкое ограничение дыхательных движений;
- утолщение ногтевых фаланг по типу «барабанных палочек»;
- атрофию и суживание межреберных промежутков;
- ногтевые пластины в виде «часовых стекол».
Заболевание манифестирует с симптомокомплекса, включающего повышенную потливость, высокую либо гектическую (характеризуется большими суточными колебаниями) температуру, нарастающую одышку, цианоз губ. Острая эмпиема плевры сопровождается выраженной интоксикацией: слабостью, отсутствием аппетита, апатией. У пациента отмечаются интенсивные боли на стороне поражения, которые могут иррадиировать в эпигастральную область, лопатку.
Закрытая форма воспаления плевры сопровождается сухим кашлем. При наличии бронхоплеврального сообщения отделяется гнойный экссудат. На фоне потери протеинов, электролитов у больного развиваются волемические и метаболические нарушения. Лицо, пораженная половина грудной клетки умеренно отекают. Вследствие гипо- и диспротеинемии возникают дистрофические изменения многих внутренних органов. При острой эмпиеме плевры многократно возрастает риск тромбоза легочной артерии, который нередко приводит к летальному исходу.
Выбор тактики лечения больных с пиотораксом основывается на анализе данных, полученных в ходе физикального, лабораторного, рентгенологического обследований, а также результатов бактериологического посева экссудата. Терапия эмпиемы плевры должна быть комплексной и включать:
- консервативные;
- хирургические;
- детоксикационные методики;
- полноценное энтеральное, а при необходимости и энтерально-парентеральное питание.
Первоочередной задачей оперативного вмешательства является раннее адекватное дренирование полости эмпиемы с эвакуацией гнойного экссудата и санацией. Больные в тяжелом состоянии госпитализируются в реанимационное отделение. Консервативная терапия проводится параллельно либо сразу после дренирования гнойной полости. Основные принципы лечения эмпиемы плевры следующие:
- своевременное дренирование и санация гнойного очага;
- активная вакуум-аспирация;
- коррекция гомеостаза, нутритивной и иммунной недостаточности;
- назначение рациональной антибиотикотерапии гнойного поражения плевры с учетом чувствительности микрофлоры, присутствующей в экссудате, к определенным препаратам;
- программированная фибробронхоскопическая санация легочного абсцесса, ставшего причиной развития эмпиемы;
- местная протеолитическая и фибринолитическая терапия с последующей фракционной аспирацией патологического экссудата, некротизированных тканей;
- своевременная операция по поводу первичного заболевания, повлекшего гнойное воспаление плевры;
- раннее выполнение видеоторакоскопического (ВТС) вмешательства;
- рациональная комплексная терапия эмпиемы плевры с разрешением гнойного процесса и достижением реэкспансии легкого.
Благоприятное течение заболевания состоит в постепенном нарастании, а затем и преобладании процессов регенерации с формированием грануляций и пиогенной мембраны. Полноценная эвакуация патологического экссудата, местное применение антисептиков в таких случаях приводят к санации полости эмпиемы и выздоровлению. В других ситуациях длительное гистолитическое воздействие гнойных масс вызывает разрушение эластичных краев плевры, способствует выходу инфекции за пределы плевральной полости, что чревато следующими осложнениями:
- обширной флегмоной мягких тканей;
- остеомиелитом ребер, вызванным проникновением гнойных масс за пределы плевры;
- разрушением паренхимы, бронхиол;
- бронхоэктазией;
- перикардитом;
- образованием бронхоплевральных, бронхоорганных свищей;
- сепсисом;
- легочно-сердечной недостаточностью.
Около 10 лет назад летальность при стафилококковой эмпиеме составляла примерно 25%, тогда как при гнойно-воспалительном поражении плевры, вызванным грамотрицательной флорой, умирал каждый второй пациент. Сегодня смертность при запоздалом лечении достигает 10-15%. У выживших пациентов возникают выраженные фиброзные изменения грудной стенки, атрофия межреберных мышц с деформацией грудной клетки, позвоночника. Такие больные впоследствии становятся глубокими инвалидами и нередко умирают от вторичной респираторной инфекции.
источник
Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В практической пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах: пневмонии, бронхоэктазах, абсцессе легкого, гангрене легкого, туберкулезе, нагноившейся кисте легкого и др. В ряде случаев эмпиемой плевры осложняется течение спонтанного пневмоторакса, экссудативного плеврита, медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
- Серозная стадия протекает с образованием в плевральной полости серозного выпота. Своевременно начатая антибактериальная терапия позволяет подавить экссудативные процессы и способствует спонтанной резорбции жидкости. В случае неадекватно подобранной противомикробной терапии в плевральном экссудате начинается рост и размножение гноеродной флоры, что приводит к переходу плеврита в следующую стадию.
- Фибринозно-гнойная стадия. В этой фазе эмпиемы плевры вследствие увеличения количества бактерий, детрита, полиморфно-ядерных лейкоцитов экссудат становится мутным, приобретая гнойный характер. На поверхности висцеральной и париетальной плевры образуется фибринозный налет, возникают рыхлые, а затем плотные спайки между листками плевры. Сращения образуют ограниченные внутриплевральные осумкования, содержащие скопление густого гноя.
- Стадия фиброзной организации. Происходит образование плотных плевральных шварт, которые, как панцирь, сковывают поджатое легкое. Со временем нефункционирующая легочная ткань подвергается фиброзным изменениям с развитием плеврогенного цирроза легкого.
В зависимости от этиопатогенетических механизмов различают метапневмоническую и парапневмоническую эмпиему плевры (развившуюся в связи с пневмонией), послеоперационный и посттравматический гнойный плеврит. По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.).
С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают односторонними и двусторонними; субтотальными, тотальными, отграниченными: апикальными (верхушечными), паракостальными (пристеночными), базальными (наддиафрагмальными), междолевыми, парамедиастинальными. При наличии 200-500 мл гнойного экссудата в плевральных синусах говорят о малой эмпиеме плевры; при скоплении 500–1000 мл экссудата, границы которого доходят до угла лопатки (VII межреберье), – о средней эмпиеме; при количестве выпота более 1 литра – о большой эмпиеме плевры.
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Отмечается интенсивный болевой синдром на стороне поражения; колющие боли в груди усиливаются при дыхании, движениях и кашле. Боли могут иррадиировать в лопатку, верхнюю половину живота. При закрытой эмпиеме плевры кашель сухой, при наличии бронхоплеврального сообщения – с отделением большого количества зловонной гнойной мокроты. Для пациентов с эмпиемой плевры характерно вынужденное положение — полусидя с упором на руки, расположенные позади туловища.
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Полипозиционная рентгенография и рентгеноскопия легких при эмпиеме плевры обнаруживают интенсивное затенение. Для уточнения размеров, формы осумкованной эмпиемы плевры, наличия свищей выполняют плеврографию с введением водорастворимого контраста в плевральную полость. Для исключения деструктивных процессов в легких показано проведение КТ, МРТ легких.
В диагностике ограниченных эмпием плевры велика информативность УЗИ плевральной полости, которое позволяет обнаружить даже небольшое количество экссудата, определить место выполнения плевральной пункции. Решающее диагностическое значение при эмпиеме плевры отводится пункции плевральной полости, с помощью которой подтверждается гнойный характер экссудата. Бактериологический и микроскопический анализ плеврального выпота позволяет уточнить этиологию эмпиемы плевры.
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
В период рассасывания экссудата назначаются процедуры, предотвращающие образование плевральных сращений — дыхательная гимнастика, ЛФК, ультразвук, классический, перкуторный и вибрационный массаж грудной клетки. При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
источник
Гнойный плеврит (эмпиема плевры) — заболевание полимикробной природы, микробный пейзаж при этом довольно широк и охватывает практически весь спектр гноеродных микроорганизмов. В последние 15—20 лет преобладают грамотрицательные микроорганизмы (протей, кишечная, синегнойная палочки), реже (30—40 %) встречается грамположительная флора (стафилококки, стрептококки, пневмококки).
В абсолютном большинстве случаев имеются ассоциации грамположительных и грамотрицательных микроорганизмов, а в 20—30 % случаев в ассоциацию входят неклостридиальные анаэробы (бактероиды, фузобактерии, пептококки, пептострептококки).
Гнойный плеврит — заболевание в основном вторичное и развивается как проявление эндогенного инфицирования плевры из гнойных очагов, локализованных в других органах. Первичные плевриты встречаются значительно реже, преимущественно при проникающих ранениях грудной клетки (экзогенное инфицирование). В таких случаях воспалительный процесс сразу развивается в плевре.
В 85-90 % случаев эмпиема плевры является осложнением острых и хронических гнойных заболеваний легких. Мета- и парапневмонические эмпиемы плевры как острая форма гнойного плеврита осложняют деструктивную пневмонию.
Среди гнойных заболеваний легких эмпиемой плевры чаще осложняется гангрена легкого (80-90 %), но с учетом редкости гангрены легкого среди причин эмпиемы плевры на долю гангрены приходится менее 10 %. Гнойный плеврит может развиться при нагноении паразитарной (эхинококк) или врожденной кисты легкого, раке легкого в стадии распада, занесении инфекции во время наложения искусственного пневмоторакса, прорыве в плевру туберкулезной каверны и т.п.
Острые послеоперационные эмпиемы плевры развиваются как осложнение торакальных операций. Послеоперационный гнойный плеврит осложняет 2—3 % всех торакальных операций.
Распространение воспалительного процесса на плевру возможно при гнойных ранах, маститах, хондрите, остеомиелите ребер, грудины, позвонков. Источником инфицирования плевры могут быть гнойный лимфаденит средостения, гнойный медиастинит, гнойный перикардит. Инфицирование плевры может быть как прямым при вскрытии в плевральную полость гнойной раны, аденофлегмоны, абсцесса средостения, так и контактным в результате распространения воспаления с соседних органов лимфогенным или гематогенным путем.
Эмпиема лимфогенного происхождения может развиться при различных гнойных процессах органов брюшной полости и забрюшинного пространства: гнойном холецистите, аппендиците, панкреатите, перфоративной язве желудка, поддиафарагмальном абсцессе, перитоните, паранефрите. Распространение микробной флоры возможно по клетчаточным пространствам грудной и брюшной полостей сообщающихся между собой через щели в диафрагме. Поражение гнойным процессом почти любого органа может осложниться вторичной эмпиемой плевры. Однако наиболее часто причиной плевритов (85—90 %) являются абсцессы легкого и пневмонии.
Посттравматический гнойный плеврит может быть осложнением как открытой, так и закрытой травмы груди. В мирное время такая форма эмпиемы плевры встречается редко, а среди всех форм гнойного плеврита на долю посттравматического приходится 1-2 %. Посттравматическая эмпиема развивается на фоне тяжелых повреждений органов груди, особенно при огнестрельных ранениях, сопровождающихся гемотораксом, внедрением инородных тел. Гемоторакс в значительной степени определяет частоту развития и тяжесть течения посттравматической эмпиемы плевры.
• По этиологическому признаку различают плевриты неспецифические: стафилококковые, пневмококковые, анаэробные, протейные, синегнойные и др.; специфические: туберкулезные, актиномикотические, кандидамикозные, аспергиллезные; смешанные: вызванные возбудителями специфической и неспецифической инфекции одновременно.
• По источнику инфицирования: первичные; вторичные; послеоперационные.
• По механизму (пути) инфицирования: контактные (парапне монические, при гнойных медиастинитах, поддиафрагмальных абсцессах); перфорационные (при прорыве абсцессов легкого, средостения в плевральную полость); метастатические.
• По характеру экссудата гнойные, гнилостные, фибринозные, ихорозные, смешанные.
• По распространенности и локализации: тотальные, ограниченные (апикальные, пристеночные, диафрагмальные, медиастинальные, междолевые), свободные и осумкованные.
• По клиническому течению: острые, подострые, хронические, септические.
• По характеру поражения легочной ткани: без деструкции легочной ткани, с деструкцией легочной ткани, пиопневмоторакс.
• По сообщению с внешней средой: закрытые, открытые (в сочетании с бронхоплевральным, плевроторакальным, бронхоплевроторакальным свищом), empyema necessitatis.
• По степени коллапса легкого:
I степень — коллапс легочной ткани в пределах плаща;
II степень — коллапс легочной ткани в пределах ствола;
III степень — коллапс легочной ткани вплоть до ядра.
Острые гнойные плевриты у 30 % взрослых больных с самого начала развиваются как осумкованные, что объясняется значительным количеством плевральных шварт и спаек вследствие ранее перенесенных заболеваний. В процессе лечения свободных эмпием пункциями висцеральный и париетальный листки плевры, соприкасаясь после удаления гноя, в некоторых местах склеиваются, и свободная эмпиема превращается в осумкованную. Такое течение отмечается у 30-40 % больных.
Локализация, сочетание и размеры полостей при гнойных плевритах могут быть самыми разнообразными: осумкованные плевриты подразделяют на базальные, пристеночные, парамедиастинальные, верхушечные, междолевые, одиночные и множественные.
Плевра реагирует на инфекцию различно, что зависит от вирулентности микрофлоры и реактивности организма При слабовирулентной инфекции образуется небольшой фибринозный выпот, склеивающий висцеральный и париетальный листки плевры, что способствует образованию спаек, сращений вокруг очага инфекции; это сухой плеврит. Более вирулентные микроорганизмы вызывают образование обильного экссудата — экссудативный плеврит, который при прогрессировании воспаления и вирулентной микрофлоре становится гнойным.
Воспаление в плевре может сразу стать гнойным, если в плевру прорывается гнойник (абсцесс легкого или средостения, поддиафрагмальный абсцесс). Если плеврит развивается как реактивный парапневмонический, он начинается с экссудативного плеврита и затем по мере развития микрофлоры, прогрессирования воспалительных изменений в висцеральном и париетальном листках плевры переходит в гнойный.
Если при гнойном плеврите полость не освобождается от гноя, то гнойный экссудат находит выход в мышечные ложа и подкожную клетчатку стенки грудной клетки, чаще всего по средней аксиллярной линии, с образованием флегмоны грудной стенки (empyema necessitatis).
Гнойное воспаление висцеральной плевры приводит к распространению процесса по лимфатическим путям сначала на кортикальные отделы легочной паренхимы, а затем в процесс вовлекаются более глубокие отделы легкого и лимфатические узлы.
В патогенезе нарушений функции органов и систем при эмпиеме плевры огромное значение имеет гнойная интоксикация. Плевра обладает выраженной сорбционной способностью и массивное всасывание бактериальных экзо- и эндотоксинов, продуктов распада лейкоцитов, тканей приводит к развитию тяжелой эндотоксемии. Как следствие этого отмечают выраженные нарушения водно-электролитного, белкового баланса, кислотно-основного состояния, функции кроветворной системы с развитием анемии. Нарушаются выделительная функция почек, печени, функции ЦНС, сердечно-сосудистой системы и др.
Особую форму эмпиемы плевры представляет пиопневмоторакс, образующийся в результате прорыва в плевральную полость острого абсцесса легкого, вскрытия в полость плевры гангрены легкого при прогрессирующем некрозе легочной ткани с вовлечением в некроз и разрушением висцеральной плевры. Реже пиопневмоторакс развивается при вскрытии хронического абсцесса, нагноившейся кисты, развитии эмпиемы плевры при буллезной болезни легкого, осложнившейся спонтанным пневмотораксом. Пиопневмоторакс наиболее часто возникает при гангрене легкого, гангренозном абсцессе, несколько реже — при остром абсцессе легкого. При остальных заболеваниях пиопневмоторакс бывает редко.
Крайне тяжелое течение пиопневмоторакс принимает при клапанном механизме развития, когда воздух нагнетается в плевральную полость и не получает выхода. При этом тяжесть состояния больного определяют не только выраженная гнойная интоксикация, быстро прогрессирующий гнойный процесс, но и сдавление легкого воздухом, смещение органов средостения в здоровую сторону.
Воспалительный процесс проявляется сначала сосудистой реакцией в виде гиперемии плевры, а затем выраженной экссудативной фазой с пропитыванием жидкостью бессосудистых структур. Капиллярные стенки в местах венозного застоя становятся проницаемыми для белка крови, фибриногена и форменных элементов крови. Воспалительный процесс в плевре прогрессирует с образованием лимфангитов, тромбозом мелких вен.
Экссудация в плевральную полость, миграция и гибель лейкоцитов, частичный лизис отложившегося на плевре фибрина за счет микробных протеиназ, выделенных бактериями, и гидролиз освобождающихся при распаде лейкоцитов приводят с скоплению и увеличению гнойного выпота в плевральной полости, по существу к формированию эмпиемы плевры.
Дальнейшее развитие процесса в плевре определяется началом пролиферации — образованием грануляций и формированием пиогенной оболочки. Это барьер, предупреждающий распространение инфекционно-воспалительного процесса за пределы плевры. Однако при продолжительном нагноении и длительной задержке гноя в отдельных полостях развивается некроз тканей. Гной прорывается через пиогенную капсулу, выходит на стенку грудной клетки, может попасть в бронх, средостение, брюшную полость и т.д.
С 5-8-й недели появляется тонкая прослойка грануляций, которые внедряются в фибринозные напластования, медленно прорастают их поверхность, прилежащую к плевре. В это время преобладает репаративное воспаление плевры. С 10—12-й недели начинаются созревание грануляционной ткани, превращение грануляций в зрелую соединительную ткань. Завершающим этапом становится образование рубцовой ткани.
В такой процесс рубцовых, склеротических изменений вовлекаются и прилежащие ткани. В стенке грудной клетки, прилежащих к париетальной плевре, происходят рубцовые изменения, захватывающие фасции, мышцы, Такие же изменения происходят и под висцеральной плеврой — в рубцово-склеротический процесс вовлекается легочная ткань с формированием плеврогенного пневмосклероза. Плотные стенки эмпиемной полости не позволяют ей спадаться.
Изменения в стенке эмпиемной полости формируются к 12—14-й неделе болезни, и срок 3 мес считают моментом окончательного перехода острого воспаления в хроническую форму (хроническая эмпиема плевры). Образование шварт приводит к формированию одно- или многокамерного осумкованного плеврита.
Комплексная санация плевральной полости позволяет, как правило, остановить прогрессирование процесса на любой стадии, но чем раньше начато лечение, тем более вероятно благоприятное разрешение воспаления.
Гнойный плеврит развивается обычно как осложнение различных воспалительных заболеваний.
Сначала клиническая картина острого гнойного плеврита наслаивается на проявления первичного заболевания (пневмония, абсцесс легкого, поддиафрагмальный абсцесс, панкреонекроз, сепсис и др.), осложнением которого является эмпиема плевры. Заболевание может начинаться с сильных колющих болей в грудной клетке, резко усиливающихся при глубоком дыхании и кашле.
Особо тяжелые проявления отмечаются в случаях пиопневмоторакса при прорыве абсцесса легкого в плевральную полость или при вскрытии в плевральную полость абсцесса средостения, поддиафрагмального абсцесса. Состояние больного внезапно ухудшается, появляется или резко усиливается сухой кашель, температура тела повышается до 39-40 °С, пульс становится частым. Усиление колющих болей при попытках углубить дыхание заставляет больного дышать поверхностно и часто, что влечет за собой нарастание гипоксемии.
При этом наблюдаются цианоз кожи, слизистых оболочек и другие явления дыхательной и сердечно-сосудистой недостаточности. Сдавление легкого экссудатом уменьшает дыхательную поверхность легких, в результате чего гипоксемия продолжает нарастать: появляется одышка, больной принимает полусидячее положение и опирается руками о края кровати.
Клинические проявления контактного, метастатического гнойного плеврита нарастают постепенно. В первые дни, когда еще нет скопления экссудата, физикальные методы исследования не выявляют четкой симптоматики, кроме приглушения перкуторного звука и ослабления дыхания в нижнем легочном поле. Иногда удается уловить шум трения плевры и сухие или влажные хрипы. Экскурсия легкого при дыхании ограничена с пораженной стороны.
В последующем при перкуссии и аускультации можно обнаружить признаки скопления жидкости в плевральной полости, определить ее уровень, изменения в легких, смещение средостения. При перкуссии граница тупости обычно соответствует линии Демуазо: выше и медиальнее границы тупости отмечается ясный перкуторный звук, соответствующий контуру легкого, поджатого выпотом к воротам. Очень большое скопление гноя ведет к смещению средостения в сторону здоровой плевры.
Большое значение для установления диагноза имеет рентгенологическое исследование, позволяющее выявить гомогенное затемнение в плевральной полости, скопление жидкости, наличие или отсутствие газа над ней, сдавление легочной ткани, смещения сердца и сосудов. При рентгенологическом исследовании хорошо видны границы жидкости, газовый пузырь и легочная ткань. Если в сжатом легком развился воспалительный процесс, то на фоне легочной ткани обычно видны очаговые тени.
Устанавливается также полная неподвижность диафрагмы на стороне эмпиемы. При свободной эмпиеме реберно-диафрагмальный синус не виден, так как он заполнен гноем; просветление в области синуса позволяет заподозрить осумкованный плеврит. При пиопневмотораксе над уровнем жидкости хорошо виден газовый пузырь. Особенно важно динамическое рентгенологическое наблюдение за больным.
КТ позволяет четко определить как свободное скопление жидкости в плевральной полости, так и осумкованные образования, а также деструкцию легочной ткани, массивные шварты и перемычки.
Массивное всасывание плеврой продуктов воспаления, распада тканей, бактериальных экзо- и эндотоксинов приводит к быстро прогрессирующей интоксикации. Общие симптомы, связанные с интоксикацией и нарушением функций органов грудной клетки, при осумкованных эмпиемах выражены гораздо слабее, чем при свободных гнойных плевритах.
Изменения состава крови при остром гнойном плеврите обычно такие же, как и при других тяжелых гнойных процессах: постепенно понижается содержание гемоглобина, повышается СОЭ, отмечают лейкоцитоз и сдвиг лейкоцитарной формулы влево. В моче рано появляются белок, цилиндры.
Классическое описание клинической картины пиопневмоторакса, которое дал СИ. Спасокукоцкий (1938), не утратило своего значения до настоящего времени. Различают острую, мягкую и стертую формы пиопневмоторакса.
Острая форма развивается при прорыве очага гнойной деструкции (острый абсцесс, гангрена) в легком в свободную плевральную полость. Перфорация сопровождается резкими болями в грудной клетке на стороне поражения, выраженной одышкой, появляющейся во время приступа кашля. Кожные покровы бледные, цианотичные, и слизистые оболочки также цианотичные. Развивается плевропульмональный шок — тахикардия до 100-120 в минуту, пульс слабого наполнения, АД 70 мм рт. ст. и ниже.
При клапанном пневмотораксе быстро нарастают одышка, цианоз, больные принимают вынужденное положение — сидят, опершись о край кровати. Особенно тяжелый пиопневмоторакс развивается при гангрене легкого, когда интоксикация, дыхательная недостаточность, изменения органов и систем прогрессируют, если своевременно не удалить гной, некротические массы и не обеспечить дезинтоксикационную терапию. В подобных случаях надежду на выздоровление дает торакостомия с этапными санациями эмпиемы и очага деструкции в легком.
Мягкая форма пиопневмоторакса развивается при прорыве небольшого гнойника в замкнутое пространство с формированием ограниченного пиопневмоторакса. Боли в груди, одышка, тахикардия выражены не столь резко, как при острой форме. Распознать мягкую форму пиопневмоторакса по клиническим данным не всегда возможно. Ухудшение состояния больного порой трактуют как обострение гнойного процесса в легком. Рентгенологическое исследование позволяет выявить ограниченное скопление жидкости в плевральной полости с горизонтальным уровнем и газ над ним.
Пиопневмоторакс может осложнить небольшой абсцесс легкого, расположенный субплеврально и вскрывшийся в ограниченную малых размеров полость плевры. Развивается стертая форма пиопневмоторакса. Такой прорыв абсцесса может не сопровождаться клиническими признаками острой перфорации и проходит незаметно, клинические признаки нивелируются проявлениями гнойного процесса в легком.
Анаэробная эмпиема плевры сопровождается тяжелой интоксикацией, выраженными нарушениями функций сердечно-сосудистой, дыхательной систем, прогрессирующей полиорганной недостаточностью. Состояние больных может ухудшаться очень быстро (молниеносная форма) или постепенно (торпидная форма). Форму определяют вирулентность микрофлоры, распространенность процесса, выраженность деструктивных изменений в легком и плевре. Анаэробная эмпиема осложняет, как правило, гангрену или гангренозный абсцесс легкого.
Молниеносную форму анаэробной эмпиемы плевры сопровождает быстро нарастающая интоксикация с выраженной тахикардией — частота сердечных сокращений до 120—140 в минуту, снижением АД, высокой гектической лихорадкой, психоэмоциональными изменениями в виде токсического психоза, иногда токсической комы. В крови определяется выраженный лейкоцитоз с резким сдвигом лейкоцитарной формулы влево. Больные бледны, заторможены или возбуждены.
При торпедной форме анаэробной эмпиемы плевры интоксикация нарастает постепенно, в течение нескольких дней. Состояние больного становится тяжелым, усиливаются тахикардия, одышка, иктеричность склер, бледность кожных покровов. В ряде случаев можно определить пастозность тканей грудной стенки, крепитацию при скоплении газа в тканях.
Важную диагностическую роль играет плевральная пункция: получение грязно-серого зловонного гноя с пузырьками газа. Пузырьки газа могут выделяться и через пункционную иглу. Бактериоскопия, посев гноя на анаэробную флору подтверждает диагноз и позволяет верифицировать возбудитель.
При осумкованном гнойном плеврите убедительные данные перкуссии и аускультации можно получить только при верхушечной и пристеночной локализации гнойника; при базальной, парамедиастинальной и междолевой осумкованной эмпиеме данные обычно очень скудны. В таких случаях диагноз устанавливают на основании общих симптомов, тщательного рентгенологического исследования, данных КТ и диагностической пункции.
При верхушечной эмпиеме плевры в воспалительный процесс вовлекаются прилежащая к париетальной плевре клетчатка, лимфатические сосуды и узлы, венозные сосуды, нервные сплетения. Отмечаются боль в надключичной области, боль в плече, шее, проявления шейно-грудного плексита. При обследовании больных отмечают пастозность и болезненность в надключичной области, иногда триаду Горнера. Боль в надключичной области может усиливаться при наклоне головы в здоровую сторону.
При пристеночной эмпиеме плевры, когда плеврит ограничен париетальной и висцеральной плеврой в области стенки грудной клетки, воспаление с париетальной плевры может распространиться на ткани стенки грудной клетки с вовлечением в процесс фасций, мышц, надкостницы ребер, межреберных нервов и сосудов. Боль при таком расположении эмпиемы значительно выражена, из-за боли пациент ограничивает экскурсию пораженной половины грудной клетки. Резкие движения, повороты туловища могут усиливать боли в грудной клетке на стороне поражения.
Назальный (диафрагмальный) гнойный плеврит проявляется болями в нижней половине грудной клетки на стороне поражения, которые иррадиируют в плечо, шею, область ключицы. Боли усиливаются при резком глубоком вдохе или кашле.
Иногда появляется упорная икота вследствие раздражения диафрагмального нерва. При вовлечении в воспалительный процесс нижних межреберных нервов возможна боль в эпигастрии, подреберье. При такой клинической картине с общими проявлениями гнойного воспаления (лихорадка, лейкоцитоз, сдвиг лейкоцитарной формулы влево), после операции на органах верхнего этажа брюшной полости следует исключить поддиафрагмальный абсцесс, а также острый панкреатит, спленит, прободную язву желудка.
Парамедиастинальная эмпиема плевры сопровождается вовлечением в воспалительный процесс медиастинальной плевры и клетчатки средостения с развитием контактного медиастинита, сдавлением вен средостения и развитием синдрома сдавления верхней полой вены. Характерных признаков такой локализации эмпиемы нет. Дифференциальная диагностика с медиастинитом основывается на данных специальных исследований (рентгенография, КТ, диагностическая пункция).
Рентгеноскопия, рентгенография позволяют получить информацию о состоянии легочной ткани, количестве жидкости в плевральной полости, смещении средостения. Разрешающая способность метода повышается после удаления гноя. Рентгеноскопия и рентгенография в процессе лечения позволяют оценить состояние полости эмпиемы, легкого, его расправление в результате лечения.
Размеры полости, ее конфигурацию, карманы, особенности стенок можно установить при плеврографии — контрастном исследовании полости эмпиемы. Метод позволяет в ряде случаев определить бронхиальный свищ.
КТ показывает присутствие жидкости в плевральной полости, количество и локализацию жидкости при осумкованных плевритах, состояние соседних органов: легочной ткани, средостения, поддиафрагмального пространства и т.д.
Диагностическая пункция позволяет дифференцировать экссудативный плеврит, гемоторакс, гнойный плеврит. Прозрачная жидкость, полученная при пункции, говорит о серозном экссудате, кровь — о гемотораксе, гной — об эмпиеме плевры. Гной бывает различным в зависимости от вида микрофлоры. Сливкообразный желтый гной образуется при стафилококковой инфекции, грязно-серый с неприятным гнилостным запахом — при грамотрицательной флоре; при анаэробной флоре гной грязно-серого цвета, с резким зловонным запахом, иногда с пузырьками газа.
При диагностической плевральной пункции необходимо соблюдать определенные правила. Пункцию производят с соблюдением асептики, обязательно под местной анестезией. Определяют точку наибольшей тупости или место (точку) для пункции намечают во время рентгеноскопии грудной клетки или УЗИ.
Неудачи пункции могут зависеть от попадания иглы в легочную ткань, а при низких пункциях — от прокола диафрагмы и попадания иглы в брюшную полость. При чрезмерно низкой пункции игла попадает в самый густой (фибрин) слой гноя и закупоривается. Очень трудно определить место пункции при осумкованных эмпиемах. В таких случаях точку необходимо выбрать и отметить на коже под рентгеновским экраном с многоосевым просвечиванием.
Диагностическую пункцию заканчивают лечебными мероприятиями — полной аспирацией гноя, тщательным промыванием полости эмпиемы раствором антисептиков. По окончании промывания в полость вводят раствор протеолитических ферментов (террилитин, химопсин и др.).
Торакоскопия значительно расширяет диагностические возможности специальных методов исследования. Предварительное рентгенологическое исследование (рентгенограммы и многоосевое просвечивание), УЗИ позволяют определить точку для введения торакоскопа. Торакоскопия показана при тотальных или ограниченных эмпиемах с деструкцией легочной ткани, когда предполагается дренирование плевральной полости, при неэффективном закрытом лечении.
Торакоэмпиемоскопия позволяет более точно определить деструктивный процесс в легком и плевре, выявить бронхи, сообщающиеся с полостью эмпиемы.
Полость неоднократно промывают раствором протеолитических ферментов и антисептических средств. Торакоскопию заканчивают введением силиконированных дренажных трубок для последующей санации плевральной полости, активной аспирации, расправления легкого.
Бронхоскопия при эмпиеме плевры не имеет прямого диагностического значения даже при бронхоплевральном свище. Бронхоскопия позволяет определить состояние бронхиального дерева, гнойный бронхит, количество гнойного отделяемого, поступающего через свищ.
При бронхоскопии нужно обеспечить адекватное наружное дренирование полости эмпиемы, так как при бронхо-плевральном свище без наружного дренажа искусственная вентиляция легких может привести к расстройству дыхания.
У каждого 5 -го больного эмпиемой плевры определяют свищи. Чаще всего это бронхо-плевральный свищ, а у 1 из 10 больных с плевральным свищом имеются бронхоплеврокожные свищи. Плевроорганные свищи являются казуистической редкостью. Плевро-кожные фистулы следует дифференцировать со свищами грудной стенки при остеомиелите, хондрите ребер, инородных телах.
Показания к использованию плеврографии, фистулографии или бронхографии устанавливают в каждом конкретном случае.
Дифференциально-диагностические трудности вызывают осумкованные гнойные плевриты (междолевой, верхушечный, пристеночный, диафрагмальный). Дифференцировать плевриты приходится как с заболеванием легкого, так и с другими заболеваниями. Так, междолевой гнойный плеврит следует дифференцировать с синдромом средней доли справа или поражением язычковых сегментов левого легкого.
Рентгенологическое исследование позволяет выявить веретенообразную или треугольную тень, соответствующую междолевой щели при плеврите, а КГ определяет ткани различной плотности. Жидкостное образование с определенной плотностью указывает на гнойный плеврит.
Диагностические сложности могут возникнуть при осумкованном верхушечном плеврите и раке верхушки легкого. В этом отношении четкую информацию дает КТ.
Эмпиему плевры приходится отличать от пневмонии с массивным затемнением легкого, занимающим целую долю или все легочное поле. Смещение средостения в здоровую сторону — несомненный признак эмпиемы плевры, а при отсутствии такого смещения томография, КТ помогают дифференциальной диагностике.
Ателектаз части или всего легкого с выпотом в плевральной полости создает определенные трудности в дифференциальной диагностике. Бронхоскопия в составе комплексного обследования больного позволяет выявить обтурацию бронха и тем самым определить причину ателектаза. Суперэкспонированные рентгеновские снимки, томограммы уточняют диагноз. Высокой разрешающей способностью обладает КТ.
Диафрагмальный гнойный плеврит и поддиафрагмальный абсцесс иногда затрудняют дифференциальную диагностику. Квалифицированное рентгенологическое исследование позволяет различить эти заболевания. В современных условиях объективную информацию дают КТ и УЗИ, диагностическое значение которых при поддиафрагмальном абсцессе трудно переоценить. При неинформативности аппаратных методов диагностики прибегают к диагностической пункции.
Клиническая картина как бронхогенных, так и паразитарных (эхинококк) нагноившихся кист легкого может быть сходной с таковой при остром гнойном плеврите. Основные дифференциально-диагностические признаки заболевания можно выявить при тщательном рентгенологическом исследовании и КТ.
Дифференциальная диагностика гнойного плеврита и абсцесса легкого также не всегда проста, особенно при расположении абсцесса в нижней доле легкого, а эмпиема плевры может быть осложнением абсцесса легкого. Решающее значение для диагностики абсцессов имеют рентгеноскопия, рентгенография и КТ.
При дифференциальной диагностике гнойного плеврита следует учитывать клинические, анамнестические данные, результаты аппаратных, неинвазивных методов исследования (рентгеноскопия и рентгенография, УЗИ, КТ). Лишь неинформативность этих методов определяет показания к инвазивным инструментальным методам исследования — диагностической пункции, торакоскопии.
Посттравматическая эмпиема плевры в мирное время встречается редко, она наблюдается у 15—23 % больных с открытой травмой грудной клетки, а среди всех гнойных плевритов составляет 1—4 %. Гемоторакс, гемопневмоторакс как при открытой, так и при закрытой травме груди в случае экзогенного или эндогенного инфицирования могут перейти в гемопиоторакс или гемопневмопиоторакс. Также эмпиемы могут возникнуть после огнестрельного или ножевого проникающего ранения грудной клетки.
При послераневом гнойном плеврите сравнительно часто и быстро развивается обширное нагноение сначала по типу острой диффузной эмпиемы с образованием обширных многослойных фибринозно-гнойных наложений на плевральных листках и развитием многокамерных эмпием с ригидными стенками, поддерживающими хроническое течение болезни.
источник