Орхит – это патологическое состояние, которое характеризуется воспалением яичка. Данный детородный орган имеет сложное строение, отвечает за баланс мужских гормонов и выработку семенной жидкости. Заболевание достаточно распространено в урологической практике, поскольку спектр предрасполагающих факторов – широк. Орхит у мужчин требует своевременного обращения к урологу: требуется детальная диагностика и медикаментозное лечение. Если не начать устранение воспаления яичка вовремя или прервать терапевтический курс – повышается риск вторичного бесплодия.
Орхит возникает как самостоятельно, так и вторично – на фоне других заболеваний и состояний. Существуют следующие факторы, предрасполагающие к развитию воспаления внутри яичка:
1. Воспалительные процессы, перешедшие из близлежащих органов или анатомических структур (особенно, если заболевание давнее, вялотекущее, имеет микробное происхождение).
2. Инфекция бактериального, грибкового или вирусного происхождения. Очаг патологии может быть даже отдаленным, таким как пневмония, отит, синусит. Часто возникает паротитный орхит – воспаление яичка на фоне вирусной патологии – эпидемического паротита.
Патологический процесс затрагивает орган с третьего по десятый день заболевания, классифицируется на одностороннее и двустороннее воспаление. В том случае, когда процесс поражает оба яичка, велика вероятность возникновения у мужчины бесплодия.
3. Застойные явления внутри полости малого таза (распространенная причина таковых – нерегулярная половая жизнь, сидячий, малоподвижный образ жизни).
4. Перенесенные травмы промежности, малого таза, паховой области.
5. Наличие сопутствующих заболеваний, затрагивающих органы мочеполовой системы (пиелонефрит, простатит).
6. Слишком активная половая жизнь.
7. Если мужчина подвергается перегреванию или переохлаждению – как общему, так и местному.
8. Проблемы с оттоком мочи, что чаще сопровождает пациентов пожилого и преклонного возраста из-за наличия у них аденомы предстательной железы.
9. Наличие урогенитальных инфекций – хламидиоза, сифилиса, гонореи.
10. Плохая сопротивляемость организма, что может быть обусловлено присутствием в нем хронических очагов инфекции или тяжелых заболеваний – СПИДа, системной красной волчанки, туберкулеза.
11. Хроническое переутомление.
Также орхит возникает вследствие перенесенного оперативного вмешательства на органах репродуктивной сферы: например, после хирургического лечения варикоцеле. Также воспаление яичка развивается в качестве осложнения стандартных урологических манипуляций лечебного или диагностического плана – цистоскопии, установки катетера, бужирования.
Орхит у детей возникает на фоне респираторных заболеваний, осложняет собой паротит и грипп. Также причиной воспаления яичка у мальчиков бывает повышенная двигательная активность, присущая детям. Как и в случае заболевания взрослых пациентов, в этом возрасте велика вероятность бесплодия и атрофии пораженного яичка.
То, как прогрессирует заболевание, не остается незамеченным для самого пациента – все признаки патологии достаточно выражены и доставляют немало физических неудобств для мужчины.
Существует две формы орхита, проявления воспаления несколько отличаются в зависимости от этого критерия.
Заболевание возникает спонтанно, неожиданно для пациента. Первый симптом, обращающий на себя внимание, – гипертермия. Температура тела повышается до 39-40 градусов. Второй, не менее, мучительный признак, – болевой синдром. Неприятное ощущение распространяется на нижнюю часть живота, крестец, поясничную область, пах. Характерное отличие боли при орхите – она усиливается при попытке пациента сменить положение тела. Подобное ощущение обусловлено чрезмерным растяжением белочной оболочки (одной из семи имеющихся), которая обогащена большим количеством нервных волокон.
Увеличенное в размерах воспаленное яичко визуализируется без необходимости применения дополнительных мер. На ощупь пораженный орган напряжен, имеет глянцевый вид. Натяжение кожного покрова вызвано чрезмерным выпотом патологической жидкости. Также воспаление органа вызывает покраснение, местное повышение температуры тела.
Изменяется и общее состояние пациента, что объясняется общей интоксикацией его организма. Характерные признаки этого явления – тошнота, отсутствие аппетита, слабость, ломота в теле, желание и необходимость занять горизонтальное положение, ограничить двигательную активность. Если не лечить состояние на этой стадии, велика вероятность перехода в хроническое течение или развития бесплодия.
Этот вид воспаления встречается в урологической практике намного реже. Часто выступает негативным последствием неправильно проведенного лечения острого орхита. Болевой синдром несколько отличается: неприятное ощущение не имеет приступообразного характера, усиливается только после длительной двигательной активности, не возникает в состоянии покоя. Яичко уплотнено, что без труда определяется на ощупь. Проявления интоксикации практически не выражены: диспепсические расстройства возникают редко, аппетит остается без изменений, уровень общей температуры тела лишь периодически превышает 38 градусов. Попытки провести пальпаторный осмотр (прощупать воспаленное место) вызывают дополнительную боль.
При хроническом течении заболевания происходит нарушение способности яичка вырабатывать тестостерон и эякулят.
Выраженность патологии в той или иной форме может варьироваться у разных пациентов. Определяющее значение имеет индивидуальная чувствительность мужчины к боли, наличие сопутствующих заболеваний, возраст, стабильность половой жизни и другие критерии.
Заболевание имеет код по МКБ 10:
1. N45.9 – Орхит без упоминания об абсцессе.
2. A54.2 – Орхит при гонококковой инфекции.
3. A56.1 – Орхит при хламидийной инфекции.
4. N45.0 – Орхит, осложненный абсцессом.
Более распространенным в урологической практике является первый клинический случай, поскольку лишь незначительное число пациентов игнорируют столь интенсивные признаки и доводят орхит до тяжелой стадии.
Чтобы запланировать терапевтическую тактику и знать, какое лечение орхита наиболее эффективно в конкретном клиническом случае, понадобится тщательная диагностика состояния пациента. Проводят следующие мероприятия:
• Общий анализ крови. В образце материала выявляют повышение концентрации лейкоцитов и СОЭ, что говорит о прогрессирующем воспалительном процессе.
• Общий анализ мочи. Если выявляются лейкоциты (особенно, в повышенной концентрации), следует заподозрить пиурию, что свидетельствует о наличии воспалительного процесса в пределах мочеполового тракта.
• Бактериологическое исследование образца мочи. Посев мочи – анализ информативный, но на его выполнение понадобится минимум 1 неделя времени, что связано с нюансами выполнения процедуры. Анализ позволит определить, какой именно патогенный микроорганизм вызвал заболевание, антибиотики какой фармакологической группы помогут устранить инфекцию.
• Мазок из уретры для бактериологического исследования. Результаты этого анализа помогают понять степень воспалительного процесса, выявить и конкретизировать возбудителя.
• УЗИ яичка. Информативный, точный и быстрый способ исследования. Помогает выявить спектр воспалительного поражения, локализацию очага, наличие патологической жидкости.
• МРТ яичка. Применяется реже, чем исследование ультразвуком, но является еще более точным видом диагностики. Позволяет определить стадию воспалительного процесса, понять предварительный прогноз относительно заболевания.
Остальные виды диагностики врач назначает на собственное усмотрение – исходя из предположений относительно наличия сопутствующих заболеваний у пациента или развития осложнений орхита.
Ни в коем случае орхит нельзя игнорировать – вне зависимости от возраста заболевшего!
Прежде всего, нужно обратиться в больницу и объяснить врачу, что послужило причиной воспаления, какие события предшествовали его появлению – случайная половая связь, игра в футбол, длительные проблемы с почками или простатой.
Лечение зависит от стадии, на которой находится патология на момент обращения мужчины к врачу. Уролог пропишет постельный режим, отказ от интимной жизни до наступления выздоровления и порекомендует ограничить подвижность воспаленного участка (посоветует надеть облегающее, но не излишне тесное нижнее белье).
Если воспаление находится на начальной стадии, уролог назначит консервативную терапию. Активно и успешно применяют антибиотики при орхите. Это объясняется необходимостью и важностью скорейшего купирования воспалительного процесса, который может охватить придаток яичка. Тогда состояние приобретет осложненную форму и будет определяться как орхоэпидидимит. Среди предпочтительных вариантов антимикробных препаратов:
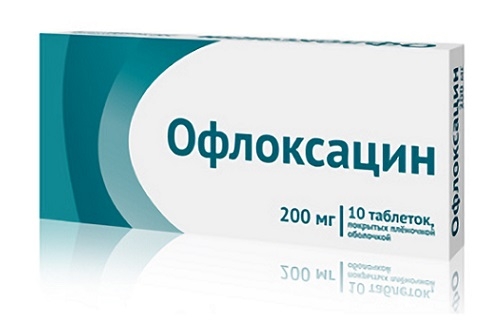
1. Фторхинолоны (Офлоксацин, Левофлоксацин).
2. Макролиды (Эритромицин).
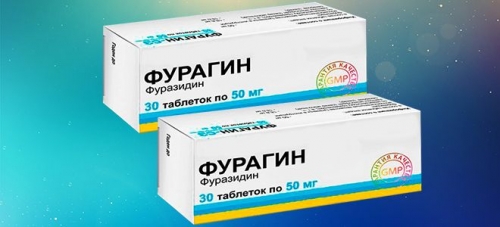
3. Препараты нитрофуранового ряда (Фуразолидон, Фурагин).
4. Цефалоспорины (Цефепим, Цефтазидим).
Для фиксации пораженного участка, специалист назначает применение суспензория – специальной поддерживающей повязки, благодаря которой яичко будет закреплено и сможет все время находиться в одном положении, что снизит болевые у пациента. Чтобы купировать неприятные ощущения, уролог пропишет внутримышечные инъекции кетонала или кеторола, поскольку таблетированные анальгетики в этом случае ожидаемого эффекта не обеспечат.
Для дополнительного воздействия на воспалительный процесс, назначают нестероидные противовоспалительные препараты – Ибупрофен, Диклофенак, Вольтарен. Чтобы снизить уровень температуры тела, пациенту назначают инъекции анальгина с димедролом, поскольку стандартный Парацетамол пользы в этом случае не принесет. Если орхит у ребенка, и нужно быстро снизить жар, до приезда врача допустимо дать малышу Панадол.
Операция в качестве предпочтительного варианта лечения орхита проводится при наличии таких показаний:
1. Воспаление яичка произошло после перенесения повреждения мошонки, паха.
2. Оболочки яичка подвержены гнойному процессу с обильным формированием соответствующих масс (флегмона, абсцесс).
3. Отсутствие терапевтического эффекта после 3-дневного лечения орхита в острой стадии.
4. Если течение воспаления в острой фазе его развития привело к выраженным нарушениям общего состояния пациента.
5. Если внутри оболочек яичка сформировались участки уплотнения ткани, которые болезненны при попытке прощупать их, а лечение не приносит положительного результата.
6. Воспаление яичка имеет туберкулезное происхождение.
7. Заболевание приобрело хроническое течение и сопровождается частыми обострениями.
Решение о лечении орхита оперативным методом принимает хирург, если речь идет о воспалении у ребенка – то совместно с его родителями.
Существуют такие виды операций при орхите:
1. Резекция яичка. Удаляется лишь часть воспаленного участка, если он подвергнут сильному нагноению. Преимущество операции – возможность сохранить функциональную деятельность органа. Но высок риск повторного воспаления, которое также может сопровождаться обильным скоплением гнойных масс. В целом, прогноз благоприятный.
2. Орхиэктомия. Вмешательство предполагает полное иссечение яичка вместе с придатком. Решение о таком подходе принимается врачом тогда, когда речь идет о спасении жизни пациента, риск летальности которой объясняется обильным нагноением мягких тканей яичка. Чаще, когда выявляется орхит в запущенной стадии. Негативная сторона вмешательства – последующая мужская несостоятельность по причине отсутствия возможности воспроизводить потомство. Также развивается вторичный гормональный дисбаланс, поскольку ликвидируются яички, которые синтезируют тестостерон.
3. Оперативное вмешательство, предполагающее выполнение надсечек. Преимущество методики – возможность своевременно устранить выявленный гнойный очаг. Ликвидация такового возможна при условии небольшого спектра, что позволит снять напряжение внутри воспаленного органа.
4. Пункция тканей мошонки. Необходима для быстрого снятия напряжения внутри воспаленного яичка, что позволит уменьшить выраженность болевого синдрома (но не купирует сам воспалительный процесс). Вмешательство не произведет должного эффекта, если гнойный очаг – достаточно обширный, и пациент более не первую неделю.
Каждый из видов оперативного вмешательства проводится только после тщательной диагностики и уточнения, вовлечен ли в патологический процесс придаток или другие анатомические структуры.
Лечение в домашних условиях невозможно, если пациента не осмотрел уролог. Лишь в незначительном проценте случаев допустимо проводить терапевтические мероприятия вне больницы, но назначить их должен специалист.
Для предотвращения развития воспалительного процесса внутри яичка, мужчине нужно придерживаться целого ряда рекомендаций.
• повреждений мошонки, промежности;
• переохлаждения или перегрева организма;
• ношения тесного нижнего белья;
• психического или физического переутомления;
• случайных половых контактов, что влечет за собой инфицирование опасными заболеваниями;
• неправильного питания, вредных привычек;
• прерванного полового акта.
Одновременно с этим, важно придерживаться таких правил:
1. Своевременно устранить все очаги воспаления – как близлежащие и относящиеся к урологической системе (простатит, пиелонефрит), так и находящиеся отдаленно от нее (тонзиллит, отит).
2. Не допускать переход любого острого заболевания в хроническую форму.
3. Упорядочить половую жизнь, сделать ее стабильной.
4. Не допускать мастурбаций.
5. Внимательно относиться к своему здоровью в период послеоперационного восстановления.
6. Нормализовать питание (режим и качество).
7. Использовать специальную защитную экипировку при занятиях спортом.
8. Сделать образ жизни активным, не допуская гиподинамии.
Соблюдение перечисленных советов поможет предотвратить развитие орхита яичка. Поскольку воспаление чревато бесплодием и множественными осложнениями для организма, имеет смысл в максимально быстрые сроки обратиться к врачу, не откладывая до момента, когда единственным возможным вариантом лечения окажется полное иссечение воспаленного органа.
источник
Абсцесс яичка и придатка яичка. Причины, симптоматика, диагностика и лечение абсцесса яичка и придатка яичка
Яичко и его придаток, семенной канатик, а также орхит, эпидидимит, фуникулит, – все эти термины относятся только и исключительно к мужчинам. В силу эволюционного разделения на два пола и соответствующего анатомического диморфизма функционально сходные образования у женщин находятся внутри, в брюшной полости; называются они иначе, и только их воспаления обозначаются по тому же принципу – добавлением общепринятого в медицине «воспалительного» суффикса «-ит».
Универсален и термин «абсцесс». Его особенностями (в отличие от воспалений вообще) являются обязательное присутствие гноеродного инфекционного возбудителя, локализация на ограниченном участке, распад (гнойное расплавление в медицинской терминологии) функциональной ткани и образование заполненной экссудатом капсулы повышенного давления.
Яички, как известно, представляют собой парный орган мужской половой системы, укрытый в кожаном мешочке, – мошонке, которая, в свою очередь располагается в паху у основания полового члена. Каждое яичко в своей тыловой части, в основном на верхнем полюсе, снабжено т.н. придатком, – узким лабиринтом-инкубатором сперматозоидов, которые, созревая, в нужный момент поступают через проток в семенном канатике (служащем также механической «подвеской» яичка) в семенной пузырек-накопитель, насыщаются энергоносителем-фруктозой, и уже оттуда выбрасываются в уретру, где смешиваются с секретом предстательной железы и образуют конечный состав оплодотворяющего эякулята, или спермы.
Воспалительные процессы яичка обобщают термином «орхит», придатка яичка – «эпидидимит», обоих образований одновременно – орхоэпидидимит. Любой из этих вариантов воспаления опасен сам по себе, и любой может дополнительно осложниться образованием абсцесса. Примерно в каждом пятом случае воспаление приводит к бесплодию; с вероятностью около 65% в структурах яичка может начаться атрофический процесс. Во многих случаях абсцедирование яичка и/или придатка не оставляет иного выбора, кроме орхиэктомии (хирургического удаления яичка). Иными словами, любые признаки воспаления в этих органах требуют немедленной специализированной медицинской помощи.
Основные пути заноса инфекции в яичко – гематогенный (с током крови) и лимфогенный (через лимфатические протоки); в придаток болезнетворный агент почти всегда попадает с кровью. Принято считать, что до половины всех случаев орхоэпидидимита вызываются хламидиями, однако возбудителем воспалительного процесса в яичке могут становиться практически любые патогенные или условно-патогенные микроорганизмы, – вирусы, бактерии, внутриклеточные паразиты, грибковые культуры, – доставляемые из первичных очагов острого или хронического инфекционно-воспалительного процесса (легкие, кишечник, уретра, кожа, полость рта, носоглотка и т.д.). Провоцирующую роль могут играть травмы, частичный перекрут, семенной гранулематоз, залеченные или недолеченные ЗППП и другие факторы, нарушающие целостность, анатомию или естественную защиту яичка.
Воспалительный процесс в яичке, а тем более с формированием абсцесса, не заметить практически невозможно: основным субъективным симптомом является интенсивная боль. Иногда пациенты описывают ее как тянущую или ноющую, зависящую от положения тела, эрекции и/или эякуляции, периодическую – однако чаще всего боль резкая, постоянная и нарастающая. Острой болью реагирует пораженное яичко и на диагностическую пальпацию. Кроме того, нередко наблюдается значительное повышение локальной и общей температуры, выраженное недомогание, иррадиация боли в смежные области. Яичко увеличивается в размерах (при тяжелых орхитах – более чем впятеро), краснеет, напрягается, придаток существенно уплотняется.
Диагностически информативен клинический анализ крови (выявляется характерный сдвиг лейкоцитарной формулы); по показаниям назначается УЗИ или иные визуализирующие методы исследования. В ситуациях дифференциальной диагностики, когда необходимо исключить, например, быстро растущую опухоль, туберкулез яичка и т.п., производится биопсия.
Абсцессы яичка и придатка, как и собственно воспалительные процессы в этих структурах, чреваты бесплодием и импотенцией, фиброзом (рубцеванием, заменой паренхимы соединительной тканью), тяжелыми гнойно-деструктивными изменениями с прорывом экссудата в мошонку и дальнейшим развитием жизнеугрожающих состояний. Поэтому фактор времени критически важен: с описанной выше симптоматикой обратиться к урологу или андрологу следует немедленно, без попыток «переждать» или справиться «народными методами» (парить яичко, греть, охлаждать, чем бы то ни было мазать – не просто бесполезно, но и опасно!). При достоверно установленном абсцессе методом выбора является хирургическое вмешательство, которое, впрочем, даже при своевременном обращении и применении органосохраняющей оперативной методики не гарантирует благоприятного прогноза, – в некоторых случаях сохранить само яичко или его функции не удается, а при тяжелом, с абсцедированием, двустороннем воспалении ставится вопрос об удалении обоих яичек, т.е. о хирургической кастрации. Учитывая сверхценную психологическую значимость и репродуктивную незаменимость данных органов для мужчины, это должно послужить решающим и мотивирующим аргументом в пользу своевременного излечения любых очагов инфекции в организме, профилактики половых инфекций и исключения факторов риска.
источник
Абсцесс яичка — урологическая патология, гнойное осложнение воспаления в яичке (орхита). Заболевание представляет собой капсулированный очаг в тканях мужской половой железы. Встречается редко, при своевременном обращении мужчины с диагнозом орхита к урологу и правильно подобранной терапии, как правило, до гнойных осложнений не доходит.
Изолированно заболевание практически не встречается. К провоцирующим факторам относят:
Воспалительные заболевания мужской половой сферы — главная причина абсцесса яичка.
воспалительные заболевания мужской половой сферы (простатит, простатоцистит, эпидидимит, орхит, везикулит, уретрит);
Так как заболевание носит гнойно-воспалительный характер, для него характерны все классические признаки воспаления:
Выраженная боль и увеличение размеров мошонки указывают на воспалительный процесс.
Выраженная, интенсивная боль в соответствующей половине мошонки, увеличение ее размеров, преимущественно на стороне патологии. При двустороннем процессе мошонка может увеличиться в 1,5-2 раза равномерно;
Дополнительно может проявляться клиника основного заболевания:
- Острый воспалительный процесс в простате (и в мочевом пузыре) проявит себя болями внизу живота, промежности, дизурическими расстройствами (рези при учащенном мочеиспускании, ощущение неполного опорожнения мочевого пузыря);
- При везикулите типично появление примеси крови в сперме;
- Для уретрита характерны боли, рези в мочеиспускательном канале при акте мочеиспускания и после, выделения. В зависимости от микробной флоры могут быть от прозрачных до желтоватых гнойных;
- При опухоли картина сходна с орхитом, обращают внимание на данные анамнеза, при распаде визуализируются некротические ткани ссукровично-гнойным отделяемым, с неприятным запахом;
- Клиника туберкулеза яичка сходна с клиникой орхита, при сборе анамнеза обращают внимание на рецидивирующий характер заболевания;
- Абсцесс кожи мошонки проявится изменениями кожного покрова мошонки, осумкованностью. При самостоятельном прорыве видны гнойно-кровяные выделения. Распространился ли процесс далее на яичко, будет ясно после ультразвуковой диагностики.
Постановка диагноза существенной сложности не представляет. Как правило, предварительный диагноз ясен уже после предварительного осмотра.
Дифференциальную диагностику проводят с орхитом (воспаление яичка), нагноившейся атеромой кожи мошонки, запущенной опухолью яичка, туберкулезом яичка. Пальпация органов мошонки значительно затруднена из-за выраженности болевого синдрома и общего отека.
Для диагностики проводится УЗИ органов малого таза.
общий анализ крови, общий анализ мочи;
Для уточнения диагноза проводят УЗИ органов малого таза (мошонки, предстательной железы, мочевого пузыря).
При подозрении на распространение патологического процесса показано проведение магнитно-резонансной томографии, которая поможет уточнить локализацию начального очага и пути распространения инфекции.
Лечение абсцесса яичка оперативное, основано на принципах общей гнойной хирургии.
У молодых пациентов, при возможности, выполняется вскрытие и дренирование гнойного очага, у возрастных мужчин чаще выполняется оперативное пособие в виде орхиэктомии (удаления пораженного яичка), так как слишком высок риск распространения патологического процесса.
Медикаментозное лечение абсцесса яичка заключается, главным образом, в приеме антибиотиков.
Антибактериальные препараты при абсцессе яичка. Назначается антибактериальный препарат широкого спектра действия. Через некоторое время, при слабой положительной динамике, в схему включают второй антибиотик, с учетом полученных результатов посева на чувствительность к антибактериальной терапии. В первые сутки после оперативного лечения по поводу абсцесса яичка, предпочтительней внутривенный путь введения антибактериального препарата.
При органоуносящей операции возможно изменение гормонального фона мужчины, но, как правило, функцию по продуцированию мужских половых гормонов берет на себя оставшееся яичко.
Если в анамнезе имелись заболевания оставшегося единственным яичка, возможно развитие вторичного бесплодия.
При органосохраняющей операции (вскрытие и дренирование абсцесса) возможна хронизация процесса.
Прогноз для жизни при неспецифическом абсцессе яичка или придатка яичка благоприятный. При специфическом (опухоль, туберкулез) в каждом случае рассматривается индивидуально.
Использование презервативов при случайных половых связях, регулярное прохождение урологического осмотра, бережное отношение к мужскому здоровью помогут никогда не столкнуться с данной серьезной урологической патологией.
источник
Абсцессом мошонки называется скопление гноя в тканях кожно-мышечного образования, в котором расположены яички. В медицинской практике зафиксированы единичные случаи развития патологии, поэтому она относится к редким заболеваниям. Маленькие мальчики, юноши, взрослые мужчины с одинаковой вероятностью могут столкнуться с проявлениями гнойного воспаления. Наблюдением и лечением в данном случае занимаются андрологи и урологи. Согласно международной классификации болезней (МКБ), абсцесс мошонки обозначается кодом N49.2.
Патологический процесс может возникнуть на фоне множества причин, не являющихся специфичными, т. е. способными спровоцировать не только абсцесс, но и другие заболевания:
- воспаление в яичках и придатках с гнойным осложнением;
- гнойниковые поражения, фурункулы, карбункулы на половых органах;
- инфицирование тканей после оперативного вмешательства;
- повреждение мошонки травматического характера;
- осложнение болезни Крона, воспаления параколона забрюшинного пространства, деструктивного панкреатита.
Мошонка располагается очень близко к анальному отверстию, из-за чего неизбежен регулярный контакт с различными бактериями. Чаще всего возбудителями выступают стафилококки, грибки кандида, бруцеллы, шигеллы, спирохеты, анаэробные микробы.
Помимо вышеупомянутых причин абсцесса мошонки, стоит выделить несколько предрасполагающих факторов, которые существенно увеличивают риск развития заболевания:
- пренебрежение правилами личной гигиены;
- нарушения иммунного статуса вследствие соматических расстройств;
- раковые опухоли любой локализации;
- ожирение всех типов;
- сахарный диабет;
- СПИД, венерические болезни;
- наркомания, алкоголизм.
В зависимости от особенностей расположения очага воспаления, патология может быть:
- поверхностной — гной скапливается в коже верхних слоёв органа;
- внутримошоночной — воспалительный процесс локализуется внутри.
Внутренним абсцессам свойственна вторичная форма, т. е. они всегда развиваются в результате прогрессирования других заболеваний. Первичные же очаги могут быть только поверхностными. Симптомы абсцесса мошонки каждого из видов схожи между собой:
- выраженная гипертермия — от 37,5 до 39°C;
- мигрень, ноющая боль в суставах;
- слабость, чувство усталости;
- отёк в области мошонки;
- постепенно нарастающий болевой синдром по мере увеличения отёчности.
Гнойный процесс характеризуется стремительным развитием. Скрытая или вялотекущая симптоматика возможна только при бактериальном инфицировании, когда температура не поднимается выше субфебрильной (37°C). При условии отсутствия лечения абсцесс прорывает, и инфекция распространяется по всему организму.
Выявить заболевание возможно лишь посредством проведения комплекса диагностических мер: внешний осмотр, сбор анамнеза, инструментальные методы и лабораторные исследования. Патология подтверждается следующей клинической картиной:
- в ходе обследования отмечается увеличение температуры тела общее и локальное – на участке сосредоточения очага;
- наблюдается значительная отёчность тканей органа;
- пальпация мошонки вызывает сильные болевые ощущения;
- согласно анализам крови содержание СОЭ и лейкоцитов существенно выше нормы;
- на УЗИ визуализируется гнойный очаг, определяются его размеры, вид, стадия.
При прорыве абсцесса и подозрении на инфицирование близлежащих тканей и органов, назначается МРТ или КТ — информативные методы, позволяющие оценить состояние внутренних органов, тканей, сосудов, а также проследить путь инфекционного процесса.
После постановки диагноза пациента госпитализируют в специализированное отделение. На первых порах терапия возможна и в домашних условиях, но под строгим наблюдением врача. Для лечения абсцесса мошонки применяются:
- Медикаментозные средства — противовоспалительные лекарства, антибиотики. Перед назначением последних берутся анализы с целью определения чувствительности патогенной микрофлоры к конкретным видам антибактериальных препаратов.
- Хирургическое вмешательство – подразумевает вскрытие гнойного очага, чистку полости, установку дренажа.
Терапевтические методы корректируются, если больной обращается за медицинской помощью после начала развития осложнений. При обнаружении прогрессирующих разрушительных процессов в области яичка показана орхиэктомия — удаление тестикула. Когда инфекция распространяется на другие анатомические области, оперативное вмешательство не ограничивается мошонкой.
Практически во всех случаях патологии прогноз благоприятный. При своевременном обращении к врачу лечение обычно занимает не больше 10 дней. Продолжительное течение заболевания чревато образованием свищей. Самое опасное последствие абсцесса мошонки – это гангрена Фурнье, которая характеризуется стремительным развитием некротического процесса в тканях и низкой выживаемостью (менее 50%). Толчок к развитию такого осложнения даёт полное игнорирование болезненных симптомов и пренебрежение квалифицированной помощью.
После выздоровления рецидивы случаются редко, тем не менее, рекомендованы регулярные профилактические осмотры. Через время могут возникнуть нарушения работы половых органов, обусловленные сниженной выработкой тестостерона и ухудшением качества спермы.
источник
Абсцесс мошонки – капсулированный гнойный очаг в тканях мошонки. Может быть первичным или вторичным, поверхностным или внутримошоночным. Встречается редко. Развивается при инфицировании атером, хирургических вмешательствах и травматических повреждениях либо является осложнением бактериальной инфекции в области яичка и его придатка. Симптомами абсцесса мошонки являются интенсивные боли, отек, гиперемия и локальная гипертермия в зоне поражения. Наблюдаются повышение температуры тела до фебрильных цифр, слабость, разбитость, головная боль, боли в суставах и мышцах. Лечение хирургическое, требуется вскрытие и дренирование абсцесса на фоне антибактериальной терапии.
Абсцесс мошонки – редкое патологическое состояние. Частота развития неизвестна, в литературе упоминаются единичные случаи без указаний на распространенность заболевания. Может возникать первично или развиваться на фоне других патологических процессов. Чаще всего диагностируются абсцессы мошонки, являющиеся осложнением острого гнойного эпидидимоорхита. Несмотря на достаточно поверхностное расположение гнойного очага, заболевание может представлять затруднения в ходе диагностики из-за выраженных отечно-инфильтративных процессов и разлитых болей в области обильно иннервированных мягких тканей мошонки, промежности и полового члена. Лечение абсцесса мошонки осуществляется по общим принципам гнойной хирургии. Лечебные мероприятия проводят специалисты в области андрологии и урологии.
С учетом локализации выделяют поверхностные (располагающиеся в коже и поверхностных слоях органа) и внутренние или внутримошоночные (внутрияичковые и внутривлагалищные) абсцессы мошонки. С учетом причин развития различают первичные и вторичные (являющиеся осложнением другого патологического процесса) поражения. Поверхностные гнойные очаги могут быть как первичными, так и вторичными. Внутренние абсцессы мошонки обычно носят вторичный характер и возникают в результате распространения инфекции из органов мошонки, реже – из других анатомических областей. Возбудителем гнойного процесса чаще всего становятся гемолитический стафилококк, золотистый стафилококк или микробные ассоциации. Реже диагностируются абсцессы мошонки, вызванные сальмонеллами, бруцеллами, бледными спирохетами, кандидами и анаэробными микроорганизмами.
К числу местных факторов, способствующих развитию абсцессов мошонки, относят малую толщину эпидермиса, повышенную влажность кожи органа, рыхлую подкожную клетчатку, большое количество потовых и сальных желез. Из-за близости уретры и заднего прохода на кожу мошонки попадает большое количество высоковирулентных микроорганизмов, способных вызывать абсцесс. Особенности крово- и лимфоснабжения мошонки создают благоприятные условия для замедления оттока жидкости и развития выраженного отека на фоне тромбофлебита и лимфостаза. Общими предрасполагающими факторами, увеличивающими вероятность возникновения абсцесса мошонки, являются несоблюдение правил личной гигиены социально неблагополучными пациентами, а также нарушения иммунитета вследствие хронических соматических заболеваний, ожирения, сахарного диабета, злокачественных новообразований, СПИДа, наркомании и алкоголизма.
Непосредственной причиной абсцесса мошонки у взрослых чаще всего становится гнойное воспаление яичка и его придатка. Реже в качестве причины возникновения данной патологии указывают пиодермию (гнойничковые поражения, фурункулы, карбункулы), нагноение атером, открытые травматические повреждения (колотые и резаные раны, огнестрельные ранения) и инфекцию в области послеоперационных ран. Описаны случаи, когда абсцесс мошонки у взрослых развивался при болезни Крона, параколите и остром деструктивном панкреатите в результате распространения инфекции по клетчатке забрюшинного пространства и малого таза. У детей младшего возраста причиной абсцесса мошонки иногда становится распространение инфекционного процесса от внутренних органов в мошонку через незаращенный влагалищный отросток брюшины.
Для абсцесса мошонки характерно быстрое развитие. У пациента возникают боли, появляется отек в области мошонки. В последующие несколько дней отмечается резкое усиление болевого синдрома и прогрессирование отека. Кожа мошонки краснеет, отмечается повышение локальной температуры. Местные симптомы абсцесса мошонки сочетаются с общими признаками гнойного процесса. Пациент жалуется на слабость, разбитость, головные и мышечно-суставные боли. Выявляется повышение температуры до 38-39 градусов.
В некоторых случаях наблюдается септический вариант абсцесса мошонки с бурным прогрессированием симптоматики и выраженными системно-воспалительными реакциями. При инфицировании грибками, бледной спирохетой и микобактерией туберкулеза может наблюдаться стертое течение с умеренным болевым синдромом и повышением температуры до субфебрильных цифр. При отсутствии лечения возможен прорыв абсцесса мошонки и дальнейшее распространение инфекции. Иногда из-за нарушений кровотока в области кожи мошонки возникают кровоизлияния с последующим образованием поверхностных очагов инфекции в пораженных тканях.
Для постановки диагноза используются данные опроса, внешнего осмотра, лабораторных анализов и инструментальных исследований. При осмотре больного с абсцессом мошонки выявляется значительная отечность, локальная гиперемия и гипертермия в области поражения. Мошонка резко болезненна при пальпации. По анализам крови определяются повышение СОЭ и лейкоцитоз со сдвигом влево. Для уточнения локализации и стадии абсцесса обычно назначают УЗИ мошонки. При подозрении на распространение инфекционного процесса из малого таза, брюшной полости или ретроперитонеального пространства используют КТ и МРТ, которые позволяют получить информацию о состоянии нескольких анатомических областей, уточнить локализацию первичного очага и пути распространения инфекции.
Пациента экстренно госпитализируют в андрологическое или урологическое отделение. На ранних стадиях назначают антибактериальные и противовоспалительные средства. После «созревания» гнойника осуществляют вскрытие и дренирование абсцесса мошонки. При тяжелых деструктивных процессах в области яичка проводят орхиэктомию. При распространении гнойного процесса из других анатомических областей объем вмешательства расширяют. В последующем выполняют перевязки, корректируют антибактериальную терапию с учетом чувствительности микрофлоры.
Прогноз для жизни при абсцессе мошонки обычно благоприятный. При длительном течении заболевания возможно формирование свищей и затеков в области промежности и параректальной клетчатке. Редким, но опасным осложнением абсцесса мошонки является гангрена Фурнье – молниеносный некроз тканей мошонки. Вероятность развития летального исхода при данном осложнении по различным данным колеблется от 50 до 80%. В отдаленном периоде после абсцесса мошонки иногда наблюдается нарушение функций яичка, придатка яичка и семявыносящего протока с развитием андрогенной недостаточности или мужского бесплодия.
источник
Абсцесс яичка: фото – такой запрос может выдать пациентам довольно устрашающую картину. Абсцесс яичка принято считать опасным заболеванием, так как при нем может возникнуть полная атрофия яичка и как следствие, работа мужской репродуктивной системы окажется явно нарушенной и тогда под вопросом будет возможность мужчины иметь собственных детей.
Абсцесс яичка: код по МКБ – какой он? Данная всемирно известна классификация патологий развития и заболеваний присваивает абсцессу яичка или придатка яичка код 45.0 и относит его в одну категорию с орхитом и эпидидимитом. Абсцесс мошонки: МКБ-10 – это сходное состояние, которое выделяется в ту же категорию согласно классификации.
Абсцесс мошонки: причина появления такого состояния не одна. Существуют местные факторы, которые являются предрасполагающими к появлению абсцесса мошонки. Они представлены недостаточной толщиной эпидермиса, излишнюю влажность кожных покровов данного органа, излишнее количество сальных и потовых желез, а также рыхлость структуры подкожной клетчатки. Ввиду того, что мошонка расположена в непосредственной близости с уретрой и задним проходом, на нее постоянно попадает огромное количество микроорганизмов, способных привести к абсцессу. Существуют также некоторые особенности снабжения мошонки кровью и лимфой, ввиду чего может замедляться отток жидкости от нее и развиваться сильный отек. Кроме того абсцесс может развиться по причине того, что мужчина не соблюдает элементарные правила гигиены (но это чаще относится к социально неблагополучному населению) и имеет сниженный иммунитет. В данном случае речь идет о протекании у него сахарного диабета, нарушений функционирования щитовидной железы, ожирения, СПИДа, приверженности к наркомании и алкоголизму.
Иногда причиной появления абсцесса принято считать гнойничковые поражения мошонки, в числе которых есть фурункулы. К абсцессу также может привести сильное травмирование яичка, например резаные и колотые его ранения и появление инфекционного процесса после проведения оперативного вмешательства, скажем, по поводу крипторхизма или паховой грыжи.
Медицинская практика также указывает на случаи возникновения абсцесса при протекании у мужчины болезни Крона. В случае с маленькими детьми абсцесс яичка или мошонки может возникать из-за распространения инфекции по незарощенному отростку брюшины.
При наличии такого диагноза пациента нужно срочно госпитализировать в больницу. На начальной стадии нужна противовоспалительная и антибактериальная терапия. Когда гнойник достаточно созреет, его вскрывают и полость мошонки подвергается дренированию. Если яичко было подвержено интенсивной деструкции, доктора решают провести его удаление, так как оно более нежизнеспособно.
Прогноз после такого вмешательства как правило благоприятный. Однако может произойти образование свищей в промежности в качестве осложнения. После перенесенного абсцесса мошонки мужчина может в будущем столкнуться с неправильным функционированием яичек или придатка яичка, что, в свою очередь, может угрожать ему бесплодием.
Лечение такой патологии, как абсцесс яичка, чаще является оперативным, а не консервативным. Причем если поражение не было слишком широким, хирурги вскроют гнойный очаг и дренируют полость органа. 
Абсцесс яичка у мужчин – это не единственная патология гнойной природы, затрагивающая мужские половые органы. Абсцесс также может затронуть и придаток мужского яичка.
Данная патология часто является серьезнейшим осложнением долго протекающего гнойного эпидидимита. При таком диагнозе пациент будет чувствовать сильную боль и сможет заметить покраснение и отек мошонки со стороны ее поражения. При этом налицо будут клинические проявления общей интоксикации организма пациента, такие как тошнота, увеличение телесной температуры, слабость, озноб, боли в мышцах и суставах.
Для того, чтобы диагностировать данное состояние, необходимо провести первичный осмотр и пальпировать мужские половые органы. Если это будет необходимым, пациента направят на прохождение ультразвукового исследования, которое позволит узнать больше о протекании этой патологии. Иногда может стать необходимым проведение пункции. Дифференциальная диагностика должна проводиться с целью отличить абсцесс придатка яичка от инфаркта яичка и опухолей различного происхождения.
источник
ЭПИДИДИМИТ, ОРХИТ, ОРХОЭПИДИДИМИТ и ДЕФЕРЕНТИТ или ВОСПАЛЕНИЯ ОРГАНОВ МОШОНКИ в вопросах и ответах
Эпидидимит — это воспаление придатка яичка. Орхит — воспаление самого яичка, а орхоэпидидимит — одновременное воспаление яичка и его придатка. Яичко, придаток яичка и семенной канатик еще называют органами мошонки. На практике чаще всего наблюдается эпидидимит, реже орхоэпидидимит и еще реже изолированный орхит. Также достаточно редко встречается изолированное воспаление входящего в состав семенного канатика семявыносящего протока —деферентит. Данные воспалительные процессы могут быть острыми, хроническими и рецидивирующими.
Острый эпидидимит, орхоэпидидимит или орхит — это внезапно возникшее воспаление, сопровождающееся увеличением и уплотнением яичка и/или его придатка, резкими и интенсивными болями и подъемом температуры тела. На фоне правильно проведенного лечения эти заболевания проходят в течение 2-х недель.
Хронические воспаления яичка и/или его придатка характеризуются длительным (от нескольких месяцев до нескольких лет) течением и устойчивостью к проводимому лечению. Хроническим течением чаще всего отличается туберкулезный эпидидимит. Рецидивирующие воспаления органов мошонки связаны с неадекватно проведенным лечение или повторным попаданием инфекции в придаток яичка и яичко. Хронические и рецидивирующие эпидидимиты, орхоэпидидимиты и орхиты проявляются менее выраженным увеличением и более локальным уплотнением органов мошонки, боль носит менее интенсивный и приступообразый характер, температура тела, как правило, нормальная.
Причинами данных воспалительных процессов чаще всего бывают инфекции, которые попадают в придаток яичка через семявыносящий проток из мочеиспускательного канала (уретры). Причем у молодых мужчин, моложе 35 лет, это чаще всего инфекции передаваемые половым путем. В частности, хламидии являются причиной острых эпидидимитов молодых мужчин с частотой более 50%. В более старшем возрасте (после 50 лет) ведущей причиной воспалений органов мошонки являются кишечные микроорганизмы, которые вызывают инфекции мочевых путей (циститы, пиелонефриты). К ним относятся кишечная палочка, клебсиеллы, энтерококки, псевдомонады, протей и др. Реже причиной эпидидимита и орхита, а также деферентита, может стать туберкулезная или вирусная инфекция. Так у мальчиков моложе 15 лет орхиты нередко могут стать осложнением вирусного паротита (свинки) или краснухи. Развитию эпидидимита, орхита и орхоэпидидимита в значительной степени способствует резкое переохлаждение, которое приводит к ухудшению кровоснабжения мошонки. Воспаления органов мошонки также могут быть вызваны травмами и операциями на яичке, его придатке и семенном канатике. В связи с этим после травм мошонки и операций на ее органах часто назначаются антибиотики и противовоспалительные препараты.
Воспаления яичка и/или его придатка опасны, прежде всего, развитием мужского бесплодия. Если их своевременно не лечить, они могут привести к нарушению образования сперматозоидов, их нормального развития и транспорта из яичка в задний отдел уретры, где окончательно формируется сперма. Если имеет место двухстороннее воспаление органов мошонки — опасность наступления бесплодия значительно выше. В таких случаях могут развиться и проблемы, связанные с недостаточной выработкой мужского полового гормона — тестостерона (снижение полового влечения, ослабление эрекции, снижение работоспособности, снижение мышечной массы и др.).
Вторым очень важным моментом, диктующим обязательность срочного обращения к врачу, является опасность наличия опухоли яичка, которая может начать проявляться так же, как и орхоэпидидимит. Как известно опухоли яичка более чем в 90% злокачественны и могут стать причиной смерти молодого человека, если он своевременно не обратиться к врачу. В то же время, если опухоль яичка вовремя выявлена и правильно пролечена — она излечима почти в 100% случаев. При наличии болезненного увеличения, а особенно уплотнения яичка, важно исключить его инфаркт, или омертвение, связанное с прекращением нормального кровоснабжения органа. Инфаркт яичка — необратимое заболевание приводящее к омертвению органа и требующее удаления яичка. Он наступает как правило в результате перекрута семенного канатика и пережатия яичковой артерии. Перекрут семенного канатика развивается чаще всего на фоне значительного переохлаждения или травмы, когда наступает спазм мышцы, поднимающей яичко (musculus cremaster). Таким образом, при появлении описанных выше симптомов (увеличение и уплотнение яичка и/или его придатка, боли в мошонке, повышение температуры тела) следует срочно обратиться к урологу и пройти надлежащие диагностику и лечение.
В основе диагностики заболеваний яичка, его придатка и семенного канатика лежит физикальное обследование (прежде всего пальпация или ощупывание). Ведущими вспомогательными методами являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки. Все эти методы абсолютно безболезненны, а их правильное использование и надлежащая интерпретация позволяют поставить точный диагноз в подавляющем большинстве случаев. В последние годы УЗИ мошонки, как значительно более информативный и точный метод, практически вытеснил диафаноскопию.
Для установления причин эпидидимита, орхита и орхоэпидидимита обязательно проводятся общий анализ и посев мочи на микрофлору, иногда выполняется анализ спермы (эякулята) на присутствие в ней различных инфекций. Выполняются тесты на наличие заболеваний, передаваемых половым путем. Если есть подозрения, осуществляется обследование на наличие микобактерий туберкулеза в моче и/или эякуляте. При подозрении на опухоль яичка — выполняются анализы крови на соответствующие онкомаркеры. Только правильно построенный комплекс диагностических мероприятий позволяет установить точный диагноз и провести максимально эффективное лечение. Обязательно обращайтесь к врачу-урологу!
Лечение эпидидимита, орхита, орхоэпидидимита и деферентита осуществляется в первую очередь антибиотиками, так как их главной причиной являются различные инфекции. Выбор антибиотика при остром воспалительном процессе осуществляется эмпирически, с учетом известных возрастных особенностей причинных инфекций. По получении результатов микробиологических исследований и анализа на чувствительность выделенной микрофлоры к антибиотикам, возможна корректировка антибиотикотерапии, изменение ее длительности, дозировок препаратов, а иногда и самих препаратов и их комбинаций.
Вместе с антибиотиками назначаются нестероидные противовоспалительные препараты (индометацин, диклофенак, целебрекс и др.) с целью уменьшения воспалительного отека, болей и быстрейшего обратного развития воспалительных изменений. При сильных болях, применяется блокада семенного канатика с местным анестетиком (лидокаин, прилокаин, маркаин), которая существенно уменьшает болевые ощущения. Всем пациентам во время лечения рекомендуется ношение подтягивающих мошонку тугих трусиков (плавок). Это способствует лучшему кровотоку и лимфотоку в мошонке, ускоряет обратное развитие воспаления.
При наличии гнойников или абсцессов яичка и его придатка, а также при хроническом рецидивирующем эпидидимите, плохо поддающемся лечению, в случае туберкулеза яичка — применяется хирургическое лечение. Оно может заключаться во вскрытии и дренировании абсцессов, частичном или полном удалении яичка и/или его придатка. Использование различных методов физиотерапии при воспалительных заболеваниях органов мошонки не доказало своей эффективности в корректно проведенных научных исследованиях и не входит в международные стандарты лечения эпидидимитов, орхитов и орхоэпидидимитов. В связи с этим мы не используем в своей практике физиотерапевтические методы лечения данных заболеваний.
Для профилактики описанных выше заболеваний и их осложнений следует, прежде всего, избегать заражения инфекциями, передаваемыми половым путем и своевременно их лечить, не подвергаться резким переохлаждениям, беречь мошонку от травм. Следует отдавать предпочтение обтягивающим трусикам, одеваться достаточно тепло зимой. При наличии описанных выше признаков эпидидимита, орхита и орхоэпидидимита следует срочно обратиться к врачу урологу!
Если у Вас остались вопросы, Вы можете получить консультацию ведущих специалистов клиники Андрос.
В КЛИНИКЕ АНДРОС ОСУЩЕСТВЛЯЕТСЯ ДИАГНОСТИКА И ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ ОРГАНОВ МОШОНКИ С ИСПОЛЬЗОВАНИЕМ САМЫХ СОВРЕМЕННЫХ И НАИБОЛЕЕ ЭФФЕКТИВНЫХ МЕТОДОВ. ТОЧНАЯ ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ УЗИ МОШОНКИ И СОВЕРШЕННЫХ МЕТОДОВ ЛАБОРАТОРНЫХ И МИКРОБИОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ. В ЛЕЧЕНИИ, ПРИ НЕОБХОДИМОСТИ, МОГУТ БЫТЬ ПРИМЕНЕНЫ НЕ ТОЛЬКО МЕДИКАМЕНТЫ, НО И НАИБОЛЕЕ ЭФФЕКТИВНЫЕ ОПЕРАЦИИ, ГАРАНТИРУЮЩИЕ ПОЛНОЕ ИЗЛЕЧЕНИЕ. ОБРАЩАЙТЕСЬ ТОЛЬКО К ПРОФЕССИОНАЛАМ!
источник
Абсцесс мошонки — это отграниченное гнойное воспаление мягких тканей стенки мошонки (resp., оболочек яичка). Отличительным признаком абсцесса мошонки, особенно в подострой и хронической стадиях, как и абсцесса любой локализации, является наличие полости деструкции, окруженной пиогенной капсулой. Абсцесс мошонки может возникнуть как самостоятельное заболевание (первичный абсцесс) и как осложнение другого заболевания (вторичный абсцесс).
Говоря о термине «абсцесс мошонки», отметим, что в литературе существует немалая путаница, связанная с тем, что патоморфологический субстрат заболевания трактуется по-разному. В известной монографии «Секреты урологии», выпущенной под редакцией М.И. Резника и Э.К. Новика в 2003 г., авторы, ссылаясь на работу E.F. Fuchs (1992), предложили классифицировать абсцесс мошонки по локализации гнойника как поверхностный и внутренний.
Поверхностный абсцесс (scrotocutaneus abscess) локализуется в мягких тканях стенки мошонки и возникает как осложнение стафилококковой и стрептококковой пиодермии при инфицировании волосяных фолликулов или как осложнение после различных травм мошонки, включая хирургические операции. К внутреннему абсцессу мошонки, или внутримошоночному абсцессу, авторы относят внутрияичковый (testicular abscess) и внутривлагалищный (intravaginal abscess, pyocele) абсцессы, которые обычно развиваются как осложнение выраженного гнойного бактериального воспаления яичка и его придатка. Подобной классификации придерживаются в своих работах и другие авторы.
Корректность подобной классификации в отношении целесообразности введения собирательного термина «внутримошоночный абсцесс» вызывает сомнения. Согласно МКБ10, абсцесс яичка является самостоятельной нозологией и возникает чаще всего как осложнение острого гнойного эпидидимоорхита по продолжению (per continuitatem), реже при лимфогематогенной диссеминации инфекции. Пиоцеле мошонки является симптомом острых воспалительных заболеваний придатка и яичка, в том числе и абсцесса яичка.
По аналогии с эмпиемой плевры или желчного пузыря пиоцеле предполагает скопление гнойного экссудата в предсуществующей анатомической полости, в данном случае в полости собственной влагалищной оболочки яичка, ограниченной париетальным и висцеральным листками. Несомненно, длительно существующее пиоцеле может вызвать разрушение мягких тканей стенки мошонки и привести к развитию абсцесса по продолжению.
Таким образом, термин «внутримошоночный абсцесс», объединяющий абсцесс яичка и внутривлагалищный абсцесс (resp., пиоцеле), предложенный в, является, очевидно, не совсем правильным. В связи с этим становится понятным, что далеко не все случаи, описанные в литературе, следует расценивать как собственно абсцесс мошонки.
Абсцесс мошонки относится к очень редким заболеваниям. Частота его развития точно неизвестна. Литература, посвященная исследованию данного заболевания, является немногочисленной и представлена описанием единичных наблюдений. С учетом того что некоторые авторы относят к абсцессу мошонки абсцесс яичка и пиоцеле, данные об истинной частоте этого заболевания отсутствуют.
К развитию абсцесса мошонки приводят местные и общие предрасполагающие факторы. Местные предрасполагающие факторы включают анатомо-физиологические особенности мошонки, такие как тонкость эпидермиса и повышенная влажность кожи мошонки, обилие сальных и апокриновых потовых желез, наличие рыхлой и слаборазвитой подкожной жировой клетчатки, способствующей более легкому внедрению высоковирулентной микрофлоры; близость расположения уретры и анального канала, создающие благоприятные условия для обсеменения патогенной флорой промежности и кожи мошонки.
Скудная артериальная сеть и густое венозное русло стенки мошонки создают условия для замедленного оттока венозной крови, развития локального тромбофлебита и лимфостаза. Возникающий при этом отек способствует нарушению артериального кровотока, ишемии и развитию геморрагического инфаркта кожи и подкожной клетчатки мошонки с последующим ее инфицированием.
К общим предрасполагающим факторам развития абсцесса мошонки относится неблагоприятный (иммунодефицитный) коморбидный фон, который чаще всего наблюдается у взрослых пациентов, страдающих сахарным диабетом, ожирением, алкоголизмом, онкозаболеваниями, наркоманией, СПИД. Приобретенные иммунодефицитные состояния приводят к снижению общего и местного (тканевого) антибактериального иммунитета и способствуют развитию различных гнойных заболеваний мягких тканей, в том числе и абсцесса мошонки. Кроме того, абсцесс мошонки нередко возникает у пациентов с низким социальным статусом, которые не соблюдают элементарную гигиену наружных половых органов.
Абсцесс мошонки может возникнуть в любом возрасте, описаны случаи заболевания у новорожденных и пациентов старческого возраста (86 лет). Примерно половина наблюдений абсцесса мошонки, описанных в литературе, относится к пациентам детского возраста, преимущественно первого года жизни.
Среди пациентов детского возраста наиболее частыми каузативными причинами развития абсцесса мошонки являются острые гнойные заболевания брюшной полости (острый гнойный аппендицит, ущемленная пахово-мошоночная грыжа), перекрут гидатиды Морганьи с последующим ее нагноением, острый гнойный эпидидимоорхит, укусы мошонки насекомыми.
Механизм возникновения абсцесса мошонки (а точнее пиоцеле) при острых гнойных заболеваниях органов брюшной полости у детей связывают с распространением гнойного экссудата из брюшной полости в полость собственной влагалищной оболочки мошонки через незаращенный влагалищный отросток брюшины (processus peritonealis Hallery). Известно, что влагалищный отросток брюшины обычно облитерируется к моменту рождения, но у 20-30 % детей он может оставаться незаращенным на протяжении первого года жизни и служить патологическим сообщением между полостью брюшины и полостью влагалищной оболочки яичка. В качестве казуистической причины развития абсцесса мошонки у детей приводится сообщение о случае абсцесса мошонки, развившегося после традиционной циркумцизии.
У взрослых пациентов к развитию абсцесса мошонки наиболее часто приводит острый гнойный эпидидимоорхит. Значительно реже абсцесс мошонки развивается как осложнение различных видов пиодермии мошонки (фурункула, карбункула, гидраденита), лапароскопической аппендэктомии, открытых колото-резаных и огнестрельных ран мошонки. Описаны случаи возникновения абсцесса мошонки при остром деструктивном панкреатите, параколите и болезни Крона, абсцессе предстательной железы вследствие наличия тесной анатомической связи забрюшинной клетчатки, полости малого таза и мошонки.
В качестве казуистического приводится наблюдение абсцесса мошонки, который возник как осложнение вазэктомии, выполненной по поводу мужской контрацепции. В странах Южной Азии, Африки и Индии в развитии заболевания дополнительное этиологическое значение имеют глистные инвазии (филяриатоз, дракункулез) и мелиоидоз (ложный сап, болезнь Уитмора).
Таким образом, можно выделить несколько патогенетических механизмов возникновения абсцесса мошонки. Примерно у 2/3 пациентов он развивается как путем прямого контакта по продолжению (при острых воспалительных заболеваниях органов мошонки), так и опосредованно через пиоцеле: при распространении гнойного экссудата из брюшной полости в мошонку через незаращенный влагалищный отросток брюшины при острых гнойно-воспалительных заболеваниях органов брюшной полости у пациентов детского возраста и при распространении гнойного экссудата из полости малого таза и забрюшинного пространства в мошонку посредством оболочек семенного канатика при острых гнойно-воспалительных заболеваниях органов малого таза и забрюшинного пространства. Следует заметить, что при острых воспалительных заболеваниях органов мошонки возможны два пути развития абсцесса мошонки: по продолжению, минуя стадию пиоцеле, и по продолжению, через стадию пиоцеле.
Значительно реже (примерно в 1/3 случаев) абсцесс мошонки возникает как осложнение прямой травмы мошонки или пиодермии, при лимфогематогенном распространении гноеродной инфекции из отдаленных очагов при сепсисе.
Среди каузативной микрофлоры при абсцессе мошонки чаще всего встречаются золотистый стафилококк, гемолитический стрептококк и колиформные ассоциации бактерий, реже пневмококки, сальмонеллы, бруцеллы, сальмонеллы, бледные спирохеты, грибы рода Candida, аспергиллы, мицелий подкожного феогифомикоза, микобактерии туберкулеза, газообразующая анаэробная микрофлора.
Абсцесс мошонки проявляется неспецифическим симптомокомплексом «острая мошонка», который является собирательным понятием и характеризуется острой болью в мошонке, увеличением, отеком и гиперемией мошонки и сопровождается воспалительной реакцией организма в виде лихорадки, лейкоцитоза со сдвигом формулы влево и повышением СОЭ. Возможен септический вариант абсцесса мошонки, протекающий с выраженной системной воспалительной реакцией. Известны случаи клинически стертого течения абсцесса мошонки туберкулезной, сифилитической, грибковой этиологии заболевания.
В литературе можно встретить описание казуистических наблюдений, в которых чешуйчато-клеточный рак кожи мошонки, рецидив рака уретры и мочевого пузыря, рак сигмовидной кишки и прямой кишки, метастазы в мошонку мукоэпидермоидного рака бронхов и множественной миеломы, неходжкинская ВИЧ-ассоциированная лимфома мошонки, тонкокишечная кожная фистула мошонки, гигантский дивертикул уретры клинически протекали под маской абсцесса мошонки или, наоборот, их течение осложнилось развитием абсцесса мошонки.
Абсцесс мошонки может быть первым проявлением ряда заболеваний, таких как сахарный диабет и СПИД, панкреонекроз, ущемленная пахово-мошоночная грыжа, острый гнойный перфоративный аппендицит, грыжа Эми (Amyand’s hernia, представляющая собой редкий вариант ущемленной паховой грыжи, в состав грыжевого мешка которой входит воспаленный аппендикс), абсцесс простаты.
Несмотря на то что мошонка и ее органы расположены поверхностно, клиническая диагностика абсцесса мошонки может оказаться трудной. Отечно-инфильтративные изменения мягких тканей мошонки, полового члена и промежности могут значительно затруднить постановку правильного диагноза и выяснение причины появления данного заболевания.
Решающее значение в диагностике абсцесса мошонки принадлежит лучевым методам визуализации. Лучевая картина абсцесса мошонки зависит от стадии заболевания и ничем не отличается от абсцессов другой локализации. Публикаций, посвященных лучевой диагностике абсцесса мошонки, в отечественной радиологической литературе встретить не удалось, а в специальной зарубежной литературе таких работ крайне мало. В диагностике данного заболевания применяются ультразвуковое исследование высокого разрешения (УЗИ) с рабочей частотой трансдьюсера свыше 7,5 МГц, высокопольная магнитно-резонансная томография (МРТ) с напряженностью магнитного поля свыше 1,5 Тл, мультислайсовая компьютерная томография (КТ), восходящая уретрография.
В клинической практике, с учетом доступности и дороговизны МРТ и КТ, предпочтение отдается УЗИ, что особенно важно в ургентной ситуации, к которой относится абсцесс мошонки. УЗИ помогает в большинстве случаев уточнить наличие абсцесса мошонки, степень его зрелости (стадию заболевания), определить причину. Применение МРТ и КТ показано в ситуациях, в которых каузативные факторы абсцесса мошонки локализуются в брюшной полости, забрюшинном пространстве или малом тазу. МРТ и КТ позволяют одновременно выполнить панорамное исследование нескольких анатомических регионов, при этом не только выяснить причину возникновения абсцесса мошонки, но и уточнить границы (объем) гнойно-воспалительного процесса и выбрать необходимую тактику лечения. Традиционная ретроградная уретрография может оказаться полезной при дифференциальной диагностике крупного дивертикула уретры и абсцесса мошонки.
Некоторые авторы, учитывая значительную выраженность местных отечно-воспалительных изменений при абсцессе мошонки и связанные с этим диагностические трудности, предлагают в диагностически неясных случаях выполнять эксплоративную операцию ревизию органов мошонки для установления причины абсцесса мошонки и объема поражения органов и мягких тканей гнойно-деструктивным процессом.
Лечение абсцесса мошонки осуществляется консервативными и хирургическими методами. Выбор метода лечения определяется причиной и стадией заболевания. При первичных абсцессах мошонки, возникших как осложнение пиодермии или травмы, лечение осуществляется согласно общим правилам гнойной хирургии: в острой стадии применяется антибактериальная и противовоспалительная терапия, в зрелой стадии хирургическая абсцессотомия.
При вторичных абсцессах мошонки, возникших как осложнение острых заболеваний органов мошонки, брюшной полости, малого таза и забрюшинного пространства, выполняется, как правило, хирургическое лечение. При этом тактика хирургического лечения зависит от вида каузативного фактора, вызвавшего абсцесс мошонки.
Прогноз для жизни при своевременном лечении абсцесса мошонки является благоприятным. Длительное течение абсцесса мошонки может осложниться возникновением гнойных свищей и затеков, распространяющихся на промежность, в ишиоректальную ямку и параректальное пространство. Одним из серьезных осложнений абсцесса мошонки является развитие молниеносной гангрены мошонки (гангрены Фурнье), течение которой в 50-80 % случаев заканчивается летальным исходом.
Таким образом, абсцесс мошонки встречается редко и преимущественно развивается как осложнение различных острых заболеваний органов мошонки, малого таза, забрюшинного пространства и брюшной полости и связанных с ними инструментальных и оперативных вмешательств.
Абсцесс мошонки проявляется неспецифической клинической картиной острого заболевания органов мошонки, в редких случаях имеет стертое клиническое течение, его симптомы похожи на симптомы специфического орхита или злокачественного заболевания мошонки. Заболевание наблюдается среди пациентов любого возраста, преимущество у лиц с отягощенным иммунодефицитным коморбидным фоном. В диагностике заболевания ведущее место принадлежит лучевым исследованиям, а в его лечении хирургическим методам. Прогноз для жизни при своевременном лечении абсцесса мошонки является благоприятным.
источник