Абсцессом называется воспаление тканей легкого с их расплавлением и образованием в полости гнойных масс. Данная патология возникает из-за распространения патогенных микроорганизмов. Читатели уже узнали, что такое абсцесс легкого. Как проявляется и как лечить — читайте ниже.
Наиболее часто абсцесс возникает у следующих групп людей:
- Лица с онкологическими заболеваниями, туберкулезом легких и пневмонией. Обострение этих болезней наиболее часто вызывает возникновение абсцесса.
- Люди преклонного возраста, страдающие от диабета.
- Те, кто имеет сердечно-сосудистые заболевания и вредные для здоровья привычки.
- Аспирация рвотой во время сна. Возникает у людей, находящихся в состоянии алкогольного опьянения. Попадание рвотных масс в дыхательные пути способствует быстрому размножению микроорганизмов.
- Осложнение воспалительных процессов лор-органов является одним из основных факторов развития болезни легких и их абсцесса.
- Попадание чужеродного тела в дыхательные пути. Проглатывание ребенком небольших бусинок или игрушек также может спровоцировать возникновение данной патологии, но следует отметить, что в этом случае заболевание развивается у ребенка дошкольного возраста.
- Перенесенный инфаркт.
- Тромбоз крупных сосудов легкого.
- Сепсис (инфекционное заболевание, характеризующееся попаданием в кровь возбудителей инфекции).
- Снижение иммунных сил организма, переохлаждение.
- Травмы легкого.
- Полученные травмы дыхательного органа в момент проведения хирургического вмешательства, повреждение тканей, механический ушиб органа.
Все перечисление причины абсцесса легкого могут способствовать возникновению данного недуга. Единственной мерой профилактики в этом случае является ежегодный контроль своего состояния и прохождение всех необходимых аппаратных обследований.
Симптоматика в случае абсцесса легкого имеет прямую зависимость от стадии заболевания. Этим обусловлены отличия признаков патологии и степень их выраженности. На начальной стадии заболевания, когда гнойный абсцесс только формируется в тканях легкого, симптомы имеют нарастающий характер и очень часто схожи с признаками легочной пневмонии. Для этого периода развития абсцесса наиболее характерны:
- повышенная температура тела;
- кашель, характеризуется как сухой, учащается одышка;
- развивается лихорадочное состояние как симптом интоксикации организма;
- усиливающиеся при резком кашле и глубоком дыхании болевые ощущения в области грудной клетки.
Чем далее развивается абсцесс, тем вышеуказанные симптомы интоксикации усугубляются:
- появляются головные боли;
- больной жалуется на отсутствие аппетита, тошноту;
- общую слабость.
При прослушивании пациента можно увидеть, что грудь при вдохе поднимается асимметрично. Кроме того, интенсивность симптоматики зависит от размера и количества сформировавшихся абсцессов, а также от вида возбудителя полученной инфекции. Развитие абсцесса легкого не имеет четких сроков и может проходить стремительно от 2 дней либо может затянуться до 2 недель.
Наступление второй стадии заболевания, а именно вскрытие абсцесса с одновременным оттоком содержимого через бронхи, характеризуется резким обострением состояния больного. Главным симптомом, который свидетельствует о данной стадии, является появление внезапного влажного кашля с интенсивным отхождением мокроты (объем мокроты зависит от размера имеющихся абсцессов и может достигать 1 литра).
С освобождением легких от гнойного содержимого симптоматика начинает постепенно уменьшаться:
- снижается температура;
- нормализуется аппетит.
В некоторых случаях, например при локализации абсцесса в нижней части легкого (что затрудняет отхождение инфильтрата) либо из-за неправильно подобного лечения, заболевание принимает хроническую форму и имеет следующую симптоматику:
- истощение;
- общая слабость;
- кашель с периодическим отхождением мокроты;
- периоды обострения сменяются периодами улучшения и наоборот.
Абсцесс легкого – заболевание достаточно скоротечное. Его развитие можно разделить на три основных стадии:
- формирование и нагноение;
- вскрытие (прорыв);
- выздоровление.
Формирование гнойного абсцесса легкого, в зависимости от типа патологии, может происходить в течение от двух до десяти дней. В тяжелых формах затягивается до месяца. В это время происходит сильная интоксикация и проявляются такие симптомы, как температура, боли за грудиной в месте воспаления, одышка, кашель, слабость и потеря аппетита.
Затем наступает стадия вскрытия. Гной прорывает пленку и начинает выходить через дыхательные пути. В этот момент самочувствие становится очень тяжелым, появляется сильный кашель с активным выделением гнойной и зловонной мокроты, объем которой может достигать одного литра и даже больше.
После абсцесса легкого, минующего эту стадию, больной начинает чувствовать себя лучше. Снижается одышка и кашель, спадает температура и возвращается аппетит. Срок полного восстановления зависит от качества дренажа и общей тяжести самого абсцесса. В самых сложных случаях при неправильной или неэффективной терапии болезнь может развиться до стадии, когда потребуется удаление поврежденной доли легкого.
При проведении диагностики абсцесса легкого (дифференциальной) врач-хирург тщательно изучает анамнез пациента и наличие данных о воспалительном процессе, а также механизмах его развития. Также специалист применяет следующие методы для получения всех необходимых сведений об этиологии нарушения:
- Анализ характера жалоб пациента.
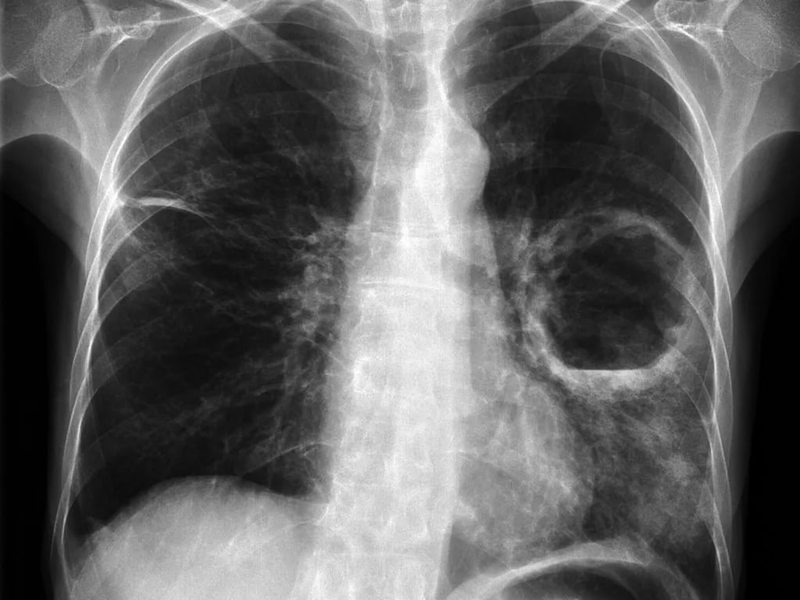
- Проведение рентгена при абсцессе легкого. Данный способ обследования является классическим аппаратным типом дифференциальной диагностики данного состояний от смежных. На полученных снимках четко видны границы и структуру легкого, что позволяет четко определить степень развития абсцесса тканей и место его локализации. В момент проведения процедуры пациенту необходимо соблюдать все инструкции врача-лаборанта для получения качественных снимков.
- Полимеразная цепная реакция на туберкулез. Для проведения обследования у больного берется кровь, далее исследуется на наличие клеток патогенных микроорганизмов в образцах биологического материала. Эффективность этого метода заключается в возможности ранней диагностики заболеваний, а именно до начала появления симптомов недуга.
- Производится сбор гнойных масс. Проводится бронхоскопия. Это аппаратный метод воздействия, который заключается в введении бронхофиброскопа в ротовую полость и горло для более тщательного исследования. Применяется в тех случаях, когда абсцесс легкого вызван попаданием инородного тела в дыхательные пути человека. Процедура проводится натощак. После проведения специалистом дифференциальной диагностики подбираются все необходимые методы лечебного воздействия для устранения абсцесса легочных тканей.
Его нужно начинать как можно раньше, только в этом случае есть возможность благополучно выздороветь, иначе он перейдет в хронический абсцесс легкого. Главная проблема состоит в том, что обнаружить патологию на начальных стадиях проблематично.
Проводить лечение можно несколькими способами:
- прием медицинских препаратов;
- применение консервативных методов;
- хирургическое вмешательство.
Чтобы добиться более устойчивого результата, можно сочетать несколько направлений в лечении, самое главное, чтобы организм больного был готов к такому воздействию. Медикаментозное лечение предполагает использование антибиотиков. Медикаменты данного типа необходимы для того, чтобы бороться с бактериями, из-за которых болезнь и начала прогрессировать.
Чаще всего больному назначают препараты для приема внутрь, но в некоторых случаях это могут быть инъекции, которые вводятся внутривенно или внутримышечно. Если у больного наблюдается тяжелая стадия заболевания, пациенту назначают инъекционный курс антибиотикотерапии. Таблетированные препараты редко используются при острой стадии заболевания, чаще всего их назначают на этапе выздоровления.
В среднем лечение абсцесса легкого длится около 4 недель, все зависит от тяжести болезни и общего состояния больного. Дополнительно могут применяться следующие разновидности препаратов:
- антисептики;
- отхаркивающие лекарства;
- кислородотерапия;
- дезинтоксикационные медикаменты;
- иммуномодуляторы.
Антисептики помогают бороться с различными бактериями и микробами. Отхаркивающие лекарства очищают легкие и помогают больному почувствовать себя лучше, быстрее восстановить дыхательную функцию.
Иммуномодуляторы повышают иммунитет, слабый организм становится сильнее и эффективнее противостоит болезни. Дезинтоксикационные препараты помогают снизить уровень интоксикации организма после длительного приема препаратов, которые способствуют накоплению токсинов в организме.
Быстро помогает восстановиться организму кислородотерапия, она же положительно влияет на организм и непосредственно во время лечения. В ходе процедуры организм насыщается кислородом. Терапия может проводиться с ингаляциями или без них. В первом случае, используя специальные маски, трубы или носовые катетеры, легкие пациента насыщают специальными газовыми смесями. Во втором случае процедура проводится подкожным и надкожным способом. Применяется в профилактических и общеукрепляющих целях.
Главная задача консервативного лечения абсцесса легкого (что такое абсцесс легкого, вы уже знаете) – удаление гнойной мокроты из органа. Кроме отхаркивающих средств, больному могут назначить следующие виды физиотерапии:
- дыхательная гимнастика;
- массаж грудной клетки с помощью вибрационного воздействия;
- бронхоскопия;
- постуральный дренаж.
Дополнительно пациенту может быть назначено переливание крови, которое ускорит восстановление организма. Белковые и стероидные анаболические препараты помогают клеткам пораженного органа быстрее регенерироваться.
Самыми эффективными препаратами данного типа являются «Калия оротат» и «Альбумин». Внутривенно может вводиться хлорид кальция. При наличии полостей с бронхиальным просветом очищение легких от гнойной мокроты проводится с помощью постурального дренажа. После проведения данной процедуры в зоне поражения обязательно проводят антибактериальную терапию.
Если перечисленное выше лечение не дало положительного результата, помочь больному можно только с помощью хирургического вмешательства. Стоит учитывать и тот факт, что при больших абсцессах проведение физиотерапевтических процедур неприемлемо (велика вероятность разрыва плевры). Подобные процессы только усугубят ситуацию, ведь инфекция может перейти на здоровое легкое или другие органы, располагающиеся рядом. Лучше не рисковать здоровьем пациента и незамедлительно переходить к операции.
Если больной чувствует сильную слабость или у него наблюдается дыхательная недостаточность, специалисты проводят отсасывание секрета и трахеостомию. Сложность лечения состоит в том, что у больного может наблюдаться устойчивость к антибактериальной терапии, вследствие чего абсцесс будет стремительно прогрессировать.
Если пациенту показано хирургическое вмешательство, то спасти человека можно, только удалив часть легкого. Сегментарная резекция проводится в том случае, если поражение органа незначительное. Если на легком наблюдаются обширные поражения, имеется устойчивость к антибактериальному лечению, необходимо удалять орган полностью.
Мы узнали, что такое абсцесс легкого. При таком заболевании важно соблюдать диету, которая укрепляет организм, помогает быстрее восстановиться и добиться положительной динамики. На протяжении всего лечения важно придерживаться следующих правил:
- Нужно забыть об употреблении соли или свести ежедневное ее количество к минимуму. Соль увеличивает нагрузку на сердце, а этого нужно избегать на протяжении всего лечения.
- Ни в коем случае не допускается прием алкогольных напитков, которые только усугубляют стояние больного.
- В ежедневном рационе питания обязательно должна присутствовать белковая пища животного происхождения.
- Кроме этого, нужно каждый день употреблять продукты, богатые кальцием, например молоко, кефир, йогурт, творог, сыр и прочее.
- Необходимо есть как можно больше свежих овощей и фруктов, особенно тех, которые содержат витамины А и В.
- Дрожи также должны входить в рацион питания, именно они содержат витамин В, фолиевую кислоту, жиры и различные минеральные вещества, которые помогают бороться с гнойными заболеваниями.
Что такое абсцесс легкого – теперь понятно. Данное заболевание может затронуть плевру и плевральную полость, в результате чего разовьется пиопневмоторакс и плеврит. Подобное осложнение может стать причиной расплавления под воздействием гноя стенок сосудов, вызовет кровотечение в легких. Кроме того, может быть инфекционное поражение соседнего легкого и развитие абсцесса в нем.
Поскольку кровоток затрагивает все системы организма, то распространение инфекции без лечения может стать делом времени. Сепсис и пневмоперикардит находятся в списке основных осложнений абсцесса легкого. Самое сильное осложнение, которое может быть, – смерть (фиксируется в 5-10 % случаев).
источник
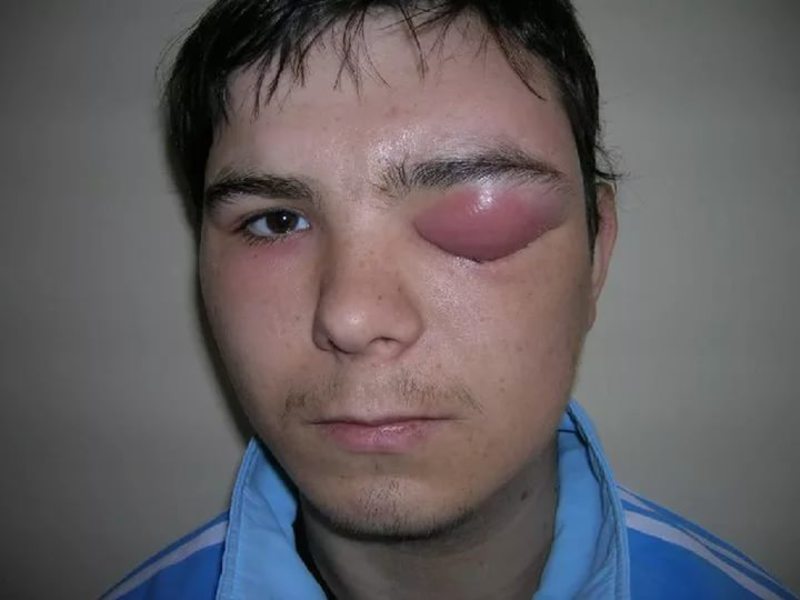
Абсцесс представляет собой воспалённые участки кожи с образованием гноя Слово абсцесс, в переводе с латыни отделение, нарыв. Данный перевод характеризует общедоступное понимание, так как абсцесс представляет собой воспалённые участки кожи, мягкой ткани, с образованием гноя, нарыва.
Абсцесс появляется в мышцах, костной ткани, подкожных участках тела, тканях органов, голове, ротовой полости. Микроб попадает в организм через поврежденные участки кожи (при ушибах, ранах) или слизистую оболочку, и на месте внедрения образуется абсцесс, который также может распространиться от гнойного очага по кровеносным сосудам и лимфатическим узлам в другие ткани и органы.
Микробы, ставшие причиной заболевания, вызывают в тканях гнойное воспаление, что в дальнейшем формирует гнойную область.
Организм в результате включает защитную реакцию, и вокруг гнойника образуется оболочка, отделяющая гной от здоровой мягкой ткани. Первоочередным признаком внесения в организм микробов и образования абсцесса является образование на коже твердого узла, вызывающего болезненные ощущения, дискомфорт с покраснениями по окружности. Если абсцесс внутренних органов, его обнаружить намного сложнее, что усложняет лечение.
Абсцесс появляется в мышцах, костной ткани, подкожных участках тела, тканях органов, голове, ротовой полости
Поверхностное проявление абсцесса:
- Покраснение кожных покровов;
- Боли, усиливающиеся при прикосновении;
- Озноб и повышение температуры;
- Вздутие кожи;
- Головная боль;
- Скованность движения области поражения;
- Потеря аппетита;
- Слабость;
- Недомогание.
Количество гноя в мягких тканях может увеличиваться, что способно вызвать прорыв гноя. Это может послужить выздоровлению или повлечь серьезные осложнения. В зависимости от расположения абсцесса, изменяются симптомы, определить абсцесса внутренних органов можно с помощью исследований, которые включают клинический анализ крови, рентген, ультразвуковое исследование (УЗИ), компьютерную (КТ), магнитно–резонансную томографию (МРТ).
Абсцесс, как и многие другие заболевания, проходящие во внутренних органах, опасен, так как определение его картинки проблематично, только тщательный анализ и консультация с квалифицированным врачом могут поставить точный диагноз. Подразделить абсцессы можно по нескольким составляющим – по продолжительности делят на острый или хронический вид.
По месторасположению, разделяют:
- Абсцесс легкого;
- Малого таза;
- Аппендикулярный (встречается чаще всего);
- Абсцесс Бецольда (глубоко на шее);
- Абсцесс амебный;
- Абсцесс аноректальный;
- Абсцесс апикальный;
- Абсцесс броди;
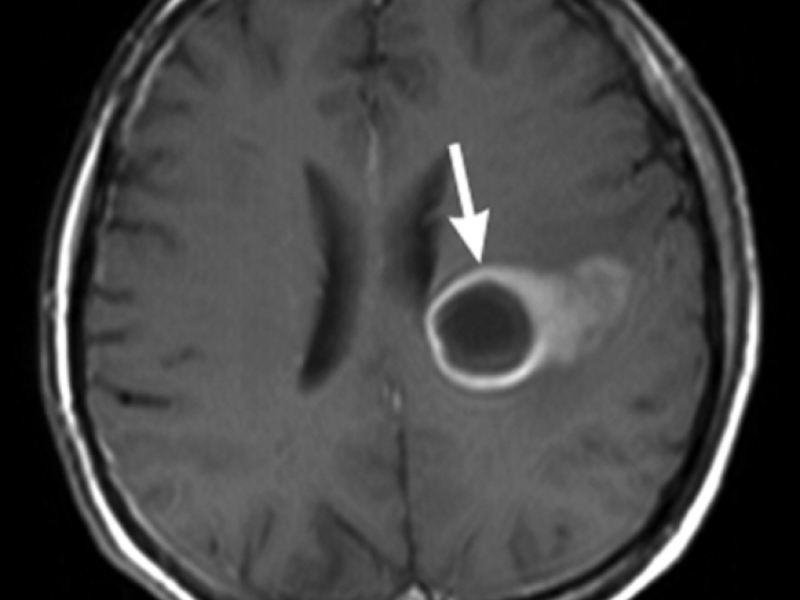
- Абсцесс головного мозга;
- Абсцесс паратонзиллярный.
Абсцесс печени можно диагностировать при помощи МРТ
Методы диагностики абсцесса печени:
- Пальпация, опытный врач способен прощупать увеличение размеров печени;
- Лабораторные исследования;
- Ультразвуковая диагностика;
- Ректороманоскопия
- КТ или МРТ.
Скопление гноя при аноректальном абсцессе располагается околокишечном пространстве.
Возможные причины воспаления инфицирование желез заднего прохода впоследствии болезни Крона. Может располагаться рядом с прямой кишкой в области ягодицы. Сопровождается ознобом, болезненными ощущениями внизу живота. При подозрении на абсцесс данного вида, назначается клинический анализ, возможно КТ. Выводится гной с помощью дренирования в приемном кабинете. При лихорадке, сахарном диабете, целлюлите, назначаются антибиотики.
Возможно вскрытие гнойника хирургическим путем, но требует большой осторожности, так как возможно повреждения сфинктера.
Апикальный абсцесс располагается у корня зуба и сопровождается резкой болью. Вскрывают гнойный нарост с помощью дренирования врач стоматолог. Происходит данное воспаление в эпитамифизарной части трубчатой кости ноги. Особенность данного заболевание в том, что воспаление может происходить десятилетиями. Организм ослабевает, снижается иммунитет. Обычно абсцессу Боди предшествует такое заболевание, как остеомиелит. Клиника заболевания выглядит данным способом – образование твердого узла, болезненные ощущения в области очага инфекции, припухлость и покраснения вокруг нее. Через несколько дней появляется капсула, заполненная гноем. Идентифицировать заболевание можно с помощью рентгена. Лечение возможно 2 способами – медикаментозным, хирургическим вмешательством.
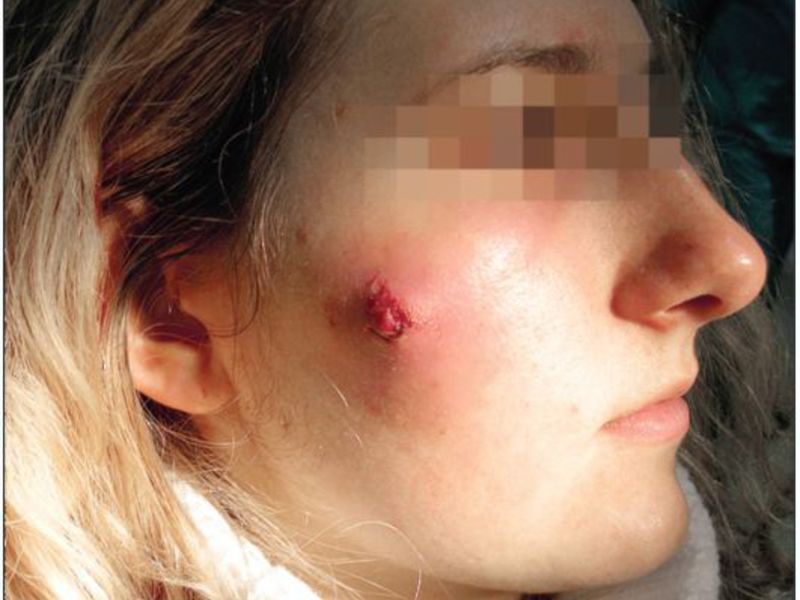
Кожный абсцесс поражает кожный покровы в любой части тела и представляет собой полость, заполненную гнойными выделениями. Данный вид наиболее опасен, при возникновении в области носогубного треугольника, так как может повлечь за собой обострения. Причины возникновения кожных абсцессов – бактерии, попадающие в кожу через ушибы, раны.
Клиника заболевания:
- Покраснение;
- Наличие припухлости;
- Болезненные ощущения.
Кожный абсцесс поражает кожные покровы в любой части тела и представляет собой полость, заполненную гнойными выделениями
На позднюю стадию возможно: повышение температуры, слабость, отсутствие аппетита, тошнота. Вскрывшийся самопроизвольно гнойник необходимо полностью опорожнить и в срочном порядке обработать антисептиками для того, чтобы гной не распространился дальше. Лечится абсцесс коже так же, как и предыдущие виды с помощью антибактериальной терапии, в сложных случаях – путем хирургического вскрытия гнойника.
Абсцесс заглоточный возникает в результате травмирования полости глотки, проявляется интенсивной болью в гортани.
Диагностика проводится путем фарингоскопии, бак посева мазка из зева, ПЦР-диагностики, RPR-теста. В большинстве случаев, лечится дренирование или хирургическим вмешательством. Профилактика абсцессов любых участков кожи (на шее, пятке, спине, грудной клетки и т.д) не требует больших усилий. Как в математике, из одной формулы выводится другая, так же и в жизни, любая болезнь является следствием. Причиной появления абсцесса чаще всего является не соблюдение гигиены в любых обстоятельствах.
Можно сделать вывод, что для профилактики, необходимо соблюдать гигиену (обработка ран и ушибов сразу после получения), соблюдение правил выполнения диагностики и лечебных процедур.
источник
Несмотря на постоянное обновление арсенала антибиотиков, абсцесс легкого — картина не столь редкая в пульмонологии. Чем может быть вызвано образование абсцесса легкого, его патогенез, причины, способствующие заболеванию — в нашей статье.
Абсцесс легкого — тяжелое гнойно-некротическое заболевание, довольно часто встречающееся в наше время. Несмотря на постоянное обновление арсенала антибиотиков, эта болезнь остается актуальной проблемой современной пульмонологии.
Установить, чем вызван абсцесс легкого, распознать его этиологию, бывает крайне сложно. Несомненно одно, вне зависимости от причин возникновения, он является результатом жизнедеятельности микроорганизмов, чаще гемолитического и золотистого стафилококка, клебсиеллы, кишечной палочки или протея. Нередко здесь оседают анаэробные микробы, которым бескислородная изоляция внутри абсцесса не мешает рисовать в легких страшные картинки болезни.
И острые, и хронические абсцессы легких имеют общую этиологию. Хронический гнойник — это лишь результат затянувшегося острого воспаления, вызванного теми же, что и раньше, микробами.
Чаще всего образованию абсцесса легких предшествует картина очаговой пневмонии, поддерживаемая интоксикацией, общим переутомлением, стрессом, нарушением работы нервной системы. Коллапс паренхимы легких приводит к снижению местного иммунитета, проникновению патогенных микробов в ткани и их гнойному расплавлению.
Абсцесс легкого — картинка, нарисованная некрозом легочной ткани. При высокой резистентности организма, то есть способности противостоять болезни, разрушенные ткани тщательно изолируются от здоровых с помощью пиогеннной капсулы. Формируется гнойник, чаще один, но в некоторых случаях сегмент легкого оказывается буквально нафаршированным такими образованиями. Ткани легкого, окружающие абсцесс, тоже вовлекаются в патологический процесс, но здесь воспаление протекает без столь разрушительных последствий.
Если абсцесс легкого развивается на фоне инфаркта легкого, ведущую роль играет нарушение кровообращения, инфекция присоединяется позже, спускаясь к месту катастрофы по бронхиальному дереву.
Таким образом, в патогенезе острого абсцесса легкого играют роль различные факторы, и вне зависимости от
Абсцесс легкого — картинка, нарисованная некрозом легочной ткани. При высокой резистентности организма, то есть способности противостоять болезни, разрушенные ткани тщательно изолируются от здоровых с помощью пиогеннной капсулы. Формируется гнойник, чаще один, но в некоторых случаях сегмент легкого оказывается буквально нафаршированным такими образованиями. Ткани легкого, окружающие абсцесс, тоже вовлекаются в патологический процесс, но здесь воспаление протекает без столь разрушительных последствий.
Если абсцесс легкого развивается на фоне инфаркта легкого, ведущую роль играет нарушение кровообращения, инфекция присоединяется позже, спускаясь к месту катастрофы по бронхиальному дереву.
Таким образом, в патогенезе острого абсцесса легкого играют роль различные факторы, и вне зависимости от преобладающего, впоследствии присоединяются остальные.
В зависимости от путей проникновения микробов в ткани легкого, а также причин, приводящих к воспалению, абсцессы легких классифицируют:
- Бронхогенные абсцессы легких, в этиологии которых предполагают участие бронхов (60-80%).
- Гематогенно-эмболические, возникающие в результате занесения микробов в легкие из других отдаленных очагов воспаления, а так же при закупорке легочных сосудов, нарушении легочного кровообращения и развитии инфаркта легкого (1,5-9%).
- Травматические абсцессы, развивающиеся при травмах легких и проникающих ранениях.(1,1%).
В зависимости от преобладающего механизма возникновения, бронхогенные абсцессы легких классифицируются:
- Аспирационные абсцессы — самые частые, при которых микробы спускаются в легкие по бронхам из вышележащих отделов дыхательных путей. Этот механизм задействован при вдыхании инородных тел из ротовой полости, глотки, носоглотки, гортани, бронхов. После попадания в легкие, при отсутствии продуктивного кашля, инфицированный материал фиксируется в бронхиолах, вызывая снижение их вентиляции и создавая тем самым благоприятные условия для развития микробов и воспаления. Примером является абсцесс легкого, картинки которого разворачиваются на фоне бронхогенной пневмонии.
- Обтурационные абсцессы легких, в патогенезе которых основное значение имеет закупорка бронха инородным телом, опухолью или резкое и стойкое сужение бронха, сопровождающееся нарушением процессов самоочищения бронхиального дерева и создающее условия для активизации местной патогенной флоры (до 1%).
Итак, при аспирации микробов и закупорке бронхов инфицированным материалом возникает бронхогенный абсцесс легкого, но какие причины мешают легким освобождаться от инородных тел? Фиксации патогенного материала в легких способствует отсутствие продуктивного кашля на фоне снижения кашлевого рефлекса.
- Заторможенное сознание при алкогольном опьянении. Абсцессы легких чаще всего сочетаются с алкоголизмом.
- Снижение кашлевого рефлекса при заболеваниях центральной нервной системы, травмах черепа, коме, инсульте.
- Возможно развитие абсцесса легкого по причине длительной иммобилизации, при долгосрочном постельном режиме, ограничении подвижности грудной клетки, старческой дряхлости.
Благоприятный фон для образования абсцесса создают хронические заболевания органов дыхания, вызывающие нарушение бронхолегочной вентиляции и поддерживающие существование инфекции, к примеру, бронхиальная астма, эмфизема, пневмосклероз, хронический бронхит. Часто абсцесс легкого развивается по причине и на фоне нарушения кровообращения в легких на фоне пороков сердца, болезней крови, сахарного диабета, атеросклероза.
источник
Воспаление ткани легкого, в результате которого происходит отмирание клеток и образуются гнойные некротические полости, называют абсцесс легкого: только правильная диагностика и адекватное последующее лечение недуга может спасти пациенту жизнь. Возбудителями такого заболевания зачастую выступают вредоносные анаэробные и другие бактерии, но развитие болезни также возможно вследствие травмы (ушиб, ранение), аспирации бронхов (инородное тело, рвотные массы либо опухоль) либо на фоне недолеченного заболевания (пневмония, туберкулез).
После попадания возбудителя в воздухоносные пути может начаться процесс воспаления ткани и отмирания клеток на определенных участках органа (абсцесс легких). Вредоносная бактерия часто переносится в бронхи из других органов или систем организма (основной очаг создают пародонтоз, тонзиллит, гингивит). Иногда причиной образования некротических полостей может стать сепсис. Особенности течения:
- Период формирования =напрямую зависит от причины и иммунитета организма. В среднем он продолжается от 3 дней до 3 недель.
- Следующий этап – вскрытие полости с гноем и отток мокроты через бронхи.
У этого заболевания есть несколько вариантов течения, поэтому нужно тщательно следить за состоянием здоровья во время лечения и изменениями симптоматики:
- при легком течении клинические признаки болезни выражены слабо, нет резких перепадов температуры или сильного кашля (благоприятное течение);
- при среднетяжелом течении заболевания симптомы выражены умеренно;
- при тяжелом течении все симптомы выражены резко, возможно появление осложнений недуга.
Ткани в начальной стадии воспаляются в пределах одного участка, происходит инфильтрация этой зоны. В результате распространения гноя от центра к периферическим участкам возникает полость (гнойник). После прорыва мокрота выводится из организма через бронхи. Постепенно воспаленный участок заполняется грануляционной тканью и возникает зона пневмосклероза. При формировании полости с фиброзными стенками у гнойного процесса есть возможность поддерживаться самостоятельно длительный период.
В период образования и прорыва нагноения симптомы заболевания существенно отличаются, зачастую после прорыва самочувствие пациента заметно улучшается, как это описано в таблице:
Проявления недуга во время формирования
Симптомы абсцесса легкого после прорыва гнойной полости
- резкое повышение температуры тела до 40°C;
- озноб, сильное потоотделение;
- одышка, сухой непродуктивный кашель;
- болезненные ощущения в грудине (зачастую более сильные со стороны пораженного участка);
- тахикардия;
- ослабленное дыхание;
- влажные хрипы;
- отсутствие аппетита, слабость, головная боль.
- продуктивный глубокий кашель с большим количеством гнойной мокроты (до 1 л);
- выделенная мокрота имеет резкий неприятный запах, зачастую темного цвета;
- спад температуры тела;
- бронхиальное дыхание, влажные хрипы;
- общее улучшение состояния организма пациента.
Абсцесс участка легкого в острой форме на начальном этапе проявляется сразу несколькими симптомами. При благоприятном течении весь период от начала заболевания до выздоровления длится не более 6 недель, при правильном дренаже из органа выводится вся мокрота, а на месте полости остается лишь тонкостенная киста небольшого размера. После прорыва гнойника состояние больного сразу улучшается. В 80% случаев такая форма заболевания характеризуется одиночным гнойником. Зачастую встречается абсцесс правого легкого у мужчин в возрасте от 30 до 50 лет.
Если абсцесс легких не вылечивается в течение 2 месяцев, он переходит в хроническую форму. Эта форма характеризуется цикличным чередованием периодов ремиссии и обострений. Во время активизации гнойного процесса появляется лихорадка, увеличивается количество гнойной мокроты. Длительность каждого периода зависит от способности бронхов дренировать и опорожнять полость абсцесса легкого. В период ремиссии больной может жаловаться на:
- приступы лающего кашля;
- увеличение выделения мокроты при смене позы тела;
- утомляемость, слабость.
Зачастую у перехода заболевания в хроническую форму есть причины, связанные с индивидуальными особенностями течения болезни у пациента или ошибками в назначении лечения врачом:
- гнойные полости более 6 см в диаметре;
- секвестры в гнойнике;
- нет условий для хорошего дренирования мокроты, размещение области в нижней доле органа;
- недостаточный иммунитет;
- неправильно (или поздно) назначенная терапия антибактериальными препаратами;
- недостаточность терапевтических процедур для улучшения дренирования;
- недостаток общеукрепляющих препаратов для организма пациента.
Врачи часто говорят, что первый признак заболевания можно обнаружить в плевательнице. И это правда, ведь после прорыва через дыхательные пути выделяется много (до 1 литра) специфической мокроты. Эти выделения после длительного стояния состоят из трех слоев жидкости – желтая слизь, гной и водянистый слой (нижний слой более плотный и густой). Эта мокрота имеет резкий гнилостный запах, поэтому пациенту предоставляют отдельную палату. Иногда к гнойным выделениям примешивается небольшое количество крови.
Появление гноя в тканях и последующее разложение легких чаще связано с лишением участков органа воздуха. Факторов для такого процесса много. Абсцесс участка легкого может развиться вследствие попадания в органы дыхания вредоносных микроорганизмов (бронхогенный способ). Если в других органах тела есть очаги инфекции, она может достигнуть дыхательной системы через гематогенный путь заражения (с кровотоком). Часто абсцесс легких может начаться вследствие перенесенной травмы или закупорки органов дыхания инородными предметами.
Вероятность развития очень высока у людей, имеющих вредные привычки и не долеченные заболевания (группа риска):
- алкоголизм, курение, прием наркотических веществ;
- новообразования;
- сахарный диабет;
- синусит, отит;
- пародонтоз;
- нарушения работы желудочно-кишечного тракта в результате проведения операций (грудная и брюшная полость);
- иммунодефицит;
- эпилепсия.
Острая или хроническая форма абсцессов легких у детей встречается намного реже, чем у взрослых. Зачастую они возникают вследствие попадания возбудителя бактериальной или грибковой этиологии в организм ребенка. Клиническая картина и причины появления гнойных воспалений у маленького пациента практически ничем не отличается от этиологии недуга у взрослых. У детей к общим симптомам часто присоединяется рвота или понос. Гнойные образования зачастую не сливаются в гнойник, происходит поражение ткани небольшими очагами (пятнами).
Абсцесс участка легкого может считаться первичным (если недуг возник вследствие поражения паренхимы) и вторичным (если воспалительный процесс начался в результате другой болезни). Различают разные виды недуга в зависимости от типа возбудителя и образа заражения. Кроме того, в классификации заболевания в зависимости от локализации различают центральный (расположен ближе к середине органа) и периферический (размещен у краев легкого) абсцессы. При этом гнойники:
- могут быть единичными или множественными;
- располагаться в одном или в обоих парных дыхательных органах.
При появлении первых признаков заболевания необходимо проконсультироваться с врачом-пульмонологом. Он назначит все необходимые анализы и исследования, с помощью которых можно диагностировать степень поражения тканей, общую реакцию организма на недуг и выбрать подходящую схему лечения. Очень внимательно нужно отнестись к симптомам, если в анамнезе есть хронические заболевания дыхательных путей или другие предрасполагающие факторы. В случае обнаружения гнойных воспалений других органов возрастает вероятность поражения дыхательной системы.
Для получения четкой клинической картины необходимо провести ряд анализов и исследований:
- общий анализ крови, особое внимание уделяют количеству лейкоцитов;
- биохимический анализ крови;
- анализ мокрот, выявление возбудителей и выяснение их чувствительности на действие лекарств (антибиотиков);
- рентгенологическое исследование грудной клетки (локализация очага);
- компьютерная томография (более детальная диагностика гнойника);
- фибробронхоскопия (для того чтобы определить состояние тканей дыхательных путей).
При выборе схемы лечения абсцесса легкого необходимо соблюдать комплексный подход. В большинстве случаев можно обойтись консервативными способами лечения, при которых врачом назначаются большие дозы антибиотиков широкого спектра действия, общеукрепляющая терапия. Пациента необходимо госпитализировать и сразу начинать терапию. Очень важно чтобы больной организм получал качественное (преимущественно белковое с необходимым количеством витаминов) питание и имел постоянный доступ к свежему, насыщенному кислородом воздуху.
Консервативная методика лечения – это комплекс гигиенических процедур (дренаж, массаж, гимнастика) и лекарственных средств, направленных на облегчение состояния больного:
- антибиотики (широкого спектра действия, перед назначением проводят анализы на чувствительность);
- антисептические средства;
- муколитики (для разжижения гнойной мокроты);
- отхаркивающие препараты;
- лекарства для снятия интоксикации;
- ингаляции с кислородом;
- средства, направленные на стимулирование иммунной системы организма (иммуностимуляторы).
Если испробованные методики консервативного лечения не дают результата и продолжается прогрессирование воспаления, врачи рекомендуют удаление патологических полостей. Хирургическое вмешательство требуется в случаях, если лечение не дает результата в течение 2-3 месяцев, при легочном кровотечении или большом размере гнойной полости. Если при активном инфекционном процессе количество очагов увеличивается, развивается гангрена или возможен деструктивный распад легкого врачи рекомендуют пункцию или удаление пораженного легкого.
Зачастую осложнения абсцесса легкого происходят вследствие несвоевременного или некачественного лечения. Очень важно начинать проводить лечебные мероприятия (прием антибактериальных препаратов и другие способы терапии) при обнаружении первых признаков, характерных для этого заболевания. Нужно постараться не допустить перехода недуга в хроническую форму, ведь он тогда хуже поддается лечению. Абсцесс тканей легкого может вызвать осложнения, которые способны привести к летальному исходу.
Если не обратиться к врачу с первыми признаками заболевания, уровень риска развития таких последствий от абсцесса легкого резко увеличивается. Отмечаются:
- недостаточное количество кислорода в дыхательной системе;
- пневмоторакс (прорыв гноя в плевральную полость), плеврит;
- открытие легочного кровотечения;
- образование опухоли;
- распространение инфекции на другие органы и системы организма;
- эмфизема;
- деформация бронхов.
В большинстве случаев при адекватном лечении исход благоприятный, через полтора-два месяца происходит процесс рассасывания инфильтрата вокруг гнойника и полость восстанавливается. Главный способ уберечься от этого процесса – постепенный переход на здоровый образ жизни. Необходимо отказаться от вредных привычек, жирной и вредной пищи. Регулярное медицинское обследование поможет выявить практически любые негативные процессы в организме и позволит вовремя заняться их устранением, не допуская перехода в хроническую форму.
источник
Абсцесс — гнойный воспалительный процесс на коже. Определить, как он выглядит, не сложно: он сопровождается образованием полости с гнойным скоплением, вызванный локальной инфекцией в острой или хронической форме. Появляется он либо самостоятельно, либо после травм или осложнений. В этом материале мы расскажем о видах и формах абсцесса, определим симптоматику, расскажем о том, как его диагностировать и лечить.
Чаще причинами абсцесса являются бактерии и вирусы, попадающие в организм через пораженную кожу или слизистую. Беспричинно абсцесс может образоваться во внутренних органах, поскольку в человеческом организме в пассивной форме существуют разные микроорганизмы. Когда из-за негативных обстоятельств ослабляется иммунитет, происходит активизация бактерий с вирусами, их размножение и последующий вред здоровью.
В каком-то смысле абсцесс играет роль защитника организма от заражения инфекциями. Он скапливает инфекцию на определенном участке кожи, защищая еще не пораженные ткани от воспаления, в результате этого образуется нарыв.
Факторы, способствующие развитию:
- травмирование кожи при работе с землей, химическими веществами;
- перегрев кожи;
- переохлаждение;
- длительное нахождение в воде;
- несоблюдение правил личной гигиены;
- первичные и вторичные иммунодефициты;
- несбалансированное питание;
- нарушение работы эндокринных желез.
По особенностям течения выделяют натечную, горячую и холодную форму болезни.
Натечное течение абсцесса — образование абсцесса не ведёт к развитию воспаления в острой стадии. Гнойное скопление происходит долгое время (обычно несколько месяцев). Свое развитие получает при туберкулезе.
Горячее (острое) развитие абсцесса — протекает с ухудшением общего состояния и воспалительным процессом.
Холодный абсцесс сопровождается отсутствием таких признаков, как повышенная температура, болевые ощущения, покраснение. Свое развитие получает при актиномикозе и туберкулезе.
По локализации выделяют следующие формы:
- заглоточный;
- поджелудочной железы;
- печени (встречается этот абсцесс после операции);
- зуба (парадонтальный);
- ягодицы;
- мошонки;
- абсцесс Броди;
- легкого;
- фурункула;
- брюшной полости;
- десны;
- мягких тканей;
- окологлоточный;
- поддиафрагмальный;
- головного мозга;
- кишечника;
Абсцесс разделяют на две категории: по месту и по длительности течения (острый и хронический).
Классификация по месторасположению области:
- Паратонзиллярный абсцесс — локализуется у небной миндалины. Образуется после осложнения флегмонозной ангины.
- Постинъекционный абсцесс — образуется из-за осложнения после введения лекарственных средств путем внутривенного или внутримышечного укола.
- Абсцесс бартолиновой железы — болезнь, при которой происходит воспалительный процесс большой железы в преддверии влагалища.
- Абсцесс горла (Ретрофарингеальный) — нагноение лимфоузлов и клетчатки заглототочном пространстве.
- Заглоточный абсцесс — гнойный воспалительный процесс в заглоточном пространстве — между задней стенкой глотки и позвоночника, а сбоку ограничена артериями. Является последствием перенесенной инфекции или воспаления. Может возникнуть при травме, ангине, эндоскопических процедур. Часто встречается данный абсцесс у детей.
- Пародонтальный абсцесс — гнойное воспаление, образующееся на десне из-за инфекции.
- Поддиафрагмальный абсцесс — гнойная аккумуляция, расположенная под диафрагмой.
- Тубоовариальный абсцесс — заболевание гнойного и инфекционного характера органов малого таза.
- Абсцесс после укола – см. Постинъекционный абсцесс.
Определить абсцесс можно по возникновению небольшого узла на коже, окруженного покраснением. Спустя определенный период (от двух суток до двух недель) на этом месте образуется капсула с гнойным содержанием.
Этот абсцесс виден невооруженным глазом, поскольку он находится в мышце или в клетчатке под кожным покровом.
Сложнее диагностике поддается абсцесс, образующийся во внутренних органах, тем не менее для успешного лечения обследование обязательно.
Существуют следующие симптомы абсцесса:
- ощущение слабости;
- отсутствие аппетита;
- отеки, опухлости;
- ощущение слабости;
- высокую температуру;
- покраснения на коже;
- болезненные ощущения на месте воспалительного процесса.
При обнаружении симптомов следует как можно скорее обратиться ко врачу. Нельзя пытаться вскрыть абсцесс своими усилиями, поскольку велика вероятность заработать осложнения.
При вскрытии абсцесса за опорожнившейся полостью необходим правильный уход, после чего начинается рубцевание. Если опорожнения не произошло, то воспаление станет хроническим.
Не допускайте прорыва заболевания в закрытые полости, иначе это приведет к образованию гнойных процессов: плеврит, менингит, перикардит и другие.
Внутренний абсцесс очень тяжело поддается диагностике, в то время как внешний (поверхностный) любой специалист обнаружит легко. Для его диагностирования назначают ультразвуковое исследование, компьютерную или магнитно-резонансную томографию, общий анализ крови или пункцию (после неё полученный материал отправляют в лабораторию для выявления возбудителя болезни и реакции на антибиотики).
Первым делом происходит диагностика, после диагностирования специалист назначает операцию абсцесса. Хирург проводит вскрытие абсцесса, его опорожнение и дренирование. Амбулаторно вскрытие проводят в том случае, если он находится на поверхности кожи. После этой процедуры назначают необходимую диету, основанную на витаминах, антибиотики и проводят дезинтоксикационное лечение.
При внутреннем абсцессе и поражении внутренний органов назначают экстренную госпитализацию. С помощью пункции лечат абсцесс печени и легкого с извлечением гнойного содержимого и вводом в полость антибиотиков и лекарственных средств с пищеварительными ферментами в составе. Антибиотик при абсцессе легких тканей включает в себя лекарственные средства группы макролидов. При получении антибиотикограммы делают коррекцию лечебного процесса, исходя из чувствительности возбудителя. При отсутствии результата консервативной терапии при абсцессе легкого происходит хирургическое удаление пораженной области.
Антибиотики при абсцессе назначаются после диагностирования и определения инфекционного возбудителя.
Абсцесс головного мозга лечится с помощью хирургического вмешательства, в противном случае заболевание приведет к смещению структуры головного мозга и смерти пациента. Нахождение абсцесса в стволе мозга или подкорке является противопоказанием к его резекции (удалении). В этой ситуации проводят пункцию с последующим удалением гноя и промыванием антисептиком. При неоднократном промывании катетер остаётся на определенный период.
Лечение абсцесса брюшной полости поддается только хирургическому вмешательству.
Народные методы лечения эффективны лишь при легких формах заболевания. Хотя нельзя однозначно сказать, например, поможет ли пластырь тейп при абсцессе. Поэтому прежде понять, как лечить абсцесс в домашних условиях самостоятельно, следует проконсультироваться у враче-специалиста, обычно дерматолога или хирурга.
Сок алоэ. Сок из листьев алоэ обладает антибактериальными свойствами, способствует заживлению раны. Кашицу из листьев или марлю, вымоченную в соке алоэ, накладывают на пораженный участок на ночь под повязку. Процедуру проводят до отторжения некротических масс и заживления пораженных тканей.
Репчатый лук. Наложение запеченной луковицы на ночь под повязку ускоряет созревание и прорыв абсцесса.
Мед, спирт 96% и мазь от абсцесса (Вишневского) смешивают в равных пропорциях. Полученную смесь накладывают на воспаленное место на ночь. Процедура позволяет ускорить рассасывание абсцесса.
Ржаной хлеб. Хлеб распаривают, накладывают на место повреждения, сверху прикрывают капустными листьями и оставляют на сутки.
При затягивании процесса диагностики абсцесса и последующего лечения велик риск получить тяжелое осложнение:
- нарушение функциональности жизненно важных органов;
- неврит;
- менингит;
- истощение;
- бактериемия;
- размножение инфекции по организму;
- прорыв абсцесса;
- переход абсцесса в хроническую стадию;
- угрожающие жизни кровотечения, образующиеся из-за разрушения целостности стенки сосуда.
Прогноз лечения абсцесса зависит от разных факторов:
- месторасположение абсцесса;
- своевременность терапии;
- правильность терапии.
В большинстве абсцесс подкожной клетчатки поддается успешному лечению и восстановлению. А вот прогнозы при абсцессе головного мозга плохие. У половины пациентов наблюдается потеря трудоспособности, а в 10% лечение заканчивается смертью.
В профилактику абсцесса входит правильная гигиена, повышение иммунитета, своевременная обработка ссадин и ран, использование противогнилостных препаратов (антисептики) и ряд мероприятий для предупреждения нагноения (асептики) во время медицинских вмешательств.
источник
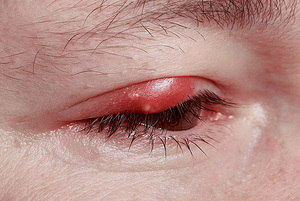
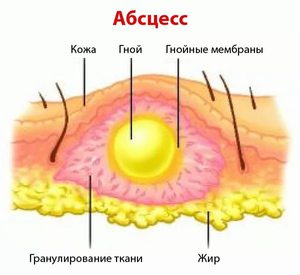
Возбудителями заболевания являются разные патогенные бактерии, которые попадают в организм. Причинами могут являться:
- травматическое повреждение тканей внутренних органов, слизистых оболочек или кожного покрова;
- попадание гноеродных патогенных организмов во время несоблюдения правил антисептики и асептики при врачебных манипуляциях;
- не в полном объеме или несвоевременно выполненное лечение воспалительного заболевания (к примеру, пневмонии или ангины).
Как правило, возбудителем гнойных процессов, которые приводят к нарыву, является смешанная микрофлора, когда преобладают стафилококки и стрептококки, куда могут присоединяться легионелла (анаэробы), кишечная палочка, клостридии, бактероиды, токсоплазма, микоплазма, менингококки или простейшие грибки (аспергиллус, кандида). В некоторых случаях, вследствие жизнедеятельности возбудителей развивается абсцесс, который отличается атипичным прохождением.
Глубина и площадь процесса воспаления зависит от локализации и размера гнойника. На характер гноя, который образуется в защитной капсуле (консистенция, цвет, запах) влияет разновидность инфекционного возбудителя. Клинические общие признаки нарывов типичны для всех воспалительных гнойных процессов:
-
слабость;
- увеличение температуры тела (от высокой до субфебрильной – в тяжелых случаях до 40 градусов);
- анализ крови показывает увеличение СОЭ и лейкоцитоз (уровень их выраженности обусловлен тяжестью воспалительного процесса);
- снижение аппетита;
- головная боль.
С учетом локализации может быть несколько видов абсцессов, и у каждого существуют свои признаки.
Как правило, выражается скоплением гноя на небольшом участке, без общих или местных проявлений воспаления (покраснение кожи, боль, высокая температура тела), что свойственно обычному абсцессу. Обычно данный вид гнойников чаще всего наблюдается во время костно-суставного туберкулеза или актиномикоза.
Это скопление под диафрагмой гнойной жидкости. Появляется в органах брюшной полости как осложнение острых процессов воспаления (аппендицит, холецистит, прободная язва желудка или кишечника, панкреатит) либо травм органов полости брюха, которые сопровождаются перитонитом.
Воспалительный процесс, который локализуется в околоминдаликовой клетчатке. Как правило, он случается в результате осложнения стрептококкового фарингита или ангины. В этом случае располагающим фактором является табакокурение. Его характерные симптомы:
-
лихорадка;
- местное покраснение;
- при глотании – боль в горле;
- увеличение в размерах воспаленного участка;
- изо рта выходит неприятный запах;
- увеличение лимфоузлов;
- в редких случаях тризм.
Осложнения заболевания:
- некроз тканей;
- ангина Людвига;
- медиастинит;
- инфекционно-токсический шок;
- появление сепсиса.
Появляется вследствие нагноения клетчатки лимфатических узлов и заглоточного пространства. Болезнетворные организмы попадают в эту часть из носовой полости, носоглотки, слуховой трубы и среднего уха по лимфатическим путям. Данный вид заболевания может быть осложнением скарлатины, гриппа, кори, а также появится при ранениях слизистой глотки инородным предметом или твердой пищей.
- поперхивание;
- резкая боль во время глотания;
- нарушение дыхания носом;
- появление гнусавости;
- попадание в нос пищи.
Когда гной переходит на нижние отделы глотки, то может появиться одышка, которая сопровождается хрипением. Зачастую наблюдается припухлость возле переднего края грудинно-ключично-сосцевидной мышцы.
Основными осложнениями абсцесса являются: острая отечность входа в гортань либо прорыв абсцесса с удушьем (по причине прохождения гноя в гортань), гной может проходить в полость груди и вызвать гнойный медиастинит или передавливание трахеи.
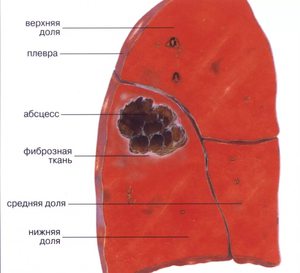
Множественные очаги вероятны во время инфицирования с потоком крови, что, как правило, случается у инъекционных наркоманов. Признаки острого абсцесса отличаются такими симптомами:
- кашель (основной признак);
- повышенная температура, которую невозможно сбить при помощи жаропонижающих препаратов;
- выраженная интоксикация;
- озноб;
- тошнота.
Кашель навязчивый до дренирования полости, возможны прожилки крови, отделяемая гнойная скудная и мокрота. С кашлем выделяется после дренирования гнойная обильная мокрота с неприятным запахом, которая может быть с примесью небольшого количества крови.
Если не лечить острый абсцесс на протяжении двух месяцев, то он характеризуется субфебрилитетом, истощением организма, утомляемостью. Признаки наличия абсцесса легкого заметно отличаются с учетом того, дренирована ли полость или нет. Помимо этого, важна и продолжительность течения болезни.
Данный абсцесс может проявиться такими осложнениями: прорыв гноя в плевральную полость, заполнение его и появление тяжелого воспалительного процесса – эмпиемы плевры. В данном случае прогноз болезни ухудшается.
Когда абсцесс легких появился около крупного сосуда, то вероятно разрушение его стенки и возникновение кровотечения, которое может быть опасно для жизни.
В случае, когда гной переходит по легким после дренирования полости, может появиться тяжелая пневмония, результатом которой является респираторный дистресс-синдром, который приводит к летальному исходу.
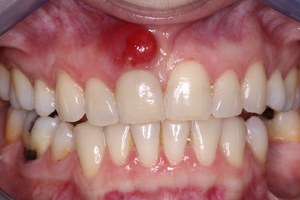
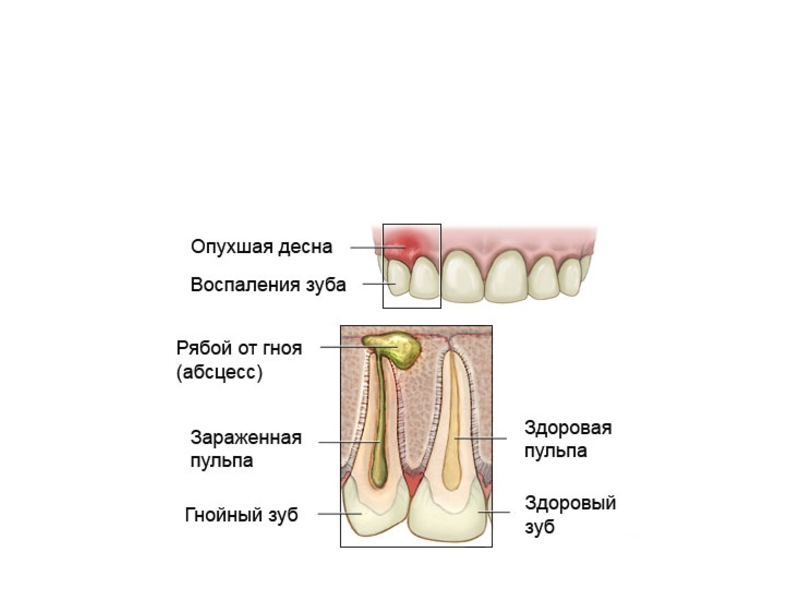
При надавливании на нее, можно из-под десневого края увидеть выделение гнойного содержимого. Хронический же абсцесс выражается свищевым ходом около проекции корня зуба. Периодически из десны выходит гнойный экссудат. Как правило, данный вид нагноения проходит без симптомов. При осмотре видны открытый свищевой ход, гиперемия десны и отечность.
Данное заболевание локализуется между зубом и десной или возле корня зуба. Причиной этого абсцесса может являться травма зуба, гингивит или запущенный кариес. От зубного корня воспалительный процесс может перейти на костную ткань. Проявлениями заболевания являются: увеличение шейных лимфатических узлов, пульсирующая сильная боль, отечность участка челюсти, увеличение температуры.
При установлении этого диагноза необходима срочная помощь стоматолога, которая заключается в ликвидации очага воспаления. Стараются по возможности сохранить зуб, не допустив осложнения. Естественно, на запущенных этапах зуб удаляют. Прописываются обезболивающие препараты и антибиотики. Посещение стоматолога и соблюдение гигиены ротовой полости исключают риск появления болезни.
Данное заболевание может быть ложным и истинным. Истинное заболевание появляется чаще всего из-за гонококков, в результате гнойного расплавления окружающей клетчатки непосредственно железы и ее тканей. Ложный же абсцесс появляется при образовании кисты или воспалении протока бартолиновой железы. Данное заболевание отличается выраженной болью, которая усиливается в сидячем положении, при дефекации, ходьбе. Обезболивающие средства приносят только временное облегчение.
Диагностирование признаков абсцесса, помимо лабораторного обследования крови и тщательного сбора анамнеза, также подразумевает:
- компьютерную томографию и рентгенографию (при гнойнике в легких);
- диагностическую пункцию и фарингоскопию (при заглоточном абсцессе);
- компьютерную томографию и УЗИ во время подозрения на абсцесс печени.
Помимо этого, необходимо исследовать на микрофлору гнойное содержимое, чтобы выявить чувствительность к лекарственным средствам и выбрать необходимые антибиотики.
Порядок действий следующий:
-
Вскрытие абсцесса.
- Дренаж полости, чтобы организовать постоянный выход гнойного содержимого.
- Терапия антибиотиками. Антибиотики прописываются с учетом от тяжести прохождения заболевания, локализации абсцесса и чувствительности микроорганизмов к препаратам. Не редко прибегают к комбинированному лечению. К примеру, лечение абсцесса, который развился в легком, подразумевает введение доз антибиотиков, существенно превышающих обычные терапевтические нормы.
- Дезинтоксикационная терапия.
- Использование обезболивающих средств.
- Удаление абсцесса с помощью хирургического вмешательства. Надо знать, что, например, нагноение печени оперируется в редких случаях, но вот операция во время абсцесса мозга — это основной способ лечения.
Чтобы исключить появление острого нарыва, можно использовать некоторые народные средства:
- Отвар эвкалиптовых листьев. 3 ст. л. на 250 мл воды, принимать теплым по четверти стакана трижды в сутки после приема пищи.
- Настойку эвкалиптовых листьев на 70% спирте в соотношении 1:5 принимать по 20 капель трижды в сутки после приема пищи.
- Отвар полевого хвоща (5 ст. л. на 250 мл воды) пить по 1/3 стакана трижды в сутки через час после приема пищи.
- Отвар соцветий песчаного тмина (4 ст. л. на 250 мл воды) принимать теплым по 1/2 стакана дважды в сутки за 25 минут до приема пищи.
Профилактика гнойников состоит в своевременном лечении любой воспалительной болезни, даже, вроде бы, такой неопасной, как фурункул. Так как при этом вероятно распространение инфекции по лимфатическим путям и кровотоку в иные органы. Затем абсцедирование развивается, преобразуясь в нарыв легких, печени, мозга и т.д.
Очень важно своевременно побороть любые воспалительные болезни внутренних органов, чтобы не допустить хирургического вмешательства. Для предупреждения появления различных нарывов в обязательном порядке необходима профилактика иммунодефицита.
источник
 слабость;
слабость;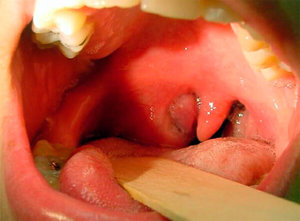 лихорадка;
лихорадка;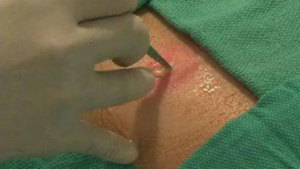 Вскрытие абсцесса.
Вскрытие абсцесса.