Опросите больного с абсцессом легких и выявите жалобына кашель со скудной мокротой слизисто-гнойного характера, озноб, лихорадку, вначале ремитирующую, затем гектическую с большими колебаниями температуры в течение суток, общую слабость, смешанную одышку, иногда боль в грудной клетке (при поверхностном расположении абсцесса), характерные для Iстадии абсцесса до его вскрытия. Выявите жалобы на сильный кашель с отделением большого количества («полным ртом») гнойной мокроты, некоторое уменьшение симптомов интоксикации (лихорадка, озноб и др.), что характерно для IIстадии абсцесса после его вскрытия.
Соберите анамнез у больного с абсцессом легких:развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Возможно развитие абсцесса гематогенным или лимфогенным путем вследствие заноса инфекции в легкие из отдаленного гнойного очага в организме. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, СКВ с преимущественным поражением легких. В развитии абсцесса легких выделяют два периода: начальный (Iстадия) — до вскрытия абсцесса, когда полость, окруженная зоной перифокального воспаления, заполнена гноем и второй период (IIстадия) — после вскрытия, кори имеется воздушная полость (может быть частично заполнена гноем), сообщающаяся с бронхом.
Проведите общий осмотр больного:у больных абсцессом легких определяется febrisremittens, затем febrishectica; наблюдается лицо лихорадящего больного; цианоз; во IIстадии заболевания иногда появляется бледность кожных покровов из-за развития железодефицитной анемии. Может отмечаться истощение больного, вынужденное положение на больном боку, а также симптом «барабанных палочек» и «часовых стекол» (при хроническом абсцессе легких).
Проведите исследование органов дыхания.Для выявления синдрома полости объективными методами должны иметь место следующие данные:
1) полость в легких должна иметь размер не менее 5 см в диаметре;
2) полость должна быть расположена вблизи грудной стенки не глубже 7 см от поверхности;
3) окружающая полость легочная ткань должна быть уплотненной;
4) стенки полости должны быть тонкими;
5) полость должна сообщаться с бронхом и содержать воздух.
• При осмотре грудной клетки выявляется отставание пораженной стороны в акте дыхания.
• При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне при поверхностном расположении абсцесса вследствие вовлечения в воспалительный процесс остальной плевры. Голосовое дрожание в Iстадии абсцесса при его больших размерах и поверхностном расположении ослаблено, а при наличии выраженного, перифокального воспаления может быть усилено, при глубоком расположении — не изменено. После вскрытия абсцесса голосовое дрожание усилено.
• При перкуссии грудной клетки определяется тупой или притупленный звук (до вскрытия абсцесса), тимпанический звук или его разновидности (звук треснувшего горшка, металлический звук) — после вскрытия абсцесса.
• Аускулыпативно в Iстадии абсцесса выслушивается ослабленное везикулярное дыхание (при большом поверхностно расположенном абсцессе), жесткое дыхание (при выраженном перифокальном воспалении)или неизмененное везикулярное дыхание при глубоком расположении абсцесса. После вскрытия абсцесса выслушивается амфорическое (бронхиальное) дыхание, большое количество влажных звонких средне- и крупнопузырчатых хрипов на ограниченном участке. При наличии в полости воздуха и жидкости можно определить шум плеска Гиппократа и шум падающей капли. Бронхофония будет изменяться аналогично голосовому дрожанию.
При лабораторном исследовании:
В крови выявляется нейтрофильный лейкоцитоз 15-25х109 /л со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/час, токсическая зернистость нейтрофилов. Во IIстадии абсцесса при тяжелом течении заболевания развивается железодефицитная анемия (снижение гемоглобина, эритроцитов, цветового показателя, микроцитоз, гипохромия, анизоцитоз, пойкилоцитоз и др.).
Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляется большое количество лейкоцитов, эритроциты, эластические волокна, кристаллы жирных кислот, гематоидина, холестерина, пробки Дитриха.
В анализе мочи может наблюдаться умеренная протеинурия до 0,33 %.
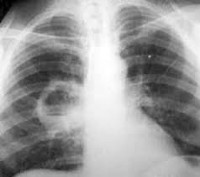
Рентгенологическая картинаабсцесса в первом периоде до его вскрытия ничем не отличается от обычной пневмонии и характеризуется крупноочаговыми затемнениями с неровными краями и нечеткими контурами. Рентгенологическое исследование после опорожнения абсцесса дает картину просветления (нередко с горизонтальным уровнем жидкости), на фоне затемнения (пневмоническая инфильтрация) с нечеткими наружными контурами.
источник
Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.
2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия.
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т.е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много;
- процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости;
- в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее;
- консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких;
- неспецифический характер резистентности организма и скомпрометированный иммунитет;
- в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются;
- наблюдается легочная гипертензия;
- микроциркуляция в органах и тканях нарушается;
- приобретается вторичный иммунодефицит;
- происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель;
- боли в грудной клетке;
- длительное ощущение нехватки воздуха;
- хроническая гнойная интоксикация;
- возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение;
- вторичные бронхоэктазии;
- сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции;
- купирование обострения гнойной деструкции;
- коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
- Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера.
- Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха.
- Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Клиника.. В развитии абсцесса легкого различают два периода: а) первый — период формирования гнойника, пневмонический
В развитии абсцесса легкого различают два периода: а) первый — период формирования гнойника, пневмонический, до вскрытия полости, б) второй — после дренирования полости.
Первый период — длится в среднем 7 — 10 дней. Начало болезни острое, напоминает крупозную пневмонию, т.е. начинается с озноба, высокой лихорадки (при анаэробной легочной инфекции ознобы редки), которая может быть умеренная, а затем гектическая, с потрясающими ознобами и проливными потоми.
Боль в грудной клетке на стороне поражения, усиливающаяся при дыхании. Кашель сухой, надсадный, иногда с малым количеством мокроты, часто с неприятным запахом. При анаэробной инфекции гнилостный запах может ощущаться на некотором расстоянии от больного.
Одышка при минимальной нагрузке.
Общие признаки связаны с интоксикацией: слабость, адинамия, отсутствие аппетита, сердцебиение.
· при осмотре – состояние больного тяжелое. Пораженная сторона грудной клетки отстает в акте дыхания,
· при пальпации — голосовое дрожание ослабленное;
· при перкуссии — притупление или укорочение перкуторного звука;
· при аускультации — дыхание ослабленное, над пораженным участком выслушиваются мелко — и средне-пузырчатые влажные хрипы. Нередко выслушивается шум трения плевры. ССС — тахикардия, АД может снижаться вплоть до коллапса. Отмечается поражение почек — снижается диурез. ЦНС — бред, галлюцинации.
Дополнительные исследования в этот период.
В анализах крови — лейкоцитоз до 15 . 10 9 /л со сдвигом формулы влево, СОЭ ускорено, более 40 мм/час, анемия.
В анализах мочи — умеренная протеинурия.
На рентгенограммах — массивное гомогенное затемнение пораженного отдела легкого.
Второй период — наступает на второй неделе от начала болезни, после прорыва гнойника в бронх. После приступа кашля внезапно больной откашливает большое количество гнойной с неприятным, зловонным запахом мокроты, «полным ртом», до 100 — 500 мл, иногда с примесью небольшого количества крови. Иногда опорожнению гнойника предшествует неприятный запах изо рта. Мокрота по цвету серо-зеленого или зеленого цвета, при стоянии образует три слоя: верхний — пенистый, второй — желтого цвета, серозный, нижний — состоящий из гнойного детрита и обрывков распавшейся легочной ткани. Может быть и двухслойной — серозная жидкость + гной. За сутки мокроты может отходить от 50 мл до 1000 мл. После прорыва гнойника самочувствие больного улучшается: температура тела снижается, уменьшаются боли, одышка, появляется аппетит, уменьшается адинамия.
Объективные данные в этот период. Внешний вид больного — сохраняется вид лихорадящего больного.
· При осмотре грудной клетки — умеренное отставание пораженной стороны;
· при пальпации — над пораженным участком определяется болезненность (симптом Крюкова), голосовое дрожание зависит от локализации процесса — или усилено при периферическом расположении процесса, или не изменено — при глубоком расположении гнойника.
· При перкуссии — над полостью тимпанит при неглубокой локализации.
· При аускультации — дыхание может быть бронховезикулярным, а при крупных полостях (до 6см и более в диаметре) — с амфорическим оттенком при сообщении полости абсцесса с бронхом. На ограниченном участке вокруг полости (или очага воспаления) выслушиваются звонкие влажные хрипы.
ССС — тахикардия уменьшается, АД нормализуется. Нет угрозы анурии.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Шелагуров Л. А. Пропедевтика внутренних болезней. — М., 1975.
Василенко В. X ., Гребенев А. Л. Пропедевтика внутренних болезней. — М., 1989.
Своевременное распознавание скрыто протекающих (при отсутствии явных клинических проявлений) заболеваний легких на основании различных методов обследования необходимо для ранней диагностики и правильного лечения. Использование объективных методов исследования позволяет заподозрить синдром полости на ранних стадиях развития заболевания, провести больному консервативную терапию и обойтись без оперативного лечения.
Научиться выявлять синдром полости в легких (абсцесс легких) на основании данных осмотра, пальпации, перкуссии и аускультации легких. Научиться правильно интерпретировать результаты лабораторных и других дополнительных методов исследования при этом синдроме.
Уметь выявлять синдром полости в легких на основании субъективного и объективного обследования больного (расспрос, пальпация, осмотр, перкуссия, аускультация грудной клетки), уметь трактовать результаты лабораторных данных (анализ крови, мокроты) и рентгенологическую картину при синдроме полости в легких.
Необходимая предварительная теоретическая подготовка
Знания по анатомии и топографии легких (кафедра нормальной и топографической анатомии);
Знания по патологической анатомии — нагноительные заболевания органов дыхания (кафедра патологической анатомии);
Исследование органов дыхания и сердечно-сосудистой системы — осмотр, пальпация, перкуссия, аускультация легких, сердца (кафедра пропедевтики внутренних болезней);
Чтение лабораторных анализов крови, мокроты при абсцессе легких (кафедра пропедевтики внутренних болезней);
Чтение рентгенограмм легких и сердца (кафедра рентгенологии и радиологии).
Назовите причины возникновения синдрома полости в легких.
Дайте определение абсцесса легких.
Назовите периоды развития абсцесса легких.
Жалобы, анамнестические сведения у больного с наличием полости в легких (до вскрытия абсцесса, после вскрытия абсцесса).
Опишите внешний вид больного с абсцессом легких.
Назовите симптомы, выявляемые при осмотре, пальпации, перкуссии и аускультации грудной клетки у больного с наличием синдрома полости в легких (до и после вскрытия абсцесса).
Перечислите лабораторные данные (изменения в анализах крови, мокроты) при абсцессе легких.
Рентгенологическая картина абсцесса легких.
Схема ориентировочной основы действия
Опросите больного с абсцессом легких и выявите жалобы на кашель со скудной мокротой слизисто-гнойного характера, озноб, лихорадку, вначале ремитирующую, затем гектическую с большими колебаниями температуры в течение суток, общую слабость, смешанную одышку, иногда боль в грудной клетке (при поверхностном расположении абсцесса), характерные для I стадии абсцесса до его вскрытия. Выявите жалобы на сильный кашель с отделением большого количества («полным ртом») гнойной мокроты, некоторое уменьшение симптомов интоксикации (лихорадка, озноб и др.), что характерно для II стадии абсцесса после его вскрытия.
Соберите анамнез у больного с абсцессом легких: развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Возможно развитие абсцесса гематогенным или лимфогенным путем вследствие заноса инфекции в легкие из отдаленного гнойного очага в организме. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, СКВ с преимущественным поражением легких. В развитии абсцесса легких выделяют два периода: начальный ( I стадия) — до вскрытия абсцесса, когда полость, окруженная зоной перифокального воспаления, заполнена гноем и второй период ( II стадия) — после вскрытия, кори имеется воздушная полость (может быть частично заполнена гноем), сообщающаяся с бронхом.
Проведите общий осмотр больного: у больных абсцессом легких определяется febris remittens , затем febris hectica ; наблюдается лицо лихорадящего больного; цианоз; во II стадии заболевания иногда появляется бледность кожных покровов из-за развития железодефицитной анемии. Может отмечаться истощение больного, вынужденное положение на больном боку, а также симптом «барабанных палочек» и «часовых стекол» (при хроническом абсцессе легких).
Проведите исследование органов дыхания. Для выявления синдрома полости объективными методами должны иметь место следующие данные:
полость в легких должна иметь размер не менее 5 см в диаметре;
полость должна быть расположена вблизи грудной стенки не глубже 7 см от поверхности;
окружающая полость легочная ткань должна быть уплотненной;
стенки полости должны быть тонкими;
полость должна сообщаться с бронхом и содержать воздух.
При осмотре грудной клетки выявляется отставание пораженной стороны в акте дыхания.
При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне при поверхностном расположении абсцесса вследствие вовлечения в воспалительный процесс остальной плевры. Голосовое дрожание в I стадии абсцесса при его больших размерах и поверхностном расположении ослаблено, а при наличии выраженного, перифокального воспаления может быть усилено, при глубоком расположении — не изменено. После вскрытия абсцесса голосовое дрожание усилено.
При перкуссии грудной клетки определяется тупой или притупленный звук (до вскрытия абсцесса), тимпанический звук или его разновидности (звук треснувшего горшка, металлический звук) — после вскрытия абсцесса.
• Аускулыпативно в I стадии абсцесса выслушивается ослабленное везикулярное дыхание (при большом поверхностно расположенном абсцессе), жесткое дыхание (при выраженном перифокальном воспалении)или неизмененное везикулярное дыхание при глубоком расположении абсцесса. После вскрытия абсцесса выслушивается амфорическое (бронхиальное) дыхание, большое количество влажных звонких средне- и крупнопузырчатых хрипов на ограниченном участке. При наличии в полости воздуха и жидкости можно определить шум плеска Гиппократа и шум падающей капли. Бронхофония будет изменяться аналогично голосовому дрожанию.
При лабораторном исследовании:
В крови выявляется нейтрофильный лейкоцитоз 15-25х109 /л со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/час, токсическая зернистость нейтрофилов. Во II стадии абсцесса при тяжелом течении заболевания развивается железодефицитная анемия (снижение гемоглобина, эритроцитов, цветового показателя, микроцитоз, гипохромия, анизоцитоз, пойкилоцитоз и др.).
Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляется большое количество лейкоцитов, эритроциты, эластические волокна, кристаллы жирных кислот, гематоидина, холестерина, пробки Дитриха.
В анализе мочи может наблюдаться умеренная протеинурия до 0,33 %.
Рентгенологическая картина абсцесса в первом периоде до его вскрытия ничем не отличается от обычной пневмонии и характеризуется крупноочаговыми затемнениями с неровными краями и нечеткими контурами. Рентгенологическое исследование после опорожнения абсцесса дает картину просветления (нередко с горизонтальным уровнем жидкости), на фоне затемнения (пневмоническая инфильтрация) с нечеткими наружными контурами.
Перкутируя грудную клетку больного с помощью слабой перкуссии, врач обнаружил притупление легочного звука. На какой глубине залегает патологический процесс? Какой характер носит патологический фокус?
Используя громкую перкуссию, врач обнаружил участок тимпанического звука в III -ем межреберье справа по среднеключичной линии. О каком патологическом процессе в легких можно думать в данном случае? Какими должны быть размер и глубина залегания данного патологического очага?
При рентгенологическом исследовании грудной клетки врач обнаружил справа под лопаткой полость с горизонтальным уровнем жидкости. Какое дыхание должен услышать врач при условии сообщения этой полости с бронхом?
Слева под лопаткой на ограниченном участке у больного выслушивается бронхиальное дыхание и крупнопузырчатые звучные влажные хрипы. Какие данные получит врач при пальпации и перкуссии грудной клетки? Изменится ли бронхофония? О каком патологическом процессе можно подумать в данном случае?
источник
Абсцесс— это гнойное расплавление легочной ткани с тенденцией к ограничению от здоровой части. Он развивается как осложнение воспалительного процесса в легких.
Этиология и патогенез. Нагноение в легких чаще всего возникает после пневмонии, бронхоэктазии, закупорки бронха опухолью и др. В начале процесса появляется воспалительная инфильтрация легочной ткани, которая не рассасывается, развивается нагноение с образованием ограниченного гнойника (абсцесса). Содержимое гнойника прорывается либо в бронх (чаще), либо в плевральную полость (редко).
Клинические проявления
Жалобы. В течение абсцесса различают два периода — до и после прорыва в бронх. В начале заболевания больные жалуются на боль в боку, сухой кашель, плохое самочувствие. Температура повышается до 40°, причем наблюдаются большие колебания утром и вечером, падение температуры сопровождается проливным потом.
Второй период характеризуется прорывом гнойника в приводящий бронх и выделением большого количества мокроты («полным ртом»). При абсцессе мокрота при стоянии разделяется на несколько слоев, зловонна.
После прорыва мокроты в бронх температура и лейкоцитоз нормализуются, самочувствие больных улучшается, появляется аппетит. Кашель становится продуктивным. После прорыва абсцесса иногда наблюдаются периоды улучшения и ухудшения самочувствия. Ухудшение вызывается закупоркой дренирующего бронха и задержкой гнойного содержимого. В целях облегчения выделения гноя из полости рекомендуют лежать на здоровом боку, при расположении гнойника в верхних долях мокрота лучше отходит при лежании на животе.
Осмотр. Кожные покровы бледные, возможно отставание пораженной половины грудной клетки при дыхании, тахипноэ.
Пальпация. В первый период (до вскрытия абсцесса) – усиление голосового дрожания над очагом.
Перкуссия. В первый период – притупление перкуторного звука над поражением. После вскрытия определяется тимпанит с металлическим оттенком (при большой полости) или коробочный звук (при более мелкой полости).
Аускультация В первый период – ослабленное везикулярное дыхание, усиление бронхофонии, после вскрытия абсцесса в бронх – амфорическое дыхание (при крупной полости).
Лабораторные данные. Отмечается нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево и ускорение СОЭ.
При рентгенографическом исследовании до прорыва абсцесса выявляется участок равномерного затемнения с округлыми контурами и увеличение лимфатических узлов у корня легкого. После прорыва гнойника в бронх определяется овальной формы полость с четкими границами (рис.5), горизонтальным уровнем жидкости и газовым пузырем над ней.
Исходы и осложнения. Абсцесс в большинстве случаев поддается терапевтическому лечению и в течение 4-5 недель заканчивается выздоровлением. Среди осложнений можно отметить плевриты, в том числе гнойные, кровотечения. Серьезным осложнением является и пиопневмоторакс, который возникает в результате прорыва гнойника в полость плевры и сопровождается острой болью в боку, коллапсом, иногда со смертельным исходом.
Рис. 5. Абсцесс правого легкого
Другие причины формирования полости в легком: туберкулез легких (туберкулезная каверна), распад опухоли легкого, кисты легких.
Выберите один или несколько правильных ответов
1. ПЕРКУТОРНЫЙ ЗВУК НАД ГЛАДКОСТЕННОЙ ПОЛОСТЬЮ, БОЛЬШИХ РАЗМЕРОВ, ИМЕЮЩЕЙ СВОБОДНОЕ СООБЩЕНИЕ С БРОНХОМ, ИМЕЕТ СЛЕДУЮЩИЙ ХАРАКТЕР
3) звука треснувшего горшка
2. БОЛЬ В ПРАВОЙ ПОЛОВИНЕ ГРУДНОЙ КЛЕТКИ, УСИЛИ-ВАЮЩАЯСЯ ПРИ ГЛУБОКОМ ВДОХЕ И СОПРОВОЖДАЮЩАЯСЯ СУХИМ КАШЛЕМ НА ВЫСОТЕ ВДОХА. ЭТО
1) воспаление трахеи (трахеит)
2) воспаление плевры (сухой плеврит)
3) поражение межреберных мышц и нервов
4) перенапряжение дыхательных мышц (диафрагмы) при кашле, (мышечные боли)
3. ТИМПАНИЧЕСКИЙ ПЕРКУТОРНЫЙ ЗВУК НАБЛЮДАЕТСЯ ПРИ
1) компрессионном ателектазе
5) полости в легком, сообщающейся с бронхом
4. ОСЛАБЛЕНИЕ ГОЛОСОВОГО ДРОЖАНИЯ ВОЗНИКАЕТ ПРИ
5. ПОСЛОЙНОЕ РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ЛЕГКИХ
6. СКОПЛЕНИЕ ВОЗДУХА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ НАЗЫВАЕТСЯ
7. ПРИ ПНЕВМОТОРАКСЕ ПЕРКУТОРНЫЙ ЗВУК
8. ПОВЫШЕННАЯ ВОЗДУШНОСТЬ ЛЕГКИХ — ЭТО
9. ПРИ МАССИВНОМ ПЛЕВРАЛЬНОМ ВЫПОТЕ ОДНОМОМЕНТНО МОЖЕТ БЫТЬ УДАЛЕНО ЖИДКОСТИ
10. ВНЕЗАПНОЕ ВЫДЕЛЕНИЕ БОЛЬШОГО КОЛИЧЕСТВА ЗЛОВОН-НОЙ МОКРОТЫ ХАРАКТЕРНО ДЛЯ
3) бронхоэктатической болезни
5) обструктивного бронхита
11. КРОВОХАРКАНЬЕ ВОЗМОЖНО ПРИ ЗАБОЛЕВАНИИ ЛЁГКИХ
12. ПРИ СИНДРОМЕ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ ПЕРКУТОРНЫЙ ЗВУК
13. ПРИ СИНДРОМЕ СКОПЛЕНИЯ ЖИДКОСТИ В ПЛЕВРАЛЬНОЙ ПОЛОСТИ ОРГАНЫ СРЕДОСТЕНИЯ
2) смещаются в здоровую сторону
3) смещаются в больную сторону
14. МОКРОТА ПРИ АБСЦЕССЕ ЛЕГКОГО
1) прозрачная, стекловидная
15. БОЛЬНОЙ ПРИ СУХОМ ПЛЕВРИТЕ ЖАЛУЕТСЯ НА
1) лихорадку, боли в грудной клетке при кашле и дыхании, сухой кашель
2) лихорадку, кашель с обильной зловонной мокротой
3) боли в грудной клетке при физической нагрузке
5) одышку и кашель при горизонтальном положении тела
16. ФАКТОР, СПОСОБСТВУЮЩИЙ РАЗВИТИЮ ПЛЕВРИТА
17. РЕНТГЕНОЛОГИЧЕСКИ ПРИ ПЛЕВРИТЕ ВЕРХНИЙ ДУГООБРАЗ-НЫЙ УРОВЕНЬ ЭКССУДАТА НОСИТ НАЗВАНИЕ
18. БРОНХОФОНИЯ ПРИ СИНДРОМЕ ЗАКРЫТОГО ПНЕВМО-ТОРАКСА__________
19. ПЛЕВРАЛЬНАЯ ПУНКЦИЯ ПРОВОДИТСЯ ПО_____ЛИНИИ В _____МЕЖРЕБЕРЬЕ
20. ПЛЕВРАЛЬНЫЙ ВЫПОТ МОЖЕТ БЫТЬ ЭКССУДАТОМ И _______
Дата добавления: 2015-02-13 ; просмотров: 1602 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
001. Везикулярное дыхание выслушивается в) на вдохе и первой трети выдоха
002. При эмфиземе легких дыхание б) везикулярное ослабленное
003. Звонкие влажные хрипы характерны в) для крупозной пневмонии
004. Для крупозной пневмонии в разгар болезни характерен перкуторный звук г) тупой
005. Бронхиальное дыхание выслушивается
г) на протяжении всего вдоха и всего выдоха
006. Амфорическое дыхание наблюдается г) при абсцессе легкого
007. Ослабление голосового дрожания характерно
б) для экссудативного плеврита
008. Усиление голосового дрожания типично
б) для абсцесса легкого в стадии полости
009. Пульс tardus, parvus характерен
г) для стеноза устья аорты
010. Наличие у больного положительного венного пульса характерно
д) для недостаточности трехстворчатого клапана
011. Наиболее вероятная причина
значительного расширения абсолютной тупости сердца
б) дилатация правого желудочка
012. Значительное расширение сердца влево и вниз
наблюдается при дилатации г) левого желудочка
013. Кровохарканье чаще всего наблюдается
б) при митральном стенозе
014. Систолическое дрожание над верхушкой сердца характерно
а) для недостаточности митрального клапана
015. Усиление систолического шума в области нижней трети грудины
в конце форсированного вдоха типично
д) для недостаточности трехстворчатого клапана
016. Для почечной колики характерны д) все перечисленное
017. Односторонние боли в поясничной области характерны
в) для острого пиелонефрита
018. Типичным при асците является в) симптом флюктуации
019. Из данных анализа мочи, произведенного по методу Нечипоренко,
(в пересчете на 1 мл) характерными для гломерулонефрита являются
в) эритроцитов — 7500, лейкоцитов — 4100, гиалиновых цилиндров — 600
020. Альбуминурия и гипопротеинемия в сочетании с цилиндрурией и отеками
характерны а) для острого гломерулонефрита
021. Показанием к эзофагоскопии является все перечисленное, кроме
г) травмы грудной клетки
022. Из указанных заболеваний
относительным противопоказанием к эзофагоскопии является
в) острое воспалительное заболевание
миндалин, глотки, гортани, бронхов
023. Показания к диагностической плановой бронхофиброскопии: д) верно 3, 5 центральные и периферические опухоли легких нагноительные заболевания легких
024. Абсолютным противопоказанием к бронхоскопии является б) инсульт
025. Относительные противопоказания к плановой гастроскопии: д) верно 3, 5воспал заб миндалин, глотки, стенокардия покая
026. Специальной подготовки к гастроскопии требуют больные
б) со стенозом привратника
027. Показанием к плановой гастроскопии является д) все перечисленное
028. Показанием к экстренной гастроскопии не является в) анастомозит
029. При наличии у больного симптомов желудочно-кишечного кровотечения
ему следует произвести в) эзофагогастродуоденоскопию
030. Абсолютными противопоказаниями к колоноскопии являются: б) верно 2, 3 декомпенсир сн. гемофилия
031. Гнилостный, зловонный запах мокроты появляется: г) верно 1, 3, 5 гангрена, абсцесс. бронхоэктазы
032. При абсцессе легкого мокрота имеет
а) густую консистенцию из-за наличия гноя
033. Эластические волокна в мокроте обнаруживаются:
г) верно 1, 3, 5 абсцесс, туберкулез, рак
034. Из перечисленных заболеваний слизисто-кровянистая мокрота характерна
г) для бронхогенного рака легкого
035. Из перечисленных факторов влияние на повышение СОЭ может оказать: д) верно 1, 3, 4 фибриноген. Альбумин. глобулины
036. Из перечисленных вариантов для периода выздоровления
при инфекционных и воспалительных заболеваниях характерен
б) небольшой лейкоцитоз (нейтрофилез и небольшая эозинофилия)
037. Высокая относительная плотность мочи (1030 и выше) характерна
в) для сахарного диабета
038. Сочетание уробилиногенурии с билирубинурией характерно
в) для печеночной желтухи
039. Выраженное увеличение стеркобилина в кале характерно
б) для надпеченочной (гемолитической) желтухи
040. Выраженная билирубинурия характерна
а) для подпеченочной желтухи
041. Белками острой фазы воспаления являются все перечисленные, кроме а) трансферрина
042. Основная масса белков острой фазы воспаления относится к фракции
а) a1- и a2-глобулинов
043. Транзиторная лейкопения
возникает во всех перечисленных случаях, кроме
г) значительной физической нагрузки
ФУНКЦИОНАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ В ТЕРАПИИ
001. Дыхательный объем — это
в) объем вдыхаемого или выдыхаемого воздуха
002. Резервный объем вдоха — это
а) максимальный объем воздуха,
вдыхаемого после окончания нормального вдоха
003. Резервный объем выдоха — это
б) максимальный объем воздуха,
выдыхаемого после окончания нормального выдоха
004. Остаточный объем легких — это
г) объем воздуха, остающегося в легких после максимального выдоха
005. Жизненная емкость легких (ЖЕЛ) — это
в) максимальный объем воздуха,
выдыхаемого из легких после максимального вдоха
006. Емкость вдоха (Евд) — это
г) максимальный объем воздуха,
который можно вдохнуть после спокойного выдоха
007. Функциональная остаточная емкость (ФОЕ) легких — это
б) объем воздуха, остающегося в легких после спокойного выдоха
008. Резерв легочной вентиляции (РЛВ) — это
а) максимальный объем воздуха, вентилируемый в течение 1 мин
009. Жизненная емкость легких зависит
д) от всего перечисленного
010. Уменьшение жизненной емкости легких
выявляется при всех перечисленных состояниях, кроме
в) грыжи пищеводного отверстия диафрагмы
011. Абсолютным противопоказанием
к проведению тестов с физической нагрузкой является
д) все перечисленное
012. Электрокардиографическими признаками ишемии миокарда
при выполнении пробы с физической нагрузкой являются
а) преходящее горизонтальное смещение сегмента ST на 1 мм и более
013. На ЭКГ интервалы между комплексами QRS соседних циклов
отличаются не более, чем на 0.10 с; зубцы Р (в отведениях I, II, AVF)
положительные перед каждым комплексом QRS.
а) ритм синусовый, регулярный
014. На ЭКГ продолжительность интервала PQ колеблется от 0.12 до 0.20 с.
Это может быть г) все перечисленное
015. На ЭКГ продолжительность интервала PQ больше 0.20 с.
б) для неполной атриовентрикулярной блокады I степени
016. На ЭКГ отрицательный зубец Р располагается
после преждевременного, но неизмененного комплекса QRS.
а) атриовентрикулярная экстрасистола
017. На ЭКГ ритм желудочковых сокращений (QRST) неправильный,
а) на мерцательную аритмию
018. На ЭКГ при наличии преждевременного желудочкового комплекса
а) верно 1, 2 атриовентрикулярная и желудочковая экс
019. На ЭКГ ритм синусовый, R-R — 0.95 c, Р-Q — 0.22 c, QRS — 0.09 c.
После физической нагрузки: R-R — 0.65 c, Р-Q — 0.18 c, QRS — 0.09 c.
а) неполная атриовентрикулярная блокада I степени,
обусловленная ваготонией
020. Больной 48 лет жалуется на боли в эпигастральной области, слабость.
Ранее боли в животе не беспокоили.
На ЭКГ зубец Q в отведениях I, AVF увеличен;
сегмент S-Т в отведениях III, AVF приподнят над изолинией,
дугообразный, переходит в отрицательный зубец Т;
сегмент S-T в отведениях V1-V3ниже изолинии;
в отведениях V1, V2высокий, остроконечный зубец Т.
б) инфаркт задней нижней стенки левого желудочка
021. С помощью эхокардиографии можно диагностировать
Е) все перечисленное
022. Наиболее информативным методом выявления бронхоэктазов является
в) бронхография
023. Наиболее эффективным методом выявления
небольшого количества жидкости в плевральной полости является
г) латероскопия (рентгеноскопия в латеропозиции)
024. Бронхоскопию необходимо проводить д) при а) и г) ателектазе, абсцессе
025. «Легочное сердце» может возникнуть
г) при хроническом обструктивном бронхите
026. «Вялая» пульсация сердца
(снижение амплитуды систолодиастолических движений миокарда)
наблюдается б) при миокардите
027. Внутривенная холецистография
является информативным методом диагностики г) верно а) и б) расширение общ желч, жкб
028. Наиболее информативным методом выявления
объемных процессов в поджелудочной железе является
д) компьютерная томография
029. Преимущества энтероклизмы
перед другими методами рентгенологического исследования тонкой кишки
состоят в том, что она позволяет г) все перечисленное
030. Рентгенологическое исследование пищеварительного тракта
через 12 часов после приема бариевой взвеси позволяет оценить
все перечисленное, кроме г) состояния тонкой кишки
031. При подозрении на рак головки поджелудочной железы
с прорастанием общего желчного протока или на опухоль
большого дуоденального сосочка (фатерова соска)
диагностически значимыми методиками могут быть
д) все перечисленные
032. Наиболее сходную рентгенологическую картину
дают следующие заболевания пищевода
в) стенозирующий кардиоэзофагеальный рак и ахалазия кардии
033. При рентгенографии желудка
остроконечная ниша малой кривизны тела желудка до 1 см в диаметре,
в виде выступа на контуре, окруженная симметричным инфильтративным
овалом, имеющая эластичную стенку, наиболее характерна
а) для язвенного дефекта при неосложненной язвенной болезни
034. При выявлении в процессе рентгенологического обследования
трехслойной ниши, выступающей за контур желудка,
рубцовой деформации желудка и воспалительной перестройки рельефа
слизистой оболочки наиболее вероятен диагноз
б) пенетрирующей язвы желудка
035. Выявленная при рентгенографии желудка
плоская ниша в антральном отделе желудка, 2.5 см в диаметре,
неправильной формы с обширной аперистальтической зоной вокруг
наиболее характерна в) для озлокачествленной язвы
036. Выявленные при рентгенографии желудка
поверхностная ниша в виде «штриха» с зоной сглаженной слизистой
оболочки вокруг, выпрямленность и укорочение малой кривизны желудка
соответственно локализации изменений
наиболее характерные проявления г) эрозивного рака
037. Высокие цифры кислотности желудочного сока,
выявленные при рентгенологическом исследовании
множественные язвы желудка и двенадцатиперстной кишки,
наличие хорошо васкуляризированной опухоли поджелудочной железы,
установленное при ангиографии, — симптомы, характерные
в) для синдрома Золлингера — Эллисона
038. О кавернозном туберкулезе почки
при исследовании методом экскреторной урографии свидетельствует
а) дефект паренхимы
039. Наиболее рациональным методом выявления камней мочевых путей
является г) ретроградная пиелоуретерография
040. Ионизирующей способностью обладают: д) верно 1, 4 бета облуч, гамма облуч
041. Наиболее точное представление
о функциональном состоянии каждой почки в отдельности дает в) верно 3, 4 инфузионная, радионуклиидная
042. По данным сцинтиграфии печени
можно сделать любое из перечисленных заключений, кроме
г) хронического гепатита
043. Характерным для метастатического поражения костной системы
при исследовании с мечеными фосфатными комплексами является
а) высокий уровень накопления радиофармпрепаратов (РФП)
в очагах поражения
044. В норме уровень сахара в крови
при проведении теста на толерантность к глюкозе
б) не превышает исходного уровня
более чем на 80% через 30-60 мин после нагрузки
045. При проведении глюкокортикостероидной пробы у здоровых людей
б) уровень сахара в крови не изменяется
046. Принцип пробы Зимницкого заключается
б) в динамическом наблюдении за относительной плотностью мочи
в течение суток и определении объема выделенной мочи
в течение дня и в течение ночи
047. Проба Зимницкого при хронической почечной недостаточности
характеризуется д) верно б) и в) низкая плотность, преолаб ночнгого диуреза
048. При проведении пробы Зимницкого необходимо
в) исключить избыточное потребление жидкости
(стандартизированный водный режим)
049. Концентрационную способность почек наиболее точно характеризует
г) осмотическая концентрация мочи, определяемая методом криоскопии
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ
001. К гипотензивным антиадренергическим средствам относятся а) резерпин
002. Непосредственное влияние
на гладкую мускулатуру артериол системного кровотока оказывает б) апрессин
003. К препаратам, задерживающим воду при длительном применении,
относятся все перечисленные, кроме д) амилорида
004. Не уменьшает секрецию катехоламинов в) апрессин
005. При заболеваниях щитовидной железы нежелательно назначение в) кордарона
006. Механизм действия каптоприла связан
б) с подавлением ангиотензин-конвертирующего фермента
007. Влияние индометацина и салицилатов
на эффективность кумариновых производных а) усиливают эффект
008. Калийсберегающим свойством обладает в) верошпирон
009. Больным гипертонической болезнью
при наличии признаков обострения
хронического обструктивного бронхита
противопоказан в) обзидан
010. Терапия гипертонической болезни допегитом
возможна у больных, имеющих в качестве сопутствующего заболевания
г) язвенную болезнь
011. Побочное действие в виде вялости, сонливости, депрессии
могут вызывать все перечисленные препараты, кроме б) гемитона
012. К побочным действиям резерпина относятся все перечисленные, кроме
в) повышения желудочной секреции, моторики кишечника,
обострения язвенной болезни, бронхиальной астмы
013. К побочным эффектам допегита относят все перечисленные, кроме г) гипергликемии
014. Среди положений, касающихся действия сердечных гликозидов
в терапевтической дозе, укажите неверное
в) ускоряют проводимость миокарда
015. Наибольшим жаропонижающим действием обладает в) аспирин
016. При лечении недостаточности кровообращения
у больных с хронической почечной недостаточностью
возможно применение всех перечисленных препаратов, за исключением б) дигитоксина
017. При лечении сердечной недостаточности у больных с циррозом печени
предпочтение отдается а) дигоксину
018. Сердечные гликозиды урежают частоту сердечных сокращений
у больных с синусовым ритмом в основном за счет
а) повышения тонуса блуждающего нерва
019. При ревматоидном артрите, протекающем на фоне язвенной болезни,
предпочтительнее назначать б) индометацин в свечах
020. Признаками достаточной дигитализации являются
а) изменение конечной части желудочкового комплекса на ЭКГ
021. Рефрактерность к сердечным гликозидам
возможна при недостаточности кровообращения у больных д) со всем перечисленным
022. Клиническими проявлениями интоксикации сердечными гликозидами
являются все перечисленные, кроме
б) снижения коагулирующих свойств крови
023. Для дигиталисной интоксикации характерно г) все перечисленное
024. Препаратом, в наибольшей степени замедляющим проведение возбуждения
в атриовентрикулярном узле, является в) финоптин
025. Назовите препарат, антиаритмическая активность которого
зависит от концентрации калия в сыворотке крови в) этмозин
026. Наиболее короткий период полувыведения при внутривенном введении
наблюдается а) у финоптина
027. К препаратам, замедляющим проведение возбуждения
на уровне атриовентрикулярного соединения, относятся г) все перечисленные
028. Холинолитическим (атропиноподобным) действием обладает б) хинидин
к группе мембраностабилизирующих (хинидиноподобных) препаратов
относятся г) верно 1, 3, 4, 5 новокаинамид. Хинидин, аймалин, этмозин
030. При купировании пароксизмов наджелудочковой тахикардии
применяются все перечисленные препараты, кроме а) лидокаина
синдромом преждевременного возбуждения желудочков
(Вольфа — Паркинсона — Уайта), в период развития
пароксизма мерцательной аритмии противопоказано введение в) финоптина
032. Препаратом выбора в лечении гликозидной интоксикации,
проявляющейся желудочковой экстрасистолией, является б) дифенин
033. При купировании пароксизмов мерцательной аритмии
предпочтение отдается б) новокаинамиду
034. Для профилактики пароксизмальной мерцательной аритмии
у лиц с перегрузкой левого предсердия применяют б) сердечные гликозиды
035. Основным показанием к назначению лидокаина является
а) пароксизмальная желудочковая тахикардия
и частая желудочковая экстрасистолия
036. Противопоказания к назначению хинидина г) верно 1, 4, 5 атривентрикул блокада, болезни печени, недостаточность кровообращения
037. Наибольшим противовоспалительным действием обладает б) вольтарен
038. Для профилактики фибрилляции желудочков
в остром периоде инфаркта миокарда препаратом выбора является в) лидокаин
039. Основным противопоказанием к назначению этмозина является
а) атриовентрикулярная блокада II-III степени
040. Некоторые антиаритмические препараты
обладают аритмогенной активностью, особенно б) этацизин
041. Побочным действием лидокаина является д) все перечисленное
042. Основным показанием к применению аллапинина является б) желудочковая экстрасистолия
043. Больному при непереносимости хинидина нельзя назначать в) кинилентин
044. b-адреноблокатором, оказывающим наименьшее отрицательное влияние
на частоту сердечных сокращений, является б) тразикор
045. При лечении желудочковой экстрасистолии у больного,
страдающего ишемической болезнью сердца, предпочтение отдается б) обзидану
046. Выберите препарат для купирования пароксизма мерцательной аритмии
у больного, постоянно принимающего кордарон
с профилактической целью г) новокаинамид
047. У больного с искусственным водителем ритма
возникла желудочковая экстрасистолия.
Нуждается ли такой больной в лечении антиаритмическими препаратами? а) да
048. Выберите препарат, обладающий наибольшим анальгезирующим эффектом б) вольтарен
049. Основными показаниями к назначению кордарона
как противоаритмического средства являются г) верно 1, 4 экстросис предсердий и желудочков, параксизмы треппния и фибрилл предсердий
050. Отхаркивающим средством,
обладающим также антисептическим свойством, является г) трава чабреца
051. Для окончательной оценки эффективности действия интала
необходим срок б) 2-4 недели
052. Для уменьшения риска развития толерантности к нитратам следует
б) делать перерывы между приемами препарата
053. В случае развития толерантности к сустаку его можно заменить г) корватоном
054. При антибактериальной терапии острого пиелонефрита,
развившегося у больного с миастенией, следует назначать б) гентамицин
055. При стенокардии Принцметала предпочтение следует отдать в) коринфару
056. Больному с глаукомой противопоказан а) амитриптилин
057. b-адреноблокатор, наименее замедляющий сердечный ритм б) вискен
058. Положительный гемодинамический эффект нитроглицерина
при лечении ишемической болезни сердца,
осложненной сердечной недостаточностью, обусловлен
а) уменьшением венозного притока
059. Укажите, у какого антагониста кальция
наиболее выражена способность к кумуляции а) у финоптина
060. Антагонист кальция, оказывающий отрицательный дромотропный эффект
(уменьшает проводимость) г) финоптин
061. Показанием к назначению аспирина
при лечении ишемической болезни сердца является
б) повышение агрегационной способности тромбоцитов
062. Глюкокортикостероиды вызывают д) все перечисленное
063. К длительно действующим глюкокортикостероидам
относятся все перечисленные, кроме а) преднизолона
064. Для уменьшения побочных действий глюкокортикостероидов
целесообразно все перечисленное, кроме
б) равномерного распределения суточной дозы на несколько приемов
065. Укажите глюкокортикостероидный препарат,
обладающий наибольшим катаболическим эффектом б) триамцинолон
066. При оказании неотложной помощи больным с анафилактическим шоком
не применяются г) холиномиметики
067. Выберите антибиотик для лечения острой пневмонии,
вызванной пневмококком б) пенициллины
068. Гентамицин при его неэффективности в лечении двусторонней пневмонии,
вызванной клебсиеллой, можно заменить а) кефзолом
069. При лечении пневмонии, вызванной легионеллой, показано использование
а) эритромицина
070. При лечении пневмонии микоплазменной этиологии
эффективны все перечисленные антибиотики, кроме г) бензилпенициллина
071. Бронхолитик, вызывающий менее выраженную тахикардию в) сальбутамол
072. Бронхолитик, обладающий наибольшей продолжительностью действия в) беротек
073. К группе пенициллинов относят все перечисленные, кроме а) доксициклина
074. К группе цефалоспоринов относятся все перечисленные препараты, кроме а) тобрамицина
075. К группе тетрациклинов
принадлежат все перечисленные препараты, кроме г) таривида
076. К группе аминогликозидов
относятся все перечисленные антибиотики, кроме г) ристомицина сульфата
077. Бактерицидное действие
оказывают все перечисленные антибиотики, кроме б) макролидов
078. Приобретенная устойчивость микробов развивается медленно
ко всем из перечисленных антибактериальных средств, кроме б) невиграмона
079. У больного 45 лет, страдающего пиелонефритом, из мочи высеяна
кишечная палочка, устойчивая к ампициллину и гентамицину.
Выберите препарат для дальнейшего лечения
б) карбенициллина динатриевая соль
080. У больного, страдающего бактериальным эндокардитом,
имеются симптомы почечной недостаточности.
Возбудитель эндокардита выявить не удалось.
Выберите препарат для лечения б) ампициллин
081. В кровь плода и амниотическую жидкость
в небольшом количестве проникают все перечисленные антибиотики,
кроме в) цефалоспорина
082. Аллергическую реакцию
у больного с непереносимостью сульфадиметоксина может вызвать а) фуросемид
083. Показаниями к комбинированной терапии
антибактериальными средствами является все перечисленное, кроме
а) острой стафилококковой инфекции
084. Быстродействующие антацидные средства
в острый период язвенной болезни назначают
а) через каждые 1-2 часа в течение 3-4 дней подряд,
до исчезновения или значительного уменьшения болевого синдрома
085. К негативным сторонам комбинированной антибиотикотерапии относят д) все перечисленное
086. Ототоксичным действием обладает б) урегит
087. При хроническом бронхите дозу теофиллина
для достижения бронхолитического эффекта необходимо увеличить
а) у курящего больного
088. У больного, страдающего хроническим активным гепатитом,
развился острый пиелонефрит. Из мочи высеяна кишечная палочка.
Выберите препарат для лечения б) ампициллин
089. Для профилактики осложнений антибактериальной терапии необходимо д) все перечисленное
090. Бронхоспазм может усилить в) ацетилцистеин
091. Отхаркивающие средства могут вызывать все перечисленное, кроме д) учащения дыхания
092. При назначении индометацина эффект гипотиазида б) уменьшится
093. К развитию энцефалопатии, особенно у лиц с заболеваниями почек,
может привести в) гидроокись алюминия
094. Выберите наиболее целесообразную тактику назначения антацидов
а) чередование всасывающихся и невсасывающихся антацидов
095. При недостаточном эффекте фуросемида больному с циррозом печени
следует добавить г) верошпирон
096. Синдром отмены при резком прекращении приема может вызвать в) обзидан
097. К средствам, усиливающим образование желчи,
относят все перечисленные, кроме в) ксилита
098. Помимо желчегонного действия противовоспалительное действие
оказывает а) циквалон
099. Из синтетических холеретических средств
содержание холатов увеличивает а) никодин
100. Из синтетических холеретических средств
объем желчи в большей степени увеличивает в) оксафенамид
101. Из перечисленных желчегонных средств
холекинетическим действием обладает б) циквалон
102. При добавлении к снотворным малых доз кофеина
пожилому пациенту со склерозом мозговых сосудов длительность его сна а) увеличится
103. При назначении амитриптилина
холинолитическое действие периферических М-холинолитиков а) усилится
104. Средняя суточная доза препаратов хенодезоксихолевой кислоты б) 15 мг/кг
105. Литогенность желчи уменьшается при назначении а) лиобила
106. Отек слизистой оболочки бронхов и гиперсекрецию мокроты
может вызвать в) беротек
107. В желчь хорошо проникает а) тетрациклин
108. При хроническом гастрите с пониженной секреторной функцией показаны д) все перечисленное
109. При язвенной болезни желудка нежелательно назначать д) все перечисленное
110. Выберите препарат, имеющий период полувыведения 45 часов
и назначаемый 1 раз в сутки б) пироксикам
111. При сахарном диабете нежелательно назначать б) дехолин
112. Бронхолитическое действие атровента
реализуется преимущественно на уровне а) крупных и средних бронхов
113. Атерогенную липидемию
вызывают все перечисленные гипотензивные препараты, кроме б) празозина
114. Коринфар при гипертонической болезни
целесообразно сочетать со всеми перечисленными препаратами, кроме г) апрессина
115. При бронхиальной обструкции,
ведущим механизмом которой является отек слизистой оболочки бронхов,
препаратом выбора является а) эфедрин
116. При гипертонической болезни
с признаками хронической почечной недостаточности
не рекомендуется назначать а) верно 2, 3, 5 обзидан, верошпирон, изобарин
117. Применение препаратов термопсиса
в качестве отхаркивающего средства противопоказано б) при язвенной болезни желудка
118. Водителям транспортных средств
нецелесообразно назначать все перечисленное, кроме б) коринфара
119. При лечении гипертонической болезни
у лиц, страдающих ишемической болезнью сердца,
предпочтительнее назначать б) резерпин
120. К гипотензивным средствам, не вызывающим ортостатические реакции,
относят а) гемитон
121. Короткой (2-4 час) длительностью действия обладает в) ноксирон
122. Препаратом выбора при обнаружении пилорического геликобактера
является а) де-нол
123. Диуретическое действие фуросемида под влиянием теофиллина а) усиливается
124. При лечении гипертонической болезни II и III стадии
необходимо применение физиологически целесообразных комбинаций
из нескольких гипотензивных препаратов.
Рациональными являются все перечисленные, кроме а) резерпин + клофелин
125. Форма бронхиальной астмы,
при которой наиболее эффективно применение интала б) атопическая
126. При совместном назначении с препаратами,
снижающими активность желудочного сока, эффективность де-нола в) понизится
127. В I триместре беременности для лечения пиелонефрита можно назначить
а) полусинтетические пенициллины
128. Во II и III триместрах беременности для лечения пиелонефрита
не следует назначать б) левомицетин
обусловленной пенициллиназоустойчивым стафиллококком,
препаратом выбора является г) оксациллина натриевая соль
130. При пиелонефрите, вызванном синегнойной палочкой, применяют в) гентамицин
131. Повышению концентрации теофиллина в крови способствует а) эритромицин
132. К факторам, требующим дополнительного назначения коринфара
при лечении гипертонической болезни, относятся г) все перечисленное
133. При стенокардии Принцметала противопоказан б) обзидан
134. Средством выбора при застойном циррозе печени,
сопровождающемся отеками и асцитом, является д) спиронолактон (верошпирон, альдактон)
135. К нитритам относится г) амилнитрит
136. У больного аллергическая реакция на йод.
Ему абсолютно противопоказан б) амиодарон (кордарон)
137. При лечении вариантной стенокардии и стенокардии напряжения
с функциональным сосудистым компонентом препаратом выбора является г) коринфар
138. С учетом механизма действия клофелина назовите его антидот в) метиленовый синий
139. Мужчина 55 лет, занимающийся умственным трудом,
страдает умеренной артериальной гипертензией
и приступами стенокардии напряжения.
Лечение следует начать в) с пропранолола
140. Препаратом, сходным по механизму действия с нитроглицерином,
является в) молсидомин (корватон, сиднофарм)
141. Препаратом выбора при аритмиях
у больных с синдромом Вольфа — Паркинсона — Уайта является б) кордарон
142. У больных с синдромом удлиненного интервала
средством выбора является г) обзидан
143. Препаратом, увеличивающим у больных с острым инфарктом миокарда
порог фибрилляции в 2-3 раза больше лидокаина, является б) новокаинамид
144. Препаратом, уменьшающим
у больных с синдромом Вольфа — Паркинсона — Уайта
рефрактерность дополнительного пучка, что приводит к повышению
возбудимости желудочков вплоть до развития фибрилляции, является г) изоптин
145. Эффективная антиаритмическая концентрация финоптина
после введения его внутривенно струйно в дозе 10 мг длится г) 20 мин
146. После внутривенного струйного введения 10 мг изоптина
повторить процедуру в случае некупирующегося пароксизма
суправентрикулярной тахикардии можно через д) 30 мин
147. Основной лечебный эффект нитроглицерина
у больных с приступами стенокардии связан в) с расширением периферических вен
148. После приема таблетки нитроглицерина (0.5 мг)
концентрация его в крови достигает максимума через б) 4-5 мин
149. Сопутствующей патологией у больных ишемической болезнью сердца,
при которой применение b-адреноблокаторов абсолютно
противопоказано, является а) синдром слабости синусового узла
150. Сопутствующей патологией у больных с приступами стенокардии,
при которой применение b-адреноблокаторов противопоказано
или не рекомендуется, является д) все перечисленное
ФИЗИЧЕСКИЕ МЕТОДЫ
Последнее изменение этой страницы: 2016-09-20; Нарушение авторского права страницы
источник