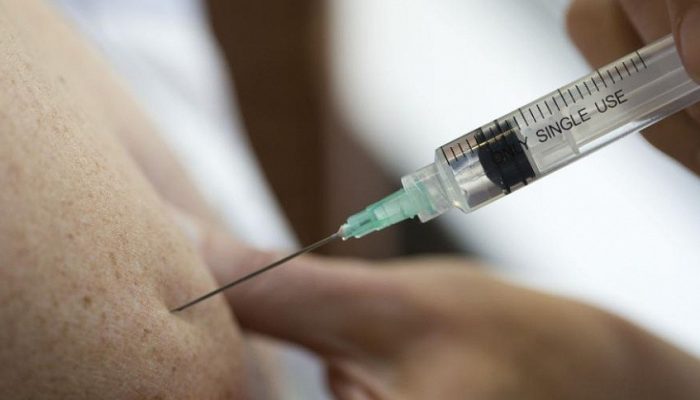
Абсцесс — инфекционное заболевание, при котором образуется заключенный в инфильтративную капсулу гнойный экссудат. Может развиваться в любых органах и тканях организма. Причиной развития воспалительного образования мягких тканей бедра является вызывающая нагноение бактериальная микрофлора. Абсцесс на бедре проявляется покраснением кожных покровов, отечностью, повышением температуры. Такой нарыв протекает с особенной болезненностью, так как в бедренных мышцах проходит много нервных окончаний.
Абсцесс бедра выглядит как скопление жидкости с четкой оболочкой, отделяющей гнойник от прилегающих тканей. Согласно МКБ (Международной классификации болезней) абсцесс, фурункул, карбункул относятся к одному классу заболеваний и соответствуют коду L02.
- протей;
- стафилококки (гемолитический, золотистый);
- стрептококки;
- синегнойная палочка;
- клебсиелла;
- кишечная палочка;
- легионелла;
- бактериоиды.
Отсутствие роста микрофлоры при посеве содержимого гнойника на питательные среды объясняется тем, что абсцесс бедра обусловлен возбудителями, которые нельзя обнаружить известными микробиологическими методами.
Проникновению в организм болезнетворных микроорганизмов способствуют следующие факторы, связанные с повреждением кожных покровов:
- обморожения;
- ожоги;
- пролежни;
- ранения;
- ссадины, царапины;
- открытые переломы;
- гематомы.
Высокая частота образования постинъекционных нарывов отмечается после внутримышечных уколов анаболических стероидов.
- флебит;
- тромбофлебит;
- атеросклероз;
- сахарный диабет;
- гипотиреоз;
- авитаминоз;
- нарушения метаболизма.
Вероятность образования капсулированных нагноений высокая при распространении патогенных возбудителей из хронических гнойных очагов с током крови по различным тканям.
По этиологии абсцессы бедра бывают инфекционные и асептические. Инфекционные нагноения вызывают бактерии. Асептические очаги возникают при попадании химических веществ, разрушающих ткани.
По месту локализации выделяют поверхностные и глубокие нарывы. Первые располагаются в подкожно-жировой клетчатке, протекают с симптомами воспалительной реакции. Поверхностные гнойники легко диагностировать — под слоем кожи над абсцессом виден гной. Чаще такие нарывы самопроизвольно вскрываются.
Глубокие абсцессы бедра локализуются в мышечной ткани, межмышечных пространствах или костях. Они отличаются слабовыраженными клиническими проявлениями, поэтому для выявления глубоких нагноений необходимо пройти обследование.

Появление выраженных симптомов свидетельствует о дальнейшем распространении инфекционного процесса, при котором возникает угроза развития сепсиса.
При глубоких абсцессах бедра симптомы воспаления и зыбление могут отсутствовать. Реакция организма обусловлена его интоксикацией продуктами распада тканей и токсинами бактерий. Признаки менее выражены. Наблюдается озноб, слабость, бессонница, головные боли, потеря аппетита. В лабораторных анализах имеются изменения показателей крови.
Выявление и дифференциация абсцессов бедра проводится с помощью лабораторных и аппаратных исследований:
- общий и биохимический анализ крови;
- бактериологический посев пунктата очага;
- УЗИ;
- рентгенография;
- КТ.
Пункция полости нарыва с последующим микробиологическим исследованием гноя позволяет определить вид возбудителя, а также изучить, к каким антибиотикам он восприимчив. Это поможет выбрать наиболее эффективную противомикробную терапию.

При ультразвуковом исследовании диагноз подтверждается в случае выявления полости, окруженной мембраной. Рентгенография, компьютерная томография помогают обнаружить характерные признаки внутрикостных нарывов.
Общее лечение гнойно-воспалительных заболеваний на бедре включает прием антибиотиков, снятие интоксикации организма, коррекцию иммунитета и обменных процессов. При поверхностных нарывах терапию проводят в амбулатории. Абсцессы на бедре до образования гнойной полости устраняют путем местной антисептической обработки.
Глубоко расположенные абсцессы подлежат оперативному лечению в хирургическом отделении. После антисептической обработки кожных покровов вскрывают полость абсцесса, очищают от гнойного содержимого и отмерших тканей, промывают дезинфицирующими растворами. Для полной санации абсцессов используют метод аспирации при помощи электроотсоса.
После удаления гноя устанавливают дренажные трубки. Особого внимания заслуживают комбинированные биологические дренажи. Они скомпонованы из материалов, одновременно оказывающих некролитическое, обеззараживающее и адсорбирующее действие.
Чтобы облегчить симптомы постинъекционного нарыва и ускорить его вскрытие в домашних условиях используют капустный лист или йод. Снять воспаление помогают компрессы со спиртовым раствором ацетилсалициловой кислоты и мазь из лука, меда, хозяйственного мыла.
Вовлечение в воспалительный процесс кровеносных сосудов грозит образованием кровотечений. Увеличение давления в полости нарыва приводит к повреждению оболочки, что способствует генерализации инфекционного процесса с развитием сепсиса и гнойных затеков.
Меры по предупреждению образования абсцессов бедра состоят в санации хронических инфекционных очагов, лечении иммунных и гуморальных заболеваний. При необходимости выполнения процедур с повреждением кожных покровов обязательна антисептическая обработка, предотвращающая попадание патогенной микрофлоры в мягкие ткани организма. Общие рекомендации по профилактике абсцессов включают сбалансированное полноценное питание, ведение здорового образа жизни.
Прогноз абсцедирования зависит от локализации нарыва, величины полости, вида возбудителя. Благоприятным исходом поверхностных гнойников считается самопроизвольное вскрытие. При несвоевременном обращении за медицинской помощью глубокие абсцессы могут прорываться внутрь организма, вызывая тяжелые осложнения: заражение крови и образование гнойных затеков.
При возникновении абсцессов бедра важно при первых признаках заболевания обратиться к врачу за медицинской помощью. Если вовремя не санировать гнойное образование, возникает риск разрушения ограничивающей очаг воспаления оболочки и распространения инфекционного процесса с кровотоком по всему организму.
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
источник
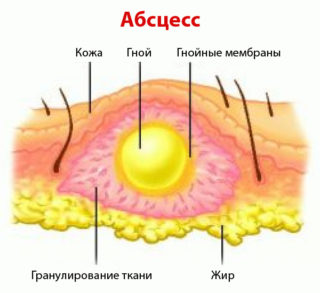
Абсцесс является патологией мягких тканей, когда в них образуется полость, заполненная гноем. Могут поражаться различные участки тела, но очень частой локализацией процесса становится ягодичная область. Почему там появляется абсцесс, какими симптомами характеризуется и чем лечится – с этими аспектами стоит разобраться подробнее.
Гнойное воспаление возникает под влиянием патогенных микробов: стафило — и стрептококков, кишечной или синегнойной палочки и пр. Но они должны каким-то образом проникнуть в мягкие ткани ягодицы. А происходит это по нескольким причинам:
- Медицинские манипуляции (внутримышечные и подкожные инъекции).
- Ранения острыми предметами.
- Осложнение другой патологии (фурункул, пролежни).
Постинъекционные абсцессы случаются при нарушении правил асептики и техники введения лекарств. Недостаточная обработка кожных покровов, использование короткой иглы, случайное повреждение сосуда (с последующей гематомой), длительные и частые уколы раздражающих веществ (например, магния сульфата) – все это становится факторами, способствующими появлению абсцесса на попе.
Воспалительная реакция мягких тканей сначала имеет инфильтративный характер, но вскоре наблюдается образование экссудата. Он скапливается в полости, которая отграничена от здоровых участков грануляционным валом и тонкой фиброзной капсулой. Гнойный процесс гораздо легче развивается у лиц со сниженным иммунитетом, склонностью к аллергическим реакциям, сопутствующими заболеваниями (гематологическими, обменными, аутоиммунными).
Абсцесс ягодицы развивается при занесении в мягкие ткани инфекции извне или как осложнение уже существующего воспалительного процесса.
Клиническая картина абсцесса достаточно характерна. Она складывается из местных и общих признаков воспалительного процесса. К первым относят:
- Покраснение кожных покровов.
- Болезненная припухлость.
- Повышение локальной температуры.
Сначала в ягодичной зоне образуется плотный инфильтрат, а по мере гнойного расплавления тканей появляется симптом флюктуации – при поколачивании пальцами в центре припухлости ощущается колебание скопившегося в полости экссудата. Болевые ощущения сначала беспокоят при надавливании на пораженную область, а потом и в покое (пульсирующие, тянущие, распирающие). Кроме того, воспаление сопровождается общими проявлениями: высокой лихорадкой (до 40 градусов), недомоганием, ломотой в теле и потерей аппетита.
Если вовремя не проведено лечение, то абсцесс на ягодице прорывает наружу с образованием свищей.
Однако гной может распространиться по межфасциальным промежуткам в другие зоны, например, на бедро, или положить начало серьезным осложнениям: флегмоне, остеомиелиту, сепсису.
Нарыв на попе диагностируется по клиническим признакам во время врачебного осмотра. Но в ряде случаев требуются дополнительные исследования, уточняющие характер патологического процесса и состояние организма. Чаще всего пациенту назначают:
- Общий анализ крови (лейкоцитарная формула, СОЭ ).
- Общий анализ мочи (форменные элементы, белок, цилиндры).
- Биохимические показатели крови ( протеинограмма , коагулограмма ).
- Анализ отделяемого (микроскопия, посев).
- УЗИ мягких тканей.
Обязательна консультация хирурга, а в сложных случаях даже проводят магнитно-резонансную томографию. И лишь после подтверждения диагноза переходят к лечебным мероприятиям.
Большое значение отводится ранней диагностике воспалительного процесса в ягодичной зоне, чтобы не допустить дальнейшего развития абсцесса и появления осложнений.
Абсцесс ягодичной области необходимо лечить комплексно. Основным направлением считается хирургическое вскрытие гнойника. Разрез делают в месте наибольшего выбухания кожи, эвакуируют гной и иссекают некротизированные ткани вместе с капсулой. Операционная рана промывается антисептическими растворами, а затем ушивается первичными швами. В процессе лечения осуществляют проточно-промывное дренирование с протеолитическими ферментами (трипсин, химопсин ) и натрия гипохлоритом.
Помимо местной коррекции, необходима системная терапия, объем которой определяется тяжестью состояния пациента. Необходимо введение антибиотиков (с
Если абсцесс еще только формируется, т. е. находится на стадии инфильтрации, то хирургическое лечение проводить нет смысла. В этом случае на фоне системной медикаментозной коррекции рекомендуют физиопроцедуры: электрофорез с протеолитическими ферментами, диадинамические токи, УВЧ .
Чтобы не появился абсцесс на попе, следует соблюдать технику инъекций и правила введения лекарств:
Некоторые медикаменты, предназначенные для внутривенного введения, ни в коем случае нельзя вводить внутримышечно (например, кальция хлорид), поскольку они могут вызвать некроз тканей. Об этом также следует помнить, выполняя внутримышечные инъекции. Кроме того, к профилактическим мерам относят своевременное лечение фурункулов или ранений, которые могут осложниться абсцессом.
Если воспалительный процесс в ягодичной области сопровождается гнойным расплавлением и образованием полости, то речь идет об абсцессе. Подобная ситуация не терпит отлагательства , ведь гной может распространиться на другие участки с развитием опасных состояний. Поэтому при появлении первых симптомов, внушающих тревогу, следует обращаться к врачу.
источник
Абсцесс ягодицы — это гнойно-некротический воспалительный очаг на теле, который может осложниться септическим состоянием. Образование требует своевременного хирургического лечения, чтобы предупредить негативные последствия.
Патологический процесс может развиться на любом участке тела. Распространенной локализацией являются лицо, шея, спина, попа. Внутри формирования содержится гнойная масса, которую образуют патогенные микроорганизмы, погибшие клетки или тканевый детрит, продукты обмена жизнедеятельности бактерий, лейкоцитов, мононуклеаров, макрофагов.
Абсцесс ягодичной области (код L02.3 по МКБ-10) — обширная зона гнойного расплавления, огражденная от тканей капсулой. Ее содержимое выступает проявлением защитной реакции организма. Если происходит вскрытие атрибута, формируется флегмона.
Патология в области мягких мышечных тканей возникает из-за нарушения техники проведения инъекций. Недуг на ягодице лечится в больничных, поликлинических условиях, назначается два вида уколов: внутримышечные, внутривенные. Уберечь пациента от развития возможных осложнений удастся путем выполнения правил асептики и антисептики во время проведения процедуры медицинским работником.
Появлению постинъекционного инфильтрата способствуют факторы, провоцирующие абсцесс мягких тканей ягодицы:
- Грязные руки — частая причина развития нагноений: через не обработанную спиртом кожу внутрь попадают стафилококки, стрептококки, патогенные микроорганизмы. Ткани являются благоприятной средой для размножения бактерий, деятельность которых провоцирует абсцесс.
- Повторное использование одного шприца может закончиться септическим состоянием, летальным исходом.
- Инфильтрат на ягодице возникает при многоразовом введении лекарства в одно место. Характерно для пациентов, которые находятся на длительном инъекционном курсе медицинских препаратов.
- Антибиотики оказывают раздражающее действие на организм, лекарственные средства вызывают формирование гнойного очага.
- Абсцессы часто возникают у тучных людей на ягодице: большая жировая прослойка способствует образованию инфильтрата.
- Высокий риск возникновения нарывов присущ пациентам с сахарным диабетом, инфекционными кожными заболеваниями.
- Гнойник образуется при расчесывании места инъекции на ягодице грязными руками.
- В группу предрасполагающих к развитию абсцесса факторов входят патологии, связанные с нарушением защитных систем: иммунодефицитные состояния, ВИЧ-статус, туберкулез.
Избегание провоцирующих факторов снижает риск возникновения абсцессов.
Гнойно-воспалительные заболевания разной природы имеют похожую клиническую картину, локализацию, пути распространения инфекции, лечение. Определить диагноз можно исходя из симптомов патологических состояний при флегмоне и нагноении в области ягодицы:
| Признак | Абсцесс | Флегмона |
| Отечность, припухлость на месте введения укола | + | + |
| Покраснение кожных покровов на ягодице | + | + |
| Болезненные ощущения при пальпаторном воздействии на место абсцесса | + | + |
| Интоксикация | Сопровождается высокой температурой | |
| Образование на ягодице может вызывать астеновегетативный синдром (слабость, вялость, снижение работоспособности) | + | + |
| Симптом флюктуации — отличительная черта абсцесса | + | — |
| Определение четких границ | + | Наблюдается распространение воспалительной реакции из ягодицы на окружающие ткани. |
| Общий анализ крови | Выраженный лейкоцитоз со сдвигом формулы влево |
По цвету, форме, размерам патологии на ягодице совпадают, абсцесс может осложниться флегмоной, требующей хирургического лечения. Врач проведет дифференциальную диагностику с помощью дополнительных исследований.
Абсцессы у детей возникают вследствие проникновения золотистого стафилококка через травмированную кожу внутрь организма. Малыши часто ранятся, поврежденные места нужно обрабатывать антисептиками. На фоне снижения иммунитета активизируется условно-патогенная микрофлора, в результате жизнедеятельности микроорганизмов формируется инфильтрат ягодичной области.
У детей высокий риск перехода патологии во флегмону. Обследование атрибута, терапия на ранней стадии выступает профилактикой опасных осложнений.
Пути распределения вещества по межфасциальных пространствах, если абсцесс прорывает с формированием флегмоны:
- Поверхность бедра страдает при вовлечении в патологический процесс клетчатки, окружающей седалищный нерв.
- Гнойное содержимое может затекать внутрь малого таза, задний проход.
- При развитии флегмоны расплавляются нижележащие слои тканей.
Хорошее кровоснабжение мягких покровов, многочисленные пути распространения гноя во внутренние органы становятся причиной развития сепсиса.
Существуют три способа борьбы с нагноениями: физиотерапевтический, хирургический, консервативные методы терапии. Тактика устранения патологии зависит от распространенности, глубины залегания формирования, стадии, тяжести течения, состояния пациента.
Абсцесс на попе требует своевременного выявления и лечения. Осложненные случаи заболевания на ягодице могут привести к инвалидизации пациента.
Начальный этап созревания гнойно-воспалительного образования (фурункул, карбункул) на ягодице подлежит консервативному лечению. В аптеках продаются антибиотики, направленные на подавление размножения паразитирующей микрофлоры внутри организма.
Для ликвидации возбудителя абсцесса требуется посев с патологического участка. Он проводится на этапе хирургического вмешательства, в лабораторию отправляют гнойное содержимое.
Инфильтрат лечится полусинтетическими пенициллинами, макролидами, цефалоспоринами, линкозамидами. Курс антибактериальной терапии длится от 7 до 14 дней, доза препарата подбирается соответственно массе тела взрослого или ребенка. Антибиотики при абсцессе ягодицы — обязательное мероприятие, снижающее риск возникновения осложнений.
Заражение бактериальной флорой, способствующее развитию абсцесса, сопровождается высокой температурой тела. Для борьбы с интоксикационным синдромом используется Ибупрофен, Парацетамол.
Ягодица с гнойным инфильтратом может чесаться. Чтобы уменьшить страдание больного, назначаются антигистаминная продукция: Тавегил, Супрастин, Лоратадин, Эриус.
Местное лечение абсцесса включает применение домашних, аптечных средств: медовой лепешки, капустного листа, линимента Вишневского, геля Левомеколь. Они вытягивают гной, способствуют восстановлению целостности кожи, убирают воспаления ягодицы.
Тактика лечения гнойно-некротического образования меняется при ухудшении состояния больного.
Нагноительная стадия инфильтрата ягодицы лечится хирургическим путем. Глубина вскрытия абсцесса зависит от вида образования: поверхностные формирования разрезаются скальпелем после местной анестезии. Хирург не использует дополнительные методы обследования для обзора операционной области.
При глубоком залегании гнойника прибегают к пункции очага, чтобы провести манипуляцию правильно, без осложнений, используют УЗИ. Диагностический метод покажет уровень формирования абсцесса. Хирургическое вмешательство под контролем ультразвукового исследования помогает удалить патологическое содержимое с ягодицы, минимизировать опасность рецидива, осложнений.
Обнаружив гнойный прыщ, пациент должен обратиться за медицинской помощью. Лечение абсцесса начальной стадии проходит легко, без операции и риска развития осложнений.
источник
Постинъекционный абсцесс – это ограниченный гнойно-воспалительный очаг в месте инъекционного введения лекарственного препарата. Для абсцесса характерно появление локального отека и покраснения кожи, постепенно увеличивающегося в объеме уплотнения, нарастание болей распирающего характера, флюктуация. Диагноз ставится на основании анамнеза и клинической картины (появление гнойно-воспалительного очага в месте проведения внутримышечных и внутривенных инъекций), данных УЗИ, МРТ мягких тканей. На стадии инфильтрации эффективно консервативное лечение. Сформировавшийся абсцесс вскрывают хирургическим путем и дренируют.
Случаи постинъекционного абсцедирования мягких тканей встречаются у лиц всех возрастов, чаще у тучных, полных пациентов. Большая часть постинъекционных гнойников развивается в области ягодиц, так как для парентерального введения лекарственных средств ягодичную мышцу используют чаще всего. У детей велика доля абсцессов плеча как следствие проведения прививок. Внутривенное введение наркотиков – наиболее частая причина формирования очага нагноения в области локтевой ямки. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций. Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
В основе развития воспалительной реакции лежит выход из поврежденных и погибших клеток во внеклеточную среду большого количества лизосомальных ферментов, которые изменяют обмен веществ в патологическом очаге. В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
Кровоснабжение патологического очага изменяется: усиливается приток крови и замедляется отток. Этим объясняется покраснение пораженной области. Кровеносные сосуды расширяются, повышается проницаемость капилляров для плазмы крови и клеток. В ткани выходят лейкоциты, макрофаги. Локальный приток жидкости приводит к формированию отека. Сдавливание нервных окончаний провоцирует болевые ощущения. Это этап инфильтрата, когда в очаге воспаления гноя еще нет. При благоприятных условиях на этапе инфильтрации изменения обратимы.
На этапе абсцедирования отмершие ткани и погибшие клетки иммунной системы образуют гной. Постинъекционный абсцесс располагается в центре очага воспаления. Сгустки гноя отграничены от здоровых тканей грануляционным валом. Гной не рассасывается. Устранить воспаление можно лишь в том случае, если создать условия для оттока содержимого абсцесса.
Патологический очаг формируется в течение нескольких дней. Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Боль после укола сразу резкая распирающая, затем ноющая. Интенсивность ее достаточно быстро уменьшается. Боль при зреющем абсцессе постоянно усиливается. В норме уплотнение после уколов достаточно равномерное, температура его не отличается от температуры окружающих областей, кожа над уплотнением обычного цвета. Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Для постинъекционного абсцесса характерна лихорадка с повышением температуры тела до 39-40 о С. Однако ориентироваться только на этот симптом не стоит. Если воспалительный очаг развивается на фоне продолжающихся инъекций нестероидных противовоспалительных средств, обладающих обезболивающим и жаропонижающим действием, то гипертермия отсутствует.
Бурное развитие инфекции в очаге может спровоцировать образование затеков гноя в межмышечные пространства. Распространение бактерий в тканях вызывает развитие обширных флегмон ягодицы, бедра, плеча. Существует опасность формированием длительно незаживающих свищей мягких тканей и прямокишечных фистул. Прорыв гноя в кровеносное русло становится причиной сепсиса, перикардита, остеомиелита, ДВС-синдрома — в этих случаях даже при назначении адекватного лечения исход для пациента может быть неблагоприятным.
Постановка диагноза не вызывает у консультирующего хирурга сложностей. Характерная пентада признаков воспаления (покраснение, отек, боли, повышение температуры, нарушение функции) в месте выполнения инъекций позволяет быстро определиться с характером патологического процесса. Положительный симптом флюктуации свидетельствует о наличии жидкости в очаге, что является показанием к проведению хирургической операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях проводят:
- УЗИ абсцесса. В трех случаях из четырех скопление гноя локализуется в толще мышцы и межмышечных промежутках и только в 25% случаев в подкожной клетчатке. Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.
- МРТ пораженной области. Назначается в тех случаях, когда информативность УЗИ недостаточна для постановки правильного диагноза. На снимках, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет обнаружить патологические изменения, провести дифференциальную диагностику, выявить осложнения.
- Лабораторные тесты. С целью подбора эффективного антибактериального препарата может быть выполнен посев содержимого гнойника на флору и ее чувствительность к антибиотикам. В обязательном порядке выполняется общий и биохимический анализы крови, общий анализ мочи для исключения патологии со стороны внутренних органов.
Подходы к лечению абсцессов на этапах инфильтрации и нагноения кардинально различаются. В первом случае показана консервативная терапия, во втором — хирургическая операция. Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
- Общее лечение. Его объем определяется врачом исходя из клинической картины. Противовоспалительные препараты и антибиотики нацелены на разрешение воспалительного процесса. Дополнительно может быть назначена инфузионная терапия для борьбы с интоксикацией.
- Местная терапия. Предполагает нанесение на пораженную область мази Вишневского или использование компрессов с димексидом. На начальных этапах допускается выполнение йодной сетки. Если улучшения состояния не наступает в течение суток, целесообразно использовать более эффективные препараты.
- Физиотерапия. Все тепловые воздействия под запретом. Эффективны электрофорез противовоспалительных средств, диадинамические токи. Физиотерапевтические процедуры назначаются одновременно с местным и общим противовоспалительным лечением.
- Хирургическая операция.Вскрытие и дренирование гнойной полости проводится под местным обезболиванием. Под общим наркозом операция выполняется при расположении постинъекционного абсцесса глубоко в тканях. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз постинъекционного нагноения благоприятный при условии своевременного обращения за медицинской помощью. В противном случае возможно развитие осложнений заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, а без эвакуации гноя из полости выздоровление не наступает. Хирургическое вскрытие гнойника позволяет решить проблему за один день.
Профилактика постинъекционных осложнений предполагает введение лекарств парентерально в условиях лечебных учреждений медицинским персоналом, отказ от самолечения. Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
источник
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Каждый человек с детства знаком с уколами, когда лекарство вводят внутримышечно. Данный процесс сопровождается небольшой болью в области укола, однако лечебный эффект от уколов гораздо лучше, чем от таблеток. Иногда из-за неправильного ввода лекарства появляются гематомы, в результате это приводит к осложнению, которое носит название постинъекционный абсцесс.
Постинъекционный абсцесс – форма осложнения ввода лекарственной инъекции внутривенно или внутримышечно. Обычно ему дают отдельную группу, поскольку данный вид абсцесса имеет свои особенные характеристики. На участке ввода формируется гнойничковый воспалительный процесс.
Основная причина постинъекционного абсцесса — халатное отношение к правилам предупреждения нагноения ран. Инфекция попадает в человеческую ткань несколькими способами:
- плохо обработанные руки медперсонала;
- материалы (например, само лекарство или шприц. Также иногда инфекция может попадать через вату);
- плохо обработанная врачом кожа пациента на месте на месте ввода инъекции (или после ввода) — подобное халатное отношение к правилам безопасности обычно приводит к тем или иным серьезным последствиям. Среди них абсцесс сам по себе или инфильтрат даже не входят в ряд особо серьезных;
- ошибка — например, ввод в ягодичную область инъекцию внутривенного или подкожного типа. При такой ошибке средство плохо рассасывается или не рассасывается вовсе, тем самым образуя асептический инфильтрат. В итоге возникает застой жидкости.
- неправильный ввод инъекции;
Основная причина постинъекционного абсцесса
Ситуации, когда игла входит в мышцу не до конца (наполовину). Сюда же входят случаи с использованием короткой иглы.
- гнойные инфекции;
- когда игла попадает в сосуд, после чего появляется большая гематома;
- плотный слой подкожной жировой клетчатки;
- введение слишком большого числа уколов в одну область (обычно во время долговременного лечебного курса);
- длительный ввод антибиотиков.
Учитывая, что большую часть внутримышечных уколов вводят в область ягодиц, то именно в этой зоне зачастую возникают осложнения. Здесь жировая клетчатка очень хорошо развита, что отлично подходит для распространения бактерий, попадающих в неё.
Также нередко постинъекционный абсцесс возникает на бедрах. Зачастую больные, которые проводят ввод инъекций самостоятельно, делают это на боковой или передней поверхности. Именно здесь частой причиной абсцесса является халатное отношение к правилам антисептики и асептики.
В большинстве случаев данный тип абсцесса имеет вид гнойного инфильтрата. Область укола начинает краснеть и уплотняться. Дальше зона смягчается, но внутри капсулы скапливается гной, который содержит в себе лейкоциты, протеины, всё то, что ограничивает развитие и распространение бактерий и прочих микроорганизмов.
В редких случаях возникает так называемый «холодный абсцесс». В нем также имеет место скопление гноя, однако он не имеет тех же симптомов (покраснение, отек, повышение температуры), что и у обычного гнойного абсцесса.
Симптомы постинъекционного абсцесса у человека
Выраженность абсцесса зависит от того, насколько глубоко идет воспаление. Чем оно глубже, тем симптоматика менее выражена. Но если на рану надавить, то можно ощутить небольшую боль.
В первый день после ввода укола пациент может почувствовать боль и небольшое уплотнение. И чем сильнее разрастается гнойник, тем сильнее становятся и болевые ощущения. На месте укола возникает ярко-выраженное покраснение и отек. В это время обычно пациент начинает плохо себя чувствовать, повышается локальная температура. Сильная и неприятная боль в области укола может нарушить физическое и эмоциональное состояние пациента. В таких случаях не стоит медлить, и лучше сразу связаться с врачом.
Местные симптомы постинъекционного абсцесса:
- Краснота;
- Отек;
- Боль при прикосновении или надавливании на отек. В последствие болевые ощущения могут возникнуть при соприкосновении с кожей;
- Флюктуация;
- Локальная высокая температура;
- Образование наружных и внутренних свищей, которые развивают и распространяют инфекцию.
- Слабость;
- Пониженная работоспособность;
- Отсутствие аппетита;
- Утомляемость;
- Повышенное потоотделение;
- Температура тела повышается до 40 градусов.
Диагноз постинъекционного абсцесса ставится в процессе первого осмотра врача и на основании жалоб больного. Признаки болезни очень характерны. Осмотр может показать определенный этап болезни:
- Ранний этап: припухлость, ощущение боли, краснота.
- Вторая стадия: смягчение инфильтрата, образование гнойного «венчика».
- Третий этап: самопроизвольное вскрытие постинъекционного абсцесса.
Для выявления уровня выраженности заболевания проводят такие исследования как: ОАК (общий анализ крови, благодаря ему можно убедиться в наличии воспаления) и ОАМ (общий анализ мочи), биохимическое исследование крови, посев (выявляет принадлежность возбудителя).
Если болезнь перетекла в хроническую стадию врач назначает исследование УЗИ, которое точно устанавливает место воспаления и его масштабы. Если случай гораздо серьезнее, то проводится МРТ и КТ тканей.
Прежде всего, не стоит полагаться на собственные силы, а лучше сразу обратиться к доктору. Под влиянием омертвевших масс мягкие ткани повреждаются, в результате увеличивается зона инфекционного развития.
Существует два вида лечения постинъекционного абсцесса.
Хирургический метод лечения является результативным. Перед процедурой пациенту вкалывают обезболивающее. В хирургическое лечение входит удаление омертвевших тканей по средствам вмешательства опытного хирурга, а также вакуумное удаление гноя путем оттока её из раны. После чего проводится проточно-промывное дренирование (с применением гипохлорита натрия и протеолитических ферментов). Эта процедура также является прекрасной профилактической мерой от возникновения вторичной инфекции. Сама же рана обычно заживает очень быстро. Если у пациента наблюдаются сильные боли и повышенная температура, то ему назначается симптоматическое лечение.
Хирургическое лечение постинъекционного абсцесса фото
Лечение постинъекционного абсцесс ягодичной области проводится с применением пункции. Впрочем, сейчас этот метод потерял свою актуальность из-за участившихся осложнений.
Данное лечение зависит от тяжести абсцесса и его возбудителя. Лечебная процедура включает в себя использование антибиотиков, дезинтоксикацию и обезболивание. Правда, данный вид лечения далеко не всегда отличается эффективностью, а иногда возникает угроза сепсиса.
Нанесение йодной сетки – очень результативный метод не только лечебных, но и профилактических процедур. А электрофорез, компресс, УВЧ-терапия отлично устраняет воспаление.
На начальном этапе образования абсцесса можно использовать домашние средства. Правда, врачебной помощью пренебрегать нежелательно. Особенно в тех случаях, если общая ситуация с абсцессом не улучшается.
По рекомендациям народной медицины можно использовать такие средства:
- Йодная сетка;
- Лист капусты;
- Лист подорожника;
- Спиртовой компресс;
- Тертый сырой картофель;
- Лист лопуха.
Наилучшим отличием постинъекционного абсцесса от других является плотная оболочка, в результате воспаление не распространяется за пределы своей локализации.
Однако, если запустить лечение, либо при неправильном лечении, количество гнойной массы может увеличиться до такой степени, что стенки могут не выдержать и прорваться. В результате может появиться флегмонозное воспаление, а оно в свою очередь имеет риск осложнения образованием свищей.
Также при запущенном случае из-за попадания болезнетворных микроорганизмов развивается септическое поражение. Есть риск заражения крови, которое может сочетаться с тяжелой патологией. Попадание болезнетворных бактерий в кровь может привести к остеомиелиту.
Прогноз может быть благоприятным, если лечение начать вовремя, не давая возможности развиться осложнениям постинъекционного абсцесса. При спонтанном вскрытии гнойные массы выходят наружу. В худшем варианте возможно образование свища.
Профилактика постинъекционных абсцессов включает в себя следующие правила:
- следите, чтобы иглы не были искривлены или затуплены;
- пользуйтесь только одноразовыми шприцами и иглами;
- если инъекции частые, то область укола лекарства необходимо менять;
- если вам нужно сделать внутримышечный ввод инъекции, не используйте с этой целью инъекции иных видов;
- не стоит вводить изначально негодное, нестерильное средство, либо препарат, содержащий осадок;
- перед процедурой обязательно следует вымыть руки тщательно;
- ампула с лекарством должна иметь комнатную температуру, после чего ее нужно протереть мед.спиртом;
- необходимо провести спиртовое обеззараживание области кожи, куда будет сделан укол;
- не следует после укола сидеть на холоде;
- если вы обнаружили небольшое уплотнение, как можно скорее сделайте йодную сеточку на месте укола.
источник
- Боль при касании к пораженному месту
- Быстрая утомляемость
- Нарушение сна
- Отечность в пораженном месте
- Повышенная температура
- Повышенная температура в пораженной области
- Покраснение кожи в месте поражения
- Потеря аппетита
- Потливость
- Появление свища на коже
- Раздражение кожи между ягодицами
- Слабость
- Снижение работоспособности
Абсцесс ягодицы (син. постинъекционный абсцесс) — патологическое состояние, на фоне которого отмечается формирование очага воспалительного процесса в области проведенного ранее укола. Отмечается скопление гнойного экссудата и расплавление тканей.
Главная причина развития патологии обуславливается несоблюдением медицинским персоналом правил асептики и антисептики. Образование гнойника может быть спровоцировано протеканием патологических процессов в человеческом организме.
Клинические проявления специфические и множественные, начиная от покраснения кожного покрова в области введения инъекции и заканчивая формированием внутренних или наружных свищей.
Диагностика, как правило, не вызывает проблем у опытного клинициста, отчего правильный диагноз ставят уже на этапе первичного обследования. Лабораторно-инструментальные процедуры носят вспомогательный характер.
Лечение заключается в проведении хирургического вмешательства, направленного на вскрытие абсцесса. Однако при диагностировании проблемы на ранних стадиях терапия может ограничиться консервативными способами.
Согласно международной классификации болезней десятого пересмотра подобному недугу отведено отдельное значение. Код по МКБ-10 будет L02.3.
Основополагающая причина того, что формируется абсцесс от укола на ягодице, заключается в не соблюдении стерильности медицинскими работниками.
Существует лишь 3 способа проникновения инфекционного агента в мягкие ткани человека:
- необработанные руки персонала;
- расходные медицинские материалы, которыми выступают шприц, вата и лекарственное вещество;
- кожный покров, который не был полноценно обработан как до, так и после инъекционного введения медикамента.
Абсцесс ягодицы имеет такие предрасполагающие факторы:
- ошибка врача при введении препарата;
- нарушение техники осуществления укола;
- введение большого количества лекарства в одну и ту же область — этот источник инфекции отмечается у пациентов, находящихся на длительном инъекционном лечении;
- продолжительное использование веществ, обладающих раздражающим эффектом — сульфат магния и антибиотики;
- большой слой подкожного жира, что отмечается у лиц с лишней массой тела;
- поражение кожи гнойными или инфекционными процессами;
- проникновение иглы в кровеносный сосуд, на фоне чего происходит образование гематомы;
- расчесывание пациентом места укола грязными руками — человек самостоятельно провоцирует формирование гнойника в области ягодицы;
- пролежни у лежачих или обездвиженных больных;
- протекание различных аутоиммунных заболеваний;
- повышенный аллергостатус человека;
- иммунодефицитные состояния;
- чрезмерная толщина кожного покрова;
- протекание сахарного диабета.
Стоит отметить, что часто абсцесс мягких тканей развивается у лиц преклонного возраста, однако это вовсе не означает, что патология не может появиться у людей другой возрастной категории.
На степень выраженности клинических проявлений абсцесса ягодицы после укола влияет глубина воспалительного процесса. Это означает, что чем глубже проблема, тем более интенсивно будут проявляться симптомы.
Для болезни характерно возникновение разной симптоматики: признаки инфекции принято разделять на две группы (местные и общие).
- слабость;
- быстрая утомляемость;
- снижение работоспособности;
- возрастание температурных показателей вплоть до 40 градусов;
- повышенное потоотделение;
- нарушение сна;
- снижение аппетита.
Местные симптомы при абсцессе:
- покраснение кожного покрова в месте инъекции;
- припухлость проблемной области;
- появление болевых ощущений при надавливании или прикосновении к гнойнику;
- повышение местной температуры — кожа на ягодице горячая в сравнении с остальными участками кожных покровов;
- симптом флюктуации;
- раздражение кожи между ягодицами — из-за вытекания гнойного инфильтрата;
- распространение инфекции на соседние ткани — провокатором служит свищ, который может быть наружным или внутренним;
- скопление гнойного инфильтрата — предупредить нагноение можно при помощи своевременного обращения за квалифицированной помощью.
Чем раньше будет начато адекватное лечение, тем ниже вероятность осложнений.
Симптомы абсцесса после укола специфичны и ярко выражены, в результате чего в процессе диагностирования не возникает проблем. Однако с точностью поставить окончательный диагноз невозможно без проведения лабораторно-инструментальных обследований.
В первую очередь клиницист должен самостоятельно выполнить несколько манипуляций:
- изучение истории болезни — для поиска патологического этиологического фактора;
- сбор и анализ жизненного анамнеза;
- пальпация проблемной зоны;
- оценка состояния кожного покрова в пораженной области;
- измерение значений температуры;
- детальный опрос — поможет узнать, как давно появился абсцесс ягодицы и насколько сильно выражены симптомы подобного заболевания.
Наибольшей диагностической информацией обладают следующие лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови;
- бактериальный посев гнойного инфильтрата, выделяемого из гнойника;
- общий анализ мочи.
Для подтверждения или опровержения развития осложнений могут потребоваться такие инструментальные процедуры:
В большинстве ситуаций лечение осуществляется хирургическим путем. Единственное исключение — раннее обращение за медицинской помощью при появлении первых признаков.
Принципы консервативной терапии:
- немедленное прекращение введения лекарств в проблемную зону;
- осуществление физиотерапевтических процедур — влияние динамических токов и лекарственный электрофорез;
- пероральный прием антибиотиков и противовоспалительных веществ.
Не запрещается лечение народными средствами. Несмотря на то, что курс проводится в домашних условиях, такая тактика должна быть полностью согласована с доктором и проконтролирована лечащим врачом.
Методы альтернативной медицины предполагают применение компрессов из таких средств:
- капустный лист;
- хлебный мякиш;
- смесь на основе меда и тертого лука;
- кукурузная мука и горячая вода;
- аспирин, растворенный в спирте.
Если после 4 сеансов физиотерапии не будет положительной динамики, показано хирургическое вскрытие абсцесса.
Подобное лечение выполняется несколькими способами:
- некрэктомия с ферментативным некролизом, что подразумевает формирование первичного шва и вакуумную аспирацию гнойного содержимого через дренажи с последующим проточно-промывным дренированием;
- открытая техника ведения раны — без формирования первичного шва;
- пункция гнойного очага.
Если не лечить абсцесс, появившийся после инъекции на ягодице, высок риск возникновения осложнений:
- образование флегмоны;
- гнойные затеки;
- вторичное инфицирование;
- переход болезни в хроническую стадию;
- сепсис;
- остеомиелит.
Постинъекционный абсцесс имеет специфические причины возникновения, поэтому согласованы профилактические мероприятия, направленные на предупреждение развития патологии.
- контроль медицинского персонала — врачи и медсестры должны пользовался только стерильными средствами для уколов, а перед процедурой тщательно мыть руки и обрабатывать кожу пациента антисептическими растворами;
- соблюдение правил введения лекарств и техники выполнения инъекции;
- недопущение прикосновения грязных рук к месту укола как до, так и после процедуры;
- массаж области инъекции — чтобы лекарственное вещество лучше рассосалось;
- правильное определение точек для введения иглы;
- устранение любого вышеуказанного этиологического фактора, который повышает вероятность развития гнойника;
- исключение введения медикаментов в одну и ту же точку на ягодицах;
- раннее обращение за квалифицированной помощью при возникновении первых признаков.
Прогноз абсцесса ягодицы во многом зависит от провокатора, однако своевременная диагностика и комплексное лечение дают возможность добиться полного выздоровления.
Развитие осложнений не только ухудшает прогноз, но и может стать причиной летального исхода. Тем не менее, постинъекционный абсцесс крайне редко приводит к смерти.
источник
Абсцесс после инъекции – это осложнение, возникшее после внутримышечного или внутривенного введения лекарства. В результате инфицирования кожи и мышц возникает гнойный очаг в месте введения перепарата. Важно дифференцировать абсцесс , возникающий после инъекции, и флегмону. При абсцессе гнойный очаг имеет ограниченную локализацию, хорошо различимую границу, отделяющую его от здоровой ткани. При флегмоне эта граница размыта, область воспаления значительно больше.
Основная причина появления абсцесса после инъекции – грубое нарушение правил антисептики.
- Недостаточно хорошо обработанные руки медперсонала;
- Нестерильные расходные материалы, используемые для проведения инъекции (шприц, вводимый препарат, салфетки);
- Кожа больного недостаточно хорошо обработана до и после введения лекарства.
В результате нарушения техники безопасности при введении инъекции возникают тяжелые осложнения.
- Нарушение техники выполнения инъекции – использование инсулинового шприца для внутримышечного введения, недостаточно глубокое введение иглы (нужно вводить иглу не менее, чем на 2/3 ее длины);
- Нарушение правил введения препаратов, например, внутримышечное введение лекарства, предназначенного для внутривенного вливания или подкожного введения. Из-за такой грубой ошибки препараты не только не рассасываются, но и образуют асептический или инфекционный инфильтрат.
- Высокая концентрация инъекций в одном месте при продолжительном курсе лечения;
- Толстый слой подкожного сала у пациентов с ожирением;
- Длительное введение препаратов, проявляющих раздражающее действие (сульфат магния, антибактериальные средства);
- Формирование гематомы из-за попадания иглы в капилляры и более крупные сосуды;
- Расчесывание зудящей области инъекции руками пациента;
- Наличие гнойных кожных или аутоиммунных заболеваний;
- Аллергия в анамнезе;
- Снижение иммунитета у ВИЧ-инфицированных, у пожилых людей.
Поскольку большинство инъекций выполняют в ягодичную мышцу, имеющую развитую жировую прослойку, именно в ней формируется значительное количество абсцессов. Жировая клетчатка – это наиболее благоприятная среда для увеличения попавших в нее колоний микробов.
Еще одна зона, в которой часто формируются постинъекционные абсцессы – передняя или боковая поверхность бедра. Именно в него вводят лекарство пациенты, вынужденные самостоятельно делать себе инъекции.
Чем глубже сформировался абсцесс , тем меньше проявляются визуальные симптомы воспаления. Тем не менее, болевые ощущения при механическом воздействии на воспаленную область могут быть очень сильными.
Для постинъекционного абсцесса характерны классические симптомы воспалительного процесса, осложненного образованием гноя.
Общие признаки воспаления
Отечность и припухлость места инъекции;
Гиперемия кожи над абсцессом;
Болезненность при механическом воздействии в начале процесса, выраженная боль без нажатия при развитии заболевания;
Гипертермия места воспаления, кожа над ним горячая;
Присутствие флюктуации – при пальпации и надавливании пальцами одной руки на пораженное место приподнимаются пальцы другой руки;
Формирование свищей при осложненном гнойном воспалении, распространяющих инфекцию снаружи и внутри тканей.
Значительная гипертермия (до 39-40°C);
Развитие гнойника и свищей – это последние стадии воспалительного процесса. Перед тем, как произойдет гнойное расплавление тканей, формируется инфильтрат. Если его лечение начато своевременно, во многих случаях удается избежать образования распространенного гнойного очага.
Чем более выражен гнойный процесс, тем тяжелее симптомы интоксикации, так как в кровь попадает большое количество токсинов.
Отличительная особенность постинъекционного абсцесса – формирование вокруг инфильтрата особой капсулы (пиогенной мембраны). Благодаря этому воспалительный процесс ограничивается ее пространством, не распространяясь на здоровую ткань. Чрезмерное скопление гноя и вызванное им давление на ткани в запущенных случаях приводит к разрыву оболочки капсулы. Следствием этого становится распространение гноя в межтканевые структуры, в мышцы и пространство между ними. Формируется обширная флегмона, наружные и внутренние свищи.
Флегмона формируется чаще других осложнений. В осложненных случаях развивается сепсис (заражение крови) и полиомиелит .
Для постановки диагноза во многих случаях врачу достаточно данных визуального осмотра, пальпации пораженного участка, анализа жалоб больного.
- Общий анализ крови;
- Общий анализ мочи;
- Бактериологический посев инфильтрата на микрофлору;
- Биохимия мочи.
- УЗИ для оценки распространенности воспаления;
- КТ, МРТ (компьютерная или магнитно-резонансная томография) – используется при диагностике обширного гнойного поражения тканей.
Назначая лечение, врач ориентируется на возбудителя инфекции, обнаруженного в результате бактериального посева, отделяемого из раны, а также на тяжесть состояния больного. Обычно одновременно назначаются анальгетики и антибактериальные препараты. Ограничение терапии только консервативным лечением не всегда приводит к желаемому исходу. Абсцесс может спровоцировать обширный некроз , сепсис. Для успешного лечения во многих случаях требуется вскрытие гнойного очага и асептическая обработка его полости.
Лечение на начальной стадии формирования инфильтрата:
- Прекращение введения инъекций в пораженную область, экстренное начало терапии;
- Использование физиотерапии (электрофорез гамма-глобулина, лечение динамическими токами);
- Введение в область инфильтрата протеолитических ферментов;
- Динамическое наблюдение за развитием инфильтрата – при обнаружении в нем жидкости во время УЗИ, при выраженных болевых ощущениях и припухлости тканей назначается оперативное лечение.
Самолечение при формировании постинъекционного абсцесса категорически запрещено, так же, как и выжидательная тактика. Гнойное расплавление мягких тканей формируется стремительно, образуется некроз , расширяется область воспаления.
Наиболее эффективная оперативная методика лечения – хирургическая некрэктомия, или иссечение нежизнеспособных тканей.
- Формирование первичного шва.
- Ферментативный некролиз.
- Вакуумная аспирация гноя при помощи дренажа.
- Последующее проточно-промывное дренирование с использованием гипохлорита натрия и протеолитических ферментов.
Последний этап способствует профилактике вторичного инфицирования. Подобный закрытый метод лечения способствует скорейшему заживлению тканей, пораженных абсцессом.
Применяемая ранее методика открытого лечения без формирования первичного шва в 30 % случаев приводила к инфицированию пациентов. Чаще всего источником инфекции становилась синегнойная палочка.
Пункция абсцесса ягодицы, распространенная ранее, как метод лечения теперь не актуальна. Такая манипуляция провоцирует осложнения в виде флегмоны, гнойных затеков, перехода процесса в хроническую форму.
Постинъекционный абсцесс ягодицы оставляет после себя неэстетичный рубец с формированием ямки на коже и деформацией жировой ткани.
Профилактические меры для предупреждения осложнений, возникающих после инъекций:
- Строгое соблюдение дозировки, совместимости препаратов, скорости введения и кратности лекарства;
- Выполнение правил введения препарата – полное проникновение иглы в ткани ягодичной мышцы;
- Строгое соблюдение правил антисептики, использование стерильного расходного материала, тщательная обработка места укола и рук того, кто выполняет инъекцию;
- Точное определение топографии инъекции, что сложно сделать при лечении тучных больных с выраженным подкожным жиром в месте укола;
- Проведение расслабляющего массажа для улучшения рассасывания лекарства;
- Запрет на введение препаратов в одно и то же место.
После выполнения хирургического вмешательства пациент находится под наблюдением врача 10-14 дней. При отсутствии соматических заболеваний прогноз излечения благоприятен. Реабилитация заключается в восстановлении кожи, активности мыщц конечности, повышении работоспособности больного.
Следует упомянуть, что более 90% всех постинъекционных осложнений основаны на бактериальном происхождении. Золотистый стафилококк считается главным возбудителем всевозможных нагноений. Нередко встречается и синегнойная палочка. Как правило, после вскрытия очага инфекции через 3 перевязки количество высеиваемости золотистого стафилококка уменьшается, а повышение высеиваемости синегнойной палочки говорит о повторном заражении. В довольно редких случаях можно обнаружить бактерии рода эшерихия коли и протей.
Ранее были зафиксированы опасные случаи клостридиальной анаэробной инфекции, чего в последнее время не наблюдается. Строжайшее соблюдение определенных правил техники введения лекарства, технику инъекции и соблюдение асептики обеспечивает полноценную защиту против неприятных возникновений абсцесса после укола. Все современные специалисты рекомендуют по возможности ограничить проведение подобных процедур в домашних условиях.
источник