Абсцесс наружного уха – это гнойно-некротический процесс, поражающий один или несколько волосяных фолликулов, сальную железу и прилежащие мягкие ткани перепончато-хрящевого отдела слухового прохода или ушной раковины. Проявляется гиперемией, отёком кожи, болью разной интенсивности в зоне абсцедирования, симптомами общей интоксикации. Диагноз устанавливается на основании осмотра, данных отоскопии и лабораторных исследований. Назначается консервативная терапия с применением антибиотиков, антисептиков. При отсутствии эффекта осуществляется хирургическое вскрытие абсцесса.
Абсцесс наружного уха возникает при попадании инфекции в глубокие слои кожи, подкожной клетчатки ушной раковины или слухового канала. По частоте встречаемости заболевание занимает третье место среди всей патологии наружного уха. Чаще выявляются абсцесс наружного слухового прохода, нагноение атеромы за ухом, реже – гнойное воспаление мочки. Болеют лица любого возраста. Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет, а также среди пожилых людей, страдающих сахарным диабетом, другой, ослабляющей иммунитет хронической патологией. В МКБ 10 абсцесс, фурункул и карбункул наружного уха объединены в одну группу.
Возбудителями заболевания являются бактерии. Чаще всего непосредственной причиной появления гнойника становятся золотистый стафилококк и синегнойная палочка, реже – стрептококки и остальные представители грамположительной кокковой микрофлоры. Золотистый стафилококк населяет кожные покровы и слизистые оболочки большинства людей, синегнойная палочка обитает в воде и воздухе повсеместно. Являясь условно-патогенными, данные микроорганизмы обычно провоцируют развитие болезни при наличии следующих факторов риска:
- Травмы наружного уха. К образованию ограниченного нагноения в наружном ушном проходе приводит травматизация его стенок. Повреждение происходит при неправильном туалете ушей – использовании предметов, способных нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто является последствием пирсинга.
- Иммунодефицитные состояния. Патология нередко возникает у пациентов с иммунными нарушениями. Абсцесс наружного уха развивается у ВИЧ–инфицированных лиц, больных туберкулёзом и другими тяжёлыми хроническими заболеваниями, при снижении местного иммунитета, например, после облучения головы или шеи.
Локальные нагноения наружного уха нередко появляются, рецидивируют на фоне сахарного диабета и прочей эндокринной патологии, хронического гноетечения из уха. Предпосылкой к возникновению болезни иногда служит длительное пребывание в стационаре. Нозокомиальный абсцесс протекает тяжелее. Госпитальные штаммы кокковой флоры, синегнойной палочки часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозах.
Патологический процесс локализуется в областях уха, где присутствуют волоски: в фиброзно–хрящевой части слухового канала, на ушной раковине. Инфекционные агенты внедряются через повреждения кожи наружного уха в волосяной фолликул, сальную железу. Развивается воспалительная реакция, к месту скопления бактерий устремляются нейтрофилы. Образуется инфильтрат. Воспаление иногда распространяется на мягкие ткани лица и шеи, сосцевидный отросток. В патологический процесс нередко вовлекаются слюнные железы и лимфатические узлы.
В зоне воспалительного инфильтрата под действием выделяемых нейтрофилами ферментов возникает некроз и расплавление тканей. Формируется гнойная полость, окружённая пиогенной капсулой. Позднее абсцесс самопроизвольно опорожняется, отделяется гнойный экссудат. Образуется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцевание. После заживления небольшого фурункула следов не остаётся.
На начальном этапе болезни наблюдаются покраснение кожи, отёк и уплотнение тканей в месте образования гнойника. Пациента беспокоит зуд уха, затем присоединяется боль. Выраженность болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении области наружного слухового канала боль интенсивная, пульсирующего характера. Симптом усиливается в ночное время, при жевании, иррадиирует в височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только при пальпации инфильтрата.
Абсцесс большого размера частично перекрывает слуховой проход, вызывая ощущение заложенности уха, снижение слуха. Присутствуют симптомы общей интоксикации — повышается температура тела до субфебрильных и фебрильных значений. Увеличиваются околоушные лимфатические узлы. Дети раннего возраста с таким заболеванием ведут себя беспокойно, тянут руки к больному уху. У младенцев нарушается сон, отсутствует аппетит. Абсцесс задней стенки ушного прохода провоцирует у больного ребёнка приступы кашля и рвоту. После вскрытия гнойника из раны в умеренном количестве выделяется гной, состояние пациента существенно улучшается.
Абсцесс наружного уха способен разрешиться спонтанно путём самостоятельного вскрытия и опорожнения на 3-7 сутки болезни. При нарушениях функций местной или системной иммунной защиты нагноительный процесс нередко распространяется дальше по стенкам слухового канала, приобретает затяжное течение. Формируется острый или хронический диффузный наружный отит. Через санториниевы щели инфекция попадает в околоушную слюнную железу и вызывает её воспаление.
В результате перехода патологического процесса на ушной хрящ возникает хондрит, ушная раковина деформируется. Реже ограниченное нагноение в области слухового прохода становится причиной появления среднего отита, мирингита. У иммунокомпрометированных лиц происходит гематогенное распространение инфекции, развиваются мастоидит, сепсис и отогенные внутричерепные осложнения, которые могут закончиться летальным исходом. Смертность больных с ограниченным нагноением наружного уха составляет 0,04%.
Диагностический поиск при подозрении на абсцесс наружного уха осуществляет врач–оториноларинголог. При локализации нагноения вблизи устья слухового прохода, на мочке уха или в заушной области образование визуализируется невооружённым глазом. Наблюдается выраженная гиперемия кожи, видимая припухлость. Пальпация ушной раковины причиняет боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза осуществляются:
- Отоскопия. Является основным методом исследования, выполняющимся для обнаружения гнойника в слуховом канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. На верхушке фурункула присутствует гнойная желтовато-белая пробка. После опорожнения гнойника остаётся кратерообразное углубление. Отоскопия позволяет дифференцировать ограниченный наружный отит с разлитым, исключить патологию среднего уха.
- Лабораторные исследования. Определение глюкозы крови и исследование на ВИЧ–инфекцию выполняется для уточнения иммунного статуса больного, выявления сахарного диабета. При необходимости осуществляется посев отделяемого из уха на микрофлору и чувствительность к антибактериальным препаратам.
Затяжное, рецидивирующее течение локального гнойно-воспалительного процесса требует дифференциальной диагностики абсцесса с онкологического заболеванием наружного уха. Для исключения новообразования выполняются дерматоскопия, биопсия с последующим цитологическим исследованием патологического материала. Такие пациенты нуждаются в дополнительной консультации онколога. В неясных случаях используются лучевые методики – рентгенография, КТ височных костей.
В большинстве случаев пациенты с локальным нагноительным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализации в отделение оториноларингологии подлежат дети и пожилые люди с тяжёлыми иммунодефицитами и другой сопутствующей патологией, выраженными клиническими проявлениями, а также больные с мастоидитом и прочими серьёзными, требующими хирургического вмешательства осложнениями.
Фармакологическая терапия включает в себя применение антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается с первого дня. Предпочтение отдаётся лекарственным средствам местного действия в форме мазей, растворов. Чаще используются комбинированные препараты. Применение антибиотиков системного действия показано при выраженных локальных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста на чувствительность микрофлоры антибиотики назначаются эмпирически. Используются препараты широкого спектра – защищённые аминопенициллины, макролиды, при неэффективности проводимого лечения — фторхинолоны. Для ускорения созревания гнойника дополнительно применяют УФО, УВЧ и другие физиотерапевтические процедуры. Одновременно осуществляется медикаментозная коррекция имеющейся хронической патологии, снижение уровня глюкозы крови.
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Прочими показаниями к операции являются большой размер гнойника, высокий риск развития осложнений. В ходе манипуляции выполняется вскрытие абсцесса. Образовавшаяся полость промывается антисептиками, устанавливается дренаж.
Абсцесс наружного уха протекает в основном благоприятно. У некоторых пациентов происходит обратное развитие фурункула на этапе инфильтрации. Прогноз значительно ухудшается при появлении признаков развития тяжёлых осложнений. Профилактические меры направлены на своевременное лечение хронических средних отитов, коррекцию эндокринных нарушений и функций иммунной системы. Для предотвращения образования фурункулов следует избегать травматизации ушей, своевременно обрабатывать зоны пирсинга антисептиками.
источник
Фурункул наружного слухового прохода (ограниченный наружный отит, otitis externa circumscripta) — острое воспаление волосяного фолликула, сальной железы с ограниченным воспалением кожи и подкожной клетчатки перепончато-хрящевой части наружного слухового прохода.
Фурункулы наружного слухового прохода наблюдаются нередко и возникают в результате внедрения кокковой инфекции (чаще стафилококковой) в волосяные мешки и сальные железы при расчёсах кожи пальцами, при манипуляциях в ушах спичками, шпильками или инструментами, особенно при гноетечении из уха.
Воспалительный процесс носит ограниченный характер, сопровождается поражением кожи и подкожного жирового слоя перепончато-хрящевой части наружного слухового прохода. Как и при других локализациях, существует стадийность развития фурункула: инфильтрация, абсцедирование, вскрытие, разрешение.
Общими предрасполагающими факторами служат нарушение обмена, в частности углеводного, неполноценное питание, авитаминозы и другие явления. Фурункул чаще возникает в передненижнем отделе слухового прохода, так как именно эту часть слухового прохода дети чаще травмируют; также может возникать и при общем фурункулёзе.
Дети жалуются на резкую боль в ухе, иногда иррадиирующую по всей голове, обостряющуюся ночью, нередко лишающую ребёнка сна. Интенсивность боли связана с тем, что воспалительный инфильтрат оказывает сильное давление на надхрящницу, тесно спаянную с кожей и обильно снабжённую чувствительными волокнами. Боль усиливается при жевании и разговоре, так как суставная головка нижней челюсти во время смещения оказывает давление на стенки наружного слухового прохода. Кроме того, резкая боль возникает при надавливании на козелок и оттягивании ушной раковины. При резком сужении просвета слухового прохода отмечают снижение слуха. Температура тела зависит от выраженности симптомов интоксикации, чаще она повышена.
Если фурункул локализован на передней стенке слухового прохода, то ведущий симптом — боль (раздражение тройничного нерва). Если фурункул находится на задней стенке слухового прохода — кашель и рвота (раздражение веточек блуждающего нерва).
Нередко воспалительный процесс распространён на окружающие ткани, особенно на заднюю поверхность ушной раковины, сосцевидный отросток и веки. Регионарные лимфатические узлы увеличены, плотны и болезненны, особенно если фурункулы образуются по всей окружности слухового прохода. При расположении фурункула на передней или нижней стенке в области санториниевых щелей возможно распространение инфекции на околоушную железу.
Диагностика обычно не составляет трудности и основана на типичных жалобах больного и данных осмотра (воспалительный инфильтрат конусовидной формы, после выделения стержня — кратерообразное углубление, источающее гной).
В плане общего обследования больного необходимо исследовать кровь и мочу для определения содержания глюкозы, а также на стерильность. Рецидивирующие фурункулы наружного слухового прохода и общий фурункулёз служат показаниями к консультации дерматолога, эндокринолога (детальное исследование углеводного обмена).
Как и при диффузном наружном отите, при локализации отёка и припухлости в заушной области необходимо дифференцировать фурункул с мастоидитом. Кроме того, необходимо проведение дифференциальной диагностики с гнойным паротитом. Последний может быть и осложнением фурункула наружного слухового прохода, врождённым околоушным свищом, новообразованием наружного слухового прохода.
Показания к госпитализации те же, что и при диффузном наружном отите. Помимо устранения местных причин болезни необходимо помнить, что фурункулы образуются при ослаблении общего иммунитета к стафилококкам. Наиболее часто фурункулёз возникает при гиповитаминозе А, В, С, диабете и других заболеваниях, ослабляющих иммунитет. Назначают антибиотики пенициллинового ряда, витамины. Для повышения общего иммунитета показаны аутогемотерапия, введение стафилококкового анатоксина.
В стадии инфильтрации назначают турунды со спиртовыми растворами, мазями бактробан, левосин, левомеколь 3-4 раза в день на 1-2 ч, ультрафиолетовое облучение, УВЧ-терапию. Для уменьшения зуда и предупреждения рецидивов рекомендуют смазывать поражённую кожу 1% раствором бриллиантового зелёного.
Если консервативное лечение безуспешно (усиливается болевой синдром, возникает флюктуация), то прибегают к хирургическому вскрытию фурункула.
Разрез делают в месте наибольшего выбухания под местной аппликационной или инфильтрационной анестезией, удаляют стержень и гной, при необходимо-сти вводят резиновый дренаж, а затем турунды с гипертоническим раствором. В последующем до прекращения выделения гноя используют турунды с гипертоническим раствором 3-4 раза в день на 40 мин, а далее — те же мази, что и в стадии инфильтрации.
Профилактика состоит в правильном гигиеническом уходе при гнойных отитах, личной гигиене (в том числе использование индивидуальных полотенец, постельного белья), лечении хронических гнойничковых заболеваний у членов семьи. Фурункулы нередко рецидивируют в результате расчёсов кожи слухового прохода.
Прогноз благоприятный. При проведении лечения фурункул в стадии инфильтрации может рассосаться, обычно же на 5-7-й день на его верхушке происходит гнойное расплавление кожи, некротический стержень вместе с гноем выделяется в слуховой проход. После отторжения стержня и выхода гноя боль стихает, быстро наступает улучшение самочувствия и выздоровление.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Фурункул — острое гнойно-некротическое воспаление волосяного фолликула и окружающей его соединительной ткани.

Фурункул наружного слухового прохода возникает в перепончато-хрящевой его части при инфицировании пиогениым стафилококком волосяного фолликула либо серной или потовой железы.
Способствующими факторами являются гноетечение из среднего уха, скарификации при неосторожном очищении наружного слухового прохода от ушной серы, расчесы при зудящих дерматозах, авитаминоз, снижение общего иммунитета, диабет, выраженное хроническое переутомление, туберкулез, аллергия и др.
Особенностью клинической картины фурункула наружного слухового прохода, в отличие от его локализации на открытой поверхности кожи, является то, что он возникает и развивается в замкнутом пространстве при обильной иннервации нервами болевой чувствительности. Поэтому при развитии воспалительного инфильтрата возникает значительное давление на болевые рецепторы, вызывающее нестерпимые боли, которые по интенсивности нередко превосходят болевой синдром при остром неперфоративном воспалении среднего уха. В начале заболевания в наружном слуховом проходе больной ощущает сильный зуд, переходящий в боль. Боли в ухе нарастают быстро и сопровождаются иррадиацией в соответствующую половину головы, резко усиливаются при жевательных движениях. Последнее обстоятельство заставляет больного отказываться от пищи. В ночное время боли усиливаются, становятся нестерпимыми, из-за чего больной полностью лишается сна. При обструкции наружного слухового прохода воспалительным инфильтратом возникает кондуктивная тугоухость уха с латерализацией тканевого звукопроведения в больное ухо.
При отоскопии в начале заболевания у входа в наружный слуховой проход обнаруживают ограниченную красноватую припухлость, которая в течение нескольких часов постепенно увеличивается и частично перекрывает наружный слуховой проход. На вершине припухлости образуется желтоватый «капюшон», под которым обнаруживают скопление гноя. Фурункул может вскрыться самостоятельно, в этом случае выделяется желтовато-зеленоватый гной, после удаления которого на вершине инфильтрата можно обнаружить небольшое отверстие в виде кратера. При нескольких фурункулах, как правило, возникает полное перекрытие наружного слухового прохода, клиническое течение усугубляется, возникает пастозность в заушной области с оттопыриванием ушной раковины, что может симулировать мастоидит.
При надавливании на козелок и тракции ушной раковины возникает резкая боль, что свидетельствует о воспалении наружного слухового прохода. Если фурункул локализуется на передней стенке наружного слухового прохода, то резкая боль возникает при давлении на козелок, если очаг воспаления расположен на задневерхней поверхности наружного слухового прохода, то боль возникает при пальпации заушной области, если фурункул расположен на нижней стенке, то боль возникает при пальпации тканей в проекции мочки и несколько выше угла нижней челюсти.
Наиболее благоприятный исход заключается в полной ликвидации воспалительного процесса после вскрытия фурункула, истечения гноя и выхода некротического стержня, однако чаще всего наблюдается обсеменение стафилококком соседних волосяных луковиц с возникновением новых фурункулов. Такое развитие процесса приводит к фурункулезу наружного слухового прохода с упорным клиническим течением и трудным лечением. В этих случаях возникает региональный лимфоаденит с возможным абсцедированием лимфатических узлов.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Абсцесс – острое ограниченное гнойно-воспалительно заболевание подкожно-жировой клетчатки.
Флегмона – острое разлитое гнойно-воспалительное заболевание подкожно-жировой, межмышечной и межфасциальной клетчатки. Флегмона области рта, так же, как и флегмоны лица, носят диффузный характер поражения и имеют тенденцию к быстрому распространению и развитию угрожающих жизни осложнений [1].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| К12.2 | Флегмона, абсцесс полости рта | 29.391 | Вскрытие абсцесса глотки |
| L03.2 | Флегмона лица | 86.222 27.00 24.40 | Вскрытие и дренирование абсцесса мягких тканей Иссечение пораженного зубного участка челюсти |
| L02.0 | Абсцесс кожи, фурункул и карбункул лица | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: врачи общей практики, педиатры, терапевты, хирурги, стоматологи, челюстно-лицевые хирурги.
Категория пациентов: взрослые и дети.
Шкала уровня доказательности
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Классификация абсцессов, флегмон лица и области рта (анатомо-топографическая). [2]
А. Абсцессы и флегмоны переднего (среднего) отдела лица.
Поверхностные области:
1. Область век (regio palpebralis)
2. Подглазничная область (regio infraorbitalis)
3. Область носа (regio nasi)
4. Область губ рта (regio labii oris)
5. Область подбородка (regio mentalis)
Глубокие области:
1. Область глазницы (regio orbitalis)
2. Полость носа (cavum nasi)
3. Полость рта (cavum oris)
4. Твердое небо (palatum durum)
5. Мягкое небо (palatum molle)
6. Надкостница челюстей (periostium maxillae et mandibulae)
Б. Абсцессы и флегмоны бокового отдела лица
Поверхностные области:
1. Скуловая область (regio zygomatica)
2. Щечная область (regio buccalis)
3. Околоушно-жевательная область (regio parotideomasseterica):
а) жевательная область (regio masseterica)
б) околоушная область (regio parotidis)
в) позадичелюстная ямка (fossa retromandibularis)
Глубокие области:
1. Подвисочная ямка (fossa infratemporalis)
2. Крыловидно-челюстное пространство (spatium pteiygomandibulare)
3.Окологлоточное пространство (spatium parapharyngeum)
Классификация абсцессов, флегмон лица и области рта по типу течения воспалительной реакции:
1. Гипоэргический тип;
2. Нормэргический тип;
3. Гиперэргический тип
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Таблица – 1. Жалобы и анамнез
| Жалобы и анамнез у пациентов с абсцессами и флегмонами полости рта: | Жалобы и анамнез у пациентов с абсцессами и флегмонами лица | ||
| Окологлоточное пространство | Жалобы: боль при глотании, затруднение дыхания, ухудшение общего самочувствия, ограничение открывания рта. | Подподбородочная область | Жалобы: самопроизвольные боли в пораженном участке, болезненные жевание и глотание. |
| Анамнез: Основным источником инфицирования является патологический процесс в зубах нижней челюсти; воспалительный процесс может распространяться из соседних клетчаточных пространств, как осложнение после проведения мандибулярной анестезии, и вследствие перенесенных инфекционных заболеваний. | Анамнез: Очаги одонтогенной инфекции в области нижних зубов. Вторичное поражение в результате распространения инфекции по протяжению из поднижнечелюстной и подъязычной областей, а так же лимфогенным путем. | ||
| Крыловидно-нижнечелюстное пространство | Жалобы: значительные самопроизвольные боли в пораженном участке, усиливающиеся при открывании рта. Припухлость под углом нижней челюсти. Значительное ограничение открывания рта. | Поднижнечелюстная область | Ноющая боль, ограничение открывания рта, боль при глотании. |
| Анамнез: Очаги одонтогенной инфекции, инфицированные раны. Вторичное поражение в результате распространения инфекции по протяжению из подъязычной, подподбородочной, околоушно-жевательной областей, из крыловидно-челюстного пространства, лимфогенным путем. | |||
| Анамнез: источником инфицирования является патологический процесс в зубах нижней челюсти; воспалительный процесс может распространяться из соседних клетчаточных пространств, как осложнение после проведения проводниковой анестезии, и вследствие перенесенных инфекционных заболеваний. | |||
| Языка | Жалобы: интенсивные боли в языке, отдающие в ухо, резко болезненное глотание, невнятная речь, затруднение дыхания. | Околоушно-жевательная область | Жалобы: значительные самопроизвольные боли в пораженном участке, усиливающиеся при открывании рта. Припухлость в соответствующей половине лица. |
| Анамнез: Инфицированные раны языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis). | |||
| Анамнез: очаги одонтогенной, осложнение гнойного лимфаденита. Вторичное поражение в результате распространения инфекции по протяжению из околоушной слюнной железы, щечной, височной областей, поджевательного пространства, подвисочной ямки | |||
| Челюстно-язычный желобок | Жалобы: самопроизвольные боли в горле или под языком, усиливающаяся при разговоре, жевании, глотании, открывании рта. | Подглазничная область | Жалобы: самопроизвольные боли отдающие в глаз, висок. Жалобы на припухлость в подглазничной, щечной областях. |
| Анамнез: Очаги одонтогенной инфекции, инфекционно-воспалительные поражения, инфицированные раны кожи подглазничной области. Вторичное поражение в результате распространения инфекции из щечной области и бокового отдела носа, тромбофлебит угловой вены лица. | |||
| Анамнез: очаги одонтогенной инфекции в области нижних моляров, инфекционно–воспалительные поражения и инфицированные раны слизистой оболочки дна полости рта. Вторичное поражение в результате распространения гнойно-воспалительного процесса из подъязычной области. | |||
| Дно полости рта | Жалобы: интенсивные боли, невозможность глотания, ограничение открывания рта, затруднение дыхания и речи. | Позадичелюстная область | Жалобы: самопроизвольные боли в пораженном участке, усиливающиеся при повороте головы, нарастание ограничения открывания рта. Припухлость позади ветви нижней челюсти, понижение слуха на пораженной стороне. |
| Анамнез: Причиной является одонтогенная инфекция из зубов нижней челюсти. Процесс может возникнуть при ранении подъязычного пространства или дна полости рта, а также в случае слюнокаменной болезни, остеомиелите нижней челюсти. | |||
| Анамнез: Одонтогенная инфекция, распространение воспалительного процесса из соседних областей , подвисочной ямки, лимфогенный путь проникновения инфекции (при конъюнктивитах, инфицированных ранах кожи в области наружного угла глаза), патологический процесс в нёбных миндалинах. | |||
| Подъязычная область | Жалобы: самопроизвольные боли в пораженном участке, боли при глотании, невозможность движения языком, ограничение открывания рта. | Периорбитальная область | Жалобы: пульсирующие боли в области глазницы с иррадиацией в висок, лоб, подглазничную область, резкие головные боли. |
| Анамнез: Очаги одонтогенной инфекции, при тромбофлебите угловой вены (v. angularis). Вторичное поражение в результате распространения инфекционно-воспалительного процесса из верхнечелюстной пазухи, решетчатой кости, подви-сочной, крылонебной ямок, подглазничной области, век. | |||
| Анамнез: Инфицированные раны языка. Вторичное поражение в результате распространения инфекции с язычной миндалины (tonsilla lingualis). | |||
| – | – | Подвисочная и крылонёбная ямки | Жалобы: самопроизвольные боли иррадиирующие в висок и глаз, усиливающиеся при глотании, головные боли, боли в области верхней челюсти. Ограничение открывания рта. |
| Анамнез: Очаги одонтогенной инфекции, инфицирование во время проведения проводниковой анестезии. Вторичное поражение в результате распространения инфекции по протяжению из соседних областей. | |||
| – | – | Щечная область | Жалобы: самопроизвольные резкие боли усиливающиеся при открывании рта и жевании. Отёк распространяющийся на нижнее и верхнее веко. |
| Анамнез: Очаги одонтогенной инфекции, инфекционно-воспалительные поражения, инфицированные раны кожи и слизистой оболочки щеки. Вторичное поражение в результате распространения инфекции из соседних областей. | |||
| – | – | Височная область | Жалобы: самопроизвольные резкие боли усиливающиеся при открывании рта, боли при глотании, затруднение дыхания, ухудшение общего самочувствия. |
| Анамнез: очаги одонтогенной инфекции, гнойно-воспалительные заболевания кожи (фолликулит, фурункул, карбункул), инфицированные раны, гематомы височной области, флегмоны смежных областей: подвисочной, лобной, скуловой, околоушно-жевательной. | |||
| – | – | Скуловая область | Жалобы: самопроизвольные боли в скуловой области, иррадиирующие в подглазничную и височную области, усиливающиеся при открывании рта. |
| Анамнез: очаги одонтогенной инфекции, инфекционно-воспалительные поражения кожи, инфицированные раны скуловой области. Вторичное поражение в результате распространения инфекционно-воспалительного процесса из соседних областей: подглазничной, щечной, околоушно-жевательной, височной областей. | |||
| Абсцессы и флегмоны полости рта | Внешний осмотр | Осмотр полости рта | Пальпация | |
| Окологлоточное пространство | Определяется инфильтрат под углом нижней челюсти. У отдельных больных возникает припухлость в височной области. Открывание рта ограничено из за воспалительной контрактуры медиальной крыловидной мышцы III степени. | При осмотре слизистая оболочка крыловидно–нижнечелюстной складки, мягкого неба гиперемирована и отёчна, нёбный язычок резко смещён в здоровую сторону. Инфильтрат распространяется на боковую стенку глотки, отёк – на слизистую оболочку подьязычной складки, язык, заднюю стенку глотки. | Под углом нижней челюсти имеется глубокий болезненный инфильтрат | |
| Крыловидно-нижнечелюстное пространство | Определяется отёчность под углом нижней челюсти. Открывание рта резко ограничено из-за воспалительной контрактуры жевательной мышцы III степени. | При осмотре полости рта отмечается гиперемию и отёчность слизистой оболочки в области крыловидно-нижнечелюстной складки, небно-язычной дужки, зева. Иногда инфильтрация распространяется на слизистую оболочку боковой стенки глотки и дистальный отдел подъязычной области. | Отмечается болезненный инфильтрат под углом нижней челюсти, кожа над ним в складку не собирается. Лимфатические узлы спаяны друг с другом, иногда появляется припухлость в нижнем отделе височной области | |
| Языка | Ограничено открывание рта, отмечается воспалительная контрактура жевательных мышц. Увеличенный язык не помещается в полости рта, больной держит рот полуоткрытым. | Язык значительно увеличен в размере, выдается вперед, обложен белесоватым налетом, из полости рта исходит гнилостный запах. | Регионарные лимфатические узлы увеличены, болезненные, спаянные друг с другом. В глубине подбородочной области пальпируется разлитой болезненный инфильтрат. | |
| Подъязычная область | Припухлость в подподбородочном и передних отделах поднижнечелюстного треугольника в следствии коллатерального отёка. Кожа над припухлостью не изменена. Рот полуоткрыт. Открывание рта ограничено. При распространённой флегмоне более выражена контрактура внутренних крыловидных мышц. | Увеличивающаяся припухлость в подъязычной области, язык отодвинут в противоположную сторону. При поражении обеих подъязычных областей, подъязычные складки инфильтрированы, сглажены. Слизистая оболочка на поверхности подъзычных складок покрыта фибинозным налётом. Язык значительно увеличен в размере. | Инфильтратаплотный, болезненный. Кожа над припухлостью не спаяна собирается в складку. | |
| Челюстно-язычный желобок | Открывание рта умеренно ограничено (из-за боли). Припухлость в заднем отделе поднижнечелюстной области. | Челюстно-язычный желобок сглажен за счет инфильтрата, язык смещен в здоровую сторону. Слизистая оболочка полости рта над инфильтратом гиперемирована, пальпация его болезненная. | Инфильтрат плотный, болезненный. | |
| Дно полости рта | Лицо одутловатое. Рот полуоткрыт, вынужденное положение больного с фиксированной головой. Открывание рта затрудненное, ограниченное. Возможно нарушение дыхания. | Подъязычные складки инфильтрированы, язык увеличен в размерах вследствие инфильтрации, часто сухой и покрыт грязно-коричневым налетом, видны отпечатки зубов. | Плотный, болезненный разлитой инфильтрат расположенный на уровне зубов до поднижнечелюстных и подподбородочной областей. | |
| Абсцессы и флегмоны лица | ||||
| Подподбородочная область | Определяется разлитой инфильтрат в подподбородочном треугольнике, выраженный отек обеих поднижнечелюстных областей. Открывание рта свободное и только при распространении гнойного процесса на окружающие ткани появляется ограничение опускания нижней челюсти, становится болезненным жевание и глотание, кожа над инфильтратом гиперемирована. | При осмотре слизистая оболочка полости рта и непосредственно подъязычная складка не изменены. | Возникает размягчение инфильтрата, кожа над ним спаивается, в складку не собирается, определяется флюктуация. | |
| Поднижнечелюстная область | Припухлость в поднижнечелюстной и прилегающие подподбородочную и позадичелюстную области. Открывание рта чаще не ограничено, свободное. В случаях распространения инфильтрата в подъязычную область и крыловидно нижнечелюстное пространство наблюдается значительное ограничение опускания нижней челюсти и болезненность при глотании. | На стороне поражения небольшая отечность и гиперемия слизистой оболочки, подъязычной складки. | В центре определяется плотный болезненный ифильтрат. | |
| Околоушно-жевательная область | Определяется разлитой инфильтрат от нижнего отдела височной области до поднижнечелюстного треугольника и от ушной раковины до носогубной борозды. Контуры угла и заднего края ветви нижней челюсти сглаживаются. Открывание рта резко ограничено из за воспалительной контрактуры жевательной мышцы III степени. Кожа над инфильтратом лоснится, багрового цвета. | При осмотре слизистая оболочка щеки значительно отёчна, инфильтрация переднего края жевательной мышцы. | Инфильтрат плотный, резко болезненный кожа над ним спаяна, в складку не собирается. | |
| Подглазничная область | Припухлость в подглазничной, щечной областях, распространяющееся на скуловую область, верхнюю губу, нижнее, а иногда и верхнее веко. Ткани по передней поверхности тела верхней челюсти инфильтрированы. Кожа над инфильтратом ярко – красная. | При осмотре верхний свод преддверия рта сглажен, оболочка над ним гиперемирована, отёчна. | Болезненная пальпация, кожа над инфильтратом спаяна в складку собирается с трудом. | |
| Позадичелюстная область | Припухлость позади ветви нижней челюсти, которая сглаживает её контуры. Кожа над ней ярко красного цвета. Мочка уха приподнята. Ограничение открывания рта нарастает. | При осмотре слизистая оболочка крыловидно-нижнечелюстной складки, мягкого неба, небно-язычной дужки, зева гиперемирована и отёчна. | Инфильтрата плотный, болезненный. Кожа над припухлостью спаяна в складку не собирается. | |
| Периорбитальная область | Ограничение подвижности глазного яблока, чаще в одну сторону. Инфильтрация века, отёк конъюнктивы, появляется диплопия с последующим прогрессирующим снижением зрения. Кожа глазницы синюшного цвета. | Отек и гиперемия слизистой оболочки верхнего свода преддверия рта, при пальпации в глубине тканей определяется болезненный инфильтрат, распространяющийся до переднего края венечного отростка. | Отмечается инфильтрация и болезненность в нижнем отделе височной области, иногда болезненность при надавливании на глазное яблоко на стороне локализации воспалительного процесса. Кожа в складку собирается с трудом. | |
| Подвисочная и крылонёбная ямки | Припухлость воспалительного характера в нижнем отделе височной и верхнем отделе околоушно-жевательной области в виде «песочных часов», а так ж коллатеральный отёк в подглазничной, щёчной областях. Выражена воспалительная контрактура жевательных мышц. Кожа в цвете не измененная. | Отек и гиперемия слизистой оболочки верхнего свода преддверия рта, при пальпации в глубине тканей определяется болезненный инфильтрат, распространяющийся до переднего края венечного отростка. | Отмечается инфильтрация и болезненность в нижнем отделе височной области, иногда болезненность при надавливании на глазное яблоко на стороне локализации воспалительного процесса. Кожа в складку собирается с трудом. | |
| Щечная область | Значительной протяженности инфильтрат в щечной области, выраженный отек окружающих тканей, распространяющийся на нижнее и верхнее веки, сужение глазной щели или её полное закрытие. Кожа в щечной области красного цвета. | Наблюдается отёк и гиперемия слизистой оболочки щеки, верхнего и нижнего свода преддверия рта. | Болезненная пальпация, кожа в щёчной области инфильтрирована в складку не собирается. | |
| Височная область | Припухлость над скуловой дугой, захватывающая височную ямку; коллатеральный отёк распространяется на теменную и лобную области. Нередко наблюдается отёчность скуловой области, верхнего и нижнего века. | Наблюдается отёк и гиперемия слизистой оболочки щеки, верхнего и нижнего свода преддверия рта. | Плотный и болезненный инфильтрат. Кожа над ним спаяна в складку не собирается. Определяется флюктуация. | |
| Скуловая область | Отечность выражена значительно, распространяется на подглазничную, височную, щёчную и околоушно-жевательную области. Кожа над инфильтратом красного цвета. | В преддверии рта, по верхнему своду не уровне больших коренных зубов отечная и гиперемированная слизистая оболочка. | Плотный и болезненный инфильтрат в проекции скуловой кости. Кожа над ним спаяна в складку не собирается. | |
| Таблица – 3. Характерные местные проявления абсцессов, флегмон головы отдельных локализаций | |||||||||||
| Локализация воспалительного процесса | Нарушение функции | Внешние проявления воспалительного процесса | |||||||||
| Дыхания | Глотания | Открывания рта | Закрывания рта | Зрения | Речи | Асимметрия лица (припухлость в обл. воспаления | Припухлость в поднижнечелюстной обл. с обеих сторон | Асимметрия зева | Увеличение языка в объеме | Смешение языка вверх | |
| Глубокая: | |||||||||||
| дно полости рта | + | + | – | + | – | + | – | + | – | – | + |
| окологлоточное пространство | – | + | – | – | – | + | – | – | + | – | – |
| язык (основание) | + | + | – | + | – | + | – | – | + | – | |
| крыловидно-челюстное пространство | – | + | + | – | – | – | – | – | + | – | – |
| поднижнечелюстное пространство | – | + | – | – | – | – | + | – | – | – | – |
| поджевательное пространство | – | – | + | – | – | – | + | – | – | – | – |
| подвисочная ямка | – | – | + | – | – | – | – | – | – | – | |
| височная область (глубокая локализация) | – | – | + | – | – | – | + | – | – | – | – |
| Глазница | – | – | – | – | + | – | + | – | – | – | – |
| Поверхностная: | – | – | – | – | – | – | – | – | – | – | – |
| лобно-теменно-затылочная область | – | – | – | – | – | – | + | – | – | – | – |
| височная область (поверхностная локализация) | – | – | – | – | – | – | + | – | – | – | – |
| Веки | – | – | – | – | + | – | + | – | – | – | – |
| область наружного носа | + | – | – | – | – | – | + | – | – | – | – |
| область рта, подбородка | – | – | – | – | – | + | + | – | – | – | – |
| подподбородочная область | – | – | + | – | – | – | + | – | – | – | – |
| подглазничная область | – | – | – | – | – | – | + | – | – | – | – |
| скуловая область | – | – | – | – | – | – | + | – | – | – | – |
| щечная область | – | – | – | – | – | – | + | – | – | – | – |
| околоушно-жевательная область | – | – | – | – | – | – | + | – | – | – | – |
| позадичелюстная область | – | – | – | – | – | – | + | – | – | – | – |
| подъязычная область | – | – | + | – | – | – | – | – | – | – | + |
Лабораторные исследования: нет.
Инструментальные исследования:
· рентгенография челюстей – определение очага одонтогенной инфекции.
Диагностический алгоритм
Схема-1. Алгоритм диагностики флегмоны и абсцессов области рта
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ:
Диагностические критерии:
Жалобы и анамнез: см. амбулаторный уровень
Физикальное обследование: см. амбулаторный уровень
Лабораторные исследования:
· общий анализ крови – лейкоцитоз, увеличение СОЭ, сдвиг лейкоцитарной формулы влево;
· исследование экссудата на чувствительность к антибиотикам — определение качественного и количественного состава микрофлоры, выявление чувствительности к антибиотикам
Инструментальные исследования:
· рентгенография челюстей – выявления гнойно-некротического поражения костной ткани;
· УЗИ челюстно-лицевой области (очага воспаления) – наличие полости с жидкостным компонентом неоднородной эхогенности (в зависимости от локализации и глубины расположения абсцесса).
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК (Er, Hb, Lе, Tr, Ht, СОЭ);
· исследование экссудата на чувствительность к антибиотикам;
· рентгенография челюстей.
Перечень дополнительных диагностических мероприятий:
ортопантомограмма – для выявления очага одонтогенной инфекции.
источник
Абсцесс наружного уха (Н60.0) — это острое гнойно-некротическое воспаление волосяного фолликула и сальной железы в перепончато-хрящевом отделе наружного слухового прохода.
Предрасполагающие факторы: гноетечение из полости среднего уха, повреждение кожи наружного слухового прохода инородными телами, ватными палочками, спичками и т.д. при проведении туалета уха, зуд в ухе, авитаминоз, иммунодефицит, сахарный диабет, туберкулез, аллергологические заболевания и др.
Выделяют 2 стадии: инфильтрация и абсцедирование.
-
Резкая стреляющая боль в ухе, усиливающая при открывании/закрывании рта.
- Чувство заложенности уха, снижение слуха.
- Гипертермия, слабость, вялость, недомогание.
- Гиперемия, отек кожи в перепончато-хрящевом отделе слухового прохода, частичное или полное сужение слухового прохода, необозримость барабанной перепонки, интактность барабанной перепонки.
- Инфильтрат с гнойным стержнем в центре, резко болезненный при зондировании.
- Резкая болезненность при пальпации козелка.
- Диффузный наружный отит.
- Острый гнойный средний отит.
- Экзема наружного слухового прохода.
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится в условиях стационара:
- Хирургическое лечение (вскрытие фурункула наружного слухового прохода в стадии абсцедирования) + медикаментозное (антибиотики, антигистаминные препараты).
- Дезинтоксикационная терапия.
- В стадии инфильтрации — спиртовые турунды.
- После вскрытия фурункула — турунды с гипертоническим раствором.
- Физиотерапевтическое лечение.
Имеются противопоказания. Необходима консультация специалиста.
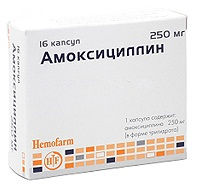
- Амоксициллин/клавуланат (антибактериальное средство). Режим дозирования: внутрь, в дозе 625 мг 3 раза/сут. Курс лечения 5-7 дней.
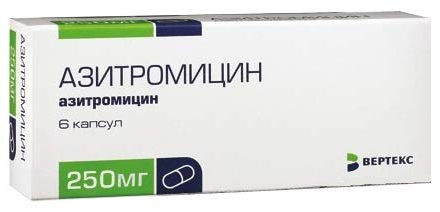
- Азитромицин (антибактериальное средство). Режим дозирования: внутрь, в дозе 500 мг 1 раз/сут. Курс лечения 3 дня.
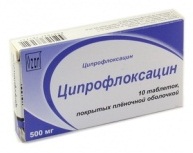
- Ципрофлоксацин (антибактериальное средство). Режим дозирования: внутрь, в дозе 500 мг 2 раза/сут. Курс лечения 7 дней.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| з.о. д.м.н. Артюшкин С.А., Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 2 | 5 | 18 | 18 | 18 | 18 | 18 | 2 | 5 | 18 | 18 | 18 | 18 | 18 |
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Боль в ухе | 100% |
| Снижение слуха (ухудшение слуха, нарушение слуха, плохой слух) | 90% |
| Заложенность уха | 80% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 70% |
Москва, Спиридоньевский пер, 5 ст1
Москва, Большой Староданиловский пер, 5 ст3
Москва, Велозаводская, 13 ст2
Москва, Малый Кисельный переулок, 1/9
Москва, Большая Спасская, 10 к1
Москва, Спартаковский переулок, 2 ст11
Москва, Шипиловский пр-д, 43к1
Москва, Успенское 1-е шоссе, 111
Москва, Старокачаловская, 10
Москва, Загородное шоссе, 9 к3
Москва, Зеленоград, Панфиловский пр., к1205
Москва, 3-й Самотечный переулок, 21
Москва, Лучевой 6-й просек, 19
Москва, Зубовский бульвар, 13 ст1
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник
Международная классификация болезней (МКБ-10).
Болезни и состояния. Алфавитный указатель заболеваний МКБ-10.
Удобный поиск заболеваний по названиям с соответствующим шифром МКБ-10.
-по медицинским показаниям O04.-
-привычный или повторный (помощь во время беременности) O26.2
—головного мозга (с абсцессом печени или легкого) A06.6+ G07*
—легкого (и печени) (без упоминания об абсцессе головного мозга)A06.5+ J99.8*
—печени (без упоминания об абсцессе головного мозга или легкого)A06.4
—уточненной локализации НКД A06.8
-брюшины, брюшинный (прободной) (с разрывом) K65.0
—аборта (последующий эпизод) O08.0
—внематочной или молярной беременности O08.0
-верхней челюсти, верхнечелюстной K10.2
-височно-клиновидной области G06.0
-волосистой части головы (любой части) L02.8
—роды или послеродовой период O86.1
-гайморовой полости (хронический) J32.9
-головного мозга (любой части) G06.0
-голосовой складки [связки] J38.3
-заднепроходного канала K61.0
-легкого (гнойный) (милиарный) J85.2
-матки, маточный(ой) стенки N71.9
-молочной железы (непослеродовой) (острый) (хронический) N61
-мочевого пузыря (стенки) N30.8
-носовой (перегородки) (ямки) J34.0
-пальца ноги (любой части) L02.4
—с полостью (альвеолярный) K04.6
-периодонтальный (пристеночный) K05.2
—-абсцессом головного мозга (и абсцессом легкого) A06.6+ G07*
—-абсцессом легкого A06.5+ J99.8
-поджелудочной железы (протока) K85
-подмышечный(ого) (области) G02.4
-половой губы (большой) (малой) N76.4
—-влияние на плод или новорожденного P00.1
-предстательной железы N41.2
—гонококковый (острый) (хронический) A54.2+ N51.0*
-промежности (поверхностный) L02.2
—глубокий (с вовлечением уретры) N34.0
-пульпы, пульпарный (зубной) K04.0
-синуса (носового) (придаточного) (хронический) J32.9
—внутричерепного венозного (любого) G06.0
-слюнного протока (железы) K11.3
-соска молочной железы N61
-сосцевидного отростка H70.0
-ягодицы, ягодичной области L02.3
-языка (стафилококковый) K14.0
-яичника, яичниковый (желтого тела) N70.9
Агранулоцитоз (ангина) (хронический) (циклический) (генетический)(детский) (периодический) (пернициозный) D70 (по МКБ-10)
-брыжеечный (неспецифический) (острый) (подострый) (хронический)I88.0
-предстательной железы N40
-осложняющий беременность, роды или послеродовой период O99.3
—влияние на плод или новорожденного P04.3
-вызванная рентгеновским облучением L58.1
-сифилитическая (вторичная) A51.3+ L99.8*
-спинальная прогрессирующая G12.2
-кисти(ей), кроме ампутации только пальца(ев) S68.9
-дифтерийная пленчатая A36.0
-сетчатки сифилитическая A52.0+ H36.8*
Аневризма (анастомозная) (артерии) (веретенообразная) (диффузная)(круговая) (ложная) (мешковидная) (множественная) I72.9 (по МКБ-10)
-аорты, аортальная (несифилитическая) I71.9
-артерии головного мозга неразорванная I67.1
-грудной аорты (дуги) (несифилитическая) I71.2
-коронарной артерии (приобретенная) I25.4
—связанная с лекарствами D61.1
—лекарственными средствами D61.1
—красноклеточная (чистая) D60.9
-витамин-B12-дефицитная (связанная с питанием) D51.3
—кровотечением (хроническая) D50.0
—-вторичная в связи с потерей крови (хронической) D50.0
—-связанной с питанием D52.0
—-связанной с приемом лекарственного средства D52.1
—связанная с приемом лекарственного средства D59.0
—врожденная (сфероцитарная) D58.0
—врожденная или семейная D61.0
—гемолитическая хроническая D59.9
-осложняющая беременность, роды или послеродовой период O99.0
-пернициозная (врожденная) (злокачественная) (прогрессирующая) D51.0
—вызванная потерей крови P61.3
-зуба, зубов (твердых тканей) K03.5
-сустава между слуховыми косточками (инфекционный) H74.3
-аортальной створки или клапана НКД Q23.9
-артерии или вены (периферической) НКД Q27.9
-головного мозга (множественная) Q04.9
-двенадцатиперстной кишки Q43.9
-диафрагмы (отверстия) НКД Q79.1
-желчного протока или пути Q44.5
-желчного пузыря (положения) (размера) (формы) Q44.1
-желудочно-кишечного тракта НКД Q45.9
-кишечника (толстого) (тонкого) Q43.9
-кожи и ее придатков врожденная НКД Q82.9
—с укорачивающей деформацией Q72.8
-легочной артерии НКД Q25.7
—при беременности или родах O34.0
—влияние на плод или новорожденного P03.8
—вызывающая затрудненные роды O65.5
-мочевыделительной системы НКД Q64.9
-мочеиспускательного канала Q64.7
-нервной системы (центральной) НКД Q07.9
-пищеварительного органа(ов) или системы НКД Q45.9
-поджелудочной железы или протока Q45.3 q
-почки(ек) (лоханки) (чашки) Q63.9
-сердечно-сосудистой системы НКД Q28.8
-соска молочной железы Q83.9
—среднего (вызывающая нарушение слуха) Q16.4
—21 (синдром Дауна БДУ) Q90.9
—-синдром Клайнфельтера Q98.4
—гонадный дисгенез (чистый) Q99.1
-травматическая (после размозжения) T79.5
-плода (подозреваемая), влияющая на характер ведения беременностиO35.0
-круглой связки матки Q52.8
-легкого, врожденная (двусторонняя) (односторонняя) Q33.3
-предстательной железы Q55.4
-острый (гангренозный) (гнойный) (катаральный) (молниеносный) (обструктивный) (ретроцекальный) K35.9
—перитонеальным абсцессом K35.1
—прободением, перитонитом или разрывом K35.0
-хронический (рецидивирующий) K36
-гигантоклеточный НКД M31.6
-климактерический (любой локализации) НКД M13.8
-невротический (Шарко) (табетический) A52.1+ M14.6*
-пиогенный или пиемический (любой локализации) M00.9
—вовлечением сердца НКД M05.3+ I52.8*
—вовлечением легких M05.1+ J99.0*
—системными нарушениями НКД M05.3
—спленомегалией и лейкопенией M05.0
-стрептококковый (любой локализации) НКД M00.2
-сывороточный (нетерапевтический) (терапевтический) M02.2
-псориатическая НКД L40.5+ M07.3*
—вирусном гепатите НКД B19.9+ M03.2*
—метаболических нарушениях НКД E88.9+ M14.5*
—новообразованиях НКД D48.9+ M36.1*
—сахарном диабете E14.6+ M14.2*
—регионарном энтерите K50.-+ M07.4*
—эндокринных нарушениях НКД E34.9+ M14.5*
-постинфекционная НКД B99+ M03.2*
-вызванная детергентом J69.8
-неуточненной локализации C71.9
—пищей или инородным телом (в) T17.9
—средняя или умеренная (оценка по шкале Апгар 4-7) R21.1
—тяжелая (оценка по шкале Апгар 0-3) R21.0
-Фридрейха (мозжечковая) (наследственно-семейная) (спинальная) G11.1
-у плода или новорожденного (вторичный) P28.1
-коронарный (артериальный) I25.1
-двусторонний (врожденный) G80.3
-матки (во время родов) O62.2
-мочевого пузыря (нейрогенная) (сфинктера) N31.2
-влагалища, приобретенная (постинфекционная) (старческая) N89.5
-двенадцатиперстной кишки Q41.0
-желчного протока (врожденная) (общего) (печеночного) Q44.2
-заднего прохода (канала) Q42.3
-маточной трубы (врожденная) Q50.6
-мочевого пузыря (шейки) Q64.3
-мочеиспускательного канала (вальвулярной части) Q64.3
-трехстворчатого клапана Q22.4
-врожденная (универсальная) Q84.0
-беззубого альвеолярного края K08.2
-головного мозга (коры) (прогрессирующая) G31.9
-зрительного нерва (папилло-макулярного узелка) H47.2
—дегенеративная (старческая) L90.8
-маточной трубы (старческая) N83.3
-поджелудочной железы (протока) (старческая) K86.8
-предстательной железы N42.2
-диффузная (идиопатическая) L90.4
-связанная с нарушением развития F80.2
—поздний новорожденного P74.0
-венерический НКД A64+ N51.2*
-гонококковый (острый) (хронический) A54.0
-ксерозный облитерирующий N48.6
-гонококковый (острый) (хронический) A54.0
-язвенный (специфический) A63.8+ N51.2*
-гонококковый (острый) (с абсцессом) (хронический) A54.1
-брюшная (эктопическая) O00.0
—влияние на плод или новорожденного P01.4
—анемией (состояниями, перечисленными в рубриках D50-D64) O99.0
—таза (выраженной) (костного) НКД O33.0
—тазовых органов или тканей НКД O34.8
—вен нижних конечностей O22.0
—вирусными болезнями (состояниями, перечисленными в рубрикахA80-B09, B25-B34) O98.5
—мочеполовых путей НКД O23.9
—гидроцефалией плода (диспропорцией) O33.6
—гипертонической болезнью с преимущественным поражением
—гонококковой инфекцией O98.2
—инфекционными или паразитарными болезнями НКД O98.9
—-преждевременным отделением плаценты O45.9
—до 22 полных недель беременности НКД O20.9
—лекарственной зависимостью (состояниями, перечисленными в рубриках F11-F19, с четвертым знаком .2) O99.3
—необычно крупным плодом, приведшим к диспропорции O33.5
—неправильным предлежанием плода O32.9
—при многоплодной беременности O32.5
—олигогидрамнионом НКД O41.0
—тазовых органов или тканей НКД O34.8
—отягощенным акушерским анамнезом Z35.2
—неправильным положением (с кровотечением) O44.1
—преждевременной отслойкой O45.9
—поперечным положением или предлежанием плода O32.2
—почечной болезнью или недостаточностью НКД O26.8
—преждевременным разрывом оболочек O42.9
—разрывом плодных оболочек (преждевременным) O42.9
—Rh-изоиммунизацией, несовместимостью или сенсибилизацией O36.0
—септицемией (состояниями, перечисленными в рубриках A40.-, A41.-)O98.8
—сердечно-сосудистой болезнью (состояниями, перечисленными в рубриках I00-I09, I20-I52, I70-I99) O99.4
—цереброваскулярными нарушениями (состояниями, перечисленными врубриках I60-I69) O99.4
—чрезмерным увеличением массы тела НКД O26.0
—эклампсией, эклампсическим(ой) (ими) (делирием) (комой) (нефритом)(судорогами) (уремией) O15.0
—с предшествующей гипертензией O15.0
—ягодичным предлежанием плода O32.1
-со смертельным исходом НКД O95
—влияние на плод или новорожденного P01.4
—трубного (закупорка) (непроходимость) (стеноз) N97.1
—изменениями, болезнью шейки матки N97.3
—синдромом Штейн-Левенталя E28.2
-атриовентрикулярная (неполная) (частичная) I44.3
-Аддисонова (бронзовая) E27.1
-вызванная вирусом иммунодефицита человека [ВИЧ] B24
—асимптоматический статус Z21
—бактериальной инфекции БДУ B20.1
—вирусной инфекции БДУ B20.3
—гематологических нарушений НКД B23.2
—герпесвирусной инфекции B20.3
—злокачественных новообразований B21.9
—лимфомы (злокачественной) B21.2
—лимфоидного интерстициального пневмонита B22.1
—паразитарной болезни БДУ B20.9
-гемолитическая (новорожденного) (плода) P55.9
—аутоиммунная (тепловой тип) (холодовой тип) D59.1
—-крови (группы) (Даффи) (Келл) (Кидд) (Левис) (M) (S) НКД P55.8
—отрицательным резус-фактором матери P55.0
-гипертоническая (см. также гипертензия) I10
—медленно прогрессирующая N01.-
—толстого (ободочной кишки и прямой) K50.1
—тонкого (двенадцатиперстной кишки, тощей и подвздошной) K50.0
—обструктивная (хроническая) J44.9
—фиброзная (хроническая) J84.1
-поджелудочной железы K86.9
-почек (лоханки) (функциональная) N28.9
—кистозная врожденная Q61.9
—фиброкистозная (врожденная) Q61.8
—легочная (хроническая) I27.9
Бородавка (вирусная) (инфекционная) (нитевидная) (обыкновенная)(пальцевидная) (плоская) (подошвенная) (юношеская) B07 (по МКБ-10)
-органическое (шизофреноподобное) F06.2
-параноидное состояние F22.0
-облитерирующий (подострый) (хронический) J44.8
Бронхит (в возрасте 15 лет и старше) (гипостатический) (диффузный)(застойный) (инфекционный) (воспалительный) (с трахеитом) (фибринозный) J40 (по МКБ-10)
-аллергический (острый) J45.0
-вирусный острый или подострый НКД J20.8
-острый или подострый J20.9
—бронхоспазмом или закупоркой J20.9
—химический (вызванный газами, дымами или парами) J68.0
—астматический (обструктивный) J44.8
—химическими веществами, дымами, парами J68.4
—закупоркой дыхательных путей J44.8
—трахеитом (хроническим) J42
—химический (вызванный газами, дымами или парами) (вдыханием) J68.4
—подтвержденный бактериологически и гистологически A15.5
-профессиональный НКД M70.9
-атрофический, постменопаузный N95.2
-старческий (атрофический) N95.2
-церебральный (артерии) G45.9
—пищевода (с изъязвлением) I85.9
—нижней конечности (разорванное) I83.9
—во время беременности O22.0
—в послеродовом периоде (половых органов, нижней конечности) O87.8
—вульвы или промежности I86.3
-язва (нижней конечности любой части) I83.0
источник
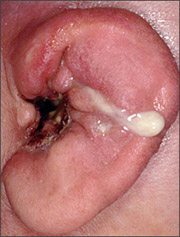 Резкая стреляющая боль в ухе, усиливающая при открывании/закрывании рта.
Резкая стреляющая боль в ухе, усиливающая при открывании/закрывании рта.