Фурункул появляется у детей на попе из-за нагноения волосяного мешочка. Воспалительный процесс вызывают стафилококковые бактерии, которые активно размножаются в благоприятной для них среде. Происходит инфицирование эпидермиса и близлежащих тканей при несвоевременном лечении.
Чтобы избежать негативных последствий при незначительных симптомах родители должны показать ребенка врачу.
Существует ряд факторов, которые могут спровоцировать появление у ребенка фурункула, который носит народное название — чирей. Также из-за возраста и особенностей детского организма эти образования подразделяются на несколько видов. Только дерматологи, изучая симптоматику, вид и локализацию наростов подбирают эффективное лечение.
У детей наблюдаются следующие виды фурункулов:
- Одиночный гнойник, который и представляет собой фурункул.
- При обширном нарыве, который охватывает несколько волосяных фолликулов и сливаясь, образует один большой гнойник, диагностируют карбункул.
- Если нагноение и воспалительный процесс наблюдается в глубоком слое эпидермиса врач диагностирует фурункулез кистозно-угревой.
- Если фурункул появился в складке между ягодицами и вызывает сильные болезненные ощущения, диагностируют пилонидальный синус.
- При множестве гнойников, которые появились из-за нарушения в работе потовых желез диагностируют гнойный гидраденит.
При выявлении образований подбирается индивидуальное лечение. Например, лечение карбункула сильно отличается от терапии при кистозно-угревом фурункулезе или пилонидальном синусе. Также важно точно знать, что на попе у ребенка образовался именно фурункул, который на начальном этапе заболевания практически не отличается от прыщей.
Чирей локализуется на волосяной части ягодиц, ануса, копчика. При инфицировании на начальном этапе он напоминает небольшой красный прыщик, который слегка возвышается над поверхностью кожи. За счет активного размножения стафилококковых микробов вырабатывается гной, который наполняет чирий.
По мере развития фурункула увеличивается количество гноя, и образование принимает форму конуса со стержнем внутри. Это стержень имеет зеленоватый оттенок и заметен при визуальном осмотре в виде белого пятнышка в центре образования. Фурункул напоминает твердый бугорок и вызывает болезненные ощущения при пальпации.
Лечение будет быстрым и без осложнений, если ребенку при обнаружении нароста будет оказана медицинская помощь.
Сравните болячку на фото и нарыв у ребенка и вы поймете, действительно ли это чирей:
Главной причиной появления у ребенка на попе фурункула является наличие в организме золотистого стафилококка. Но его активное развитие связано с такими причинами, как:
- Наличие хронических или инфекционных заболеваний.
- Гормональные перестройки в подростковом периоде.
- Психические или нервные заболевания.
- Авитаминоз.
- Нарушения в рационе питания.
- Перегрев или охлаждение организма.
- Несоблюдение личной гигиены.
- Сниженный иммунитет.
Тотальной ошибкой многих родителей является пренебрежение к высыпаниям ребенка. Порой фурункул принимают за обыкновенный прыщ и не предпринимают никаких действий в отношении лечения. А это может вызвать негативные последствия и привести к осложнениям. Поэтому важно знать симптомы, которые проявляются при появлении чирия:
- На попе появляется одиночная пустула, которая имеет красный ореол и отечный плотный гнойник со стержнем.
- Ребенок при ощупывании образования ощущает боль.
- Внутри чирия виден стержень.
- Ребенок ощущает чувство жжения или покалывание.
- Из-за воспалительного процесса могут увеличиться в паху лимфатические узлы.
- Возможно повышение температуры до 39 градусов.
- У ребенка пропадает аппетит.
- Нарушается сон.
- Появляется беспокойство и раздражительность.
Фурункул – это следствие инфекции, которую спровоцировали микроорганизмы. Поэтому важно провести своевременное лечение, чтобы избежать осложнений. К опасным последствиям относятся:
- Появление тромбоза.
- Заболевание пиелонефритом.
- Развитие флебита.
- Заражение гнойным менингитом.
Инфекция может распространиться на близлежащие органы, а также стать причиной заражения крови. Это может привести к серьезным осложнениям и в некоторых случаях к летальному исходу.
Составляющей лечения лекарственными препаратами у детей является использование антисептиков и обезболивающих. Также врач подбирает препараты, чтобы ускорить процесс созревания фурункула. Образование необходимо обрабатывать зеленкой, салициловой кислотой или перекисью водорода.
Ребенку назначают УВЧ, чтобы ускорить созревание нароста. Метод заключается в воздействии электромагнитным полем на гнойник.
Как только нарост начнет прорывать, используют солевые повязки. Это позволит быстро удалить гной. Раствор готовят самостоятельно. Для этого к 100 мл кипяченой воды добавляют ложку соли и смесь тщательно размешивают. Повязку делают каждый день до тех пор, пока не выйдет стержень.
Далее проводят антибактериальную терапию, чтобы избежать инфицирования и воспалительных процессов. Рану обрабатывают Ихтиловой или Тетрациклиновой мазью, мазью Вишневского, Бакторбаном, Банеоцином.
Если есть необходимость, ребенку назначают курс антибиотиков:
- Цефалексина;
- Эритромицина;
- Диклоксацилина;
- Ванкомицина и др.
Также возможно удаление нароста лазером. Данную процедуру можно проводить только по назначению врача.
Образование в большинстве случаев созревает самостоятельно и не требует хирургического вмешательства.
Но если созревание затягивается, а состояние ребенка не нормализуется, показано хирургическое вмешательство.
Врач проводит обезболивание и надрезает фурункул. Полость очищают от гноя и стержня, а затем вводят антибактериальную мазь в ранку. Накладывают марлевую повязку.
Далее родители проводят лечение в домашних условиях, точно придерживаясь рекомендаций врача.
Для выведения фурункулов можно воспользоваться следующими рецептами:
- Натереть луковицу и смешать массу с небольшим количеством молока. Эту смесь выкладывают на марлю и закрепляют на образовании. Менять повязку до 3 раз в день.
- Сделать из семян подорожника кашицу и прикладывать ее к гнойнику.
- Смешать ржаную муку с медом и прикладывать смесь к образованию.
- Запечь луковицу, затем ее растолочь и выложить на марлевую повязку. Прикладывать к фурункулу 2-3 раза в сутки.
Родители должны знать, что категорически противопоказано прикладывать к фурункулу тепло. Это может спровоцировать попадание гноя в кровь.
Также необходимо знать и другие профилактические мероприятия:
- Ребенок ежедневно должен принимать душ.
- Если произошло любое травмирование кожи, следует все ранки, царапины и ссадины обработать антисептиком.
- Следить за рационом питания ребенка.
- Избегать переохлаждения и перегревания.
- Как можно чаще совершать с ребенком прогулки на свежем воздухе.
- Избегать стрессов и нервных переживаний.
Только от родителей зависит, появится ли у ребенка это гнойное заболевание. Если же были случаи возникновения фурункулов, следует пропивать 2 раз в год витаминные комплексы для повышения иммунитета.
источник
Абсцесс является нарывом и местом скопления гноя. Гной может появиться из-за острой или хронической местной инфекции. При абсцессе происходит разрушение тканей в очаге, поражённом инфекцией. Возникнуть гнойник может не только на кожном покрове, но и внутри организма в каком-либо органе. При возникновении абсцесса происходит образование стенки-мембраны, которая закрывает гнойный участок от других здоровых тканей. Таким образом происходит защита здоровых тканей от возможного заражения. Различается несколько видов абсцессов в зависимости от их расположения. Но образование нарыва на любом органе или ткани сопровождается сильной болью, и при отсутствии своевременного лечения возможны осложнения.
Возникнуть нарыв может у ребёнка по разным причинам. Но чаще всего возникновение абсцессов отмечается у детей с пониженным иммунитетом. Нередко нарывы образовываются из-за смешанной микрофлоры, состоящей из стафилококков, кишечной палочки и других бактерий. Абсцесс у ребёнка может возникнуть в качестве осложнения после перенесённого заболевания или несвоевременной диагностики и лечения. Например, из-за периодонтита зубов или менингита. При получении открытой раны, ссадины или царапины есть вероятность возникновения абсцесса. Если детский иммунитет понижен, и не была проведена необходимая обработка открытых повреждений, возможно образование гнойника. У детей часто наблюдается заглоточный абсцесс. Инфекция попадает в носоглотку через горло или носовые проходы, поражая лимфатические узлы.
- Определить самостоятельно образование гнойника в детском организме несложно. Признаки абсцесса у детей зависят от их возраста, а также от места расположения.
- У младенцев возникновение нарыва можно распознать по местной отёчности и изменениям внешних тканей.
- При образовании внутреннего гнойника, внешне заметить его признаки проявления сложно. Но ребёнок будет испытывать сильные болевые ощущения, которые сопровождаются плачем.
- Дети старше 2 лет при наличии абсцесса жалуются на головную боль, повышенную температуру. Они становятся раздражительными и беспокойными.
Определить наличие нарыва в организме ребёнка специалист сможет без труда, если абсцесс возник на видном месте. При внутреннем гнойнике необходимо проводить ряд обследований, чтобы узнать точную причину недомогания малыша. Для определения диагноза ребёнок должен сдать общий анализ крови. С его помощью можно узнать уровень лейкоцитов, повышение которого говорит о воспалительном процессе в организме. Для определения размера и места нахождения нарыва внутри детского организма, врач назначает УЗИ, компьютерную или магнитно-резонансную томографию. Чтобы диагностировать абсцесс, специалисты берут образец гноя для дальнейшего изучения с помощью микроскопа.
Чем опасен абсцесс для ребёнка? В настоящее время осложнения наблюдаются редко благодаря своевременной диагностике и лечению. Но при запущенной форме абсцесса существует вероятность заражения крови и возникновения сепсиса. Также может возникнуть флегмона – перемещения гноя в межмышечный промежуток, а также на соседние ткани. Из-за этого могут быть нарушения в работе других органов и систем. Если было проведено своевременное хирургическое вмешательство, рана после абсцесса заживает в короткие сроки без последствий.
Лечение абсцессов у ребёнка не может проходить самостоятельно без консультации врача. При появлении внешнего нарыва на кожном покрове или на слизистых, необходимо показать ребёнка врачу. При плохом самочувствии ребёнка по неизвестной причине поход к врачу должен быть осуществлён в короткие сроки. После назначенного лечения, родители должны придерживаться рекомендаций доктора. Важным этапом лечения является обеспечение ребёнку покоя и полноценного питания.
Своевременная диагностика позволяет выявить наличие нарыва в организме ребёнка.
- Лечить абсцессы принято с помощью хирургического вмешательства и часто в стенах стационара.
- Необходимо как можно раньше вскрыть гнойную капсулу, независимо от её места расположения.
- При лёгкой форме поверхностного абсцесса лечение может проводиться в домашних условиях. При наружных гнойниках используются повязки с лекарственными мазями и кремами.
- Если нарыв образовался во внутренних органах, врач может назначить пункцию. Процедура позволяет удалить гнойные массы из детского организма, а в очищенную полость вводится антибактериальное средство.
- В тяжёлых случаях происходит удаление части органа, поражённого абсцессом.
- После того как гнойная капсула была вскрыта, а гной удалён, происходит лечение для скорейшего заживления открытой раны.
- Её необходимо регулярно очищать с помощью дезинфицирующих средств и наложения стерильной повязки по мере необходимости. При тяжёлой форме абсцесса может потребоваться переливание крови, а также применение антибиотиков.
- Ребёнок, страдающий сахарным диабетом, нуждается в более внимательном отношении. Для него может потребоваться полная коррекция обмена веществ.
Чтобы предотвратить возникновение нарыва в детском организме, необходимо придерживаться некоторых правил.
- Ребёнка с раннего детства нужно приучать к соблюдению правил личной гигиены. Можно использовать антибактериальное мыло, способствующее уничтожению вредных микроорганизмов с кожного покрова.
- Меню ребёнка должно быть полноценным и богатым полезными веществами, микроэлементами и витаминами.
- Повышать эффективность детского иммунитета с помощью витаминных и минеральных комплексов, овощей и фруктов и ведения активного образа жизни. Ребёнка следует приучать к занятиям физическими упражнениями с раннего детства, способствуя укреплению здоровья и защитных функций организма.
- Родители должны следить за режимом для малыша.
- Своевременно обращаться к врачу при возникновении вирусных и бактериальных заболеваний. Это позволит предотвратить осложнений в виде абсцесса.
- Ребёнок должен регулярно проходить диспансеризацию. Это поможет выявить отклонения в работе детского организма.
- В случае получения открытой раны, царапины или ссадины, следует немедленно её обработать с помощью специальных средств.
источник
Появление фурункулов у детей всегда сопровождается болезненностью и ухудшением общего состояния малышей. Гнойник на коже далеко не так безобиден, как может показаться на первый взгляд. Почему образуются фурункулы и как их лечить, мы расскажем в этом материале.
Острое гнойное воспаление волосяного фолликула, расположенной рядом сальной железы и соседних тканей в медицине называется фурункулом, а в народе такой недуг называют «чирей». В народе считается, что такие гнойники появляются из-за простуды или переохлаждения. Это распространенное заблуждение. Чирей всегда тесно связан с активностью болезнетворных гноеродных бактерий.
Фурункулы могут появиться на любой части тела. Они могут иметь разные размеры. Несколько фурункулов, появившихся один за другим, говорят о том, что у ребенка — фурункулез.
Многим взрослым присуще недооценивать опасность фурункулов. При виде такого болезненного явления на коже ребенка, некоторые мамы и папы полностью полагаются на свой опыт и рецепты народной медицины. Однако следует помнить, что фурункулез — это проявление стафилококковой инфекции, которая может осложниться сепсисом, токсическим шоком, гнойным воспалением различных органов, включая головной мозг. Это может привести к инвалидности и даже к смерти. Именно поэтому важно не заниматься самолечением, не заставлять ребенка страдать, ведь чирей очень болит, а сразу обратиться к врачу.
Основной причиной появления фурункула являются микробы-стафилококки. В 99% случаев возбудителем является конкретный представитель этого рода бактерий — золотистый стафилококк. В 1% случаев в воспалении волосяного фолликула виноват эпидермальный стафилококк.
Золотистый стафилококк живет и здравствует на кожных покровах и слизистых оболочках почти у каждого человека. Более 40% взрослых являются бессимптомными носителям стафилококковой инфекции. Однако фурункулезом страдают далеко не все. Заболевание развивается тогда, когда иммунитет не способен сдерживать активность микроба.
Для появления фурункула важно, чтобы со слабостью иммунитета «удачно» совпали несколько других факторов, которые позволят микробу чувствовать себя «как дома»:
- кожа травмирована — есть ссадины, царапины, микротрещины, места уколов;
- за кожей плохо ухаживают — она загрязненная, на ней, помимо стафилококка, «водится» еще несколько разновидностей не самых безобидных патогенных микроорганизмов;
- у ребенка имеется угревая сыпь, связанная с закупоркой протоков сальных желез;
- ребенок страдает аллергией с кожными проявлениями (атопический дерматит, аллергический дерматит);
- у ребенка имеются любые хронические заболевания и особенно – болезни желудочно-кишечного тракта, дисбактериоз;
- у ребенка ранее диагностирован сахарный диабет;
- у малыша есть подтвержденные неврологические диагнозы;
- имеется истощение из-за неправильного питания, недостаточного питания, нехватки витаминов и микроэлементов, анализы крови показывают анемию;
- у ребенка повышенные физические нагрузки (это касается и детей, которые занимаются профессиональным спортом).
Простуда, которой почти всегда приписывают вину за возникновение очередного чирья, никакого отношения к фурункулезу не имеет.
Но есть некоторая связь между снижением иммунитета и переохлаждением. Вероятно, именно ее когда-то и заметили в народе и стали считать основной причиной. С тем же успехом чирей может появиться и после перегревания на солнце, ведь любые термические воздействия несколько снижают иммунную защиту ребенка.
Именно этого момента и «дожидается» стафилококк, который, воспользовавшись тем, что его не сдерживает иммунитет, проникает в микротрещинку в коже, в забитую сальную железу, в ранку или ссадину, обосновывается там. В процессе размножения и жизнедеятельности стафилококк выделяет большое количество токсинов и ферментов, которые вызывают общее ухудшение самочувствия.
Стафилококк же поражает ткани с обильным образованием гноя, а также некрозом части тканей. Когда все это скапливается под кожей, образуется тот самый фурункул, который и выглядит довольно устрашающе и ощущается довольно болезненно.
Отличить фурункул от прыща или аллергической реакции довольно просто. Чирей развивается достаточно быстро, и со вторых суток в нем заметен так называемый некротический стержень. Обычно фурункулез начинается с появления одиночного воспалительного элемента.
Фурункул проходит три стадии в своем развитии — сначала происходит инфильтрация, затем нагноение, и рубцевание после вскрытия:
- Первая стадия (инфильтрация) проявляется появлением уплотнения. Оно носит форму красного бугорка, выступающего над поверхностью кожи, болезненного на ощупь. Отличительная особенность фурункула заключается в том, что на этой стадии он быстро увеличивается в размерах, за несколько часов оказываются пораженными соседние ткани, появляется отечность, может подняться температура, поведение ребенка меняется, он становится вялым и слабым.
- На второй стадии происходит интенсивное нагноение, фурункул продолжает расти, но уже не вширь, а в высоту, поскольку «набухает» гнойная головка. Может измениться цвет кожных покровов рядом с ней — от красноватого до лилового и даже темно-коричневого. Это связано с тем, что кроме гноя, внутри головки имеется слой тканей, подвергшихся некрозу (отмиранию). В момент нагноения температура поднимается почти у всех детей, она может достигать достаточно серьезных значений — до 38.0 градусов и выше, увеличиваются лимфатические узлы. Сам фурункул становится невероятно болезненным, ребенок не дает к нему прикоснуться. Если неприятный чирей «выскочил» на попе, ребенок не может сидеть, если на ноге, на коленке — затруднительной становится ходьба, ведь одежда трется о кожу и вызывает острую боль. Очень болезненными являются чирьи, возникшие под мышкой, в носу, на губе.
- Несколько легче себя ребенок почувствует только после того, как гной выйдет наружу. На весь жизненный цикл чирья уходит примерно 7-14 суток. После вскрытия образуется ямка, углубление, которое постепенно зарастает тканями и сглаживается. От глубинных чирьев следы могут сохраняться пожизненно.
Когда гнойники появляются поочередно или одновременно, говорят о фурункулезе, а если воспаляется подкожная клетчатка и кожа вокруг группы волосяных фолликулов, то такое воспаление называют карбункулом.
Наиболее опасными считаются чирьи, которые появились на лице — на щеке, на носу, на веке, в ухе, на волосистой части головы, на шее, поскольку такое расположение создает дополнительные риски инфицирования головного мозга, развития сепсиса.
Любой фурункул, расположенный на теле, на руке, ноге близко к кровеносным сосудам или лимфатическим узлам, является потенциально опасным, с точки зрения развития сепсиса, ведь гной, попавший в кровоток или лимфоток, довольно быстро распространится по всему организму.
Многие не понимают, каким образом гной может туда проникнуть, но этот пробел в знаниях восстанавливается просто — прорывается там, где тонко. Если фурункул поверхностный, гной выйдет вверх, наружу. Если чирей глубокий, то прорыв может быть внутренним, это и станет основной предпосылкой для системного заражения.
Фурункул у грудничка и у новорожденного — двойная опасность, а потому таких детей принято лечить в стационаре. Детей более старшего возраста могут оставить лечиться в домашних условиях.
Лечить фурункулы можно консервативными методами и с помощью хирургического вмешательства. Достаточно часто удается обойтись без операции по вскрытию, если чирей не глубинный, если речь не идет об обширном фурункулезе.
Цель терапии в данном случае — сделать созревание фурункула более быстрым, ведь мучительны для ребенка сами процессы инфильтрации и нагноения.
Созревание гнойной головки ускоряют:
- «Звездочка» – известная многим поколениям мазь (торговое название – «Золотая звезда»);
Прорыв фурункула успешно могут провоцировать мази с антибактериальными свойствами:
На завершающей стадии после отхождения гноя используют те же противомикробные мази, примочки с гипертоническим раствором.
Если чирьи появились на лице или шее, в обязательном порядке назначается внутренний прием антибиотиков при активном местном лечении. Обширный фурункулез, тем более у грудного ребенка, требует введения антибактериальных препаратов внутривенно. Для внутреннего приема детям назначают антибиотики широкого спектра действия — пенициллиновой группы, а если они оказываются неэффективными, то антибиотики — цефалоспорины, макролиды. Очень эффективными оказываются препараты на основе эритромицина – «Азитромицин», «Кларитромицин».
Многое зависит от того, какой стафилококк поразил малыша. Если воспаление вызвано устойчивым к антибиотикам больничным штаммом золотистого стафилококка, то подбор антибактериального препарата будет существенно затруднен, ведь уничтожить такую инфекцию невероятно трудно даже при современном уровне развития медицины.
В качестве вспомогательной терапии могут быть назначены иммуноглобулины или противостафилококковая плазма — иммуномодуляторы. Их вводят в стационаре при тяжелых формах инфекции. При лечении в домашних условиях врач может порекомендовать «Полиоксидоний», «Деринат». Всегда при лечении фурункула полезно ввести ребенку прием витаминов. Особенное значение отводится витаминам А, Е, С, В1 и В 12, а также РР.
Принудительное вскрытие фурункула показано тогда, когда у врача имеются все основания полагать, что возможны осложнения, когда чирей образовался на «опасном» месте или его лечение медикаментами в течение 5 суток не дало положительного результата — гной не отошел.
Операция несложная — хирург под местным обезболиванием делает надрез в форме крестика, тщательно вычищает содержимое, включая гной и некротические фрагменты.
Иногда сделать это полностью не получается, тогда доктор оставляет в крестообразной ранке маленький дренаж — для отхождения гноя.
На место вмешательства наносят дезинфицирующие средства и накладывают стерильную повязку. На перевязки придется ходить в поликлинику, если ребенку разрешено лечение на дому. Лечить фурункулы отваренным в молоке луком, медом и теплыми компрессами, как это советуют некоторые народные целители, не стоит, лишнее прогревание может принести пользу только на самой ранней стадии заболевания, когда требуется ускорить нагноение.
В остальные периоды любое прогревание чрезвычайно опасно для здоровья и жизни малыша.
Еще более опасно самостоятельно вскрывать фурункулы и выдавливать из них гнойное содержимое. В условиях отсутствия стерильности повышается вероятность развития множественного фурункулеза, а также системного заражения крови. Любые манипуляции с чирьем должны проводиться только в стационаре.
- Правильная гигиена. Кожа ребенка должна быть чистой. Но избыточное мытье с применением мыла сушит кожу, что увеличивает вероятность получения микротравм. Поэтому купать ребенка следует с детским мылом не чаще, чем 1 раз в сутки, а малышей — не чаще одного раза в неделю. Бактерицидное мыло есть смысл использовать только в том случае, если на кожу ребенка попали гнойные массы.
- Своевременное лечение. Все ссадины, царапины и раны нужно вовремя обрабатывать анилиновыми красителями, к которым относятся «зеленка» и «Фукорцин».
- Укрепление иммунитета. К этому можно смело отнести закаливание, полноценное и сбалансированное питание, богатое витаминами и микроэлементами, достаточное количество прогулок на свежем воздухе, активный образ жизни, занятия спортом.
Что такое стафилококк расскажет доктор Комаровский в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Чирей на попе – это воспаление волосяного фолликула гнойного характера, которое переходит на окружающие ткани. Вызывают его золотистые или белые стафилококки – патогенные микроорганизмы, продукты жизнедеятельности которых губительны для человеческого организма. Когда чирей возникает на попе – это очень болезненное состояние, приносящее владельцу массу неудобств.
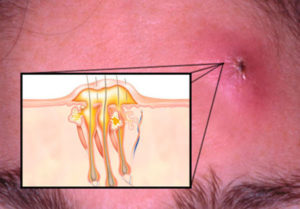
Спустя некоторое время фурункул на попе увеличивается в размерах, становится болезненным и плотным, принимает форму конуса. Приблизительно на четвертый день отек становится периферическим, а покраснение распространяется все больше. В центре чирья уже легко разглядеть стержень, а воспаленные ткани вокруг меняют окрас на зеленый. Весь воспалительный процесс сопровождается местными болями и повышенной температурой.
Если фурункул на попе лечить, то уже через пару-тройку дней он может вскрыться самостоятельно, а на его месте возникнет кровоточащая рана. Заживление чирья сопровождается образованием рубца. Если одновременно фурункулы возникают в нескольких местах (ягодица, голова, руки, живот), то в результате возникает фурункулез. В домашних условиях чирей лечить нельзя, так как это сигнализирует о том, что с организм не в норме. Терапия фурункулеза на попе должна проходить под наблюдением врача.
Характеризуется сепсис (заражение крови) воспалением уже не в отдельном органе, а во всем организме. Проявляется заболевание выраженной разбитостью, дискомфортом, усугублением общего состояния, понижением температуры тела, поэтому без лечения чирей может привести человека к гибели.
От чего появляются фурункулы на попе, когда общее состояние организма вроде бы стабильно? Золотистый стафилококк – это бактерия злостная. Стоит ей обнаружить малейшую царапину или микротрещину, как патология сразу попадает в организм. Именно поэтому чирьи возникают на склонной к раздражению или чувствительной коже. Спровоцировать фурункул могут следующие состояния:
- Инфекционные или тяжелые хронические болезни.
- Авитаминоз.
- Гормональные перестройки.
- Перегрев или переохлаждение.
- Интоксикация.
- Нарушение обмена веществ.
- Стрессы и переутомления.
- Несбалансированное питание.
- Несоблюдение гигиены.
Чирей на попе развивается в несколько фаз, каждая из которых длится определенное количество времени:
- Стадия инфильтрации. Образование онемения, покалывания и кожного зуда в месте локализации чирья. Такое состояние длится несколько дней.
- Стадия нагноения. Возникает красный бугорок – это начался воспалительный гнойный процесс. Уже через сутки твердый, болезненный, отечный чирей достигает размеров грецкого ореха.
- Стадия абсцедирования. Происходит образование гнойника – белой головки у чирья, который при прикосновении болит. В этот период отечность уменьшается, стихает боль выходит гной. Омертвевшая ткань становится заметной (некротический стержень). Если в этот период нет осложнения чирья, то кожа порывается и после ухода гноя полностью восстанавливается дней через десять без следа.
Лечение в домашних условиях фурункула нежелательно, так как диагностируется чирей не только по внешний симптомам, но и по данным клинических исследований: окраска мазка по Грамму, посев. Стафилококк последовательно развивается. Первая стадия инфекции – фолликулит, потом чирей проявляется, а после – карбункул. Для своевременной диагностики и лечения фурункула очень важно максимально раннее определение стафилококковой инфекции, ведь быстро устранив ее зарождение, легко от рецидива обезопасить человека.
Ни в коем случае нельзя чирей на попе самостоятельно протыкать, прокалывать или выдавливать, если он вылез. Вскрывать фурункул и убирать гной из него может только профессионал специально обработанными медицинскими инструментами. Если выскочил чирей, вы можете только ускорить процесс его заживления, придерживаясь следующих советов:
- Следует ежедневно обрабатывать фурункул антисептическими растворами.
- Уменьшить болезненные ощущения легко, если греть чирей сухим теплом.
- Ежедневный теплый душ и мыло нужны для того, чтобы инфекция с чирья не перешла на остальные участки тела.
- Компрессы и ванны с народными средствами, описанными ниже, помогут быстрее избавиться от чирья.
- Заклейте фурункул пластырем, во избежание трения об одежду.
Если вы не знаете, к какому врачу обратиться, то вылечить чирей на попе у взрослого или у ребенка помогут мази, которые продаются в аптеках без предъявления рецепта.
- Мазь Вишневского. Эффективное антисептическое средство, в составе которого содержится деготь, касторовое масло, ксероформ. Лечебные свойства мази Вишневского обусловлены способностью снимать воспаления при фурункулах и нарывах, подсушивать и восстанавливать кожу. Чтобы вывести чирей, следует наложить марлевую повязку с мазью на проблемную зону и держать несколько часов. Процедуру желательно повторять в неделю 2-3 раза до полного выздоровления. Мазь имеет противопоказание: непереносимость компонентов.
- Ихтиловая. Дезинфицирующее и антисептическое средство, которое эффективно устраняет с кожной поверхности инфекцию, оказывая противовоспалительное действие. В состав мази входит активное вещество ихтиол и вспомогательные: вазелин, эмульгатор. Используют препарат, как в чистом виде, так и форме примочки вместе с глицерином. Мазью следует равномерно мазать воспаленную поверхность чирья, втирая до ощущения тепла. Место аппликации укрывают под повязку пергаментной бумагой, меняя каждые 8-10 часов. Среди побочных действий замечены аллергические кожные реакции на препарат, а противопоказание к применению – повышенная чувствительность на компоненты.
- Левомеколь. Является одновременно репарантом и антибиотиком, который помогает быстрому заживлению чирья, очищая его. В составе мази Левомеколь содержится хлоамфеникол, метилурацил, полиэтилноксид. Для лечения фурункулов препарат наносится на пораженный участок и накрывается чистой тканью. Обрабатываются инфицированные поверхности чирьев 2 раза/сутки от 5 до 10 дней. Иногда при применении мази возникает аллергия в виде крапивницы, сыпи или зуда.
Для лечения чирья антибиотики подбирают, исходя из данных посева болезнетворной флоры. В современной медицине это считается самым действенным способом борьбы с фурункулезом, назначая препараты местного действия или их пероральный прием. Но не принимайте антибиотики самостоятельно, руководствуясь советами других людей – прием таблеток должен прописывать специалист.
- Оксациллин. Эффективен в отношении множества различных микроорганизмов, в частности золотистого стафилококка. Согласно инструкции при нарывах и чирьях таблетки пьют за 1 час до еды по 3 грамма в сутки. Срок терапии составляет 7-10 дней.
- Эритромицин. Останавливает рост бактерий, поэтому препарат назначается при повышении температуры и при созревании фурункула на попе. Прием эритромицина дает противовоспалительный эффект и усиливает иммунную защиту организма. Таблетки назначают взрослым на протяжении 10 дней в суточном количестве 20-50 мг на 1 кг веса.
Наши предки, не имея лекарственных препаратов и УВЧ-процедур, знали что делать, когда возникал чирей на попе. Конечно, заговор на нарыв вряд ли поможет, поэтому мы предлагаем более эффективное народное лечение:
- Лук. Возьмите среднюю луковицу, поместите в духовку (30 минут), запеките при t 150 С. Затем натрите 1 часть хозяйственного мыла, смешайте с 2 частями печеного лука (измельченного в кашицу). Смажьте мазью фурункул, завяжите бинтом. Держите компресс на чирье сутки, после при необходимости процедуру повторите.
- Алоэ. Тщательно вымойте лист алоэ, обрежьте колючки, изрубите до выделения сока. Пропитайте марлевую повязку соком алоэ, привяжите к чирью, меняйте через каждые 4 часа. Если провести процедуру до нарыва фурункула, то нарыв пройдет быстро.
- Лопух. Свежий лист лопуха опустите в кипящую воду на одну минуту. Остудите до теплого состояния, после чего приложите к фурункулу на ночь, обвязав марлевой повязкой. Прикладывайте компресс до исчезновения проблемы.
Лечение фурункула на попе должно проходить комплексными методами. Но лучше, чтобы такая проблема никогда не коснулась вас. Для этого достаточно соблюдать несложные меры профилактики:
- Обращайте внимание на состояние организма, чтобы вовремя выявить инфекцию.
- Не доводите заболевания до хронической стадии.
- Регулярно принимайте душ, носите натуральную одежду, не допускайте потливости.
- Принимайте витаминно-минеральные комплексы в межсезонье.
- Искореняйте вредные привычки.
- Поддерживайте иммунитет.
- Правильно питайтесь.
- Занимайтесь физкультурой.
Если отнестись к чирью на ягодице небрежно, считая его простым заболеванием, то один небольшой нарыв может привести к серьезному осложнению. Если на попе возникнет несколько фурункулов, и они сливаются в один участок, то это будет способствовать возникновению карбункула, потом некроза, а закончится проблема в итоге кровотечением или сепсисом. Иногда инфекция с чирья перекидывается на лимфоузлы или соседние с фурункулом вены, провоцируя такие патологии, как лимфаденит и лимфангит. Если стафилококк из чирья попадет в артериальные сосуды, то могут поражаться внутренние органы.
источник
Фурункул, или как его еще называют чирей, на попе возникает не так уж редко. Ведь появляются они именно на тех участках, где есть волосяные фолликулы. Так как последние представлены на теле человека почти повсеместно, исключая стопы и ладони, то фурункул на попе, понятно, весьма вероятен. К тому же появляется он не только на этой деликатном месте, но и может случиться на любой части тела. Возникновение такого образования, как фурункул на ягодице, обусловлено проникновением и ускоренным размножением в волосяном фолликуле микроорганизмов, именуемых как золотистый стафилококк. То есть имеющийся в кожном покрове волосяной мешочек накапливает продукты процесса нагноения и через какой-то промежуток времени появляется либо на поверхности кожного покрова, либо, что гораздо хуже, гной прорывается внутри кожи. Поэтому лечить фурункул на попе (и не только там) следует обязательно, не допуская самопроизвольного разрыва. Далее речь пойдет о том, почему возникает и как вылечить чирей.
Как отмечалось ранее, основным условием такого явления, как чирей на ягодице, является попадание в волосяные фолликулы вредоносных микроорганизмов, преимущественно золотистого стафилококка. Бактерия попадает в организм либо на фоне ослабленного иммунитета, либо проникает в организм через трещинки и царапины. А способствуют ослаблению иммунной системы и попаданию в организм стафилококка, в результате чего появляется фурункул, следующие причины:
- перенесенные тяжелые хронические и инфекционные патологии;
- перестройки в организме гормонального характера;
- дефицит витаминов в организме;
- отравление ядовитыми веществами;
- несбалансированный рацион питания;
- сильное переохлаждение;
- перегрев организма;
- состояние хронической усталости и стресса;
- и, наконец, несоблюдение правил личной гигиены, при котором пот, выделяемый сальными железами, смешивается с грязью, что создает благоприятные условия для проникновения и развития инфекции.
И организм с ослабленным иммунитетом оказывается не в состоянии бороться самостоятельно с проникшей инфекцией.
В основном чирии появляются вследствие переохлаждения на фоне общей ослабленности организма. Фурункул, возникший на попе, ощущается очень хорошо. Он причиняет не только болезненные ощущения, но и доставляет массу неудобств при ходьбе, а также в сидячем или лежачем состоянии. Развитие инфекции сопровождается следующими симптомами:
- Появление красного пятна на ягодице, что впоследствии станет местом локализации фурункула.
- Стафилококковый микроб активно размножается, что приводит к накапливанию гноя в волосяном мешочке. При этом место локализации фурункула не только краснеет, но и болит, чешется и затвердевает.
- По мере развития гнойного процесса формируется гнойный стержень.
- До того момента, пока стержень не будет полностью сформирован, чирей будет считаться несозревшим.
В свою очередь процесс созревания фурункула проходит следующие этапы:
- Формирование гнойного стержня, представляющего собой плотный бугорок, приносящий болевые ощущения при касании.
- Увеличение гнойного стержня, что, конечно, приводит к увеличению бугорка, а также вызывает уплотнение кожи и ее покраснение вокруг сформированного бугорка.
- Разрыв фурункула и вытекание гноя на протяжении нескольких дней. При этом на кожные покровы попадает масса бактерий. Если для этого будет создана благоприятная среда, то указанные бактерии вновь проникнут под кожу, что опять приведет к формированию фурункула. Именно поэтому очень важным на данном этапе является своевременное лечение с использованием мази, содержащей антисептические компоненты.
- После выделения всего гноя наружу образуется небольшая ранка.
- Спустя 7-10 дней данная ранка затягивается и полностью заживает.
Существует масса способов, как лечить чирей на попе. Лечить можно начинать уже в домашних условиях сразу после возникновения первых признаков его появления. Это говорит о том, что как только человек почувствовал появление боли в определенной точке на ягодице, сразу же необходимо приступать к необходимым мерам. Лечение в домашних условиях может сводиться к следующему:
- обработка места локализации будущего фурункула спиртовым раствором;
- наложение на фурункул бинта, смазанного мазями — Левомеколь или Вишневского;
- фиксация наложенной повязки пластырем;
- смена повязки — 1 раз в течение суток.
Сразу после того, как фурункул созрел, и гнойник начал выделять содержимое, следует:
- обрабатывать рану перекисью водорода;
- обрабатывать область вокруг фурункула йодом или зеленкой;
- наложить повязку, смазанную антибактериальной мазью;
- для достижения максимального эффекта менять повязку каждые 6 часов.
Все перечисленные выше меры можно с успехом реализовать в домашних условиях. А необходимые для этого препараты отпускаются в аптеках без рецепта врача. Но если результата нет, чем лечить фурункул, может подсказать врач.
При лечении фурункула на попе в домашних условиях следует выполнять следующие рекомендации:
- Даже не стоит задумываться над тем, как выдавить чирей. Выдавливая фурункул, человек будет способствовать возможному развитию таких тяжелых осложнений, как абсцесс мозга и менингит.
- Если формирование фурункула находится еще на той стадии, когда только возникло воспаление, то необходимо часто смазывать данный участок йодом. Это, возможно, остановит процесс.
- Не следует заниматься самостоятельным лечением ребенка в домашних условиях.
- Чтобы ускорить процесс созревания, можно использовать сок алоэ или уксус.
Очень часто случается так, что вылечить чирей на попе в домашних условиях не удается. В таком случае необходимо обратиться за помощью к хирургу в поликлинику. Рекомендуется сделать это в обязательном порядке при следующих обстоятельствах:
- если фурункул появился у ребенка;
- проведенное лечение в домашних условиях в течение 2-3 дней не дало положительных результатов;
- воспалительный процесс переместился на близлежащие ткани;
- размер отека увеличился;
- ухудшилось состояние, при котором наблюдается повышение температуры и возникновение головных болей;
- появилась сильная боль.
Врач осмотрит область поражения, обработает фурункул необходимыми препаратами и наложит повязку. Если лечение в домашних условия оказалось малоэффективным, то назначаются препараты, обладающие антибактериальным свойством. Такие препараты помогают снять воспалительный процесс, способствуют улучшению общего состояния пациента. Профессиональный подход позволит не только вылечить фурункул, но и осложнения после него.
Если фурункул созрел, то врач может прибегнуть к его хирургическому вскрытию, в ходе которого осуществляется надрез кожи через головку нагноения. При этом гной и пораженные ткани удаляются при помощи специальных инструментов, после чего образованная полость обрабатывается антисептическим раствором.
Опасных для жизни пациента осложнений фурункул не даст. Однако в случае неправильного лечения фурункула или его отсутствия инфекционный процесс может распространиться, в результате чего возможно воспаление лимфатических сосудов, остеомиелит или развитие сепсиса в случае попадания инфекции в кровь.
Если на одном участке тела появились сразу несколько фурункулов, то речь идет о фурункулезе. Если же в воспалительный процесс вовлечены кожные покровы и клетчатка или сальные железы, то развивается карбункул — серьезное осложнение фурункула.
В целях профилактики возможных осложнений необходимо предпринимать следующие меры при уходе за фурункулом:
- обрабатывать его антисептическими препаратами;
- прогревать место поражения сухим теплом, что позволить сократить болезненность ощущений;
- прием витаминного комплекса для укрепления иммунной системы;
- для исключения стафилококка следует проводить лечение с применением антибиотиков.
Появление фурункула на попе является одним из самых болезненных и неприятных состояний. Доставляемый дискомфорт при его появлении не позволяет забыть об этом образовании ни на минуту. Быстрее всего избавиться от этой неприятности позволит обращение к врачу. Если все же возможности обратиться к врачу в ближайшее время нет, то можно прибегнуть к лечению фурункула в домашних условиях. Однако не стоит забывать и о том, что самолечение может вызвать определенные осложнения.
источник
Каждый хоть раз в жизни испытывал на себе то неприятное чувство, когда врач говорит, что без уколов не обойтись. Приходится готовить место для укола и, сцепив зубы, терпеть, пока медсестра не закончит процедуру. Да, процедура неприятная, но в большинстве случаев жизненно необходимая. Не всегда она проходит так, как хотелось бы. Иногда могут возникать осложнения, к таким и относится постинъекционный абсцесс.
В чем причина осложнения и можно ли его избежать? Так как укол – это проникновение через природные барьеры человека, он, как и любые другие вмешательства в мягкие ткани, может стать причиной возникновения абсцесса ягодицы. Самая распространенная причина – несоблюдение норм стерильности:
- Плохо обработаны руки медсестры. Через шприцы, вату или раствор, который ввели. Плохо обработанная кожа пациента, которую, к слову, должны обрабатывать до и после проведения инъекции.
Также существуют и другие факторы:
- Неправильное использование препарата. Так, если лекарственное средство должно использоваться для внутривенных или подкожных инъекций, но ошибочно было введено в ягодицу, то лекарство полностью не рассасывается. На месте укола образуется инфильтрат. Неправильная техника выполнения манипуляции. В основном сюда относится выбор слишком маленькой иглы или неполное введение в мышцу. Длительное лечение пациента, в результате чего в мышцу вводится слишком много лишней жидкости. Абсцесс ягодицы возникает и в результате введения раздражающих препаратов, таких как антибиотики или сульфат магния. Абсцесс наблюдается у людей, склонных к ожирению и имеющих внушительный слой подкожного жира. Пролежни. Повышенный аллергостатус. Абсцесс может развиться в результате аллергической реакции. Гнойные инфекции кожи тоже могут стать причиной нагноения. Абсцесс после укола в ягодицу может возникнуть и на фоне сниженного иммунитета, особенно у пожилых людей и истощенных разнообразными болезнями. Наличие аутоиммунных заболеваний.
Для того чтобы определиться с методом лечения, нужно установить тяжесть осложнения, а также выявить возбудителя, который высеивают из содержимого, отделяемого из раны. Для более эффективного лечения подбирают антибиотик, который лучше всего справляется с возбудителем. Также прописывают антибактериальные средства и обезболивающие. Но только терапии медицинскими препаратами для лечения абсцесса ягодицы будет недостаточно. Хирург посоветует вскрыть гнойник и очистить рану от гноя. Иначе возможно обширное поражение тканей с последующим некрозом тканей и слизистых. Только комплексное лечение даст желаемый результат.
Лечение на разных этапах отличается друг от друга. Их лучше рассматривать отдельно. Этап образования инфильтрата:
- Первое, что нужно сделать, – прекратить лечение препаратом и сразу приступить к лечению воспаленной области. Очень эффективными являются физиопроцедуры и введение в место воспаления протеолитических ферментов. Обязательно нужно следить за динамикой развития гнойника. Если через 4 часа не видно улучшения, то больного оформляют в стационар для хирургического лечения.
Глубина поражения может быть разной, поэтому визуально определить наличие воспаления иногда невозможно. При надавливании на область скопления гноя больной чувствует сильную боль. Различают местные симптомы и общие.
- Покраснение ягодицы в месте укола. Припухлость. Ощущение боли при надавливании, в дальнейшем и без надавливания. В месте воспаления кожа горячая. Если положить пальцы на воспаленную область и легонько нажать одной их частью, то другая из-за наличия жидкости в ягодице приподнимется. На более запущенных стадиях наблюдается образование свищей, инфекция захватывает все большие территории.
- Плохой аппетит. Повышенная потливость. Повышение общей температуры тела. Быстрая утомляемость. Слабость в организме.
Абсцесс после укола на ягодице, лечение которого может затянуться, возникает не сразу. А это значит, что время протекания осложнений можно значительно уменьшить. Для этого важно распознать проблему на стадии инфильтрации. Общее состояние больного во многом зависит от степени и размера области поражения. Чем сильнее – тем токсинов в крови больше.
Абсцесс ягодицы, фото которого не вызывает приятных ощущений, может привести к серьезным проблемам. Отличительная его черта – наличие инфильтрационной капсулы. Поэтому воспалительный процесс не распространяется, а находится приблизительно в одном месте. Но если абсцесс от укола на ягодице не лечить, то капсула под напором большого количества гноя прорывается, и содержимое распространяется по тканям. На фоне этого может развиться флегмона или свищевой ход. Они, в свою очередь, могут спровоцировать сепсис и остеомиелит.
Как правило, врачу достаточно одного осмотра пациента, чтобы поставить правильный диагноз. Для уточнения масштабов поражения организма назначаются ОАК, ОАМ, биохимический анализ мочи и посев на микрофлору. При хронических проявлениях назначают УЗИ, смотрят локализацию и степень поражения тканей.
Не стоит заниматься самостоятельным врачеванием, оно может сильно навредить, и тогда лечение абсцесса ягодицы может затянуться надолго и иметь плачевные последствия. Наилучшим методом лечения является хирургический, при котором абсцесс вскрывается, и содержимое капсулы отсасывается вакуумным аспиратором.
При наложении шва обязательно оставляют дренажи для лучшего промывания пораженной области. Для этой процедуры используют протеолитические ферменты. Это позволяет не только вымывать гной, но и предотвратить возможные новые очаги воспаления.
Покажут всю серьезность абсцесса после укола в ягодицу фото, которые находятся в свободном доступе. Поэтому не стоит запускать и доводить до такого состояния, ведь болезнь можно предотвратить, нужно лишь придерживаться простых правил. Также одним из неприятных моментов, который появляется после лечения абсцесса ягодицы, считается косметический дефект. После прорывания остается некрасивый рубец. В результате деформации жирового слоя на коже видна впадина. А значит, не стоит затягивать с походом к врачу, и нужно сделать это как можно быстрее.
- Очень важно соблюдать правила введения медицинских препаратов. Всегда стоит учитывать скорость введения лекарственного средства, совместимость и соотношение в шприце. Обязательное соблюдение техники ввода инъекции. Иголку нужно вводить полностью, чтобы она проникла в мышцу. После укола медсестра должна сделать легкий массаж места проникновения, чтобы лекарство лучше рассосалось. Никогда не стоит вводить препарат в одно место несколько раз подряд. Лучше чередовать одну сторону с другой.
- Не стоит забывать о таких важных понятиях, как антисептика и асептика. Весь медицинский персонал обязан обеззараживать руки необходимыми для этого составами. Кожу больного также нужно обрабатывать до и после введения укола. Для инъекции используется только стерильный и одноразовый расходный материал. Правильный выбор места укола. Если пациенту по каким-либо причинам невозможно сделать правильный укол в ягодицу, то лучше искать другое, подходящее для этого место. Это касается и людей с ожирением, у которых не так-то и просто найти подходящий участок.
Если проводится хирургическое лечение, то пациент должен находиться под присмотром врача не меньше двух недель. Прогноз выздоровления чаще всего зависит от наличия осложнений и общего протекания болезни. Стоит учитывать возраст больного и состояние его иммунной системы. Реабилитационные мероприятия направлены на возобновление нормальной мышечной активности. Отдельное внимание стоит уделить восстановлению кожных покровов. Обязательно нужно посвятить время мероприятиям, которые направлены на возобновление привычной работоспособности и нормального самочувствия.
Начнем с того, что лечить должен врач. На очном приеме, визуально осмотрев больного, опросив, и так далее.
И цель этой статьи — не заменить консультацию специалиста, а дать информацию для размышлений, подсказать, когда нет поводов для волнений, а когда «шишка» от укола стала проблемой, с которой уже пора бежать к врачу.
Внутримышечная инъекция — это введение в мышцу с помощью шприца лекарственного препарата (чаще — несколько миллилитров). Препарат, введенный через иглу в участок мышцы, должен «разойтись». Если по какой-то причине оперативно этого не происходит (слишком быстрое введение, спазмиоованная мышца и пр — читай здесь), на месте укола образуется шишка.
Если кроме прощупываемой шишки виден синяк, это означает, что из поврежденного во врмя укола кровеносного сосуда, под кожу вытекло некоторое количество крови.
Нет повода для волнений, если шишка (с синяком или без)
— прощупывается, но не болит
— место укола не покраснело
Одним словом, не мешает, не беспокоит.
Как правило, такие шишки расходятся сами в срок от нескольких дней до нескольких недель
Можно помочь шишке рассосаться такими средствами:
1) Йодная сетка: наносите несколько раз в день
2) Капустный лист: хорошо надсечь ножом (вариант — отбить), наносить с медом или без
3) Медовая лепешка взять 1 яйцо, 1 ст. л. меда, 1 ст. л. сливочного масла, добавить муки («на глаз») — замесить некрутое тесто. От такой лепешки нужно отщипнуть часть, достаточную для того, чтобы сделать круг диаметром на 1 см больше, чем имеющееся уплотнение и толщиной 0,5-1см. Лепешку приложить к беспокоящему месту, зафиксировать удобным способом, оставить на ночь. (Один из вариантов фиксации: лепешку накрыть бинтом, надеть плотно прилегающее белье). Утром лепешку снять, если есть возможность приложить лепешку и на день (например, если Вы планируете весь день быть дома) — сделайте это, если такой возможности нет, нарисуйте йодную сеточку. На ночь приложите новую порцию лепешки.
Некоторым пациентам помогает Траумель.
Можно делать компресс с гепарин-содержащим гелем (например, Лиотоном) и димексидом: на поверхность нанесите гель, а сверху сложенный бинт, смоченный разведенным 1:5 димексидом.
Если в месте укола наблюдаете следующие признаки, необходимо насторожиться и удвоить наблюдение:
- незначительное покраснение в месте укола незначительное повышение температуры в месте укола легкая болезненность при нажатии незначительное онемение кожи
Если такие симптомы за день-другой не проходят, а все только ухудшается — к врачу.
Если препарат вводили впервые, и после укола наблюдаете покраснение, зуд — возможно, это аллергическая реакция. Обсудите ее с врачом, назначившим препарат. Возможно, потребуется замена лекарства.
Онемение может быть индивидуальной реакцией на введенный препарат. Если сильно не беспокоит, за пару дней улучшается состояние — повода для волнений нет.
Онемение может быть и следствием травмирование нервного окончания. В целом, ничего страшного, но проходит долго.
Если в месте укола что-то «стреляет», «тянет ногу», «отдает» и прочие странные ощущения — это уже повод для осмотра и консультации у врача. Например, невролога.
Если во время укола не были соблюдены правила асептики и антисептики, и произошло инфицирование раны после укола, возможно развитие такого осложнения как абсцесс.
Это, вероятно, самое серьезное осложнение «шишки» и затягивать с лечением не стоит: само проходит редко, а досидеть до необходимости «резать» — бывает.
Если после инъекции вы наблюдаете
— повышение температуры (в месте укола и/или общей температуры тела)
— выраженное покраснение места укола
Пожалуйста, незамедлительно посетите хирурга! Врач, в отличии от хирурга из анекдота, резать сразу вряд ли станет (у него в арсенале — набор консервативных методов лечения), а вот чем позже вы к нему обратитесь, тем выше вероятность необходимости оперативного вмешательства.
Визит к врачу тем более необходим, что «шишка» может оказаться глубоким абсцессом или инфильтрат, и тактика лечения будет разной.
Инъекция в ягодицу – достаточно распространенная медицинская манипуляция, через которую время от времени приходится проходить каждому из нас. Лучше конечно осуществлять процедуру в специальном медучреждении, где имеется квалифицированный персонал, способный ставить самые больные уколы практически неощутимо.
Однако часто пациенты предпочитают экономить собственное время и выполняют инъекции самостоятельно. Перед началом самолечения, рекомендуем уточнить, что будет если неправильно поставить укол.
Для большинства пациентов подобное лечение проходит без последствий, однако, если укол выполнен с нарушениями, назначено большое количество процедур, или ввиду индивидуальных особенностей нерв расположен близко к коже. В таком случае процедура может вызывать весьма болезненные ощущения: становится тяжело сидеть, немеет нога, неприятные ощущения отдаются в пояснице, появляются прочие осложнения. Предлагаем разобраться, почему так происходит, что делать в подобной ситуации и как снять боль.
Облегчить свое состояние, уменьшить неприятные ощущения, если сильно болит место укола, можно, если разобраться с причиной появления данных ощущений. Чаще всего их две:
- несоблюдение правил гигиены; появление шишек. Они – крайне неприятный и болючий вид уплотнений, появляющийся вследствие медленного рассасывания лекарства. Возникают в основном, когда принято много инъекций. Как долго продержится шишка, зависит от принятых вами мер.
Важно знать! Если исколоты обе ягодицы, лучше ставить внутримышечные инъекции в бедро или плечо, чем продолжать травмировать попу.
Рекомендуется ежедневно протирать места уколов смоченным в медицинском спирте ватным тампоном, а при первых признаках уплотнений использовать рассасывающую мазь. Чем мазать, лучше узнать у лечащего врача, чаще всего в таких случаях назначается «Алором», «Делобене» и т. п.
При образовании шишки избавиться от нее поможет массаж и йодная сетка. А на ночь рекомендуется ставить всевозможные компрессы. Например, магнезиевый, спиртовой компресс или прикладывать лист свежей капусты (не разрезанный). Для предотвращения образования нарывов используется крем «Солкосерил».
Если ягодичная мышца в месте укола покраснела, у больного повысилась температура, но при этом нет шишки, скорей всего в организме начался гнойный процесс. Подобное явление говорит о попадании в травмированное место инфекции. Снять воспаление помогают «Эвкабол» (антибактериальное средство) и уже упомянутое желе «Солкосерил».
Важно знать! Все упомянутые выше симптомы, плюс сильная боль, ощущение, будто вас кто-то режет, могут указывать на начало абсцесса.
Вопрос о том, можно ли мыться после инъекции, чтобы не повысить вероятность инфицирования волнует многих пациентов. Тут все зависит от типа вкалываемого внутримышечного препарата. Такого рода ограничения следует уточнять у лечащего врача, он вам и подскажет, стоит ли купаться после данного лекарства, ограничиться принятием душа или вовсе воздержаться от ввозных процедур.
Если преодолеть психологический барьер, самостоятельно сделать себе укол не сложно. Необходимо лишь протереть место инъекции медицинским спиртом или перекисью, уверенно воткнуть иглу под углом 45⁰, медленно ввести препарат. Однако если неправильно сделать, хоть одно из данных действия, осложнения могут быть весьма опасны.
Негативные последствия, проявляющиеся, если внутримышечный укол в ягодицу попал в нерв:
Если инъекцию поставили должным образом, то отрицательные последствия укола в ягодицу внутри проявляются крайне редко, хотя полностью их исключать не следует. При возникновении подозрений, что вы неправильно сделали лечебную манипуляцию, обязательно свяжитесь с врачом, чтобы неудачный укол не сказался на вашем здоровье.
Давайте выяснить, чем опасны последствия уколов.
Уплотнение или шишка на месте укола – плотная, болезненная припухлость. Возникает обычно после выполнения внутримышечных инъекций, если вводимый препарат не рассасывается. Вас наверно интересует, чем опасны подобные явления? Если не приняты соответствующие меры и шишка осталась спустя 1-2 месяца после окончания курса лечения, может развиться абсцесс, поражение седалищного нерва.
Причины, почему появляются уплотнения:
- скоростной ввод препарата; короткая или некачественная игла; чрезмерное напряжение пациентом мышцы; укол в середину ягодицы; введено избыточное количество лекарства; укол с воздухом в ягодицу; инфекция; аллергия.
То, что шишка появилась, вы узнаете по следующим признакам:
- при инфицировании: отек, температура, краснота, болит поясница, ягодица, выделяется гной; при травмировании нерва: онемение, место укола теряет чувствительность, боль «простреливает» в нижние конечности; если попал воздух при уколе в ягодицу (воздушный инфильтрат): образование уплотнения или шишки.
Важно знать! Сразу после укола обязательно следует протереть травмированное место ватным тампоном со спиртом, так вы снизите риск инфицирования.
Народные средства, которые подскажут что делать, если образовалась шишка и как убрать ее последствия:
- рассосать уплотнение поможет йодовая сетка, наносимая в течение 3 дней; прикладывание половинки свежего картофеля на шарик уплотнения; компресс из разжеванного ржаного хлеба с сахаром; прикладывание марли из спирта или магнезии поможет размягчить и удалить застарелые образования; обыкновенный свежий капустный лист помогает убрать даже старые шишки, если его приклеить лейкопластырем на ночь; сок алоэ рекомендуется мазать, если надулась большая шишка; кефирный компресс.
Чем лечить подобные образования, подскажет квалифицированный врач. Обычно назначается:
- мазь Вишневского – эффективное антисептическое и противовоспалительное средство, накладывается на 3-4 часа. Не используется при появлении; гепариновая мазь. Обладает противовоспалительным и обезболивающим эффектом; троксевазин – снимает отеки и воспаления; раствор демексида – помогает рассосать и вывести кровяные сгустки, уменьшить воспаление.
Если игла попала в сосуд при уколе в ягодицу, происходит его травмирование и образуется синяк.
Почему после лечения в тканях в месте укола скапливается кровь, и остаются болючие синяки (причины данного явления):
- неправильный ввод иглы, в результате которого проколоты стенки сосудов; некачественный шприц; плохая свертываемость крови у пациента; индивидуальные особенности (близкое расположение сосудов к поверхности); поверхностный ввод; использование инсулинового шприца.
Лучше всего, что делать и чем лечить синяк подскажет врач. Избавиться от этого явления помогают специальные препараты (троксевазиновая, гепариновая мазь, траумель и прочие). Существуют и народные рецепты, рассказывающие как убрать болезненные образования (тот же капустный лист, медовый или ржаной компресс). Однако их использовать можно только, если просто появился синяк, но не наблюдаются следующие симптомы:
Это явление – одно из опаснейших постинекционных осложнений. Как выглядит абсцесс видно на фото ниже. Он – воспалительное, гнойное образование, лечение которого крайне ответственный и важный шаг.
Как определить, что у вас начался абсцесс (симптомы осложнения):
- повышенная потливость; слабость; температура тела до 40⁰ С; утрата аппетита; болезненное покраснение и припухлость в месте укола.
Из-за опасности подобного явления, чем лечить после укола от абсцесса – лучше уточнять у квалифицированного медика, к которому следует обратиться после обнаружения симптомов. Самолечение в данном случае не допустимо.
Небольшое затвердение, образовавшееся в месте укола, достаточно частое явление. Как правило, не требуется особое лечение, если оно появилось. Рекомендуется просто совершать инъекции в другую ягодицу, пока уплотнение не пройдет.
Приведенные ниже советы подскажут, как убрать затвердение после уколов:
- йодовая сетка – самый популярный способ вылечить уплотнение; водочный компресс на предварительно смазанную кремом кожу; капустный лист и прочие.
Кроме народных средств, чем лечить такие проблемы подскажет и традиционная медицина. Что делать и чем рассасываются уплотнения, рассказывает врач, обычно в данном случае назначаются мази от воспалений, отеков, имеющие антисептические, обезболивающие свойства.
Когда немеет ягодица и бедро после укола, многие не воспринимают данное явление всерьез. Однако если ощущение появилось и долго не проходит, следует бить тревогу, уточняя у врача что делать и чем лечить такое явление. Ведь онемевшее бедро или онемевшая нога могут свидетельствовать об абсцессе или травмировании нерва.
Опаснейший симптом, свидетельствующий о начале нагноения, при его появлении требуется обязательное лечение. Что делать в таком случае – может сказать только врач, после проведения соответствующего обследования, забора необходимых анализов. На их основании медик определяет, как лечить больного.
Гнойное воспаление симптомы:
- красное пятно на коже; место укола становится горячим, существенно повышается температура тела; болезненные ощущения при надавливании; образуются наружные и внутренние свищи (в запущенных случаях). Как снять воспаление: прекратить ввод инъекционного лекарства до окончания лечения осложнения; физиотерапевтические процедуры; контроль динамики; использование специализированных медпрепаратов.
Инфильтрат – затвердение, образовавшееся в месте укола от его неправильного ввода, нарушения правил гигиены или по другим причинам. Лечение в данном случае, происходит, как и при появлении шишек (уплотнений).
Если после выполнения инъекции пошла кровь (иногда она течет довольно сильно, прямо струей). Почему так происходит? Скорей всего игла, введенная под кожу, сделала отверстие в сосуде.
Данное явление может быть случайностью или обуславливаться индивидуальными особенностями организма (близким расположением сосудов к коже). При вводе углы рекомендуется потянуть штопор шприца немного на себя, если внутрь затягивается кровь, не стоит продолжать инъекцию.
Если пациент – аллергик, введение ему препарата-аллергена может носить самые печальные последствия, вплоть до анафилактического шока.
Немедленно обратить за квалифицированной помощью следует, если:
- появилось жжение после укола в ягодицу; чешется место укола в ягодицу; проявился зуд после уколов на ягодицах.
источник

