После родов многие женщины сталкиваются с таким явлением, как швы на шейке матки, во влагалище или на промежности. Рассмотрим, какие бывают швы, с какими осложнениями можно столкнуться после их наложения и какой уход они требуют после родов.
В зависимости от того, где наложены швы, их делят на внутренние и наружные.
Внутренними считаются те, которые были наложены при разрывах шейки матки или стенок влагалища. Накладываются такие швы уже после родов, когда врач делает осмотр половых органов. Обезболивания процедура накладывания швов на матку не требует, так как после родов орган абсолютно нечувствителен. При зашивании стенок влагалища делают местное обезболивание. Швы накладываются саморассасывающимися нитями, которые не требуют снятия.
К наружным относят швы, наложенные на промежность. Их накладывают, когда в процессе родов появились разрывы промежности или же было сделано искусственное рассечение. При необходимости врачи отдают предпочтение именно разрезам, предупреждая разрывы, так как их края всегда ровные, а значит, будут заживать быстрее. Накладывание наружных швов после родов проходит под местным наркозом.
На промежность могут быть наложены швы нитками, которые требуют снятия на 5 сутки или же саморассасывающимися нитями. Также в этой области врачи могут применить косметический шов, который пришел в гинекологию из пластической хирургии. Такой шов характеризуется тем, что нить проходит подкожно, и видны лишь ее вход и выход из раны.
Первые дни в роддоме обработкой наложенных швов занимаются акушерки. 2 раза в день они обрабатывают швы раствором зеленки или марганцовки. Обработку вы продолжите и дома. Это нужно будет делать после каждой водной процедуры.
Так обрабатывают наружные швы. Внутренние же швы в особом уходе не нуждаются, при условии, что у вас нет никаких инфекционных заболеваний. А об этом нужно позаботиться еще до беременности.
В первые дни после родов, когда были наложены швы, нужно быть аккуратной с опорожнением кишечника, чтобы не перенапрягать срастающиеся ткани. В идеале, при первых позывах просить ставить клизму или глицериновую свечку.
После каждого похода в туалет стоит подмываться. Утром и вечером можно использовать средство для интимной гигиены. Подмываться лучше под душем, а не в тазике с водой. Гигиеническую прокладку нужно менять каждые 2 часа. Даже если вы считаете, что она может еще послужить.
Хорошим вариантом нижнего белья будут одноразовые трусики, которые сделаны из дышащего материала. Если таких нет, то используйте хлопчатобумажную одежду. Не надевайте белье сразу после душа.
Воздушные ванны хороши не только для детской кожи, но и для ваших заживающих ран. Нельзя тереть швы полотенцем, их лучше промакивать или вообще дожидаться полного высыхания.
Нельзя использовать утягивающее белье. Эффект стягивания перекрывает кровоток и мешает заживлению. Да, выглядеть хорошо хочется сразу после рождения малыша, но потерпите пару месяцев, и тогда вы сможете одеть и корсет и утягивающие трусики.
И самое важное. При наложении послеродовых швов вам нельзя будет сидеть около 10 дней – это как минимум. По истечению этого периода, если швы будут заживать без осложнений, можно будет начать сидеть на твердой поверхности. Отдыхать в период заживления швов нужно лежа или полусидя. Нельзя делать резких движений.
Раньше, когда новорожденные находились отдельно от мам, то тем, у кого были послеродовые швы, не разрешали вставать до выписки. Это позволяло швам заживать намного быстрее. Сейчас же, когда дети находятся с мамами в палате, соблюдение постельного режима невозможно. Поэтому нужно максимально соблюдать рекомендации относительно сидения, чтобы швы не разошлись или не воспалились.
Если женщине после родов были наложены швы, то ее каждый день осматривает врач. Если никаких нарушений не обнаружено, то процедура обработки стандартная: перекись водорода и раствор зеленки или марганцовки. Если же замечены отклонения от нормы, то решение принимается в зависимости от ситуации.
Если рана еще не зажила, а швы разошлись, то их накладывают заново. Если рана зажила, а несколько стежков шва разошлись, тогда врач может оставить ситуацию, как есть (при условии, что нет угрозы жизни женщины). Если же разошелся весь шов, тогда нужно будет рассечь рану и зашить ее заново. Швы могут разойтись когда женщина уже выписана из роддома. Этот факт требует немедленного обращения в больницу с вызовом скрой помощи.
О правильной обработке швов, которые нормально заживают, было сказано выше. В случае же, если будет обнаружено воспаление или нагноение внутренних или наружных послеродовых швов, то врачом будут назначены дополнительные меры по обработке ран.
Гигиенический уход будет дополняться тампонами с мазями для швов. Может быть использован Левомиколь, мазь Вишневского или другие мази, которые снимают воспаление и нагноение. Если вы обнаружите нехарактерные выделения из влагалища уже будучи дома, то на следующий же день следует обратиться к врачу за консультацией.
Болезненные ощущения после наложения и наружных, и внутренних швов будут в любом случае. В норме боль от внутренних должна пройти через 2 суток после родов. Дискомфорт же при наложении наружных швов будет присутствовать намного дольше. Особенно, если вы не будете соблюдать режим и попытаетесь рано сесть.
Если боль появляется только когда вы сидите – это нормально (если она не очень сильная и ее можно терпеть). Но, если вы ощущаете дискомфорт и в состоянии стоя или лежа, тогда это может говорить о воспалительном процессе. В этом случае боль терпеть нельзя. Обращение к врачу должно быть безотлагательным.
Послеродовые швы – это швы после операции. Для того, чтобы они быстро и благополучно зажили, вы должные ухаживать на ними должным образом. Конечно, после рождения малыша будет хватать и других забот. Но, поверьте, вашему малышу нужна здоровая мама. Чем тщательнее вы будете ухаживать за швами, тем быстрее они заживут и перестанут требовать внимания.
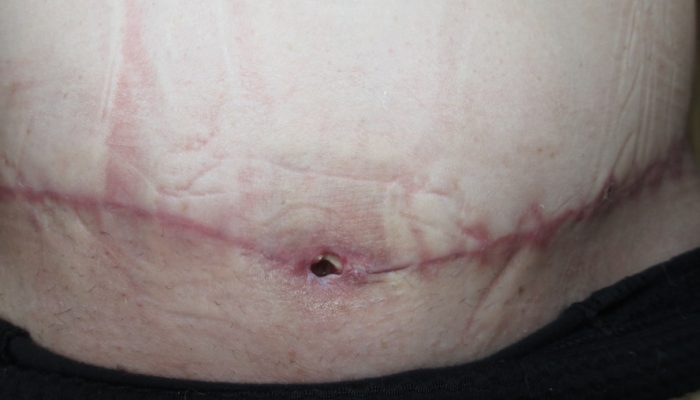
Одним из распространенных осложнений искусственного родоразрешения является развитие воспаления, когда гноится шов после кесарева, а из раны выделяется мутная желто-белая жидкость. Помимо этого молодую маму часто беспокоят и другие симптомы: появляется высокая температура, озноб, ухудшается самочувствие, а попытки двигаться и брать ребенка на руки вызывают сильнейшую боль.
Когда женщина понимает, что шов после кесарева сечения начал гноиться, в ее голове возникает множество вопросов: что делать в такой ситуации, куда обращаться за помощью, как происходит лечение при возникновении такого осложнения? Ответы найдете в нашей статье.
Решение о том, что будет проведена операция по родовспоможению, может быть принято заранее, но иногда случаются экстренные ситуации, когда требуется срочное оперативное вмешательство. Это влияет на то, как будет произведен разрез, ведь когда существует угроза жизни матери или ребенка, то вопрос о том, чтобы сохранить красоту женского тела занимает далеко не первое место.
- Вертикальный шов – разрез брюшной стенки выполняется от пупка и до лобковой зоны по срединной линии живота. Он выполняется редко, ведь после его заживления остается большой малопривлекательный рубец. Для проведения вертикального рассечения тканей существуют определенные показания, которые в случае несвоевременного оказания помощи могут привести к летальному исходу. Среди причин для выполнения такого разреза острая гипоксия ребенка, а также массивная кровопотеря.
- Горизонтальный шов – рассечение кожных покровов и мягких тканей проводится по естественной складке, разделяющей живот и область лобка. Такой вид доступа к матке называется лапаротомия по Пфанненштилю, при которой брюшная полость не вскрывается. После извлечения ребенка и плаценты накладываются косметические швы, после заживления которых остается тонкий малозаметный след.
- Внутренние швы – от того, насколько качественно ушита матка, зависит протекание последующей беременности. При вертикальном доступе производится поперечное разрезание матки, когда выполняется операция по Пфанненштилю, разрез делают продольный.
После кесарева сечения требуется тщательная обработка раны, чтобы шов не начал гноиться. Выполнение рекомендаций врача обеспечит полноценное заживление разреза.
Пока женщина находится в послеродовом отделении, ежедневную обработку послеоперационных ран выполняют медсестры. Перед выпиской домой акушер-гинеколог расскажет о правильном уходе, как себя вести, когда гноится шов после кесарева, а также о том, что делать при возникновении осложнений.
На протяжении недели после родов рану смазывают антисептическими растворами, обычно бриллиантовой зеленью, а также меняют повязки. Простые действия помогают предотвратить ситуации, когда гноится шов после кесарева сечения.
Спустя 7-10 дней следует снимать швы, однако если они выполнены из рассасывающихся материалов, такая манипуляция не потребуется.
Если же после выписки домой вы обнаружили белые выделения из раны, это может говорить о том, что шов после кесарева сечения гноится, поэтому первое, что необходимо сделать — обратиться за консультацией к гинекологу.
Самые частые причины, проводящие к тому, что шов загноился после кесарева:
- инфицирование раны;
- реакция отторжения, развивающаяся на шовный материал;
- нарушение ухода за местом разреза;
- травма.
Решение о том, что делать, если гноится шов после кесарева сечения, принимается врачом после внешнего осмотра, гинекологического исследования, а также результатов ультразвуковой диагностики. Методы лечения зависят от сложности протекания воспалительного процесса, в также причины, из-за чего может гноиться шов после кесарева. В некоторых ситуациях требуется удаление швов и хирургическая обработка раны.
Когда загноился шов после кесарева, заниматься самолечением или делать предположения, что болезнь пройдет самостоятельно, категорически запрещено, ведь такое отношение к собственному здоровью может привести к негативным последствиям: развитию сепсиса, воспалению матки и другим патологическим состояниям.
Если после кесарева загноился шов, то у женщины могут быть такие симптомы, как:
- жгучая боль в области послеоперационной раны;
- покраснение кожи вокруг шва;
- место разреза начинает мокнуть;
- появляются грязно-белые выделения из раны;
- развивается гипертермия;
- нарушается общее самочувствие.
При обнаружении признаков того, что шов после кесарева гноится, срочно обращайтесь за медицинской помощью, а не ищите совета у родственников или на форумах в интернете, что делать в таком случае.
Иногда к врачам приходят молодые мамы, которые спрашивают: «Что делать, если у меня гноится шов после кесарева?». Чтобы не допустить такого осложнения, необходимо соблюдать рекомендации врача в восстановительном периоде.
После заживления раны можно использовать различные препараты, которые помогают ускорить выработку коллагена и эпителизацию раневой поверхности:
Но их использование нужно прекратить, если появились признаки нагноения.
Если воспаление началось, лечение зависит от клинических симптомов, в тяжелых случаях приходится делать дренирование раны, устранять из нее экссудат, если после кесарево сечения гноится шов. Без лечения антибиотиками также не обойтись, ведь гнойное воспаление вызывают бактерии.
Обязательно скажите врачу, если вы кормите грудью, чтобы доктор назначил вам такие лекарства, которые разрешены при грудном вскармливании.
Что делать, если шов от кесарева сечения гноится? Ведь достаточно часто после подобных осложнений происходит деформация рубца, и он становится более выраженным. В таких случаях исправить неэстетичный вид поможет коррекция шва.
У одних женщин рубец после кесарева сечения спустя год становится малозаметным, однако некоторые мамы страдают от некрасивой отметины внизу живота, что не позволяет им надевать открытый купальник и чувствовать себя привлекательной. С проблемой поможет справиться эстетическая хирургия.
В специализированных клиниках проходится лазерная шлифовка швов, при этом снимается тонкий слой рубцовой ткани, и кожа выглядит обновленной и гладкой. Иногда рекомендуется химический пиллинг. Перед проведением процедуры лучше проконсультироваться у доктора, в какой срок ее лучше выполнять.
Ни одна молодая мама не застрахована от развития осложнений после родов, вне зависимости от того, каким способом они прошли. При обнаружении у себя подозрительных признаков, а также выделений из раны, обязательно обратитесь к гинекологу. После осмотра он точно определит, что необходимо делать, если гноится шов после кесарево сечения.
а если часть останется внутри? ?
надо перерезать, лучше мужа попросить
:cold: я боюсьььь,до среды лучше доживу,а там будь что будет :eerm:
а если часть останется внутри?
а как останется? если ее в одном месте перерезать, она вытянется, крнечно, больно немного будет. Еще могут не рассосаться внутренние швы, которые зашиты кетгутом, бывает такое, они могут воспалиться. Организм берет свое и выталкивает их наружу через воспаление.Сообщение было изменено пользователем 24-01-2010 в 20:43
у меня так осталось. Кусочек около 1 см с узелком. Вышел через 1,5 года
как можно было не заметить при снятии, не понимаю %)
у меня так осталось. Кусочек около 1 см с узелком.
значит перерезали в двух местах, не вытягивался скорее всего %)
но вот насчет болевых ощущений вообще. ?
Норма. Я сесть то смогла через полтора месяца после родов.
Гноится если — конечно плохо. Я 14 дней ходила швы обрабатывать, наблюдалась в дневном стационаре.
она посмотрела и дернула ее
да уж спасибо вам за свой опыт,я уж поняла что все это просто не закончится ? Ну ладно,мне никогда не везло с этим,будем лечиться
Ну ладно,мне никогда не везло с этим,будем лечиться
ну че вы уж :gy: все нормально будет! мы за вас кулачки подержим :pozdr2:
мы за вас кулачки подержим
спасибо за поддержку :blush:
ИМХО: болел до 3 мес. Ощущала его присутствие на себе. В районе 4 мес. всё прошло. Всё заросло так, что фиг разглядишь!
Шов не гноился, для этого регулярно подмывалась где-то 2 мес. после родов с хоз. (бр! не люблю его!) мылом. У приятельницы (рожали вместе в соседних палатах ОММ) шов гноился, его чем-то лечили.
В ОММ девочки-медсестры Оч. Хорошие: 3 раза в день обрабатывают швы, всё смотрят, следят. Так что, думаю, что легко отделалась, благодаря им.Сообщение было изменено пользователем 25-01-2010 в 07:40
, для этого регулярно подмывалась
я после каждого похода в туалет гигиену провожу
3 раза в день обрабатывают швы, всё смотрят, следят
ага обрабатывали,только нитки во мне оставили,которые видать и гноятся щас %)
только нитки во мне оставили
Лена, так там саморассасывающиеся нитки, они не должны так навредить :scratch: Если гноится, значит инфекция, мне так кажется.
После родов многим женщинам накладывают швы: на шайку матки, влагалище или промежность. В зависимости от местоположения швов их разделяют на наружные и внутренние.
Если случился разрыв шейки матки или нарушилась целостность стенок влагалища, то наложенные на пораженные места швы называют внутренними. Накладывают их через некоторое время после родов, когда доктор проводит осмотр половых органов.
Края раны в этом случае получаются ровными, следовательно, заживать она будет значительно быстрее. Накладывание происходит под местной анестезией.
В роддоме наружными швами занимаются акушерки. Дважды в день они обрабатывают их раствором марганцовки или зеленки. Когда роженицу выписываю, то обработка должна продолжаться в домашних условиях, самостоятельно, после каждого подмывания и принятия душа.
Внутренние швы не нуждаются в каком-либо специальном уходе при условии, что женщина не имеет инфекционных заболеваний. Обычно этот вопрос решается еще до беременности.
Нужно быть предельно осторожным с опорожнением кишечника, нельзя напрягать соединительные ткани. Оптимальный вариант – при позыве поставить клизму или глицериновую свечку. После посещения туалета в обязательном порядке нужно подмыться.
Можно также использовать какое-либо гигиеническое средство (пенку, гель, мыло), но только дважды в день (обычно утром и вечером). Процедуры лучше выполнять под душем, а не принимать ванну.
Гигиенические прокладки должны меняться каждые 2 часа, даже если они еще могут послужить. Хорошей альтернативой прокладкам являются одноразовые трусики, которые изготавливают из специального дышащего материала.
Если же таковые отсутствуют, то нижнее белье лучше брать из хлопчатобумажных тканей. Нельзя пользоваться утягивающим бельем, т.к. оно препятствует нормальному кровотоку и, соответственно, заживлению ран. Также нельзя одевать нижнее белье сразу после душа!
Кроме этого, нельзя тереть шов полотенцем. Необходимо его легонько промакивать или же дождаться, пока он высохнет самостоятельно.
Воздушные ванны полезны не только для новорожденных, но и для мам, которые получили разрывы во время родов.
В случае если рана еще в процессе заживления, но швы по какой-либо причине разошлись, их накладывают повторно. Когда разрыв зажил, но разошлись только несколько стежков, врач может оставить все как есть (если нет угрозы здоровью).
При расхождении всех стежков, рану рассекают и зашивают заново. При возникновении такой ситуации в домашних условиях необходимо срочно вызвать скорую помощь и транспортировать женщину в больницу.
Если обнаруживается патология, например, нагноение или воспаление швов, то врач принимает дополнительные меры по обработке. Гигиенические процедуры в таком случае дополняются тампонами с мазями.
Для этого используются средства, снимающие воспаление и нагноение, например, Левомиколь, мазь Вишневского и аналогичные им. Если женщина обнаружила нехарактерные выделения из влагалища, то должна немедленно обратиться к врачу.
Этот вопрос интересует абсолютно всех женщин, которые получили разрывы. Ответить очень непросто, ведь есть несколько факторов, которые влияют на затягивание раны.
Также стоит учитывать, что для наложения швов используются разные материалы, которые тоже влияют на процесс заживления:
Если неприятные ощущения возникают только в сидячем положении, и они несильные (можно терпеть) – это нормально явление. Однако присутствие дискомфорта в лежачем или стоячем положении – признак воспалительного процесса. Такую боль нельзя терпеть и необходимо обратиться к специалисту.
Чем обрабатывать швы после родов уже известно, но что можно использовать из средств интимной гигиены?
Необходимо напомнить, что каждая роженица по прошествии 10-14 дней с момента выписки должна посетить врача-гинеколога. Это делается даже в том случае, если роженицу ничего не беспокоит.
Соблюдение этих правил гарантирована снизит риск инфицирования болезнетворными микроорганизмами, кроме того, швы быстрее заживут, а дискомфорт будет сведен к минимуму.
После родов многим женщинам накладывают швы: на шайку матки, влагалище или промежность. В зависимости от местоположения швов их разделяют на наружные и внутренние.
Если случился разрыв шейки матки или нарушилась целостность стенок влагалища, то наложенные на пораженные места швы называют внутренними. Накладывают их через некоторое время после родов, когда доктор проводит осмотр половых органов.
Края раны в этом случае получаются ровными, следовательно, заживать она будет значительно быстрее. Накладывание происходит под местной анестезией.
В роддоме наружными швами занимаются акушерки. Дважды в день они обрабатывают их раствором марганцовки или зеленки. Когда роженицу выписываю, то обработка должна продолжаться в домашних условиях, самостоятельно, после каждого подмывания и принятия душа.
Внутренние швы не нуждаются в каком-либо специальном уходе при условии, что женщина не имеет инфекционных заболеваний. Обычно этот вопрос решается еще до беременности.
Нужно быть предельно осторожным с опорожнением кишечника, нельзя напрягать соединительные ткани. Оптимальный вариант – при позыве поставить клизму или глицериновую свечку. После посещения туалета в обязательном порядке нужно подмыться.
Можно также использовать какое-либо гигиеническое средство (пенку, гель, мыло), но только дважды в день (обычно утром и вечером). Процедуры лучше выполнять под душем, а не принимать ванну.
Гигиенические прокладки должны меняться каждые 2 часа, даже если они еще могут послужить. Хорошей альтернативой прокладкам являются одноразовые трусики, которые изготавливают из специального дышащего материала.
Если же таковые отсутствуют, то нижнее белье лучше брать из хлопчатобумажных тканей. Нельзя пользоваться утягивающим бельем, т.к. оно препятствует нормальному кровотоку и, соответственно, заживлению ран. Также нельзя одевать нижнее белье сразу после душа!
Кроме этого, нельзя тереть шов полотенцем. Необходимо его легонько промакивать или же дождаться, пока он высохнет самостоятельно.
Воздушные ванны полезны не только для новорожденных, но и для мам, которые получили разрывы во время родов.
В случае если рана еще в процессе заживления, но швы по какой-либо причине разошлись, их накладывают повторно. Когда разрыв зажил, но разошлись только несколько стежков, врач может оставить все как есть (если нет угрозы здоровью).
При расхождении всех стежков, рану рассекают и зашивают заново. При возникновении такой ситуации в домашних условиях необходимо срочно вызвать скорую помощь и транспортировать женщину в больницу.
Если обнаруживается патология, например, нагноение или воспаление швов, то врач принимает дополнительные меры по обработке. Гигиенические процедуры в таком случае дополняются тампонами с мазями.
Для этого используются средства, снимающие воспаление и нагноение, например, Левомиколь, мазь Вишневского и аналогичные им. Если женщина обнаружила нехарактерные выделения из влагалища, то должна немедленно обратиться к врачу.
Этот вопрос интересует абсолютно всех женщин, которые получили разрывы. Ответить очень непросто, ведь есть несколько факторов, которые влияют на затягивание раны.
Также стоит учитывать, что для наложения швов используются разные материалы, которые тоже влияют на процесс заживления:
Если неприятные ощущения возникают только в сидячем положении, и они несильные (можно терпеть) – это нормально явление. Однако присутствие дискомфорта в лежачем или стоячем положении – признак воспалительного процесса. Такую боль нельзя терпеть и необходимо обратиться к специалисту.
Чем обрабатывать швы после родов уже известно, но что можно использовать из средств интимной гигиены?
Необходимо напомнить, что каждая роженица по прошествии 10-14 дней с момента выписки должна посетить врача-гинеколога. Это делается даже в том случае, если роженицу ничего не беспокоит.
Соблюдение этих правил гарантирована снизит риск инфицирования болезнетворными микроорганизмами, кроме того, швы быстрее заживут, а дискомфорт будет сведен к минимуму.
Не стоит паниковать, девять из десяти мам рвутся во время естественных родов, но эти разрывы незначительны, практически не требуют внимания. Шестьдесят-семьдесят процентов разрывов требуют наложения швов.
Существует четыре вида (степени) разрывов:
А теперь перейдем непосредственно к вопросу, чем можно обрабатывать швы после родов. Правильный и бережный уход за интимной зоной поможет быстрее заживить все повреждения. Запомните, если у вас серьезные травмы, то сидеть нельзя! Если вы без этого обойтись не можете, то купите специальный круг для сидения (его используют во время обострения геморроя). Вам показан отдых ближайшие двадцать четыре часа, старайтесь максимально отдохнуть и набраться сил.
Если у вас наружный разрыв, то стоит внимательно следить за процессом заживления, иначе могут быть нагноения. Вам две недели нельзя поднимать тяжести и сидеть, после начинайте потихоньку присаживаться на твердые поверхности.
- антисептиками;
- антибактериальными мазями;
- зеленкой;
- перекисью водорода;
- марганцовкой;
- хлоргексидином;
- левомеколью.
Чем лучше обрабатывать швы после родов, вы должны определить для себя самостоятельно, исходя из индивидуальных особенностей вашего организма.
Итак, чем обрабатывать швы после родов путем кесарева сечения? Методы просты:
Кроме того что этот метод оставляет заметный след на теле девушки, он долго напоминает о себе болезненными ощущениями.
Если вас беспокоит зуд и вполне терпимая боль, то не стоит поднимать панику, все вскоре пройдет, но если вы заметили гнойные выделения, немедленно обратитесь к врачу, возможно, это нагноение швов.
Очень редко встречается расхождение шва. Причины, по которым это происходит, следующие:
- ранний половой акт после родов;
- поднятие тяжести;
- запор;
- резкие приседания и т. д.
Теперь более подробно разберем вопрос, чем обрабатывать швы после родов, а именно рассмотрим каждое проверенное средство отдельно.
Перед обработкой ран тщательно помойте руки с мылом, желательно по локоть. Если вы на ране обнаружили белые наросты, не стоит их счищать — это говорит о том, что образуется новый слой эпителия. Если же их удалять, то в дальнейшем на этих местах образуются шрамы.
Следите за личной гигиеной, занимайтесь обработкой швов, находитесь в позитивном настроении, поддержка близких сейчас как никогда кстати. Ваше настроение передается ребенку, подарите ему счастливое детство! Удачи вам и скорейшего выздоровления!
Куда обратится? Гноится шов( — если гноится шов — запись пользователя Наталья (Gabriellka) в сообществе Послеродовое восстановление в категории Швы заживают
С самого начала со швами от эпизио у меня не задалось. Еще в роддоме я поняла, что что то не так. Когда все девчонки с разрезом садились чуть ли не на попу на второй день, а я не могла встать с кровати из за боли. Ходить почти не могла, повернуться в кровати больно, глаза лезли на лоб. Постоянно говорила об этом врачам, они успокаивали, что все нормально, это потому что второе эпизио по старым швам — бла, бла, бла. Потом на третьи сутки мне сделали ручное, и я думала, что умру, боль была такая, что я теряла сознание. Врачи удивлялись, как же так. Остальным девочкам так больно же не было. После выписки все время держалась температура 37.5 — 37.6, плюс подразошелся внешний шов, поехали в роддом. Узи, кровь все хорошо. Предположили отторжение шовного материала, решили снять все швы. Опять на живую, опять думала, что умру от боли. Но уже через час стало намного легче, смогла сесть, ходить стала выпрямившись, до этого было больно.Через неделю там где шов разошелся и от куда вытащили нитки, появился гной. Увидела еще пару ниток, вытащила, гноя стало меньше. Прикладывала левомеколь 5 дней, но гной все идет и идет. Гинеколог посмотрела, ничего страшного. Нажимать сказала рядом, что бы гной выходил. Дома по нажимала, выскочила еще нитка, к вечеру все затянулось, больше никакого гноя. Но дальше гной я уже увидела от внутреннего шва. Показалась гинекологу, сказала ничего страшного, она вообще ничего не видит.Прошла неделя, гной есть. Звоню в роддом, в приемном говорят уже месяц прошел, вы уже к нам не относитесь. Дали телефон заведующей, она обещала принять на следующий день. Приехали в роддом, вместо заведующей смотрит дежурный врач. Он ничего страшного не видит. Что то там подрезал и намазал зеленкой.Прошла еще неделя, гной все идет. К слову его не много, но он есть, желтоватого цвета. При этом ничего не болит и температуры нету. В начале шва, внутри торчит из шва кусок ярко красной кожи, как язык, от туда же и гной. Это что теперь всегда так и будет? Куда обращаться то, я уже не знаю. Где найти нормального хирурга по этой части? Может кто то сталкивался с таким? Мне кажется, что это не нормально через полтора месяца после родов.
Разрез зашили очень хорошо и аккуратно. Через 5 дней сняла швы. Больше месяца швы мазала зеленкой, потом перестала. И как только перестала мазать, поняла, что шов до сих пор пощипывает, хотя не должен уже (все-таки почти два месяца прошло). Точнее, пощипывает не сам шов (он уже зажил), а точечка, в которой начинался шов и через которую нитка шла. Пошла к гинекологу, оказалось, что из этой точечки сочится гной. причем довольно сильно (врач выдавливала, говорит, гноя много). По ее словам, в этой точечке остался кусок нитки, который, видимо, и вызвал нагноение.
У кого-нибудь была подобная ситуация?? Что теперь делать?
Я сама этот кусочек нитки не вижу, видимо, он у самой кожи.
Врач сказала дальше мазать зеленкой. А вдруг это нагноение не пройдет, а будет только хуже? Ведь зеленка мажет поверхность, а гной-то под кожей находится!
Родила в июле, в самую жарищу. Во время родов сделали один разрез промежности. Разрывов не было.
Разрез зашили очень хорошо и аккуратно. Через 5 дней сняла швы. Больше месяца швы мазала зеленкой, потом перестала. И как только перестала мазать, поняла, что шов до сих пор пощипывает, хотя не должен уже (все-таки почти два месяца прошло). Точнее, пощипывает не сам шов (он уже зажил), а точечка, в которой начинался шов и через которую нитка шла. Пошла к гинекологу, оказалось, что из этой точечки сочится гной. причем довольно сильно (врач выдавливала, говорит, гноя много). По ее словам, в этой точечке остался кусок нитки, который, видимо, и вызвал нагноение.
У кого-нибудь была подобная ситуация?? Что теперь делать?
Я сама этот кусочек нитки не вижу, видимо, он у самой кожи.
Врач сказала дальше мазать зеленкой. А вдруг это нагноение не пройдет, а будет только хуже? Ведь зеленка мажет поверхность, а гной-то под кожей находится!
А вот после вторых родв тоже было нагноение именно из-за ниток, которые не рассосались сами.Врач в жк вытаскивала мне их на кресле.после этого всё прошло
Девушки, представляете, оказывается, нитку мне там действительно оставили
Вот ужас то. а разве нитками не саморассасывающими шили? Незнаю чем может грозить, но думаю стоит показаться врачу!
вот блин Оль я рожала в ту же жарищу что и ты того же числа
Да я и сама не думала, что со мной такое может быть! К тому же, из-за жары я мазала шов зеленкой не неделю (как рекомендовали), а целых полтора месяца! Сам шов зажил прекрасно, адеж шрама никакого не осталось, но вот нитка осталась. И я ее в принципе чувствую, хоть это совсем небольшой кусочек.
Вот ужас то. а разве нитками не саморассасывающими шили? Незнаю чем может грозить, но думаю стоит показаться врачу!
Верхний слой кожи обычными нитками шили, которые не рассасываются.
странно мне ваще ничем мазать не говорили а ведь спрашивала блин!
Блин а выбора то нет. все равно надо что-то делать, не ходить же с этой ниткой всю жизнь я бы на Вашем месте тогда в платную пошла, там под наркозом все.
Оль да у меня тоже разрез во время потуг. )
странно мне ваще ничем мазать не говорили а ведь спрашивала блин!
Дело в том, что эту нитку можно вытащить только заново меня разрезав. Я больше не хочу, чтобы меня опять резали поэтому к врачу не хочется идти.
Оба раза после родов у меня оставалось по такой вот нитке, каждый раз через полгода после родов она вылазила сама, нужно было ее едва потянуть, и она легко, с небольшим пощипыванием выходила! Такое было не только у меня, и также будет у тебя!
Оба раза после родов у меня оставалось по такой вот нитке, каждый раз через полгода после родов она вылазила сама, нужно было ее едва потянуть, и она легко, с небольшим пощипыванием выходила! Такое было не только у меня, и также будет у тебя!
А как же она вылезет, если там уже все заросло?
А как же она вылезет, если там уже все заросло?
а иголкой аккуратно подцепить из под кожи ни как не получится? например как занозу вытаскивают..
даже и незнаю что бы посоветовать, только как сходить к врачу.
источник
Большинство оперативных вмешательств оканчиваются благополучно: после наложения швов ткани постепенно заживают, и на теле в результате остается лишь небольшой рубец. Но иногда в этом процессе что-то идет не так, и может появиться лигатурный свищ.
Термин «лигатурный свищ» используется медиками для обозначения патологического хода, сформировавшегося в области наложенного шовного материала, который, в свою очередь, использовался для скрепления (сшивания) тканей в месте проведения оперативного вмешательства. Подобное нарушение сопровождается развитием воспалительного процесса и нагноением. Среди всех возможных осложнений после операций лигатурный свищ считается одним из наиболее распространенных — подобная проблема фиксируется у 5% пациентов, перенесших всевозможные хирургические вмешательства.
Наиболее часто лигатурный ход появляется после манипуляций на полых органах, локализованных в брюшной полости либо в области малого таза, так как риск проникновения инфекции при таких операциях наиболее высок. Свищ бывает исключительно поверхностным, но иногда он образуется на довольно-таки значительной глубине.
Медики уверяют, что основная причина формирования лигатурного свища кроется в попытке организма отторгнуть инородное тело, представленное нитью, которую хирург использовал для ушивания тканей, разрезанных во время операции. Наиболее часто патологические процессы такого рода происходят после применения шелковых нитей, на порядок реже виновниками становится лавсановый либо капроновый материал. Встречаются данные о том, что абсцесс может сформироваться и при применении кетгута, хоть он и является рассасывающейся нитью. При этом викриловые либо проленовые нити практически неспособны стать причиной воспалительного процесса.
Что касается факторов, способных спровоцировать формирование лигатурного свища, среди них можно выделить:
- Внедрение инфекции. Такое развитие событий возможно, если патогенные микроорганизмы проникают к шовному материалу по причине воспаления раны, оставшейся после операции. Инфекция может распространиться из-за недостаточной стерильности операционного поля либо используемых инструментов. Также ее может спровоцировать недостаточное соблюдение пациентом врачебных рекомендаций, случайное присоединение так называемой больничной инфекции либо существенное снижение защитных сил организма (истощение и пр.). В редких случаях инфекционные агенты попадают в организм уже находясь на нити, если медики нарушили правила стерильности.
Вне зависимости от причины своего формирования свищ способен надолго нарушить трудоспособность пациента, утяжеляя течение основного недуга.
Если шов нормально заживает, вокруг нитей постепенно формируются клетки рубцовой соединительной ткани, шовный материал окружает как будто бы капсула.
Особенности лигатурных свищей:
- Они могут формироваться с равной долей вероятности при ушивании поверхностных тканей (к примеру, на ноге или руке) либо в глубине раны (при операциях на брюшине или органах таза).
- Глубоко локализованные лигатурные ходы могут вовлечь внутренние органы в гнойно-воспалительный процесс.
- Они могут появляться спустя годы, месяцы или недели после выполненного вмешательства.
- Могут протекать с различной симптоматикой.
Если нить самостоятельно выходит наружу либо ее удаляют оперативным путем, причина воспалительного процесса исчезает, свищ в результате этого успешно закрывается. Однако, если же этого не происходит, воспаление постоянно рецидивирует и может осложниться присоединением вторичной инфекции. Но даже при успешном отторжении нити может случиться нагноение раны.
Формирование абсцесса может произойти после успешной выписки пациента из больницы, даже спустя несколько лет. Патологический процесс может давать о себе знать локальными и общими нарушениями:
Если нить остается в ране, свищ может периодически закрываться и открываться. Но после благополучного удаления шовного материала ткани успешно заживают (при отсутствии осложнений).
Лигатурный свищ способен пройти сам по себе, но в некоторых ситуациях его формирование может окончиться возникновением достаточно серьезных осложнений:
При малейшем подозрении на развитие воспалительного процесса в области шва необходимо обращаться за медицинской помощью, даже если после операции прошло довольно-таки много времени.
Обычно при поверхностных свищевых ходах не возникает никаких затруднений в их диагностике. Для этого достаточно лишь врачебного осмотра в условиях перевязочного кабинета. Сразу же после исследования свищевого хода врач может даже извлечь лигатуру. Но если свищевой ход является извитым или не типично расположенным, могут потребоваться дополнительные методики исследований.
Чтобы определить четкую локализацию свища, наличие либо отсутствие осложнений, осуществляется УЗИ.
При формировании свищевого хода в области брюшины возникает необходимость выполнения фистулографии. Такое исследование позволяет выяснить глубину и особенности формы образовавшегося хода. Специалист вводит контрастное вещество в полость свища, после чего осуществляет несколько рентгенологических снимков в различных проекциях. Также с этой целью может применяться методика УЗИ.
Чаще всего справиться с лигатурным свищем удается лишь путем оперативного вмешательства. Без помощи хирургов точно не обойтись, если патологический ход существует в течение продолжительного времени. Параллельно с оперативным удалением лигатуры осуществляется лекарственное лечение. Лишь иногда врачи могут попробовать обойтись лишь методиками консервативной терапии.
Для терапии лигатурного свища могут использоваться различные группы медикаментов:
- Местные антисептические препараты. Обычно предпочтение отдают водорастворимым мазям, к примеру, Левосину, Левомеколю либо Тримистану, а также мелкодисперсным порошкам, в частности, Банеоцину и Гентаксану. Мазевые средства на жировой основе (например, известная мазь Вишневского) могут затруднять отток гноя, так что их применение не рекомендовано, особенно, при наличии значительного объема гнойных выделений.
- Антибактериальные медикаменты. Предпочтение отдают лекарствам с широким спектром действия: ампициллину или цефтриаксону.
- Ферменты для устранения омертвевших тканей. С этой целью обычно используют трипсин.
Медикаменты необходимо вводить внутрь свищевого хода, а также распространять по тканям, находящимся около раны, несколько раз в день. Параллельно могут использоваться методики физиотерапевтического воздействия, в частности: кварцевание либо УВЧ-терапия.
Для устранения лигатурного свища врачи обычно проводят классическое вмешательство, состоящее из нескольких этапов:
- Обрабатывают операционное поле антисептиком (обычно применяется йодная настойка).
- Обезболивают проблемный участок инъекциями Лидокаина либо Новокаина.
- Вводят в свищевой ход специальный краситель для полноценного обследования.
- Рассекают образовавшийся свищ и устраняют шовный материал.
- Осуществляют ревизию рядом расположенных тканей.
- Останавливают кровотечение при помощи электрокоагуляции либо перекиси.
- Проводят тщательную санацию раны с применением антисептиков.
- Закрывают рану швами и устанавливают активный дренаж.
Грамотная операция с полноценной санацией раны позволяет избежать серьезных осложнений. Выжидательная тактика в случае с лигатурным свищом является совершенно неоправданной.
В большинстве случаев при формировании лигатурного свища прогноз является благоприятным для жизни пациента и сравнительно благоприятным для его выздоровления. Как правило, такое осложнение оканчивается благополучным излечением, хоть и может требовать повторного проведения оперативного вмешательства.
Однако примерно в 60—65% случаев медикам удается устранить шовный материал без операции. Но даже в таком случае лигатурный свищ может рецидивировать.
Основные меры профилактики лигатурного свища состоят в:
- Грамотной и тщательной организации стерильности во время оперативных вмешательств.
- Правильной подготовке шовного материала.
- Применении того шовного материала, который крайне редко вызывает осложнения.
- Выполнении адекватной антибиотикотерапии после вмешательства хирургов.
- Соблюдении больными всех рекомендаций доктора и своевременном посещении больницы для осмотров после операции.
Медики уверяют, что нет на 100% эффективных методов профилактики появления лигатурных свищей, ведь даже при абсолютной стерильности есть риск попадания инфекционных агентов в операционную рану. А предугадать и предупредить возможное отторжение шовного материала и вовсе невозможно.
источник
Появление ребенка на свет очень часто сопровождается возникновением определенных трудностей. Во время беременности эластичность кожи становится хуже и возникают растяжки, а во время рождения малыша – надрывы и разрезы. Для того чтобы ликвидировать такие тяжелые последствия, врачами накладываются шовчики: внутри и снаружи.
Они нуждаются в осторожном обращении и правильном уходе, в противном случае может возникнуть воспаление швов после родов из-за попадания инфекции. По рекомендации доктора будет запрещено сидеть и напрягать мышцы.
К процессу появления ребенка организм женщины готовятся на протяжении 40 недель: гипофизом выделяется окситоцин, шейка матки готовится к раскрытию, становится мягкой и рыхлой. Но в некоторых случаях, доктор определяет неготовность матки к раскрытию. Нередко ребенка выталкивают преждевременно и случаются разрывы самой матки и мышц влагалища. Внутренние повреждения требуют наложения стежков специальными натуральными нитями, которые безопасно рассасываются после заживления.
Зашивая разрывы на стенках шейки матки, врач не использует анестезию. На этом участке нет болевых рецепторов сразу после родоразрешения.
Внутренние швы после родов имеют некоторые особенности скорости и специфики зарастания. Резаное повреждение способно зажить быстрее, чем рваное. С использованием специальных рассасывающихся нитей заживление длится около 2 недель, с обычными – на неделю дольше. Влияние имеет еще и должный, своевременный уход. Риску долгого не сращивания увечья подвержены пациентки, страдающие сахарным диабетом, внушительными потерями крови и дряблостью мышц.
Что делать после того, как доктор провёл подобного вида операцию? Внутренние швы после родов в особенном уходе не нуждаются. Зачастую там используются рассасывающиеся материалы, которые должны полностью исчезнуть через 3 месяца после накладывания. Если девушка увидит кусочки ниток на своем нижней белье, пусть это её не настораживает. Это естественный процесс.
Несмотря на отсутствие особенного ухода, стоит придерживаться нескольких правил для эффективного лечения:
- тщательно соблюдать правила личной гигиены;
- аккуратно ходить в туалет (стараться не напрягать мышцы);
- избегать резких движений, не поднимать тяжести и, по возможности, не садится;
- избегать интимной близости на протяжении двух месяцев.
Внешние расхождения на промежности или после кесарева сечения необходимо несколько раз в день обрабатывать раствором марганцовки или зеленки, а также придерживаться особо тщательной гигиены тела, мыться кипяченной теплой водой без использования мыла и геля для душа.
Следует очень часто менять специальные прокладки. Рекомендовано обязательно посещать процедуру обработки специальными растворами в клинике, их обычно проводит акушерка. Если соблюдать назначенные рекомендации лечащего врача, все заживет быстро, дискомфорт пройдет, а боли не будут беспокоить потом.
В случае пренебрежения главными советами, вероятность воспаление швов после родов очень высока. Симптомы малоприятные: острая боль, гноение и расхождение. Когда расхождение происходит через несколько дней, для восстановления не требуется дополнительных процедур. Если неприятность произошла после заживания, нужен повторный разрез на том же месте. В силу таких манипуляций повторное заживление будет происходить гораздо медленней и дольше.
Часто новоиспеченных мамочек преследуют болевые ощущения и зуд после сшивания тканей. Такие признаки дают о себе знать в течение нескольких дней. Не следует волноваться, думая, что рубцы воспалились. Это вполне нормальное явление.
Но если ощущения нестерпимые, нужно немедленно обратиться к доктору и не заниматься самолечением.
Когда загноились швы, лечить их стоит разными мазями. После мытья интимные участки обрабатывают обеззараживающим средством или антисептическим препаратом, после накладывают нужный крем, гель или мазь с помощью полоски бинта (или чистой материи). Если поврежденные участки выделяют жидкость или гной, необходимо посоветоваться с гинекологом. Он подскажет что делать.
Женщине, которая стала мамой, нужно особо внимательно следить за собой и своим здоровьем. При малейших неприятных ощущениях или подозрениях на то, что воспалился шов после родов, стоит, не откладывая, пойти и проконсультироваться с доктором.
Болевые ощущения в течение первых дней являются привычными признаками, которые нужно просто перетерпеть. Но, если недомогание имеет осложнения или внушительную продолжительность, обратится за квалифицированной помощью не будет лишним. Консультация у профессионала в силах поставить точный диагноз, усовершенствовать терапию и устранить риск возникновения осложнений.
О повреждении тканей свидетельствуют и косвенные проявления. Среди них:
- Высокая температура.
- Странного вида выделения.
- Ломота и озноб.
- Слабость.
- Головокружение.
- Ноющие боли.
С подобными сигналами собственного организма шутить не стоит. Нужно немедленно проинформировать специалиста, чтобы получить помощь своевременно.
Согласно индивидуальному случаю, терапия, назначенная диагностом, может включать: применение заживляющих кремов, прикладывание холодных компрессов со льдом, курс антибиотиков или проведение дополнительной операции.
Привычная длина рубца составляет 2 или 3 см и несмотря на это, приносит неприятные ощущения. Когда все снимается, становится легче, привычная боль утихает, а движения становятся более легкими и плавными. Такие повреждения будут долго беспокоить, ноющими и режущими ощущениями.
Некоторые случаи подтверждают то, что даже при полном заживлении, оперированная область может реагировать на погоду или любые изменения в теле женщины.
На общее восстановление организма у женщины уходит как минимум полгода. За этот отрезок времени, даже при отсутствии жалоб, следует регулярно посещать гинеколога, проходить осмотры и УЗИ.
С началом беременности будущей матери рекомендуется чрезвычайно внимательно следить за своим здоровьем и самочувствием. Специалисты настоятельно советуют принимать витаминные комплексы и рыбий жир, правильно питаться и вести активный образ жизни. Нужно есть пищу, которая благотворно влияет на состояние кожи:
- рыба жирных сортов и морепродукты (семга, лосось, скумбрия);
- оливковое, льняное и кунжутное масло;
- семечки и орехи (миндаль является самым полезным вариантом для женского организма);
- нежирное мясо и птицу;
- творог, йогурты без добавок и твердые сыры;
- фрукты, овощи и зелень (цитрусовые, бананы, манго и шпинат);
- яйца (высокой ценностью отличается желток).
А также пить много чистой воды, свежих соков и травяных отваров.
Соблюдая подобную диету, есть вероятность улучшить самочувствие, повысить эластичность кожи и снабдить организм нужными веществами. Сделав кожу более упругой и здоровой, можно избежать повреждений во время вынашивания и появления на свет малыша.
Существует также ряд продуктов, от которых покров теряет коллаген, становится дряблым, сухим, с высыпаниями. Под запретом:
- сахар и сахаросодержащие продукты (торты, конфеты, шоколад, джемы, варенье);
- мучные изделия (макароны, хлеб, блины, пироги, булочки и пирожки);
- соль;
- жареные блюда;
- жирные сорта мяса и птицы (свинина, баранина, мясо утки);
- алкоголь;
- маргарин;
- колбаса, сосиски и копченая рыба;
- соки в пакетах и бутылках.
Слежение за своим рационом беременной женщине может показаться непростой задачей. Ведь в данный отрезок времени возникает желание есть самое вкусное, вредное и в больших количествах. Но калорийные виды угощений не только портят здоровье и внешний вид будущей мамы, но и делают её кожу дряблой и обвислой, увеличивая риск проявления растяжек и повреждений в дальнейшем.
Чтобы не спровоцировать никаких болезней, осложнений и недомоганий, нужно вовремя посещать специалиста, соблюдать подходящую диету, не забывать употреблять достаточно воды, следить за чистотой интимных зон и не игнорировать настораживающие проявления организма.
источник
Инфекционные осложнения, возникающие в процессе родов или в ближайшие дни после них связаны с недостаточными санитарно-гигиеническими нормами процесса родов, с инфицированием матери различными штаммами бактерий.
Послеродовая лихорадка — повышение температуры тела > 38 ° С в любые 2 из первых 10 дней после родов, за исключением первых 24 ч. Послеродовая лихорадка требует дополнительного обследования (анализы крови, мочи, ультразвуковое исследование) с целью выявления возможных причин инфекционных осложнений.
Дифференциальная диагностика причин послеродовой лихорадки
- Эндометрит (эндомиометрит)
- Инфекции мочевых путей (пиелонефрит)
- Инфекция раны
- Тромбофлебит
- Мастит
- Пневмония
Отечественные аушеры-гинекологи традиционно используют классификацию послеродовой инфекции как отдельных этапов единого динамического септического процесса по С. В. Сазоновым и А. В. Бартельс:
- I этап — инфекция ограничена участком родовой раны (инфекция раны промежности, передней брюшной стенки; послеродовая язва влагалища, шейки матки; эндомиометрит).
- II этап — инфекция распространяется за пределы родовой раны, но есть локализованной (метрит, параметрит, тромбофлебит вен матки и таза, аднексит, пельвиоперитонит).
- III этап — инфекция, которая близка к генерализованной (перитонит, септический шок, анаэробная газовая инфекция).
- IV этап — генерализованная инфекция (сепсис без метастазов — септицемия, сепсис с метастазами — септикопиемия).
Инфекция раны после эпизиотомии не является частой при физиологических родах (благодаря развитой васкуляризации вульвы и промежности), но при неблагоприятных условиях (нарушение иммунологической резистентности макроорганизма, высокой вирулентности микроорганизмов) может быть входными воротами для развития септического шока и генерализации септического процесса.
Диагностика. Клиническая картина включает наличие отека, покраснения, боли и болезненности при пальпации, дизурии, гнойного экссудата, расхождение швов и краев раны, возможно повышение температуры, наличие язв с некротическим дном. Факторами риска могут быть расстройства коагуляции, курение, инфицирование вирусом папилломы человека (ВПЧ).
Инфекция раны влагалища может распространяться из промежности. Слизистая оболочка становится отечной, некротизируется в области травмы. Распространение в паравагинальной и параметральной клетчатке может происходить лимфогенным путем.
Инфекция раны шейки матки при глубоких разрывах может распространяться на ткань основы широкой связки матки и вызывать лимфангит, параметрит и бактериемию.
Лечение. Инфицированная рана промежности подлежит лечению согласно хирургическими принципами лечения раневой инфекции — раскрытие раны, удаление некротической ткани, очищения раны 2 раза в день с обработкой антисептиками (раствор бетадина и др.) и дренаж. Рекомендуют теплые сидячие купели несколько раз в день. При выраженном отеке без гнойного экссудата возможно консервативное лечение без снятия швов с применением внутривенного введения антибиотиков широкого спектра действия.
В большинстве случаев швы снимают и рану открывают. Вторичные швы накладывают при отсутствии проявлений инфекции (через 6 дней). В послеоперационном периоде осуществляют обработку раны, применяют диету для регуляции функций кишечника. Любые манипуляции на влагалище и прямой кишке противопоказаны до полного заживления раны.
Некротизирующий фасциит — редкое тяжелое осложнение раневой инфекции промежности и влагалища, которое включает глубокое поражение мягких тканей (мышц и фасций). Поражение характеризуется развитием выраженного отека, боли и распространенными некрозами мягких тканей и вызывается аэробно-анаэробными ассоциациями микроорганизмов, типичными для любых тазовых инфекций. Это осложнение может наблюдаться у пациенток с диабетом или имуноскомпрометованных лиц, но может возникать и у здоровых женщин.
Некротизирующий фасциит, который начинается с участка эпизиотомии, может распространяться на поверхностные и глубокие слои фасций и мышц таза, бедра, ягодицы и переднюю брюшную стенку. Прогрессирование осложнения приводит к септицемии и смерти больного в 100% случаев без адекватного хирургического лечения и снижается до 50% при агрессивном хирургическом вмешательстве (удаление некротизированной ткани, антибактериальная и дезинтоксикационная инфузионная терапия).
Инфекция раны после кесарева сечения обычно развивается на 4-й день после операции. Факторы риска включают:
- ожирение,
- диабет,
- терапию кортикостероидами,
- иммуносупрессию,
- анемию,
- недостаточный гемостаз,
- образование гематом.
Клиническая картина характеризуется лихорадкой (обычно на 4-й послеоперационный день). Наблюдается эритема, серозные выделения из раны. Нередко инфекция раны сочетается с инфекцией матки (эндомиометрит), поэтому пациентка, получающая антибактериальную терапию по поводу эндомиометрита, может не отвечать на лечение (персистенция лихорадки). Инфекция раны обычно вызывается теми же микроорганизмами, которые присутствуют в амниотической жидкости, но возможны случаи госпитальной инфекции.
Лечение включает антибактериальную терапию, хирургическую обработку (удаление некротических тканей, применение антисептиков) и дренаж раны при целостности апоневроза. Если целостность фасций нарушается, после очищения раны накладывают вторичные швы.
Мастит — это локализованное инфекционное заболевание молочной железы, которое развивается обычно между 1 и 5-й неделями после родов у 1-2% женщин, которые кормят грудью. Мастит вызывается условно-патогенной микрофлорой, присутствовать на коже молочных желез или в ротовой полости новорожденного (при кормлении грудью), чаще золотистым стафилококком, а также гемофильной палочкой, клебсиеллой, кишечной палочкой, энтерококком и энтеробактериями. Микроорганизмы попадают в ткань молочной железы через эрозии и трещины сосков, размножаются и вызывают инфекционную воспалительную реакцию.
Диагностика. Пациентки жалуются на лихорадку (до 40 ° С), озноб, недомогание, боль в молочной железе, который увеличивается при прибытии молока и кормлении грудью, увеличения ее размера, покраснение, затвердение. Это состояние следует дифференцировать с простым нагрубением молочных желез вследствие прибытия молока. Классическими симптомами мастита является локальная болезненность, эритема, разница температуры в различных участках молочной железы. Диагноз базируется на данных объективного обследования, наличии лихорадки, лейкоцитоза. Мастит может осложниться образованием абсцесса молочной железы, который требует хирургического лечения (вскрытие и дренирование абсцесса).
Лечение. Обычно назначают оральный прием антибиотиков пенициллинового ряда (диклоксацилин, амоксициллин по 500 мг 4 раза в день) и не прекращают грудное вскармливание для профилактики аккумуляции микроорганизмов в протоках молочной железы. При аллергии к пенициллинам применяют макролиды (эритромицин, азитромицин, мидекамицин и др.). Для уменьшения болевого синдрома и нормализации температуры тела применяют ацетаминофен, другие нестероидные противовоспалительные средства.
Если пациентка не кормит грудью, в острую фазу воспаления применяют молокоотсос. При неэффективности оральных антибиотиков проводят внутривенное введение антибактериальных препаратов широкого спектра действия, которое продолжают еще в течение 48 ч после нормализации температуры тела.
Эндометрит — полимикробная инфекционное заболевание слизистой оболочки матки. Учитывая, что инфекция нередко распространяется не только на децидуальную оболочку, но и на прилегающие слои миометрия (эндомиометрит) и параметральные ткани (ендопа- раметрит, панметрит), используется термин «метрит с тазовым целлюлитом».
Эндомиометрит обычно вызывается условно-патогенными аэробно-анаэробными ассоциациями, а также смешанной инфекцией: стрептококки групп А, В, бактероиды, энтерококки, кишечная палочка, клебсиелла и протей. Эндометрит является наиболее частой акушерской причиной послеродовой лихорадки.
Факторы риска. Эндомиометрит чаще развивается после кесарева сечения, чем после влагалищных родов. При влагалищных родах факторами риска эндомиометрита являются частые вагинальные исследования, внутренний мониторинг ЧСС плода, наличие мекония в околоплодных водах, хориоамнионит, длительный безводный промежуток после преждевременного разрыва плодных оболочек, ручное отделение плаценты, ручная ревизия полости матки, задержка продуктов концепции в матке. При хориоамнионите в родах частота послеродового эндомиометрита равна 13%.
На частоту эндомиометрита после кесарева сечения влияет социально-экономический статус женщины, профилактическое применение антибиотиков, длительность родов и безводного промежутка, частота вагинальных исследований и манипуляций. При кесаревом сечении по поводу клинически узкого таза (диспропорции между головкой плода и тазом матери) при отсутствии интраоперационного введения антибиотиков частота эндомиометрита достигает 90%.
Роль анемии матери как фактора риска послеродовых инфекционных осложнений является дискуссионной, так как рост некоторых бактерий в условиях дефицита железа подавляется. Кроме того, трансферрин, количество которого увеличивается при железодефицитной анемии, имеет существенные антибактериальные свойства. Другие факторы риска включают многоплодную беременность, юный возраст матери и первые роды, длительную индукцию родов и длительное применение кортикостероидов.
Бактериальная колонизация нижних отделов генитального тракта хламидиями, микоплазмами, гарднереллами и уреаплазмами ассоциируется с увеличением риска послеродовой инфекции. Хламидии могут вызывать эндометрит, характеризующийся поздним началом, латентным течением и развивается примерно у 1/3 пациенток с антенатальной хламидийной инфекцией шейки матки. Гарднереллы чаще являются возбудителями эндометрита у юных женщин.
Патогенез. Микроорганизмы, которые вызывают эндомиометрит, инвазируют плацентарную плоскость, места разрезов и разрывов и представлены типичной влагалищной, цервикальной и кишечной микрофлорой. Большинство этих бактерий имеют низкую вирулентность и редко вызывают инфекцию у здоровых тканях. Но при наличии девитализированных некротических тканей и гематом они проявляют свои патогенные свойства.
Несмотря на то, что шейка матки населена многочисленными бактериями, полость матки обычно является стерильной до момента плодовых оболочек. Течение родов происходит контаминация амниотической жидкости и, возможно, матки с аэробными и анаэробными бактериями. Инфекция может распространяться на параметральную клетчатку лимфатическим путем из мест разрывов шейки матки или разреза нижнего маточного сегмента. Этот процесс обычно ограничивается паравагинальной клетчаткой и редко распространяется в глубокие клетчаточные пространства таза.
Диагноз базируется на клинических данных:
- лихорадка (до 38-39 ° С),
- озноб,
- боль внизу живота,
- болезненность матки при пальпации,
- замедленная инволюция матки,
- наличие мутных кровянисто-гнойных лохий с неприятным запахом,
- лейкоцитоз,
- анемия.
Степень гипертермии обычно коррелирует с распространенностью инфекции. Если инфекция распространена только на эндометрий и прилегающий слой миометрия, лихорадка может быть субфебрильной. При объективном обследовании выявляют чувствительность в области параметриев. При подозрении на остатки продукта концепции (чрезмерные кровяные мутные выделения из обрывков тканей, замедленная инволюция матки, открытый маточный зев и т.д.) выполняют ультразвуковое исследование.
Эндомиометрит чаще развивается на 5-10 день после влагалищных родов (но раньше после кесарева сечения).
Возможно развитие эндометрита и через несколько недель после родоразрешения, в частности при остатках плацентарной ткани (в последнем случае диагноз ставится при исключении других возможных причин лихорадки).
Лечение эндомиометрита заключается во внутривенном назначении антибиотиков широкого спектра действия, обычно цефалоспоринов (цефокситин, цефотаксим) или ампициллина в сочетании с аминогликозидами (гентамицин) и метронидазолом, что перекрывает весь спектр микрофлоры.
Другая тактика включает назначение клиндамицина 900 мг + гентамицин 1,5 мг / кг через 8 ч внутривенно (влияние на аэробную и анаэробную флору). При подозрении на энтерококковую инфекцию дополнительно назначают ампициллин. Бета-лактамные антибиотики обладают активностью в отношении большинства аэробных и анаэробных возбудителей. Ингибиторы бета-лактамазы (клавуленова кислота, сульбактам) являются безопасными, нетоксичными и могут комбинироваться с ампициллином, амоксициллином для распространения спектра действия. Импиенем (тиенам) — карбопенем широкого спектра действия в комбинации с циластатином (подавляет почечный метаболизм импиенемив) обычно резервируется для случаев рефрактерной и распространенной инфекции.
У 90% пациенток симптомы метрита регрессируют в течение 48-72 ч после начала лечения. Инфузию антибактериальных препаратов продолжают еще в течение 24-48 ч после нормализации температуры тела и регрессии симптомов заболевания. Дальнейшее назначение оральных антибиотиков обычно не требуется. Персистенция лихорадки свидетельствует о рефрактерной тазовой инфекции.
При остатках продукта концепции выполняют инструментальную ревизию (выскабливание) полости матки большой («тупой») акушерской кюреткой (риск перфорации послеродовой матки). Антибактериальную терапию продолжают еще в течение 48 ч после нормализации температуры, стабилизации состояния пациентки (отсутствие болезненности матки, нормализация выделений, адекватная инволюция матки, отсутствие лейкоцитоза по показателям гемограммы).
В комплексном лечении эндомиометрита используют немедикаментозные средства, способствующие повышению иммунологической резистентности организма: аутотрансфузии крови, облучение ультрафиолетовыми лучами, низкоинтенсивное лазерное облучение крови, гипербарическая оксигенация и озонотерапия (при анаэробной инфекции) и др.
При интенсивном параметральном целлюлите может развиваться флегмона широкой связки матки, параметральная флегмона. Эту инфекцию следует заподозрить при отсутствии эффекта лечения эндомиометрита в течение 72 час. Параметрит обычно является односторонним и нередко ограниченным основой широкой связки матки. Если инфекция является агрессивной, параметрит может распространяться в латеральном направлении, вдоль основания широкой связки с тенденцией к распространению на боковую стенку таза (боковой параметрит).
При распространении на ректовагинальное пространство развивается задний параметрит. Интенсивный целлюлит с места разреза матки может вызвать некроз и распространение некротического материала в брюшную полость с развитием перитонита, но чаще имеет место ретроперитонеальная инфекция. Фактором риска перитонита может быть некроз и расхождение швов на матке или, реже, травма кишки или иного органа во время операции.
Лечение параметрита заключается в длительной внутривенной антибактериальной терапии препаратами широкого спектра действия (цефалоспорины, метронидазол, клиндамицин, гентамицин, амоксиклав, тиенам и др.). Гистерэктомия обычно становится необходима при развитии перитонита.
Иногда, при неэффективности антибактериальной терапии параметрита, параметральная флегмона может распространяться над пупартовой связкой. Если абсцесс прорывается в брюшную полость, возникает генерализованный перитонит. Но более часто этот абсцесс распространяется в переднем направлении и может быть дренируем под контролем компьютерной томографии. Если абсцесс распространяется в заднем направлении ректовагинальных перегородок, хирургический дренаж может быть осуществлен с помощью кольпотомного доступа (задняя кольпотомия). Редким осложнением является абсцесс поясничной мышцы (псоас-абсцесс).
Тубоовариальный абсцесс обычно является односторонним и редким осложнением послеродовой инфекции. Тубоовариальный абсцесс проявляется через 1-2 недель после родов. Разрыв тубоовариального абсцесса может привести к развитию перитонита и требует срочного хирургического вмешательства.
Бактериальная инфекция обычно начинается в месте имплантации плаценты (плацентарная плоскость) или, более часто, в месте разреза матки. Эта инфекция ассоциируется с венозным тромбозом миометрия и может распространяться вдоль венозных сосудов, что нередко сопровождается сопутствующим лимфангитом. Процесс может распространяться на яичниковые вены, потому что они дренируют верхнюю часть матки.
Частота септического тазового тромбофлебита составляет 1 9000 родов и 1: 3000 случаев кесарева сечения.
Диагноз септического тазового тромбофлебита определяется путем исключения при отсутствии эффекта от адекватной антибактериальной терапии эндомиометрита, наличии персистирующей гектической лихорадки, сильной боли внизу живота. У некоторых пациенток симптомы тромбофлебита яичниковых вен могут проявляться на 2-3 день после родов. При пальпации у рогов матки можно обнаружить болезненные образования с обеих сторон. Диагноз может быть подтвержден с помощью компьютерной или магнитно резонансной томографии (обструкция вен таза).
Лечение заключается в активной антибактериальной терапии и обязательном назначении гепарина внутривенно в течение не менее 72 ч. Если в ответ на введение гепарина состояние больного улучшается, диагноз подтверждается и лечение гепарином продолжают до полной ремиссии симптомов заболевания.
Перитонит — редкое осложнение, в современных условиях может появиться после кесарева сечения или вагинальных родов после предыдущего кесарева сечения. Причинами перитонита может быть хориоамнионит в родах; послеоперационный парез кишечника; расхождение швов на матке. Редко перитонит может развиться вследствие распространения тазового целлюлита, параметрального или тубоовариального абсцесса (генерализованный перитонит).
Клиника перитонита после кесарева сечения напоминает таковую при хирургическом перитоните. У больной наблюдается боль внизу живота, беспокойство или эйфория, повышение температуры, тахикардия, гипотония, холодный пот, слабый перистальтика, симптомы пареза кишечника, наличие жидкости в брюшной полости. Ригидность мышц брюшной стенки может быть невыраженной вследствие растяжения мышц при беременности; обнаруживают симптомы раздражения брюшины (симптом Щеткина-Блюмберга). Боль может быть очень сильной. Парез кишок может быть первым признаком перитонита. В крови обнаруживают лейкоцитоз, гемоконцентрация, тромбоцитопения.
Все пациентки с послеродовой инфекцией после кесарева сечения и подозрением на развитие перитонита должны быть внимательно обследованы по возможности некроза и расхождение швов на матке или перфорации кишки.
Лечение обычно заключается в гистерэктомии, тщательном промывании брюшной полости стерильными растворами для эвакуации гноя, широком дренировании брюшной полости, массивной антибактериальной терапии. В послеродовом периоде выполняют декомпрессию желудочно-кишечного тракта (назогастральный зонд, интубация кишечника в случае необходимости), проводят интенсивную инфузионную терапию (коррекция гиповолемии, метаболического ацидоза, водно-электролитного и белкового баланса, реологических свойств крови), поддержку деятельности сердечно-сосудистой системы, оксигенотерапию, витаминотерапию, профилактику печеночной и почечной недостаточности, стимуляцию диуреза и функции кишечника.
Синдром токсического шока — острое инфекционное заболевание с высокой лихорадкой и мультисистемным поражением жизненно важных органов. Смертность достигает 10-15% случаев.
Диагностика. Синдром токсического шока характеризуется:
- лихорадкой,
- головной болью,
- нарушением деятельности ЦНС,
- диффузной макулярной эритематозной сыпью,
- отеком подкожных тканей,
- тошнотой,
- рвотой,
- диареей,
- выраженной гемоконцентрацией.
Быстро развиваются диссеминированная внутрисосудистая коагуляция, сосудистый коллапс, почечная и печеночная недостаточность. При выздоровлении происходит десквамация эпителия пораженных сыпью зон. В большинстве случаев инфекция вызывается экзотоксином (токсин септического шока и, энтеротоксин Р, пирогенный экзотоксин С) золотистого стафилококка, что вызывает глубокое поражение эндотелия капилляров. Имеются сообщения о развитии синдрома, подобного септического шока, при инфицировании р-гемолитическим стрептококком.
Лечение синдрома токсического шока заключается в легочно-сердечной реанимации, инфузионной и антибактериальной терапии, почечном диализе.
Сепсис и септический шок (бактериемия, септицемия) в акушерстве чаще осложняет такие состояния, как острый пиелонефрит, хориоамнионит, септический аборт, некротизирующий фасциит и послеродовые гнойно-септические осложнения.
Этиология и патогенез. Учитывая тот факт, что тазовые инфекции являются полимикробными, септический шок может быть вызван различными патогенами. Бактерии, которые вызывают шок, обычно принадлежат к классу эндотоксинпродуцирующих энтеробактерий. Чаще этиологическим фактором септического (эндотоксинового) шока является кишечная палочка, менее часто — аэробные и анаэробные стрептококки, бактероиды и клостридии. Бета-гемолитический стрептококк и золотистый стафилококк продуцируют вирулентный экзотоксин и вызывают синдром токсического шока. При пиелонефрите кишечная палочка и клебсиелла является наиболее частой причиной бактериемии и септицемии.
Сепсис является воспалительным ответом на действие триггерного фактора — обычно микробного эндотоксина или экзотоксина. Токсины стимулируют продукцию воспалительных цитокинов (фактор некроза опухоли, интерлейкин-1, интерлейкин-8) в сосудистом эндотелии. Происходит адгезия нейтрофилов к эндотелиоцитам, лейкоциты образуют токсичные субстанции, включая протеазы и цитокины.
Эндотоксины — это липополисахарида, которые высвобождаются в результате лизиса клеточной стенки грамотрицательных бактерий. Образуются и другие бактериальные субстанции, которые усиливают высвобождение медиаторов воспаления с активацией комплемента, кининов, системы коагуляции. В 30-50% пациенток с грамотрицательным сепсисом имеет место диссеминированная внутрисосудистая коагуляция (ДВС-синдром).
Экзотоксины также могут вызывать септический шок и смерть, особенно экзотоксин А синегнойной палочки, экзотоксины золотистого стафилококка и стрептококка группы А. Обширный некроз тканей, гангрена послеродовой матки может вызывать кардиоваскулярный коллапс и смерть.
Высвобождение вазоактивных медиаторов приводит селективную вазодилатацию с патологическим перераспределением кровотока. Агрегация лейкоцитов и тромбоцитов приводит к образованию микротромбов в капиллярах. Повреждение эндотелия сосудов способствует вытеканию жидкости из сосудистого русла в межклеточное пространство. В зависимости от величины повреждения и воспалительного ответа (синдром системного воспалительного ответа (ССВО), возникают различные клинические проявления заболевания. Итак, сепсис имеет и клинический и патофизиологический смысл.
Конечный результат каскада патофизиологических реакций приводит к развитию синдрома септического шока. В ранней стадии клинический шок является следствием преимущественно уменьшение системного сосудистого сопротивления, не полностью компенсируется растущим сердечным выбросом. Гипоперфузия приводит к развитию лактатацидоза, уменьшение экстракции тканями кислорода и дисфункции органов-мишеней (синдром полиорганной недостаточности).
Гемодинамические изменения при септическом шоке. Если ОЦК изначально является восстановленным, септический шок характеризуется высоким сердечным выбросом и низким периферическим сосудистым сопротивлением. Этот период получил название теплой фазы септического шока. Параллельно развивается легочная гипертензия. Тяжелый сепсис сопровождается угнетением функции миокарда, несмотря на высокий сердечный выброс.
Большинство ранее здоровых женщин с сепсисом вследствие послеродовой инфекции хорошо отвечают на активную инфузионную и антибактериальную терапию и, в случае необходимости, удаление инфицированных тканей. Если артериальная гипотензия не корректируется агрессивной инфузионной терапией, прогноз ухудшается. Если ответ на в-адренергические инотропные агенты, имеет место тяжелая необратимая сосудистая недостаточность и чрезмерное угнетение функции миокарда. Олигурия и продолжающаяся периферическая вазоконстрикция характеризует вторую, холодную, фазу септического шока, при которой выживаемость больных мало вероятна. Прогноз является плохим и в случае возникновения дисфункции конечных органов (почек, легких, головного мозга), если гипотензию удается скорректировать.
Лечение. При подозрении на серьезную бактериальную инфекцию внедряется тщательный мониторинг АД и диуреза больного. Диагноз септического шока, как и геморрагического (гиповолемического) шока, определяется при наличии гипотензии или олигурии.
При подозрении на септический шок алгоритм действий врача заключается в дальнейших действиях:
- внедрение тщательного мониторинга жизненных функций, АО и диуреза;
- агрессивная инфузия для восстановления ОЦК;
- эмпирическое назначение антибиотиков в максимальных дозах, влияющих на все возможные патогены;
- оксигенация и искусственная вентиляция легких (ИВЛ) в случае необходимости;
- по показаниям — хирургическое вмешательство (удаление септического очага) после стабилизации жизненных функций пациентки.
Для восстановления почечного кровотока проводят быструю инфузию не менее 2 л растворов кристаллоидов (в тяжелых случаях — до 4-6 л). В связи с истечением жидкости из капиллярного русла, такие пациентки обычно имеют гемоконцентрацию. Поэтому сначала вводят кристаллоиды до достижения уровня гематокрита 30 об%, потом вместе с введением кристаллоидов проводят гемотрансфузии для поддержания гематокрита на уровне более 30 об%. Агрессивная инфузионная терапия должна восстановить диурез на уровне 30-50 мл / ч. Если этого не происходит, возможно развитие острого респираторного синдрома взрослых.
С целью диагностики этиологии сепсиса выполняют бактериологическое исследование крови, мочи, выделений из половых путей. Антибактериальная терапия сначала проводится антибиотиками широкого спектра действия максимальными дозами (клиндамицин + — гентамицин + ампициллин; амоксиклав + цефуроксим + метронидазол или тиенам и др.)
Хирургическое лечение. Долгий сепсис является фатальным осложнением, поэтому удаление девитализированных тканей является важным компонентом лечения сепсиса. При септическом аборте выполняют кюретаж полости матки. Показания к гистерэктомии возникают редко (только при массивного некроза матки). Гистерэктомия является необходимой в случае хориоамнионита, вызванного газообразующей штаммами Е.соli.
Ремиссии септического шока нередко можно достичь при эвакуации содержимого матки. При инфекции раны производится удаление всех некротизированных тканей и дренирование. При тазовом или интраабдоминальном абсцессе выполняют их эвакуацию. Пациенткам с острым обструктивным пиелонефритом необходимо применять уретральный катетер или перкутанную нефростомию, удаление детрита или даже нефрэктомию.
Поддерживающее лечение. Для поддержания АД применяют допамина гидрохлорид дозой 2-10 мг / кг / мин, который стимулирует а-рецепторы миокарда и увеличивает сердечный выброс. Доза 10-20 мг / кг / мин приводит стимуляцию в-рецепторов, рост системного сосудистого сопротивления и АД. При отсутствии эффекта допамина вводят добутамин (5-15 мг / кг / мин), или норэпинефрин (5-20 мг / кг / мин). С целью оксигенации больных проводят масочную ингаляцию кислорода или ИВЛ.
Иммунотерапия. В последние годы предложены и изучаются различные варианты моноклональных антител против эндотоксинов (антиэндотоксиновые антитела, Е5- ИдМ антитела, антицитокиновые антитела, рекомбинантный белок рецепторов р55-фактора некроза опухолей), но достоверных данных по улучшению результатов лечения сепсиса при их применении по сравнению с плацебо на форуме . При стафилококковой инфекции применяют антистафилококковый иммуноглобулин, антистафилококковую плазму и стафилококковый анатоксин.
источник