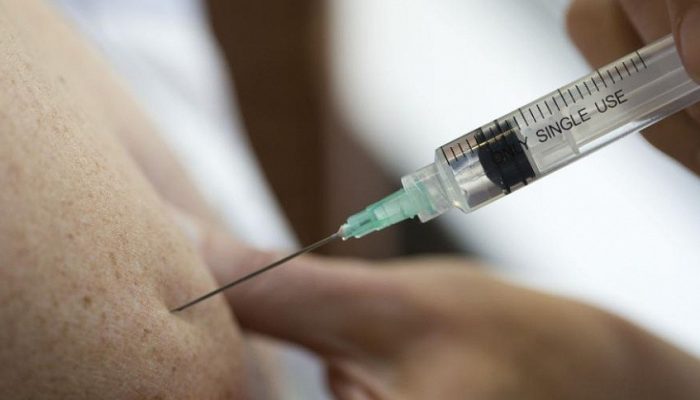
Абсцесс в переводе с латинского означает «гнойник». В медицине под этим термином понимают ограниченное скопление гнойного экссудата в тканях и органах. Гнойное воспаление может возникнуть в любом месте. Абсцесс мягких тканей – это пространство, заполненное гнойным экссудатом и расположенное под кожей в жировой клетчатке или мышцах. Заболевание характеризуется отеком, покраснением и болезненностью кожи.
Абсцесс, или нарыв – гнойно-воспалительное заболевание, характеризующееся биологической деструкцией ткани и образованием в ней гнойной полости. Гнойно-воспалительное заболевание может возникать как самостоятельное или быть осложнением каких-либо патологий.
Нарыв может возникнуть в мышцах, подкожной клетчатки, костях, органах или между ними. В зависимости от локализации выделяют паратонзиллярный, заглоточный, аппендикулярный, абсцесс мягких тканей и пр. Чаще инфекция является экзогенной (возбудитель проникает извне), но бывают случаи эндогенной инфекции. Возбудитель может попасть как из близлежащих, так и отдаленных органов.
Заболевание является довольно распространенным. По некоторым данным ежегодно с подобной проблемой обращаются за медицинской помощью около 14 миллионов пациентов.
Основное отличие абсцесса мягких тканей (фото представлено ниже) – наличие капсулы (пиогенной мембраны). Такие капсулы присущи гнойникам любой локализации даже для тех, которые появляются во внутренних органах. Пиогенная мембрана нарывов мягких тканей выполняет очень важную роль – препятствует распространению гнойно-воспалительного процесса на близлежащие анатомические структуры. Однако избыточное количество экссудата может привести к истончению капсулы с последующим ее разрывом и выходом гнойного содержимого в окружающие пространства.
Еще одним плюсом гнойников мягких тканей является их локализация. Нарывы находятся на поверхности, что способствует наиболее точному диагностированию с назначением адекватной терапии.
По МКБ-10 абсцесс мягких тканей имеет код L02. Туда также включены фурункулы и фурункулезы. Международные стандарты относят заболевание к инфекциям мягких тканей и кожи.
При травмировании кожного покрова вследствие хирургических операций или при воспалительных патологиях возникают осложнения. В организм проникает инфекция и образуется абсцесс и инфильтрат. Последний – это скопление в ткани клеточных элементов с примесью крови и лимфы.
Несмотря на общую этиологию и патологическую анатомию – это два разных патологических процесса. Абсцесс мягких тканей от инфильтрата отличается следующим:
- Наличие жидкости в замкнутой полости. При абсцессе жидкость – гнойный экссудат, при инфильтрате вообще нет полости, ткань пропитана продуктами распада воспалительного процесса.
- Инфильтрат может возникнуть из опухолевых клеток, а абсцесс вызывается только патогенными микроорганизмами.
- Инфильтрат может привести к образованию абсцесса, а вот наоборот не бывает.
Гнойники мягких тканей классифицируют по-разному. Основной считается этиотропная систематизация:
- Простые – мономикробные с локализованными клиническими данными. Основные возбудители – стафилококк (чаще золотистый) и бета-гемолитический стрептококк. Чаще всего они небольших размеров, расположены на поверхности и легко поддаются лечению
- Сложные – могут быть моно- или полимикробными. Возбудителем выступает стафилококк в ассоциации с кишечной палочкой, протеем и прочими микроорганизмами, в основном анаэробными. Сложные проникают глубоко в ткани, фолликулы. По МКБ-10 абсцесс мягких тканей и фурункулы объединены в одну категорию и имеют общий код.
Классификация по характеру течения:
- Острый, характеризуется небольшим очагом воспаления и однослойной капсулой. На ранних стадиях воспаления стенки капсулы покрыты гнойно-фиброзными наложениями и частицами расплавленной ткани.
- Хронический абсцесс отличается тяжелым течением с обширной общетоксической симптоматикой. Образуется двухслойная пиогенная мембрана. Внутренний слой состоит из грануляций и обращен в полость, наружный состоит из зрелой соединительной ткани.
В отдельные группы выделяют следующие абсцессы:
- Холодный – скопление гноя в небольшой ограниченной полости, без каких-либо проявлений воспалительного процесса (покраснение, болезненность, повышение температуры). Такая инфекция является эндогенной и наблюдается при туберкулезе или актиномикозе.
- Натечный абсцесс протекает практически бессимптомно. Развиваться может в течение нескольких месяцев без признаков, характерных для воспалительного процесса. Опасность заключается в том, что люди не придают такому гнойнику значения и не занимаются терапией. А тем временем он переходит в хроническую форму.
Главная причина формирования абсцесса – попадание в организм патогенной микрофлоры. Чаще всего возбудителем инфекции является стафилококк, но посевы определяют наличие и других микроорганизмов:
- Эпидермальный, гемолитический, золотистый стафилококк.
- Стафилококки, чаще всего определяется бета-гемолитические, встречаются и пневмококковые. Последние характерны при осложненных эндогенных абсцессах.
- Грамотрицательные бактерии: кишечная палочка.
- Протей. Среда обитания данного вида энтеробактерий – почва и вода. В организм патоген попадает, как правило, через грязный водоем.
- Синегнойная палочка отличается высокой антибиотикорезистентностью. Является возбудителем нозокомиальных (внутрибольничных) инфекций.
- Клебсиеллы встречаются на коже, слизистых. Толчок к их биологической активности дает ослабленная иммунная система.
- Шигелы. Бактерионоситель и источник инфекции – больной человек.
- Палочка Коха.
Можно определить возбудителя абсцесса мягких тканей по гнойному содержимому, точнее по его характеру (запах, цвет). Опытные врачи по таким характеристикам ставят предварительный диагноз.
- Для гнилостной микрофлоры (кишечная палочка) характерны серый цвет и зловонный запах.
- Если возбудитель стафилококк – желто-зеленый гнойный экссудат.
- Сладковатый запах и сине-зеленый цвет экссудата характерен для синегнойной палочки.
Гноеродные микробы чаще всего попадают в организм при нарушении целостности кожи (раны, царапины). Гнойный процесс может возникнуть при распространении бактерий лимфогенным или гематогенным путем из уже имеющихся очагов воспаления.
Часто гнойно-воспалительное заболевание формируется на фоне других затяжных инфекций. Способствует развитию абсцесса мягких тканей хронический тонзиллит, синусит. Особую роль в развитии гнойников играет сахарный диабет.
Абсцесс возникает либо в омертвевших тканях, где происходят процессы аутолиза (саморастворение клеток под воздействием ферментов), либо в живых тканях, подверженных агрессивному воздействию патогенных микроорганизмов.
При попадании инфекции в организм активизируется иммунитет. Основными «защитниками» являются лейкоциты (нейрофильные, базофильные). Через 6-8 часов после внедрения инфекционного агента нейрофилы из сосудистого русла переходят в слизистые. При помощи хемоаттрактантов нейрофильные лейкоциты проникают к воспаленному очагу.
В начальной стадии гнойного процесса пораженное место инфильтруется (пропитывается) воспалительной жидкостью и лейкоцитами. Со временем под воздействием ферментов нейтрофилов ткань подвергается расплавлению, образуется внутреннее пространство, заполненное экссудатом. Гной в полости – это лизосомные ферменты остатков нейрофилов. Стенки абсцесса мягких тканей со временем образуют двуслойную пиогенную мембрану. Она не дает экссудату распространяться на соседние анатомические структуры.
Общие симптомы абсцессов такие же, как и при любых воспалительных процессах, сопровождающихся образованием гноя. Выраженность клинических проявлений определяется нескольким факторами:
- Состоянием человека. Люди имеют неоднородную восприимчивость к различным патогенным агентам, реакция может проявляться по-разному.
- Токсичностью инфекционного агента. Некоторые виды бактерий даже в очень маленьком количестве способны вызывать тяжелые воспалительные процессы.
- Обширность воспаления.
- Распространенность некротических изменений.
При абсцессах наблюдаются как местные, так и общесоматические симптомы.
- Гиперемия в месте воспаления.
- Небольшая припухлость.
- Повышение температуры в области абсцесса.
- Болезненные ощущения.
- При глубоких некротических изменениях наблюдается общее недомогание, повышение температуры тела до 40 °С с ознобом.
При туберкулезной этиологии гнойно-воспалительный процесс распространяется далеко от места возникновения. Например, может возникнуть натечный абсцесс мягких тканей бедра (в основном на медиальной поверхности).
Большие гнойники, возникшие на поверхности кожи конечностей, влияют на их функциональность. При ходьбе или движении руками возникает боль, что резко ограничивает двигательную активность.
Абсцесс мягких тканей ягодицы, возникший в результате внутримышечного введения лекарственных препаратов, обычно сопровождается сильными болевыми ощущениями. Воспаленная область может приобретать бордовый или даже синий оттенок. Образование гематомы препятствует прорыву капсулы наружу и создает риск формирования сепсиса.
При тяжелом течении гнойно-воспалительного процесса с преобладающей интоксикацией возникают проблемы в выяснении причин тяжелого состояния больного. Причин такого состояния может быть несколько:
- Гнойно-резорбтивная лихорадка – всасывание токсических продуктов распада в кровь из очага воспаления. При значительном скоплении гноя он проникает через мембрану. Всасывание происходит лимфогенным и гематогенным путями.
- Генерализация инфекции или сепсис – общая гнойная инфекция, вызванная попаданием в циркулирующую кровь возбудителей и их токсинов. Для инфекции характерны интоксикационный, тромбогеморрагический синдромы, метастатическое поражение тканей.
- Еще одно осложнение абсцесса мягких тканей – флегмона. Гнойный процесс имеет тенденцию к распространению. Флегмона отличается общим недомоганием, высокой температурой, болезненностью пораженной области при движении или ощупывании.
- Неврит может возникнуть вследствие гнойного расплавления стенки крупного сосуда и находящегося в нем нервного ствола.
- Остеомиелит. При распространении гнойного процесса на кости может развиться воспаление костного мозга.
Физикальным осмотром, сбором анамнеза, а также назначением диагностических мероприятий занимается гнойный хирург. При проведении опроса врач обращает внимание на наличие перенесенных инфекций, появление воспалений после травм, хирургических операций, инъекций.
В ходе физикального осмотра врач определяет следующее:
- Во время осмотра наблюдается отечность тканей и покраснение кожи в области абсцесса. Температура в месте воспаления гораздо выше. Кожа на поверхности гнойного образования сильно истончена, через нее просматривается экссудат.
- При пальпации ощущается возвышенность в месте воспаления, пациент при прощупывании испытывает боль. При нажатии на гнойный очаг отмечаются характерные волны – флюктуация.
В диагностические мероприятия включены лабораторные анализы:
- Микроскопический метод исследования позволяет изучить морфологические и тинкториальные свойства микробов.
- Бактериальный посев. С его помощью определяют возбудителя и его резистентность к антибактериальным препаратам.
- Клинический анализ крови.
- При подозрении на туберкулез делают пробу Манту.
Инструментальные методы диагностики:
- УЗИ абсцесса мягких тканей позволяет изучить глубокие и некротические гнойники.
- Диагностическая пункция проводится с той же целью, что и сонография.
- Рентгенологическое обследование назначают при подозрении на туберкулез.
Клинические проявления абсцессов имеют много общего с некоторыми патологическими состояниями. Дифференциальная диагностика позволяет не только подтвердить диагноз, но и определить характер воспаления, глубину пиогенной мембраны, выявить наличие некротических тканей. Диагностика включает сонографию, лабораторные анализы и другие методы исследования гнойник необходимо дифференцировать от:
- Инфильтрата.
- Распадающейся опухоли. Под воздействием продуктов распада возникает сильная интоксикации с характерными симптомами, также свойственными абсцессу.
- Инородного тела. Абсцесс мягких тканей на УЗИ выглядит как темное скопление жидкости с серым содержимым внутри, тогда как инородное тело имеет характерный вид, небольшие кусочки стекла могут вообще не просматриваться.
Терапия определяется в зависимости от течения гнойного процесса, самочувствия пациента. На начальных стадиях назначается консервативная терапия. Основная ее задача – вызвать самопроизвольный наружный прорыв капсулы. Применяют тепловые компрессы, прикладывают грелку. Назначают противовоспалительные препараты («Демиксид», мазь «Биопин») и УВЧ-терапию.
В большинстве случаев пациенты обращаются на более поздних стадиях гнойно-воспалительного заболевания, когда консервативное лечение абсцесса мягких тканей неэффективно. Такие гнойники подлежат хирургическому лечению. Вскрытие и дренирование очага воспаления обычно проводят хирург с медсестрой в амбулаторной операционной. Манипуляция выполняется с применением местной анестезии путем пропитывания тканей новокаином 0,5 % или внутривенным наркозом («Эпонтол», «Тиопентал натрия»). Рассечение проводят по всей длине гнойника, чтобы был обеспечен свободный отток экссудата. Вскрытую полость промывают антисептическим раствором до абсолютного очищения и устранения наркотизированной ткани. Для послеоперационной инцизии в полость абсцесса вставляют полихлорвиниловую трубку, турунды с солевым раствором.
При глубоких абсцессах через небольшой разрез проводят очищение внутренней стенки с отсасыванием содержимого, дренирование полости с промыванием и активной аспирацией.
Применение антибиотиков при абсцессах мягких тканей назначается, если после хирургического лечения интоксикационная симптоматика не ослабевает. Применение антибактериальных препаратов целесообразно при подозрении на генерализацию инфекции или гнойно-резорбтивную лихорадку.
Абсцессы – довольно опасное заболевание. Прорыв пиогенной мембраны с выходом гнойного экссудата во внутренние пространства грозит сильнейшей интоксикацией. Этиология заболевания хорошо изучена, что позволяет принимать меры по ее профилактике. Предупредительные мероприятия не являются специфическими и мало чем отличаются от правил антисептики.
- Своевременная и полная обработка ран.
- При ожогах, обморожениях терапию должен осуществлять врач и контролировать процесс до полного выздоровления.
- Соблюдение правил антисептики при инъекциях и других медицинских процедурах.
- Адекватная терапия любых заболеваний инфекционного генезиса.
- При подозрительных нарывах немедленно обращаться к врачу.
При своевременном обращении и назначении адекватной терапии прогноз на выздоровление благоприятный. По мере выздоровления устраняется неприятная симптоматика, пациенты возвращаются к привычной жизни. Применение антибиотиков при абсцессах мягких тканей может вызвать нарушения микрофлоры кишечника. Для восстановления следует пройти курс пробиотиков. В противном случае патогенные микроорганизмы могут вновь вызвать инфекцию.
источник
- Боль при касании к пораженному месту
- Быстрая утомляемость
- Нарушение сна
- Отечность в пораженном месте
- Повышенная температура
- Повышенная температура в пораженной области
- Покраснение кожи в месте поражения
- Потеря аппетита
- Потливость
- Появление свища на коже
- Раздражение кожи между ягодицами
- Слабость
- Снижение работоспособности
Абсцесс ягодицы (син. постинъекционный абсцесс) — патологическое состояние, на фоне которого отмечается формирование очага воспалительного процесса в области проведенного ранее укола. Отмечается скопление гнойного экссудата и расплавление тканей.
Главная причина развития патологии обуславливается несоблюдением медицинским персоналом правил асептики и антисептики. Образование гнойника может быть спровоцировано протеканием патологических процессов в человеческом организме.
Клинические проявления специфические и множественные, начиная от покраснения кожного покрова в области введения инъекции и заканчивая формированием внутренних или наружных свищей.
Диагностика, как правило, не вызывает проблем у опытного клинициста, отчего правильный диагноз ставят уже на этапе первичного обследования. Лабораторно-инструментальные процедуры носят вспомогательный характер.
Лечение заключается в проведении хирургического вмешательства, направленного на вскрытие абсцесса. Однако при диагностировании проблемы на ранних стадиях терапия может ограничиться консервативными способами.
Согласно международной классификации болезней десятого пересмотра подобному недугу отведено отдельное значение. Код по МКБ-10 будет L02.3.
Основополагающая причина того, что формируется абсцесс от укола на ягодице, заключается в не соблюдении стерильности медицинскими работниками.
Существует лишь 3 способа проникновения инфекционного агента в мягкие ткани человека:
- необработанные руки персонала;
- расходные медицинские материалы, которыми выступают шприц, вата и лекарственное вещество;
- кожный покров, который не был полноценно обработан как до, так и после инъекционного введения медикамента.
Абсцесс ягодицы имеет такие предрасполагающие факторы:
- ошибка врача при введении препарата;
- нарушение техники осуществления укола;
- введение большого количества лекарства в одну и ту же область — этот источник инфекции отмечается у пациентов, находящихся на длительном инъекционном лечении;
- продолжительное использование веществ, обладающих раздражающим эффектом — сульфат магния и антибиотики;
- большой слой подкожного жира, что отмечается у лиц с лишней массой тела;
- поражение кожи гнойными или инфекционными процессами;
- проникновение иглы в кровеносный сосуд, на фоне чего происходит образование гематомы;
- расчесывание пациентом места укола грязными руками — человек самостоятельно провоцирует формирование гнойника в области ягодицы;
- пролежни у лежачих или обездвиженных больных;
- протекание различных аутоиммунных заболеваний;
- повышенный аллергостатус человека;
- иммунодефицитные состояния;
- чрезмерная толщина кожного покрова;
- протекание сахарного диабета.
Стоит отметить, что часто абсцесс мягких тканей развивается у лиц преклонного возраста, однако это вовсе не означает, что патология не может появиться у людей другой возрастной категории.
На степень выраженности клинических проявлений абсцесса ягодицы после укола влияет глубина воспалительного процесса. Это означает, что чем глубже проблема, тем более интенсивно будут проявляться симптомы.
Для болезни характерно возникновение разной симптоматики: признаки инфекции принято разделять на две группы (местные и общие).
- слабость;
- быстрая утомляемость;
- снижение работоспособности;
- возрастание температурных показателей вплоть до 40 градусов;
- повышенное потоотделение;
- нарушение сна;
- снижение аппетита.
Местные симптомы при абсцессе:
- покраснение кожного покрова в месте инъекции;
- припухлость проблемной области;
- появление болевых ощущений при надавливании или прикосновении к гнойнику;
- повышение местной температуры — кожа на ягодице горячая в сравнении с остальными участками кожных покровов;
- симптом флюктуации;
- раздражение кожи между ягодицами — из-за вытекания гнойного инфильтрата;
- распространение инфекции на соседние ткани — провокатором служит свищ, который может быть наружным или внутренним;
- скопление гнойного инфильтрата — предупредить нагноение можно при помощи своевременного обращения за квалифицированной помощью.
Чем раньше будет начато адекватное лечение, тем ниже вероятность осложнений.
Симптомы абсцесса после укола специфичны и ярко выражены, в результате чего в процессе диагностирования не возникает проблем. Однако с точностью поставить окончательный диагноз невозможно без проведения лабораторно-инструментальных обследований.
В первую очередь клиницист должен самостоятельно выполнить несколько манипуляций:
- изучение истории болезни — для поиска патологического этиологического фактора;
- сбор и анализ жизненного анамнеза;
- пальпация проблемной зоны;
- оценка состояния кожного покрова в пораженной области;
- измерение значений температуры;
- детальный опрос — поможет узнать, как давно появился абсцесс ягодицы и насколько сильно выражены симптомы подобного заболевания.
Наибольшей диагностической информацией обладают следующие лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови;
- бактериальный посев гнойного инфильтрата, выделяемого из гнойника;
- общий анализ мочи.
Для подтверждения или опровержения развития осложнений могут потребоваться такие инструментальные процедуры:
В большинстве ситуаций лечение осуществляется хирургическим путем. Единственное исключение — раннее обращение за медицинской помощью при появлении первых признаков.
Принципы консервативной терапии:
- немедленное прекращение введения лекарств в проблемную зону;
- осуществление физиотерапевтических процедур — влияние динамических токов и лекарственный электрофорез;
- пероральный прием антибиотиков и противовоспалительных веществ.
Не запрещается лечение народными средствами. Несмотря на то, что курс проводится в домашних условиях, такая тактика должна быть полностью согласована с доктором и проконтролирована лечащим врачом.
Методы альтернативной медицины предполагают применение компрессов из таких средств:
- капустный лист;
- хлебный мякиш;
- смесь на основе меда и тертого лука;
- кукурузная мука и горячая вода;
- аспирин, растворенный в спирте.
Если после 4 сеансов физиотерапии не будет положительной динамики, показано хирургическое вскрытие абсцесса.
Подобное лечение выполняется несколькими способами:
- некрэктомия с ферментативным некролизом, что подразумевает формирование первичного шва и вакуумную аспирацию гнойного содержимого через дренажи с последующим проточно-промывным дренированием;
- открытая техника ведения раны — без формирования первичного шва;
- пункция гнойного очага.
Если не лечить абсцесс, появившийся после инъекции на ягодице, высок риск возникновения осложнений:
- образование флегмоны;
- гнойные затеки;
- вторичное инфицирование;
- переход болезни в хроническую стадию;
- сепсис;
- остеомиелит.
Постинъекционный абсцесс имеет специфические причины возникновения, поэтому согласованы профилактические мероприятия, направленные на предупреждение развития патологии.
- контроль медицинского персонала — врачи и медсестры должны пользовался только стерильными средствами для уколов, а перед процедурой тщательно мыть руки и обрабатывать кожу пациента антисептическими растворами;
- соблюдение правил введения лекарств и техники выполнения инъекции;
- недопущение прикосновения грязных рук к месту укола как до, так и после процедуры;
- массаж области инъекции — чтобы лекарственное вещество лучше рассосалось;
- правильное определение точек для введения иглы;
- устранение любого вышеуказанного этиологического фактора, который повышает вероятность развития гнойника;
- исключение введения медикаментов в одну и ту же точку на ягодицах;
- раннее обращение за квалифицированной помощью при возникновении первых признаков.
Прогноз абсцесса ягодицы во многом зависит от провокатора, однако своевременная диагностика и комплексное лечение дают возможность добиться полного выздоровления.
Развитие осложнений не только ухудшает прогноз, но и может стать причиной летального исхода. Тем не менее, постинъекционный абсцесс крайне редко приводит к смерти.
источник
При наличии у пациента участка отека, уплотнения, болезненности и покраснения бывает трудно дифференцировать целлюлит и абсцесс. Для дифференциальной диагностики этих состояний традиционно использовали аспирацию через иглу. Однако такая манипуляция болезненна и может увеличить риск инфекции.
1. Имеется ли абсцесс?
2. Имеются ли рядом с абсцессом сосуды?
Важно распознать нормальную картину подкожных тканей и кожи (обсуждалось в предыдущем разделе). Часто при переходе от ткани с целлюлитом к здоровой ткани наблюдаются очевидные различия, относительная толщина различных тканей может указать на локализацию воспаления и инфекции. Абсцесс выглядит как гипоэхогенное или темное скопление жидкости, часто с серым гетерогенным содержимым внутри. Такие скопления жидкости нарушают архитектуру тканей. Они являются сжимаемыми, так как содержат жидкость. Также у них может наблюдаться эффект заднего акустического усиления, потому что звуковые волны, проходящие через наполненное жидкостью образование будут меньше ослабляться, чем волны, проходящие через окружающие ткани.
Исследования поверхностных мягких тканей проводится с использованием высокочастотного (5—10 МГц) линейного датчика.
Расположите пациента как для стандартного проведения манипуляции. Проведите сканирование над местом наибольшей флюктуации или над любой подозрительной областью. Отметьте наличие или отсутствие полости абсцесса, а также наличие расположенных рядом сосудов, которые могут помешать безопасному выполнению разреза и дренирования. Также отметьте любое расположенное глубже или латеральнее продолжение скопления жидкости. УЗИ иногда может выявить, что воспаление в поверхностных тканях является только «верхушкой айсберга» и заставит оператора провести дополнительную визуализацию или получить консультацию перед принятием решения о глубоком разрезе. Используя метки аппарата УЗИ, проведите измерение глубины от поверхности кожи до полости абсцесса. Можно использовать маркер, чтобы отметить локализацию полости.
Оставшуюся часть манипуляции можно провести без использования УЗИ. В качестве альтернативы можно использовать ультразвуковой контроль в реальном времени при проведении иглы для аспирации, используя методику продольного доступа, описанную в нашей статье.
Методика визуализации перитонзилярного абсцесса такая же, как и для других абсцессов. Единственным отличием является то, что для их идентификации лучше всего подходит высокочастотный внутриполостной датчик, так как благодаря его маленькой толщине датчик можно расположить в заднем глоточном пространстве, а высокая частота делает получаемые изображения легко читаемыми. На кончик датчика наносят гель, а стерильный колпачок служит барьером между датчиком и пациентом. Абсцесс выглядит в виде гипоэхогенного пространства под областью наибольшего отека. Использование УЗИ в этих условиях имеет несколько потенциальных преимуществ. Первое, можно избежать дискомфорта «сухого прокола», когда имеется уплотнение, но нет абсцесса. Второе, можно использовать цветовой допплер для определения глубины и локализации сонной артерии, чтобы не травмировать ее при проведении разреза и дренирования.
На рисунке визуализирована игла при дренировании полости абсцесса. Как и при пункции сосуда, возможно использование статической локализации или контроля аспирации полости абспесса в реальном времени. Это зависит от способности больного вытерпеть длительную УЗ-визуализацию.
УЗИ является более точным методом выявления абсцесса, чем только физикальное обследование (способность подтвердить диагноз 93 % против 81 %, способность опровергнуть диагноз 97 % и 77 % соответственно). Таким образом, при использовании УЗИ можно снизить число ненужных разрезов и дренирований. Другое исследование инфекции мягких тканей в ОР показало, что применение УЗИ изменило ведение около 50 % пациентов. Изменения ведения включали: распознавание скрытых абсцессов в случаях, когда ожидалось обнаружение только целлюлита, отмена вскрытия и дренирования, когда не было обнаружено абсцесса и проведение дополнительных обследований и консультаций.
Было показано преимущество УЗИ в предварительных исследованиях, когда возможно наличие перитонзиллярного абсцесса. Одно исследование продемонстрировано отрицательные результаты пункции у трех пациентов с отсутствием абсцесса при УЗИ и три успешные пункции у трех больных с УЗ-картиной абсцесса.
источник
Абсцесс — инфекционное заболевание, при котором образуется заключенный в инфильтративную капсулу гнойный экссудат. Может развиваться в любых органах и тканях организма. Причиной развития воспалительного образования мягких тканей бедра является вызывающая нагноение бактериальная микрофлора. Абсцесс на бедре проявляется покраснением кожных покровов, отечностью, повышением температуры. Такой нарыв протекает с особенной болезненностью, так как в бедренных мышцах проходит много нервных окончаний.
Абсцесс бедра выглядит как скопление жидкости с четкой оболочкой, отделяющей гнойник от прилегающих тканей. Согласно МКБ (Международной классификации болезней) абсцесс, фурункул, карбункул относятся к одному классу заболеваний и соответствуют коду L02.
- протей;
- стафилококки (гемолитический, золотистый);
- стрептококки;
- синегнойная палочка;
- клебсиелла;
- кишечная палочка;
- легионелла;
- бактериоиды.
Отсутствие роста микрофлоры при посеве содержимого гнойника на питательные среды объясняется тем, что абсцесс бедра обусловлен возбудителями, которые нельзя обнаружить известными микробиологическими методами.
Проникновению в организм болезнетворных микроорганизмов способствуют следующие факторы, связанные с повреждением кожных покровов:
- обморожения;
- ожоги;
- пролежни;
- ранения;
- ссадины, царапины;
- открытые переломы;
- гематомы.
Высокая частота образования постинъекционных нарывов отмечается после внутримышечных уколов анаболических стероидов.
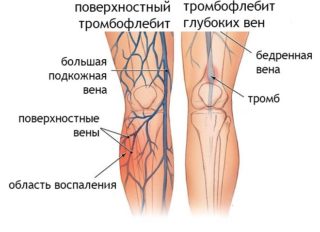
- флебит;
- тромбофлебит;
- атеросклероз;
- сахарный диабет;
- гипотиреоз;
- авитаминоз;
- нарушения метаболизма.
Вероятность образования капсулированных нагноений высокая при распространении патогенных возбудителей из хронических гнойных очагов с током крови по различным тканям.
По этиологии абсцессы бедра бывают инфекционные и асептические. Инфекционные нагноения вызывают бактерии. Асептические очаги возникают при попадании химических веществ, разрушающих ткани.
По месту локализации выделяют поверхностные и глубокие нарывы. Первые располагаются в подкожно-жировой клетчатке, протекают с симптомами воспалительной реакции. Поверхностные гнойники легко диагностировать — под слоем кожи над абсцессом виден гной. Чаще такие нарывы самопроизвольно вскрываются.
Глубокие абсцессы бедра локализуются в мышечной ткани, межмышечных пространствах или костях. Они отличаются слабовыраженными клиническими проявлениями, поэтому для выявления глубоких нагноений необходимо пройти обследование.

Появление выраженных симптомов свидетельствует о дальнейшем распространении инфекционного процесса, при котором возникает угроза развития сепсиса.
При глубоких абсцессах бедра симптомы воспаления и зыбление могут отсутствовать. Реакция организма обусловлена его интоксикацией продуктами распада тканей и токсинами бактерий. Признаки менее выражены. Наблюдается озноб, слабость, бессонница, головные боли, потеря аппетита. В лабораторных анализах имеются изменения показателей крови.
Выявление и дифференциация абсцессов бедра проводится с помощью лабораторных и аппаратных исследований:
- общий и биохимический анализ крови;
- бактериологический посев пунктата очага;
- УЗИ;
- рентгенография;
- КТ.
Пункция полости нарыва с последующим микробиологическим исследованием гноя позволяет определить вид возбудителя, а также изучить, к каким антибиотикам он восприимчив. Это поможет выбрать наиболее эффективную противомикробную терапию.

При ультразвуковом исследовании диагноз подтверждается в случае выявления полости, окруженной мембраной. Рентгенография, компьютерная томография помогают обнаружить характерные признаки внутрикостных нарывов.
Общее лечение гнойно-воспалительных заболеваний на бедре включает прием антибиотиков, снятие интоксикации организма, коррекцию иммунитета и обменных процессов. При поверхностных нарывах терапию проводят в амбулатории. Абсцессы на бедре до образования гнойной полости устраняют путем местной антисептической обработки.
Глубоко расположенные абсцессы подлежат оперативному лечению в хирургическом отделении. После антисептической обработки кожных покровов вскрывают полость абсцесса, очищают от гнойного содержимого и отмерших тканей, промывают дезинфицирующими растворами. Для полной санации абсцессов используют метод аспирации при помощи электроотсоса.
После удаления гноя устанавливают дренажные трубки. Особого внимания заслуживают комбинированные биологические дренажи. Они скомпонованы из материалов, одновременно оказывающих некролитическое, обеззараживающее и адсорбирующее действие.
Чтобы облегчить симптомы постинъекционного нарыва и ускорить его вскрытие в домашних условиях используют капустный лист или йод. Снять воспаление помогают компрессы со спиртовым раствором ацетилсалициловой кислоты и мазь из лука, меда, хозяйственного мыла.
Вовлечение в воспалительный процесс кровеносных сосудов грозит образованием кровотечений. Увеличение давления в полости нарыва приводит к повреждению оболочки, что способствует генерализации инфекционного процесса с развитием сепсиса и гнойных затеков.
Меры по предупреждению образования абсцессов бедра состоят в санации хронических инфекционных очагов, лечении иммунных и гуморальных заболеваний. При необходимости выполнения процедур с повреждением кожных покровов обязательна антисептическая обработка, предотвращающая попадание патогенной микрофлоры в мягкие ткани организма. Общие рекомендации по профилактике абсцессов включают сбалансированное полноценное питание, ведение здорового образа жизни.
Прогноз абсцедирования зависит от локализации нарыва, величины полости, вида возбудителя. Благоприятным исходом поверхностных гнойников считается самопроизвольное вскрытие. При несвоевременном обращении за медицинской помощью глубокие абсцессы могут прорываться внутрь организма, вызывая тяжелые осложнения: заражение крови и образование гнойных затеков.
При возникновении абсцессов бедра важно при первых признаках заболевания обратиться к врачу за медицинской помощью. Если вовремя не санировать гнойное образование, возникает риск разрушения ограничивающей очаг воспаления оболочки и распространения инфекционного процесса с кровотоком по всему организму.
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
источник
Абсцесс является патологией мягких тканей, когда в них образуется полость, заполненная гноем. Могут поражаться различные участки тела, но очень частой локализацией процесса становится ягодичная область. Почему там появляется абсцесс, какими симптомами характеризуется и чем лечится – с этими аспектами стоит разобраться подробнее.
Гнойное воспаление возникает под влиянием патогенных микробов: стафило — и стрептококков, кишечной или синегнойной палочки и пр. Но они должны каким-то образом проникнуть в мягкие ткани ягодицы. А происходит это по нескольким причинам:
- Медицинские манипуляции (внутримышечные и подкожные инъекции).
- Ранения острыми предметами.
- Осложнение другой патологии (фурункул, пролежни).
Постинъекционные абсцессы случаются при нарушении правил асептики и техники введения лекарств. Недостаточная обработка кожных покровов, использование короткой иглы, случайное повреждение сосуда (с последующей гематомой), длительные и частые уколы раздражающих веществ (например, магния сульфата) – все это становится факторами, способствующими появлению абсцесса на попе.
Воспалительная реакция мягких тканей сначала имеет инфильтративный характер, но вскоре наблюдается образование экссудата. Он скапливается в полости, которая отграничена от здоровых участков грануляционным валом и тонкой фиброзной капсулой. Гнойный процесс гораздо легче развивается у лиц со сниженным иммунитетом, склонностью к аллергическим реакциям, сопутствующими заболеваниями (гематологическими, обменными, аутоиммунными).
Абсцесс ягодицы развивается при занесении в мягкие ткани инфекции извне или как осложнение уже существующего воспалительного процесса.
Клиническая картина абсцесса достаточно характерна. Она складывается из местных и общих признаков воспалительного процесса. К первым относят:
- Покраснение кожных покровов.
- Болезненная припухлость.
- Повышение локальной температуры.
Сначала в ягодичной зоне образуется плотный инфильтрат, а по мере гнойного расплавления тканей появляется симптом флюктуации – при поколачивании пальцами в центре припухлости ощущается колебание скопившегося в полости экссудата. Болевые ощущения сначала беспокоят при надавливании на пораженную область, а потом и в покое (пульсирующие, тянущие, распирающие). Кроме того, воспаление сопровождается общими проявлениями: высокой лихорадкой (до 40 градусов), недомоганием, ломотой в теле и потерей аппетита.
Если вовремя не проведено лечение, то абсцесс на ягодице прорывает наружу с образованием свищей.
Однако гной может распространиться по межфасциальным промежуткам в другие зоны, например, на бедро, или положить начало серьезным осложнениям: флегмоне, остеомиелиту, сепсису.
Нарыв на попе диагностируется по клиническим признакам во время врачебного осмотра. Но в ряде случаев требуются дополнительные исследования, уточняющие характер патологического процесса и состояние организма. Чаще всего пациенту назначают:
- Общий анализ крови (лейкоцитарная формула, СОЭ ).
- Общий анализ мочи (форменные элементы, белок, цилиндры).
- Биохимические показатели крови ( протеинограмма , коагулограмма ).
- Анализ отделяемого (микроскопия, посев).
- УЗИ мягких тканей.
Обязательна консультация хирурга, а в сложных случаях даже проводят магнитно-резонансную томографию. И лишь после подтверждения диагноза переходят к лечебным мероприятиям.
Большое значение отводится ранней диагностике воспалительного процесса в ягодичной зоне, чтобы не допустить дальнейшего развития абсцесса и появления осложнений.
Абсцесс ягодичной области необходимо лечить комплексно. Основным направлением считается хирургическое вскрытие гнойника. Разрез делают в месте наибольшего выбухания кожи, эвакуируют гной и иссекают некротизированные ткани вместе с капсулой. Операционная рана промывается антисептическими растворами, а затем ушивается первичными швами. В процессе лечения осуществляют проточно-промывное дренирование с протеолитическими ферментами (трипсин, химопсин ) и натрия гипохлоритом.
Помимо местной коррекции, необходима системная терапия, объем которой определяется тяжестью состояния пациента. Необходимо введение антибиотиков (с
Если абсцесс еще только формируется, т. е. находится на стадии инфильтрации, то хирургическое лечение проводить нет смысла. В этом случае на фоне системной медикаментозной коррекции рекомендуют физиопроцедуры: электрофорез с протеолитическими ферментами, диадинамические токи, УВЧ .
Чтобы не появился абсцесс на попе, следует соблюдать технику инъекций и правила введения лекарств:
Некоторые медикаменты, предназначенные для внутривенного введения, ни в коем случае нельзя вводить внутримышечно (например, кальция хлорид), поскольку они могут вызвать некроз тканей. Об этом также следует помнить, выполняя внутримышечные инъекции. Кроме того, к профилактическим мерам относят своевременное лечение фурункулов или ранений, которые могут осложниться абсцессом.
Если воспалительный процесс в ягодичной области сопровождается гнойным расплавлением и образованием полости, то речь идет об абсцессе. Подобная ситуация не терпит отлагательства , ведь гной может распространиться на другие участки с развитием опасных состояний. Поэтому при появлении первых симптомов, внушающих тревогу, следует обращаться к врачу.
источник
УЗИ мягких тканей (эхография) получило признание в медицине благодаря информативности, доступности и безопасности данной методики.
Этот метод часто применяется хирургами для дифференциальной диагностики различных патологических образований (гигрома, липома, гемангиома и другое), локализованных именно в мягких тканях нашего организма (кожи с подкожной жировой клетчаткой, мышц и соединительнотканных структур, а также лимфатических узлов). Сюда же относят исследование суставов.
Особенностью именно данного вида УЗИ является отсутствие подготовки: не надо голодать, как при сканировании органов брюшной полости, или пить много жидкости как для оценки органов малого таза.
Во время манипуляции можно оценить размеры, строение и характер содержимого объемного образования, количество синовиальной жидкости в суставе, скорость кровотока в области опухоли и многое другое.
- опухолевидные образования мягких тканей (гигрома, атерома, липома, гемангиома, хондрома и т. д) абсцесс (осумкованный гнойник) или флегмона (разлитой гнойный процесс в мягких тканях) гематома (полость, заполненная кровью, образовавшаяся после сильного ушиба) заболевания соединительной ткани, в том числе и ревматические лимфостаз внутрисуставная операция контроль лечения патология мышц (миозиты) грыжи.
Очень важно, чтобы лечащий врач указывал точную локализацию патологического процесса и предполагаемый диагноз, например, УЗИ мягких тканей шеи, чтобы врач УЗД мог точно установить датчик и оценить измененные ткани.
Для того чтобы выполнить исследование, достаточно:
- уложить пациента поудобнее освободить исследуемую область от одежды поставить датчик над образованием или анатомической структурой, предварительно смазав кожу специальным гелем и вывести изображение на монитор.
Картинка при УЗИ формируется за счет отраженных волн.
Опираясь на свои знания и опыт, УЗД-диагност должен при интерпретации полученных результатов описать точные размеры и место, где располагается патологический очаг, оценивает структуру тканей, особенности кровоснабжения, наличие полости или полостей, характер содержимого.
При УЗИ мышц обязательно указывается, какая именно мышца поражена. На основании этих данных делается заключение.
Пациент при этом не испытывает никаких неприятных ощущений. Немного холодит гель, используемый при исследовании. Ощущается легкое надавливание датчика на кожу и его перемещение.
Метод безопасен, может проводиться каждый день, например, для контроля опорожнения гнойника, и применяется не только у взрослых, но и у беременных женщин и новорожденных детишек. Противопоказаний для проведения этого исследования нет.
В норме в мягких тканях не должно обнаруживаться ничего, кроме нормального анатомического строения.
Нередко при УЗИ мягких тканей бедра, живота или спины случайно обнаруживают липому — доброкачественную опухоль, образованную жировой тканью. На экране ультразвукового сканера она выглядит как гипоэхогенное часто однородное образование (наличие фиброзной ткани обуславливает ее неоднородную структуру), хорошо сжимаемое при надавливании и не имеющее полостей, а при допплерографии отмечается отсутствие сосудов.
Этот признак отличает липому от злокачественных опухолей, которые всегда хорошо васкуляризированы, то есть имеют хорошее кровообращение. Отличием от атеромы (нагноение сальной железы) является отсутствие неоднородного содержимого.
Иногда в толще мышечной ткани обнаруживается гематома — последствие ушиба. Гематома является полостным осумкованным образованием, наполненным кровью. Иногда она нагнаивается, и содержимое ее меняет свой характер.
При этом отмечается повышение температуры до 38 градусов и выше, и появляется боль пульсирующего характера в области патологического очага. На экране она выглядит как осумкованная полость с однородным жидким содержимым, при повороте туловища, уровень жидкости смещается.
При УЗИ мягких тканей руки кроме кожи со слаборазвитой подкожной клетчаткой хорошо видны четкие очертания мышц и костей плеча и предплечья.
Около лучезапястного сустава достаточно часто локализуется гигрома — доброкачественное осумкованное подкожное образование, нередко наполненное серозно-слизистой или серозно-фиброзной жидкостью. На мониторе визуализируется образование плотной консистенции или кистозного характера, наполненное жидкостью.
Во время исследования лимфатических узлов оценивается их размер, который в норме не превышает восьми — десяти миллиметров и имеет округлую или овальную форму. Структура его не отличается от окружающих тканей, поэтому его сложно выявить. Резкое увеличение размеров периферических лимфоузлов может наблюдаться на фоне воспалительных или инфекционных заболеваний.
Эхография нервов, связок и сухожилий применяется при вывихах, дегенеративных изменениях в суставах или при подозрении на разрыв связок и поражение нервных волокон.
Структура этих образований, визуализирующаяся при применении мультичастотных датчиков и высокочувствительного многоцветного допплеровского сканирования очень похожа на гистологическую, что обеспечивает точную оценку состояния исследуемых структур.
Например, при УЗИ связок голеностопа частичные и полные разрывы сухожилий, тендиты, а также тендосиновиты, тендинопатии, послеоперационные осложнения и другие изменения.
При УЗИ мягких тканей голени выявляются опухолевидные образования из соединительной или костной ткани, а в подколенной области нередко обнаруживается киста Бейкера — плотноэластическое образование, наполненное суставной жидкостью.
УЗИ мягких тканей стопы позволяет оценить состояние мелких суставов стопы и выявить труднодиагностируемые переломы, а также пяточную шпору — костный вырост на пяточной кости, травмирующий окружающие ткани.
Цены на процедуру в зависимости от уровня клиники колеблются от 600-800 р. Но нужно быть готовым и к более высоким ценам. При выборе клиники ориентируйтесь на отзывы о ней и специалистах, медицинское оснащение и отношение к пациентам.
При обнаружении любого образования в подкожной клетчатке, следует незамедлительно обратиться к врачу. Ведь это может быть и не безобидная липома, а любая другая опухоль, требующая хирургического лечения. УЗИ мягких тканей поможет развеять все ваши страхи.
Эхографическое исследование или как его по-другому называют УЗИ мягких тканей является одним из самых информативных методов диагностики самых разных патологических образований на теле человека. Этот вид ультразвукового сканирования применяется для проверки здоровья шеи, лица, живота и других частей тела. Как же проводится исследование мягких тканей, какие важные особенности имеет эта процедура, нужно ли к ней специально готовиться, какие заболевания она способна выявить – на эти и другие вопросы вы найдёте ответы в этой статье.
УЗИ мягких тканей чаще всего назначается пациенту хирургом с целью диагностики патологических образований, которые могут появиться только в мягких тканях: гемангиома, липома и другие. Под мягкими тканями в этом случае подразумеваются кожные и подкожные покровы тела, жировая клетчатка, суставы, лимфатические узлы и разнообразные мышцы. Во время проведения процедуры медика интересуют размеры определённого тканевого образования, также он рассматривает его структуру и проверяет, соответствует ли она норме. Имеет значение и содержимое образования, а также объем синовиальной жидкости, которая должна находиться в суставе. Если диагностированы опухоли в любой части тела, то исследуется её природа, скорость кровотока в ней, она проверяется на злокачественность.
Независимо от того проводится ли сканирование шеи, голени, бедра или любой другой части тела, от пациента не требуется специальной подготовки. Ему не придётся голодать, как в случае с УЗИ органов пищеварения, или пить жидкость в большом объёме, когда речь идёт об исследовании здоровья органов малого таза. Единственное, что требуется от пациента – одеть удобную и просторную одежду, от которой можно легко освободить нужный участок тела. Кроме того, если за несколько дней до этой процедуры вы принимали участие в рентгеновском облучении, то сообщите об этом врачу, который проводит УЗИ мягких тканей. Дело в том, что вещества, накопленные в организме во время рентгена, остаются ещё в течение примерно пяти дней, а они способны исказить изображение на экране монитора.
Если хирург назначает вам УЗИ мягких тканей, то его интересует состояние органов, которые имеют хронические заболевания. В таком случае очень важна периодическая диагностика, чтобы проследить динамику заболевания и скорректировать в случае необходимости программу лечения. Если пациент не имеет болезней в анамнезе, то показанием к проведению УЗИ шеи, голени или мягких тканей другого органа могут служить подозрения о новообразовании патологической природы. Итак, показания к проведению процедуры могут быть такими:
Если у человека давно есть или вновь появилось образование в виде опухоли на мягких тканях, к ним относят: хондрома, гемангиома, гигрома, атерома, липома и другие. Прямым показанием к проведению УЗИ мягких тканей служит появление абсцесса, или по-другому осумкованного гнойника. Незамедлительно назначается сканирование шеи, лица или голени, если есть подозрения на образование флегмоны, которая характеризуется разлитым гнойным процессом в тканях. Направить на УЗИ мягких тканей может и травматолог, если после сильного ушиба у человека появляется гематома – обширная полость, которая заполняется кровью. Чаще всего при гематоме проводится УЗИ голени или бедра. Если есть ревматические болезни или другие заболевания соединительной ткани организма. Ультразвуковое сканирование часто назначается при лимфостазе. Этот метод используется для контроля состояния органов после внутрисуставных операций. Имеет место в тех случаях, когда выявлены миозиты мышечной ткани. Является самым информативным методом для исследования грыж и контроля за ходом их послеоперативного лечения.
При назначении исследования ультразвуком мягких тканей особенно важно, чтобы лечащий врач точно указал локализацию патологического образования, чтобы диагност точно знал проводить ему УЗИ шеи или бедра. Это сэкономит время, так как датчик будет направлен точно в больное место.
Независимо от того, какой орган исследуется, алгоритм действий будет таков:
Пациент снимает часть одежды, оголяя необходимый участок тела. Врач помогает пациенту занять максимально удобное положение на кушетке. Ультразвуковой датчик с высоким разрешением устанавливается над определённым органом или частью тела, которую предварительно смазывают специальным гелем. Изображение, которое отражается от поверхности внутренних тканей транслируется на экран.
Во время проведения процедуры больной не испытывает неприятных ощущений и дискомфорта, он чувствует только лёгкий холодок от геля, а также лёгкие надавливания датчика на конкретную часть тела. Этот способ диагностики считается безопасным и не имеет противопоказаний. При необходимости он может использоваться неограниченное количество раз, например, если необходим ежедневный контроль состояние гнойничковых образований. УЗИ мягких тканей разрешено проводить маленьким и новорождённым детям, а также беременным женщинам.
В норме почти все мягкие ткани организма человека выглядят одинаково, имеют одну плотность и схожие характеристики. УЗИ способно показать патологические изменения мягких участков тела намного чётче и подробнее, чем другие виды исследований. При помощи этого метода можно распознать самые небольшие очаги патологии, которые на экране будут отображаться изменением сигнала. Чаще всего проводят ультразвуковое сканирование мягких тканей таких органов:
УЗИ шеи способно распознать болезни воспалительного характера, показать насколько объёмна площадь поражения. Такое исследование обычно назначается в том случае, если в области шеи нащупываются сомнительные образования в виде уплотнений, шишек или узелков. Также во время этого исследования уделяется немалое внимание состоянию сонных артерий, изучаются размеры щитовидной железы. Немаловажно для диагноста и то, как выглядят трахеи и окружающие их мышцы, в том числе и яремные вены. Во время процедуры медик просит пациента наклонить голову набок. Сканирование тканей лица обычно назначается, если эта часть тела была травмирована. В таком случае в задачи медика входит оценка размера и состояние гематомы. Также исследование лица проводится, если есть гнойники или другие образования, или уплотнения. Ультразвуковое исследование живота поможет выявить доброкачественные и злокачественные опухоли, кроме того, этот метод поможет оценить состояние лимфатического узла в этой части тела. Исследование бедра назначается в том случае, если эта часть была травмирована. Также врач отправит пациента в кабинет УЗИ, если подозревает, что в этой части тела могло появиться патологическое образование. Если у человека в анамнезе была грыжа тазобедренного сустава, то с помощью ультразвука можно проследить за её лечением. Этот же метод используется для уточнения диагноза перед операциями и для оценки состояния органов после них. УЗИ голени врач оценивает в каком состоянии находятся связки и сухожилия, обращает внимание на внешний вид нервов. К данному виду сканирования обращаются в случаях серьёзных травм голеностопа, а особенно если возникли подозрения о разрыве сухожилий. Ультразвуковое исследование поможет выявить опухоли на участках соединительной ткани, а также и кисты Бейкера, которые наполнены суставной жидкостью. Можно проследить и за формированием костного нароста в области пятки. А при сложных переломах помогает узнать насколько правильно и быстро регенерируются ткани. Сканирование руки используют для диагностики уплотнений в области суставов и новообразований на венах. Показанием к назначению могут послужить и жалобы пациента на периодические ноющие боли в руках. Если конечность была травмирована, то с помощью УЗИ проверяют целостность покровов и тканей.
//uzilab. ru/soedinitelnyie-tkani/uzi-myagkih-tkaney-chto-jeto-takoe. html
источник