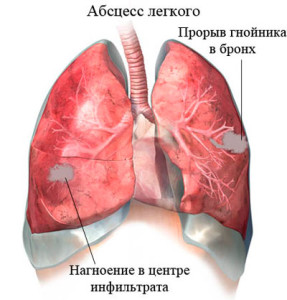
Абсцесс легкого – ограниченный очаг гнойного воспаления в легочной ткани. (Возбудитель- анаэробные микроорганизмы, золотистый стафилококк, грамотрицательные аэробные бактерии.)
Клиническая картина. В течении абсцесса легкого выделяют два периода: период формирования абсцесса до его вскрытия и период вскрытия абсцесса с образованием полости.тВ начале заболевания (период формирования абсцесса) больных обычно беспокоят озноб, боли в грудной клетке при дыхании, сухой кашель, одышка, высокая лихорадка, нередко принимающая характер гектической. Выражены симптомы интоксикации: головная боль, отсутствие аппетита идр. Однако в ряде случаев (например, при хроническом алкоголизме) клиническая картина заболевания бывает смазанной. Так, резкие боли в грудной клетке и одышка могут при этом отсутствовать, а температура тела остается иногда субфебрильной.
При осмотре часто отмечают отставание больной половины грудной клетки при дыхании, вы-являют болезненность при пальпации по ходу межреберных промежутков (симптом Крюкова), обусловленную реакцией реберной плевры. При достаточно обширной зоне инфильтрации определяют усиление голосового дрожания и притупление перкуторного звука над участком поражения,ослабление везикулярного и появление бронхиального оттенка дыхания, усиление бронхофонии. При субплевральном расположении абсцесса может выслушиваться шум трения плевры. В анализах крови отмечают выраженный лейкоцитоз—15,0—20,0-109/л (15000—20000 в 1 мкл) со сдвигом лейкоцитарной формулы влево вплоть до миелоцитов, увеличение СОЭ. Рентгенологически выявляют участок массивного гомогенного затемнения с нечеткими границами в пораженной доле, который нередко расценивают как очаг пневмонии. Первый период абсцесса легкого может продолжаться от нескольких дней до 2—3 нед (чаще 7—10 дней). Второй период начинается с момента вскрытия полости абсцесса и отхождения мокроты через бронх. На фоне высокой лихорадки и симптомов интоксикации больной внезапно начинает откашливать «полным ртом» большое количество (до 1 л и более) гнойной мокроты. Температура тела при этом, как правило, снижается, постепенно улучшается самочувствие, менее выраженными становятся изменения в анализах крови. Однако описанные четкие различия между первым и вторым периодами абсцесса легкого бывают так хорошо заметными далеко не всегда. Нередко (особенно при небольшом калибре дренирующего бронха) отхождение мокроты может быть вначале очень умеренным с последующим постепенным нарастанием ее количества.
Мокрота при абсцессе легкого часто бывает зловонной, что порой делает невозможным пребывание других пациентов в общей палате с таким больным. При длительном стоянии мокрота делится на три слоя: нижний — сероватого цвета густой гной с крошковидным тканевым детритом, средний — слой жидкой гнойной мокроты с большим количеством слюны, верхний—слой пенистой серозной жидкости. При микроскопическом исследовании мокроты в ней находят большое количество лейкоцитов, эритроцитов, эластические волокна, кристаллы холестерина и жирных кислот. После вскрытия абсцесса и его опорожнения изменяются и физикальные данные обследования больных. При формировании большой поверхностно расположенной полости появляется тимпанический звук при перкуссии, могут выслушиваться бронхиальное и (очень редко) амфорическое дыхание, звучные влажные хрипы. Рентгенологически на фоне уменьшающейся инфильтрации легочной ткани выявляется просветление округлой формы (полость) с уровнем жидкости
В закрытой фазе развития абсцесса легкого дифференцировать его приходится с лобарной пневмонией и ателектазом доли. От пневмонии абсцесс отличает более тяжелая клиническая картина с выраженной интоксикацией, гектической температурой, гиперлейкоцитозом со сдвигом лейкоцитарной формулы влево. Тень абсцесса в закрытой фазе процесса на рентгенограмме имеет округлые контуры и смещения средостения в пораженную сторону при этом не наблюдается, в то время как при ателектазе доли тень имеет трапециевидную или треугольную форму и выражено смещение средостения в сторону поражения. В сомнительных случаях может помочь томографическое исследование при выявлении намечающейся полости или нескольких полостей в зоне деструкции.
Во второй фазе развития абсцесса при появлении уровня жидкости его дифференцируют с нагноившейся врожденной кистой легкого, ограниченным пиопневмоторак-сом и диафрагмальной грыжей. Нагноившаяся врожденная киста отличается от абсцесса четким наружным контуром и значительно меньшей перифокальной инфильтрацией легочной ткани, а также менее выраженной интоксикацией организма. После пунктирования нагноившейся кисты и отсасывания ее содержимого тонкостенная капсула ее не исчезает, а диаметр не уменьшается. В случае ограниченного пиопневмоторакса в отличие от абсцесса наружной или нижней стенкой служит соответственно грудная стенка или диафрагма, что достаточно четко прослеживается рентгенологически.
Диафрагмальная грыжа перкуторно характеризуется тимпаническим оттенком, аускультативно-перистальтическими шумами и рентгенологически — множественными уровнями жидкости в кишках или их пневматозом при дислокации в плевральную полость, с более или менее резким смещением средостения в противоположную сторону. В затруднительных для дифференциальной диагностики случаях целесообразно контрастирование кишок барием, введенным через рот или прямую кишку. При малейшем подозрении на диафрагмальную грыжу диагностическая пункция противопоказана до уточнения диагноза другими методами.
Дата добавления: 2016-11-18 ; просмотров: 571 | Нарушение авторских прав
источник
Абсцесс легкого — это ограниченный очаг воспаления легочной ткани с ее распадом и образованием полости, заполненной гноем. Распавшаяся легочная ткань представляет собой гнойные массы, которые отграничены от окружающих участков легкого капсулой. Через некоторое время капсула абсцесса прорывается, гнойные массы выходят в бронхи и откашливаются. Полость абсцесса спадается (сжимается) с образованием на этом месте рубца или участка уплотнения легочной ткани.
Клиника. Симптомы абсцесса легкого до прорыва абсцесса: высокая температура тела (38-40° С); ознобы; повышенная потливость; сухой кашель; одышка; боль, чувство распирания в грудной клетке на стороне поражения; снижение аппетита; головные боли; общая слабость.
После прорыва абсцесса: кашель с выделением большого количества мокроты (от 200 до 1000 мл); мокрота имеет темный цвет и резкий неприятный запах; снижение температуры тела; улучшение общего состояния пациента.
Объективное исследование. До прорыва абсцесса можно обнаружить лёгкий цианоз лица и конечностей. При обширном поражении и вовлечении в процесс плевры визуально определяется отставание поражённой половины грудной клетки в акте дыхания, вынужденное положение на больном боку. При хроническом абсцессе пальцы принимают форму «барабанных палочек», формируются признаки правожелудочковой недостаточности. Характерны тахипноэ и тахикардия. Продолжительность первого периода занимает от 4 до 12 дней. Переход ко второму периоду — началу опорожнения полостей деструкции — сопровождается в типичных случаях улучшением состояния больного. Пальпация позволяет обнаружить болезненность по межреберьям на больной стороне, что свидетельствует о вовлечении плевры и межрёберного сосудисто-нервного пучка. При субплевральном расположении абсцесса голосовое дрожание усилено. При опорожнении большого абсцесса оно может стать ослабленным.
Перкуссия. В начальную фазу на стороне поражения перкуторный звук может быть несколько укорочен. При глубоком расположении абсцесса перкуторный звук не меняется. На первом этапе течения деструктивных пневмонитов физикальная картина сходна с таковой при сливной пневмонии. На втором этапе интенсивность и площадь укорочения перкуторного звука уменьшаются. Поверхностно расположенные большие опорожнившиеся абсцессы сопровождаются тимпаническим перкуторным звуком.
Аускультация в первый период течения абсцесса выявляет жёсткое дыхание, иногда — бронхиальное и ослабленное дыхание, на фоне которого возможны сухие или влажные хрипы. В некоторых случаях хрипов может и не быть. При преобладании картины пневмонии выслушивается крепитация. После вскрытия абсцесса можно услышать влажные хрипы различного калибра, бронхиальное и довольно редко — амфорическое дыхание.
Синдромы: лихорадочный, интоксикационный, болевой, дыхательной недостаточности, астенический, бронхита.
Общий анализ крови – обнаруживает признаки воспаления (увеличение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, ускорение СОЭ (скорость оседания эритроцитов)).
Биохимический анализ крови – обнаруживает признаки воспаления (снижение уровня общего белка и альбуминов, увеличение гамма-глобулинов, фибриногена, С-реактивного белка).
Анализ мокроты на предмет выявления возбудителей и их чувствительности к антибиотикам.
Рентгенография органов грудной клетки – позволяет обнаружить абсцесс.
Компьютерная томография (КТ) – позволяет более детально определить характер изменений в легких при недостаточно ясных данных рентгенографии.
Фибробронхоскопия – метод, позволяющий осмотреть дыхательные пути и имеющиеся в них патологические образования изнутри.
Дифференциальная диагностика. Лобарная пневмония и ателектаз доли, нагноившаяся врожденная киста легкого, ограниченный пиопневмоторакс и диафрагмальная грыжа.
Осложнения: переход в хроническую форму, дыхательная недостаточность, пиопневмоторакс – прорыв абсцесса в плевральную полость (полость, образованная внешней оболочкой легких) со скоплением в ней гноя и воздуха, эмпиема плевры – гнойное воспаление плевры (внешняя оболочка легких), легочное кровотечение, аспространение гнойного процесса на здоровое легкое, образование вторичных бронхоэктазов – деформации бронхов с развитием в них хронического гнойного воспаления, септикопиемия – проникновение микроорганизмов в кровь с развитием гнойных очагов в различных органах (например, в печени, головном мозге).
Гигиена дыхательных путей – направлена на удаление гнойной мокроты: постуральный дренаж — использование определенного положения тела для лучшего отхождения мокроты (как правило, мокрота лучше отходит в положении на противоположном расположению абсцесса боку); вибрационный массаж грудной клетки; дыхательная гимнастика; санационная бронхоскопия – удаление мокроты с помощью специального аппарата, вводимого в бронхиальное дерево, с введением в полость абсцесса муколитиков (средств, разжижающих вязкую мокроту), антибиотиков и антисептиков.
Медикаментозная терапия: антибиотики – основные препараты для лечения абсцесса. Вводятся внутривенно для обеспечения лучшего попадания внутрь абсцесса; антисептики; муколитики — средства, разжижающие вязкую мокроту; отхаркивающие средства – улучшают отхождение мокроты; дезинтоксикационные средства – направлены на устранение интоксикации организма и нормализацию работы всех органов и систем; иммуномодуляторы (средства, стимулирующие иммунную систему организма) – в период ремиссии; кислородотерапия – ингаляции кислорода с помощью специального аппарата.
Хирургическое лечение: пункция — прокол абсцесса специальной иглой, удаление гноя, промывание полости абсцесса антисептиками с последующим введением в полость антибиотиков. Применяется при малых размерах (менее 5 см в диаметре) абсцесса, его расположении в краевых участках легкого и плохом отхождении гнойных масс через бронх; торакоцентез и дренирование полости абсцесса – процедура, представляющая собой введение в полость абсцесса через разрез грудной стенки специальной трубки, которая подсоединяется к аппарату, способствующему « отсасыванию» гноя; удаление части (доли) или целого легкого – основной метод лечения хронических абсцессов.
источник
Лабораторные методы исследования
Исследование мокроты. Мокрота — патологическое отделяемое органов дыхания, выбрасываемое при кашле. В состав мокроты могут входить слизь, серозная жидкость, клетки крови и дыхательных путей, простейшие, редко гельминты и их яйца. Исследование мокроты помогает установить характер патологического процесса в органах дыхания, а в ряде случаев определить его этиологию.
Мокроту для исследования следует брать утреннюю, свежую, по возможности до еды и после полоскания рта. Только для обнаружения микобактерий туберкулеза мокроту можно собирать в течение 1—2 сут (если больной выделяет ее мало). В несвежей мокроте размножается сапрофитная микрофлора, разрушаются форменные элементы. Для собирания мокроты используют специальные банки (плевательницы) с завинчивающимися крышками и мерными делениями.
Изучение мокроты начинают с ее осмотра сначала в прозрачной банке, а затем в чашке Петри, которую ставят попеременно на черный и белый фон. Отмечают следующие признаки.Характер, цвет и консистенция мокроты.Слизистая мокрота обычно бесцветная, вязкая, встречается при остром бронхите. Серозная мокрота тоже бесцветная, жидкая, пенистая, наблюдается при отеке легкого. Слизисто-гнойная мокрота, желтая или зеленоватая, вязкая, бывает при хроническом бронхите, туберкулезе и т. д. Чисто гнойная мокрота однородная, полужидкая, зеленовато-желтая, характерна для абсцесса легкого при его прорыве. Кровянистая мокрота может быть как чисто кровяной при легочных кровотечениях (туберкулез, рак, бронхоэктазы), так и смешанного характера, например слизисто-гнойная с прожилками крови (при бронхоэктазах), серозно-кровянистая пенистая (при отеке легкого), слизисто-кровянистая (при инфаркте легкого или застое
в системе малого круга кровообращения), гнойно-кровянистая, полужидкая, коричневато-серая (при гангрене и абсцессе легкого). Если кровь из дыхательных путей выделяется наружу не сразу, а длительно задерживается в них, ее гемоглобин превращается в гемосидерин и придает мокроте ржавый цвет (характерно для крупозной пневмонии).
При стоянии мокрота может расслаиваться. Для хронических нагноительных процессов характерна трехслойная мокрота: верхний слой слизисто-гнойный, средний—серозный, нижний—гнойный. Иногда гнойная мокрота разделяется на два слоя — серозный и гнойный.
Запах. Чаще отсутствует. Зловонный запах свежевыделенной мокроты зависит от гнилостного распада ткани (гангрена, распадающаяся раковая опухоль) либо от разложения белков мокроты при задержке ее в полостях (абсцесс, бронхоэктазы). Отдельные элементы, различимые невооруженным глазом. В мокроте могут быть обнаружены
спирали Куршмана в виде небольших плотных извитых беловатых нитей; сгустки фибрина — беловатые и красноватые древовидно-разветвленные эластичные образования, встречаемые при фибринозном бронхите, изредка при пневмонии; «чечевицы» — небольшие зеленовато-желтые плотные комочки, состоящие из обызвествленных эластических волокон, кристаллов холестерина и мыл и содержащие микобактерии туберкулеза; пробки Дитриха, сходные с «чечевицами» по виду и составу, но не содержащие туберкулезных микобактерии и издающие при раздавливании зловонный запах (встречаются при гангрене, хроническом абсцессе, гнилостном бронхите); зерна из-
вести, обнаруживаемые при распаде старых туберкулезных очагов; друзы актиномицетов в виде мелких желтоватых зернышек, напоминающих манную крупу; некротизированные кусочки ткани легкого и опухолей; остатки пищи.
Реакция среды. В мокроте реакция среды, как правило, щелочная; кислой она становится при разложении мокроты и от примеси желудочного сока, что помогает дифференцировать кровохарканье от кровавой рвоты.
Микроскопическое исследование мокроты. Производится как в нативных, так и в окрашенных препаратах. Для первых из налитого в чашку Петри материала отбирают гнойные, кровянистые, крошковатые комочки, извитые белые нити и переносят их на предметное стекло в таком количестве, чтобы при накрывании покровным стеклом образовался тонкий полупрозрачный препарат.
Его просматривают сначала при малом увеличении для первоначальной ориентировки и поисков спиралей Куршмана, а затем при большом увеличении для дифференцирования форменных элементов. Спирали Куршмана представляют собой тяжи слизи, состоящие из центральной плотной осевой нити и спиралеобразно окутывающей ее мантии, в которую бывают вкраплены лейкоциты (часто эозинофильные) и кристаллы Шарко— Лейдена (рис. 27). Спирали Куршмана появляются в
мокроте при спазме бронхов, чаще всего при бронхиальной астме, реже при пневмонии, раке легкого. При большом увеличении в нативном препарате можно обнаружить лейкоциты, небольшое количество которых имеется в любой мокроте, а большое — при воспалительных и особенно нагноительных процессах; эозинофилы (рис. 28) можно отличить в нативном препарате по однородной крупной блестящей зернистости, но легче их узнать при окраске. Эритроциты появляются при разрушении ткани легкого, пневмонии, застое в малом круге кровообращения, инфаркте легкого и т. д.
Плоский эпителий попадает в мокроту преимущественно из полости рта и не имеет диагностического значения. Цилиндрический мерцательный эпителий в небольшом количестве присутствует в любой мокроте, в большом — при поражениях дыхательных путей (бронхит, бронхиальная астма). Альвеолярные макрофаги — крупные клетки (в 2—3 раза больше лейкоцитов) ретикулогистио-цитарного происхождения. Цитоплазма их содержит обильные включения. Они могут быть
бесцветными (миелиновые зерна), черными от частиц угля (пылевые клетки) (рис. 29) или желтокоричневыми от гемосидерина (клетки сердечных пороков, сидерофаги). Альвеолярные макрофаги в небольшом количестве имеются в любой мокроте, содержание их увеличивается при воспалительных заболеваниях. Клетки сердечных пороков (рис. 30) встречаются при попадании эритроцитов в полость альвеол (при застое в малом круге кровообращения, особенно при митральном стенозе, инфаркте легкого, а также при крупозной пневмонии и гемосидерозе). Для более достоверно-
го их определения ставят так называемую реакцию на берлинскую лазурь: немного мокроты помещают на предметное стекло, наливают 1—2 капли 5% раствора желтой кровяной соли, через 2—3 мин — столько же 2% раствора хлористоводородной кислоты, перемешивают и накрывают покровным стеклом. Через несколько минут зерна гемосидерина оказываются окрашенными в синий цвет.
Клетки злокачественных опухолей нередко попадают в мокроту, особенно если опухоль растет эндобронхиально или распадается. В нативном препарате эти клетки выделяются своим атипизмом: они большей частью крупные, имеют уродливую форму, крупное ядро, а иногда несколько ядер. При хронических воспалительных процессах в бронхах выстилающий их эпителий метаплазируя, приобретает атипичные черты и может напоминать клетки опухоли. Поэтому определить клетки как опухолевые можно только в случае нахождения комплексов атипичных и притом полиморфных клеток, особенно если они располагаются на волокнистой основе или вместе с эластическими волокнами.
Эластические волокна (рис. 31) появляются в мокроте при распаде легочной ткани: туберкулезе, раке, абсцессе. Эластические волокна имеют вид тонких двухконтурных волоконец одинаковой на всем протяжении толщины, дихотомически ветвящихся. Они нередко встречаются кольцевидными пучками, сохраняющими альвеолярное расположение. Так как эти волокна попадаются далеко не в каждой капле мокроты, для облегчения поисков прибегают к их концентрации. Для этой цели к нескольким миллилитрам мокроты прибавляют равное или двойное количество 10% раствора едкой щелочи и нагревают до растворения слизи. При этом растворяются все форменные элементы мокроты, кроме эластических волокон. После охлаждения жидкость нтрифугируют, прибавив к ней 3—5 капель 1% спиртового раствора эозина, осадок микроскопируют. Эластические волокна сохраняют описанный выше характер и хорошо выделяются ярко-красным цветом.Актиномицеты отыскивают, выбирая из мокроты мелкие плотные желтоватые крупинки — друзы. У раздавленной под покровным стеклом в капле глицерина или щелочи друзы под микроскопом видна центральная часть, состоящая из сплетения мицелия, и окружающая ее зона лучисто расположенных колбовидных образований. При окрашивании раздавленной друзы по Граму мицелий приобретает фиолетовую, а колбочки — розовую окраску. Из других грибов, встречающихся в мокроте, наибольшее значение имеет Candida albicans, поражающий легкие при длительном лечении антибиотиками и у очень ослабленных людей. В нативном препарате находят почкующиеся дрожжеподобные клетки и ветвистый мицелий, на котором споры расположены мутовками. з кристаллов в мокроте обнаруживаются кристаллы Шарко—Лейдена: бесцветные октаэдры разной величины, напоминающие по форме стрелку компаса. Они состоят из белка, освобождающегося при распаде эозинофилов, поэтому встречаются в мокроте, содержащей много эозинофилов, причем больше их в несвежей мокроте. После легочных кровотечений, если кровь выделяется с мокротой не сразу, можно обнаружить кристаллы гематоидина — ромбические или игольчатые образования желто-бурого цвета.
Микроскопия окрашенных препаратов.Производится с целью изучения микробной флоры мокроты и некоторых ее клеток. Из них наиболее важно определение клеток злокачественных опухолей. Для этой цели мазок из найденного в нативном препарате подозрительного материала, сделанный с осторожностью, чтобы не раздавить клетки, фиксируют в метаноле или смеси Никифорова и окрашивают по Романовскому—Гимзе (или другой дифференциальной окраской). Для опулевых клеток характерны полиморфизм величины и формы, наличие отдельных очень крупных клеток, большие часто гиперхромные и наряду с ними гипохромные ядра, иногда множественные, неправильной формы с крупными ядрышками; гомогенная, иногда вакуолизированная цитоплазма в части клеток резко базофильная; нередко встречаются фигуры митоза. Наиболее убедительны комплексы полиморфных клеток указанного характера. Для распознавания эозинофильных лейкоцитов пригоден мазок, окрашенный по Романовскому—Гимзе или последовательно 1% раствором эозина (2—3 мин) и 0,2% раствором метиленового синего (V2—1 мин). Единичные эозинофилы могут встретиться в любой мокроте: в большом количестве (до 50—90% всех лейкоцитов) они обнаруживаются при бронхиальной астме, эозинофильных инфильтратах, глистных инвазиях легких и т. п.
Бактериоскопическое исследование. Для данного исследования мазки приготовляют, растирая комок мокроты между двумя предметными стеклами. Высохший мазок фиксируют, медленно проводя его 3 раза через пламя газовой горелки, и окрашивают: для поисков микобактерий туберкулеза по Цилю—Нильсену, в других случаях — по Граму.краска по Цилю—Нильсену. На фиксированный мазок накладывают равный по площади кусочек фильтровальной бумаги, наливают на нее карболовый фуксин Циля и нагревают на нежарком пламени до появления паров. Затем бумажку снимают, препарат промывают водой и опускают для обесцвечивания в 3% раствор хлористоводородной кислоты в 9° спирте (или в 5—10% раствор серной кислоты), снова хорошо промывают водой, докрашивают в течение 1/2—1 мин 0,5% раствором метиленового синего и промывают водой. Кислотоупорные бактерии прочно удерживают принятую окраску: они не обесцвечиваются и остаются красными на синем фоне остальных элементов мокроты, обесцветившихся в кислоте и приобретающих дополнительную окраску.
В случаях, когда при бактериоскопии из-за малого количества микобактерий туберкулеза (рис. 32) обнаружить их не удается, прибегают к ряду дополнительных исследований. Так, при люминесцентной микроскопии обычным образом сделанный и фиксированный мазок окрашивают люминесцирующим красителем (родамин, акридин оранжевый), а затем другим красителем (кислый фуксин, метиленовый синий), гасящим свечение фона. В ультрафиолетовом свете люминесцентного микроскопа микобактерий светятся настолько ярко, что их можно заметить, пользуясь сухим объективом (40 х), охватывающим значительно большее поле зрения, чем иммерсионный. Методы
накопления позволяют сконцентрировать микобактерий туберкулеза. Наиболее широко применяется метод флотации, при котором гомогенизированную щелочью мокроту взбалтывают с толуолом, ксилолом или бензином, мельчайшие капли которых, всплывая, захватывают микобактерий. Отстоявшийся сливкообразный слой углеводорода отсасывают пипеткой и наносят на подогретое стекло каплю за каплей на одно и то же место. После подсыхания препарат фиксируют и окрашивают по Цилю—Нильсену. Другим методом накопления является электрофорез: при прохождении постоянного тока через разжиженную мокроту микобактерий туберкулеза устремляются к катоду, с поверхности которого делают мазки и окрашивают по Цилю—Нильсену. Оаска по Граму. На фиксированный на огне мазок кладут полоску фильтровальной бумаги, на которую налива-
ют карболовый раствор генцианового фиолетового. Через 1—2 мин бумажку сбрасывают, заливают мазок на 2 мин
раствором Люголя, затем сливают его и опускают препарат в 96° спирт на 7г—1 мин (пока не перестанет отходить краситель), промывают водой и докрашивают в течение 1 мин разведенным в 10 раз раствором карболового фуксина.
В окрашенном по Граму препарате можно дифференцировать ряд микроорганизмов: грамположительные капсульный пневмококк, стрептококк и стафилококк, грамотрицательные клебсиеллу (капсульная диплобацилла Фридленде-ра), мелкую палочку Пфейффера и др. (рис. 33). Все эти ми-
кроорганизмы в небольшом количестве имеются в дыхательных путях здоровых людей и только при неблагоприятных для организма условиях могут стать патогенными и вызвать пневмонию, абсцесс легкого, бронхит и т. п. В этих случаях они обнаруживаются в мокроте в большом количестве.
Бактериологическое исследование (посев мокроты на питательные среды). Используют в том случае, когда бактериоскопическое исследование не обнаруживает предполагаемого возбудителя. Бактериологическое исследование позволяет идентифицировать вид микробов, определять их вирулентность и лекарственную устойчивость, что необходимо для правильного подбора медикаментозных средств. Наконец, в некоторых случаях, когда более простыми способами возбудителя обнаружить не удается, мокротой, полученной от больного, заражают экспериментальных животных.
Исследование плевральной жидкости. В полости плевры здорового человека имеется незначительное количество жидкости, близкой по составу к лимфе, облегчающей скольжение плевральных листков при дыхании. Объем плевральной жидкости может увеличиваться (выпот) как при нарушении крово- и лимфообращения в легких — невоспалительный выпот, или транссудат, так и при воспалительных изменениях плевры — экссудат. Экссудат может быть вызван клинически первичной инфекцией плевры или являться сопутствующим при некоторых общих инфекциях и при ряде заболеваний легких и средостения (ревматизм, инфаркт, рак и туберкулез легких, лимфогранулематоз и т. п.). Исследование плевральной жидкости проводят для следующих целей: 1)
определения ее характера (транссудат, экссудат, гной, кровь, хилезная жидкость); 2) изучения клеточного состава жидкости, дающего сведения о характере патологического процесса, а иногда (при нахождении опухолевых клеток) — и о диагнозе; 3) выявления в случае инфекционного характера поражения возбудителя и определения его чувствительности к антибиотикам. Анализ
плевральной жидкости складывается из макроскопического, физико-химического, микроскопического и в ряде случаев микробиологического и биологического исследований.
Макроскопическое исследование. Внешний вид плевральной жидкости зависит в основном от ее клеточного и частично от химического состава. Различают выпоты серозный, серозно-фибринозный, фибринозный, серозно-гнойный, гнойный, гнилостный, геморрагический, хилезный и хилезоподобный.
Транссудат и серозный экссудат прозрачны или слегка опалесцируют. Помутнение экссудата бывает обусловлено обилием лейкоцитов (серозно-гнойный и гнойный экссудат), эритроцитов (геморрагический экссудат), капелек жира (хилезный экссудат), клеточного детрита (хилезоподобный экссудат). Характер клеток распознается при микроскопии. Хилезный характер экссудата определяют пробой с эфиром — при его добавлении мутность исчезает. Такой выпот бывает обу-
словлен застоем лимфы либо разрушением грудного лимфатического протока опухолью или травмой. Хилезоподобный вид экссудат принимает при жировом перерождении клеток, содержащихся в обильном количестве. В обоих случаях жир окрашивается Суданом III.Цвет транссудата бледно-желтый, серозного экссудата — от бледно- до золотисто-желтого, при желтухе — до насыщенно-желтого. Гнойный экссудат серовато-белесоватый, зеленовато-желтый, при примеси крови — с красным оттенком или, чаще, коричневато-серый; такой же цвет у гнилостного экссудата. Геморрагический выпот в зависимости от количества крови и срока ее нахождения в плевре может иметь различные оттенки: от розового до темно-красного и бурого. При гемолизе выпот приобретает лаковый вид. Хилезный экссудат похож на разбавленное молоко.
Консттенция транссудата и экссудата, как правило, в большинстве случаев жидкая. Гнойный экссудат бывает густым, сливкообразным, иногда с трудом проходит через пункционную иглу. Гной из старых осумкованных эмпием может быть пюреобразным, крошковатым, с хлопьями фибрина.
Запахом (неприятным, зловонным) обладает только гнилостный экссудат, наблюдаемый при гангрене легкого. Этот запах обусловлен распадом белка, производимым ферментами анаэробной флоры.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
Абсцесс легкого определяется, как некроз легочной ткани с образованием полостей, содержащих некротические остатки тканей и жидкость – продукты жизнедеятельности микробной инфекции. Формирование многочисленных мелких (менее 2 см) абсцессов иногда называют некротической пневмонией или гангреной легких. Обе этих патологии имеют весьма сходное проявление и патогенетическую картину.
Отсутствие своевременного диагноза и лечения абсцесса легких связано с неблагоприятным клиническим исходом, чаще всего – смертью пациента.
Бактериальная инфекция может достигать легких несколькими способами, самый частый — через верхние дыхательные пути.
Нечасто следующие инфекционные процессы в легких могут прогрессировать до некроза паренхимы органа, способствуя развитию абсцесса:
- Синегнойная палочка.
- Золотистый стафилококк. Может привести к множественному абсцедирвоанию.
- Пневмококк.
- Виды нокардии.
- Видов микобактерий.
- Микроскопические грибки.
Кроме того, абсцесс легких может развиваться, как осложнение инфекционных эмфизем или кист. Болезнь может развиться вторично по отношению к карциноме бронхов.
Бронхиальная обструкция часто вызывает постобструктивную пневмонию, которая может привести к формированию абсцесса.
Симптомы абсцесса легких зависят от вида анаэробной или другой бактериальной инфекции. Болезнь может протекать бессимптомно у небольшого числа пациентов на ранних стадиях. Типичные симптомы представлены ниже.
- Пациенты часто поступают с вялыми признаками, которые развиваются в течение недель или месяцев.
- Классические симптомы инфекционной болезни в легких, часто наблюдаются с разной долей качества – лихорадка, кашель с мокротой, обильное ночное потение, потеря аппетита и веса.
- Для мокроты характерен неприятный запах, напоминающий брожение плохого вина.
- Часто могут развиваться кровохарканье или плеврит.
- Общие симптомы заболевания идентичны вышеперечисленным, однако характеризуются более ярким и острым проявлением.
- Грудная кавитация часто наблюдается впоследствии развития некроза паренхимы.
- Абсцессы по причине грибковых инфекций и видов микобактерий, как правило, протекают безболезненно и постепенно прогрессируют.
Выводы по физической экспертизе пациента с абсцессом легкого являются переменными. Данные могут быть вторичными по отношению к связанным условиям — таким, как пневмония или основной плеврит.
Результаты физикального обследования также могут варьироваться, в зависимости от микроорганизмов, тяжести и степени заболевания, а также состояния здоровья пациента и сопутствующих заболеваний.
Как правило, пациенты с абсцессом в легких имеют признаки гингивита или заболеваний пародонта.
Клинические проявления сопутствующей консолидации может присутствовать в некоторых случаях. Например — снижение дыхательных шумов, тупость при перкуссии, звуки бронхиального дыхания, грубое потрескивание при вдохе.
Амфорические или кавернозные дыхательные шумы редко встречаются в современной практике.
Клинические признаки трения плевры и признаки попутного плеврита, эмпиемы и пионемоторакса также могут присутствовать. Симптомы включают в себя тупость при перкуссии, контралатеральный сдвиг средостения и сглаженность нормальных дыхательных шумов над областью выпота в плевральной полости.
Лабораторные исследования абсцесса в легких включают в себя следующие процедуры:
- Полный анализ лейкоформулы с дифференциалом может выявить лейкоцитоз и сдвиг влево.
- Получение мокроты для окраски по Граму, с целью определения видовой принадлежности причинных микроорганизмов и определения их чувствительности.
- При подозрении на туберкулез, определение кислотоустойчивых микобактериальных возбудителей станет весьма полезным методом.
- Бактериальный посев крови может быть полезным в установлении этиологии.
- Исследование мокроты на наличие яиц паразитов показано в случае подозрений на паразитарную причину абсцесса легкого.
1. Рентгенография грудной клетки.
-
Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.
- Толщина стенки абсцесса легкого может быть толстой или тонкой, плохо или четко очерченной, что зависит от окружающей легочной ткани и агрессивности инфекции.
- Поверхность стенок образованияможет быть гладкой или рваной, реже с шаровидным плотным образованием, что повышает возможность прогноза карциномы.
- Уровень плевральной жидкости при абсцессе легких часто наблюдается в заднепередней или боковой области. Абсцесс может распространяться на плевральные поверхности, в этом случае он образует острые углы с плевральной поверхностью.
- Анаэробная инфекция может быть обусловлена плотной консолидацией, в зависимости от области легкого.
- Инфекции легких с развитием вирулентной микрофлоры приводит к более широкому некрозу тканей, что облегчает прогрессирование основной инфекции до уровня гангрены.
- До одной трети абсцессов легкого может сопровождаться эмпиемой.
2. Компьютерная томография
-
Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов.
- На КТ абсцесс часто округлый, прозрачный, с толстой стенкой и плохо определенными неправильными полями.
- Сосуды и бронхи не смещаются от поражения, как это характерно при эмпиеме.
- Абсцесс легких находится в паренхиме по сравнению с ограниченной эмпиемой плевры, которая может быть трудно отличимая на рентгенограмме.
3. Ультразвуковая эхография
-
Периферийные абсцессы легкихс плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.
- Абсцесс легкого проявляется, как округлая гипоэхогенная область с внешним краем.
- Если полость присутствует, дополнительные признаки гиперэхогенных характеристик генерируются структурой газового наполнения тканей.
Другие условия, перечисленные ниже, являются инвазивными, дорогостоящими и требуют лабораторной экспертизы.
Бронхоскопия с целью получения образца рядом лежащих с абсцессом тканей позволяет установить бактериологическую диагностику абсцесса легких. При этом процесс манипулирования инструментом должен быть очень точным, чтобы не пробить абсцесс, что вызовет утечку содержимого в полость дыхательных путей.
Опыт работы с этими методами в диагностике анаэробных инфекций легких ограничена, а диагностическая ценность остается неопределенной. Кроме того, результат бактериологических посевов, полученных с помощью подобных методов, вряд ли будет положительным после начала назначения антибиотиков.
При гистологическом исследовании абсцессы легких начинаются, как небольшие зоны некроза, развивающегося в консолидированных сегментах. Эти области могут сливаться с образованием одного или нескольких областей нагноения, которые представляют, фактически, абсцесс.
Когда прогрессирующее воспаление разрушает соседние бронхи, содержимое абсцесса выходит через зловонную мокроту. Впоследствии, развивается фиброз, что приводит к образованию плотного рубца, отделяющего полость абсцесса.
При разрыве этой стенки возможна утечка гноя в бронхиальное дерево, что может распространять инфекцию и генерализовать патологический процесс, вплоть до сепсиса.
В 20-е годы примерно треть пациентов с абсцессом легкого умирали. В те времена предполагали, что развитие бактерий полости рта был основным механизм заражения. Бактерии, найденные в стенках абсцессов легких при вскрытии, напоминали бактерии, отмеченные в десневой щели.
Типичный абсцесс легкого может быть воспроизведен на животных моделях с помощью интратрахеального посевного материала, содержащего четыре разновидности микроорганизма – Fusobacterium nucleatum, Peptostreptococcus, грамотрицательные анаэробные представители и, возможно, Prevotella melaninogenicus.
Абсцесс легкого был катастрофической болезнью в преантибиотическую эру, когда одна треть пациентов умирала, еще одна треть выздоравливала, а остальные страдали от изнурительных болезней — таких, как рецидивирующие абсцессы, хроническая эмпиема, бронхоэктазы, других последствия хронических гнойных инфекций.
В период начала применения сульфаниламидов результаты лечения больных с абсцессом легкого не улучшались.
После того, как пенициллины и тетрациклины стали доступны, результаты заметно стали лучше.
Хотя резекционная хирургия часто рассматривалась, как вариант лечения, роль хирургии значительно уменьшилась в течение последнего времени, поскольку большинство пациентов с неосложненным абсцессом легкого, в конечном итоге, отвечают на длительную терапию антибиотиками.
Абсцессы легких могут быть классифицированы на основе длительности патологического процесса и вероятной этиологии.
Острые абсцессы характеризуются течением менее 4-6 недель, в то время как хронические абсцессы имеют более длительный срок. Первичные абсцессы всегда инфекционного происхождения и развиваются при проникновении больших количеств микробов у здорового человека. Вторичные абсцессы обусловлены существующим патологическим состоянием — например, обструкцией, распространенными бронхоэктазами на фоне ослабленного общего иммунитета.
Стандартное лечение анаэробной инфекции в легких включает клиндамицин . Эта схема, как было показано, превосходит над парентеральным пенициллином в опубликованных исследованиях.
Некоторые виды анаэробов могут производить бета-лактамазу, например, различные виды Bacteroides и Fusobacterium, чем вырабатывают устойчивость к пенициллину. Таким образом, лечение с ингибитором бета-лактамаз в сочетании с бета-лактамным или карбапенемным лечением следует рассматривать в первом ряду.
Хотя метронидазол является эффективным препаратом против анаэробных бактерий, препарат в лечении абсцесса легких был довольно разочаровывающим, поскольку данные инфекции, как правило, полимикробные.
У госпитализированных пациентов, поступивших с сильной одышкой и развитым абсцессом легких, антибактериальная терапия должна включать в себя покрытие против золотистого стафилококка, Enterobacter и видов Pseudomonas. Когда метициллин-устойчивый золотистый стафилококк является источником возбудителя, ванкомицин и линезолид следует рассматривать в том числе.
Ампициллин сульбактам плюс и моксифлоксацин хорошо переносится и также эффективен, как клиндамицин в сочетании или без цефалоспорина при лечении аспирационной пневмонии и абсцесса легкого. Лечение грибковых абсцессов должно следовать терапии каждого отдельного возбудителя.
Хотя продолжительность терапии не установлена, большинство врачей предписывают лечение антибиотиками в течение 4-6 недель. Мнение экспертов о том, что лечение антибиотиками должно продолжаться до тех пор, пока рентгенография грудной клетки не покажет разрешение патологического процесса или наличие небольшого стабильного поражения.
Пациенты с абсцессом легкого, как правило, показывают клиническое улучшение в виде спада лихорадки, в течение 3-4 дней после начала терапии антибиотиками. Падение температуры ожидается на 7-10 день. Стойкая лихорадка за это время показывает терапевтический отказ, тогда пациенты должны пройти дальнейшие диагностические исследования, чтобы определить причину неудачи.
Диагностика абсцесса у пациентов с плохим ответом на терапию антибиотиками должна учитывать вероятность бронхиальной обструкции инородным телом или опухолью, инфекцией с резистентными бактериями, микобактериями или грибами.
Большой размер полости, более 6 см в диаметре, как правило, требует длительной терапии. Потому эмпиема с уровнем жидкости может быть ошибочно принята за абсцесс в паренхиме. КТ может быть использован, чтобы дифференцировать этот процесс от абсцесса легкого.
Небактериальную природу полостного заболевания легких могут показывать, например, кавитирующие новообразования и васкулиты. Инфекция уже существующего секвестра, кисты или буллы, могут быть причиной замедленного реагирования на антибиотики.
Как уже отмечалось, хирургическое лечение очень редко требуется для пациентов с неосложненным абсцессом легких. Обычные показания для хирургии обусловлены отказом отвечать на консервативное лечение, подозрение на новообразования, врожденные пороки развития легких.
Хирургическая процедура выполняется либо в виде лобэктомии или пневмэктомии.
Когда традиционная терапия не удается, чрескожное дренирование катетером, или хирургическая резекция , как правило, считается лучшим способом инвазивного лечения. Эндоскопический дренаж абсцесса легкого показан, если соединение дыхательных путей в общую полость может быть продемонстрировано на результатах визуальной диагностики.
Эндоскопическая канализация, однако, не проходит без значительного риска для пациента.

источник
Абсцесс легкого — гнойно-деструктивная наполненная гноем полость, окруженная участком воспалительной перифокальной инфильтрации легочной ткани.
Абсцесс легкого — заболевание полиэтиологическое. Острые легочно-плевральные нагноения возникают в результате полимикробного инфицирования аэробно-анаэробными ассоциациями микроорганизмов. Среди них преобладают пневмококк, неспорообразующие анаэробные микроорганизмы (бактероиды, пептококк и др.), золотистый стафилококк, грамотрицательная аэробная палочковая микрофлора (протей, реже кишечная палочка и др.).
Стафилококк, пневмококк встречаются в ассоциации с клебсиеллой, энтеробактером, серрацией, бактероидами. При абсцессах легкого отмечается высокая бактериальная обсемененность (1,0 х 10 4 — 1,0 х 10 6 микробных тел в 1 мл).
К развитию острых абсцессов или гангрены легкого приводят заболевания следующих групп:
• крупозная или вирусная пневмония. Это наиболее частая, если не основная причина образования абсцессов легкого;
• аспирация инородных тел, опухоли или рубцы, суживающие просвет бронха и нарушающие тем самым его дренажную функцию с условиями для развития микрофлоры, проникающей из бронхов;
• септикопиемии, тромбофлебит, другие гнойные заболевания, которые могут привести к поражению легких гематогенным или лимфогенным путем с развитием пневмонического очага;
• травматические повреждения (открытые и закрытые) легочной ткани с первичным или вторичным инфицированием.
Эмболические абсцессы легкого чаще бывают множественными и локализуются в периферических отделах обоих легких. Асептические инфаркты легких абсцедируют крайне редко.
При острых гнойных поражениях легких инфицирование происходит наиболее часто аэрогенным путем. Это трансбронхиальное попадание микроорганизмов с развитием пневмонии, когда инфекционный агент перемешается в направлении респираторных отделов с потоком воздуха. Редко встречается аспирационный путь инфицирования, а гематогенно-эмболическое инфицирование наблюдается крайне редко.
Процесс абсцедирования в легком может протекать по-разному. И.С. Колесников, М.И. Лыткин (1988) выделяют три возможных варианта (типа) развития деструктивного процесса в легком.
Абсцедирование 1-го типа развивается на фоне обычной благоприятной динамики воспалительного процесса в легком через 1,5-3 нед от начала пневмонии. После улучшения состояния больного вновь повышается температура тела, увеличиваются боли в груди, ухудшается общее состояние с проявлениями нарастающей интоксикации. Это все заканчивается выделением гнойной мокроты.
Абсцедирование 2-го типа обычно происходит в течение 3-4 нед от начала пневмонии и клинически проявляется как затянувшаяся пневмония при безуспешности лечения. Сохраняются постоянно высокая температура тела на протяжении всего периода болезни, выраженная интоксикация, потом появляется гнойная мокрота, количество которой увеличивается.
Абсцедирование этих типов приводит к постпневмоническим абсцессам.
Абсцедирование 3-го типа приводит к аспирационным абсцессам. В этих случаях деструкция в легком начинается с первых дней, а абсцесс формируется через 5-10 дней от начала болезни.
Деструктивные заболевания легких часто поражают социально неустроенных людей, многие из которых страдают алкоголизмом. В последние годы обращает на себя внимание увеличение числа больных молодого возраста, употребляющих наркотики. Больные поступают в больницу, как правило, поздно, до госпитализации лечение либо не проводится, либо проводится неадекватно.
Заболевание возникает преимущественно у мужчин (80-85 %), наиболее часто в возрасте 20-50 лет (80-90 %). Чаще поражается правое легкое. Абсцесс может локализоваться в различных отделах легких, но наиболее часто встречается в верхней доле правого легкого. Клинические проявления абсцесса развиваются на фоне предшествующего патологического процесса в легком. Чаще всего это крупозная, гриппозная пневмония или ателектаз легочной ткани. Семиотика острого абсцесса определяется многими факторами, но в первую очередь фазой развития процесса, общим состоянием организма, вирулентностью флоры.
Формирование абсцесса сопровождается гнойной инфильтрацией и расплавлением легочной ткани, когда сообщения полости гнойника с просветом бронхов еще нет. В этой фазе клиническая картина абсцесса легкого весьма сходна с клинической картиной тяжелой пневмонии. Абсцесс легкого сопровождается общим тяжелым состоянием, болями при дыхании на пораженной стороне грудной клетки, высокой температурой тела, кашлем, притуплением перкуторного звука и бронхиальным, а иногда ослабленным дыханием над абсцессом; лейкоцитоз нарастает до 16-30 х 109/л, отмечается выраженный сдвиг лейкоцитарной формулы влево.
При рентгенологическом исследовании видна ограниченная тень различной интенсивности и величины.
Описанные явления нарастают в течение 4-10 дней, затем обычно гнойник прорывается в бронх и начинается вторая фаза острого абсцесса с кашлем и выделением обильной (до 200—800 мл/сут) зловонной гнойной мокроты, содержащей множество лейкоцитов, эритроцитов, бактерий и эластических волокон, а также тканевой детрит. При преобладании некроза в полости абсцесса мокрота бывает особенно зловонной, нередко с примесью крови. При отстаивании мокрота делится на три слоя: нижний из гноя и распавшихся тканей, средний из желтоватой прозрачной жидкости и верхний из пенистой жидкости.
Количество отделяемой мокроты при абсцессе легкого не соответствует размеру полости гнойника. При малых абсцессах мокроты может быть много и, наоборот, при большой полости гнойника количество мокроты может быть незначительным. Количество отделяемой мокроты зависит от сопутствующего бронхита, от распространенности пневмонических изменений, проходимости дренирующих бронхов.
Диагностика абсцесса легкого представляет трудности в ранней фазе развития до прорыва в бронх. Нередко абсцесс смешивают с очаговой пневмонией и другими заболеваниями. Наиболее постоянные симптомы: кашель с мокротой, боли в груди, усиливающиеся по мере вовлечения плевры в воспалительный процесс, высокая температура, постоянная или с большими колебаниями и проливными потами. В крови высокий лейкоцитоз с нейтрофилезом, повышенная СОЭ.
Данные перкуссии, аускультации и рентгенологического исследования хотя и не патогномоничны для острого абсцесса легкого, в ряде случаев позволяют предположить диагноз до вскрытия абсцесса в бронх или плевральную полость. КГ, выполненная в эту фазу развития абсцесса, часто разрешает диагностические сомнения, так как выявленная неоднородная структура воспалительного инфильтрата с участками разной плотности указывает на начинающийся процесс деструкции в легком.
После вскрытия абсцесса в бронх его диагностика значительно облегчается: диагноз устанавливают на основании отхождения обильной мокроты, чему предшествовал тяжелый воспалительный процесс в легком. Физикальные методы обследования обычно подтверждают диагноз абсцесса легкого. Большую роль в уточнении характера и локализации процесса играют рентгенологическое исследование, КТ, позволяющие точно определить полость в легком с газом и жидкостью.
Основной метод диагностики гнойных заболеваний легких — рентгенологический, установление очага деструкции в легком при этом играет основную, но не исчерпывающую роль. Важное значение имеют топическая диагностика — определение локализации патологического процесса в легком, состояние легочной ткани.
Рентгенологические изменения при абсцессе легкого бывают различными. Наиболее частый вариант (до 70 % наблюдений) — это одиночная полость в легком с жидкостью и воспалительной инфильтрацией легочной ткани вокруг. Полость чаще округлой формы с четкими контурами внутренних стенок, но возможны и неправильная форма и неровные контуры стенок.
В 10—14 % случаев острого абсцесса определяется массивное затемнение легочной ткани, обусловленное воспалительным процессом без признаков распада инфильтрата. Также изменения бывают при затянувшейся пневмонии с выраженным гнойным пневмонитом, поражением интерстициальной ткани и нарушением дренажной функции бронхов, выраженным региональным лимфаденитом в корне легкого.
В подобных случаях КТ позволяет выявить полости деструкции легочной ткани в зоне воспалительной инфильтрации. В клиническом плане такие изменения соответствуют длительному, хроническому воспалительному процессу в легком. В сомнительных случаях КТ увеличивает диагностические возможности рентгенологического исследования.
Все эти методы не дают четкой информации о состоянии бронхиального дерева исследуемого легкого. Отсутствие каких-либо изменений легочного рисунка при рентгенологическом исследовании и КТ служит основанием для отказа от бронхографии. При «закрытых» (не сообщающихся с бронхом) абсцессах разрешить сомнения в отношении наличия деструкции легочной ткани в зоне воспалительной инфильтрации помогает КТ.
Контрастирование бронхов (бронхография) позволяет определить состояние бронхов, но метод малоэффективен для выявления гнойников в легком, так как полости абсцессов не заполняются контрастным веществом из-за отечности слизистой оболочки дренирующих бронхов, а также из-за заполнения гнойника гноем, тканевым детритом.
Переход острого абсцесса легкого в хронический характеризуется не только временным фактором, но и определенными морфологическими изменениями в самом абсцессе, окружающей легочной ткани и прилежащих бронхах, сосудах.
Рентгенологическая семиотика длительных как одиночных, так и множественных абсцессов включает в себя тени неравномерной интенсивности и различной распространенности. Окружающая полость абсцесса легочная ткань имеет среднее уплотнение с резко деформированным легочным рисунком и соединительнотканными тяжами.
Состояние лимфатических узлов при неспецифическом лимфадените выявляют при рентгенологическом исследовании. Определяют расширение тени корня легкого, смазанность его структуры. Томография, КТ позволяют дифференцировать такие изменения и определить увеличение лимфатических бронхопульмональных узлов. Подобные изменения регионарных лимфатических узлов являются постоянным признаком абсцесса легкого.
Подобная картина не играет существенной диагностической роли, но изменения в узлах в процессе лечения оценивают как показатель эффективности проводимой терапии. Уменьшение размера, исчезновение узлов — благоприятный прогностический критерий. Лимфатические узлы остаются увеличенными еще в течение 1—2 мес после рубцевания абсцесса.
Бронхоскопия позволяет оценить состояние бронхов, определить дренирующий бронх, взять материал для бактериологического исследования, провести санацию абсцесса или катетеризировать дренирующий бронх.
Современные методы исследования (КТ, бронхоскопия) практически исключают необходимость диагностической пункции, так как риск развития осложнений, в частности, гнойного плеврита, значительно превышает диагностическую ценность метода.
Абсцесс легкого в 30 % случаев осложняется эмпиемой плевры или пиопневмотораксом. В этих случаях выполняют торакоскопию, которая часто выявляет бронхоплевральные свищи и позволяет определить их локализацию и размеры, сделать биопсию плевры или легкого для уточнения этиологии заболевания. Плевроабсцессография отражает состояние полости эмпиемы.
Для верификации возбудителя, установления бактериологического диагноза используют посевы бронхиальных смывов и пунктата из зоны деструкции легкого. Среди выделенной флоры преобладают пневмококк, стафилококк, протей (1 х 10 4 — 1 х 10 6 микробных тел в 1 мл) в ассоциации с клебсиеллой, энтеробактером, серрацией, бактероидами, в ряде случаев выявляют кишечную палочку. К результатам микробиологического исследования откашливаемой мокроты необходимо относиться критически ввиду ее смешивания с содержимым ротовой полости.
Острые абсцессы легкого необходимо дифференцировать с кавернозным туберкулезом, актиномикозом, эхинококкозом, нагноением кисты легкого, междолевым осумкованным плевритом, очаговой пневмонией, а также вторичными абсцессами при опухолях легкого. Кавернозный туберкулез обычно исключают при выяснении анамнеза заболевания, отсутствии туберкулезных микобактерий и характерных рентгенологических и КТ изменений в легких за пределами полости, содержащей жидкость.
При актиномикозе в мокроте находят возбудителя друз. Однако обнаружить их нелегко, в связи с чем требуются повторные тщательные исследования. При актиномикозе в процесс вовлекаются соседние органы, стенка трудной клетки.
При нагноившихся паразитарных (эхинококк) и врожденных кистах легких состояние больного не бывает таким тяжелым, как при остром абсцессе, не отмечается предшествующего воспаления легкого; при рентгенологическом исследовании определяются ровные, круглые, четкие контуры тени без перифокального воспаления. Обнаружение в мокроте хитиновой оболочки, дочерних пузырей и крючьев делает диагноз бесспорным.
Особенно трудна дифференциальная диагностика абсцесса при междолевых плевритах, вскрывшихся в бронх, и при других осумкованных плевритах. В таких случаях большую пользу оказывает КТ, позволяющая уточнить истинную природу заболевания.
Дифференцировать абсцесс легкого приходится с распадающимся периферическим раком легкого. Следует отметить, что по виду полости распада при рентгенологическом исследовании дифференцировать абсцесс и рак легкого не всегда представляется возможным. Стенка полости при раке толще, гнойной мокроты нет, но есть кровохарканье. В дифференциальной диагностике распадающегося периферического рака и абсцесса легкого важнее не вид полости и состояние ее внутренних стенок, а наружные очертания затемнения в легких и клинические проявления болезни.
Полость при распаде опухоли, по данным рентгенографии, КТ содержит мало жидкости, но это учитывают лишь при бугристости окружающих полость ткани и толстой стенке полости распада. Играют роль выявляемые при раке отводящие «дорожки», связывающие опухоль с корнем легкого, как раковую имплантацию по пути лимфооттока.
В дифференциальной диагностике абсцесса легкого и туберкулеза с каверной играет роль микробиологическое исследование.
Абсцесс легкого приходится дифференцировать также с аспергиллезом. Распад аспергиломы приводит к образованию полости. Мицелий гриба в мокроте, промывных водах при бронхоскопии, содержимом полости распада позволяет уточнить диагноз аспергиллеза легких.
В дифференциальной диагностике абсцесса легкого учитывают данные комплексного обследования больных: анамнез, клинические проявления, течение болезни, данные инструментальны и лабораторных исследований. Определенную роль играют результаты бактериологического исследования. Исследуют также биоптаты, полученные при бронхоскопии, торакоскопии, транспариетальной пункции. Цитологическому исследованию подвергают промывные воды и мазки-отпечатки, полученные при бронхоскопии.
При острых гнойно-деструктивных заболеваниях легких показана активная комплексная консервативная терапия. Показания к хирургическому лечению возникают при безуспешности консервативной терапии, переходе заболевания в хроническую форму, развитие осложнений (прорыв абсцесса в плевральную полость, средостение с развитием эмпиемы плевры или пиопневмоторакса, гнойного медиастинита, образование бронхиальных свищей, легочное кровотечение).
Комплексная интенсивная терапия включает:
• оптимальное дренирование и санацию полости распада в легком;
• антибактериальную терапию, подбор антибиотиков с учетом чувствительности к ним выделенной микрофлоры;
• коррекцию волемических, электролитных нарушений, устранение гипо- и диспротеинемии;
• дезинтоксикационную терапию: форсированный диурез, плазмаферез, непрямое электрохимическое;
• окисление крови с помощью гипохлорита натрия, УФО крови, гемофильтрацию;
• иммунотерапию;
• калорийное сбалансированное питание, по показаниям — парентеральное питание и инфузию компонентов крови;
• симптоматическое лечение.
Рациональная антибиотикотерапия наряду с активным местным лечением (бронхоскопическая аспирация, санация и т.п.) — основа эффективной консервативной терапии и предоперационной подготовки больных гнойными заболеваниями легких. Применение протеолитических ферментов, обладающих некролитическими и противовоспалительными свойствами, улучшило результаты консервативного лечения и предоперационной подготовки больных гнойными заболеваниями легких. Растворение густого содержимого бронхов и полостей и противоотечное действие энзимотерапии способствуют восстановлению дренажной функции бронхов, нарушение которой играет ведущую роль в патогенезе легочных нагноений.
Таким образом, сочетание антиибиотико- и энзимотерапии представляет собой удачное объединение этиотропного и патогенетического лечения.
Для восстановления проходимости дренирующих абсцесс бронхов осуществляется комплексная бронхологическая санация, ведущая роль в которой принадлежит бронхоскопии. С учетом данных предварительного рентгенологического исследования бронхоскопия позволяет выполнить катетеризацию дренирующего гнойный очаг бронха, промыть его и ввести антисептики, протеолитические ферменты, антибиотики.
При необходимости лечебные бронхоскопии повторяют, что позволяет в большинстве случаев добиться положительного эффекта Для улучшения отхождения мокроты используют протеолитические ферменты, отхаркивающие средства, муколитики. Протеиназы дают протеолитический эффект — разжижают мокроту и лизируют некротические ткани. Протеиназы оказывают противовоспалительное действие и влияют на дренажную функцию бронхов.
При остром абсцессе легкого эндобронхиальное применение ферментов и антисептиков (наряду с общей антибиотикотерапией) быстро устраняет гнойную интоксикацию. Курс комплексных бронхологических санаций, как правило, приводит к полному клиническому выздоровлению с рубцеванием абсцесса. Энзимотерапия дает выраженный эффект и при гигантских гнойниках легкого, когда мало надежды на излечение без хирургического вмешательства.
Одним из компонентов комплексной бронхологической санации является ингаляционное введение лекарственных препаратов. В ингаляциях вводят муколитики, антисептические препараты, протеолитические ферменты и др. Ингаляционная терапия обладает рядом ценных свойств, но играет только вспомогательную роль при консервативном лечении и подготовке к операции больных гнойными заболеваниями легких.
Основными преимуществами эндотрахеальных вливаний лекарственных препаратов являются простота и отсутствие необходимости рентгенологического контроля. Для правильного введения препарата нужно точно знать локализацию гнойного процесса и тщательно соблюдать соответствующие положения грудной клетки. При эндотрахеальном введении лекарственных препаратов, к сожалению, не удается точно доставлять препараты в дренирующий бронх, но при этом препараты распределяются по всей слизистой оболочке бронхов, что важно при диффузном бронхите.
Ингаляции, эндобронхиальные вливания протеолитических ферментов, муколитиков, антисептиков — простые методы санации, но по своей эффективности, скорости достижения результата они уступает лечебной бронхоскопии. Бронхоскопия — основной метод бронхологической санации.
Санационные бронхоскопии выполняют под местной анестезией. Лечебная бронхоскопия с аспирацией содержимого бронхиального дерева, его промыванием и введением лекарственных веществ широко применяется в хирургической клинике и входит в состав комплексной бронхологической санации.
Современные бронхоскопии позволяют выполнять трансназальное введение фиброскопа и производить непрерывное промывание бронхов с инстилляцией лекарственного вещества через один канал и аспирацией через другой. Анестезию производят аэрозольным препаратом 10 % лидокаина.
У больных, выделяющих гнойную мокроту, аспирацию содержимого бронхов производят уже в ходе диагностической эндоскопии, чтобы обеспечить условия для осмотра. Следующим этапом санации является удаление фибринозных наложений и гнойных пробок из устьев бронхов.
Следующий этап бронхоскопической санации — промывание бронхов раствором ферментов. Положение стола изменяют на противоположное дренажному. В бронх, дренирующий гнойные полости, вводят специальную трубку и вливают 25—30 мг химопсина или трипсина, химотрипсина, рибонуклеазы или 1 дозу террилитина на 4—10 мл стерильного изотонического раствора хлорида натрия.
Число промываний зависит от распространенности гнойного процесса и общего состояния больного. Лечебная бронхоскопия должна быть максимально эффективной, а риск, связанный с гипоксемией и гиперкапнией во время повторных эндобронхиальных манипуляций, — минимальным. У тяжело больных лечебную бронхоскопию следует проводить под контролем оксигемографии или оксигемометрии.
Санационные бронхоскопии с катетеризацией абсцесса через сегментарный бронх показаны при неэффективности обычных санационных бронхоскопий. Их проводят под рентгеновским, компьютерно-томографическим контролем.
Дренирование абсцесса при бронхоскопии в определенной мере заменяет обычные бронхоскопические санации.
В ряде случаев выполнить бронхоскопическую санацию не удается (отсутствие бронхоскопа, технические трудности, категорический отказ больного). Это служит показанием к санации бронхиального дерева через микротрахеостому.
Особую тактику применяют у наиболее тяжело больных с декомпенсацией внешнего дыхания, выраженной легочно-сердечной недостаточностью, когда тяжелая одышка и гипоксемия в состоянии покоя являются препятствием для эндотрахеального введения лекарственных веществ. Этим больным противопоказана бронхоскопия, у некоторых из них одна только ингаляция аэрозоля вызывает усиление одышки и цианоз.
В подобной ситуации наряду с парентеральным введением антибиотиков, дезинтоксикационной терапией и т.д. местную ферментную и антибактериальную терапию осуществляют путем транспариетальной пункции абсцесса с аспирацией гноя, промыванием полости раствором антисептика и последующим введением протеолитических ферментов. Благодаря этому обычно уменьшается гнойная интоксикация, улучшается общее состояние больного, частично компенсируются внешнее дыхание и гемодинамические нарушения, что позволяет постепенно перейти к комплексной бронхологической санации.
Пункции острых абсцессов производят при полной непроходимости дренирующего бронха («блокированный абсцесс») или недостаточной эвакуации гноя по нему в случае неэффективной бронхоскопической санации. Точку для пункции намечают под рентгеновским контролем или во время УЗИ, которое визуализирует положение иглы непосредственно во время пункции.
Путем транспариетальной пункции в полость гнойника можно вводить ферментные препараты: химопсин, трипсин, химотрипсин, рибонуклеазу, террилитин. В качестве антисептиков используют растворы гипохлорита натрия, диоксидина, фурагина калия, хлоргексидина.
Транспариетальные пункции, аспирация гноя и введение лекарственных препаратов повторяют ежедневно в течение 3-4 дней. Если улучшается состояние больного, переходят к бронхологической санации. Неэффективность пункционного метода при комплексном лечении служит показанием к наружному дренированию абсцесса. Противопоказанием к введению протеолитических ферментов пункционным методом служит обильное кровохарканье или легочное кровотечение.
Транспариетальное дренирование абсцесса или полости распада при гангрене легкого проводят при недостаточном или полностью нарушенном бронхиальном дренаже, когда бронхоскопическая санация не дает должного эффекта.
Дренирование производят под местной инфильтрационной анестезией под многоосевым рентгенологическим контролем. В связи с инвазивностью дренирование выполняют в рентген-операционной. Возможно попадание гноя или крови (при повреждении легочного сосуда) в бронхиальное дерево, поэтому необходимо предусмотреть оборудование для экстренной бронхоскопии или интубации трахеи.
Микродренирование применяется при абсцессах легких диаметром до 5—8 см с недостаточным или полностью нарушенным бронхиальным дренажем. Дренаж вводят по леске, проведенной через просвет пункционной иглы, и фиксируют его швом к коже. Дренирование при абсцессах легких диаметром более 8 см и гангрене легкого с полостью распада осуществляют с использованием троакара или специальной иглы.
Дренирование с помощью троакара применяют при крупных поверхностно расположенных внутрилегочных гнойных полостях. Дренажную трубку проводят через гильзу троакара.
Дренирование длинной пункционной иглой диаметром 2 мм, на которую надета дренажная трубка, применяют при глубоко расположенных внутрилегочных гнойниках.
После дренирования гнойной полости ее содержимое полностью эвакуируют. Полость промывают раствором антисептика и протеолитических ферментов. Свободный конец дренажа можно оставить открытым под толстой ватно-марлевой повязкой или соединить с трубкой, опушенной под раствор асептической жидкости по Бюлау— Петрову. Применение постоянной вакуум-аспирации зависит от размера гнойной полости. Разрежение при вакуум-аспирации не должно превышать 50 мм вод. ст., чтобы не спровоцировать аррозивное кровотечение.
Гнойную полость промывают через дренаж 3-4 раза в сутки. Количество одномоментно вводимого через дренаж раствора зависит от размеров полости, но при первых промываниях не более 20—30 мл.
Дренаж можно удалить после нормализации температуры тела, прекращения отделения гнойной мокроты и гноя через дренаж. При рентгенологическом исследовании следует убедиться в исчезновении воспалительной инфильтрации вокруг полости, в уменьшении ее размеров и в отсутствии в полости горизонтального уровня жидкости.
Осложнениями пункции и дренирования абсцессов легких являются кровохарканье, пневмоторакс и флегмона стенки грудной клетки, но они наблюдаются редко.
Сочетание лечебной фибробронхоскопии с пункциями или дренированием абсцесса легких создает оптимальные условия для удаления гнойного содержимого и купирования воспаления, а в результате для рубцевания абсцесса. Двойной вариант санации эффективен при секвестре в полости деструкции в легком: санацию выполняют через дренажную трубку при транспариетальном дренировании полости абсцесса и через дренирующий бронх.
Для больных с острыми деструкциями легких, поступивших в торакальное хирургическое отделение, трудно подобрать антибиотики, так как большинство из них получали массивную антибактериальную терапию в терапевтических отделениях или амбулаторно. До выделения верификации и возбудителя проводят эмпирическую антимикробную терапию препаратами широкого спектра действия.
В дальнейшем подбор антибиотиков зависит от чувствительности возбудителей. При тяжелом течении заболевания рекомендуют внутривенное введение антибиотиков, а для создания максимальной концентрации в очаге воспаления возможна катетеризация бронхиальных артерий с последующей региональной антибиотикотерапией.
Важное место в комплексном лечении занимает дезинтоксикационная терапия, которую проводят по общим правилам для больных с тяжелыми гнойными заболеваниями. Эффективность терапии значительно выше, если сеансу плазмафереза, гемофильтрации, непрямого электрохимического окисления крови предшествуют дренирование гнойного очага, удаление гноя, некрэктомия. Плазмаферез имеет явные преимущества перед другими методами, но его применение не всегда возможно по экономическим соображениям.
Иммунотерапию проводят с учетом иммунокорригирующего действия препаратов — гипериммунная специфическая плазма, гамма-глобулины, пентаглобин, габриглобин.
Вариант комплексной консервативной терапии, санации острого абсцесса легкого зависит от дренажной функции бронхов. Можно выделить больных с хорошим, недостаточным бронхиальным дренажем и с полностью нарушенным бронхиальным дренажем.
Показаниями для операции служат неэффективность консервативной терапии и малоинвазивных хирургических манипуляций и развитие осложнений. Комплексная терапия до и после операции позволяет выполнять как резекционные операции, так и разработанный в нашей клинике оригинальный вариант торакоабсцессостомии с последующими некрсеквестрэктомиями и санациями полости распада с применением различных методов химической и физической некрэктомии и использованием видеоскопических технологий. Торакоабсцессостома является основной операцией при гангренозных абсцессах.
При успешном лечении острых абсцессов легкого с применением комплексной терапии гнойник замещается рубцом, полностью исчезают клинические симптомы, а при рентгенологическом исследовании на месте полости абсцесса определяют фиброзные ткани. Если удалось полностью ликвидировать клинические проявления, но при рентгенологическом исследовании определяют небольшие тонкостенные полости в легком, результат лечения считают удовлетворительным (клиническое выздоровление).
Этих больных выписывают из стационара под амбулаторное наблюдение. Оставшиеся полости закрываются самостоятльно через 1—3 мес. Хорошие и удовлетворительные результаты мы наблюдали у 86 % больных, процесс перешел в хроническую форму в 7,8 % случаев.
В хирургическом лечении нуждаются 13,3 % больных.
Показания к оперативному лечению острых абсцессов легких: неэффективность комплекса консервативных и малоинвазивных хирургических методов лечения в течение 6—8 нед, развитие осложнений (легочное кровотечение, рецидивирующее кровохарканье, стойкие бронхоплевральные свищи), переход в хронический абсцесс.
Прогноз при острых абсцессах легких, если своевременно начато комплексное консервативное лечение, для большинства больных (до 90 %) благоприятен. У остальных больных успешное лечение возможно с использованием хирургических методов.
Профилактика острых абсцессов легких тесно связана с предупреждением пневмонии (крупозной, гриппозной), а также со своевременным и адекватным лечением пневмонии.
источник
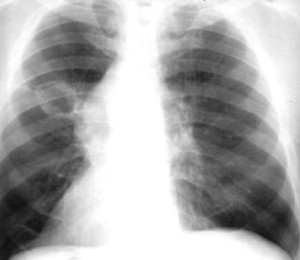 Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.
Типичным рентгенографическим проявлением абсцесса легкого является неправильной формы полость с уровнем жидкости или воздуха. Абсцессы в результате аспирации наиболее часто встречаются в задних сегментах верхних долей или высших сегментах нижних долей.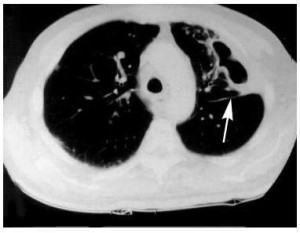 Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов.
Компьютерная томография (КТ) легких может помочь визуализировать анатомию легких гораздо лучше, чем рентгенография. Метод является очень полезным в определении сопутствующей эмпиемы или некротических процессов. 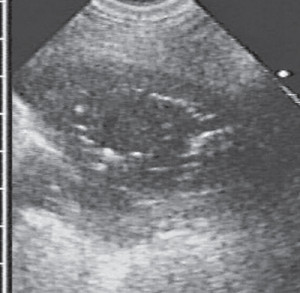 Периферийные абсцессы легкихс плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.
Периферийные абсцессы легкихс плевральным контактом или вхождением в консолидацию легких обнаруживается с помощью УЗИ легких.