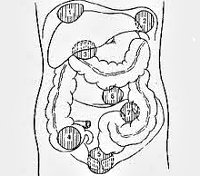
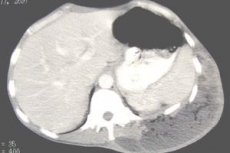
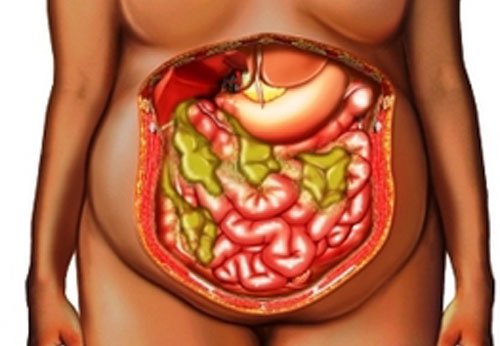
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
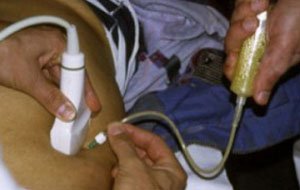
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

Количество проводимых хирургических вмешательств на органах брюшной полости постоянно растет. Это, применение огромного числа самых разнообразных антибиотиков, а также сильное ослабление иммунной системы организма вследствие быстрой урбанизации приводит к частому развитию послеоперационных абсцессов брюшной полости. По статистике, послеоперационный осложнения в виде образования абсцессов развиваются у 0,8% пациентов после плановых полостных оперативных вмешательств и у 1,5% — после экстренных операций.

Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
- Следствие вторичного перитонита, (перфоративный аппендицит; несостоятельность анастомозов после полостных операций, панкреонекроз после операции, травматические повреждения) и т. д.
- Воспаления внутренних женских половых органов гнойного характера (сальпингиты, воспаление придатков яичников, гнойные параметриты, пиосальпинксы, тубоовариальные абсцессы).
- Острый панкреатит и холецистит, неспецифический язвенный колит.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
- Резкая лихорадка, озноб, которое сопровождается слабо выраженными тянущими ощущениями в области живота, которые усиливаются при пальпации.
- Частые позывы к мочеиспусканию (так как брюшная полость находится недалеко от мочевого пузыря.
- Запоры.
- Тошнота, которая может сопровождаться рвотой.
Также другими объективными симптомами абсцесса брюшной полости являются:
- Тахикардия, повышенное артериальное давление.
- Напряжение мышц передней стенки живота.
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:
- Болевые ощущения в районе подреберья, которые могут усиливаться во время вдоха и иррадиировать в лопатку.
- Изменением в ходьбе пациента, он начинает наклонять туловище в сторону дискомфорта.
- Высокая температура тела.

Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

Основными методами диагностики являются:
- Рентген органов грудной и брюшной полости.
- Ультразвуковое исследование.
- КТ и МРТ как вспомогательные методы диагностики.
- Взятие пункции из заднего свода влагалища или передней стенки прямой кишки (если существует подозрение на развитие абсцесса дугласовой зоны).

Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
«Золотым» стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

Смертность при абсцессе брюшной полости составляет от 10 до 40%. Прогноз в большой мере зависит от того, насколько серьезная фоновая патология, какое состояние больного, где локализован гнойник.

источник
Абсцесс является нарывом и местом скопления гноя. Гной может появиться из-за острой или хронической местной инфекции. При абсцессе происходит разрушение тканей в очаге, поражённом инфекцией. Возникнуть гнойник может не только на кожном покрове, но и внутри организма в каком-либо органе. При возникновении абсцесса происходит образование стенки-мембраны, которая закрывает гнойный участок от других здоровых тканей. Таким образом происходит защита здоровых тканей от возможного заражения. Различается несколько видов абсцессов в зависимости от их расположения. Но образование нарыва на любом органе или ткани сопровождается сильной болью, и при отсутствии своевременного лечения возможны осложнения.
У беременных возникновение нарывов может происходить по разным причинам.
- Иммунитет будущей мамы снижается, и организм наиболее подвержен воздействию вирусных и бактериальных инфекций.
- Абсцесс может возникнуть на поверхности кожного покрова, слизистых оболочках и внутренних органах.
- Инфекция может попасть в организм беременной при получении царапины, ссадины или открытой ране. Если повреждения кожного покрова не были обработаны специальными средствами, есть вероятность развития абсцесса из-за сниженного иммунитета будущей мамы. Стафилококк может вызвать образование гнойного воспаления на лице, шеи, груди, а также в области подмышек.
- Осложнение кожных заболеваний, вросший ноготь, стоматит могут вызвать возникновение абсцесса.
- Осложнения после вирусных и бактериальных заболеваний могут спровоцировать образование гнойника в организме будущей мамы.
- Проявляется абсцесс у будущей мамы также как у любого взрослого человека.
- При порезе или царапине, если они не были обработаны дезинфицирующими средствами, инфекция проникает внутрь кожного покрова. Если организм не справляется с инфекцией, происходит размножение бактерий, и образуется гнойная капсула. Она защищает здоровые клетки от повреждённых тканей.
- Кожа вокруг гнойника становится стянутой, отёкшей и немного воспалённой, а также ощущается боль вокруг поражённого участка.
- При образовании гнойника в подмышечной впадине увеличиваются лимфатические узлы.
- Возникновение абсцесса внутри организма беременной сопровождается болью, повышенной температурой и плохим самочувствием.
Диагностировать возникновение абсцесса на поверхности кожи будущей мамы сможет хирург. В запущенных случаях беременную направляют на сдачу анализов крови и мочи, а также берётся мазок с поражённого участка. При подозрении на внутренний абсцесс будущая мама должна пройти ряд обследований. Ей следует сдать общий анализ крови и мочи, а также пройти УЗИ для определения размера и расположения гнойного нарыва. Если есть подозрения на тяжёлую форму абсцесса, возможно назначение компьютерной или магнитно-резонансной томографии. Пункция гнойных масс также может быть назначена для постановки точного диагноза. Во время процедуры пункции происходит не только взятие материала для изучения причины недуга, но удаление гнойных масс из организма будущей мамы.
В период беременности возникновение абсцесса опасно не только для мамы, но и для будущего малыша.
- При несвоевременном обращении к врачу, существует риск заражения крови – сепсиса. Это опасное заболевание, которым может заразиться ребёнок.
- Также существует вероятность образования флегмоны. В этом случае происходит заражение здоровых соседних тканей.
- Для будущего ребёнка абсцесс опасен тем, что может возникнуть интоксикация плода.
- Также есть риск заражения околоплодной оболочки.
- При своевременном обращении к врачу и правильном лечении, осложнений после абсцесса у беременных возникают очень редко.
Самостоятельно лечить абсцесс при беременности нельзя. При первых признаках проявления гнойного нарыва на кожном покрове или внутри организма, будущая мама должна обратиться к врачу. Доктор назначит необходимое лечение, которого следует придерживаться. При беременности обычно назначается использование местных средств. Будущая мама должна самостоятельно обрабатывать возникший нарыв. Большую роль в скорейшем выздоровлении играет полноценное питание, прогулки на свежем воздухе и соблюдение покоя.
Лечение абсцесса обычно проходит с использованием антибиотиков. Но антибактериальные препараты могут навредить плоду, поэтому в период беременности, особенно на ранних сроках, применяются безопасные средства. При лёгкой форме внешнего нарыва врач может назначить приём гомеопатических средств, а также использование специальных мазей и кремов. В некоторых случаях требуется удаление гноя из образовавшейся капсулы. Для обезболивания используется местный наркоз. Если поставлен диагноз внутреннего абсцесса, требуется удаление гнойных масс с помощью пункции. В тяжёлых случаях врач может предложить искусственно прервать беременность, если маме угрожает опасность, чтобы полностью устранить гнойное воспаление внутри организма. Применение антибактериальных препаратов и иммунностимуляторов назначаются с особой осторожностью в случае угрозы жизни матери и будущего малыша.
Предотвратить возникновение гнойного нарыва будущая мама может, если будет придерживаться профилактических мер.
- Необходимо соблюдать правила личной гигиены, часто мыть руки, продукты. Обычное мыло можно заменить на антибактериальное. Оно поможет в уничтожении бактерий с поверхности кожи.
- Особое внимание следует уделить питанию. В период беременности организм нуждается в большом количестве витаминов и минералов. Это необходимо для повышения эффективности иммунной системы.
- Для укрепления иммунитета беременные должны много времени проводить на свежем воздухе, отдыхать и заниматься лёгкими физическими упражнениями.
- Если будущая мама получила царапину или ссадину, нужно их обработать с помощью специальных средств и наложить стерильную повязку.
- При возникновении вирусных или бактериальных заболеваний, необходимо немедленно обратиться к врачу для своевременного лечения.
источник
Острый аппендицит (ОА) — воспаление червеобразного отростка слепой кишки, обусловленное внедрением в его стенку патогенной микрофлоры.
КОД ПО МКБ-10
К35. Острый аппендицит.
К36. Другие формы аппендицита.
Острый аппендицит — самое распространённое хирургическое заболевание органов брюшной полости у беременных. Его диагностируют у 0,05–0,12% беременных. Заболеваемость острым аппендицитом у беременных несколько выше, чем у остальных женщин. Острый аппендицит может возникать на всех сроках беременности, при родах и в послеродовом периоде. На первую половину беременности приходится 75% заболеваний острым аппендицитом, тогда как на вторую половину — только 25% (I триместр — 19–32%, II — 44–66%, III — 15–16%, после родов — 6–8%). При родах острый аппендицит встречается редко. Сочетание острого аппендицита с родами ухудшает течение заболевания и увеличивает число осложнений.
Возрастание частоты возникновения острого аппендицита у беременных объясняется факторами, способствующими возникновению воспалительного процесса в червеобразном отростке, в частности — смещением слепой кишки и червеобразного отростка вверх и кнаружи постепенно увеличивающейся в размерах маткой. В результате этого происходят перегибы и растяжение червеобразного отростка; нарушение его опорожняемости и ухудшение кровоснабжения аппендикса, а также уменьшение вероятности образования спаек и ограничения воспалительного процесса. Следствие этого — быстрое прогрессирование воспалительного процесса. Важную роль в патогенезе острого аппендицита играет возникающая при беременности наклонность к запорам, что ведет к застою содержимого и повышению вирулентности кишечной флоры.
Определённую роль в возникновении заболевания играют гормональные сдвиги, приводящие к перестройке лимфоидной ткани. Указанные факторы нередко усугубляют тяжесть течения острого аппендицита, особенно во второй половине беременности. Деструктивные формы аппендицита могут привести к прерыванию беременности и гибели плода (4–6% случаев).
Выделение аппендицита у беременных в особую разновидность заболеваний обусловлено тем, что ряд признаков, присущих острому аппендициту (боли в животе, рвота, повышенный лейкоцитоз), наблюдют при обычном течении беременности, затрудняя диагностику этой хирургической патологии. Беременность изменяет реактивность организма, что приводит к тому, что клинические симптомы острого аппендицита нередко бывают стёртыми и появляются уже при распространённом процессе.
Так, каждая четвёртая беременная с острым аппендицитом поступает в больницу спустя 48 ч от начала заболевания, что в 2,0–2,5 раза дольше, чем для небеременных. Гангренозный аппендицит на поздних сроках беременности встречают в 5–6 раз, а перфоративный — в 4–5 раз чаще, чем у небеременных.
За последние 40 лет летальность среди беременных от острого аппендицита несколько снизилась (с 3,9 до 1,1%), однако этот показатель намного выше, чем у небеременных (0,25%). Отмечено, что чем больше срок беременности, тем выше летальность (0,3–30,0%).
Потеря детей больными острым аппендицитом зависит от степени тяжести заболевания (частота составляет 5–7%), причём, во второй половине беременности она в 5 раз выше, чем в первой. ПС при перфорации отростка составляет 28%, в её отсутствие — 5%.
В практической медицине используют классификацию аппендицита, предложенную В.М. Седовым (2002).
Острый аппендицит:
· Поверхностный (простой) аппендицит.
· Деструктивный аппендицит:
— флегмонозный (с перфорацией, без перфорации);
— гангренозный (с перфорацией, без перфорации).
· Аппендицит осложнённый:
— перитонитом (местным, разлитым, диффузным);
— аппендикулярным инфильтратом;
— периаппендицитом (тифлитом, мезентериолитом);
— периаппендикулярным абсцессом;
— абсцессами брюшной полости (поддиафрагмальными, подпечёночными, межпетельными);
— абсцессами и флегмонами забрюшинного пространства;
— пилефлебитом;
— абдоминальным сепсисом.
Хронический аппендицит.
· Первично хронический.
· Хронически рецидивирующий.
Среди всех форм этого заболевания, поверхностный аппендицит встречается у 13%, флегмонозный — у 72%, гангренозный — у 15% больных. Перфорацию червеобразного отростка выявляют у 5,7%, аппендикулярные инфильтраты — у 3,0%; аппендикулярный абсцесс — у 0,65%; забрюшинную флегмону — у 0,3%; местный перитонит — у 8%; разлитой перитонит — у 1,6% больных.
С клинической точки зрения поражение слизистой оболочки и подслизистого слоя червеобразного отростка соответствует катаральной форме аппендицита; переход воспаления на все слои червеобразного отростка, включая брюшинный покров — флегмонозный аппендицит; полная или почти полная деструкция червеобразного отростка — гангренозный аппендицит.
Причины возникновения острого аппендицита изучены далеко не полностью. Отмечено, что в этиологии острого аппендицита определённую роль играет характер питания. В странах Западной Европы, где население в основном питается мясной пищей, заболеваемость острым аппендицитом намного выше, чем в странах Юго-Восточной Азии (Индия, Япония и др.), население которых предпочитает вегетарианскую пищу. Известно, что потребление продуктов питания богатых животным белком в большей мере, чем растительной пищи, способствует возникновению гнилостных процессов в кишечнике, вызывающих его атонию. Это считают одним из предрасполагающих факторов в развитии острого аппендицита.
Многочисленные попытки обнаружить специфического микробного возбудителя острого аппендицита не увенчались успехом. Отмечено, что для возникновения заболевания недостаточно одной лишь вирулентной микрофлоры; необходимы определённые патологические сдвиги со стороны макроорганизма — носителя этой флоры.
Червеобразный отросток имеет брыжеечку, благодаря чему он достаточно подвижен и может занимать разное положение в брюшной полости. За норму принимают отхождение отростка вниз. У 12–15% больных отросток может располагаться ретроцекально. Длина червеобразного отростка в среднем составляет 8–15 см; его диаметр в норме не превышает 0,6 см. Основание червеобразного отростка всегда располагается по заднемедиальной стенке слепой кишки (где сходятся три ленты продольных мышц) и отстоит от илеоцекального клапана на 2–4 см.
Острый аппендицит — заболевание, имеющее разнообразные и весьма непостоянные клинические проявления, которые изменяются по мере развития воспалительного процесса. Червеобразный отросток довольно мобильный орган, поэтому ряд симптомов заболевания зависит от его конкретной локализации. В настоящее время описано более 100 признаков, указывающих на наличие острого аппендицита. К сожалению, ни один из них не имеет самостоятельного значения, особенно у беременных. Назвать наиболее значимые и ведущие симптомы при разных локализациях аппендикса достаточно сложно. В связи с этим, постановка диагноза острого аппендицита базируется на комплексной оценке тщательно собранных анамнестических данных, внимательном изучении и анализе объективных симптомов в сочетании с лабораторными показателями и результатами инструментальных исследований.
Клиническая картина острого аппендицита в первой половине беременности практически не отличается от таковой у небеременных.
Тошноту и рвоту при остром аппендиците иногда приписывают токсикозу, боли в животе — угрожающему аборту. Абдоминальные боли при остром аппендиците могут быть не столь интенсивными, как у небеременных. Давать заключение о наличии заболевания и его тяжести следует не столько по местным, сколько по общим проявлениям (повышению частоты пульса, подъёму температуры, рвоте, вздутию живота, одышке, затруднённому дыханию).
Необходимо подчеркнуть, что при беременности ряд симптомов острого аппендицита (тошнота, рвота, обычный физиологический лейкоцитоз крови) могут быть использованы для диагностики только с оговорками. В связи с этим, большое значение придают не столько самому лейкоцитозу, сколько его динамике и лейкограмме. У беременных при остром аппендиците регенеративный сдвиг нейтрофилов иногда выявляют раньше, чем возрастает количество лейкоцитов. Диагностическая ценность анализов крови возрастает при сопоставлении их с частотой пульса. Так, частота пульса выше 100 ударов в минуту в сочетании с содержанием лейкоцитов выше 12–14´109/л даже на фоне нормальной температуры может свидетельствовать о деструктивном остром аппендиците.
От ранней диагностики острого аппендицита у беременных зависит прогноз как для матери, так и для плода. Нередко женщины связывают появление болей в животе с самой беременностью и поэтому не обращаются к врачу, что является одной из причин поздней госпитализации беременных и, как следствие, — поздней операции. Более половины беременных с острым аппендицитом поступают в родовспомогательное учреждение по поводу угрозы прерывания беременности. Правильный диагноз до госпитализации ставят только в 42,9% случаев.
Учитывая трудности диагностики острого аппендицита, необходимо тщательно изучать жалобы, анамнез, динамику заболевания; всесторонне обследовать больную. Обследование больной проводят в лежачем положении, лучше на жёсткой кушетке. Пальпации предшествует визуальный осмотр живота. Больная должна определить очаг наибольшей болезненности при различных положениях туловища (на спине, на левом или правом боку). Пальпация должна быть щадящей — перемещать руки следует легко (как бы скользя по поверхности передней брюшной стенки), от менее болезненных участков к более болезненным. Вначале проводят поверхностную пальпацию, а затем глубокую, которая даёт возможность обнаружить локализацию болевого очага и напряжение мышц передней брюшной стенки. Для уточнения диагноза необходимо провести влагалищное и прямокишечнобрюшностеночное исследование, а также обследование с помощью дополнительных инструментальных (сонография, лапароскопия) методов. При подозрении на острый аппендицит необходима срочная консультация хирурга.
Поверхностный (простой) аппендицит. Наиболее обычный симптом начальных стадий острого аппендицита — боли в животе, которые и заставляют беременную обратиться к врачу. Даже при наиболее типичном положении червеобразного отростка в правой подвздошной области, боли очень редко появляются непосредственно в этом месте. Они, как правило, возникают в эпигастральной области или имеют блуждающий характер по всему животу. На раннем этапе боли неинтенсивны, они скорее тупые и лишь иногда схваткообразные. Через 2–3 ч после начала заболевания, боли постепенно усиливаются и перемещаются в правую подвздошную область (к месту локализации червеобразного отростка). Такое смещение характерно для начальной стадии острого аппендицита и носит название симптома Кохера. Он объясняется тесной связью висцеральной иннервации червеобразного отростка с нервными узлами корня брыжейки и чревным сплетением, расположенным в проекции эпигастральной области. В дальнейшем, после концентрации болей в правой подвздошной области, они остаются там постоянно.
В первые часы заболевания возможна рвота, которая на этой стадии носит рефлекторный характер. Рвоту отмечают у 40% больных с острым аппендицитом; она редко бывает обильной и многократной. Гораздо чаще возникает тошнота, носящая волнообразный характер. Как правило, в день заболевания отмечают отсутствие стула. Исключение составляют лишь ретроцекального и тазового расположения червеобразного отростка, при которых наблюдают обратное явление — неоднократный кашицеобразный или жидкий стул.
Нарушения мочеиспускания (дизурические явления) наблюдают редко. Они также могут быть связаны с необычной локализацией червеобразного отростка, если он прилегает к правой почке, мочеточнику или мочевому пузырю.
На начальном этапе заболевания общее состояние больной ухудшается незначительно. Кожные покровы обычного цвета, пульс может быть учащён, чаще всего отмечают влажный, густо обложенный язык.
При осмотре живот не вздут и участвует в дыхании. При поверхностной пальпации у большинства больных отмечают зону гиперестезии в правой подвздошной области. При глубокой пальпации здесь же нередко выявляют отчётливую, иногда довольно значительную, болезненность. Такую пальпаторную болезненность в правой подвздошной области удаётся определить даже в самые первые часы заболевания, когда пациентка ощущает боли ещё в эпигастральной области.
На стадии катарального воспаления червеобразного отростка, как правило, симптомы раздражения брюшины не определяются, поскольку процесс в червеобразном отростке ограничен слизистой оболочкой и подслизистым слоем.
Однако даже в этот период можно выявить некоторые характерные симптомы. К ним относят симптом Ровзинга, вызываемый следующим образом: левой рукой сквозь брюшную стенку прижимают сигмовидную ободочную кишку (полностью перекрывая её просвет) к крылу левой подвздошной кости. В то же время, правой рукой проводят толчкообразные движения в левой подвздошной области. При этом возникает боль в правой подвздошной области, что связывают с перемещением газов, находящихся в толстой кишке. Нередко оказывается положительным симптом Ситковского, который заключается в появлении или усилении болей в правой подвздошной области при положении больной на левом боку. Этот симптом более характерен для больных с повторными приступами аппендицита, когда в правой подвздошной области уже имеется спаечный процесс, обусловливающий появление болей при изменении положения тела. Сходен с ним симптом Бартомье–Михельсона — усиление болезненности при пальпации правой подвздошной области в положении больной на левом боку. Усиление болезненности объясняется тем, что при таком положении тела, петли тонкого кишечника и большой сальник, ранее прикрывавшие червеобразный отросток, отходят влево и он становится более доступным для пальпации.
Один из ранних объективных симптомов острого аппендицита — повышение температуры тела (при катаральной форме 37–37,5 °С). К ранним симптомам относят также повышение количества лейкоцитов (при катаральном аппендиците 10–12´109/л).
Флегмонозный аппендицит — наиболее частая клиническая форма острого аппендицита, с которой больные поступают в хирургический стационар. Боли при флегмонозном аппендиците довольно интенсивны и постоянны. Они чётко локализованы в правой подвздошной области и нередко принимают пульсирующий характер. Рвота для этой формы острого аппендицита не характерна, но больные жалуются на постоянное чувство тошноты. Пульс учащён (80–90 ударов в минуту).
Язык обложен. При осмотре живота отмечают умеренное отставание при дыхании правой подвздошной области, а при поверхностной пальпации здесь же, помимо гиперестезии выявляют защитное напряжение мышц брюшной стенки (defense musculaire). Это типичный симптом раздражения брюшины, который свидетельствует о распространении воспалительного процесса на все слои червеобразного отростка, включая его брюшинный покров. Выявляют и другие симптомы раздражения брюшины. К ним относят симптомы Щёткина–Блюмберга и Воскресенского. Симптом Щёткина–Блюмберга характеризуется внезапным усилением боли при быстром снятии руки после надавливания на брюшную стенку (вследствие сотрясения брюшной стенки в области воспалительного очага). Симптом Воскресенского (симптом «рубашки», симптом «скольжения» ) определяют следующим образом: через рубашку больной быстро проводят скользящее движение рукой вдоль передней брюшной стенки от рёберной дуги до паховой связки и обратно.
Это движение делают попеременно, вначале слева, а затем справа. При этом происходит усиление болевых ощущений в правой подвздошной области. Механизм этого симптома сходен с механизмом симптома Щёткина– Блюмберга. Вследствие выраженной болезненности в правой подвздошной области, глубокая пальпация иногда оказывается затруднительной, поэтому, форсировать её не следует. Сохраняют своё значение симптомы Ровзинга, Ситковского, Бартомье–Михельсона. Температура тела может достигать 38–38,5 °С, число лейкоцитов — 10–12´109/л.
Гангренозный аппендицит — деструктивная форма, которая характеризуется некрозом стенки червеобразного отростка. Вследствие отмирания нервных окончаний в воспалённом червеобразном отростке болевые ощущения ослабевают и могут даже совершенно исчезнуть. При этом всасывание из брюшной полости большого количества токсинов экзогенного и эндогенного происхождения приводит к постепенному нарастанию интоксикации. Прямой результат интоксикации — появление у больной состояния эйфории, вследствие чего она не может объективно оценить своё состояние. Признаки интоксикации: бледность кожных покровов, адинамия, значительная тахикардия (до 100–120 ударов в минуту), сухой обложенный язык. Нередко наблюдают повторную рвоту.
При исследовании живота напряжение брюшной стенки в правой подвздошной области становится несколько меньше, чем при флегмонозном аппендиците, но попытка глубокой пальпации вызывает резкое усиление болей. Живот чаще всего умеренно вздут, перистальтика ослаблена или отсутствует. Выражены симптомы Щёткина–Блюмберга, Воскресенского, Ровзинга, Ситковского, Бартомье–Михельсона.
Температура тела нередко бывает или нормальной (до 37 °С), или даже ниже нормы (до 36 °С). Содержание лейкоцитов сильно понижается (10–12´109/л) или находится в пределах нормы (6–8´109/л), но воспалительный сдвиг в формуле белой крови в сторону увеличения числа юных форм нейтрофилов может достигать значительной степени.
Несоответствие выраженной тахикардии уровню температуры, на фоне явных признаков тяжёлого воспалительного процесса носит название «токсических ножниц». Этот признак характерен для гангренозного аппендицита и должен учитываться при диагностике данной формы заболевания.
Ретроцекальный острый аппендицит. Частота расположения червеобразного отростка позади слепой кишки составляет 12–15%. Расположенный ретроцекально червеобразный отросток, как правило, тесно прилежит к стенке слепой кишки; брыжейка его коротка, что обусловливает её изгибы и деформации. В 2% случаев червеобразный отросток располагается полностью забрюшинно, и тогда он не имеет брыжейки. В то же время, расположенный позади слепой кишки червеобразный отросток может тесно прилегать к печени, правой почке, поясничным мышцам и другим органам, что способствует возникновению клинических проявлений ретроцекального аппендицита.
Ретроцекальный аппендицит чаще всего начинается с болей в эпигастральной области или по всему животу, которые в последующем локализуются в области правого бокового канала или в поясничной области. Тошноту и рвоту наблюдают несколько реже, чем при типичном положении червеобразного отростка. В первые часы заболевания отмечают двукратный полужидкий кашицеобразный стул со слизью, вследствие раздражения слепой кишки тесно прилежащим к ней воспаленным аппендиксом. Если червеобразный отросток расположен в тесном соседстве с почкой или мочеточником, то могут возникать дизурические расстройства.
При объективном исследовании живота (даже при далеко зашедшем процессе) не всегда удаётся выявить типичные симптомы аппендицита, за исключением болезненности в области правого бокового канала или несколько выше гребня подвздошной кости. Симптомы раздражения брюшины могут быть не выражены. Для ретроцекального аппендицита характерен симптом Образцова — выявление болезненного напряжения правой подвздошно-поясничной мышцы. Больную укладывают на кушетку, поднимают кверху вытянутую правую ногу пациентки, а затем просят самостоятельно её опустить. При этом обследуемая ощущает глубокую боль в поясничной области справа. Ряд больных ещё до исследования этого симптома предъявляют жалобы на болезненность в поясничной области при движениях правой ногой.
Ретроцекальный аппендицит чаще, чем другие разновидности ОА, заканчивается деструктивным процессом. К этому ведут отсутствие мощных брюшинных образований, близость забрюшинной клетчатки, плохое опорожнение червеобразного отростка (вследствие изгибов и деформации), ухудшение условий кровоснабжения (из-за укороченной и нередко деформированной брыжеечки). Наряду со скудными симптомами аппендицита, со стороны брюшной полости, нередко, отмечают признаки развивающейся интоксикации. Температура тела и лейкоцитоз возрастают несколько сильнее, чем при типичной локализации червеобразного отростка.
Острый аппендицит, возникающий во вторую половину беременности
Существенные отличия имеет острый аппендицит, возникающий во вторую половину беременности. В этот период симптомы раздражения брюшины плохо выражены или отсутствуют из-за растяжения передней брюшной стенки. Стёртость клинической картины острого аппендицита на поздних сроках беременности и при родах связана с изменённой реактивностью организма женщины, а также с изменением топографии органов брюшной полости, растяжением брюшной стенки и невозможностью пальпации отдельных органов, оттеснённых маткой. Вся брюшная полость занята беременной маткой, в связи с чем аппендикс не имеет контактов с париетальной брюшиной. Следует также учитывать, что больные не фиксируют внимания на болевом симптоме, отождествляя его с болями, часто возникающими во второй половине беременности вследствие растяжения связочного аппарата матки. Внимательный расспрос больной позволяет диагностировать начало болей в эпигастральной области и постепенное их смещение к месту локализации червеобразного отрост-ка (симптом Волковича–Кохера). Рвота не имеет решающего диагностического значения, поскольку её часто наблюдают при беременности в норме. При исследовании живота необходимо учитывать локализацию червеобразного отростка, который смещается кверху по мере увеличения сроков беременности. После 20 нед беременности слепая кишка с червеобразным отростком смещается растущей маткой кверху и кзади. В конце беременности аппендикс может располагаться ближе к правой почке и жёлчному пузырю, что меняет локализацию болей. При пальпации живота наибольшую болезненность отмечают не в правой подвздошной области (точке Мак– Бернея), а выше — в правом подреберье. Вследствие растяжения передней брюшной стенки увеличенной маткой, локальное напряжение мышц часто выражено незначительно. На поздних сроках беременности, когда слепая кишка и её отросток находятся позади увеличенной матки, отрицательными могут быть и другие симптомы раздражения брюшины (Щёткина–Блюмберга и др.). В этот период, как правило, хорошо выражен псоассимптом Образцова и, в ряде случаев, симптомы Ситковского и Бартомье–Михельсона. Температурная реакция выражена слабее, чем при ОА вне беременности. Число лейкоцитов умеренно повышается, но при этом необходимо учитывать, что у беременных лейкоцитоз до 12´109/л — явление физиологическое.
При родах симптомы раздражения брюшины могут не определяться, поскольку напряжение мышц передней брюшной стенки из-за её растяжения выражено слабо. Сложность диагностики ОА связана с наличием родовой деятельности, а также с возникающими её аномалиями. Поэтому необходимо обращать внимание на локальный характер болей в животе, симптомы Ситковского и Бартоломье–Михельсона, а также появление признаков интоксикации и результаты клинического анализа крови. Повышение температуры тела может свидетельствовать о деструктивном процессе.
УЗИ — важный дополнительный инструментальный метод диагностики патологий у беременных, поступивших в стационар с подозрением на острый аппендицит (выполняют трансабдоминальную сонографию с использованием дозированной компрессии, трансвагинальное сканирование, допплерометрию). Применение этого метода позволяет исключить акушерские патологии и провести прицельное исследование илеоцекальной области, что позволяет повысить частоту правильных диагнозов острого аппендицита до 83%.
У здоровых лиц червеобразный отросток при эхографическом исследовании не визуализируется.
При остром аппендиците червеобразный отросток можно идентифицировать с помощью УЗИ в 67–90%, чаще при переднем и боковом его расположении. Основной эхографический признак острого аппендицита — визуализация неперистальтирующей, исходящей из слепой кишки слепозаканчивающейся утолщённой трубчатой структуры повышенной эхогенности. Удаётся выявить увеличенный диаметр червеобразного отростка, а также его утолщённую стенку. Может изменяться эхогенность стенки (появляются гипоэхогенные структуры или снижается эхогенность всей стенки). При этом диагностика острого аппендицита возможна при диаметре червеобразного отростка более 6–10 мм. Определённые трудности диагностики острого аппендицита при УЗИ возникают во второй половине беременности из-за сложности визуализации червеобразного отростка, связанной с изменениями его топографоанатомического расположения. В результате этого, частота ошибок эхографической диагностики при установлении топической принадлежности образований брюшной полости и малого таза может достигать 35%.
В тех случаях, когда на основании детального анализа анамнестических, клинических, лабораторных данных и результатов неинвазивных методов исследования невозможно однозначно сформулировать диагноз, приоритет в диагностике острого аппендицита отдают лапароскопии. Лапароскопия позволяет правильно поставить диагноз у 93% беременных с острым аппендицитом, снизить частоту осложнений, избежать неоправданных оперативных вмешательств. Увеличение матки до 16–18 нед беременности и более сильно препятствует адекватному осмотру купола слепой кишки, аппендикса, анатомических углублений малого таза и брюшной полости, что существенно снижает информативность этого метода при диагностике острого аппендицита. Поэтому применение лапароскопии, как оптимального метода диагностики атипичных форм острого аппендицита возможно только в первой половине беременности и послеродовом периоде.
Выделяют прямые и косвенные лапароскопические признаки острого аппендицита. К прямым признакам относят видимые изменения червеобразного отростка: ригидность; гиперемию серозного покрова с геморрагиями; наложения фибрина, инфильтрацию брыжеечки. Непрямые (косвенные) признаки острого аппендицита: мутный выпот в брюшной полости; гиперемия париетальной брюшины по правому латеральному каналу; инфильтрация стенки купола слепой кишки.
Лапароскопическая картина острого аппендицита находится в прямой зависимости от стадии воспалительного процесса. На ранней стадии серозная оболочка аппендикса практически не изменена, однако может выявляться характерная тонкая полоска фибрина по брыжеечному или противобрыжеечному краю отростка. При флегмонозном остром аппендиците червеобразный отросток утолщён и напряжён, его серозная оболочка гиперемирована; имеются геморрагии и наложения фибрина.
Брыжейка червеобразного отростка инфильтрирована, гиперемирована, в брюшной полости выявляют мутный выпот.
При гангренозном остром аппендиците червеобразный отросток резко утолщён, окрашен неравномерно, зеленовато-чёрного цвета; на его серозной оболочке могут возникать множественные очаговые или сливные геморрагии, наложения фибрина.
Брыжейка червеобразного отростка резко инфильтрирована, в брюшной полости выявляют мутный выпот с хлопьями фибрина.
Острый аппендицит у беременной необходимо дифференцировать от раннего токсикоза, угрозы прерывания беременности, почечной колики, пиелонефрита, холецистита, панкреатита, внематочной беременности, пневмонии и перекрута ножки опухоли яичника. Во второй половине беременности, когда червеобразный отросток расположен высоко, ОА особенно трудно отличить от правостороннего пиелонефрита и острого холецистита. Для улучшения диагностики следует уточнить начало заболевания: острый аппендицит всегда начинается с болей, затем повышается температура тела и появляется рвота.
Пиелонефрит начинается выраженным ознобом, рвотой, повышением температуры тела и, только затем, появляются боли ближе к поясничной области (при аппендиците — в области боковой и передней стенки живота). Для дифференциальной диаг-ностики следует проводить пальпацию в положении на левом боку. В этом случае, благодаря некоторому смещению матки влево, удаётся более детально прощупать область червеобразного отростка и правой почки. При проведении дифференциальной диагностики исследуют симптом Пастернацкого (отрицательный при остром аппендиците). Следует провести исследование мочи (обязательно взятой с помощью катетера), при котором можно выявить пиурию (как признак пиелонефрита).
Для исключения перекрута ножки опухоли яичника, необходимо выполнить эхографическое исследование органов малого таза. В сложных случаях с дифференциальнодиагностической целью применяют лапароскопию.
Дифференциальная диагностика острого аппендицита с острым холециститом крайне трудна. Правильный диагноз, зачастую, возможно поставить только при лапароскопическом исследовании.
Угрожающее или начавшееся прерывание беременности затрудняют диагностику острого аппендицита. При обследовании больной следует обращать внимание на вторичность появления схваток, несоответствие болевой реакции характеру сокращений матки, на длительность болей, трактуемых как родовые, но не сопровождающихся соответствующими изменениями шейки матки. При отсутствии явных причин, способствующих инфицированию при родах или аборте, следует должным образом оценивать признаки воспалительного процесса, сопоставляя их с болями в правой половине живота. При сохраняющемся подозрении на острый аппендицит следует уделять повышенное внимание любому необычному или недостаточно объяснимому проявлению болезни.
Признаки генерализации процесса.
· Многократная рвота, не характерная на поздних сроках беременности.
· Лейкоцитоз выше 12´109/л со сдвигом формулы влево.
· Тахикардия.
· Повышение температуры тела, иногда озноб.
· Нетипичные зоны болей и болезненности.
· Появление болезненности и гипертонуса матки.
· Возникновение болей при смещении матки в любую сторону.
· Появление влагалищных сводов.
· Боль при движении правого бедра.
Выжидание классической картины ОА у беременных опасно. В поздние сроки беременности чрезвычайно быстро происходит развитие процесса с возникновением перфорации отростка.
Любая форма острого аппендицита, в том числе, осложнённая перитонитом, не является показанием к прерыванию беременности.
Принцип хирургической тактики: максимальная активность в отношении перитонита, максимальный консерватизм в отношении беременности.
Острый аппендицит — показание к операции не зависимо от срока беременности. Допустимо наблюдение больной только в течение 2 ч. После проведения дифференциальнодиагностических мероприятий и подтверждения острого аппендицита показано оперативное вмешательство. Независимо от срока беременности, больную переводят в хирургическое отделение.
В послеоперационном периоде оперированным женщинам противопоказано применение прозерина© (неостигмина метилсульфат), гипертонического раствора хлорида натрия, гипертонических клизм, способствующих развитию сокращений матки. Для борьбы с парезом кишечника используют регионарную анестезию, диатермию солнечного сплетения (на ранних сроках) или поясничной области (на поздних сроках беременности), иглорефлексотерапию.
Для предупреждения прерывания беременности, после аппендэктомии, произведенной в I триместре, больным назначают спазмолитики, витаминотерапию; по показаниям — утерожестан, дюфастон© (дидрогестерон). Для предупреждения родовой деятельности после операции во II и III триместрах беременности назначают токолитики: гексопреналин, фенотерол и др. Для профилактики послеоперационных инфекционных осложнений показано назначение антибиотиков.
Вопрос об объёме хирургического лечения острого аппендицита при беременности не дискутируется — выполняют аппендэктомию.
Существуют различные точки зрения на выбор оптимального хирургического доступа (лапароскопический или лапаротомический). В первой половине беременности (до 18 нед) предпочтение отдают оперативной лапароскопии.
При отсутствии врачей, владеющих данным методом лечения, больным выполняют лапаротомный разрез в правой подвздошной области (по методике Мак-Бернея–Волковича–Дьяконова). Во второй половине беременности этот доступ не всегда достаточен, поэтому используют его модификацию (по принципу: чем больше срок беременности — тем выше разрез). В последние недели беременности разрез проводят несколько выше подвздошной кости из-за значительного смещения кверху слепой кишки и червеобразного отростка.
Некоторые хирурги у больных с острым аппендицитом во второй половине беременности выполняют нижнесрединную лапаротомию.
Этот разрез позволяет провести тщательную ревизию органов брюшной полости, а при необходимости, её дренирование. При любом осложнении аппендицита (перитонит, инфильтрат, абсцесс) показано дренирование брюшной полости с активной аспирацией и системной антибактериальной терапией. Последующий объём лечения зависит от распространённости процесса.
Тактика лечения острого аппендицита при родах зависит от клинической формы заболевания. При катаральном или флегмонозном аппендиците и нормальном течении родов проводят быстрое родоразрешение через естественные родовые пути, а затем проводят аппендэктомию. При родах проводят полноценное обезболивание, профилактику гипоксии плода; период изгнания укорачивают (рассечение промежности, наложение акушерских щипцов). Если на фоне нормального течения родов проявляется клиническая картина гангренозного или перфоративного аппендицита, необходимо провести оперативное родоразрешение (кесарево сечение); после чего — аппендэктомию. В III триместре беременности вопрос об объёме операции всегда следует решать коллегиально: оперирующим хирургом, акушером и гинекологом. При гнойном перитоните, вызванном флегмонозным или гангренозным аппендицитом, проводят родоразрешение путём кесарева сечения. После этого удаляют червеобразный отросток, брюшную полость дренируют. В дальнейшем проводят комплексное лечение перитонита по методикам, принятым в хирургической практике.
Пациенткам с хроническим аппендицитом, находящимся в репродуктивном возрасте, следует провести лечение этой патологии в плановом порядке до наступления беременности.
источник
 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.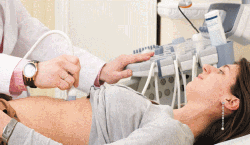 Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.